Что такое алгид при холере
Обновлено: 13.05.2024
Холера — острое инфекционное кишечное заболевание, вызываемое холерными вибрионами, проявляется гастроэнтеритическими симптомами, приводит к обезвоживанию организма.
Виды холеры согласно международной классификации:
- классическая холера (вызвана холерным вибрионом 01, биовар chokrae)
- холера Эль-Тор (вызвана холерным вибрионом 01 биовар eltor)
- холера неуточненная.
Холера признана особо опасной карантинной инфекцией по таким причинам:
- контагиозность
- особая тяжесть заболевания
- способность к эпидемическому/пандемическому распространению
- большое количество летальных исходов вследствие заболевания.
Эпидемиология. Инфекцию распространяют больные люди и вибрионосители. Заболевший холерой человек выделяют возбудитель с испражнениями. Последние, попадая в открытые водоемы, могут распространиться в системы водоснабжения. Люди могут заразиться, употребляя эту воду.
В случае пренебрежения санитарно-гигиеническими нормами возможет контактно-бытовой путь передачи холеры. Но на данный момент он не имеет значительной роли.
Что провоцирует / Причины Холеры у детей:
Возбудитель классической холеры (биовар вибрио холера) и холеры Эль-Тор (биовар вибрио холера элфор) по морфологическим, биохимическим и культуральным свойствам не имеют отличий друг от друга.
Размножаются вибрионы в тонком кишечнике ребенка. Но в благоприятных условиях внешней среды они могут жить какое-то время и даже размножаются. Они имеют чувствительность к высоким температурам. Спустя 30 минут, проведенных в 56-градусной среде, вибрионы холеры погибают. А при кипячении (100 °С) погибают моментально. Также вибирионы можно убить высушиванием, солнечным светом и дезинфицирующими средствами.
Патогенез (что происходит?) во время Холеры у детей:
Инфекция попадает в организм ребенка через рот, далее следуя в ЖКТ. Размножаются вибрионы в основном в тонкой кишке, в процессе чего выделяются экзотоксины в большом количестве, что и приводит к диарейному синдрому.
Выделением экзотоксина приводит к активации аденилатциклазы в энтероцитах кишечника, которая индуцирует накопление цАМФ. Это приводит к гиперсекреции воды и электролитов энтероцитами в просвет кишечника. Выраженный диарейный синдром и частая рвота быстро приводят к развитию токсикоза с эксикозом II—III степени с характерной симптоматикой: гипокалиемия, микроциркуляторные расстройства, развитие острой почечной и надпочечниковой недостаточности и т. д.
От степени обезвоживания зависит, насколько тяжелым будет состояние, и какие симптомы проявятся. Если потеря массы тела от обезвоживания быстро составляет больше 10%, появляется симптоматика холерного алгида. Под алгидом понимают целый комплекс симптомов: гемодинамические расстройства, гипотермия, анурия, резкая одышка, тонические судороги мышц рук и ног.
Иммунитет после перенесения холеры относительно стойкий, видоспецифичный. В организме появляются антибактериальные и антитоксические антитела.
Симптомы Холеры у детей:

Инкубационный период холеры у детей продолжается минимально 2-3 часа, максимально – 5 суток. В среднем он длится 2-3 дня. У детей, прошедших вакцинацию, инкубационный период может длиться 9-10 суток.
Симптомы в большинстве своем зависят от возраста больного. У детей старшего школьного возраста симптоматика весьма схожа с таковой у взрослых. Болезнь имеет острое начало, характеризующееся появлением жидкого стула. Ребенок чувствуют недомогание, общую слабость. Иногда встречаются такие симптомы как легкое познабливание и головокружения, температура может быть незначительно повышена.
Дефекация может происходить 3-10 раз в сутки и больше. При тяжелых формах заболевания жидкость постоянно вытекает из заднего прохода, потому количество дефекаций не поддается подсчету. Испражнения при заболевании холерой очень обильны, не имеют запаха кала. Как правило, после 3-5 дефекаций проявляются признаки обезвоживания. На ранних этапах болезни фиксируют боли и судорожные подергивания в икроножных и жевательных мышцах, а также выраженную слабость мышц. Самые ранние и показательные признаки холеры: резкая слабость и адинамия. Слабость иногда сопровождается головокружением.
Следующий по времени симптом, который приходит за частым стулом, - обильная рвота, которая периодически повторяется. Больному хочется воды, но выпитое не утоляет жажду, рвота становится лишь сильнее. В большинстве случаев перед рвотой не возникает тошноты. Сначала в рвотных массах наблюдаются остатки съеденного, примеси желчи. Но часто они напоминают на вид рисовый отвар (иногда – мясные помои), водянистые.
В начале болезни у детей нет болей в животе. Болевой синдром при холере связан главным образом с судорожным подергиванием мышц живота или сопутствующей желудочно-кишечной патологией. Живот в большинстве случаев втянутый, при пальпации возникают боли. При развитии пареза кишечника наблюдается вздутие.
Неукротимая рвота и профузная диарея очень быстро приводят к обезвоживанию. Позже они становятся более редкими или могут вовсе прекратиться. При этом общее состояние становится хуже. В таких случаях более яркими становятся связанные с эксикозом симптомы:
- изменение облика больного,
- сухость кожи и слизистых оболочек, вплоть до афонии,
- снижение тургора тканей,
- гемодинамические нарушения,
- судороги, ,
- цианоз, (алгидное состояние),
- одышка.
Подергивания жевательных и икроножных мышц по мере услугубления обезвоживания организма становятся продолжительнее, тоническими, генерализированными. Из-за обезвоживания также пульс становится более частым, снижается артериальное давление, кровь сгущается, развивается гипокалиемия, необратимые нарушения органов.
Основными причинам расстройства деятельности почек являются сгущение крови, гипокалиемия, метаболический ацидоз наряду с микроциркуляторными нарушениями, гипоксия. Своевременно начатая регидратационная терапия позволяет предотвратить уремическое состояние (кому).
Классификация. Существует две формы холеры у детей: типичная и атипичная. Типичная форма может быть легкой, среднетяжелой или тяжелой (зависит от выраженности токсикоза с эксикозом).
Особенности холеры у детей раннего возраста. Холера у детей до 12-ти месяцев случается редко. Имеет острое начало, температура тела резко становится очень высокой, наблюдаются такие симптомы как неуротимая рвота и профузная диарея. С первого дня выражены симптомы интоксикации, быстро прогрессирует обезвоживание. Поражается центральная нервная и сердечно-сосудистая система. Это проявляется генерализованными судорогами вплоть до тетании и вынужденного положения тела ребенка. Судороги часто бывают клоническими, конвульсии выражены, происходят размашистые движения рук, ног и головы. Часто развивается нарушение сознания, глубокая адинамия, сопор или кома.
Тяжелое течение холера имеет у новорожденных, сопровождается декомпенсированным обезвоживанием с быстрым летальным исходом.
Диагностика Холеры у детей:
Холеру можно диагностировать на основе проявляющихся специфических для данного заболевания симптомов, описанных выше. Также в диагностике помогают данные о эпидемиологической ситуации и лабораторные методы.
Решающим является бактериологический метод, в процессе проведения исследований используется такое биологический материал как испражнения или рвотные массы. Также может проводиться посев материала на среду накопления. Существуют экспресс-методы, но такие ускоренные методы служат лишь ориентирами, не используются для постановки окончательного диагноза. Иногда применяют метод Полева—Ермольевой.
С помощью серологических методов исследования обнаруживают специфические антитела в крови больного. Но эти методы лишь дополнительные. Они дают возможность узнать о напряженности иммунитета вакцинированных. В практической работе чаще всего используют РА, реакцию обнаружения вибриоцидных антител, а также ранних антител TgM методом ИФА.
Холеру у детей отличают от эшерихиозной инфекции, сальмонеллеза, ротавирусной инфекции. Также необходимо дифференцировать болезнь с отравлением химическими ядами или грибами.
Лечение Холеры у детей:
Методы лечения направлены прежде всего на возмещение дефицита массы тела, коррекцию продолжающихся потерь воды и электролитов с рвотой, испражнениями и выдыхаемым воздухом. Регидратационная терапия аналогичная таковой при других острых кишечных заболеваниях.
При лечении холеры используют такие оральные регидратанты как глюкозо-солевые растворы, например, регидрон, глюкосолан. Для парентеральной дегидратации используются квартасоль и трисоль.
Если невозможно провести оральную регидратацию или она не дает желаемых результатов, назначают внутривенное капельное введение растворов квартасоль или трисоль. При регидратации необходимо регулярное взвешивание ребенка.
Для определения общего суточного объема жидкости для регидратации применяют специальные таблицы и формулы.
Стартовая терапия включает прием энтеросорбентов, например, энтеросгеля, энтеродеза и пр.
Прогноз. Своевременная диагностика и вовремя начатые регидратационные меры позволяют быстро ликвидировать симптомы и улучшить общее состояние больного холерой ребенка.
Смерть в начале болезни может быть при тяжелых формах и декомпенсированном обезвоживании, в основном у маленьких детей и новорожденных младенцев. Если наслаивается бактериальная инфекция, также возможен летальный исход.
Профилактика Холеры у детей:
Профилактические меры базируются на предупреждении заноса инфекции из эндемичных очагов. Важно вовремя выявлять заразившихся взрослых и детей, а также вибриононосителей. Их изолируют незамедлительно, проводят санацию от возбудителя. Чтобы ликвидироваться очаг, необходима система карантинных мер, прежде всего, изоляция и изоляцию и обследование лиц, контактировавших с больным, и провизорная госпитализация взрослых и детей, страдающих диарейными заболеваниями в очаге инфекции.
Для создания активного иммунитета применяют вакцину холерную бивалентную химическую таблетированную, которая представляет собой смесь холерогена-анатоксина бульонных культур холерных вибрионов Инаба и Огава. Вакцинирование назначают по эпидемиологическим показаниям. Доза вакцины для детей 2—10 лет — 1 таблетка, для подростков 11 — 17 лет — 2 таблетки, для взрослых — 3 таблетки однократно за 1 час до еды. Повторно вакцинируют людей спустя 6—7 месяцев после первичной вакцинации.
К каким докторам следует обращаться если у Вас Холера у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Холеры у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Холера xe "Холера" — антропонозное, особо опасное острое карантинное инфекционное заболевание, протекающее с тяжёлой диареей, рвотой, приводящими к обезвоживанию организма.
Этиология. Возбудитель — подвижная грамотрицательная бактерия Vibrio cholerae (холерный вибрион, или запятая Коха). Выделяют 3 типа возбудителей — V. cholerae asiaticae (возбудитель классической холеры), V. cholerae eltor (возбудитель холеры Эль-Тор) и серовар О139 (Бенгал) (возбудитель холеры в Юго-Восточной Азии). Подвижность бактерий весьма выражена, и её определение (методом висячей или раздавленной капли) — важный диагностический признак. Деление клеток происходит очень быстро и на щелочной пептонной воде возбудитель даёт видимый невооружённым глазом рост уже через 6 ч. Быстро погибает при кипячении в кислой среде.
Эпидемиология. Холера — типичная кишечная инфекция. Единственный природный резервуар — больные и бактерионосители, основные пути передачи — водный и пищевой, реже контактно-бытовой. Факторы передачи: пищевые продукты, вода, объекты окружающей среды. Определённую роль играют мухи, способные переносить возбудитель с испражнений на пищевые продукты. Несмотря на то, что выделение возбудителя в окружающую среду происходит в течение короткого времени, большое число скрытых форм поддерживает циркуляцию возбудителя. Единственный исторический эндемичный очаг холеры — дельта Ганга и Брахмапутры. Выделяют 2 типа эпидемий холеры: эпидемии-вспышки с едиными источником инфекции и путями распространения, характеризующихся одномоментным появлением большого числа больных, и вялотекущие эпидемии с небольшой постоянной заболеваемостью и трудно выявляемыми путями передачи возбудителя. В большинстве случаев подъём заболеваемости наблюдают в тёплое время года.
Патогенез. В организме человека большая часть вибрионов погибает под действием кислой среды желудка, и лишь их небольшая часть достигает тонкой кишки. В ответ на проникновение бактерий кишечный эпителий выделяет щелочной секрет, насыщенный жёлчью (жёлчь — идеальная среда для размножения возбудителя). Клинические проявления холеры обусловлены образованием экзотоксинов • Экзотоксин (холероген) — термолабильный белок, молекула токсина включает 2 компонента: компонент В взаимодействует с моносиаловым ганглиозидным рецептором, что обусловливает проникновение в клетку компонента А. Компонент А составляют субъединица А1 (активный центр) и субъединица А2, связывающая оба компонента. Субъединица А1 катализирует рибозилирование гуанилзависимого компонента аденилат циклазы, приводит к повышению внутриклеточного содержания циклического 3,5-аденозинмонофосфата и выходу жидкости и электролитов из клеток либеркюновых желёз в просвет кишечника. Токсин не способен реализовать своё действие на любых других клетках. Бактерии серовара О139 также продуцируют экзотоксин с аналогичными свойствами, но в меньших количествах; токсинообразование кодируют как хромосомные, так и плазмидные гены • Определённую роль в поражениях, вызываемых биотипом Эль-Тор, играют гемолизины.
Клиническая картина
• Инкубационный период продолжается от нескольких часов до 5 дней (чаще 2–3 дня).
• У большинства инфицированных лиц заболевание протекает бессимптомно, либо возможна лёгкая диарея. Соотношение тяжёлых поражений к количеству стёртых проявлений для классической холеры — 1:5–1:10, для холеры Эль-Тор — 1:25–1:100.
• Клинически выраженные случаи характеризуются общим недомоганием, рвотой и развитием выраженного диарейного синдрома, отсутствием интоксикации (температура тела не повышается). Для последнего характерно выделение значительного количества (до 10 л/сут) водянистых, бесцветных испражнений. Другая характерная черта — сладковатый, рыбный (но не фекальный) запах испражнений.
• Тяжёлые случаи болезни обусловлены развитием обезвоживания: у больных резко снижается диурез с развитием ОПН. Характерна охриплость голоса или афония. Ведущий патогенетический фактор — гиповолемия и дефицит электролитов. Как следствие развиваются артериальная гипотензия, коронарная недостаточность, нарушение сознания и гипотермия. Подобное состояние определяют как холерный алгид (Алгид — симптомокомплекс, обусловленный обезвоживанием организма (потеря натрия хлорида, калия, бикарбонатов): гипотермия, гемодинамические расстройства, анурия, тонические судороги, выраженная одышка). Отмечают характерное проявление — facies hippocratic a (запавшие глаза, заострённые черты лица с резко выступающими скулами). Продолжительность проявлений зависит от своевременно начатого, адекватно проводимого лечения и варьирует от нескольких часов до нескольких дней. При отсутствии лечения летальность больных в алгидной стадии может достигать 60%.
• Выздоровление сопровождается выработкой непродолжительного иммунитета, нередко отмечают случаи повторного заражения.
Методы исследования • Выделение и идентификация возбудителя; цели исследований — выявление больных и бактерионосителей, установление окончательного диагноза при исследовании погибших, контроль за эффективностью лечения больных и санации носителей, контроль над объектами внешней среды и эффективностью дезинфекционных мероприятий. Материалы для исследования — испражнения, рвотные массы, жёлчь, секционный материал (фрагменты тонкой кишки и жёлчный пузырь), постельное и нательное бельё, вода, ил, сточные воды, гидробионты, смывы с объектов окружающей среды, пищевые продукты, мухи и др. Наиболее объективные результаты даёт исследование проб, взятых до начала антибактериальной терапии • Анализ крови — признаки дегидратации (ацидоз, гипокалиемия, гипонатриемия, гипохлоремия, гипогликемия, полицитемия, незначительный нейтрофильный лейкоцитоз).
Дифференциальную диагностику проводят с различными тяжёлыми диареями (например, вызванными видами S almonella , E. coli или энтеропатогенными вирусами), отравлением грибами, мышьяком.
Лечение • Этиотропная терапия •• Взрослым и детям старше 8 лет — доксициклин по 300 мг 1 р/сут, либо по 100 мг 2 р/сут или тетрациклин по 50 мг/кг/сут в течение 3 дней. В качестве альтернативного препарата возможно использование ципрофлоксацина в среднетерапевтической дозировке •• Детям до 8 лет — ко-тримоксазол (по 4 мг/кг триметоприма и 20 мг/кг сульфаметоксазола каждые 12 ч) или фуразолидон 5–10 мг/кг/сут в 4 приёма через 6 ч в течение 3 дней •• Беременным — фуразолидон по 100 мг 4 р/сут в течение 7–10 дней • Возмещение потери жидкости и электролитов в соответствии со степенью обезвоживания больного •• При лёгкой и среднетяжёлой формах — пероральная регидратация (р-р регидратационной соли [натрия хлорида 3,5 г, калия хлорида 1,5 г, глюкозы 20 г, тринатрия цитрата 2,9 г в 1 л воды], глюкосолана или цитраглюкосолана) •• При тяжёлой форме — введение солевых р-ров в/в (натрия ацетат+натрия хлорид+калия хлорид).
Синонимы • Азиатская холера • Эпидемическая холера • Диарея рисовым отваром
МКБ-10 • A00 Холера
Код вставки на сайт
Холера xe "Холера" — антропонозное, особо опасное острое карантинное инфекционное заболевание, протекающее с тяжёлой диареей, рвотой, приводящими к обезвоживанию организма.
Этиология. Возбудитель — подвижная грамотрицательная бактерия Vibrio cholerae (холерный вибрион, или запятая Коха). Выделяют 3 типа возбудителей — V. cholerae asiaticae (возбудитель классической холеры), V. cholerae eltor (возбудитель холеры Эль-Тор) и серовар О139 (Бенгал) (возбудитель холеры в Юго-Восточной Азии). Подвижность бактерий весьма выражена, и её определение (методом висячей или раздавленной капли) — важный диагностический признак. Деление клеток происходит очень быстро и на щелочной пептонной воде возбудитель даёт видимый невооружённым глазом рост уже через 6 ч. Быстро погибает при кипячении в кислой среде.
Эпидемиология. Холера — типичная кишечная инфекция. Единственный природный резервуар — больные и бактерионосители, основные пути передачи — водный и пищевой, реже контактно-бытовой. Факторы передачи: пищевые продукты, вода, объекты окружающей среды. Определённую роль играют мухи, способные переносить возбудитель с испражнений на пищевые продукты. Несмотря на то, что выделение возбудителя в окружающую среду происходит в течение короткого времени, большое число скрытых форм поддерживает циркуляцию возбудителя. Единственный исторический эндемичный очаг холеры — дельта Ганга и Брахмапутры. Выделяют 2 типа эпидемий холеры: эпидемии-вспышки с едиными источником инфекции и путями распространения, характеризующихся одномоментным появлением большого числа больных, и вялотекущие эпидемии с небольшой постоянной заболеваемостью и трудно выявляемыми путями передачи возбудителя. В большинстве случаев подъём заболеваемости наблюдают в тёплое время года.
Патогенез. В организме человека большая часть вибрионов погибает под действием кислой среды желудка, и лишь их небольшая часть достигает тонкой кишки. В ответ на проникновение бактерий кишечный эпителий выделяет щелочной секрет, насыщенный жёлчью (жёлчь — идеальная среда для размножения возбудителя). Клинические проявления холеры обусловлены образованием экзотоксинов • Экзотоксин (холероген) — термолабильный белок, молекула токсина включает 2 компонента: компонент В взаимодействует с моносиаловым ганглиозидным рецептором, что обусловливает проникновение в клетку компонента А. Компонент А составляют субъединица А1 (активный центр) и субъединица А2, связывающая оба компонента. Субъединица А1 катализирует рибозилирование гуанилзависимого компонента аденилат циклазы, приводит к повышению внутриклеточного содержания циклического 3,5-аденозинмонофосфата и выходу жидкости и электролитов из клеток либеркюновых желёз в просвет кишечника. Токсин не способен реализовать своё действие на любых других клетках. Бактерии серовара О139 также продуцируют экзотоксин с аналогичными свойствами, но в меньших количествах; токсинообразование кодируют как хромосомные, так и плазмидные гены • Определённую роль в поражениях, вызываемых биотипом Эль-Тор, играют гемолизины.
Клиническая картина
• Инкубационный период продолжается от нескольких часов до 5 дней (чаще 2–3 дня).
• У большинства инфицированных лиц заболевание протекает бессимптомно, либо возможна лёгкая диарея. Соотношение тяжёлых поражений к количеству стёртых проявлений для классической холеры — 1:5–1:10, для холеры Эль-Тор — 1:25–1:100.
• Клинически выраженные случаи характеризуются общим недомоганием, рвотой и развитием выраженного диарейного синдрома, отсутствием интоксикации (температура тела не повышается). Для последнего характерно выделение значительного количества (до 10 л/сут) водянистых, бесцветных испражнений. Другая характерная черта — сладковатый, рыбный (но не фекальный) запах испражнений.
• Тяжёлые случаи болезни обусловлены развитием обезвоживания: у больных резко снижается диурез с развитием ОПН. Характерна охриплость голоса или афония. Ведущий патогенетический фактор — гиповолемия и дефицит электролитов. Как следствие развиваются артериальная гипотензия, коронарная недостаточность, нарушение сознания и гипотермия. Подобное состояние определяют как холерный алгид (Алгид — симптомокомплекс, обусловленный обезвоживанием организма (потеря натрия хлорида, калия, бикарбонатов): гипотермия, гемодинамические расстройства, анурия, тонические судороги, выраженная одышка). Отмечают характерное проявление — facies hippocratic a (запавшие глаза, заострённые черты лица с резко выступающими скулами). Продолжительность проявлений зависит от своевременно начатого, адекватно проводимого лечения и варьирует от нескольких часов до нескольких дней. При отсутствии лечения летальность больных в алгидной стадии может достигать 60%.
• Выздоровление сопровождается выработкой непродолжительного иммунитета, нередко отмечают случаи повторного заражения.
Методы исследования • Выделение и идентификация возбудителя; цели исследований — выявление больных и бактерионосителей, установление окончательного диагноза при исследовании погибших, контроль за эффективностью лечения больных и санации носителей, контроль над объектами внешней среды и эффективностью дезинфекционных мероприятий. Материалы для исследования — испражнения, рвотные массы, жёлчь, секционный материал (фрагменты тонкой кишки и жёлчный пузырь), постельное и нательное бельё, вода, ил, сточные воды, гидробионты, смывы с объектов окружающей среды, пищевые продукты, мухи и др. Наиболее объективные результаты даёт исследование проб, взятых до начала антибактериальной терапии • Анализ крови — признаки дегидратации (ацидоз, гипокалиемия, гипонатриемия, гипохлоремия, гипогликемия, полицитемия, незначительный нейтрофильный лейкоцитоз).
Дифференциальную диагностику проводят с различными тяжёлыми диареями (например, вызванными видами S almonella , E. coli или энтеропатогенными вирусами), отравлением грибами, мышьяком.
Лечение • Этиотропная терапия •• Взрослым и детям старше 8 лет — доксициклин по 300 мг 1 р/сут, либо по 100 мг 2 р/сут или тетрациклин по 50 мг/кг/сут в течение 3 дней. В качестве альтернативного препарата возможно использование ципрофлоксацина в среднетерапевтической дозировке •• Детям до 8 лет — ко-тримоксазол (по 4 мг/кг триметоприма и 20 мг/кг сульфаметоксазола каждые 12 ч) или фуразолидон 5–10 мг/кг/сут в 4 приёма через 6 ч в течение 3 дней •• Беременным — фуразолидон по 100 мг 4 р/сут в течение 7–10 дней • Возмещение потери жидкости и электролитов в соответствии со степенью обезвоживания больного •• При лёгкой и среднетяжёлой формах — пероральная регидратация (р-р регидратационной соли [натрия хлорида 3,5 г, калия хлорида 1,5 г, глюкозы 20 г, тринатрия цитрата 2,9 г в 1 л воды], глюкосолана или цитраглюкосолана) •• При тяжёлой форме — введение солевых р-ров в/в (натрия ацетат+натрия хлорид+калия хлорид).
Синонимы • Азиатская холера • Эпидемическая холера • Диарея рисовым отваром
Мы много говорим про холестерин и бляшки в сосудах, но редко вспоминаем о холестериновых камнях в желчном пузыре. А ведь, согласно статистике, они бывают у каждого пятого. И значительную роль в их появлении играет питание. Как составить рацион, чтобы таких камней не было?
Рискует каждый пятый
Миллионы людей носят в желчных пузырях холестериновые камни. По статистике, они встречаются у 10–30% взрослых. Но это средние показатели, среди женщин цифры существенно выше: у них камни бывают в 3–8 раз чаще, чем у мужчин. Это связано с женскими гормонами. Как в связи с наличием их у каждой женщины, так и с противозачаточными гормональными средствами – есть данные о том, что они могут повышать риск образования холестериновых камней в желчном пузыре.
Клубок болезней
Что и как есть, чтобы не было камней?
Способствуют образованию камней. Фастфуд, мясо (особенно жирное), сахар и другие легкоусваиваемые углеводы (сладкое, мучное, газировки), низкое потребление клетчатки, очень низкокалорийные диеты (до 1500 ккал в день), большое потребление фруктозы (диабетические продукты, мёд, газировки с фруктозой), фасоль и другие бобовые, недостаток витамина C, переедание (избыточное потребление калорий), длительное голодание.
Защищают от формирования камней. Мононенасыщенные и полиненасыщенные жиры (растительные масла), орехи, клетчатка (овощи, фрукты и цельнозерновые продукты), кальций (молочные продукты), умеренное употребление алкоголя, содержащего не более 20–40 г чистого спирта в день, кофе и кофеин, витамин C и богатые им продукты, регулярный режим питания, вегетарианская диета, рыба и рыбий жир, при низкокалорийных диетах важно потреблять достаточное количество жиров (7–10 г в день).
Мнение эксперта

Врач-гастроэнтеролог, доктор медицинских наук, профессор Сеченовского университета Алексей Буеверов:
– На холестериновые камни приходится 90% всех камней, образующихся в желчном пузыре. Это очень распространённое заболевание, и чаще оно встречается у женщин. Причём если камни есть у матери, то с высокой вероятностью они будут и у дочери. Чаще их диагностируют у полных людей, чем у худых. Есть такая теория, что образование холестериновых камней – это побочный эффект защитного механизма, с помощью которого печень берёт избыточный холестерин из крови и направляет его в желчные протоки, а потом и в пузырь.
Пациенты обычно думают, что о наличии камней говорит чувство тяжести или ноющие и иные боли в правом подреберье. Это не так, камни такие симптомы не вызывают. И даже если на фоне подобных болей их выявили, это лишь совпадение. Вообще, чаще всего камни обнаруживают случайно при ультразвуковом исследовании (УЗИ) по какому-то другому поводу. Нередко бывает, что хирурги сразу предлагают удалить желчный пузырь. Делать такую операцию из-за наличия камней, которые не беспокоят, неправильно.
Для хирургического лечения должны быть серьёзные показания, например периодические обострения болезни, желчные колики, закупорка камнями желчевыводящих путей (из-за этого возникает желтуха и может быть разрыв желчного пузыря). Если же камни не беспокоят, делать операцию не надо. После удаления желчного пузыря существенно повышается риск развития жирового гепатоза (отложение большого количества жира в печени). К тому же у этого органа есть своя важная функция, он участвует в обмене желчных кислот.
Если камни не старые и не больше 3 см в диаметре, их можно попробовать растворить. Для этого используют препараты с урсодезоксихолевой кислотой. Её действие связано с неким природным феноменом. В желчи человека содержание этой кислоты – 1–4%, а в желчи гималайского медведя – 90%, и потому у него никогда не бывает желчнокаменной болезни. Кислота препятствует выпадению в осадок холестерина и способствует растворению камней. Препаратом с нею нужно пользоваться и при так называемом сладж-синдроме – образовании холестериновых сгустков и выпадении их в осадок. Эта стадия предшествует образованию камней и никакими симптомами себя не проявляет. Обычно её тоже случайно обнаруживают при УЗИ.
Если же камни очень большие, их лучше удалять, так как они способствуют развитию рака желчного пузыря.
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
МКБ-10
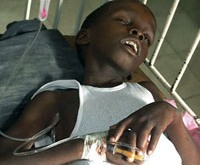
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй - 3-6%;
- на третьей - 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) - питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Читайте также:

