Что такое черепитчатый микоз
Обновлено: 15.04.2024
Грибовидный микоз (ГМ) - классификация, диагностика, лечение, прогноз
В. Poiesz в 1980 г. выделил вирус HTLV-1 из опухолевой ткани и периферической крови больного грибовидным микозом. В настоящее время хорошо известно, что почти все больные грибовидным микозом HTLV-1 серонегативны, но, несмотря на это, с помощью ПЦР установлено присутствие вируса в мононуклеарах кожных опухолевых очагов, что позволяет говорить об этиологическом значении HTLV-1. Однако это мнение разделяется не всеми исследователями. V. Manzari обнаружил другой ретровирус (HTLV-V) у 7 больных грибовидным микозом, роль которого интенсивно изучается в настоящее время.
Морфологическая верификация грибовидного микоза сложна, поэтому велико значение иммунофенотипирования при грибовидном микозе: в большинстве случаев отмечается CD2+-, CD3+-, CD4+-фенотип при одновременном отсутствии других антигенов зрелых Т-клеток. Очень редко при грибовидном микозе обнаруживается CD8+.
Грибовидный микоз развивается медленно, до постановки диагноза проходит 5 лет и более. Специфические папулы или экзематозные очаги могут располагаться на любом участке кожного покрова, иногда бывают симметричными. Алопеция — следствие поражения волосистой части головы. Кожный зуд возникает рано, отличается стойкостью и нередко является основным поводом обращения к врачу. Папулезные образования постепенно трансформируются в опухоли с последующим изъязвлением и инфицированием. Именно такая клиническая форма грибовидного микоза была описана Alibert.
Другим проявлением грибовидного микоза является эритродерма, сопровождающаяся интенсивным зудом и холодовой непереносимостью. При эритродерме развивается лимфаденопатия, в периферической крови появляются атипичные опухолевые клетки, аналогичные клеткам опухолевых кожных инфильтратов по всем биомолекулярным характеристикам. При любом исходном объеме кожного поражения следующим этапом прогрессирования грибовидного микоза является возникновение внекожных очагов: увеличение преимущественно периферических лимфатических узлов, обычно регионарных по отношению к наиболее пораженному участку кожного покрова. Медиастинальные и абдоминальные лимфатические узлы вовлекаются в процесс лишь на финальном этапе развития болезни. Последними появляются висцеральные очаги (в легочной ткани, верхних дыхательных путях, ЦНС, печени).
TNMB-классификация грибовидного микоза
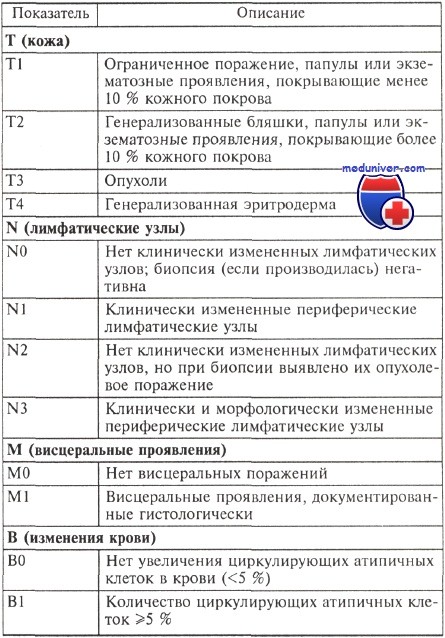
Эта классификация была адаптирована к клинической классификации по стадиям.
Клиническая классификация грибовидного микоза
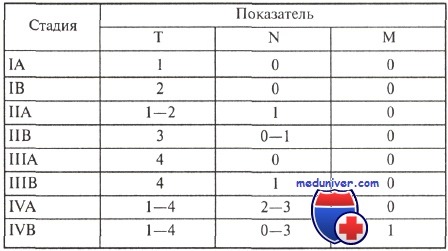
10-летняя выживаемость при Т1 равна 97 %, при Т2 - 77 %, при Т3-Т4 - 50 %.
При IA стадии грибовидного микоза основными лечебными воздействиями являются локальные методы: локальное введение в опухолевые очаги эмбихина (HN2), впервые использованное К. Van Scott и М. Kalmanson в 1973 г., PUVA-терапия (длинноволновое ультрафиолетовое облучение с фотосенсибилизатором) и локальное облучение электронами опухолевого поражения, которые позволяют добиться ПР в 60, 78, 75 % соответственно. Отчетливо чаще наблюдается 5-летнее безрецидивное течение при электронном облучении (60 % по сравнению с 40 % при использовании эмбихина), которое получает все большее распространение.
Эмбихин вводят интратуморально в виде водного раствора в концентрации 10—20 мг/дл не реже 1 раза в день до полной резорбции очагов поражения. При медленно наступающем эффекте доза может быть увеличена до 40 мг в день. Локальной побочной реакцией может быть развитие эритемы интактной кожи, окружающей опухоль. Другим вариантом локального воздействия является интратуморальное введение BCNU, режим использования которого разрабатывался, но не был внедрен в практику.
При IB и IIА стадиях с генерализованным поражением кожи (Т2) опухоли должны подвергаться облучению электронами. Присоединение к нему эмбихина несколько увеличивает частоту полных ремиссий (62 % по сравнению с 49 %), но не влияет на частоту 5-летних полных ремиссий (17 и 14 %) и 10-летнюю выживаемость (54 и 50 %).
При IIВ стадии ведущим в терапии является ИФН-а в виде монотерапии или в сочетании с PUVA и ретиноидами. Ежедневное использование ИФН-а в дозе 5—10 МЕ/м2 в течение 4—8 нед с последующим длительным введением препарата 2— 3 раза в неделю (до достижения максимального ответа) позволяет получить полные ремиссии более чем у 40 % больных; 5- и 10-летняя выживаемость составляют 44 и 28 % (соответственно). Клиническая картина кожи типа эритродермы (Т4) также предполагает необходимость применения ИФН-а, PUVA и ретиноидов. Продолжительность терапии определяется эффектом.
Генерализованный процесс (III и IV стадии) подвергается химиотерапии (CHOP, флударабин, пентостатин) в сочетании с локальным использованием эмбихина.
Второй задачей лечения является предотвращение развития инфекционных осложнений в зонах поражения и прилежащих кожных участках. Уже при IA стадии целесообразна профилактика стероидами кожного инфицирования таким возбудителем, как Borrella. Присоединение инфекционных осложнений на любом этапе развития болезни диктует необходимость применения тропных антибиотиков в комплексе с воздействием на аллергический кожный компонент.
Другие варианты первичных кожных неходжкиновских лимфом встречаются крайне редко. Лечение прогностически благоприятных центрофолликулярных В-клеточных, Т-крупноклеточных CD30+ опухолей осуществляется по принципам терапии индолентных неходжкиновских лимфом. Т-клеточная анапластическая крупноклеточная опухоль является высокоагрессивной и должна подвергаться интенсивному лекарственному лечению с включением в комбинации, в частности, метотрексата, цисплатина.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Черепицеобразный микоз (m. imbricata: син.: лишай черепицеобразный, лишай шелушашийся, микоз тропический круговидный, токело) - контагиозный тропический поверхностный микоз, характеризующийся появлением на туловище и конечностях небольших коричневатых, слегка шелушащихся и умеренно зудящих пятен, эксцентрически растущих и покрывающихся черепицеобразными чешуйками.
Что провоцирует / Причины Черепицеобразного микоза :
Черепицеобразный микоз вызывается трихофитоном (Trichophyton concentricum).
Патогенез (что происходит?) во время Черепицеобразного микоза :
Заражение происходит при непосредственном контакте с больным или через предметы обихода, постельное и нательное белье.
Предрасполагающими факторами являются несоблюдение личной гигиены, потливость. Болеют чаще мужчины.
Симптомы Черепицеобразного микоза :
На коже туловища, конечностей возникают округлые коричневатые пятна, окруженные едва заметным воспалительным венчиком, отличающиеся эксцентрическим ростом. В центральной части очагов начинается разрешение, сопровождающееся шелушением, через несколько месяцев в центральной зоне очага вновь возникает пятно, повторяющее тот же путь развития. Такой цикл повторяется неоднократно, пока весь очаг не покроется наслаивающимися по типу жабо или черепицы чешуйками.
Волосы не поражаются, ногти поражаются редко.
Диагностика Черепицеобразного микоза :
Лечение Черепицеобразного микоза :
Лечение черепицеобразного микоза заключается в назначении кератолитических мазей (2-5% серно-салициловая), 5-10% серно-дегтярной, 2– 5% йодной настойки, фунгицидных мазей (клотримазоловая, ламизиловая и др.), при выраженной генерализации – низорал, ламизил внутрь.
К каким докторам следует обращаться если у Вас Черепицеобразный микоза :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Черепицеобразного микоза , ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
МИКОЗ ЧЕРЕПИЦЕОБРАЗНЫЙ (греч, mykes гриб + -osis; син.: микоз черепитчатый, тропический круговидный микоз, токело, шелушащийся лишай, хронический фигурный дерматомикоз, герпес Мансона) — контагиозный микоз, вызываемый грибком Trichophyton concentricum.
Заболевание описано впервые на Филиппинах в 1789 г. англ. мореплавателем Д ампиром (W. Dempier), распространено в странах с тропическим климатом; в СССР описаны единичные случаи у лиц, выезжавших в такие страны.
Содержание
Этиология и патогенез
Возбудитель — Trichophyton concentricum — открыт Р. Бланшаром в 1895 г., а в 1931 г. подробно изучен Отой (М. Ota). Предрасполагают к заболеванию нерегулярное мытье тела, а также потливость в условиях высокой температуры и влажности окружающей среды. Заражение происходит при непосредственном контакте с больным или через предметы обихода, постельное и нательное белье.
Патогистология: роговой слой эпидермиса разрыхлен, в нем обнаруживается мицелий грибка.
Клиническая картина
М. ч. чаще наблюдается у мужчин, локализуется в основном на коже туловища, разгибательных поверхностей конечностей, ягодиц; волосы, кожа лица, ладоней, подошв не поражаются, ногти — очень редко. Процесс начинается с появления округлых или овальных пятен коричневатого оттенка, окруженных едва заметным воспалительным венчиком; затем пятна приобретают более насыщенную окраску, эксцентрически разрастаются, в то время как в центре их начинается разрешение, сопровождающееся умеренным шелушением. Вскоре в центре шелушащейся зоны выявляется участок клинически нормальной кожи, на к-ром через 1—2 мес. опять появляется такое же пятно светло-коричневого цвета, повторяющее тот же цикл. Поскольку подобный путь развития характерен для всех последующих пятен, то уже через 5 — 6 мес. после инфицирования кожа больного оказывается покрытой множеством округлых (часто сливающихся) очагов, состоящих из эксцентрически располагающихся колец шелушения. Субъективно — умеренный зуд.
Диагноз
Диагноз ставится на основании типичной клин, картины, подтвержденной микроскопическим исследованием чешуек и их посевом на питательные среды для выделения культуры грибка. При микроскопии чешуек видны короткие нити грибка, образующие сетку; мицелий грибка ветвящийся, с зернами желтоватозеленоватого пигмента. В культуре грибок напоминает колонии возбудителя фавуса.
Дифференциальный диагноз проводят с трихофитией (см.).
Лечение, Прогноз и Профилактика
Лечение — Кератолитические мази с салициловой к-той (3%) или серой (5 — 7%); спиртовые растворы йода (3—5%), фунгицидные мази, кремы и мыла. При выраженной генерализации процесса назначают внутрь гризеофульвин.
Прогноз. Заболевание протекает хронически, после лечения возможны рецидивы.
Профилактика: своевременное выявление и лечение больных М. ч., исключение контакта с больными и предметами обихода больных, соблюдение гигиены тела, борьба с повышенной потливостью.
Библиография: Бабаянц Р. С. Кожные и венерические болезни жарких стран, с. 71, М., 1972; Ибрагимова В.С. иСун-Цай-юань. Tinea imbricata, Вестн, дерм, и вен., № 4, с. 69, 1958; Фейер Э. и д р. Медицинская микология и грибковые заболевания, пер. с венгер., с. 792, Будапешт, 1966; Ш e к л а-ков Н. Д. иМиличМ. В. Грибковые заболевания человека, с. 26, М., 1970, библиогр.; Manson’s tropical diseases, ed by Ch. Wilcocks a. P. E. C. Manson-Bahr, Baltimore, 1972.
Для цитирования: Таха Т.В., Нажмутдинова Д.К. Выбор наружной терапии в лечении разноцветного лишая. РМЖ. 2011;11:696.
В современной практике врача–дерматолога грибковые инфекции занимают одно из важных мест. В настоящее время микотическими инфекциями страдают около 20% населения мира. При этом известны более 100 тыс. видов грибов, из которых около 500 патогенны для человека.
В отечественной дерматологии чаще всего пользуются классификацией Н.Д. Шеклакова (1976), в соответствии с которой выделяют четыре группы микозов и пятую группу так называемых псевдомикозов:
1) кератомикозы (разноцветный лишай, пьедра, черепитчатый микоз);
2) дерматомикозы (эпидермофития; микоз, обусловленный красным трихофитоном; трихофития, микроспория, фавус);
3) кандидоз (поверхностный кандидоз кожи и слизистых оболочек, висцеральный кандидоз, хронический генерализованный, гранулематозный кандидоз);
4) глубокие (висцеральные, системные) микозы: гистоплазмоз, кокцидиоидоз, бластомикозы, криптококкоз, геотрихоз, хромомикоз, риноспоридиоз, аспергиллез, пенициллиноз, мукороз.
В группу псевдомикозов относят поверхностные формы (эритразма, подмышечный трихомикоз) и глубокие формы (актиномикоз, микромоноспороз, нокардиоз, мицетомы). Включение в эту классификацию псевдомикозов (как и само название) является малооправданным и представляет собой в большой степени дань традиции, так как эритразма представляет собой инфекционное заболевание, вызываемое коринебактериями, а патогенные актиномицеты являются в отличие от грибов прокариотами и близко лежат к пропионовым бактериям, микобактериям туберкулеза и коринебактериям. В культуре и тканях человека они, однако, имеют определенное сходство с грибами, так как образуют тонкий ветвящийся мицелий.
Классификация микозов в соответствии с МКБ 10–го пересмотра основана на локализации патологических высыпаний:
• Tinea pedis — микоз стоп
• Tinea corporis — микоз гладкой кожи туловища
• Tinea cruris — микоз паховый
• Tinea capitis — микоз волосистой части головы
• Tinea unguim — онихомикоз
• Tinea manum — микоз кистей
• Tinea barbae — микоз лица.
Она удобна с практической точки зрения, однако не учитывает этиологических особенностей дерматофитий при некоторых локализациях.
Кератомикозы – грибковые заболевания, развивающиеся в роговом слое эпидермиса и на поверхности кутикулы волоса.
Так, по данным зарубежных авторов, распространенность манифестных форм отрубевидного лишая составляет в странах с умеренным климатом – 2%, с тропическим – до 40%. Географическое распространение повсеместное, в умеренном климате заболевание чаще регистрируется в середине весны (апрель–май) – начале лета (июнь). Разноцветный лишай поражает лиц обоего пола. Болеют преимущественно лица от 14 до 40 лет, мужчины в 1,5–2 раза чаще. Заболевание склонно обостряться с повышением температуры и влажности окружающей среды, а также с повышенной сальностью кожи, обильным потоотделением, особенно с изменением химического состава пота, длительным применением системных кортикостероидных и цитостатических препаратов.
В 1846 году Eichted впервые описал возбудителя разноцветного лишая, который относится к дрожжеподобным грибам, активно метаболизирующим жиры, рода Malassezia. К настоящему времени изучено 11 разновидностей грибов рода Malassezia – M. globosa, M. sympodialis, M. furfur, M. obtusa, M. dermatis, M. restricta, M. slooffiae, M. pachydermatis, M. japonica, M. yamatoonsin, M. nana. В настоящее время в мире интенсивно проводятся исследовательские работы по изучению влияния разных видов Malassezia на развитие и характер течения заболеваний, ассоциированных с этими микромицетами. Так, установлено, что M. globosa, M. Sympodialis M. furfur, M. obtusa вызывают развитие отрубевидного лишая. Развитию отита наружного слухового прохода способствует M. sympodialis, себорейного дерматита – M. globosa, M. restricta. На течение атопического дерматита оказывает влияние M. dermatis. Наиболее частым возбудителем заболеваний у человека является Malassezia furfur. Термин предложил H. Baiilon (1889) в честь французского ботаника L. Mallasez. Позже M. Gordon ввел термин Pitirosporum orbiculare. Особенностью этого возбудителя является его облигатная липофильность, что создает определенные трудности в его культивировании: возбудитель будет расти, только если в среду добавить источник липидов. Malassezia – диморф, может существовать как в виде дрожжеподобных клеток (бластоспордрожжевая фаза), так и в виде псевдомицелия (мицелиальная фаза) – именно эта форма приводит к возникновению отрубевидного лишая.
Инкубационный период заболевания может составлять от 2 недель до 1,5 месяцев. Клинически на коже груди, спины, шеи, реже плечевого пояса и волосистой части головы появляются мелкие (диаметром 3–5 мм) невоспалительные желтовато–коричневые пятна с четкими неровными границами, при поскабливании которых выявляется незначительное отрубевидное шелушение (рис. 1).
В результате периферического роста пятна увеличиваются в размерах и сливаются в крупные очаги так называемых географических очертаний. Субъективные ощущения отсутствуют, однако при сахарном диабете и других эндокринопатиях возможны зуд, жжение. Для диагностики применяют йодную пробу Бальцера, для чего пораженную кожу смазывают йодной настойкой и тут же протирают спиртом: разрыхленный грибом роговой слой быстро впитывает йод и пятна отрубевидного лишая резко выделяются, окрашиваясь в темно–коричневый цвет на фоне слегка пожелтевшей непораженной кожи. Под влиянием ультрафиолетовых лучей (в частности, при загаре) в результате шелушения на местах бывших высыпаний остаются незагоревшие пятна – псевдолейкодерма (рис. 2).
В настоящее время установлены истинные механизмы образования депигментации (псевдолейкодермы) кожи при разноцветном лишае. Malassezia furfur, являясь липофильным, в процессе окисления ферментов липоксигеназой ненасыщенных жирных кислот кожного сала способствует накоплению дикарбоновой кислоты, которая подавляет ингибиторную активность тирозиназы меланоцитов, приводя к уменьшению синтеза меланина, что клинически проявляется возникновением гипопигментации кожи.
Несмотря на характерную клиническую картину отрубевидного лишая и наличие широкого спектра современных антифунгальных препаратов как системного, так и местного действия, не всегда удается достичь 100%–й эффективности в терапии отрубевидного лишая. Следует заметить, что некоторые из традиционных методов лечения, все еще часто применяемых отечественными дерматологами (обработка по Демьяновичу, серосодержащие препараты), являются недостаточно эффективными и не всегда хорошо переносятся пациентами, так как обладают неприятным запахом и могут вызывать зуд, жжение и раздражение кожи. В то же время современные топические антимикотики (аллиламины, производные азолов), используемые в терапии отрубевидного лишая, благодаря своему фунгицидному эффекту являются высокоэффективными препаратами. Среди множества противогрибковых препаратов, предназначенных для наружного применения в лечении разноцветного лишая, предпочтение следует отдавать тем из них, которые, во–первых, способны накапливаться именно в тех слоях кожи, где развивается грибковый процесс, во–вторых, не проникают в те слои, где жизнедеятельность грибов невозможна. В–третьих, такие препараты должны проявлять противогрибковую активность без влияния на пролиферацию эпидермиса.
Критерием микологической излеченности является отсутствие дрожжевой и мицелиальной форм Malassezia, а критерием полной излеченности – отсутствие клинической симптоматики и грибов рода Malassezia в кожных чешуйках, полученных с поверхности кожи на месте разрешившихся очагов поражения.
Литература
1. Лещенко В.М., Лещенко Г.М. Лечение онихомикозов ламизилом, Вестник дерматологии и венерологии, 1998; 2: 61—64с.
2. Рукавишникова В.М. Микозы стоп. М, 2003; 317.
3. Сергеев Ю.В., Шпигель Б.И., Сергеев А.Ю. Фармакотерапия микозов. М.: Медицина для всех, 2003. – 200 с.
4. Аравийский Р.А., Климко Н.Н., Васильева Н.В. Диагностика микозов. СПб.: Издательский дом СПбМАПО, 2004. – 186 с.
5. А.Б.Яковлев, К.Н.Суворова; Фед. агенство по здравоохранению и соц. развитию, ГОУ доп. проф. образованияМалассезия–инфекция кожи человека: Учебно–методическое пособие,2005,43с.
6. Л. П. Котрехова , Н.В. Васильева, К.И. Разнатовский, И.В. Пиотровская Клиническая эффективность и безопасность тербинафина (ламизил спрей, ламизил дермгель) в лечении отрубевидного лишая ,Клиническая дерматология и венерология,2007,N 3 ,с. 35–38.
7. Степанова Ж.В., Новоселов А.Ю., Рукавишникова В.М. и др. Результаты клинического изучения Ламизила спрея при поверхностных микозах, Вестник дерматологии и венерологии, 2007;№ 1: 46—47с.
8. Клиническая дерматовенерология в 2–х томах. Под ред. Ю.К.Скрипкина, Ю.С. Бутова. М: ГЭОТАР–Медиа 2009; т. 1: 91–213с.,
9. Faergemann J. Лечение отрубевидного лишая эмульсионным кремом, содержащим тербинафин: двойное слепое исследование.5–й Конгресс Европейской академии дерматологов и венерологов, . Брюссель (Бельгия). 1996.
10. Fell J.W., Boekhout T., Fonseca A. et al. Biodiversity and systematis of basidiomycetous yeasts as determined by large–subunit rDNA D1/D2 domain sequence analysis. Int. J. Syst. Evol. Microbiol. 2000.; Vol. 50: 1351–1371.
11. Halaaaji Z., Kordbacheh P., Zaini F. et al. Distribution of malassezis yeast associated with seborrheic dermatitis and normal subjects. JEADV. 2004.; 18supp.,2P.383.
12. Nakabayashi A., Sei Y., Guillot J. Identification of Malassezia species isolated from patients with seborrheic dermatitis, atopic dermatitis, pityriasis versicolor and normal subjects. Med. Mycol. 2000., 38: 337 – 341. Pejkovska D., Hristova L., Nikolovska M. et al. Presence of pityriasis versicolor in dermatovenerology dispansery J. sandanski skopie. JEADV. 2004.;18supp.,2:P.387–388.
13. Stanojevic M., Lestanin B., Stankovic O. Effects of fluconasol vs. topical antifungal agent in the treatment of mycotic infections. JEADV. 2004.; 18 supp., 2: P.392 – 393.
Первая стадия грибовидного микоза. Признаки грибовидного микоза.
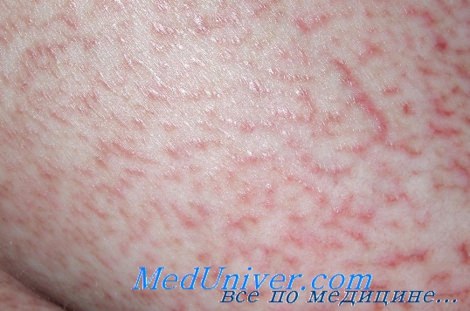
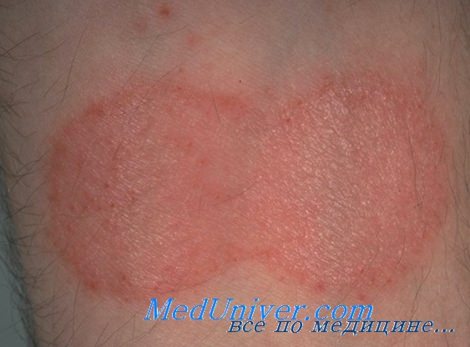
Первичные морфологические высыпания в начальной стадии заболевания обычно бывают полиморфными, но превалируют очаги эритематозно-сквамозного характера. Процесс может локализоваться на коже всего тела, но чаще поражаются лицо и туловище. Пятна бывают разных размеров, как правило имеют округлые или неправильные очертания, относительно четкие границы. Цвет очагов поражения может быть насыщеннорозовым, красным, но в дальнейшем по мере прогрессирования заболевания приобретает типичные для данного заболевания фиолетовые тона. Характерным клиническим признаком является шелушение поверхности пятен, которое может быть отрубевидным, мелко- или крупнопластинчатым. Постепенно количество пятен увеличивается, часть из них разрешается в центре, расширяется по периферии и сливается в очаги крупных размеров, имеющие неправильные, иногда причудливые очертания . Определенное диагностическое значение в этот период имеет симптом здоровых островков кожи, которые просматриваются в центре отдельных эритематозно-сквамозных очагов. При разрешении пятен (спонтанно или под влиянием терапии) могут оставаться дисхромии (гиперпигментации, депигментации), атрофия эпидермиса.
Наряду с очагами поражения пятнистого характера в этой стадии заболевания могут возникать рассеянные экземоподобные везикулезные, папулезные, уртикарные элементы, что дало основание некоторым авторам называть ранний период классической формы грибовидного микоза экзематозным. Папулезные элементы могут иметь кератозныи характер. Иногда лихеноидные высыпания сливаются, и формируются очаги поражения, типичные для нейродермита.
В этот период заболевания может развиваться эритродермия — генерализованная эритема. Характер поражения обычно подостровоспалительный. Цвет кожи обычно бывает интенсивно-розовым, часто с синюшным оттенком. У большинства больных отмечается некоторая отечность кожи. Инфильтрация кожи при развитии эритродермий в этот период заболевания либо отсутствует, либо носит очаговый характер, чаще в области разгибательных поверхностей конечностей. Эксфолиативные явления также мало выражены.
Общее состояние больных в первой стадии классической формы грибовидного микоза обычно не нарушено, лишь у больных эритродермиями могут быть недомогание, подъемы температуры до субфебрильных значений, потеря аппетита, сна, расстройства со стороны желудочно-кишечного тракта.
Периферические лимфатические узлы у больных в этом периоде грибовидного микоза увеличены незначительно, чаше пальпируются в паховых и подмышечных областях, что более заметно у больных с распространенным процессом.
Длительность первой стадии классической формы грибовидного микоза бывает различной. Появившиеся единичные очаги поражения могут существовать много месяцев, лет и даже десятилетий, не имея тенденции к распространению процесса и нарастанию инфиль-трациии в очагах. В других случаях процесс с самого начала приобретает агрессивный характер, в течение короткого периода времени появляется много новых очагов, которые быстро уплотняются, и процесс переходит в следующую, бляшечную стадию.
Рассеянные очаги поражения эритематозного характера, как и эритродермические состояния, на ранних стадиях грибовидного микоза могут самопроизвольно разрешаться, затем вновь возникать и в течение многих лет имитировать клиническую картину доброкачественных воспалительных дерматозов: псориаза, токсикодермии, экземы, нейродермита, парапсориаза, красного волосяного лишая Девержи, себореиного дерматита и некоторых других Ввиду сходства клинической картины ранних стадий грибовидного микоза с указанными дерматозами, диагностика в этот период заболевания весьма затруднительна. Около 75% больных до установления диагноза ЗЛК имеют предшествующие диагнозы различных доброкачественных воспалительных дерматозов.
Несвоевременная диагностика грибовидного микоза на ранних стадиях заболевания определяет неправильную тактику ведения больных, которым нередко рекомендуют санаторно-курортное лечение, физиотерапевтические процедуры, не запрещают пребывание на солнце, назначают неадекватную общую и местную терапию, не проводят профессиональную переориентацию, что способствует быстрому прогрессированию заболевания.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

