Что такое эмфизема легких при туберкулезе
Обновлено: 22.04.2024
а) Терминология:
1. Аббревиатуры:
• Туберкулез (ТБ)
• Микобактерии туберкулеза (МБТ)
2. Определения:
• МБТ: инфекция с аэрогенным (воздушно-капельным) механизмом передачи
• Гранулема: эпителиоидные гистиоциты, в т.ч, гигантские клетки Лангханса, окруженные лимфоцитами
• Очаг Гона: первичный легочный очаг ТБ
• Комплекс Ранке: очаг Гона + поражение лимфоузлов
б) Визуализация:
2. КТ легких при туберкулезе:
• ТБ лимфаденит:
о Гиподенсный участок в центре, контрастное усиление на периферии
о Типичная односторонняя лимфаденопатия корня легкого и/или паратрахеальная лимфаденопатия
• ВИЧ(+):
о Лимфаденопатия с вовлечением нескольких групп лимфоузлов
о Консолидация легочной ткани у пациентов с тяжелым иммунодефицитом (СПИД) и уровнем CD4
• ТБ плевры:
о Плевральный выпот, возможно, осумкованный
о Утолщение, контрастное усиление, обызвествление плевры
о Сопутствующий ТБ легких (часто):
- Субплевральные и перибронховаскулярные микроузелки, утолщение междольковых перегородок
- Может напоминать злокачественную опухоль
- Парадоксальный ответ: увеличение внутрилегочных очагов после начала эффективного лечения
о Плевральный выпот на стороне поражения
о Бронхоплевральный свищ:
- Гидропневмоторакс, возможно, напряженный
о Эмпиема плевры, сообщающаяся с внешней средой
- Жидкость и мягкотканный компонент с распространением из полости плевры в мягкие ткани грудной стенки ± свищ, открывающийся в коже
3. Сцинтиграфия:
• ПЭТ/КТ:
о Пораженные ткани при ТБ обычно накапливают ФДГ
в) Дифференциальная диагностика туберкулеза легких:
1. Нетуберкулезная микобактериальная инфекция легких:
• Mycobacterium avium-intracellularecomplex (MAC), Mycobacterium kansasii и др.
• Классическая или кавитирующая инфекция неотличима от кавитирующего ТБ на диагностических изображениях:
о Предполагайте ТБ, пока не доказано обратное
о Необходимо исследование мокроты и/или другие лабораторные исследования
3. Некротическая лимфаденопатия:
• Центральный некроз и периферическое контрастное усиление:
о Другие инфекции: грибки
о Метастатическая лимфаденопатия: рак легкого, плоскоклеточный рак головы и шеи
4. Милиарные микроузелки:
• Милиарная грибковая инфекция
• Милиарные метастазы:
о Папиллярный рак щитовидной железы
• Трансбронхиальная биопсия позволяет дать точный диагноз
г) Патология:
3. Микробиология:
• МБТ: облигатные патогены рода Mycobacteriaceae, вызывающие туберкулез
• Аэробные, требующие большого количества кислорода
• Окрашиваются по Цилю-Нильсену, являются кислотоустойчивыми
д) Клинические особенности:
2. Демография:
• Эпидемиология:
о ТБ эндемичен для всех стран мира; в Юго-Восточной и Западной Азии (Океании) и Африке: 58% и 28% новых случаев соответственно о 2014 год:
- 9,6 млн. новых случаев:
1,2 млн. (12%) пациентов с ТБ страдают СПИД
- 1,5 млн. летальных исходов
- 3,3% новых случаев ТБ обусловлены мультирезистентны-ми формами
3. Течение и прогноз:
• Смертность без лечения при ТБ, мазок(+): 70%
• Смертность без лечения при ТБ мазок(-), посев(+): 20%
• ТБ у ВИЧ-инфицированных быстро приводит к гибели, средняя выживаемость
4. Лечение:
• Принципы терапии:
о Множественные препараты (в зависимости от чувствительности); предпочтительные препараты: изониазид, рифампин, этамбутол, пиразинамид
5. Прогноз:
• Уровень успешности терапии-80%
• Предикторы летальности:
о ВИЧ-инфекция
о ТБ, мазок мокроты (+)
о Мультирезистентный ТБ
о ТБ в анамнезе
е) Диагностическая памятка. Следует учесть:
• Активный туберкулез при верхнедолевой пневмонии с кавитацией:
о При подозрении на кавитацию в верхней доле КТ помогает подтвердить патологические изменения
о Пациенты с кавитацией в верхних долях должны изолироваться, пока не исключен ТБ
ж) Список использованной литературы:
1. Rozenshtein A et al: Radiographic appearance of pulmonary tuberculosis: dogma disproved. AJR Am J Roentgenol. 204(5):974-8, 2015
2. Ко JM et al: Pulmonary changes of pleural ТВ: up-to-date CT imaging. Chest. 146(6):1604-11, 2014
3. LeeJY et al: Pulmonary tuberculosis: CT and pathologic correlation. J Comput Assist Tomogr. 24(5):691-8, 2000
Буллезная эмфизема легких при туберкулезе. Диагностика буллезной эмфиземы легких
В настоящей работе мы суммируем наблюдения за 81 больным ограниченной буллезной эмфиземой легких, у которых этот диагноз был поставлен на основании осмотра: у 33 больных во время операции и у 48 — при торакоскопии, выполненной во время спонтанного пневмоторакса, осложнившего эмфизему.
Из этих 81 больного у двух больных причиной эмфиземы были «исты, периферичнее которых развились буллезные участки, у трех — пылевые болезни, у 28 — туберкулез (у трех из них были туберкуломы, у 25 рубцы после организации туберкулезных очагов, у одного кроме того обширные плевральные наслоения), у остальных больных в анамнезе выявлены пневмонии, бронхит и др. бронхореспираторные инфекции.
Больные ограниченной буллезной эмфиземой — люди молодого возраста; только 12 из наших больных были старше 40 лет.
У трех больных заболевание протекало бессимптомно и заподозрено при массовом флюорографическом исследовании, 50 больных обратились за врачебной помощью после развития спонтанного пневмоторакса. 22 больных жаловались на тупые несильные боли в груди. Почти все отмечали появление одышки при нагрузке, иногда только при тяжелой работе; у трех больных нагрузка вызывала астмоподобные приступы. Половина больных отмечала пониженную толерантность к работе, утомляемость, иногда покашливание. Т. е. жалобы и анамнез больных не были специфическими. Перкуторные изменения выявлены лишь у 8 бальных при более обширных поражениях. Сухие рассеянные или локализованные хрипы выявлены у половины больных, у некоторых только после нагрузки.
Показатели внешнего дыхания у всех больных свидетельствовали о гипервентиляции, в основном за счет углубления дыхания, у 40 человек были уменьшены ЖЕЛ, ММОД, резервы дыхания. Гипоксемии не было. Все были трудоспособны, кроме больных, страдавших и туберкуломами (они находились на больничном листе).
Аналогичную клиническую картину приводит Д. Рихард с соавт.
Диагноз в основном ставится на основании рентгенологического исследования. Рентгенологическая картина у больных ограниченной эмфиземой может быть разнообразной — от классической, когда обнаруживается округлая полость с тонко очерченными стенками, до почти полного отсутствия симптомов на обычной рентгенограмме, за исключением более светлого прозрачного фона в ограниченном участке легкого, что обусловлено строением и расположением эмфизематозных участков. Если они не содержат ткани легкого, расположены внутри него, имеют значительные размеры, то обнаружится округлая, кольцевидная тонко очерченная тень, лишенная легочного рисунка. Если буллезный участок необширен, расположен под плеврой, прилежит к рубцу, очагу воспаления или неизмененному легкому, он может быть незаметен при рентгеновском исследовании.
Наиболее надежно диагноз ограниченной эмфиземы легких может быть поставлен на основании скенио- или ангиограммы легких. Отсутствие кровеносных сосудов в области эмфиземы и прилежащих участках делает диагноз (несомненным. Скенограмма позволила уточнить диагноз у 37 из 40 больных, которым этот метод был применен.
Бронхография мало помогает диагнозу: контраст обычно в пузырь не проникает, иногда распределение контраста позволяет судить о степени оттеснения и сдавления пузырем оставшегося легкого.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
1. Аббревиатуры:
• Деструктивная эмфизема (ДЭ)
• Центрилобулярная эмфизема (ЦЛЭ)
• Панлобулярная эмфизема (ПЛЭ)
• Хирургическая редукция объема легкого (ХРОЛ)
• Обычная интерстициальная пневмония (ОИП)
3. Определение:
• Эмфизема: деструкция стенок альвеол со стойким расширением дыхательных пространств дистальнее терминальных бронхиол
• Булла: хорошо отграниченный очаговый участок повышения пневматизации >1 см в поперечнике с тонкими стенками
• ЦЛЭ: деструкция стенок альвеол и их расширение вблизи центрилобулярных бронхиол:
о Периферические альвеолы вблизи междольковых перегородок интактны
• ПЛЭ: деструкция стенок альвеол и расширение всех альвеол во вторичных легочных дольках
• Парасептальная эмфизема: деструкция стенок альвеол и расширение альвеол на периферии вторичных легочных долек:
о Центральные альвеолы вблизи центрилобулярных бронхиол интактны
б) Визуализация:
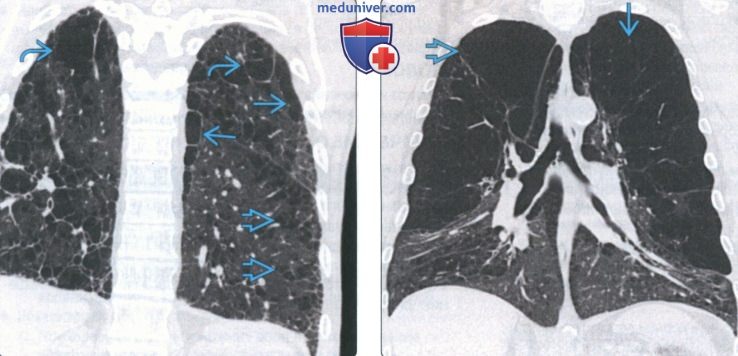
(Слева) На корональной КТ без КУ у пациента с центрилобуляр ной эмфиземой определяются сливные участки деструкции легочной ткани со структурными нарушениями. Картина сопоставима со сливной эмфиземой. Обратите также внимание на менее выраженные участки центрилобулярной и парасептальной эмфиземы.
(Справа) На корональной КТ без КУ у пациента с эмфиземой определяется повышение пневматизации верхних долей, практически полностью замещенных сливными буллезными участками с мелкими сосудами. Картина сопоставима с запущенной деструктивной эмфиземой.
3. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ: выявление эмфизематозных участков и их локализация относительно вторичной легочной дольки, визуализация стенок
• Выбор протокола:
о Волюметрическая тонкосрезовая КТ без контрастного усиления:
- MinIP позволяет сделать более заметными плохо различимые эмфизематозные участки
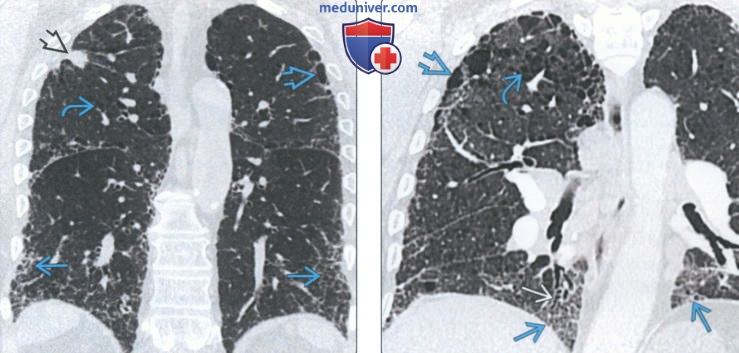
(Слева) На корональной КТ без КУ у мужчины-курильщика в субплевральных отделах нижних долей легких определяются слабо выраженные ретикулярные изменения наряду с парасептальной и центрилобулярной эмфиземой в верхних долях. Картина характерна для легочного фиброза в сочетании с эмфиземой. Очаг в верхушке правого легкого подозрителен на первичный рак.
(Справа) На корональной КТ с КУ в субплевральных отделах нижних долей определяются слабо выраженные ретикулярные изменения наряду с тракционными бронхоэктаза ми, признаками центрилобулярной и парасептальной эмфиземы. Картина сопоставима с легочным фиброзом в сочетании с эмфиземой.
в) Дифференциальная диагностика эмфиземы легких:
3. Констриктивный бронхиолит:
• Заболевание периферических дыхательных путей, приводящее к гипоксической вазоконстрикции с формированием участков повышенной пневматизации в легких
• Участки повышенной пневматизации при констриктивном бронхиолите могут имитировать ПЛЭ
• Воспаление периферических дыхательных путей может приводить к их расширению
• Если дыхательные пути не расширены, констриктивный бронхиолит не всегда возможно отличить от ПЛЭ
4. Пневмоторакс:
• Апикальные или гигантские буллы могут имитировать пневмоторакс; дифференциальная диагностика может быть сложной
• Анамнез: пневмоторакс обычно приводит к острой боли в груди и острому нарушению дыхания
• Визуализация плевры - признак пневмоторакса
• Перегородки могут обнаруживаться и при пневмотораксе, и (чаще) при гигантских буллах
г) Патология. Общая характеристика:
• ЦЛЭ:
о Наиболее распространенный вариант
о Расширение альвеол и деструкция их стенок в центральных отделах вторичных легочных долек:
- При прогрессировании заболевания происходит тотальная деструкция вторичных легочных долек
о Центрилобулярные очаги сливаются в крупные буллы
• Парасептальная эмфизема:
о Деструкция стенок альвеол и расширение альвеол на периферии вторичной легочной дольки
о Гигантские буллы: сообщаются с трахеобронхиальным деревом, заполняются воздухом на вдохе, приводя к прогрессирующему спадению прилежащей легочной паренхимы
• ПЛЭ: деструкция стенок альвеол в сочетании с эмфиземой
• Легочный фиброз в сочетании с эмфиземой:
о Заболевание легких, связанное с курением
о Центрилобулярная или парасептальная эмфизема в сочетании с фиброзом (ОИП или неспецифической интерстициальной пневмонией)
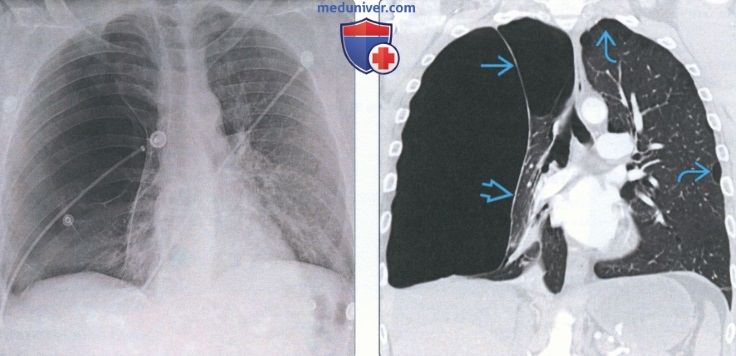
(Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 35 лет с буллезной эмфиземой и прогрессирующим диспноэ определяется обширное просветление, практически полностью занимающее правое легочное поле. Дифференциально-диагностический ряд: массивный локализованный правосторонний пневмоторакс и гигантская булла.
(Справа) На корональной КТ с КУ у этого же пациента визуализируется перегородка, разделяющая обширный участок повышенной пнев матизации. Картина сопоставима с гигантскими буллами. Нормальная легочная паренхима смещена кнутри. Обратите внимание на левостороннюю парасептальную эмфизему.
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Прогрессирующее диспноэ:
- Хронический кашель, в т.ч. продуктивный с прозрачной/белой мокротой
о Функциональные дыхательные пробы:
- Обструктивная физиология
- Снижение DLCO
• Другие признаки/симптомы:
о Острая боль в груди, обусловленная раздражением плевры, или диспноэ при пневмотораксе на фоне разрыва буллы
2. Демография:
• Центрилобулярная и парасептальная эмфизема: строгая связь с курением:
о Парасептальная эмфизема может обнаруживаться у некурящих
о Гигантские буллы: преимущественно у молодых курильщиков
• ПЛЭ строго связана с недостаточностью α-1 антитрипсина:
о Преимущественно у курильщиков:
- У некурящих людей с недостаточностью α-1 антитрипсина эмфизема возникает редко
о Заболевание может проявляться в раннем возрасте о Может быть также связано с внутривенным введением риталина
3. Течение и прогноз:
• Прогрессирующая гипоксия с развитием легочной гипертензии и легочного сердца
4. Лечение:
• Восстановление дыхательной функции и медикаментозное лечение (бронходилятаторы, противовоспалительные препараты) у всех пациентов
• Отказ от курения
• Хирургическая редукция объема легкого: пациенты с парасеп-тальной эмфиземой и крупными (гигантскими) буллами, или неравномерной эмфиземой с очаговыми буллезными изменениями (таргетное удаление булл):
о Буллы, занимающие большой объем, могут нарушать нормальный респираторный механизм, затрудняя дыхание
о Цель терапии: устранение вентиляционно-перфузионного несоответствия, улучшение механики дыхания
• Гигантские буллы: буллэктомия
• Трансплантация легкого
е) Диагностическая памятка:
1. Следует учесть:
• ЦЛЭ у курильщиков с участками повышенной пневматизации без явно выраженных стенок в верхних долях легких
• Парасептальную эмфизему у пациентов с субплевральными буллами, организованными в один слой, с преимущественным поражением верхних долей
• ПЛЭ при равномерном повышении пневматизации нижних долей с наличием мелких кровеносных сосудов
ж) Список использованной литературы:
1. Kligerman S et al: Clinical-radiologic-pathologic correlation of smokingrelated diffuse parenchymal lung disease. Radiol Clin North Am. 54(6): 1047-1063, 2016
2. Shah PL et al: Lung volume reduction for emphysema. Lancet Respir Med. ePub, 2016
3. Lynch DA et al: CT-definable subtypes of chronic obstructive pulmonary disease: a statement of the Fleischner Society. Radiology. 277(1): 192-205, 2015
Видео признаки осложнения и обострения ХОБЛ на рентгенограмме и КТ
- Вернуться в оглавление раздела "Пульмонология."
Редактор: Искандер Милевски. Дата обновления публикации: 19.1.2022
Что такое эмфизема легких? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каретникова Дмитрия Владимировича, пульмонолога со стажем в 4 года.
Над статьей доктора Каретникова Дмитрия Владимировича работали литературный редактор Елизавета Цыганок , научный редактор Елена Лобова и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Эмфизема лёгких (Emphysema) — это болезнь, при которой количество воздуха в лёгких повышается настолько, что нарушается их анатомия: альвеолы становятся больше, а их стенки постепенно разрушаются [1] [2] .

Эмифизема встречается у 0,5–5,7 % людей старше 40 лет. Чаще всего ею болеют пожилые мужчины старше 65 лет [3] .
Причины эмфиземы лёгких
Обычно эмфизема лёгких появляется не как самостоятельная болезнь, а как сопутствующий синдром другого заболевания.
Причины развития эмфиземы могут быть как внешними, так и внутренними, иногда они сочетаются. Наиболее частой причиной развития болезни является курение табака. У курильщиков со стажем может развиться хроническая обструктивная болезнь лёгких (ХОБЛ), при которой сосуществуют эмфизема и хронический обструктивный бронхит. Однако эмфизема может быть и начальным этапом развития ХОБЛ: ею болеют 52 % курящих людей без ХОБЛ [4] .

Более редкая причина возникновения болезни — работа на вредном производстве, где на человека без необходимых мер дыхательной защиты воздействуют дымы и аэрозоли.
Эмфизема может встречаться и при других состояниях, не связанных с курением, например при ВИЧ-инфекции, гиперчувствительном (аллергическом) пневмоните или при пороках развития лёгких (нарушении закладки лёгочной ткани или недоразвитии участка лёгкого) [5] .
Причиной также могут стать вирусы: аденовирус, РС-вирус и пневмоцисты. Эти агенты снижают иммунитет, усиливают воспалительные процессы и влияют на разрастание ткани, снижают синтез коллагена и истончают альвеолярные перегородки.
Основной генетической болезнью, которая может привести к развитию эмфиземы, является дефицит фермента альфа-1-антитрипсина. Человек с дефицитом этого фермента может заболеть эмфиземой, даже если он не контактирует с дымом или аэрозолями, а при сочетании дефицита и вредных внешних факторов болезнь появляется до 40–45 лет и протекает более агрессивно.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эмфиземы легких
Характерными признаками эмфиземы лёгких являются:
Патогенез эмфиземы легких
Важную роль в появлении эмфиземы играет плохое кровоснабжение лёгочной ткани. Она излишне растягивается, истончается и отмирает. Бронхиальная непроходимость затрудняет выдох и повышает альвеолярное давление, которое вместе с воспалением истончает альвеолы.
Не до конца ясен механизм возникновения булл. Исследователи предполагают, что болезнь развивается поэтапно: от одиночных булл до распространённой эмфиземы.
Кроме того, исследование, проведённое на животных, показывает, что существует несколько взаимосвязанных параллельных процессов, каждый из которых приводит к болезни. Однако учёные пока не выяснили, какой из них преобладает.
Концепции развития эмфиземы лёгких
Концепция сдвига протеазно-антипротеазного равновесия и разрушение внеклеточного матрикса
Все клетки нашего организма продуцируют разнообразные молекулы, часть из которых является ферментами. Некоторые из этих ферментов, протеазы, разрушают собственные ткани для последующей их перестройки. При эмфиземе они разрушают эластические волокна лёгких.
Также в организме существуют ферменты, антипротеазы, которые подавляют чрезмерную активность протеаз, если она возникает. Наиболее изученная из таких молекул — альфа-1-антитрипсин.
Сдвиг происходит, когда нарушается равновесие между активностью собственных протеаз и антипротеаз. Активность протеаз повышается, когда табачный или другой дым, аэрозоли или бактериальная инфекция повреждает лёгочную ткань. В месте повреждения появляется воспаление, куда проникают нейтрофилы, чтобы его устранить. Они расщепляют эластин, а остатки эластиновых волокон усиливают приток новых нейтрофилов и других клеток, содержащих протеазы.
Помимо сдвига активности важную роль играет дефицит альфа-1-антитрипсина. Это генетическая болезнь, причём достаточно распространённая (в среднем на 5000 – 10000 человек приходится 1 больной). При дефиците этого фермента даже слабые повреждающие факторы, не влияющие на здорового человека, например пыль или испарения, активируют протеазную систему и приводят к развитию эмфиземы.
Кроме того, дефицит альфа-1-антитрипсина часто провоцирует цирроз печени, особенно в молодом возрасте, поэтому в таком случае эмфизема лёгких обычно развивается вместе с циррозом.
Концепция оксидативного стресса и повреждения клеток лёгкого
Концепция аутоиммунного воспаления
Достаточно часто эмфизема начинает прогрессировать уже после того, как человек бросил курить. Поэтому болезнь начали связывать с хроническим самоуничтожением клеток и неспособностью организма это остановить (неэффективным фагоцитозом). Комбинация этих факторов нарушает клеточный обмен и провоцирует развитие болезни лёгких [8] .
Кроме того, в очаге поражения и плазме пациентов с эмфиземой находят большое количество Т-лимфоцитов, лимфоцитарных фолликулов и антиэластиновых антител, что также подтверждает аутоиммунную природу болезни [9] .
Классификация и стадии развития эмфиземы легких
Врачи применяют классификацию эмфиземы лёгких, основанную на местоположении поражения. В связи с этим выделяют:
- Центриацинарную (центрилобулярную) форму — поражает центр лёгочной дольки вокруг бронхиолы, которая доставляет воздух в дольку для газообмена. Этот тип эмфиземы развивается под воздействием сигаретного дыма, так как вредные компоненты оседают в основном рядом с бронхиолой. Поэтому чаще всего такая форма болезни поражает верхние отделы лёгких и болеют ею курящие пациенты (в том числе с ХОБЛ).
- Панацинарную (панлобулярную/диффузную) форму — разрушает всю дольку, обычно не затрагивая бронхиолу. Изменения происходят или в нижних отделах, или распространяются по всему объёму легких. Чаще всего этот тип эмфиземы связан с дефицитом альфа-1-антитрипсина, но встречается и у курящих пациентов без дефицита фермента.
- Парасептальную форму — поражает всю дольку, при этом в большинстве случаев страдают дольки, прилегающие к плевре. Этот тип эмфиземы может встречаться у курящих пациентов, а также у пациентов, причина болезни которых неизвестна. Если стенка дольки разрывается, воздух проникает в грудную клетку между листками плевры.
- Дистальную форму — в патологический процесс обычно вовлечены альвеолярные ходы.
- Иррегулярную (неправильную) форму — проявляется разным увеличением долек и их разрушением, сочетается с разрастанием рубцовой ткани в лёгком. Часто сопровождается пневмокониозом, туберкулёзом и саркоидозом.

Буллёзная эмфизема может быть исходом любой формы болезни, когда размер участка разрушения превышает 1 см [9] . Буллы могут достигать гигантских размеров, занимая пространство целого лёгкого, и давить на здоровую ткань [10] . Пациенты с такой формой эмфиземы обычно жалуются на выраженную одышку, возникающую при минимальной повседневной физической нагрузке, что не является специфичным симптомом.
Осложнения эмфиземы легких
Основными осложнениями эмфиземы лёгких являются:
- хроническая дыхательная недостаточность; ;
- снижение веса тела;
- лёгочное сердце.
Хроническая дыхательная недостаточность становится главным осложнением при беспрерывном прогрессировании болезни. Степень дыхательной недостаточности устанавливает врач с помощью пульсоксиметрии. Если у пациента вне обострения болезни насыщенность крови кислородом менее 90 %, врач может назначить домашнюю кислородотерапию. Обычно кислородотерапию назначают пожизненно или её отменяют после операции, устраняющей дыхательную недостаточность. При этом пациент с помощью маски или носовых канюль должен дышать воздушной смесью с повышенным содержанием кислорода, которая поступает через портативный кислородный концентратор, не менее 13 часов в сутки [11] .
Спонтанный пневмоторакс — это состояние, при котором в плевральной полости появляется воздух, а лёгкое внезапно спадается. Спонтанный пневмоторакс может возникнуть, например, при разрыве буллы или при истончении и разрыве стенки альвеолы и прилегающей к ней плевре (чаще всего при парасептальной форме эмфиземы). Это осложнение также может быть первым проявлением эмфиземы [11] .

Снижение веса. Из-за повышенной утомляемости дыхательных мышц у пациента появляется выраженная одышка, поэтому он начинает меньше заниматься спортом. Без нагрузок мышцы атрофируются и их масса уменьшается. Это создаёт порочный круг: теперь пациент задыхается при ещё меньшей активности. В условиях кислородного голодания меняется метаболизм, из-за чего уменьшается мышечная масса и вес в целом.
Лёгочное сердце — увеличение правых отделов сердца из-за повышенного давления в лёгочных сосудах. При разрушении лёгочной ткани также уменьшается количество кровеносных сосудов. Однако объём крови, проходящий единовременно через лёгкие, остаётся прежним, поэтому давление и сопротивление кровотоку растут. Первоначально лёгочное сердце — это способ организма компенсировать работу повреждённых тканей, поэтому оно протекает бессимптомно (не считая другие характерные симптомы эмфиземы). Но дальнейший застой крови по большому кругу кровообращения приводит к отёку ног и увеличению печени и селезёнки [16]. Образуется позже, чем при ХОБЛ.
Диагностика эмфиземы легких
Важными пунктами анамнеза являются курение, работа в помещениях с загрязнённым воздухом, хронические или частые острые болезни лёгких и дефицит альфа-1-антитрипсина у пациента и его родственников.
Характерными признаками при физикальном обследовании, указывающими на эмфизему, могут служить:

Важным признаком эмфиземы также является звук над лёгкими, напоминающий звук при ударе по коробке или подушке, и увеличение границ лёгких [11] . Иногда сопровождается ослабленным дыханием.
Чтобы исключить дыхательную недостаточность, проверяют количество эритроцитов в крови и сатурацию периферической крови. Если сатурация ниже 93 %, нужно провести анализ артериальной крови на содержащиеся в ней газы, чтобы уточнить характер и степень дыхательной недостаточности.
Если врач подозревает у пациента наследственный дефицит альфа-1-антитрипсина, также необходимо сдать кровь на определение его активности. Это не самое распространённое исследование, однако многие частные лаборатории его выполняют. Главным показанием для такого анализа является заболевание ХОБЛ до 40 лет или когда пациент с ХОБЛ выкуривает не менее одной пачки сигарет в день на протяжении 20 лет [11] . Если активность фермента будет снижена, генотип вируса определяет врач-генетик с помощью генотипирования.
Чтобы выявить повышение количества эритроцитов и гемоглобина, проводят общий анализ крови.
Инструментальная диагностика
Основными методами диагностики являются:

- Бодиплетизмография и исследование диффузионной способности лёгких — более точно анализируют работу лёгких и определяют объём мёртвого пространства и размер отдельной гигантской буллы. Эти исследования врач назначает перед планируемой операцией по поводу эмфиземы.

- УЗИ сердца — показывает давление в лёгочной артерии, которое появляется через несколько лет после возникновения эмфиземы лёгких.
Лечение эмфиземы легких
Эмфизема лёгких, как и ХОБЛ, — это хроническая болезнь, с которой люди живут всю жизнь, поэтому её нельзя вылечить, но можно замедлить прогрессирование, контролировать симптомы, предупреждать и лечить обострения [16] .
Пациентам с эмфиземой лёгких следует отказаться от курения, причём это относится ко всем больным, вне зависимости от типа эмфиземы и стажа курения, поскольку прекращение курения замедляет прогрессирование болезни [12] [13] .
При эмфиземе также назначают препараты, снимающие спазм и отёк бронхов, и средства, которые облегчают отход мокроты, например АЦЦ и Флуимуцил.
При обострениях хронического бронхита, который сочетается с эмфиземой, к лечению добавляют антибактериальные препараты.
Лечение эмифиземы лёгких с ХОБЛ
Если эмфизема сопровождает ХОБЛ, то больному необходимо делать ежедневные ингаляции с бронхорасширяющими препаратами. Терапия длится всю жизнь за редкими исключениями, когда возникнет потребность отменить лекарство.
Чтобы предотвратить обострение ХОБЛ, пациентам важно вовремя заметить, что количество мокроты увеличилось, а её структура изменилась со слизистой на гнойную. Каждое обострение ХОБЛ активизирует процессы разрушения лёгочной ткани и приводит к обострению эмфиземы. Стоит отметить, что лёгочная ткань не восстанавливается.
Лечение эмфиземы лёгких генетической природы
Больному назначают внутривенную заместительную терапию альфа-1-антитрипсином, если у пациента выявили комплекс следующих факторов:
- дефицит альфа-1-антитрипсина с проведённым генотипированием;
- симптомы болезни;
- снижение параметров спирометрии.
Хирургическое лечение эмфиземы лёгких
Торакальные хирурги проводят операции по лечению эмфиземы. Среди них выделяют:
- Буллэктомию — удаление буллы. После неё поджатый участок лёгкого расправляется и начинает участвовать в дыхании и газообмене, уменьшая дыхательную недостаточность.
- Операцию по уменьшению объёма лёгких — удаление верхушки лёгкого для улучшения вентиляции лёгочной ткани. Проводят при развитии эмфиземы в верхней доле лёгких, когда пациента беспокоит выраженная одышка.
- Эндоскопическую установку бронхиального клапана — способствует вентиляции лёгкого в поражённом участке и предусматривает удаление мокроты и остаточного воздуха при выдохе через эндобронхиальный клапан. Однако учёные всё ещё изучают эффективность этого метода лечения.
- Трансплантацию лёгких — рекомендуется при выраженной эмфиземе с одышкой в спокойном состоянии или при минимальной физической нагрузке, которая сохраняется несмотря на медикаментозную и реабилитационную терапию.
Чтобы назначить операцию, необходимо получить консультацию многих специалистов, в частности пульмонолога, рентгенолога, терапевта и отоларинголога.
Реабилитация при эмфиземе лёгких
Практически все пациенты с эмфиземой нуждаются в реабилитации. Она включает в себя несколько компонентов:
- физические упражнения;
- нутритивную поддержку;
- обучение пациента;
- психологическую помощь.
Регулярные физические нагрузки увеличивают общую тренированность. Пациентам с ХОБЛ рекомендуют тренироваться на беговой дорожке или велоэргометре и упражняться с лёгкими гантелями два раза в неделю. Кроме того, следует ежедневно гулять пешком столько, сколько позволяет одышка и общее состояние (средняя протяжённость около 3–4 км). Такие занятия повышают физический тонус и снижают степень одышки [11] .
Нутритивная поддержка необходима пациентам со сниженным весом и слабыми межрёберными мышцами. Их консультирует диетолог: корректирует суточный рацион и добавляет в ежедневную диету недостающие питательные вещества и витамины.
При обучении пациенту рассказывают о болезни, возможной профилактике обострений и учат правильно использовать ингаляционные препараты.
Психологическая помощь может потребоваться больным с выраженными симптомами, например длительной одышкой, поскольку такое состояние может спровоцировать депрессию.
Программу реабилитации составляют индивидуально для каждого больного.
Прогноз. Профилактика
Прогноз жизни и её качества зависит от провоцирующего фактора, который привёл к развитию эмфиземы. Например, при дефиците альфа-1-антитрипсина течение болезни и её исход зависят от генотипа белка и его уровня в крови. Наиболее неблагоприятный прогноз у пациентов с фенотипом ZZ, ZNull, NullNull [11] [14] .
Отказ от курения, стабильное течение ХОБЛ и своевременное предотвращение его обострений являются важными факторами для благоприятного прогноза жизни у пациента с эмфиземой [14] .
Профилактика эмфиземы лёгких
Для профилактики эмфиземы необходимо:
- Отказаться от курения.
- Вакцинироваться против респираторных инфекций (например, COVID-19, гриппа и пневмококковой инфекции), так как острые болезни лёгких провоцируют прогрессирование эмфиземы.
- Исключить контакт с вредными веществами, раздражающими дыхательные пути, например с пылью, испарениями и дымом. Если пациент работает на вредном производстве, рекомендуется сменить место работы [11] .
Чтобы оценить эффективность постоянного лечения и контролировать динамику течения болезни, нужно посещать врача 2–4 раза в год, даже при отсутствии симптомов. Если постоянные симптомы ярко выражены, врач усиливает терапию. Кроме того, пациент должен сообщить врачу о всех новых симптомах и обострениях, которые больной смог купировать самостоятельно. При постоянном контроле врач сможет уменьшить количество обострений, своевременно выявить осложнения болезни и устранить их [15] .
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., терапевта со стажем в 27 лет.
Над статьей доктора Никитина И. Л. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Хроническая обструктивная болезнь лёгких (ХОБЛ) — заболевание, которое набирает обороты, продвигаясь в рейтинге причин смерти людей старше 45 лет. По данным за 2020 год, эта болезнь входит в тройку лидеров смертности населения. Она находится на третьем месте после ишемической болезни сердца и инсульта [6] .
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
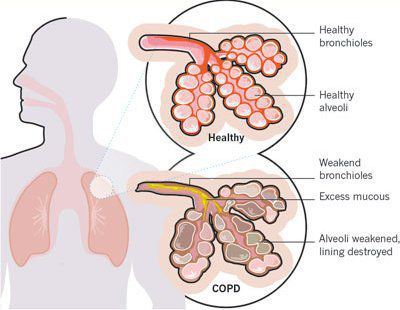
Основными причинами заболевания ХОБЛ являются:
- воздействие вредных факторов окружающей среды;
- табакокурение.
К другим причинам относятся:
- факторы профессиональной вредности (пыль содержащая кадмий, кремний);
- общее загрязнение окружающей среды (выхлопные газы автомобилей, SO2, NO2);
- частые инфекции дыхательных путей;
- наследственность.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
- Кашляете ли Вы каждый день по нескольку раз? Беспокоит ли это Вас?
- Возникает ли при откашливании мокрота или слизь (часто/ежедневно)?
- У Вас быстрее/чаще появляется одышка, в сравнении со сверстниками?
- Вы старше 40 лет?
- Курите ли Вы и приходилось ли курить раньше?
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
- гиперплазию слизистых желёз (избыточное новообразование клеток) [4] ;
- слизистое воспаление и отёк;
- бронхоспазм и закупорку дыхательных путей секретом, что приводит к сужению дыхательных путей и увеличению их сопротивления.
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
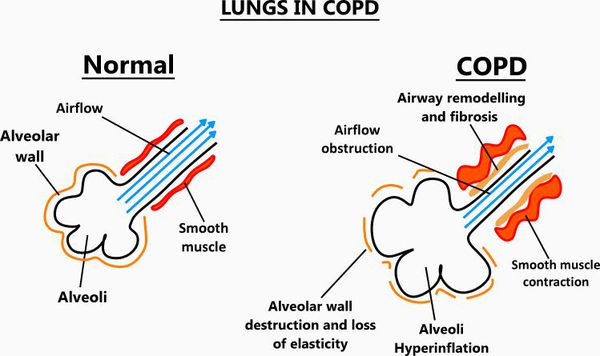
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.
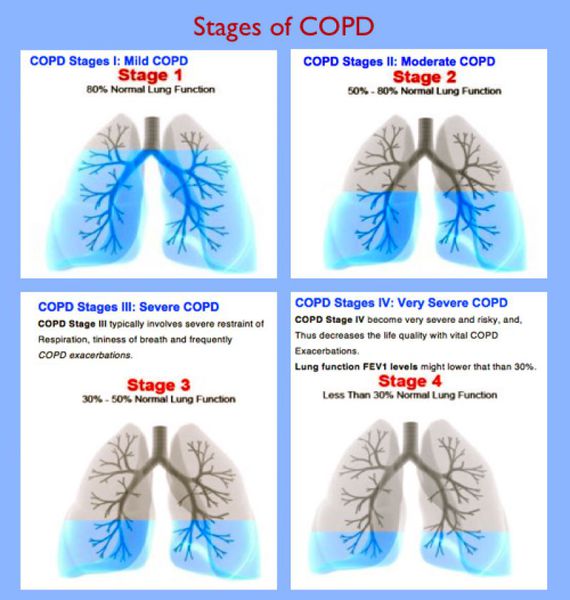
Классификация и стадии развития хронической обструктивной болезни легких
Дыхательная недостаточность — состояние аппарата внешнего дыхания, при котором либо не обеспечивается поддержание напряжения О2 и СО2 в артериальной крови на нормальном уровне, либо оно достигается за счёт повышенной работы системы внешнего дыхания. Проявляется, главным образом, одышкой.
Хроническое лёгочное сердце — увеличение и расширение правых отделов сердца, которое происходит при повышении артериального давления в малом круге кровообращения, развившееся, в свою очередь, в результате лёгочных заболеваний. Основной жалобой пациентов также является одышка.
Диагностика хронической обструктивной болезни легких
Если у пациентов кашель, выделение мокроты, одышки, а также были выявлены факторы риска развития хронической обструктивной болезни лёгких, то у них у всех должен предполагаться диагноз ХОБЛ.
Для того, чтобы установить диагноз, учитываются данные клинического обследования (жалобы, анамнез, физикальное обследование).
Самый важный этап диагностики ХОБЛ — анализ функции внешнего дыхания (ФВД). Он необходим не только для определения диагноза, но и для установления степени тяжести заболевания, составления индивидуального плана лечения, определения эффективности терапии, уточнения прогноза протекания болезни и оценки трудоспособности. Установление процентного соотношения ОФВ1/ФЖЕЛ чаще всего применяется в лечебной практике. Уменьшение объема форсированного выдоха в первую секунду к форсированной жизненной ёмкости лёгких ОФВ1/ФЖЕЛ до 70 % — начальный признак ограничения воздушного потока даже при сохранённой ОФВ1>80% должной величины. Низкая пиковая скорость потока воздуха на выдохе, незначительно меняющаяся при применении бронходилятаторов также говорит в пользу ХОБЛ. При впервые диагностируемых жалобах и изменениях показателей ФВД спирометрия повторяется на протяжении года. Обструкция определяется как хроническая, если она фиксируется не менее 3-х раз за год (невзирая на проводимое лечение), и диагностируется ХОБЛ.
Мониторирование ОФВ1 — важный метод подтверждения диагноза. Спиреометрическое измерение показателя ОФВ1 осуществляется многократно на протяжении нескольких лет. Норма ежегодного падения ОФВ1 для людей зрелого возраста находится в пределах 30 мл в год. Для пациентов с ХОБЛ характерным показателем такого падения является 50 мл в год и более.
Бронхолитический тест — первичное обследование, при котором определяется максимальный показатель ОФВ1, устанавливаются стадия и степень тяжести ХОБЛ, а также исключается бронхиальная астма (при положительном результате), избирается тактика и объём лечения, оценивается эффективность терапии и прогнозируется течение заболевания. Очень важно от личить ХОБЛ от бронхиальной астмы, так как у этих часто встречаемых заболеваний одинаковое клиническое проявление — бронхообструктивный синдром. Однако подход к лечению одного заболевания отличается от другого. Главный отличительный признак при диагностике — обратимость бронхиальной обструкции, которая является характерной особенностью бронхиальной астмы. Установлено, что у людей с диагнозом ХО БЛ после приёма бронхолитика процент увеличения ОФВ 1 — менее 12% от исходного (или ≤200 мл), а у пациентов с бронхиальной астмой он, как правило, превышает 15%.
Рентгенография грудной клетки имеет вспомогательное зн ачение, так как изменения появляются лишь на поздних стадиях заболевания.
ЭКГ может выявлять изменения, которые характерны для лёгочного сердца.
ЭхоКГ необходима для выявления симптомов лёгочной гипертензии и изменений правых отделов сердца.
Общий анализ крови — с его помощью можно оценить показатели гемоглобина и гематокрита (могут быть повышены из-за эритроцитоза).
Определение уровня кислорода в крови (SpO2) – пульсоксиметрия, неинвазивное исследование для уточнения выраженности дыхательной недостаточности, как правило, у больных с тяжёлой бронхиальной обструкцией. Кислородная насыщенность крови менее 88%, определяемая в покое, указывает на выраженную гипоксемию и необходимость назначения оксигенотерапии.
Лечение хронической обструктивной болезни легких
Лечение ХОБЛ способствует:
- уменьшению клинических проявлений;
- повышению толерантности к физической нагрузке;
- профилактике прогрессирования болезни;
- профилактике и лечению осложнений и обострений;
- повышению качества жизни;
- снижению смертности.
К основным направлениям лечения относятся:
- ослабление степени влияния факторов риска;
- образовательные программы;
- медикаментозное лечение.
Ослабление степени влияния факторов риска
Отказ от курения обязателен [7] . Именно это является наиболее эффективным способом, который снижает риск развития ХОБЛ.
Производственные вредности также следует контролировать и снижать их влияние, применяя адекватную вентиляцию и воздухоочистители.
Образовательные программы
Образовательные программы при ХОБЛ включают в себя:
- базовые знания о заболевании и общих подходах к лечению с побуждением пациентов к прекращению курения;
- обучение тому, как правильно использовать индивидуальные ингаляторы, спейсеры, небулайзеры;
- практику самоконтроля с применением пикфлоуметров, изучение мер неотложной самопомощи.
Обучение пациентов занимает значимое место в лечении пациентов и влияет на последующий прогноз (уровень доказательности А).
Метод пикфлоуметрии даёт возможность пациенту ежедневно самостоятельно контролировать пиковый объём форсированного выдоха — показатель, тесно коррелирующий с величиной ОФВ1.
Пациентам с ХОБЛ на каждой стадии показаны физические тренирующие программы с целью увеличения переносимости физических нагрузок.
Медикаментозное лечение
Фармакотерапия при ХОБЛ зависит от стадии заболевания, тяжести симптомов, выраженности бронхиальной обструкции, наличия дыхательной или правожелудочковой недостаточности, сопутствующих заболеваний. Препараты, которые борются с ХОБЛ, делятся на средства для снятия приступа и для профилактики развития приступа. Предпочтение отдают ингаляционным формам препаратов.

Для купирования редких приступов бронхоспазма назначают ингаляции β-адреностимуляторов короткого действия: сальбутамол, фенотерол.
Препараты для профилактики приступов:
- формотерол;
- тиотропия бромид;
- комбинированные препараты (беротек, беровент).
Если применение ингаляции невозможно или их эффективность недостаточна, то возможно необходимо применение теофиллина.
При бактериальном обострении ХОБЛ требуется подключение антибиотиков. Могут быть применены: амоксициллин 0,5-1 г 3 раза в сутки, азитромицин по 500 мг трое суток, кларитромицин СР 1000 мг 1 раз сутки, кларитромицин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 625 мг 2 раза в сутки, цефуроксим 750 мг 2 раза в сутки.
Снятию симптомов ХОБЛ также помогают глюкокортикостероиды, которые также вводят ингаляционно (беклометазона дипропионат, флутиказона пропионат). Если ХОБЛ протекает стабильно, то назначение системных глюкокортикостероидов не показано.
Традиционные отхаркивающие и муколитические средства дают слабый положительный эффект у пациентов с ХОБЛ.
У тяжёлых пациентов с парциальным давлением кислорода (рО2) 55 мм рт. ст. и менее в покое показана кислородотерапия.
Прогноз. Профилактика
Зачастую люди решаются обратиться к врачу за медицинской помощью, начиная со II среднетяжелой стадии. При III стадии болезнь начинает оказывать довольно сильное влияние на пациента, симптомы становятся более выраженным (нарастание одышки и частые обострения). На IV стадии происходит заметное ухудшение качества жизни, каждое обострение становится угрозой для жизни. Течение болезни становится инвалидизирующим. Эта стадия сопровождается дыхательной недостаточностью, не исключено развитие лёгочного сердца.
На прогноз заболевания влияет соблюдение больным медицинских рекомендаций, приверженность лечению и здоровому образу жизни. Продолжение курения способствует прогрессированию заболевания. Отказ от курения приводит к замедлению прогрессирования заболевания и замедлению снижения ОФВ1. В связи с тем, что заболевание имеет прогрессирующее течение, многие пациенты вынуждены принимать лекарственные средства пожизненно, многим требуются постепенно возрастающие дозы и дополнительные средства в период обострений.
Наилучшими средствами профилактики ХОБЛ являются: здоровый образ жизни, включающий полноценное питание, закаливание организма, разумную физическую активность, и исключение воздействия вредных факторов. Отказ от курения – абсолютное условие профилактики обострения ХОБЛ. Имеющиеся производственные вредности, при постановке диагноза ХОБЛ — достаточный повод для смены места работы. Профилактическими мерами также являются избегание переохлаждений и ограничение контактов с заболевшими ОРВИ.
С целью профилактики обострений пациентам с ХОБЛ показана ежегодная противогриппозная вакцинация. Людям с ХОБЛ в возрасте 65 лет и старше и пациентам при ОФВ1 < 40% показана вакцинация поливалентной пневмококковой вакциной.
Читайте также:

