Что такое энцефалит расмуссена
Обновлено: 24.04.2024
Энцефалит Расмуссена на МРТ
а) Терминология:
• Хронический фокальный (локализованный) энцефалит
• Хроническое прогрессирующее одностороннее воспаление мозговой ткани неясной этиологии
• Характеризуется рефрактерной фокальной эпилепсией, прогрессирующей гемиплегией, когнитивными нарушениями
б) Визуализация энцефалита Расмуссена:
• Односторонняя прогрессирующая кортикальная атрофия
• КТ/МРТ: отсутствие изменений → отек коры → атрофия
• Обычно односторонне поражение, преимущественно лобноостровковой области
• Лучший инструмент визуализации: МРТ с контрастным усилением, ± ПЭТ (ФДГ)
в) Дифференциальная диагностика:
• Синдром Стерджа-Вебера
• Другие аутоиммунные энцефалиты (часто с двусторонним поражением)
• Полушарный инфаркт (синдром Дайка-Давыдова-Массона)
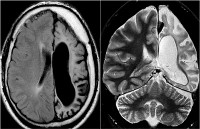
(а) МРТ, FLAIR, аксиальный срез: у пациента с энцефалитом Расмуссена определяется потеря объема мозговой ткани перисильвиевых отделов и задних отделов левой височной доли в сочетании с субкортикальным глиозом. Обратите внимание на расширение заднего рога левого бокового желудочка заместительного генеза.
(б) МРТ, FLAIR, корональный срез: у этого же пациента определяется потеря объема мозговой ткани перисильвиевых отделов и задних отделов левой височной доли. Обратите внимание на выраженную потерю объема левого гиппокампа. (а) МРТ, FLAIR, аксиальный срез: определяется атрофия левого большого полушария. Глиоз визуализируется в виде повышения интенсивности сигнала на FLAIR. Обратите внимание на кортикальную и субкортикальную атрофию островковой доли и вовлечение правой части лобной коры.
(б) МРТ, постконтрастное Т1-ВИ, корональный срез: определяется протяженная атрофия левого полушария. Обратите внимание на выраженную потерю объема левого гиппокампа. Энцефалит Расмуссена дифференцируют с синдромом Стерджа-Вебера по отсутствию контрастируемого лептоменингиального ангиоматоза на постконтрастных Т1-ВИ.
г) Патология:
• Полушарная кортикальная атрофия
• Воспаление коры, потеря нейронов, глиоз
д) Клиническая картина энцефалита Расмуссена:
• Некупируемая парциальная эпилепсия, клонические судороги:
о Гемипарез, нарушения зрения и чувствительности, дизартрия, дисфазия, изменения личности
• Парциальные комплексные судорожные приступы, частота которых увеличивается → у 20% пациентов проявляются эпилептическим статусом
• При ЭР полное излечение судорожных приступов достигается только за счет хирургического вмешательства
МКБ-10
Общие сведения
Энцефалит Расмуссена — прогрессирующий очаговый энцефалит с хроническим течением, характеризующийся наличием кожевниковской эпилепсии, очагового сенсомоторного неврологического дефицита и когнитивных расстройств. Подробная информация о нем впервые была предоставлена медицинскому сообществу в 1958 году американским врачом Т. Расмуссеном. Как отдельная нозологическая единица энцефалит Расмуссена выделен относительно недавно. Заболевание является крайне редким. Сам Расмуссен в течение 35 лет наблюдал лишь 51 случай подобного энцефалита.
Заболеванию подвержены только дети. Около 85% случаев приходится на возраст до 10 лет. Пик заболеваемости попадает на возрастной период от 5 до 8 лет. Единичные варианты, когда энцефалит Расмуссена дебютирует до 1 года или после 14-летнего возраста, считаются атипичными. Характерно начало энцефалита после перенесенного инфекционного заболевания (чаще ОРВИ). В литературе по неврологии указаны случаи, когда энцефалит Расмуссена сочетался с прогрессирующей гемиатрофией лица.

Причины
В настоящее время этиопатогенез не установлен. В качестве гипотез рассматриваются 2 варианта: вирусная этиология и аутоиммунный генез заболевания.
- Приверженцы вирусной гипотезы считают энцефалит Расмуссена медленно текущей вирусной нейроинфекцией и соответственно относят его к вирусным энцефалитам. В пользу вирусной теории говорят изменения, обнаруживаемые при гистологическом исследовании пораженных церебральных тканей (периваскулярные инфильтраты, мелкоочаговый глиоз, пролиферация микроглии). Однако все попытки выделить возбудитель пока остаются безрезультатными.
- В пользу аутоиммунной теории свидетельствуют исследования 2002 года, выявившие антитела к глутаматному рецептору, в результате воздействия которых происходит раскрытие ионных каналов и возбуждение нейронов. При этом эксайтотоксичность (повреждение нервных клеток под действием возбуждающих нейротрансмиттеров) обуславливает гибель астроцитов и нейронов. Кроме того, у пациентов, имеющих энцефалит Расмуссена, отмечается высокая встречаемость антигенов НLА. Вероятно, подверженность нейронов указанным выше патологическим изменениям обусловлена иммуногенетическими факторами.
Патоморфология
Морфологически энцефалит Расмуссена отличается очаговым характером возникающих изменений. Патологические процессы распространяются на одну долю или одну гемисферу мозга. В отдельных случаях при раннем дебюте заболевания имеет место двусторонний характер морфологических изменений, однако всегда выявляется первичный очаг поражения. Варианты с распространением патологического процесса на вторую гемисферу мозга являются прогностически неблагоприятными и зачастую приводят к гибели пациентов.
Симптомы энцефалита Расмуссена
Базовым симптомокомплексом выступает кожевниковская эпилепсия — сочетание парциальных судорожных эпиприступов с миоклониями. Наиболее часто наблюдаются простые (без утраты сознания) моторные фокальные приступы, локализующиеся в лице или одной из конечностей. Они могут носить клонический или тонический характер. Возможна вторичная генерализация пароксизмов с переходом в клонико-тонический генерализованный эпиприступ. Миоклонии — фокальные мышечные подергивания — носят практически постоянный характер. В начале заболевания они могут отсутствовать, появляются через несколько месяцев или возникают вместе с очаговым неврологическим дефицитом спустя 1,5-2,5 года после дебюта эпиприступов.
Очаговая симптоматика представлена в основном центральным гемипарезом, контралатеральным пораженной гемисфере. Наблюдаются сенсорные нарушения по проводниковому типу, гемианопсия, афазия (при нарушениях в доминантном полушарии). Когнитивные расстройства, сопровождающие энцефалит Расмуссена, сводятся к прогрессирующим нарушениям памяти, внимания, праксиса и приводят к развитию олигофрении. Сочетаются с психическими отклонениями.
Стадии энцефалита Расмуссена
- Продромальный период может продолжаться несколько лет. У 70% пациентов характеризуется возникновением простых фокальных судорожных пароксизмов двигательного типа. В 20% случаев энцефалит Расмуссена манифестирует эпилептическим статусом. Возможно развитие вторично-генерализованных эпиприступов. В начальном периоде частота пароксизмов, как правило, небольшая; в дальнейшем наблюдается ее существенный рост. Уже в дебюте энцефалита возможно появление паралича Тодда — транзиторного пареза, возникающего в конечностях вслед за происходящими в них в ходе эпиприступа судорожными сокращениями.
- Активный период знаменуется присоединением очаговых неврологических симптомов (гемипареза, гемианопсии, гемигипестезии, нарушений речи), мнестических нарушений и практически постоянными миоклониями. В этой стадии у 80% пациентов наблюдаются простые фокальные моторные пароксизмы, у 28% - сложные фокальные приступы, у 40% - вторично-генерализованные, у 23% - соматосенсорные. Эпилептические гемиприступы по типу джексоновской эпилепсии, затрагивающие мышцы одной половины туловища, согласно некоторым авторам, встречаются лишь в 10% случаев. Период длительности двигательного дефицита при параличе Тодда постепенно увеличивается, затем отмечается перманентный гемипарез, со временем принимающий стойкий характер.
- Период стабилизации у большей части пациентов (около 80 %) наступает спустя не более 3-х лет от времени манифестации энцефалита. Отмечается стабилизация и даже некоторое понижение частоты судорожных приступов. Однако на этом фоне продолжают прогрессировать сенсомоторные, зрительные и когнитивные нарушения. У четверти пациентов диагностируют нейроэндокринные расстройства: преждевременное половое созревание, ожирение.
Диагностика
В продромальном периоде в связи с отсутствием очаговой симптоматики постановка точного диагноза весьма затруднительна. В активной стадии невролог при обследовании выявляет наличие центрального гемипареза с усилением рефлексов и пирамидными знаками, постоянные миоклонические сокращения, нарушения речи, повышенную психическую истощаемость, снижение памяти и внимания и пр. нарушения.
- Электроэнцефалография. В активном периоде выявляет нарушения у всех пациентов. Отмечается замедление основного ритма, возможно полное отсутствие альфа-ритма. В пораженном полушарии наблюдается пик-волновая активность.
- Офтальмологическая диагностика.Определение полей зрения выявляет гемианопсию, при офтальмоскопии изменения глазного дна зачастую отсутствуют.
- Лабораторная диагностика. Исследование цереброспинальной жидкости проводятся с целью исключения другой клинически сходной патологии ЦНС.
- Томография. Первостепенное значение в постановке диагноза имеет проведение КТ или МРТ головного мозга в динамике. Патогномоничным томографическим признаком, характеризующим энцефалит Расмуссена, выступает прогрессирующая церебральная гемиатрофия. Как правило, вначале регистрируется увеличивающееся с течением времени расширение сильвиевой щели, затем отмечаются атрофические изменения конвекситальных отделов церебральной коры. При наблюдении в динамике типично увеличение зоны корковой атрофии наподобие растекания масляного пятна по пергаменту.
Дифференциальная диагностика проводится с:
- внутримозговыми опухолями;
- церебральными кистами;
- энцефалитами другой этиологии;
- иными видами эпилепсии у детей (синдромом Леннокса-Гасто, синдромом Ландау-Клеффнера, фокальной корковой дисплазией);
- лейкодистрофиями;
- лейкоэнцефалитом Шильдера и др.
Лечение энцефалита Расмуссена
Консервативная терапия включает противоэпилептическое лечение и попытки патогенетической терапии, направленной на замедление прогрессирования атрофических изменений в мозге. Сопровождающие энцефалит Расмуссена эпилептические приступы относятся к резистентным формам эпилепсии.
Консервативная терапия
Антиконвульсантную терапию обычно начинают с назначения вальпроатов. Препаратами выбора также являются топирамат, леветирацетам и фенобарбитал. Резистентность пароксизмов заставляет врачей переходить на комбинированную терапию. Рекомендованы сочетания вальпроатов с топираматом или леветирацетамом, топирамата с леветирацетамом. У некоторых пациентов эффективно сочетание вальпроатов с карбамазепином, хотя последний противопоказан в качестве монотерапии по причине усугубления миоклонических проявлений. Отдельные авторы указывают на временный антиконвульсивный эффект внутривенных инфузий больших доз ноотропила.
Относительно методов патогенетической терапии пока не существует единого мнения. Применяется иммуносупрессивное и иммуномодулирующее лечение, назначение противовирусных фармпрепаратов и глюкокортикостероидов. Последнее время в качестве стартового лечения все чаще используют терапию иммуноглобулинами. По мере прогрессирования симптоматики к ним добавляют кортикостероиды (дексаметазон, метилпреднизолон). При отсутствии положительного результата такой терапии переходят к иммуносупрессии с использованием азатиоприна или циклофосфана. Однозначных данных о результативности противовирусного лечения с применением зидовудина, ацикловира, интерферона пока нет. Возможно проведение плазмафереза, иммуносорбции.
Хирургическая тактика
Прогноз
В большинстве случаев энцефалит Расмуссена имеет неутешительный прогноз. За исключением единичных случаев спонтанной стабилизации заболевания, у пациентов отмечается тяжелейший двигательный и когнитивный дефицит. Летальный исход может наступить в период от 3 до 15 лет со времени дебюта энцефалита.
Диагностика энцефалита Расмуссена по КТ, МРТ
а) Терминология:
1. Сокращения:
• Энцефалит Расмуссена (ЭР)
2. Синонимы:
• Хронический фокальный (локализованный) энцефалит
3. Определение:
• Хроническое прогрессирующее одностороннее воспаление мозговой ткани неясной этиологии
• Характеризуется рефрактерной фокальной эпилепсией, прогрессирующей гемиплегией, когнитивными нарушениями
б) Визуализация:
2. КТ признаки энцефалита Расмуссена:
• Бесконтрастная КТ:
о Изначально изменения отсутствуют → атрофия
• КТ с контрастированием:
о Контрастирование обычно не наблюдается
о Редко преходящее контрастирование мягкой мозговой оболочки и/или коры
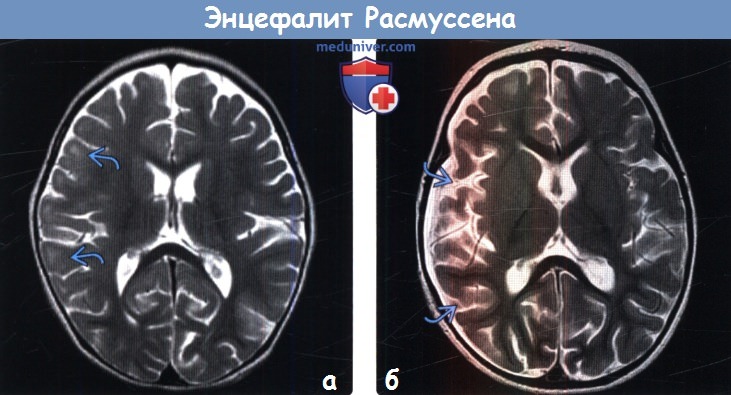
(а) МРТ, Т2-ВИ, аксиальный срез: у годовалого ребенка с фокальными судорожными приступами, устойчивыми к лекарственной терапии, и прогрессирующим левосторонним гемипарезом в субкортикальном белом веществе правого полушария головного мозга определяется легкое повышение интенсивности сигнала.
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента через месяц наблюдается выраженная потеря объема мозговой ткани правого большого полушария и углубление борозд. На серии МР-томограмм при энцефалите Расмуссена прослеживается прогрессирующая атрофия головного мозга в сочетании с изменениями сигнальных характеристик коры/субкортикального белого вещества.
4. Радионуклидная диагностика:
• Сцинтиграфия с Тс-99m ГМПАО: ↓ перфузии даже при нормальной МР-картине
• ПЭТ/ОФЭКТ:
о Диффузное ↓ метаболизма/перфузии в полушарии
о Перекрестный мозжечковый диашиз
о Преходящий гиперметаболизм может быть связан с недавно перенесенным судорожным приступом (редко):
- Мультифокальный гиперметаболизм поданным исследования с С-11-метионином
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ + оценка клинических симптомов + соответствующие признаки на ЭЭГ
• Советы по протоколу исследования:
о МРТ с контрастным усилением ± ПЭТ (ФДГ)
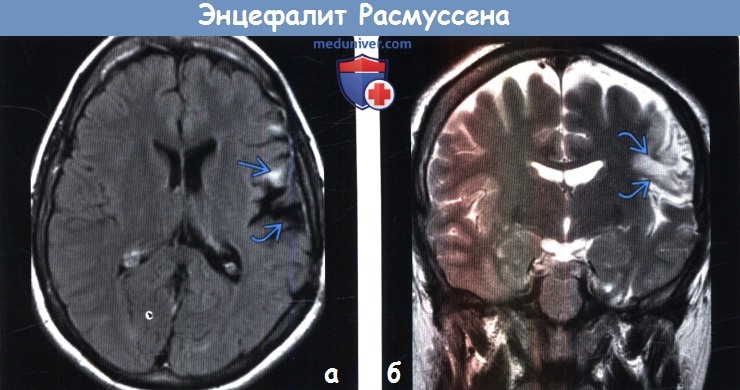
(а) МРТ, FLAIR, аксиальный срез: у пациента с энцефалитом Расмуссена (подтвержден по данным биопсии) определяется расширение левой сильвиевой борозды, обусловленное потерей объема мозговой ткани и сочетающееся с субкортикальным глиозом лобной покрышки.
(б) МРТ, Т2-ВИ, корональный срез: у того же пациента определяется потеря объема мозговой ткани и глиоз лобной покрышки слева.
в) Дифференциальная диагностика энцефалита Расмуссена:
1. Синдром Стерджа-Вебера:
• Пламенеющий невус лица и контрастируемая ангиома мягкой мозговой оболочки
• Прогрессирующая полушарная атрофия
• Кальцификация коры
2. Синдром MELAS (митохондриальная энцефаломиопатия, лактоацидоз и инсультоподобные эпизоды):
• Острый: может вызывать повышение интенсивности сигнала от коры (наиболее часто в теменно-затылочной области) + ДВИ
• Хронический: атрофия коры, формирование лакун (базальные ганглии, таламус)
3. Синдром Дайка-Давыдова-Массона (полушарный инфаркт в пренатальном/неонатальном периоде):
• Односторонняя церебральная атрофия
• Компенсаторное утолщение костей черепа
• Приподнятость каменистого гребня височной кости и гипераэрация околоносовых пазух
• Развивается после инфаркта во внутриутробном или перинатальном периоде
4. Фокальная кортикальная дисплазия:
• Может вызывать полушарный эпилептический статус, что приводит к односторонней потере объема мозговой ткани
5. Другие аутоиммунные воспалительные заболевания:
• Односторонний васкулит головного мозга, паранеопластические синдромы, онконейрональные антитела
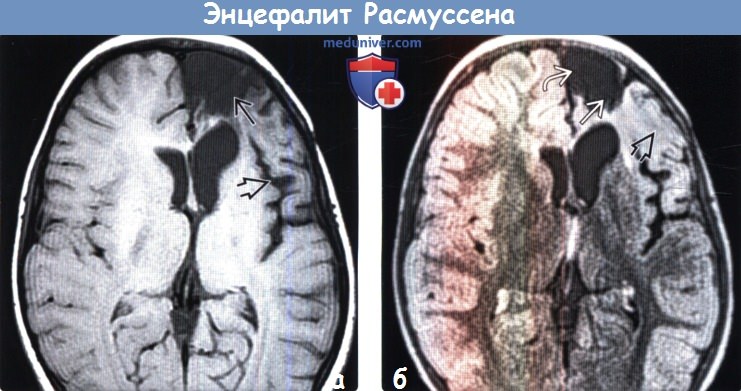
(а) МРТ, Т1-ВИ, аксиальный срез: у четырехлетней девочки с хроническим локализованным энцефалитом Расмуссена определяется выраженная атрофия лобной доли. Обратите внимание на расширение лобного рога левого бокового желудочка заместительного генеза и расширение круговой борозды островка что является признаком потери объема островковой доли.
(б) МРТ, FLAIR, аксиальный срез: у того же пациента определяется атрофия верхней и средней лобных извилин Атрофия и субкортикальный глиоз распространяются на нижнюю лобную извилину слева.
г) Патология:
1. Общие характеристики энцефалита Расмуссена:
• Этиология:
о Этиология и патогенез энцефалита Расмуссена (ЭР) остаются неизвестными
о Накапливаются данные о том, что заболевание носит аутоиммунный характер:
- Антитело-опосредованная, Т-клеточная цитотоксичность и индуцированная микроглией денерация
• Генетика:
о Возможно существование вирусного триггера генетически обусловленной иммунодисфункции
• Ассоциированные аномалии:
о Сочетание трех потенциальных факторов может инициировать/закреплять процессы, ведущие к поражению мозговой ткани:
- Вирусная инфекция
- Аутоиммунные антитела
- Аутоиммунные цитотоксические Т-лимфоциты
2. Стадирование и классификация:
• Три стадии течения энцефалита Расмуссена (ЭР):
о Продромальная стадия: неспецифическая симптоматика, низкая частота судорожных приступов и легкая гемиплегия
о Острая стадия: частые судорожные приступы, часто парциальная непрерывная эпилепсия, прогрессирующий гемипарез, когнитивные нарушения
о Стадия резидуальных изменений: перманентная и стабильная неврологическая симптоматика и сохраняющиеся судорожные приступы
• Классификация и стадирование: МРТ (Т2-ВИ):
о Стадия 1: отек/гиперинтенсивный сигнал
о Стадия 2: нормальный объем мозговой ткани/гиперинтенсив-ный сигнал
о Стадия 3: атрофия/гиперинтенсивный сигнал
о Стадия 4: прогрессирующая атрофия и нормальные сигнальные характеристики
3. Макроскопические и хирургические особенности:
• Полушарная атрофия коры
• Зона поражения часто окружена неизменной корой или зоной легкого воспаления:
о Данные при биопсии могут вводить в заблуждение
д) Клиническая картина:
1. Проявления энцефалита Расмуссена:
• Наиболее частые признаки/симптомы:
о Рефрактерная эпилепсия, клонические судороги
о Прогрессирует до парциальной непрерывной эпилепсии
о Другие: гемипарез, зрительные и сенсорные нарушения, дизартрия, дисфазия, изменения личности
• Клинический профиль:
о Дети младшего возраста с прогрессирующей парциальной эпилепсией, некупируемой лекарственными средствами
• Клиническое течение:
о Парциальные комплексные судорожные приступы с увеличивающейся частотой возникновения
о У 20% пациентов проявляется эпилептическим статусом
о Вслед за этим наступает рост тяжести судорожных приступов, прогрессирующий гемипарез, нарушение когнитивной функции, смерть
• ЭЭГ: изначально картина от нормальной до персистирующего одностороннего замедления ± эпилептогенная активность
• СМЖ: ± олигоклональные полосы
2. Демография:
• Возраст:
о Обычно начинается в детстве (6-8 лет)
о В 10% случаев развивается у подростков или взрослых
• Пол:
о М = Ж
• Этническая принадлежность:
о Отсутствует
• Эпидемиология:
о Наличие предшествующего эпизода воспаления (50% случаев):
- Тонзиллит, инфекция верхних дыхательных путей, средний отит
3. Течение и прогноз:
• В большинстве случаев гемиплегия и нарушение когнитивной функции
• Для пациентов старшего возраста характерен более длительный продромальный период и затяжное течение
• Неблагоприятный прогноз
• Развитие гемиплегии неизбежно ± лечение
4. Лечение:
• Заболевание рефрактерно к противосудорожным препаратам
• ± преходящее улучшение состояния при плазмоферезе, внутривенной терапии иммуноглобулинами, лечении стероидными препаратами, агентами, направленными на В-клетки и Т-клетки
• При ЭР полное излечение судорожных приступов достигается только за счет хирургического вмешательства:
о функциональная гемисферэктомия/центральное разобщение
о Гемисферэктомия
Роландическая эпилепсия у детей. Энцефалит Расмуссена
Доброкачественная парциальная эпилепсия с центротемпоральными спайками (роландическая эпилепсия) распространенная форма парциальной эпилепсии в детском возрасте с благоприятным прогнозом. Клинические проявления, данные ЭЭГ (роландические комплексы) и отсутствие патологических изменений при нейровизуализации — характерные признаки роландической эпилепсии, позволяющие легко отличить эту форму эпилепсии от сложных парциальных приступов.
Роландическая эпилепсия дебютирует в возрасте 2-14 лет, максимум дебюта приходится на 9-10 лет. Заболевание развивается у детей с нормальным интеллектом, без признаков болезни нервной системы в анамнезе и без нарушений неврологического статуса. Часто имеются указания на эпилепсию в семейном анамнезе. Приступы, как правило, парциальные, характеризуются моторными и соматосенсорными симптомами, обычно локализующимися в области лица.
Орофарингеальные симптомы включают тоническое сокращение и парестезии языка, одностороннее онемение щеки (особенно вдоль десны), пациенты издают своеобразные горловые звуки, наблюдаются дисфагия и избыточное слюноотделение. Односторонние тонико-клонические сокращения мышц нижней части лица часто сопровождают орофарингеальные приступы и нередко сочетаются с клоническими судорогами или парестезиями в конечностях на той же стороне. Сознание может быть сохранено или нарушено; возможна вторичная генерализация парциального приступа.

Примерно у 20 % детей регистрируется всего один приступ; у большинства пациентов приступы редкие, и у 25 % детей с роландической эпилепсией возникают частые серийные приступы. При роландической эпилепсии приступы происходят во сне у 75 % пациентов, в то время как сложные парциальные приступы наблюдаются в период бодрствования.
Изменения на ЭЭГ при роландической эпилепсии имеют важное диагностическое значение и характеризуются повторными роландическими комплексами (фокусы спайков), локализованными в центрально-височной или роландической области в сочетании с нормальной основной активностью фоновой записи. Прием антиконвульсантов необходим пациентам с частыми приступами, однако антиэпилептические препараты не следует назначать автоматически после первого приступа.
Препаратом выбора служит карбамазепин; прием карбамазепина продолжается не менее 2 лет или до 14-16-летнего возраста, так как в этом возрасте наблюдается спонтанная ремиссия роландической эпилепсии.
Энцефалит Расмуссена
Энцефалит Расмуссена подострый энцефалит служит одной из причин epilepsia partialis continua. Предшествовать дебюту фокальных приступов может неспецифическое лихорадочное заболевание; приступы могут возникать часто или быть постоянными. Заболевание дебютирует, как правило, до 10-летнего возраста. Возможно развитие гемиплегии, гемианопсии и афазии. На ЭЭГ регистрируется диффузная пароксизмальная активность в сочетании с замедлением основной активности фоновой записи.
Энцефалит Расмуссена — прогрессирующее, потенциально фатальное заболевание, однако более характерно спонтанное выздоровление с грубым неврологическим дефицитом. Патогенетической основой заболевания возможно, является образование аутоантител, которые связываются с глутаматергическими рецепторами и вызывают их стимуляцию. В некоторых исследованиях отмечено присутствие ЦМВ в ткани мозга пациентов с энцефалитом Расмуссена.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Facebook Если у вас не работает этот способ авторизации, сконвертируйте свой аккаунт по ссылке ВКонтакте Google RAMBLER&Co ID
Авторизуясь в LiveJournal с помощью стороннего сервиса вы принимаете условия Пользовательского соглашения LiveJournal
Энцефалит Расмуссена во взрослом возрасте

энцефалит Расмуссена в wikipedia
Энцефалит Расмуссена (ЭР) - хроническое заболевание головного мозга в виде прогрессирующего очагового энцефалита, вероятно, вирусной этиологии, которое проявляется фокальными моторными и миоклоническими приступами в сочетании с гемипарезом.

ЭР в большинстве случаев начинается в детском возрасте, нередко дебюту предшествуют различные инфекционные заболевания. Развитие ЭР у взрослых встречается реже. Тем не менее, точка зрения на ЭР как на драматический эпилептический синдром исключительно детского возраста является ошибочной.
Этиология ЭР до настоящего времени остается неизвестной. Согласно разным гипотезам, в основе заболевания лежит вирусная инфекция или аутоиммунное поражение с участием аутоантител и/или цитотоксических Т-лимфоцитов. Подтверждением аутоиммунного компонента в патогенезе ЭР служит обнаружение в сыворотке крови и ликворе больных аутоантител к глютаматным GluR2 и GluR3 рецепторам (следует отметить, что последние выявляются и у пациентов с другими формами резистентной фокальной эпилепсии).
Патоморфологическое исследование при ЭР выявляет диффузную гипертрофию астроцитов, наиболее выраженную в глубоких слоях коры и в области U-образных волокон, где она ассоциируется с вакуолярными изменениями и пролиферацией капилляров. Также определяются периваскулярные лимфоцитарные инфильтраты, столбчатая пролиферация микроглии и узелковый глиоз. Структурные изменения захватывают обычно только одно полушарие (но в случае взрослой формы возможно двустороннее поражение полушарий).
Диагноз ЭР подтверждается характерными изменениями на МРТ в сочетании с резистентными эпилептическими приступами и гемипарезом, данными ЭЭГ-видеомониторинга. При МРТ-исследовании выявляются характерные изменения в виде локальной гиперинтенсивности белого вещества и инсулярной кортикальной атрофии. ЭЭГ обнаруживает высокоамплитудную медленную активность в контралатеральном полушарии.

Лечение. Единственным радикальным методом лечения, способным остановить прогрессирование ЭР, остается гемисферэктомия, которая обычно не применяется у взрослых, учитывая неизбежность грубого послеоперационного неврологического дефицита, а также более медленное прогрессирование у них церебральной атрофии. Общепризнанных стандартов консервативной терапии ЭР в настоящее время не существует. По данным ряда публикаций в лечении ЭР у взрослых эффективны иммуноглобулины (ИГ), которые тормозят развитие аутоиммунного поражения головного мозга. Однако ИГ не влияют на частоту эпилептических приступов, а их долгосрочный терапевтический эффект при ЭР изучен недостаточно. В отличие от ИГ, глюкокортикоиды (пульс-терапия) оказывают положительный эффект в отношении частоты приступов. Также в лечении ЭР используются противовирусные препараты, плазмаферез, иммуноадсорбция, иммунодепрессанты и иммуномодуляторы разных классов.
Читайте также:

