Что такое гиперкератоз слизистой оболочки пищевода
Обновлено: 15.04.2024
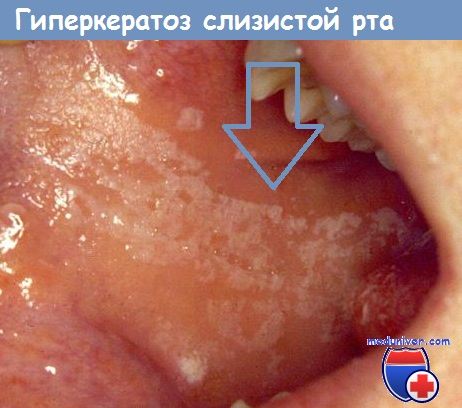
Симптомы лейкоплакии, гиперкератоза полости рта и их лечение
а) Клиника. Эти заболевания проявляются бархатистым или нодулярным поражением эпителия, гиперкератозом, плоскими эпителиальными бляшками или утолщением эпителия белого цвета, которые можно отделить от слизистой оболочки шпателем. Лейкоплакия обычно появляется на губах, дне полости рта и слизистой оболочке щеки.
б) Причины и механизмы развития гиперкератоза и лейкоплакии. Эти заболевания вызываются разными причинами, включая экзогенные раздражители, например хроническую травматизацию поврежденными зубами, давление зубных протезов, курение, злоупотребление алкоголем, а также некоторыми заболеваниями, такими как красный плоский лишай, сифилис, СКВ. Установить причину удается установить не всегда.
В зависимости от цвета и особенностей поверхности различают два типа лейкоплакии:
1. Простая лейкоплакия с острыми краями, наблюдающаяся примерно в 50% случаев. Злокачественная трансформация лейкоплакии этого типа наблюдается редко.
P.S. Лейкоплакию следует рассматривать как предраковое состояние, поэтому больных с подобными поражениями необходимо тщательно обследовать.
в) Диагностика. Диагноз устанавливают на основании гистологического исследования. Пораженный участок удаляют в пределах здоровой ткани.
г) Дифференциальный диагноз. Язвенный стоматит, микозы, красный плоский лишай, обыкновенная волчанка и пузырчатка.
д) Лечение гиперкератоза и лейкоплакии обычно состоит в хирургическом удалении, желательно при выполнении биопсии, и устранении этиологических факторов, если их удается установить.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Поделитесь информацией с друзьями
Это состояние наблюдается при усиленном делении плоскоклеточного эпителия пищевода (гиперплазии) и обычно рассматривается как доброкачественное.
При Национальной токсикологической программе в США (NTP) создан атлас неопухолевых поражений. Там дается определение этому поражению.
Гиперкератоз – это обычное для пищевода изменение и проявляется утолщением плоскоклеточного эпителия, ороговением его, и в дальнейшем приводящим к его отмиранию и слущиванию. Врач-гистолог может определить его в двух видах в зависимости от наличия ядра в клетке и назвать этот процесс, либо – ортокератоз (нет ядра), либо – паракератоз (есть ядро, но оно сморщенное, измененное). Сразу оговорюсь, что гиперкератоз не принято делить на ортокератоз и паракератоз в диагностике, но это должно быть отчетливо описано в гистологическом отчете.
Гиперкератоз – это частое сопровождение гиперплазии
Гиперкератоз часто наблюдается при плоскоклеточной гиперплазии, как правило, не диагностируется как отдельный процесс, хотя он, может быть упомянут в описании в гистологическом отчете.
Многие годы, были уверены, что единственным достоверным критерием эзофагита было наличие воспаления в слизистой пищевода. Тем не менее, в начале 20 века исследователями впервые была обнаружена плоскоклеточная гиперплазия пищевода у некоторых пациентов с клиническими симптомами рефлюкса, но нормальной или минимально измененной слизистой пищевода при эндоскопии. Это открытие стало ранним гистологическим признаком начального повреждения слизистой пищевода при рефлюксе. Обнаруженная закономерность также применима и у младенцев, и у детей старшего возраста.
При изучении гиперкератоза у животных в аноректальной зоне, избыток утолщенной слизистой, предположительно, уменьшается в результате механического удаления его путем прохождения пищи, т.е. слущивания. При анорексии (голодании) гиперкератоз наряду с наличием в пищеводе обычно также присутствует и в кардиальном отделе желудка. В таких ситуациях, в тканях мы не найдем никаких доказательств гиперплазии.
Если выставляется гиперкератоз без гиперплазии или когда он выраженный (распространенный), то процесс должен быть описан и оценен по степени тяжести на основании утолщения слизистой и обширности зоны поражения пищевода.
Рекомендации
На возникновение гиперкератоза влияет рацион питания с низким содержанием клетчатки, низким содержанием белка, или жидкие диеты, влекущие увеличение толщины эпителиального слоя. Кроме того, в опытах in vivo показано, что у животных, которые не едят, часто возникает гиперкератоз пищевода без сопутствующего усиления деления клеток (гиперплазии). Кроме того, витаминный дисбаланс и дефицит цинка может привести к паракератозу и связанного с ним плоскоклеточной гиперплазии.
Авторы
Linda H. Kooistra, DVM, PhD, DACVP Pathologist Charles River Laboratories, Inc. Research Triangle Park, NC
Abraham Nyska, DVM, Diplomate ECVP, Fellow IATP Expert in Toxicologic Pathology Visiting Full Professor of Pathology Sackler School of Medicine, Tel Aviv University Timrat Israel

Поделитесь информацией с друзьями
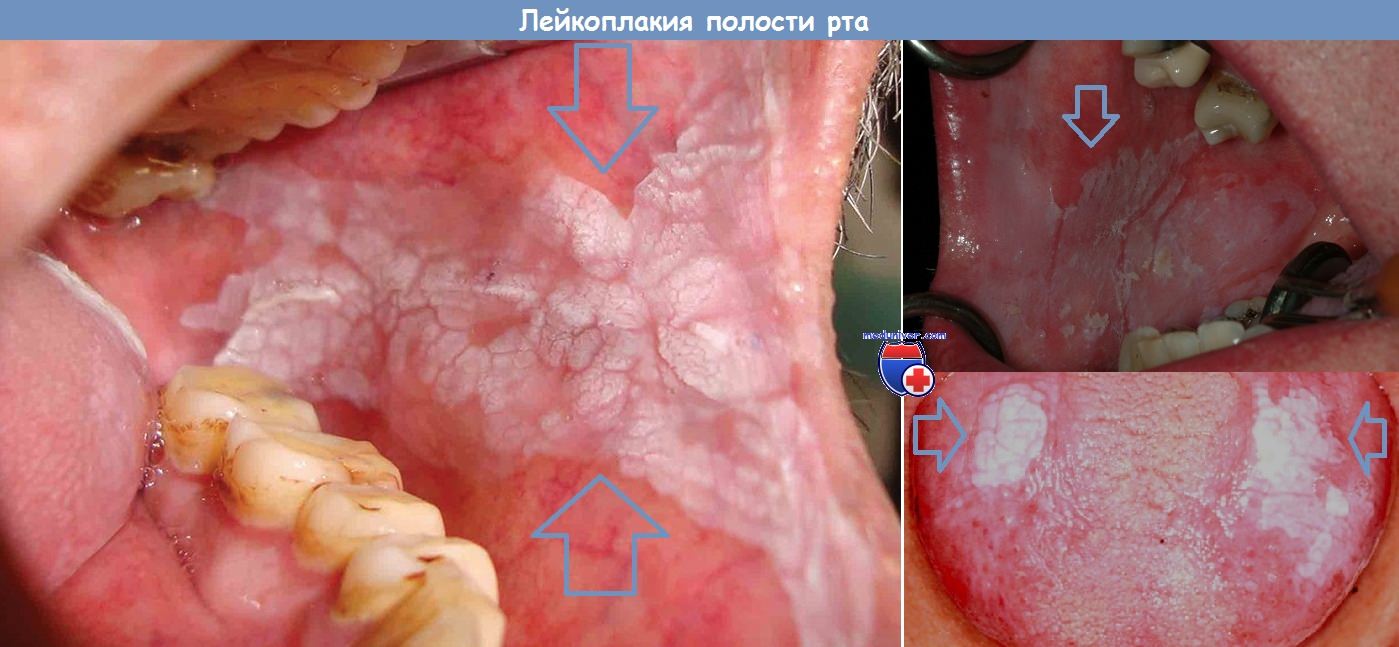
- Лейкоплакия – это только клинический термин, используемый для обозначения белого пятна или бляшки, возникающее на поверхности слизистых оболочек с плоским эпителием, которое не снимается и не может быть охарактеризована клинически, как любое другое заболевание (например, сифилис, красный плоский лишай, волчанка и др.).
- Лейкоплакия имеет широкий диапазон возможных гистологических проявлений. Это может быть определенная степень утолщения верхних слоев эпителия (гиперкератоза), утолщения срединной зоны эпителия (акантоз) или атрофии, воспалительной клеточной инфильтрации, дисплазии или рака.
- Как и любое состояние, гистологические проявления лейкоплакии могут носить характер обычного простого поражения, так и атипического. При простой лейкоплакии обнаруживается нормальный плоский эпителий. При атипической лейкоплакии – атипический эпителий, с дисплазией.
Различие лейкоплакии полости рта и лейкоплакии пищевода
Лейкоплакия полости рта – это относительно распространенное, безболезненное поражение слизистой оболочки полости рта. Она возникает преимущественно у мужчин среднего и пожилого возраста и прочно ассоциируется с табакокурением и употреблением алкоголя. Всемирная организация здравоохранения считает лейкоплакию одним из наиболее распространенных предраковых или потенциально злокачественных нарушений и фактором риска развития плоскоклеточного рака.
Руководство к действию
Если у вас возникли дополнительные вопросы по лейкоплакии пищевода, то вы сможете задать их через форму на сайте справа или по электронной почте в разделе Контакты.
(Aatur D Singhi, Christina A Arnold, Clinton D Crowder, Dora M Lam-Himlin, Lysandra Voltaggio and Elizabeth A Montgomery. Esophageal leukoplakia or epidermoid metaplasia, Modern Pathology (2014) 27, 38–43)
У 134 больных желчнокаменной болезнью изучено состояние слизистой оболочки пищевода, желудка и двенадцатиперстной кишки. В пищеводе в 54% случаев выявлены гиперкератоз и акантоз слизистой оболочки и в 17% признаки хронического эзофагита. При желчнокаменной болезни, протекающей самостоятельно, хеликобактерный гастрит обнаружен в 49% случаев, а при сочетании с язвенной болезнью двенадцатиперстной кишки в 70%. В слизистой оболочке двенадцатиперстной кишки у 72% больных желчнокаменной болезнью изменений найдено не было, в 28% изменения соответствовали хроническому умеренно выраженному дуодениту.
Течение желчнокаменной болезни (ЖКБ) сопровождается целым комплексом клинических симптомов со стороны верхнего отдела пищеварительного тракта. Вместе с тем характер патологических изменений со стороны пищевода, желудка и двенадцатиперстной кишки у больных ЖКБ изучен недостаточно. В то же время в литературе обсуждаются возможные патогенетические механизмы взаимосвязи изменений в гастродуоденальной зоне с патологией гепатобилиарной системы[1,8].
Цель работы - оценить состояние слизистой оболочки пищевода, желудка и двенадцатиперстной кишки у больных ЖКБ, в том числе и в сочетании с язвенной болезнью двенадцатиперстной кишки (ЯБДК).
Обследовано 134 больных ЖКБ в возрасте от 18 до 70 лет (103 женщины и 31 мужчина). Из них в 98 случаях ЖКБ протекала без сопутствующей патологии, а в 36 сочеталась с ЯБДК. В качестве контрольной группы обследовано 353 больных ЯБДК.
Клиническая картина у большинства больных характеризовалась симптомами, свидетельствующими о патологии желчного пузыря и желчевыводящих путей, основными из которых являлись боли в правом подреберье, временами усиливающихся до приступов желчных колик.
У части больных на первый план выступал симптомокомплекс разнообразных клинических проявлений в виде болевого, диспепсического или регуртационного синдромов, указывающих на патологию органов верхнего отдела пищеварительного тракта - ноющие боли и чувство тяжести в эпигастрии после еды, изжога, тошнота, отрыжка воздухом, чувство горечи во рту.
Диагноз ЖКБ и функциональное состояние желчного пузыря устанавливали по данным серийных ультразвуковых исследований и пероральной холецистографии. Наличие дуодено-гастрального и гастро-эзофагального рефлюкса определяли с помощью компьютерной внутрижелудочной рН-метрии.
Для оценки характера морфологических изменений со стороны верхнего отдела пищеварительного тракта всем больным проводили эзофагогастродуоденоскопию с множественными прицельными биопсиями из слизистой оболочки нижней трети пищевода, антрального и фундального отделов желудка, проксимальной части двенадцатиперстной кишки.
Биопсийный материал фиксировали в 10% нейтральном, забуференном по Лилли формалине. Серийные парафиновые срезы окрашивали гематоксилином и эозином. Для выявления Helicobacter pylori (HP) биопсийный материал окрашивали по методу Гимзы без дифференцировки. При изучении гистологических препаратов выделяли 3 степени обсеменения слизистой оболочки при увеличении х630 - слабая (+) - до 20 микробных тел в поле зрения, средняя (++) - до 50 микробных тел в поле зрения и высокая (+++) - более 50 микробных тел в поле зрения.
В гистологических препаратах полуколичественным методом при помощи визуально-аналоговой шкалы, предложенной модифицированной классификацией Сиднейской системы для оценки выраженности морфологических изменений слизистой оболочки желудка, определяли инфильтрацию нейтрофилами собственной пластинки слизистой оболочки, хроническое воспаление, атрофию, кишечную и желудочную метаплазию.
При исследовании биопсийного материала, полученного из нижней трети пищевода (таблица 1.), патологические изменения были выявлены у 36 из 52 больных ЖКБ (69,2%). Чаще всего (53,8%) изменения в слизистой оболочке пищевода характеризовались признаками гиперкератоза и акантоза, проявляющихся утолщением эпителия слизистой оболочки с удлинением межсосочковых отростков (рис. 1а и 16). Данное явление может быть обусловлено реакцией слизистой оболочки пищевода на билиарный рефлюкс, часто встречающегося у больных ЖКБ, а также возможным нарушением обмена витамина А у этих больных. Известно, что нарушение процессов кератинизапии с развитием гиперкератоза многослойного плоского эпителияпищевода является характерным признаком дефицита именно этого витамина [4,9].
Таблица 1. Характер патологических изменений в слизистой оболочке пищевода при ЖКБ, ЯБДК и ЖКБ и ЯБДК
При этом признаки хронического эзофагита выявлены у 30 % больных (у 11 из 36), что было в 2 раза чаще, чем у больных ЖКБ и ЯБДК, протекающей самостоятельно.
Эти данные превышали и показатели частоты выявления пептического эзофагита у больных только ЯБДП, полученные и другими исследователями [4].
Опухоли пищевода. Доброкачественные и злокачественные опухоли пищевода.
В дистальном отделе пищевода изредка наблюдают аденому, имеющую такое же строение, что и аденомы желудка. Она может развиваться из слизистой оболочки при так называемом пищеводе Баррета, когда в результате хронического рефлюкс-эзофагита и гегеротопяи (что менее вероятно) многослойный плоский эпителий нижней части пищевода замещается цилиндрическим эпителием с формированием структур, соответствующих слизистой оболочке фундального или кардиального отделов желудка, нередко с явлениями кишечной метаплазии.
Рак — наиболее часто встречающаяся злокачественная опухоль пищевода. Чаще наблюдают у мужчин? возраст большинства которых 50—70 лет. К предрасполагающим факторам относятся особенности питания — употребление очень горячей и грубой пищи; недостаток витаминов, особенно В2, А; железа, меди, цинка; вредные привычки (курение, алкоголь и др.); некоторые географические особенности местности; аномалии и посттравматические рубцовые изменения пищевода, грыжа пищеводного отверстия диафрагмы, тилоз (гиперкератоз ладоней и подошв), синдром Пламмера—Винсона (железодефицитная анемия, гипохлоргидрия, дисфагия), наблюдающийся преимущественно у жительниц стран Скандинавского полуострова в возрасте 40 -45 лет и др.
Заболеваемость раком пищевода колеблется в очень широких пределах, достигая наиболее высоких показателей в некоторых районах Ирана, Китая, Туркменской, Казахской, Узбекской ССР и др. Эпидемиологические исследования показали, что в этих районах среди населения чрезвычайно широко распространен хронический эзофагит (60—80% населения и более), который, очевидно, имеет значение в развитии рака пищевода. При гистологическом исследовании на фоне хронического эзофагита обнаруживают очаговые и диффузные атрофические и гиперпластические изменения многослойного плоского эпителия, пролиферацию базальных клеток, очаги дисплазии, внутриэпителиальный и ранний инвазивный рак.
Такие же изменения часто можно обнаружить при раке пищевода, исследуя слизистую оболочку на различном расстоянии от опухоли. Эти изменения, по-видимому, являются основными этапами морфогенеза рака пищевода, что подтверждается динамическими наблюдениями, проведенными в районах Китая с повышенной заболеваемостью раком пищевода.
В тех случаях, когда базальная мембрана не прослеживается, имеется тенденция к погружному росту и отшнуровка эпителиальных комплексов, изменения должны расцениваться как начало инвазивного рака.
При гистологическом исследовании, особенно по материалу эндоскопической биопсии, бывает трудно дифференцировать диспластические (предраковые) изменения и реактивную гиперплазию базальных клеток, которая может наблюдаться, например, при рефлюкс-эзофагите.
Трудности возникают также при дифференциальной диагностике тяжелой дисплазии, карциномы in situ и инвазивного рака. Для уточнения характера процесса необходимы динамическое наблюдение за такими больными и повторные биопсии.
Основная масса форм плоскоклеточного рака пищевода, видимо, развивается из покровного эпителия. Другим источником развития рака пищевода могут быть слизистые железы, в которых при хроническом гастрите также наблюдают атрофические и гиперпластические изменения, образование кист, пролиферацию резервных клеток, плоскоклеточную метаплазию и дисплазию эпителия. Из них могут возникать плоскоклеточный рак, аденокарцинома, железисто-плоскоклеточный рак, а также мукоэлидермоидная опухоль и аденокистозный рак (цилиндрома), аналогичные соответствующим опухолям слюнных желез. Аденокарциномы в пищеводе могут развиваться также от остатков цилиндрического эпителия, выстилающего пищевод на ранних стадиях эмбриогенеза, участков гетеротопии слизистой оболочки желудка.
Аденокарциномы дистальной части пищевода могут развиваться также на фоне так называемого пищевода Баррета. Во многих случаях труден или невозможен дифференциальный диагноз такой аденокарциномы и рака кардиального отдела желудка, прорастающего в пищевод.
Рак пищевода наиболее часто локализуется в средней его трети, затем следует нижняя треть пищевода; верхняя его треть поражается редко. Исключение составляет рак пищевода при синдроме Пламмера—Винсона, который наблюдается преимущественно у женщин 40—45 лет и поражает самый верхний отрезок пищевода.
Макроскопически большинство форм рака пищевода представляет собой изъязвленные блюдцеобразные или эндофитные опухоли, часто циркулярно охватывающие стенку, нередко на значительном протяжении. Экзофитные опухоли встречаются редко. Рак пищевода может распространяться по подслизистому слою далеко за пределы видимого очага опухоли, а также прорастать в прилежащие к пищеводу ткани и органы. Для суждения о степени распространенности процесса и радикальности оперативного вмешательства при исследовании удаленного отрезка пищевода необходимо изучение линий операционных разрезов и глубины прорастания стенки пищевода.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

