Что такое инфекция слезного канала
Обновлено: 17.04.2024

Между внутренним глазным краем и спинкой носа расположен слезный мешок, сзади он лежит в костной ямке, часть его передней стенки находится под кожей век. Слезный мешок - часть слезоотводящей системы глаза, поступление слезы сюда происходит посредством всасывания через верхнюю и нижнюю слезные точки, которые находятся у внутреннего края век, а также через слезные канальцы. Из слезного мешка слезы проходят в носослезный канал, оканчивающийся в полости носа.
Воспалительные процессы в слезном мешке называются дакриоциститом, они возникают достаточно редко в сравнении с иными заболеваниями слезоотводящих органов и в несколько раз чаще поражают женщин, чем мужчин.
Виды дакриоциститов
Воспаления слезного мешка проходят в острой или хронической форме, с чередованием периодов выздоровления и обострения.
У взрослых причиной воспаления слезного мешка может стать нарушение оттока слезы, к примеру, из-за отека либо воспаления слизистой носа, в месте впадения носослезного канала. При этом, слеза вынуждена скапливаться в слезном мешке, не проходя дальше, что создает благоприятные условия для появления инфекции. При возникновении процесса воспаления, в слезном мешке начинает скапливаться гной. При отсутствии лечения, количество гноя увеличивается, процесс способен перекинуться на окружающие ткани либо даже сосуды крови, что потенциально опасно для жизни человека. Нередко гной самостоятельно прорывается наружу через кожу. После выраженного воспаления в слезном мешке образуется множество спаек, что увеличивает шансы на повторное его воспаление и переход дакриоцистита в хроническое течение.
Симптомы
Обычно дакриоциститы бывают односторонними. Острое воспаление слезного мешка сопровождается выраженным слезотечением, покраснением, отечностью и резкой болезненностью в зоне внутреннего угла щели глаза, в месте расположения слезного мешка.
Отек бывает настолько сильным, что глазная щель сужается. Вместе со слезой, слезные точки выделяют гной, что заметно при легком надавливании в области слезного мешка. Сильное воспаление проявляется симптомами общего недомогания, слабостью, головной болью и повышением температуры тела.
Диагностика
Дакриоцистит диагностируется при подтверждении характерных симптомов заболевания, проводится несколько проб с применением нейтральных красителей, которые показывают степень нарушения проходимости в носослезном протоке. Для этого, одна капля специфического красителя, к примеру, 3% раствора колларгола, закапывается в больной глаз и отмечается время, за которое краситель полностью прошел слезные точки, и время появления его в полости носа. В начальных стадиях дакриоцистита, когда слезный мешок не очень еще растянут, краситель способен пройти в него, однако позже, сделать это уже невозможно, в полости носа же краситель не появляется с начала болезни.
Лечение
Острое воспаление в слезном мешке требует стационарного лечения, так как существует, вероятность распространения инфекции посредством кровотока с, риском для жизни больного. При этом, как правило, назначаются антибактериальные, противовоспалительные, а также общеукрепляющие препараты. Появление гноя и вероятности разрыва слезного мешка, является поводом для проведения его хирургическое вскрытие через кожу с последующим промыванием растворами антисептиков и антибиотиков.
После выполнения лечения острого дакриоцистита, слезотечение нередко остается, даже когда исчезают остальные симптомы заболевания вследствие продолжающегося отека носослезного протока. Восстановить проходимость слезоотводящих путей возможно с помощью промывания растворами антисептиков.
Дакриоцистит новорожденных
Отдельная форма заболевания - дакриоцистит новорожденных. По большей части формирование системы слезоотведения происходит во внутриутробном периоде, завершаясь в первый месяц жизни. Однако, в редких случаях, носослезный проток новорожденных имеет остаточную тонкую мембрану или, так называемую, желатинозную пробку, которая становится преградой при отхождении слезной жидкости в полость носа. При этом, слезный мешок переполняется и растягивается. Зачастую в него вместе со слезой могут попадать болезнетворные микробы, вызывающие воспаление.
Первые признаки болезни, появляются у ребенка, как правило, к концу первой недели жизни, Они характеризуются появлением гноя, который выделяется из слезного мешка, развитием покраснения глаза, возникновением слезотечения. Изредка эта желатинозная пробка может рассасываться самостоятельно спустя 1-2 недели, все симптомы при этом проходят бесследно. Когда самостоятельное рассасывание невозможно, то без необходимого лечения высока вероятность перехода дакриоцистита в хроническую форму.
Лечение дакриоцистита начинают сразу, после появления начальных признаков заболевания. Ребенку необходимо закапать антибактериальные глазные капли или антисептик, для профилактики либо борьбы с инфекцией. Обильное отделение гноя делает необходимым перед закапыванием промыть глаза, к примеру, раствором фурацилина.
Одновременно стоит начать выполнять массаж слезного мешка. Ногти на руках для этого, желательно коротко остричь, тщательно вымыть руки. Массаж выполняют легкими движениями указательного пальца в виде толчков, сверху вниз в зоне расположения слезного мешка, стараясь таким образом пробить желатинозную пробку. Как правило, достаточно 4-5 таких движений. По окончанию массажа, нужно закапать глазные антибактериальные капли. Повторять подобный массаж стоит до 5 раз в день. Родители проводят подобные манипуляции около двух недель.
Обычно, желатинозная пробка под воздействием массажа разрушается и заболевание проходит. В случае сохранения симптомов, дополнительно проводят пробы с контрастным веществом, для проверки проходимости носослезного канала.
Очень редко, но случается, что зондирование оказывается неэффективным из-за нарушений хода носослезного протока. Помочь в таком случае способна только операция - дакриоцисториностомия, ее проводят детям после 5-6 лет.


Инфекции поражают разные органы человека, даже глаза. Воспаление слезного мешка, носослезных каналов называется дакриоциститом. За выработку слез отвечают слезные железы. Проникая в глаза, они уничтожают плохие бактерии извне, выполняют увлажнение.
С помощью точек на веках происходит выход слез по каналу в носовую полость, а потом наружу. При забитом канале единственным выходом для слез остается край нижнего века. Это ситуации, когда глаз смачивается, а не когда человек плачет.
Если же в процессе смачивания не происходит выведение слез каналами, возможно, начинается дакриоцистит. По сути, любое препятствие на пути естественного оттока слез может привести к дакриоциститу.
Дакриоцистит лечение
Лечение дакриоцистита зависит от симптоматики. Важно одновременно бороться с сопутствующим инфекционным процессом кожи или другой патологии, способной привести к развитию заболевания.
Острая форма дакриоцистита с флегмоной орбиты нуждается в постоянном наблюдении врача, поэтому человека важно госпитализировать. Назначаются антибактериальные препараты, проводится дренирование полостей с гноем. Если угрожает перфорация, слезный мешок вскрывается.
Дакриоцисториномистия – формирования альтернативного протока. Успешность лечения почто стопроцентная. Если воспаление острое, сначала лучше устранить инфекционный процесс антибиотическими препаратами. Внешняя дакриоцисториномистия обычно проводится через несколько суток после того, как начали использоваться антибиотики.
При хронической форме лечение может основываться на использовании стероидов. При хроническом врожденном заболевании могут помочь такие методы, как теплые компрессы, антибиотики и массаж.
![dakriocystit21]()
Массаж при дакриоцистите
Массаж при дакриоцистите проводится не менее 4-х раз в сутки. Число сеансов может достигать десяти, если нет сильного воспаления. Цель массажа – аккуратно освободить протоки от гноя. Некоторые специалисты считают, что массаж при дакриоцистите – неотъемлемая и эффективная часть лечения.
Массаж необходимо проводить тщательно вымытыми руками, с максимально остриженными ногтями. Кроме того, необходимо с помощью водного раствора с фурацилином аккуратно очистить слизистую оболочку глаз.
Дакриоцистит у новорожденных: лечение
Массаж при дакриоцистите можно проводить и у новорожденных. При этом очень важно соблюдать максимальную осторожность.
Чтобы купировать распространение инфекции и остановить действие патогенных микроорганизмов, врач прописывает капли. При сильном выделении гноя используется УВЧ-терапия.
Еще один метод – зондирование слезоносового канала. При этом используется местная анестезия и зондирующий инструмент. Иногда проводится два зондирования.
Дакриоцистит у взрослых
Независимо от того, болеет дакриоциститом ребенок или взрослый, важно своевременное лечение. Однако взрослые бывают самоуверенными и тянут с лечением или пытаются избавиться от заболевания самостоятельно. Но дакриоцистит при таком подходе может привести к смерти. Если сужается глазная щель, постоянно текут слезы, повышается температура тела, появляются другие симптомы, необходимо немедленно обратиться к врачу!
Цены на услуги "Московской Глазной Клиники" представлены в прайс-листе. Записаться на прием и задать уточняющие вопросы нашим специалистам Вы можете по телефонам в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00), с помощью формы обратной связи на сайте.
Что такое дакриоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зубкова Е. А., офтальмолога со стажем в 12 лет.
Над статьей доктора Зубкова Е. А. работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
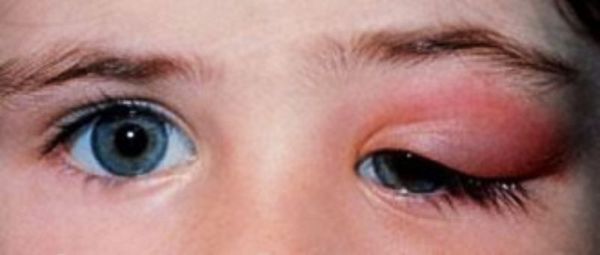
Дакриоаденит ("dakryon" — слеза + "aden" — железа + "itis" — суффикс, указывающий на воспалительный процесс) — это воспаление слёзной железы. Для острой формы характерна резкая боль при пальпации, покраснение и отёк верхнего века, повышенная температура и общее недомогание.
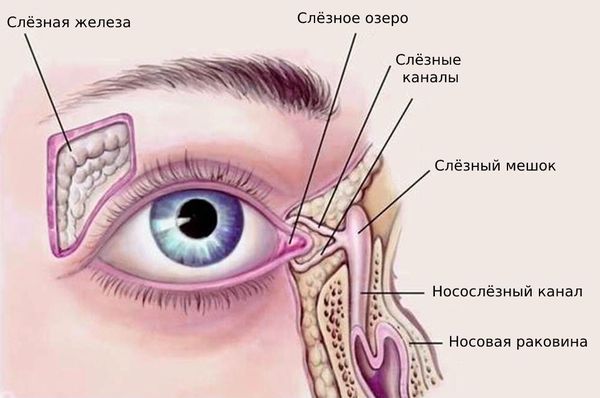
Слёзный аппарат человека состоит из слёзной железы с выводными протоками и слёзоотводящих путей. Слёзная железа располагается в области верхней части глазницы, в слёзной ямке лобной кости. В железе вырабатывается слёзная жидкость, которая омывает видимую часть глазного яблока и предохраняет её от высыхания. После этого слеза направляется в слёзное озеро во внутреннем углу глаза. Затем по слёзным канальцам слёзы отводятся в слёзный мешок, который открывается в носослёзный канал, то есть в нос, а именно в нижнюю носовую раковину [4] .
Заболевания слёзной железы — нечастое явление, ими страдает 0,56 % населения.
Среди заболеваний слёзной железы выделяют:
- дакриоадениты — 23 %;
- опухоли — 67 %;
- поражения неизвестной причины — 10 % [3][9] .
Чаще всего дакриоадениты носят изолированный характер, не требуют лечения и проходят самостоятельно, но иногда могут прогрессировать до нагноения и даже до атрофии слёзной железы [1] .
Причины дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] . Зачастую острый дакриоаденит — это осложнение общих инфекций, вызванных:
- бактериями — стафилококками, стрептококками, пневмококками;
- вирусами — гриппа, эпидемического паротита, цитомегаловируса, вируса Эпштейна — Барр;
- грибами — кандида и др.;
- простейшими — микроклещами и в редких случаях глистами, например нематодой рода Dirofilaria [15] .
Таким образом, острый дакриоденит возникает как осложнение заболеваний: гриппа, ангины, скарлатины, пневмонии, цитомегаловирусной инфекции, кишечных инфекций. Наиболее часто дакриоденит развивается при паротите (свинке). Именно при паротите острый дакриоаденит носит двусторонний характер и сопровождается одновременным воспалением околоушной и подчелюстной слюнных желёз. Это связано с общим строением тканей слёзных и слюнных желёз [2] .
Хронический дакриоаденит возникает на фоне активных форм хронических инфекций: туберкулёза, сифилиса, бруцеллёза, болезней крови (хронических лимфолейкозов). Также к развитию хронического дакриоаденита приводят системные заболевания: синдром Шегрена, саркоидоз, болезнь Микулича, гранулематоз Вегенера, реактивный артрит, псевдотуморозное поражение слёзной железы [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы дакриоаденита
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
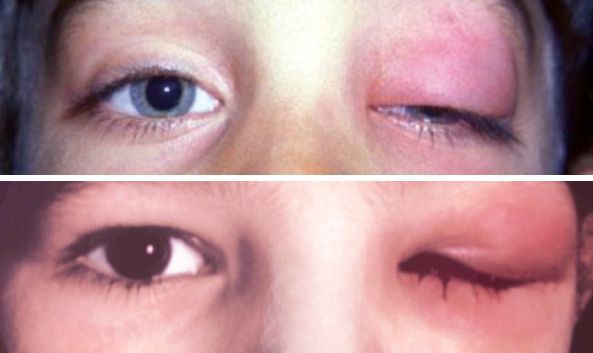
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы [6] .
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит [2] . Острый дакриоаденит обычно длится 1-3 недели.
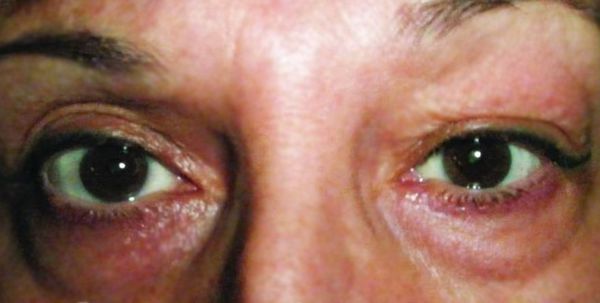
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков [5] .
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких [12] .
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов [12] . Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия [2] . При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название "псевдотумор" (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов [12] .
Патогенез дакриоаденита
Воспаление протекает однотипно, несмотря на огромное количество провоцирующих его причин и возбудителей.
Патогенные микроорганизмы попадают в слёзную железу эндогенным путём, то есть с током крови. Слёзная железа, как и другие органы и ткани, при попадании чужеродного агента отвечает воспалительной реакцией.
Воспаление — это ответ организма на повреждение, при котором происходит переход белков плазмы и лейкоцитов крови из микроциркуляторных сосудов в очаг поражения. Именно эти клетки крови отвечают за иммунитет. Они массово скапливаются в очаге поражения, затем высвобождают и активируют биологически активные вещества, которые называются медиаторами. Под действием медиаторов увеличивается диаметр сосудов, что усиливает кровенаполнение ткани и обуславливает покраснение. Проницаемость сосудистой стенки повышается, увеличивается выход воды из сосудов, что приводит к воспалительному отёку (накоплению жидкости в тканях).
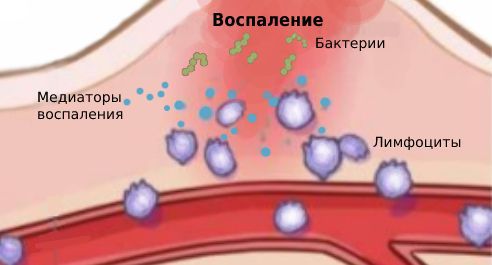
Патогенез хронического воспаления изучен не полностью, но к его развитию приводит повышенная чувствительность (сенсибилизация) организма к бактериальной флоре и продуктам её метаболизма [13] . Гипотез развития повышенной чувствительности много, но точная причина пока неизвестна.
Классификация и стадии развития дакриоаденита
Выделяют две формы дакриоаденита: острую и хроническую [5] .
Острый дакриоаденит чаще встречается у детей и лиц молодого возраста, часто односторонний, но возможно и двустороннее поражение. Как самостоятельное заболевание практически не возникает — как правило, это осложнение инфекций, вызванных бактериями, вирусами, грибами или простейшими [2] .
Хронический дакриоаденит встречается как у детей, так и у взрослых, но более распространён среди взрослых. Может быть следствием острого процесса, но зачастую возникает самостоятельно. Хронический процесс развивается на фоне активных форм хронических инфекций [5] .
Стадии развития дакриоаденита не выделяют. Характер поражения (односторонний или двусторонний) на лечение и прогноз не влияет.
Осложнения дакриоаденита
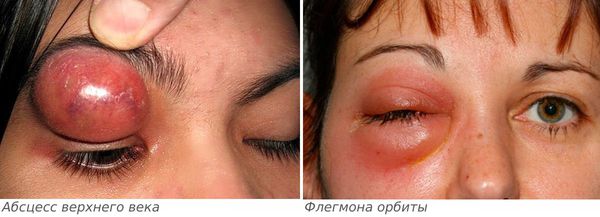
Если лечение не начато вовремя, то дакриоаденит может стать причиной инфекционных осложнений: флегмоны орбиты и абсцесса верхнего века [6] .
Абсцесс верхнего века характеризуется следующими симптомами:
- сильная боль распирающего характера;
- резко выраженное покраснение и отёк века;
- повышение температуры тела;
- глазная щель сомкнута, кожа напряжена;
- в связи с гнойным расплавлением подкожно-жировой клетчатки в области верхнего века появляется зона размягчения.
Зрительные функции при этом не снижаются. Лечение направлено на устранение воспалительного очага и предупреждение развития осложнений — распространения гнойно-воспалительного процесса в глубжележащие структуры орбиты, рубцовые изменения век, нарушение оттока лимфы, сепсис.
Флегмона орбиты — более опасное осложнение, проявляется следующими симптомами:
- острое начало;
- интенсивная боль в глазу;
- головная боль;
- лихорадка и озноб;
- возникновение зоны припухлости верхнего века по краю орбиты с покраснением в этой области;
- кожа горячая на ощупь;
- отёк становится настолько плотным, что невозможно раздвинуть веки;
- отёк конъюнктивы, которая иногда выпадает в виде валика и ущемляется между веками;
- неподвижность глазного яблока;
- двоение в глазах и сильное снижение зрения (пациент может ослепнуть);
Лечение начинают незамедлительно с целью устранить причину заболевания, снизить внутриорбитальное давление и тем самым предотвратить развитие слепоты [5] .
Диагностика дакриоаденита
Диагностика острого дакриоаденита. Основа диагностики острого дакриоаденита — сбор анамнеза и тщательный осмотр с выявлением клинических признаков [5] .
При сборе анамнеза врач задаст вопросы:
- как давно появились боль, покраснение и отёк;
- двоится ли в глазах;
- ухудшилось ли общее состояние;
- имеются ли какие-либо инфекционные и системные заболевания.
После опроса врач проведёт внешний осмотр век и пальпацию в проекции слёзной железы, определит подвижность глаз. Острота зрения определяется с помощью визометрии, иногда удаётся выявить её ухудшение и двоение в глазах. Эти симптомы могут быть вызваны отёком конъюнктивы.
Затем проводят тонометрию и биомикроскопию глаза. При биомикроскопии, или осмотре на щелевой лампе, врач под увеличением осматривает конъюнктиву и другие поверхностные структуры глаза и оценивает степень покраснения и отёка слизистой конъюнктивы.
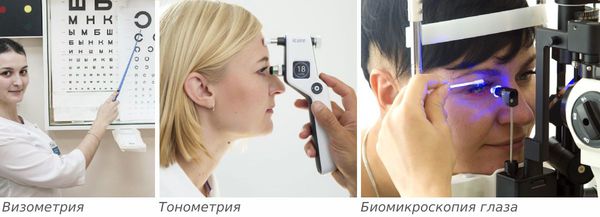
Клиническая картина острой формы обычно ярко выражена, поэтому сложности при постановке диагноза не возникают.
Диагностика хронического дакриоаденита. При хронической форме бывает недостаточно осмотра и стандартных процедур, поэтому назначают дополнительные обследования:
- Ультразвуковое исследование глазных яблок (УЗИ) — пространственное исследование слёзной железы, при котором выявляется значительное увеличение её в размерах;
- Компьютерную томографию или магнитно-резонансную томографию орбиты (КТ или МРТ) — при подозрении на новообразование века или слёзной железы;
- бактериологические и иммунологические исследования;
- тесты Ширмера — для определения функциональных показателей слёзной железы;
- анализ на уровень С-реактивного белка и специфических антител;
- рентгенологическое исследование грудной клетки для оценки возможных изменений лёгочной ткани;
- пробы Манту и Пирке — положительные результаты свидетельствуют о возможной туберкулёзной природе заболевания, рекомендована консультация фтизиатра ;
- трепонемные серологические тесты — для выявления сифилиса;
- биопсия лёгочной ткани (при подозрении на саркоидоз лёгких), слёзной или слюнных желёз (при подозрении на болезнь Микулича) [5] .
Лечение дакриоаденита
При развитии острой формы дакриоаденита пациента госпитализируют, лечение чаще консервативное. При хронической форме тактика лечения зависит от основного заболевания.
Лечение острого дакриоаденита. Пациенту назначают антибиотики широкого спектра действия. Для достижения результатов одновременно применяют сульфаниламидные препараты — противомикробные средства, которые временно подавляют размножение бактерий.
Также в системную терапию входит приём нестероидных противовоспалительных средств (индометацина, вольтарена, диклофенака).
В течение 14-21 дней в полость конъюнктивы обязательно закапывают капли и закладывают мази:
- растворы глюкокортикостероидов (дексаметазон, бетаметазон) — оказывают противовоспалительное и противоаллергическое действие, закапывают 4-6 раз в сутки;
- растворы нестероидных противовоспалительных средств (индометацин, диклофенак натрия) — 3-4 раза в сутки;
- антисептики (пиклоксидин, мирамистин) — 3 раза в сутки;
- антибактериальные мази (эритромициновая, колбиоцин) — на ночь в конъюнктивальный мешок.
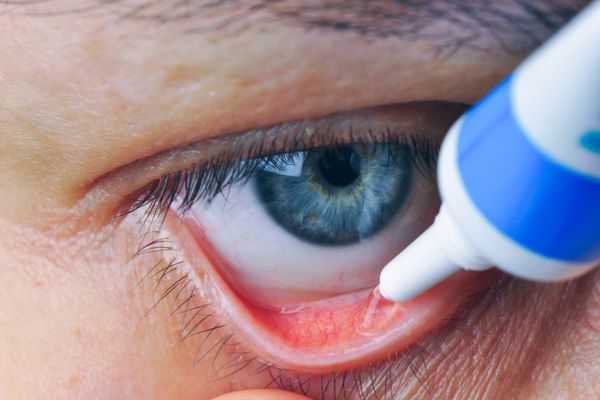
При возникновении абсцесса и его размягчении, связанном с наличием гноя, выпота и крови в полости гнойника, требуется хирургическое вмешательство.
Операцию проводят в несколько этапов:
- Вскрывают гнойник и выпускают гнойные массы.
- Тщательно промывают полость антисептическим раствором.
- После вскрытия абсцесса обязательно используют дренаж.
- В течение 3-7 дней рану промывают растворами антисептиков.
После полного очищения раневой полости от гнойных масс назначаются мази, которые улучшают процессы восстановления тканей (метилурациловая мазь 5-10 %).
Лечение хронического дакриоаденита. Основа лечения хронического дакриоаденита — коррекция основного заболевания. Соответственно, такое лечение проводится совместно с венерологом, фтизиатром или гематологом.
При лечении хронической формы дакриоаденита назначаются физиотерапевтические тепловые процедуры, например УВЧ-терапия, которая оказывает выраженное рассасывающее действие. При неэффективности лечения применяют рентгеновское облучение области поражённой слёзной железы. (Большинство методов физиотерапии рекомендованы и используются только на территории России и стран СНГ, в США и европейских странах не применяются и не имеют доказанного эффекта. — прим. ред. "ПроБолезни").
Также для лечения хронического специфического дакриодаденита применяется медикаментозная терапия, направленная на коррекцию основного заболевания. Например, если дакриоаденит вызван туберкулёзом, то лечение назначают совместно с фтизиатром, если сифилисом — с венерологом.
При саркоидозе применяют оперативное лечение. После хирургического вмешательства до достижения ремиссии назначают глюкокортикостероидные препараты.
При псевдотуморозном дакриоадените назначаются глюкокортикостероиды в высоких дозах. Схема лечения индивидуальна, но предпочтение отдаётся пульс-терапии — внутривенному введению больших доз глюкокротикоидов несколько дней подряд [14] . Однако к стероидной терапии может развиваться устойчивость. В последнее время считается, что удаление изменённой слёзной железы — безальтернативный метод лечения псевдотуморозного дакриоаденита [10] [11] .
Воспаление слёзной железы приводит к снижению рефлекторной слёзопродукции, поэтому проводят заместительную терапию препаратами "искусственной слезы" [8] .
Прогноз. Профилактика
Прогноз при остром дакриоадените, как правило, благоприятный. Заболевание длится 10-15 суток, его течение доброкачественное, однако может перейти в хроническую форму.
Прогноз хронического дакриоаденита зависит от течения основного заболевания [14] .
Профилактика дакриоаденита заключается в своевременном выявлении и лечении инфекционных болезней, а также соблюдении правил личной гигиены при уходе за глазами [7] .
Что такое блефарит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Цыганка Сергея Александровича, офтальмолога со стажем в 11 лет.
Над статьей доктора Цыганка Сергея Александровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Блефарит — это воспалительное заболевание век, которое в большинстве случаев носит хронический характер. Для лучшего понимания причин и механизмов возникновения данной болезни необходимо иметь представление об анатомии века.
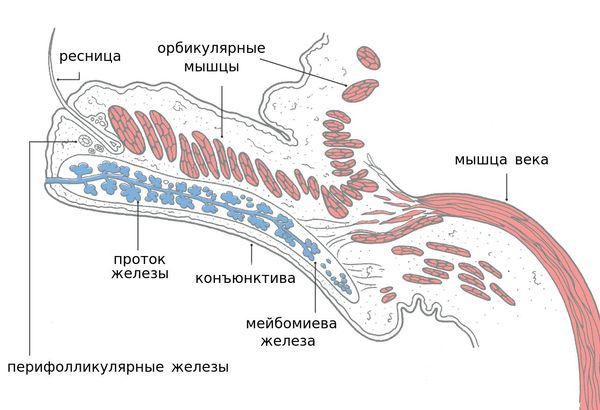
Этиология
Экзогенные причины (внешние)
К заболеваниям, которые могут стать причиной блефарита, относятся бактериальная (обычно стафилококковая) инфекция век или протоков глубоких желёз, при которой обнажаются края век, и некоторые вирусные инфекции (обычно вирус простого герпеса).
Также в некоторых случаях к блефариту может привести применение глазных капель, вызывающих аллергическую реакцию [13] .
Эндогенные причины (внутренние)
Кроме того, достоверно известно, что блефариты иногда являются предвестниками метаболического синдрома и требуют обращения к эндокринологу. Об этом свидетельствуют данные исследования, проводившегося в Тайвани, в котором приняли участие более 50000 исследуемых. [2]
К счастью, всё не так страшно, и зачастую причины возникновения блефарита не такие глобальные. Однако, эти причины, к сожалению, так же часто не решаются раз и навсегда.
В большинстве случаев блефариты — двусторонние заболевания, которые нередко сопровождаются инфекцией, но почти все не являются заразными.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы блефарита
Симптомы блефарита достаточно типичны и не отличаются разнообразием. Зачастую к ним относятся покраснение, зуд, шелушение, отёчность век. К ним также присоединяются симптомы сухости, чувство инородного тела, ощущение песка и раздражения в глазах — всё это следствие синдрома сухого глаза, который очень нередко сопровождает блефариты.
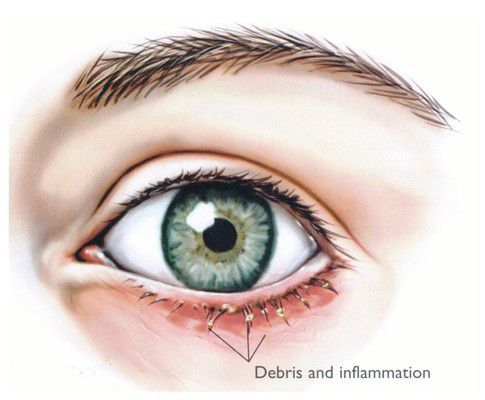
Себорейный блефарит характеризуется меньшим проявлением воспаления, чем стафилококковый блефарит, но с более маслянистым или жирным налётом.
Патогенез блефарита
Точный патогенез блефарита не установлен, однако существует предположение о многофакторности появления данного заболевания.
Считается, что стафилококковый блефарит вызывается стафилококковыми бактериями на поверхности глаз. Исследование глазной флоры у пациентов с диагнозом стафилококковый блефарит выявило, что у 46-51% исследуемых были обнаружены Staphylococcus aureus. [3]
Механизм возникновения блефарита по причине бактерий, со всеми вытекающими неприятными симптомами, изучен не полностью, поэтому может включать как прямое раздражение от бактериальных токсинов, так усиленный клеточно-опосредованный иммунитет к стафилококкам. [4] [5] Есть предположение, что локальное снижение уровня лизоцима и иммуноглобулина способно породить резистентность (сопротивляемость) бактерией к естественным иммунным барьерам. [6]
Дисфункция мейбомиевых желёз является частным диагнозом, который объединяет все разновидности блефаритов. Она характеризуется функциональными аномалиями мейбомиевых желёз и изменённой секрецией, которая играет важную роль в замедлении испарения слёзной плёнки и её сглаживания для обеспечения чёткой оптической поверхности.
Некоторые врачи придерживаются гипотезы, что возникновение блефарита связано с активным размножением кожного клеща демодекс. Но однозначно утверждать, что именно демодекс провоцирует болезнь, нельзя, так как отсутствуют убедительные клинические данные об этом. Скорее всего, появление болезни и размножение демодекса имеет общую причину, поэтому прослеживается такая взаимосвязь. В норме в небольшом количестве клещи демодекс присутствуют на коже всех людей.
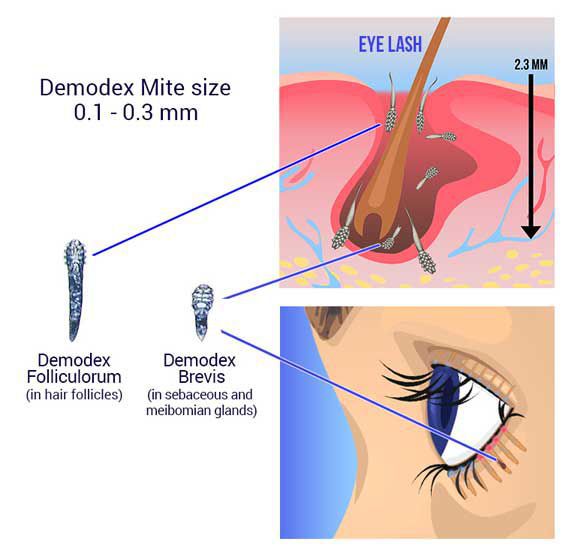
Классификация и стадии развития блефарита
В России выделяют два вида блефарита:
- передний блефарит чаще всего характеризуется вовлечением в процесс ресниц, фолликул вокруг ресниц и переднего края;
- задний (мейбомиевый) блефарит зачастую затрагивает более глубокие структуры, например протоки мейбомиевых желёз.
Передний блефарит в свою очередь подразедляется на стафилококковый и себорейный. Как уже упоминалось в патогенезе, в подавляющем большинстве случаев передний блефарит ассоциирован с бактериальной инфекцией. В случае с себорейный блефаритом виною заболевания являются чешуйки ороговевшей ткани головы или бровей, также возможна комбинация этих двух факторов.
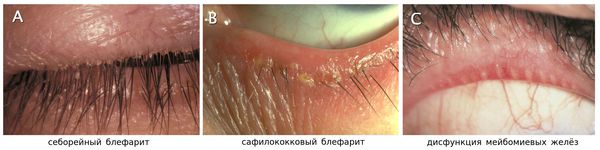
Острый и хронический блефарит
Разделение на острый и хронический блефарит весьма условно. В современной литературе нет такой классификации, подострый блефарит относится к хроническому. Острое состояние — это следствие ранее предшествовавшего хронического блефарита.
Аллергический блефарит
Самый редко встречающийся вид блефарита — аллергический. Чаще всего он является следствием аллергических конъюнктивитов или поражения паразитами.
В некоторых источниках выделяют чешуйчатый, язвенный, демодекозный и угловой блефарит. Такая классификация не имеет отношения ни к практическому опыту врачей, ни к научным исследованиям.
Осложнения блефарита
К наиболее часто встречающимся осложениям блефарита следует отнести (осложнения расположены по мере увеличения опасности):
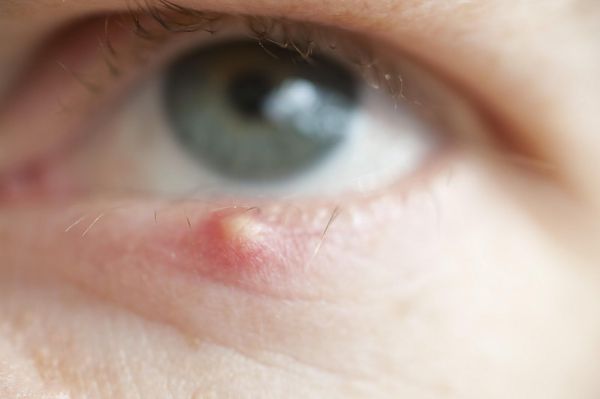
- Халязион — это медленно прогрессирующее образование внутри века, характеризующееся отёком и закупоркой мейбомиевых желёз. Очень часто его путают с ячменём в силу того, что оба заболевания приводят к воспалению (или являются следствием воспаления), отёку и покраснению.
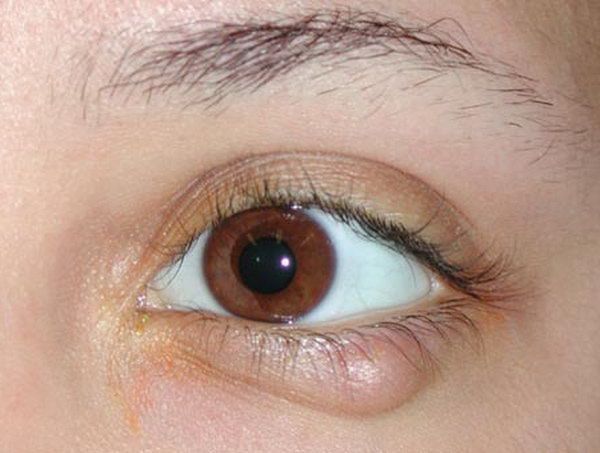
Диагностика блефарита
По косвенным признакам можно установить снижение осмолярности слёзной жидкости, что будет являться следствием синдрома сухого глаза, часто сопровождающего блефарит.
Анализы для выявления клеща (demodex)
В некоторых случаях врач может предложить сделать микроскопическое исследования ресниц для выявления клёща demodex, но целесообразность этого анализа довольно спорная. В остальном, что касается диагностики — доктор опирается на клинические признаки, анамнез и данные осмотра.
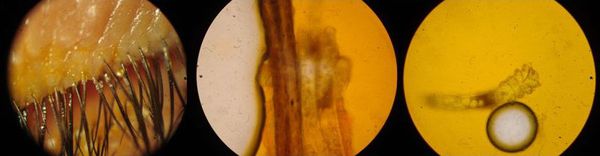
Выявление демодекозного блефарита — это пережитки прошлого, при котором любой зуд в веках ввиду мейбомиевого блефарита трактовался как шевеление клещей. На самом деле зуд связан с воспалением в области желёз, рефлекторно вызывающим желание чесать глаза.
В американской классификации демодекозный блефарит не выделяют, поскольку он не является самостоятельным заболеванием. Диагностику с удалением ресниц и микроскопированием личинок и взрослых особей также не проводят. Клещи живут на подушках, на коже и т. д., бороться с тем, что окружает нас ежедневно, не имеет смысла, поэтому для офтальмологов всего мира этот анализ не играет никакой роли. Как только обострение блефарита устранено, то и количество клещей становится нормальным.
Лечение блефарита
Для лечения блефарита применяют медикаментозную терапию
Медикаментозная терапия
Медикаментозная терапия включает антибиотики местного и системного действия, глюкокортикостероиды местного действия и слезозаместительную терапию.
Антибиотики местного действия
Для передних блефаритов актуален этот метод лечения. В данном случае пациенты могут использовать мазевые формы или формы глазных капель. К сожалению, некоторые пациенты нуждаются в хронической терапии. [9]
Антибиотики системного действия (внутрь)
Существуют данные, подтверждающие, что препараты из группы тетрациклинов и макролидов эффективны в отношении дисфункции мейбомиевой железы. Их действие основано не на прямой борьбе с микроорганизмами, а на снятии воспаления и возможности регулировать липидный обмен. [10]
Глюкокортикостероиды местного действия
Короткие курсы местной терапии стероидами показаны для облегчения симптомов, а в комбинации со специфическими антибиотикам (например комбинация тобрамицин/дексаметазон) — особенно выигрышна ввиду липидостабилизирующих свойств первого препарата из связки. Есть единичные ретроспективные исследования, доказывающие эффективность 0,05% циклоспорина, но эти факты требуют более полного изучения.
Слезозаместительная терапия
Данный метод лечения блефарита весьма распространён, поскольку большинство пациентов с блефаритом имеют проблемы, связанные с быстрым разрывом слёзной плёнки, который может быть неприятен как и самим синдромом сухого глаза, так и усилением самого блефарита ввиду избыточного трения века о недостаточно увлажненную поверхность конъюнктивы.
Применение Омега-3 полиненасыщенных жирных кислот
Согласно рекомендации The international workshop on meibomian gland dysfunction, их употребление может уменьшить частоту и выраженность дисфункции мейбомиевой железы.
LipiFlow
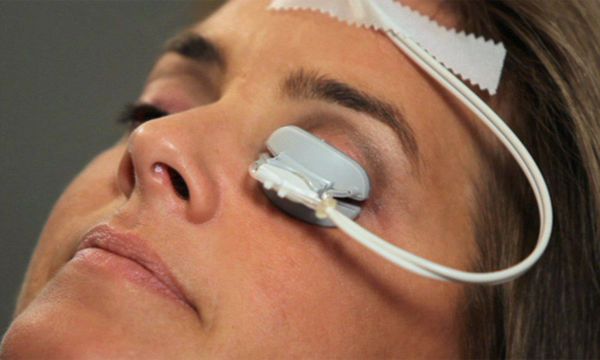
Интрадуктальное зондирование мейбомиевой железы
Эта медицинская процедура, которая крайне редко встречается на территории России, имеет высокую эффективность ввиду устранения первопричины. [12] В мейбомиеву железу проникает зонд, через который вводится лекарственный препарат.
Прочие процедуры и физиотерапия для лечения блефарита
Эффективными будут воздействия, которые сводятся к прогреванию и выдавливанию мейбума. Однако физиотерапия, помимо основного воздействия, имеет второстепенные недостаточно исследованные эффекты. Дарсонвализация и магнитотерапия — бездоказательные методики, их применяют только в странах СНГ.
Диета при блефарите
Некоторые исследователи утверждают, что соблюдение диеты, богатой Омега-3 полиненасыщенными жирными кислотами, благотворно влияет на течение заднего блефарита.
Также рекомендованы продукты:
- льняное масло;
- жирная рыба — лосось, скумбрия, сельдь, сардины и тунец;
- цельные злаки;
- растительный белок, бобы;
- свежие фрукты и зеленые овощи.
Следует пить больше воды, избегать продуктов с трансжирами и насыщенными жирами, ограничить потребление алкоголя [14] .
Рекомендации на время лечения блефарита
Во время лечения блефарита не следует наносить косметику на край века, нужно с осторожностью применять тушь, подкрашивая только край ресниц. Не рекомендуется использовать подводки и тени. Ношение контактных линз не противопоказано, если у пациента не блефароконъюнктивит, или если блефарит не сопряжен с бактериальной инфекцией. Однако важно тщательно следить за чистотой мягких контактных линз, поскольку они могут избыточно загрязняться мейбумом.
Лечение блефарита у детей
У детей блефариты часто сопряжены с нарушением функций ЖКТ. Достоверных данных о прямой связи, как и о патофизиологии процесса нет, но многие специалисты отмечают такую связь. Наиболее часто блефариты сопровождают запоры.
Профилактика и лечение блефарита у детей осложнены невозможностью адекватно и регулярно выполнять гигиену век, компрессы и массаж.
Как лечить блефарит в домашних условиях
При хронической форме заднего блефарита можно самостоятельно делать компрессы с массажем, описанные ниже. При остальных видах блефарита, особенно в стадии обострения, нежелательно заниматься самолечением, ввиду отсутствия возможности у пациента поставить верный диагноз самому себе. Для диагностики требуется биомикроскопия (осмотр на щелевой лампе) и некоторые другие тесты.
Прогноз. Профилактика
Первым шагом в лечении блефарита является гигиена век, которая включает в себя тёплые компрессы, массаж век.
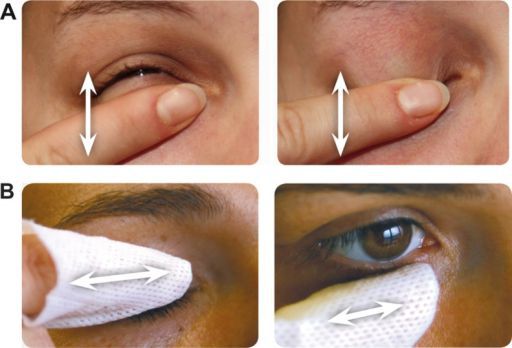
Проводите такую гигиену регулярно по мере появления чувства тяжести в веках, покраснения или зуда.
Как предотвратить блефарит
Большинство случаев блефарита предотвратить невозможно. Но чтобы свести к минимуму симптомы блефарита, можно предпринять следующие меры:
Читайте также:


