Что такое инфекция ввз
Обновлено: 19.04.2024
1. Институт полиомиелита и вирусных энцефалитов им. М.П. Чумакова РАМН;
2. Инфекционная клиническая больница №1, Москва
Менингоэнцефалит, ассоциированный с цитомегаловирусом, вирусом простого герпеса и вирусом варицелла-зостер
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2011;111(7): 66‑70
Деконенко Е.П., Рудомётов Ю.П., Русанова С.А., Соколова М.В., Белялетдинова И.Х. Менингоэнцефалит, ассоциированный с цитомегаловирусом, вирусом простого герпеса и вирусом варицелла-зостер. Журнал неврологии и психиатрии им. С.С. Корсакова. 2011;111(7):66‑70.
Dekonenko EP, Rudometov IuP, Rusanova SA, Sokolova MV, Belialetdinova IKh. Meningoencephalitis associated with cytomegalovirus, Herpes simplex and Varicella-zoster virus infections. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2011;111(7):66‑70. (In Russ.).
1. Институт полиомиелита и вирусных энцефалитов им. М.П. Чумакова РАМН;
2. Инфекционная клиническая больница №1, Москва
1. Институт полиомиелита и вирусных энцефалитов им. М.П. Чумакова РАМН;
2. Инфекционная клиническая больница №1, Москва
Герпетический энцефалит (ГЭ), причиной которого служит вирус простого герпеса 1-го типа (ВПГ-1), является одним из тяжелых и распространенных вирусных поражений нервной системы [1, 11]. Кроме ВПГ-1, другие вирусы семейства герпеса также могут вызывать энцефалиты. Значительно реже причиной нейроинфекций бывает сочетанное поражение двумя вирусами. В литературе представлены немногочисленные случаи энцефалитов и менингитов, вызванные коинфекцией вирусных возбудителей: ВПГ-1 и цитомегаловируса (ЦМВ) [10, 20], ВПГ-1 и кори [5] и др. [6]. В настоящей работе приводится описание редкого случая заболевания у иммунокомпетентной пациентки, при котором после инфекции, ассоциированной с ЦМВ и ВПГ-1, развился эпизод с активацией вируса варицелла-зостер (ВВЗ).
Пациентка З., 16 лет, ученица 10 класса, заболела остро 25.07.08 с появления высокой температуры тела и головной боли. Вечером 26.07.08 развился эпизод бреда и галлюцинаций. Утром 27.07.08 - приступ генерализованных тонико-клонических судорог, который стал причиной госпитализации. За неделю до заболевания был эпизод ОРЗ с кашлем, но без температурной реакции.
При поступлении в больницу состояние тяжелое. Сознание спутанное, дезориентированна, сопротивлялась осмотру, была агрессивной, двигательное беспокойство, нецеленаправленные движения конечностями. На словесные команды не реагировала. Речь в виде отдельных слов и нечленораздельных звуков. Глаза открыты, движения глазных яблок содружественные, но хаотичные, взор стойко не фиксировала. Нарушений черепных нервов и двигательных функций нет. Умеренная ригидность мышц шеи. При люмбальной пункции: цереброспинальная жидкость (ЦСЖ) бесцветная, прозрачная, цитоз 162/3 (68% нейтрофилов), белок и глюкоза в пределах нормы. Микроскопия и посев ликвора возбудителей не обнаружили.
Острое начало заболевания с высокой лихорадкой, нарушением сознания, расстройствами психики, судорогами, признаками воспаления в ЦСЖ заставляли предполагать инфекционное поражение ЦНС. Один из возможных диагнозов - герпетический энцефалит. Как рекомендуется в таких случаях [17], с первого дня госпитализации больной назначен ацикловир в дозе 1,5 г/сут внутривенно. Также пациентка получала цефтриаксон 4,0 г/сут, дексаметазон 12-16 мг/сут, дезинтоксикационную терапию, симптоматические и противосудорожные препараты.

На 14-й день болезни (08.08.08) была проведена компьютерная томография (КТ) головного мозга. В правой височной области, островке и подлежащих отделах головного мозга выявлен очаг пониженной плотности неправильной формы, вероятно, воспалительного характера (рис. 1). Рисунок 1. КТ больной З. на 14-й день болезни. Очаг пониженной плотности в правой височной области и островке.
Результаты КТ свидетельствовали в пользу диагноза герпетического энцефалита, для которого характерны очаги пониженной плотности височной локализации [8, 14, 15]. В течение следующей недели у больной сохранялись высокая температура и спутанность сознания, повторялись эпизоды психических нарушений, галлюцинаций, в связи с чем были увеличены дозы противосудорожных и седативных препаратов. Периоды психического возбуждения сменялись эпизодами сонливости и заторможенности. Со стороны внутренних органов (дыхания и сердечной деятельности) отклонений не наблюдалось.
Повторное исследование ЦСЖ на 19-й день болезни (13.08.08) показало уменьшение цитоза (123/3, 87% лимфоцитов, белок 0,495 г/л). Положительная динамика была отмечена в неврологическом статусе: ясное сознание, отсутствие менингеальных знаков и двигательных нарушений. Выявлялись осиплость голоса вследствие пареза левой половины гортани, симптомы орального автоматизма, патологические стопные знаки. При общении с больной - снижение памяти при сохранной ориентировке в собственной личности.
В восстановительном периоде у больной длительно сохранялась субфебрильная температура (воспалительные изменения в моче), были назначены цефазолин 2,0 г/сут и короткий курс преднизолона. Из других отклонений отмечена аменорея. Осмотр гинеколога патологии не выявил. Аменорея расценена как результат постинфекционного осложнения.
Рентгенография органов грудной клетки и придаточных пазух носа: без патологии. Осмотр окулиста: миопия обоих глаз слабой степени. ЭКГ в динамике: полувертикальная ось сердца, синусовая тахикардия. Электроэнцефалография (ЭЭГ) в дебюте болезни: дезорганизация корковых ритмов, умеренная эпилептическая активность преимущественно в центрально-теменно-височных областях левого полушария. В динамике болезни на ЭЭГ сохранялись умеренные изменения биоэлектрической активности головного мозга. Биохимические анализы крови в пределах нормы. Кровь на RW и ВИЧ-инфекцию отрицательна.
На 34-й день болезни (28.08.08) магнитно-резонансная томография (МРТ) головного мозга выявила в височной доле, островке, наружных отделах подкорковых структур, медиальных отделах лобной доли, частично теменной доли и зрительном бугре правого полушария диффузную зону измененного сигнала, гиперинтенсивного в режимах Т2 и T2 diff и гипоинтенсивного в режиме Т1; признаки объемного воздействия в виде слабой визуализации субарахноидального пространства височной доли и нижнего рога правого бокового желудочка; слева в медиальных отделах височной доли и островке выявлялась небольшая зона аналогично измененного MP-сигнала. Заключение: картина соответствует воспалительным изменениям в обоих полушариях головного мозга (рис. 2). Рисунок 2. МРТ больной З. на 34-й день болезни, аксиальное (а) и сагиттальное (б) изображения. Описание в тексте.
Пациентка была проконсультирована специалистом центра патологии речи. Заключение: модально-неспецифические нарушения памяти; эмоционально-личностные нарушения; грубое нарушение протекания нейродинамических процессов.
Анализ ЦСЖ на 40-й день болезни (03.09.08): бесцветная, прозрачная, белок - 0,33 г/л, цитоз - 38/3. Общий анализ крови при выписке: гемоглобин - 107 г/л, эритроциты - 3,99·10 12 /л, лейкоциты - 5,4·10 9 /л, СОЭ - 18 мм/час. Общий анализ мочи при выписке: относительная плотность - 1022, реакция кислая, белка, сахара нет, лейкоциты - 4 в поле зрения. Анализ мочи по Нечипоренко: без патологии. На фоне улучшения больная в удовлетворительном состоянии 09.09.08 была выписана под наблюдение поликлиники по месту жительства.

Консультация психиатра: продуктивной психопатологии не обнаружено, последствия перенесенной нейроинфекции. При ЭЭГ 16.09.08 отмечалось снижение амплитуды биоэлектрической активности мозга по сравнению с предшествующими записями: доминировала низкоамплитудная активность 10-15 мкВ с пикообразными и заостренными волнами. Анализ ЦСЖ 17.09.08: бесцветная, прозрачная, белок - 0,7 г/л, цитоз - 91/3 (90 лимфоцитов, 1 нейтрофильный лейкоцит). Исследование антител к ВВЗ 18.09.08 (57-й день болезни) выявило повышение титров IgM в сыворотке крови при отсутствии их в ЦСЖ (см. таблицу). Общие анализы крови и мочи, биохимический анализ крови при поступлении в стационар - без патологии.
В качестве противовирусной терапии больной был проведен курс валтрекса по 0,5 г 3 раза в день в течение 2 нед. Из других препаратов назначены депакин-хроно 150 мг 2 раза в сутки, сибазон 2,5 мг 2 раза в сутки, глиатилин 400 мг 3 раза в сутки. На фоне терапии состояние пациентки улучшилось, стала спокойной, общительной, хотя и с элементами эйфории. Высыпания затянулись, оставив пигментацию. В неврологическом статусе ухудшений не отмечалось.
30.09.08 пациенка была консультирована нейропсихологом, отмечены нарушения нейродинамического и регуляторного аспектов психической деятельности, неспецифические нарушения памяти и эмоциональной сферы, свидетельствующие о дисфункции базальных отделов лобно-височной коры, патологии конвекситальных отделов височных и затылочных зон коры больших полушарий.
Глазное дно не изменено. ЭКГ: нормальное положение ЭОС, синусовая тахикардия. В остальном без особенностей. Выписана 01.10.08 в удовлетворительном состоянии под наблюдение невролога по месту жительства. Рекомендовано продолжить прием глиатилина по 400 мг 3 раза в сутки, сибазона по 2,5 мг 2 раза в сутки, депакина по 150 мг 2 раза в сутки.
На МРТ от 28.11.08 отмечена положительная динамика по сравнению с предшествующим исследованием (от 28.08.08) в виде уменьшения измененного МР-сигнала в правом полушарии большого мозга и отсутствия признаков объемного воздействия.
Пациентка находилась под нашим наблюдением с дебюта заболевания. При последнем осмотре 08.11.10 активно жалоб не предъявляет. Неврологически: мелкоразмашистый нистагм вправо, легкая девиация языка. Анизорефлексия сухожильных рефлексов на фоне их оживления: на руках выше слева, на ногах - выше справа. В пробе Ромберга покачивание. Эмоциональная лабильность. Работает и успешно учится на 2-м курсе вечернего института.

При МРТ-исследовании от 08.11.10 сохраняются поствоспалительные изменения в обоих полушариях большого мозга (рис. 3). Рисунок 3. МРТ пациентки З., аксиальное изображение.
Окончательный диагноз: острый менингоэнцефалит, ассоциированный с ЦМВ, ВПГ-1 и ВВЗ, тяжелая форма.
Представлен редкий случай острого тяжелого менингоэнцефалита у 16-летней девушки, вызванный ЦМВ и ВПГ-1 и осложнившийся реактивацией латентной варицелла-зостерной инфекции. В доступной нам литературе мы не встретили подобного описания острого менингоэнцефалита, ассоциированного с последовательной инфекцией тремя вирусами герпеса.
В настоящее время большинство нейроинфекций диагностируется с применением метода ПЦР, имеющего большие преимущества - быстрота, экономичность, возможность одновременного обследования большого числа пациентов. Однако он не лишен недостатков, поскольку может быть псевдонегативным в первые 3-4 дня болезни и чувствительность его существенно снижается после 10-20-го дня болезни. В последнее время появляются публикации, указывающие на его недостаточную чувствительность и рекомендующие применение испытанных тестов с определением антител в ЦСЖ [3, 7].
Так, канадские исследователи проанализировали 12-летнюю статистику (1994-2005) частоты клинических, лабораторных и инструментальных данных, эффективности терапии и исходов ГЭ на примере больницы Торонто [7]. ГЭ был диагностирован у 16 пациентов. У 12 (75%) больных в ЦСЖ был обнаружен вирус герпеса методом ПЦР, из них у 2 анализ был отрицательным в 1-й день, но положительным на 3-7-й день госпитализации. У 4 больных с отрицательными результатами ПЦР получено более чем 4-кратное нарастание титра противовирусных антител в периоде выздоровления. У 4 (25%) пациентов с положительной ПЦР в ЦСЖ не было увеличения титров антител. У 5 больных имели место ложноположительные результаты ПЦР в ЦСЖ, из них у 4 серологические анализы были отрицательными. Авторы публикации считают, что метод диагностики ГЭ с помощью исследования антител в ЦСЖ используется незаслуженно редко.
Ряд исследователей считают целесообразным использовать метод ПЦР параллельно с серологическим исследованием крови и ЦСЖ, поскольку: 1) ДНК вируса определяется преимущественно в первые 10-14 дней болезни, а больной может поступать и исследоваться в более поздние сроки; 2) метод ПЦР может быть псевдонегативным или псевдопозитивным, и параллельное исследование антител повышает результативность исследования [16].
Следующий вывод - возможность вирусных осложнений в восстановительный период после перенесенного энцефалита в стадии ранней реконвалесценции. Реактивация латентной ВВЗ могла быть пропущена, если сыпь была бы менее манифестной или отсутствовала, что нередко бывает при реактивации ВВЗ [9].
Нейтрофильный состав ЦСЖ, который определялся у нашей больной при первом ее исследовании (68% нейтрофилов), может быть при вирусных поражениях ЦНС в дебюте заболевания (ВПГ-1, ЦМВ). Мы наблюдали нейтрофильный состав ЦСЖ у 4% больных с герпетическим энцефалитом [2].
Хотя течение энцефалита у нашей больной было тяжелым, его исход можно считать достаточно благополучным, несмотря на двустороннее поражение головного мозга, которое протекает, как правило, с более тяжелыми последствиями. Больная полностью сохранила познавательные способности и после заболевания поступила в институт, где успешно учится. Вероятно, сказался положительный эффект рано начатого и полноценного лечения ацикловиром.
Вирус Varicella zoster. Диагностика и лечение вируса Varicella zoster.
1. Течение инфекции вируса Varicella zoster. ВЗВ часто поражает ВИЧ-инфицированных на разных стадиях болезни Кроме ВЗВ-радикулита (опоясывающего лишая), он может вызывать такие поражения нервной системы как энцефалит и миелит. VZV — возбудитель ветряной оспы у детей. Он попадает в организм в детском возрасте и в латентной форме находится в чувствительных спинномозговых и черепных ганглиях. При ослаблении иммунитета вирус активируется и в первую очередь вызывает радикулит. В некоторых случаях наблюдается ретроградное распространение вируса в ЦНС по чувствительным проводящим путям.
У больных, страдающих опоясывающим лишаем, появляются везикулярные высыпания на коже. Они носят самоограничивающийся характер и могут сопровождаться длительными невралгиями. О попадании вируса в ЦНС может свидетельствовать васкулит, особенно часто наблюдаемый после поражения глаз. Он часто приводит к развитию ишемического инсульта. Также нередко отмечается не-кротизирующий миелит и стволовой энцефалит, реже — фокальный или диффузный церебральный энцефалит.
2. Клиническая картина инфекции вируса Varicella zoster. Опоясывающий лишай обычно манифестирует болевыми парестезиями в зоне нескольких дерматомов, причем чаще всего страдают грудные нервы или тройничный нерв. Часто, но не всегда вслед за болями появляются везикулярные высыпания. Через несколько недель кожные проявления исчезают, но боль может персистировать. Признаками VZV-миелита являются слабость в миотомах, соответствующих кожным проявлениям, а также миоклонии. Миелит может быть ограниченным или прогрессирующим, приводящим к развитию грубой спастичности, слабости, сенсорным расстройствам и нарушениям функции тазовых органов.
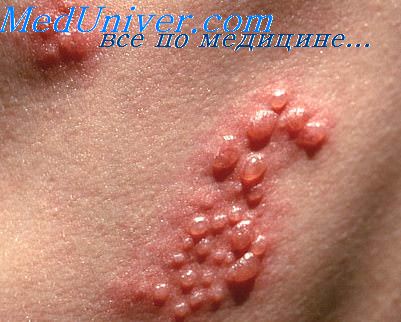
При VZV-менингите отмечается лимфоцитарный плеоцитоз, повышение уровня белка в ЦСЖ при нормальной или сниженной концентрации глюкозы. Следует заметить, что VZV-миелиту могут и не предшествовать кожные высыпания. VZV-энцефалит может быть локальным или диффузным. Клинически он характеризуется припадками, спутанностью сознания, прогрессивным ухудшением речевых и когнитивных функций, а также чувствительными и двигательными нарушениями. При умеренном иммунодефиците прогрессирование процесса медленное. Изменения ЦСЖ те же, что и при миелите. VZV-васкулит часто приводит к острым церебральным или спинальным инфарктам.
3. Диагностика инфекции вируса Varicella zoster. Диагноз установить несложно, если имеют место характерные кожные высыпания. Однако если у больного отмечается изолированный энцефалит или миелит, диагностика усложняется. Изменения ЦСЖ неспецифичны, и выделить из нее вирус практически невозможно. Диагностике помогает ПЦР, указывающая на наличие VZV-ДНК. Может потребоваться биопсия очагов с последующим микроскопическим и иммуногистохимическим исследованием материала, но специфичность этих методов также низкая. Из методов нейровизуализации применяются МРТ в Т2-режиме и КТ, позволяющие обнаружить единичные или множественные очаги.
4. Лечение инфекции вируса Varicella zoster. ВИЧ-инфицированным пациентам с VZV-радикулитом назначают ацикловир в дозе 800 мг внутрь 5 раз в сутки до исчезновения кожных проявлений (несмотря на недостаточные доказательства противовирусной терапии при отсутствии иммуносупрессии). Если, несмотря на лечение, появляются новые везикулы, переходят на внутривенное введение ацикловира в дозе 10 мг/кг 3 раза в сутки. Последнее также показано пациентам с везикулярными высыпаниями на разных сегментарных уровнях. Для борьбы с невралгией оптимальным средством считается карбамазепин в дозе 100-200 мг 4-6 раз в сутки или дифенилгидантоин в дозе 100 мг 3-4 раза в сутки.
Лечение миелита такое же, как вышеописанная терапия ВИЧ-миелопатии. Оно также включает средства для уменьшения спастичности, ЛФК и физиотерапию, применение ортопедических средств, холинолитиков для лечения гиперрефлексии детрузора мочевого пузыря. Больным с припадками назначают антиконвульсанты.
5. Ожидаемый результат лечения инфекции вируса Varicella zoster. У большинства больных острым опоясывающим лишаем можно добиться исчезновения острых проявлений заболевания, хотя часто развиваются рецидивы на том же или другом сегментарном уровне. Данных об эффективности лечения прогрессирующего ВЗВ-энцефалита или миелита почти нет. Неизвестно, насколько прогноз указанных заболеваний зависит от такого фактора, как резистентность возбудителя к ацикловиру.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
На уровне макроорганизма основные формы вирусных поражений принципиально не отличаются от таковых, наблюдаемых при инфицировании вирусами отдельных клеток.
Продуктивная вирусная инфекция с образованием дочерних популяций и характерными клиническими проявлениями возможна лишь при наличии в заражённом организме чувствительных клеток, в которых осуществляется репродуктивный цикл возбудителя. Например, возбудитель полиомиелита может реплицировать только в клетках ЖКТ и ЦНС приматов и человека.
Абортивная инфекция развивается при проникновении возбудителя в нечувствительные клетки (например, при попадании вируса лейкоза коров в организм человека) либо в клетки, не способные обеспечить полный репродуктивный цикл (например, находящиеся в стадии клеточного цикла G0). Способность клеток к поддержанию вирусспецифических репродуктивных процессов также подавляет ИФН, противовирусный эффект которого направлен против самых различных вирусов.

Персистирующая вирусная инфекция возникает при таком взаимодействии между вирусом и заражённой клеткой, когда в последней продолжается выполнение собственных клеточных функций. Если заражённые клетки делятся, образуется инфицированный клон. Таким образом, увеличение числа заражённых клеток способствует увеличению общей популяции возбудителя в организме. Тем не менее персистирующие вирусные инфекции обычно нарушают функции клеток, что в конце концов приводит к клиническим проявлениям. У человека развитие персисти-рующих инфекций в определённой степени зависит от возраста. Например, внутриутробное заражение вирусом коревой краснухи или цитомегаловирусом (ЦМВ) приводит к ограниченному по времени персистированию возбудителя. Появление симптоматики связано с возможностью плода развивать иммунные реакции на инфекционный агент.
Латентная (скрытая) вирусная инфекция. В то время как персистирующие инфекции сопровождаются постоянным высвобождением дочерних вирусных популяций, при латентных поражениях они образуются спорадически. Репродуктивный цикл подобных возбудителей резко замедляется на поздних стадиях и активируется под влиянием различных факторов. Латентные инфекции характерны для большинства герпесвирусов, вызывающих рецидивирующие и обычно не прогрессирующие заболевания.

Дремлющая (криптогенная) вирусная инфекция — форма проявления вирусной инфекции при которой возбудитель в неактивном состоянии находится в отдельных очагах (например, в нервных ганглиях). Клинически инфекция проявляется лишь при резком ослаблении защитных сил организма. Например, вирус герпеса 3 типа, вызывающий при первичном заражении ветряную оспу, пожизненно сохраняется в организме. Рецидив заболевания в форме опоясывающего лишая возможен лишь при нарушениях иммунного статуса (наиболее часто в пожилом возрасте).
Медленные вирусная инфекции характеризуются длительным инкубационным периодом (месяцы и годы), в течение которого возбудитель размножается, вызывая всё более явные повреждения тканей. Первоначально возбудитель размножается в ограниченной группе клеток, но постепенно инфицирует всё большее их число. Заболевания заканчиваются развитием тяжёлых поражений и смертью больного. К медленным вирусным инфекциям относят подострый склерозирующий панэнцефалит, ВИЧ-инфекцию и др.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бессимптомные инфекции. Абортивная инфекция. Латентная ( скрытая ) инфекция. Инаппарантные инфекции. Дремлющие инфекции. Микробоносительство.
• Абортивная инфекция [от лат. aborto, не вынашивать, в данном контексте — не реализовывать патогенный потенциал] — одна из наиболее распространённых форм бессимптомных поражений. Такие процессы могут возникать при видовой или внутривидовой, естественной либо искусственной невосприимчивости (поэтому человек не болеет многими болезнями других животных). Механизмы невосприимчивости эффективно блокируют жизнедеятельность микроорганизмов, возбудитель не размножается в организме, инфекционный цикл возбудителя прерывается, он погибает и удаляется из макроорганизма.
• Латентная, или скрытая, инфекция [от лат. latentis, спрятанный] — ограниченный процесс с длительной и циклической циркуляцией возбудителя, аналогичной наблюдаемой при явных формах инфекционного процесса. Возбудитель размножается в организме; вызывает развитие защитных реакций, выводится из организма, но никаких клинических проявлений не наблюдают. Подобные состояния также известны как инаппарантные инфекции (от англ. inapparent, неявный, неразличимый). Так, нередко в латентной форме протекают вирусные гепатиты, полиомиелит, герпетические инфекции и т.д. Лица с латентными инфекционными поражениями представляют эпидемическую опасность для окружающих.
• Дремлющие инфекции могут быть разновидностью латентных инфекций или состояниями после перенесённого и клинически выраженного заболевания. Обычно при этом устанавливается клинически не проявляемый баланс между патогенными потенциями возбудителя и защитными системами организма. Однако под влиянием различных факторов, понижающих резистентность (стрессы, переохлаждения, нарушения питания и т.д.), микроорганизмы приобретают возможность оказывать патогенное действие. Таким образом, лица, переносящие дремлющие инфекции, — резервуар и источник патогена.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

