Что такое инсулин и интоксикация
Обновлено: 22.04.2024
Диагностика отравления инсулином
а) Аналитические методы при отравлении инсулином. Существуют методы количественного определения инсулина, в том числе пофракционного (свободного и связанного), однако их польза при острой гипогликемии ограничена.
- Уровни в крови. Плазменные уровни инсулина не коррелируют с тяжестью гипогликемии. Максимальные концентрации иммунореактивного инсулина (ИРИ) в плазме пропорциональны введенной дозе.
Плазменный уровень глюкозы перед началом лечения передозировки не коррелирует с плазменной концентрацией ИРИ. В этих случаях не наблюдается также корреляции между уровнями глюкозы и калия.
б) Вспомогательные исследования:
- Анализы крови. Часто наблюдается лейкоцитоз. Уровень калия обычно соответствует норме, однако бывает и понижен. Концентрации азота мочевины крови, натрия и бикарбоната, как правило, в норме. Уровни иммунореактивности инсулина и С-пептида помогают отличить гипогликемию, вызванную введением инсулина, от инсулиномы.
- Электрокардиограмма. Встречаются синусовая тахикардия, спорадические ранние желудочковые экстрасистолы и повышение сегмента ST. Часто электрокардиограмма остается нормальной.
- Электроэнцефалограмма. Электроэнцефалограмма может быть нормальной или демонстрировать медленные диффузные волны без латерализующих разрядов.
- Анализ мочи. Иногда наблюдаются протеинурия и гиалиновые цилиндры.


Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Клиника отравления инсулином (гипогликемии)
Как правило, пациента с передозировкой инсулина находят в бессознательном состоянии. При передозировке препаратов средней и пролонгированной продолжительности действия симптомы (кома, рвота) могут появляться только через 18—38 ч. Симптомы гипогликемии, вызванной введением инсулина, представлены в таблице ниже.
а) Общие замечания. При использовании пролонгированного инсулина в первые сутки действует компенсаторный механизм, направленный на поддержание нормогликемии путем мобилизации запасов гликогена. Затем, когда эти запасы истощаются, наступает очень тяжелая гипогликемия, которая может привести к необратимому поражению головного мозга и миокарда.
Прекращение церебрального кровообращения (ситуация, сходная с тяжелой гипогликемией) на 4 мин у подопытных животных приводит к коме продолжительностью 24 ч и, возможно, также к необратимому поражению головного мозга. Гипогликемия в течение 15—30 мин после наступления комы, гипорефлексии и появления поверхностного дыхания, скорее всего, серьезно поражает мозг.
Продолжительная гипогликемия может привести к поведенческим расстройствам, эпилептическим припадкам, коме и смерти. Тяжесть последствий часто коррелирует с длительностью гипогликемии. Одним из ее результатов бывают фокальные неврологические расстройства. Именно продолжительность гипогликемической энцефалопатии или последовательных гипогликемических периодов, а не количество потребленного инсулина определяет, разовьется ли постгипогликемическая энцефалопатия.
Гипогликемия может развиться гораздо позже, чем ожидается, исходя из предполагаемой длительности действия различных инсулиновых препаратов. Риск понижения уровня сахара в крови и рецидивирования гипогликемии выше у недиабетиков.
После введения инсулина уровень сахара в крови может понижаться, несмотря на неоднократное применение высоких доз глюкозы. Самая продолжительная гипогликемия наблюдается при использовании высоких доз инсулинов пролонгированного действия. Быстрое падение уровня сахара с гипергликемического до нормального уровня может вызвать аналогичные симптомы. Тяжелую гипогликемию иногда принимают за интрацеребральное расстройство.
Инсулины пролонгированного действия часто используются для самоотравления. Смертность при суицидальных передозировках инсулина составляет 25 %. Из 20 диабетиков, принявших от 800 до 3200 ЕД инсулина, 5 умерли. Пациенты, пытавшиеся покончить с собой при помощи инсулина, иногда повторяют суицидальные попытки, используя тот же способ. Однако выздоровление возможно даже после периода полного отсутствия в крови выявляемого сахара.
Корреляция между дозой инсулина и тяжестью гипогликемии невелика. Гипогликемия с концентрацией глюкозы в крови менее 40 мг/100 мл обычно симптоматическая. Последствия хуже, если передозировка инсулина сочетается с приемом других средств, например барбитуратов. Один из 4 пациентов, принявших вместе с инсулином алкоголь и барбитураты, выздоровел, но у него было остаточное поражение головного мозга. Период от инъекции чрезмерной дозы инсулина до наступления необратимой энцефалопатии часто составляет около 7 ч.
С передозировкой инсулина можно спутать диабетическую кому. Лечение после передозировки длится до 12 сут, прежде чем потребность в инсулине вернется к норме.

б) Системные эффекты:
- Голова, уши, глаза, нос и глотка. Бывают приливы крови к лицу. Зрачки могут не реагировать на свет или устойчиво расширяться. Движения глаз иногда вялые, с рассеянным взглядом.
- Нервная система. У пациента бывают головные боли, истерическое поведение или депрессия. Головокружение, спутанность сознания, буйство и беспокойство возможны даже при уровне сахара в крови, превысившем норму в результате проведенного лечения. Не всегда наблюдается рвотный рефлекс. Глубокий сухожильный рефлекс может отсутствовать, быть нормальным или усиленным. Иногда отмечаются спазмы разгибателей. Проба на "кукольные глаза" положительная. Разгибательные подошвенные рефлексы могут сохраняться.
Через 12 нед после "большой дозы" НПХ у женщины в возрасте 41 года наблюдалось слабоумие. После выздоровления пациенты долго могут страдать от амнезии, абстиненции и спутанности сознания. Иногда при уровне глюкозы 22—28 мг/100 мл и генерализованных эпилептических припадках в анамнезе обследование не выявляет симптомов острого отравления.
- Кожа. Кожа может быть холодной, липкой, бледной, профузно потеющей. Наблюдались как повышение температуры, так и гипотермия.
- Дыхательная система. Дыхание бывает глубоким и тяжелым с периодами апноэ. Наблюдались отек легких и аспирационный пневмонит.
- Сердечно-сосудистая система. Чаще всего отмечается тахикардия.
- Конечности. Могут возникнуть боль, судороги, фибриллярные спазмы и поддергивания мышц конечностей и другой скелетной мускулатуры.

в) Искусственная гипогликемия: введение экзогенного инсулина. С-пептид и инсулин секретируются бета-клетками поджелудочной железы в эквимолярных концентрациях. Введение экзогенного инсулина сейчас легче диагностировать путем одновременного выявления низкого уровня глюкозы в крови, высокой концентрации иммунореак-тивного инсулина и пониженной иммунореактивности С-пептида.
Эта триада позволяет отличить искусственную гипогликемию от инсулиномы (гиперинсули-низма, вызванного продуцирующей инсулин опухолью островковых клеток), при которой гипогликемический эпизод сопровождается высокой иммунореактивностью как инсулина, так и С-пептида. Скрываемое от окружающих самостоятельное введение инсулина может указывать на серьезную психиатрическую дисфункцию у подростков с инсулинзависимым сахарным диабетом.
г) Регулярное применение инсулина. Wilson представил обзор проблемы терапевтической передозировки инсулина у пациентов с инсулинзависимым (типа I) диабетом. Передозировка вследствие регулярного применения может проявляться либо в перемежающейся эпизодической гипогликемии после слегка превышающих норму доз, либо в частой и рецидивирующей гипогликемии при введении очень высоких доз.
Диагностические критерии терапевтической передозировки инсулина, которые выделил Wilson, включают как анамнестические, так и физикальные данные, в частности симптомы нейрогликопении (бледность, беспокойство, стерторозное дыхание, депрессию, невнимательность, семейные конфликты), симптомы вегетативного возбуждения (профузное потоотделение, расширение периферических сосудов), ночной дистресс (кошмары, ночная потливость, трудное пробуждение), высокие дозы инсулина (>0,75 ЕД на 1 кг массы тела), неснижение доз инсулина после стресса, хорошую регуляцию при понижении доз, гепатомегалию из-за перегруженности гликогеном и утреннюю гипотермию.
Дополнительные критерии дают лабораторные анализы, например сильно колеблющийся уровень глюкозы, чередование тяжелой гликозурии с агликозурией и документально подтвержденная гипогликемия.
Лечение включает коррекцию фоновых психологических расстройств и сокращение на 1/3— 1/2 суточной дозы инсулина при инсулиннезависимом диабете (типа II) или на 10 % при диабете типа I во избежание тяжелой гипогликемии.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инсулин представляет собой гормон, необходимый организму для нормального расщепления и усвоения глюкозы. При его дефиците нарушается обмен углеводов и сахар, поступающий в организм непосредственно с пищей, начинает оседать в крови.
В результате всех этих процессов происходит развитие сахарного диабета 1 типа, при котором показаны в качестве заместительной терапии инъекции инсулина. Но не все понимают, насколько важно следовать схеме их постановки и данным рекомендациям врача по поводу их дозировки. Ведь последствия при передозировке инсулина могут быть самыми различными, вплоть до летального исхода.
Роль инсулина в организме
Если инсулин синтезируется в недостаточном количестве или его продуцирование вовсе отсутствует, нарушается углеводный обмен, что приводит к развитию инсулиновой недостаточности и дальнейшему развитию сахарного диабета.

Дозировка инсулина подбирается индивидуально!
Проявляется это заболевание повышенным уровнем сахара в крови (гипергликемией), слабостью, постоянным ощущением голода, расстройствами вегетососудистой системы и т.д. Превышение нормы уровня глюкозы в крови, как и ее понижение (гипогликемия) является очень опасным состоянием, которое может привести к возникновению гипергликемической или гипогликемической комы.
И чтобы избежать таких последствий, при нарушенном углеводном обмене и повышенном сахаре в крови назначается инсулиновая терапия. Дозировки инъекций подбираются индивидуально с учетом некоторых факторов – общего самочувствия, уровня глюкозы в крови и степени нарушения синтеза инсулина поджелудочной. При этом обязательным при проведении инсулиновой терапии является самоконтроль. Больному необходимо постоянно измерять уровень сахара в крови (делается это при помощи глюкометра) и в случае, если инъекции не дают положительного результата, сразу же обращаться к врачу.
Ни в коем случае нельзя самостоятельно повышать дозировку инсулиновых инъекций! Это может привести к резкому снижению сахара в крови и наступлению гипогликемической комы! Коррекция доз должна осуществляться только врачом!
Из-за чего может произойти передозировка?
Передозировка инсулина может происходить в нескольких случаях – при длительном использовании инъекций инсулина в повышенных дозах или при неправильном их применении. Дело все в том, что последнее время подобные препараты начали использоваться и в спорте, в частности в бодибилдинге. Якобы анаболическое их действие позволяет насытить организм энергией и ускорить процесс наращивания мышечной массы. Стоит отметить, что учеными этот факт еще не подтвержден, но спортсменов это не останавливает.
При занятии силовыми нагрузками сахар в крови и без того понижается. А под воздействием инсулина и вовсе может упасть ниже нормы, что приведет к развитию гипогликемии!
И если подводить небольшие итоги, то следует сказать, что передозировка инсулина наступает в случае, если:
- инъекции регулярно используются здоровым человеком;
- была подобрана неправильная дозировка препарата;
- происходит отмена одного инсулинового препарата и переход на другой, новый, который начал использоваться в практике совершенно недавно;
- постановка инъекций осуществляется неправильно (их ставят подкожно, а не внутримышечно!);
- чрезмерные физические нагрузки при недостаточном употреблении углеводов;
- больным одновременно используются инсулины медленного и быстрого действия;
- диабетик сделал укол и после этого пропустил прием пищи.
Следует также отметить, что существуют определенные состояния и заболевания, при которых организм становится наиболее чувствительным к инсулину. Происходит это при наступлении беременности (в основном в первом триместре), при почечной недостаточности, опухоли поджелудочной железы или жировой дистрофии печени.
При передозировке инсулиносодержащих препаратов смерть наступает на фоне развития гипогликемической комы, но не во всех случаях. Здесь все зависит от индивидуальных особенностей организма, например, веса пациента, его питания, образа жизни и т.д.
Некоторые пациенты не могут пережить дозировку, составляющую 100 МЕ, другие же выживают и после дозы в 300МЕ и 400 МЕ. Поэтому сказать точно, какая доза инсулина является смертельной, невозможно, так как каждый организм индивидуален.
Признаки передозировки
При передозировке инсулина происходит резкое снижение уровня сахара в крови (менее 3,3 ммоль/л), в результате чего начинает развиваться гипогликемия, для которой характерны такие симптомы:
Данные симптомы возникают на первой стадии отравления организма инсулином. И если в этот момент больным не предпринимается никаких мер, то далее возникают другие признаки гипогликемии:
- дрожь в теле;
- повышенное слюноотделение;
- бледность кожных покровов;
- снижение чувствительности в конечностях;
- расширение зрачков;
- снижение остроты зрения.
Насколько быстро все эти симптомы появляться, зависит от того, какой именно препарат использовался. Если это инсулин короткого действия, то появляются они очень быстро, если применялся медленный инсулин – в течение нескольких часов.
- Как рассчитать дозу инсулина
- Симптомы низкого уровня сахара в крови
Что делать?
В случае, если у человека наблюдаются признаки передозировки инсулина, то необходимо сразу же предпринять меры по повышению сахара в крови, в противном случае может наступить гипогликемическая кома, для которой характерны потери сознания и летальный исход.
Для экстренного повышения сахара в крови необходимы быстрые углеводы. Они содержатся в сахаре, конфетах, печенье и т.д. Поэтому при появлении признаков передозировки больному нужно сразу же дать что-то сладкое, а после вызвать бригаду скорой помощи. В данном случае требуется внутривенное введение глюкозы, а сделать это сможет только медработник.
В том случае, если состояние больного ухудшается, у него отмечается учащение сердцебиения, повышенное потоотделение, темные круги под глазами, судороги и т.д., то ему требуется срочная госпитализация. Все эти признаки указывают на развитие гипогликемической комы.
Последствия
Передозировка инсулина может приводить к различным последствиям. Среди них находится синдром Сомоджи, который провоцирует возникновение кетоацидоза. Это состояние характеризуется повышением в крови кетоновых тел. И если при этом больному не будет оказана медицинская помощь, смерть может наступить в течение нескольких часов.

Механизм развития диабетического кетоацидоза
Помимо этого, избыток инсулина в крови может спровоцировать нарушения ЦНС, что проявляется:
- отечностью головного мозга;
- менингеальными симптомами (регидность затылочных и шейных мышц, головные боли, невозможность разгибать конечности и т.д.);
- деменцией (при ее развитии наблюдается снижение умственной деятельности, заторможенность, провалы в памяти и т.д.).
Довольно часто передозировка инсулина приводит к нарушению работы сердечно-сосудистой системы, следствием чего является развитие инфаркта миокарда и инсульт. У некоторых пациентов на этом фоне происходит кровоизлияние в сетчатку глаза и потеря зрения.
В заключение следует отметить, что при получении адекватной и своевременной помощи при передозировке инсулина смерь наступает в единичных случаях. И чтобы избежать негативных последствий от использования подобных препаратов, необходимо строго следовать всем рекомендациям врача и ни в коем случае не использовать инсулиновые инъекции, если к этому нет особых показаний.
Отравление инсулином и его побочные эффекты
Клиническая классификация фармакогенных гипогликемических расстройств представлена в таблице ниже.
К диагностическим критериям сознательной передозировки инсулина относятся депрессия в анамнезе; гипогликемия, резистентная или минимально реагирующая на вливания концентрированного раствора глюкозы; существенно повышенный плазменный уровень инсулина; низкий или нормальный уровень С-пептида (при повышенном уровне инсулина); положительный анализ на антитела к инсулину (если речь не идет о злоупотреблении человеческим инсулином); эритематозные или дряблые места инъекций и острая кратковременная гепатомегалия (у детей).
Хотя экзогенный гиперинсулинизм часто возникает после случайной передозировки, он возможен также после скрываемой от врача самостоятельной инъекции, тайного введения средства посторонним лицом со злым умыслом или после терапевтического применения лекарства.
Кроме того, многие случаи инсулиновой передозировки бывают умышленно вызваны самим больным, нередко при суицидальных попытках в состоянии депрессии. Серьезные осложнения после передозировки наблюдались в первый год появления инсулина на рынке.
Распространенность вызванной такой передозировкой гипогликемии, вероятно, выше, чем принято считать. Установленные случаи, скорее всего, составляют лишь часть общего числа действительно совершаемых суицидальных попыток.
Некоторые случаи не распознаются из-за отсутствия тяжелой гипогликемии или рассматриваются как случайные гипогликемические приступы у больных с нестабильным диабетом. Из 204 тяжелых гипогликемических эпизодов, зафиксированных в течение года в одном отделении неотложной помощи, 4 относились к умышленным передозировкам инсулина.
На уровень глюкозы в плазме влияют различные лекарства, способные индуцировать как гипо-, так и гипергликемию.

а) Гипогликемия и человеческий инсулин. В Великобритании некоторые пациенты, переведенные с бычьего инсулина на человеческий, стали чаще испытывать приступы гипогликемии при исчезновении ее ранних симптомов. Известно, что бычий инсулин более иммуногенен, чем свиной или человеческий.
Пациентам, получавшим ранее в день менее 100 ЕД бычьего инсулина, было рекомендовано с переходом на человеческий снизить дозу на 10 % (и даже более), а получавшим более 100 ЕД — на 25 %. В США применение человеческого инсулина сопровождалось по сравнению с другими его типами меньшим числом летальных исходов без увеличения частоты бессимптомной гипогликемии.
б) Терапевтическая доза. Доза инсулина измеряется в единицах фармакопеи США, причем обозначение U-100 соответствует 100 ЕД/мл. Терапию начинают с малых доз обычного (регулярного) инсулина (5—10 ЕД — взрослым, 2—4 ЕД — детям).
Все инсулины вводят подкожно при рутинном течении диабета, но обычный (регулярный) инсулин можно применять и внутривенно при тяжелом диабетическом кетоацидозе и коме.

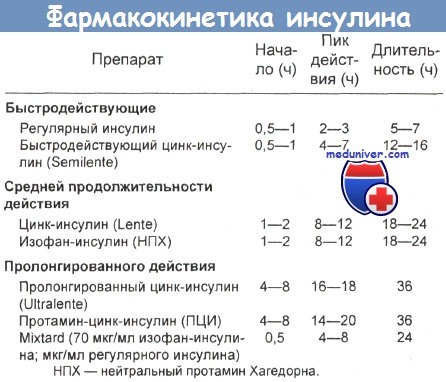
в) Токсикокинетика инсулина:
- Распределение. Инсулин распределяется по всем внеклеточным жидкостям. Его коммерческие препараты различаются по времени начала, пика и продолжительности действия после подкожного введения.
- Выведение. До 50 % инсулина метаболизируется в печени. Затем он подвергается восстановительному расщеплению двух межцепочечных дисульфидных мостиков с участием глутатиона и фермента глутатион-инсулин-трансгидрогеназы.
Период полужизни введенного внутривенно регулярного инсулина составляет 20 мин; при подкожном или внутримышечном введении он удлиняется до 2 ч. Изофан-инсулин в 3 раза снижает свою пиковую концентрацию за 9 ч.
Инсулин реабсорбируется в проксимальных канальцах (98 %); 60 % его возвращается в венозную кровь, а 50—60 % метаболизируется. В неизмененном виде выводится менее 2 %.
г) Взаимодействие лекарственных средств. Гипогликемическое действие инсулина, по-видимому, усиливается при голодании, потреблении алкоголя, применении барбитуратов и, возможно, салицилатов и бензодиазепинов. Ослабляется оно адреналином, глюкагоном, тироксином, эстрогенами, гормонами коры надпочечников и соматотропином.
д) Беременность и лактация. Потребность в инсулине может возрастать у беременных; он способен концентрироваться в плаценте. Систематических исследований по изучению его концентраций в грудном молоке не проводилось.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инсулин - гормон, который регулирует уровень глюкозы в крови. Глюкоза - моносахарид, то есть простой углевод. После принятия пищи сложные углеводы расщепляются в ЖКТ до простых и всасываются в кровоток.
Инсулин регулирует обмен углеводов, принимает участие в белковом и углеводном обмене. Благодаря этому гормону происходит усваивание глюкозы из крови клетками органов и тканей. Ее остатки откладываются в клетках печени и мышцах в форме гликогена. Он представляет собой полисахарид, состоящий из молекул глюкозы. Это - накапливаемый резерв углеводов, который является первичным источником энергии для нашего тела. Она высвобождается и превращается в глюкозу, когда организм испытывает повышенную потребность в энергии. Это происходит при физических нагрузках, стрессах, при снижении уровня глюкозы в крови из-за пропуска приема пищи, дефиците калорий.
Участие инсулина в белковом обмене заключается в том, что этот гормон усиливает синтез нуклеиновых кислот, тормозит распад белковых соединений. При обмене жиров инсулин активизирует энергетические процессы в жировых клетках, участвует в синтезе жирных кислот.
Как действует инсулин
Именно этот гормон регулирует распределение энергии в виде глюкозы. По этому критерию все органы и ткани подразделяются на инсулинозависимые и инсулиннезависимые. Инсулинозависимыми являются печень, мышечная и жировая ткань. В них глюкоза попадает только тогда, когда инсулин "даст разрешение" на создание энергетических депо. При нехватке калорий, когда энергии недостаточно, жировая ткань и мышцы остаются без глюкозы, которую инсулин не пропускает в клетки. Она направляется головному мозгу и другим жизненно важным органам, которые являются инсулиннезависимыми.
Открытие инсулина и его роли в организме
За выработку этого гормона отвечает поджелудочная железа. Гормон вырабатывается специальными ß-клетками островков Лангерганса. Инсулин является жизненно важным гормоном, нарушение секреции которого приводит к серьезным сбоям обмена веществ. Самым известным заболеванием, которое связано с нарушением инсулинарной функции поджелудочной железы, является сахарный диабет (СД).
Самое первое описание симптомов сахарного диабета было сделано египтянином Имхотепом в 2980 году до н.э. Информация о СД была обнаружена и в древнегреческих папирусах, датируемых 1500 году до н.э.
Исследования, касающиеся природы "сахарной болезни", велись на протяжении многих лет. Открытие гормона, который регулирует уровень глюкозы в крови, принадлежит ученому Паулю Лангергансу. В 1869 году он обнаружил группу клеток в поджелудочной железе, которые отвечают за секрецию инсулина. Специалист смог доказать, что именно поджелудочной железе принадлежит функция регулировки уровня сахара в крови.
В 1900 году ученый Л. В. Соболев продолжил исследования этого органа и обнаружил, что патологические изменения островков Лангерганса приводят к сахарному диабету, а при их сохранении СД не возникает даже в случае атрофии железистой ткани.
Выделение гормона и открытие инсулинотерапии принадлежит канадскому врачу Фредерику Бантингу. Он первым в мире смог выделить так называемый "экстракт поджелудочной железы" из ее клеток, чтобы использовать его в лечении сахарного диабета. Это произошло только в 1921 году. Первоначально инсулин назвали айлетином, но потом его переименовали.
До появления инсулинотерапии люди с сахарным диабетом были обречены на быструю смерть. В 1922 году был получен препарат на основе очищенного инсулина животного происхождения. В 1923 году началось массовое производство этого лекарства. Он позволил людям с СД искусственно регулировать уровень глюкозы в крови и тем самым избежать смертельно опасных осложнений диабета.
В настоящее время инсулин для диабетиков получают методом генной инженерии. Такой препарат называют рекомбинантным. Его создают из вещества, которое вырабатывается штаммами дрожжей, помещенными в питательную среду. Этот способ позволил отказаться от сырья животного происхождения и получить препарат, действие которое идентично натуральному инсулину.
Секреция инсулина и ее нарушения
Для нормального течения обменных процессов важно, чтобы инсулин вырабатывался в нужном объеме. Минимальное количество этого гормона продуцируется всегда. Речь идет о базальной секреции инсулина. После еды и поступления глюкозы в кровь происходит активный выброс гормона – так называемый прандиальный пик. Это необходимо, чтобы глюкоза могла поступить в клетки органов и тканей.
При нормальной работе поджелудочной железы выработка инсулина после приема пищи происходит в две фазы. Быстрая фаза длится 1-3 минуты, медленная - до получаса.
Уровень инсулина в крови здоровых людей колеблется в широком диапазоне. Он зависит от возраста и физиологического состояния. У детей это значение составляет от 3 до 20 мкЕд/мл, у взрослых верхний порог достигает 25 мкЕд/мл.
У женщин во время беременности и после менопаузы происходят существенные изменения гормонального фона. Нормальные показатели инсулина в этом случае составляют от 6 до 27/36 мкЕд/мл.
Нарушением считается не только пониженная секреция гормона, но и повышенная. Существует несколько факторов, из-за которых поджелудочная железа не может вырабатывать инсулин в нужном количестве:
- СД первого типа. Патологический процесс обусловлен аутоиммунной реакцией. У людей с таким заболеванием ß-клетки островков Лангерганса разрушены и не могут покрыть потребность организма в гормоне. . Воспаление поджелудочной железы приводит к нарушению секреторной функции и нехватке инсулина из-за фиброза тканей. Сахарный диабет, который развивается при панкреатите, называют панкреатогенным или СД 3 типа.
- Травмы, операции на поджелудочной железе. Они вызывают повреждение островкового аппарата, который продуцирует инсулин.
- Злоупотребление быстрыми углеводами. Избыточное поступление глюкозы с пищей заставляет орган работать в усиленном режиме. Со временем это приводит к нарушению инсулинарной функции из-за износа поджелудочной железы.
- Интоксикация. Алкоголь, сильнодействующие лекарства, химические и природные яды, радиоактивные вещества повреждают клетки поджелудочной железы.
- Инсулинома. Опухоль β-клеток островков поджелудочной железы приводит к избыточной секреции инсулина.
Повышенное содержание гормона опасно из-за постоянной гипогликемии. Клетки органов и тканей не могут получать достаточное количество энергии из-за низкого уровня глюкозы. Гипогликемический приступ, при котором содержание глюкозы в крови падает ниже 2,5 ммоль/л, приводит к потере сознания, локальным поражениям нервной системы, может стать причиной инфаркта миокарда. В тяжелых случаях у пациента наступает гипогликемическая кома - смертельно опасное состояние.
Инсулин для диабетиков
При нарушении или отсутствии выработки инсулина глюкоза из пищи поступает в кровь, но не может попасть в клетки инсулинозависимых тканей, то есть мышц и жира. В то же время инсулиннезависимые органы получают глюкозу в избытке, что приводит к патологическим изменениям. При сахарном диабете в первую очередь страдают органы-мишени: сосуды, нервы, почки.

Инсулинотерапия используется в лечении диабета первого и второго типа. При СД 1 типа клетки поджелудочной повреждены, поэтому инъекции препарата становятся единственным способом контроля уровня глюкозы.
При СД второго типа нарушения возникают из-за снижения восприимчивости чувствительных к инсулину тканей. Он может вырабатываться в достаточном количестве или даже избытке, однако печень, жировая и мышечная ткань перестают воспринимать действие этого гормона. Возникает хроническая гипергликемия - повышенное содержание глюкозы в крови.
Основополагающую роль в лечении СД 2 типа играет диета с пониженным содержанием углеводов, прием препаратов для снижения уровня сахара, повышения чувствительности клеток к инсулину. Инъекции инсулина при диабете второго типа назначаются пациентам с прогрессирующим заболеванием. Как правило, это происходит, когда бета-клетки поджелудочной железы не могут справляться с выработкой эндогенного гормона, а сахаропонижающие препараты перестают давать эффект.
Диабет становится декомпенсируемым, то есть неконтролируемым, что чревато серьезными осложнениями. В этом случае на помощь приходит экзогенный инсулин - тот, который поступает извне.
Препараты для инсулинотерапии

Глюкоза раствор
- Показана при гипогликемии, недостаточности углеводного питания;
- При заболеваниях печении, коллапсе, шоке;
- Для коррекции дегидратации.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
При лечении диабета используют инсулиновые препараты разных типов. У них одинаковый эффект, но они отличаются по быстродействию и продолжительности воздействия. Это необходимо, чтобы сделать лечение более физиологичным, ведь у здоровых людей уровень инсулина естественным способом повышается и понижается в течение дня.
При диабете используют инсулин четырех типов:
- Препарат быстрого действия вводят до принятия пищи. Он подействует через 15 минут и сохраняет эффект в течение 3-4 часов.
- Короткий инсулин также используют перед едой. Он сработает через 30-60 минут. Эффект сохраняется в течение 5-8 часов.
- Промежуточный инсулин срабатывает через 1-2 часа после укола. Эффект сохраняется в течение 14-16 часов.
- Длинный инсулин срабатывает через два часа после укола. Его эффект сохраняется до суток и более.
Режим терапии и дозировку препарата подбирает лечащий врач исходя из клинического случая. При СД 1 типа обычно используется базально-болюсная инсулинотерапия. Она включает препараты короткого и быстрого действия, чтобы использовать сахар из каждого приема пищи и поддерживать уровень глюкозы в норме в течение суток.
Читайте также:

