Что такое ладонно-подошвенный гиперкератоз
Обновлено: 25.04.2024
Schiller S, Seebode C, Hennies H, Giehl K, Steffen Emmert S. Palmoplantar keratoderma (PPK): acquired and genetic causes of a not so rare disease.
Ладонно-подошвенные кератодермии (ЛПК): приобретенные и генетические причины не такого редкого заболевания
Шиллер С, Зеебоде К, Эммерт Ш, Университет Геттингена, Хэннис Г., Университет Кельна, Гиль К., Университет Мюнхена, Германия
Основная
Ладонно-подошвенные кератодермии (ЛПК) включают гетерогенную группу нарушений кератинизации с гиперкератозом на ладонях и подошвах. Существуют спорадические или приобретенные и генетические или наследственные формы ЛПК. Дифференциация между приобретенными и наследственными формами имеет важное значение для адекватного лечения и консультирования пациентов. Приобретенные формы ЛПК имеют множество причин.Различные генетические мутации могут лежат в основе наследственных ЛПК. В последние годы были идентифицированы несколько новых генетических причин. Различные наследственные ЛПК, как и многие другие моногенных заболевания, демонстрируют очень низкий показатель распространенности, а правильная диагностика их является сложной задачей и зачастую требует молекулярно-генетического анализа.
Клиническая проблема
ЛПК - гетерогенная группа заболеваний.Это относится и к их клинической картине, а также, при наследственных ЛПК – к типу мутации и пострадавшим генам.В связи с гетерогенностью ЛПК и редкостью отдельных вариантов, особенно определенных генетических единиц, период от появления симптомов до установления точного диагноза и назначения адекватной терапии может быть долгим и обременительным для пациента.Несмотря на растущее использование методов молекулярного тестирования, оценка клинических проявлений ЛПК не утратили своего ведущего значения в диагностике пациентов в повседневной практике.
Клинические появления ладонно-подошвенных кератодермий
ЛПК могут быть разделены на приобретенные и генетические типы. Существуют и другие классификации. На основании клинической морфологии различают диффузные, фокусные (пятнистые, полосатые, нитевидные или дискоидные) или точечные с мелкими, округлыми очагами гиперкератоза.Кроме этого, при классификации и диагностике ЛПК учитываются тяжесть заболевания, вовлечение других участков кожи, помимо ладоней и/или подошв (трансгредиентные формы ЛПК), наличие симптомов со стороны других органов, например, ЛПК, как часть какого-либо синдрома.При генетических ЛПК используются молекулярно-генетические методы для идентификации мутантных генов, позволяющие провести точную генетическую классификацию. Возможны аутосомно-доминантный, рецессивный и X-хромосомный тип наследственности.
У пациентов с гипергидрозом может наблюдаться кератоз с мацерацией, сопровождающийся зловонием. Бактериальные и грибковые суперинфекции также могут быть причиной ЛПК. Они требуют адекватной терапии, в т.ч. системных методов лечения.
Диагностика приобретенных ладонно- подошвенных кератозов
Приобретенные ЛПК имеют широкий диапазон клинических появлений: диффузные, очаговые и точечные. Наиболее заметной гистологической особенностью приобретенного ЛПК является гиперкератоз, при котором наблюдаются акантоз и / или различной степени паракератоз, гиперплазия сосочкового слоя и периваскулярная инфильтрация из воспалительных клеток.Клиническая картина, как правило, неспецифична; гиперкератоз рогового слоя является наиболее достоверным клиническим признаком. Наступление приобретенного ППК, как правило, наблюдается в более позднем возрасте у пациентов без отягощенного семейного анамнеза.В некоторых случаях улучшение ЛПК во время отпуска указывает на профессиональный характер дерматоза.Другими данными являются наличие аллергии или инфекции. Причины приобретенной ЛПК разнообразны и включают воздействие некоторых химических веществ (например, мышьяка, хлорированного углеводородного раствора для инъекций), побочные эффекты некоторых лекарств (например, бета-глюкана, лития, химиотерапевтических агентов) и метаболические нарушения (беременность, менопауза, гипотиреоз, микседема) и другие возможные причины. Наиболее распространенными типами приобретенных ЛПК являются ЛПК при контактной аллергии или воздействии токсичных раздражителей, а также ЛПК при атопическом дерматите или псориазе.
Диагностика паранеопластических ЛПК (приобретеных и / или генетических)
При ЛПК с неясной этиологией врач должен рассмотреть возможность злокачественного заболевания в качестве причины.ЛПК может быть первым видимым признаком злокачественности и осознание врачом возможности такой связи может иметь решающее значение.Примеры паранеопластической ЛПК включают синдром Сезари, синдром Базекса и наследственный синдром Howel-Evans.У пациентов с синдромом Базекса или синдромом Сезари лечение основного злокачественного заболевания приводит к улучшению кожных симптомов.Рак пищевода является частым у пациентов с синдромом Howel-Evans, и если врачу известно о данной ассоциации, то опухоль может быть диагностирована быстрее.
Диагностика генетической кератодермии ладоней и подошв
В отношении успешной корректирующей терапии приобретенных ЛПК, а также для генетического консультирования беременных женщин и пациенток, желающих забеременеть, важно различать наследственную ЛПК от приобретенной.Подозрение на наследственную ЛПК должны вызывать различные признаки: начальные проявления болезни в детстве, положительный семейный анамнез, стойкая клиническая картина с небольшим изменением типа и тяжести симптомов и относительная терапевтическая резистентность. Отрицательный семейный анамнез или начальные проявления во взрослом возрасте не исключают возможность наследственной ЛПК. Другие признаки наследственной ЛПК включают симптомы в рамках других синдромов (например, глухота или преждевременная потеря зубов). У пациентов с наследственной ЛПК нет очевидной причины. Тесты на аллергию и инфекции дают отрицательные результаты.Если есть подозрение на наследственную ЛПК, то пациент должен быть направлен в специализированное подразделение для лечения, а также для генетического тестирования.
Клинический диагноз наследственной ладоней и подошв кератодермию
В дополнение к вышеупомянутым признакам наследственной ЛПК, установлению клинического диагноза может помочь морфология повреждений:
ЛПК является изолированным поражением или сопровождается симптомами (синдромами) поражения других органов или систем органов (ЦНС, уши, глаза, иммунная система, ногти, волосы, зубы)?
Кератоз диффузный или мелкоочаговый (точечный, полосный, нитевидный)?
Располагается ли кератоз только на болевых точках?
Поражение других областей, помимо ладоней и подошв (трансгредиентность)?
ЛПК не сопровождается гиперемией кожи (не эпидермолиз) или имеется гиперемия, воспалительные компоненты или пузыри (эпидермолиз)?
Гистологический диагноз
Наряду с основной гистологической характеристикой ЛПК – гиперкератозом, имеет место другая гистологическая особенность - эпидермолиз, которая позволяет отличить эпидермолитическую ЛПК от неэпидермолитической. Они также могут быть полезны в различении между отдельными лицами.
Генетическая диагностика
Новые методы молекулярно-генетического исследования позволяют классифицировать наследственные ЛПК на основе причинно-следственных генных дефектов.Эти типы ЛПК являются гетерогенными в генетическом плане, но в целом пораженные гены изменяют структуру белков, влияющих на различные процессы при эпидермальной дифференциации.В последние годы были идентифицированы различные генетические мутации, способные вызывать ЛПК. Например, в 2013г была обнаружена аутосомно -доминантная мутация в AQP5 гене (хромосома 12q13), который кодирует аквапорин 5, вызвающий аквагенную, неэпидермолитическую ЛПК (тип Ботнического).Идентификация мутации SERPINB7 , чей генетический продукт принадлежит к семейству сериновых ингибиторов протеаз, сделала возможным отличать ЛПК (тип Nagashima) от ЛПК Meleda. Сочетание ЛПК с потерей слуха также было связано с выявлением инициирующих мутаций в GJB2 , который кодирует коннексин 26.Эти примеры показывают, что выявление лежащих в основе мутаций имеет огромное значение для правильного диагноза.
В Таблице 1 приводится краткая информация о наследственных ЛПК, их клинической картине, связи с генетическими дефектами и измененными генетическими продуктами.
Болезнь
Тип наследо
вания
Ген (белок)
Признаки
Сопутствующие симптомы
Диффузные ЛПК
KRT9 (Кератин 9) (KRT1) (Кератин 1)
Изолированная диффузная, не трансгредиентная ЛПК, гистологически акантокератолитическая
Изолированная диффузная, частично трансгредиентная ЛПК
Появление гиперкератоза в младенчестве, гипергидроз, возможна регрессия во время 4 -й или 5 -й декады жизни
Болезнь острова Меледа
SLURP1 (SLURP1 (Ly6/uPAR family)
Диффузная, массово трансгредиентная ЛПК, мутилирующая, редко перетяжки
Изменения ногтей, гипергидроз, мацерирующий кератоз / неприятное зловоние, тенденция к бактериальным суперинфекциям
Диффузная, трансгредиентная ЛПК
Склероатрофия дистальных отделов конечностей, изменения ногтей, задержка роста, влияющая на руки, повышенный риск плоскоклеточного рака
GJB2 (коннексин 26 (коннексин 30)
Ихтиозиформная эритродермия у младенцев, прогрессирующий верруциформный гиперкератоз (в том числе головы, лица, тыла рук и ног, ягодиц) ониходистрофия, алопеция ихтиоз, помутнение роговицы, нарушение слуха с поражением внутреннего уха, склонность к бактериальным суперинфекциям, риск плоскоклеточного рака
GJB2 (коннексин 26)
Потеря слуха с поражением внутреннего уха, лейконихия
ЛПК (тип Bothnia)
Отек пораженных областей после контакта с водой
ЛПК (тип Nagashima)
SERPINB7 (серин ингибитор протеазы)
Мягкая диффузная ЛПК (описанны гиперкератоз с краснотой), не прогрессирующая
Диффузный калеча ЛПК
GJB2 (коннексин 26)
Диффузная, тяжелая, желтоватая, мутилирующая ЛПК
Потеря слуха с поражением внутреннего уха, гипергидроз, алопеция, ониходистрофия, (миопатия, возможно спастическая параплегия)
Синдром Vohwinkel, ихтиозиформный вариант (синдром Camisa)
ЛПК, напоминающая классический синдром Vohwinkel
TRPV3 ( MBTPS2 ) (TRPV3 (MBTPS2)
Диффузная мутилирующая ЛПК
Периоральные гиперкератотические бляшки, диффузная алопеция, ониходистрофии, оральный лейкокератоз, поражение роговицы, псевдоаингум
Диффузная мутилирующая ЛПК
Гиперкератотические бляшки, ихтиоз и папулы, распределенные в линейном порядке на сгибах рук и запястий
Фокусное / точечный ЛПК
AAGAB (альфа-и гамма-адаптин связывающий белок)
RHBDF2 (RHBDF2 (ромбовидное семейство протеаз)
Оральная лейкоплакия, волосянной кератоз, рак пищевода
Полосатый ЛПК
ная ЛПК (синдром Brunauer-Fuhs- Siemens)
Кератоз ладонно-подошвенный стриарный
Кератоз ладонно-подошвенный стриарный
Стриарная ЛПК на ладонях, диффузная на подошвах
Дисплазия эктодермальная
KRT6A / 6В / 16/17(кератин 6а / 6b / 16/17)
Пахионихия, гипергидроз, оральный лейкокератоз, стеатоцистома
KRT14 (кератин 14)
Отсутствие папиллярного рельефа, ониходистрофия, ангидроз, стоматологические дефекты, гиперпигментация и депигментация
CTSC (Катепсин C)
Пародонтит, выпадение зубов
CTSC (Катепсин C)
Сходно с синдромом Papillon-Lefèvre , дополнительно арахнодактилия, акроостеолиз, PES красного плоского лишая, деформация пальцев
Симптомы соответствуют OODD + кисты на веках, повышенный риск опухолей кожи
Одонто-онихо-дермальная дисплазия (OODD)
Гипергидроз, гиподонтия, гипотрихоз, ониходистрофия
с хрупкостью кожи
PKP1 (Плакофилин 1)
Другие типы синдромальной ЛПК
Кардиомиопатия, шерстистые волосы
Кардиомиопатия, шерстистые волосы
ЛПК в качестве сопровождающего симптома
PTEN (фосфатазы PTEN)
Развитие гамартомы, злокачественная трансформация
ATP2A2 (Сарко / эндоплазматическиого кальция-АТФазы изоформы SERCA2)
Ладонно-подошвенное нарушение папиллярного рельефа, твердые папулы на себорейных участках кожи, изменения ногтей
Другие
Лечение приобретенных и наследственных ЛПК
Радикального лечения для наследственных ЛПК нет.У пациентов с приобретенными ЛПК следует ограничить или устранить возможные причины (токсины, инфекции и другие факторы.). Доступен широкий спектр процедур, направленных на укрепление защитного барьера кожи и удаление гипрекератоза. Лечение может быть местным и / или системным.
Регулярные ванны очищают и увлажняют области ороговения. Регулярное использование ручных и ножных ванн приводит к кератолизу и облегчает механическое удаление гиперкератоза. Механический кератолиз должен выполняться по мере необходимости. После бальнеотерапии необходимо нанести на кожу эмолент с целью оптимального увлажнения кожи. Местная терапия мазями на основе мочевины улучшает гидратацию кожи и оказывает кератолитический эффект; мочевина может быть легко объедина с другими агентами, такими как молочная кислота, хлорид натрия, и витамин А, с топическим витамином D и другми. Выбор лечения производится на индивидуальной основе и должен сопровождаться профилактическим применением топических антибактериальных и противогрибковых средчтв. Первичная терапия может быть продолжена в виде поддерживающей терапии для регидратации и ухода за кожей. Системная терапия ретиноидами (обычно ацитретин), принимая во внимание побочные эффекты, может привести к заметному улучшению ЛПК. У пациентов с образованием пузырей или эпидермолитической ЛПК следует придерживаться выжидательного подхода, учитывая, что ретиноидная терапия может вызвать эрозирование на больших участках кожи. Ретиноиды также могут вызывать врожденные дефекты, и препарат сохраняется в жировой ткани в течение 24 месяцев после прекращения его использования. Независимо от того, дается ли системная терапия, рекомендуется активная местная терапия.
Перспективные лечебные методы лечения доступны для ЛПК с доминантными мутациями. Это связано с использованием РНК-интерференции с блокированием доминантных негативных аллелей. Такие корректирующие меры доступны при врожденной пахионихии, а также других заболеваниях с патологией кератина, однако о долгосрочных эффектах пока говорить рано
Выводы для практики
При диагностике и лечении ЛПК, важно различать, приобретенные и наследственные формы. При приобретенных и паранеопластических ЛПК лечение основного заболевания или его триггера приводит к улучшению симптомов ЛПК. При наследственных формах ЛПК лечение только симптоматическое. Генетическое консультирование пациента и его семьи имеет важное значение для точного диагноза с целью прогнозирования течения заболевания и риска передачи его по наследству. Выявление новых мутаций, которые вызывают ЛПК иллюстрирует сложность ЛПК и их дифференциации.
Об авторах
Кристина Зеебоде является докторантом. Стина Шиллер закончила докторантуру. В настоящее время изучают роль гена SNAP29 в эпидермальной дифференциации и установили подходящие модели мышей. Дефицит SNAP29 вызывает редкий синдром CEDNIK ( CErebral Dysgenesis, Neuropathy, Ichthyosis и Keratoderma). Штеффен Эммерт является профессором кафедры дерматологии в Медицинском центре Университета Геттингена и специализируется в дерматоонкологии. Катрин Гиль является преподавателем кафедры дерматологии и аллергологии в Медицинском центре Университета Мюнхена, где ее внимание уделяется редким и наследственным заболеваниям кожи. Ганс Христиан Хэннис возглавляет Центр Дерматогенетики, кафедру дерматологии в медицинском университете Инсбрука и Центр геномики в университете Кельна.
Радикального лечения для наследственных ЛПК нет.У пациентов с приобретенными ЛПК следует ограничить или устранить возможные причины (токсины, инфекции и другие факторы.). Доступен широкий спектр процедур, направленных на укрепление защитного барьера кожи и удаление гипрекератоза. Лечение может быть местным и / или системным.
Регулярные ванны очищают и увлажняют области ороговения. Регулярное использование ручных и ножных ванн приводит к кератолизу и облегчает механическое удаление гиперкератоза. Механический кератолиз должен выполняться по мере необходимости. После бальнеотерапии необходимо нанести на кожу эмолент с целью оптимального увлажнения кожи. Местная терапия мазями на основе мочевины улучшает гидратацию кожи и оказывает кератолитический эффект; мочевина может быть легко объедина с другими агентами, такими как молочная кислота, хлорид натрия, и витамин А, с топическим витамином D и другми. Выбор лечения производится на индивидуальной основе и должен сопровождаться профилактическим применением топических антибактериальных и противогрибковых средчтв. Первичная терапия может быть продолжена в виде поддерживающей терапии для регидратации и ухода за кожей. Системная терапия ретиноидами (обычно ацитретин), принимая во внимание побочные эффекты, может привести к заметному улучшению ЛПК. У пациентов с образованием пузырей или эпидермолитической ЛПК следует придерживаться выжидательного подхода, учитывая, что ретиноидная терапия может вызвать эрозирование на больших участках кожи. Ретиноиды также могут вызывать врожденные дефекты, и препарат сохраняется в жировой ткани в течение 24 месяцев после прекращения его использования. Независимо от того, дается ли системная терапия, рекомендуется активная местная терапия.
Перспективные лечебные методы лечения доступны для ЛПК с доминантными мутациями. Это связано с использованием РНК-интерференции с блокированием доминантных негативных аллелей. Такие корректирующие меры доступны при врожденной пахионихии, а также других заболеваниях с патологией кератина, однако о долгосрочных эффектах пока говорить рано
Выводы для практики
При диагностике и лечении ЛПК, важно различать, приобретенные и наследственные формы. При приобретенных и паранеопластических ЛПК лечение основного заболевания или его триггера приводит к улучшению симптомов ЛПК. При наследственных формах ЛПК лечение только симптоматическое. Генетическое консультирование пациента и его семьи имеет важное значение для точного диагноза с целью прогнозирования течения заболевания и риска передачи его по наследству. Выявление новых мутаций, которые вызывают ЛПК иллюстрирует сложность ЛПК и их дифференциации.
Об авторах
Кристина Зеебоде является докторантом. Стина Шиллер закончила докторантуру. В настоящее время изучают роль гена SNAP29 в эпидермальной дифференциации и установили подходящие модели мышей. Дефицит SNAP29 вызывает редкий синдром CEDNIK ( CErebral Dysgenesis, Neuropathy, Ichthyosis и Keratoderma). Штеффен Эммерт является профессором кафедры дерматологии в Медицинском центре Университета Геттингена и специализируется в дерматоонкологии. Катрин Гиль является преподавателем кафедры дерматологии и аллергологии в Медицинском центре Университета Мюнхена, где ее внимание уделяется редким и наследственным заболеваниям кожи. Ганс Христиан Хэннис возглавляет Центр Дерматогенетики, кафедру дерматологии в медицинском университете Инсбрука и Центр геномики в университете Кельна.
Гиперкератоз стоп - чрезмерное ороговение и утолщение эпидермиса в области подошвенной поверхности стоп. Гиперкератоз стоп характеризуется огрубением и сухостью кожи, появлением омозолелостей, болезненных и кровоточащих трещин. Диагностика гиперкератоза основывается на внешнем осмотре стоп дерматологом, подологом или ортопедом; результатах биопсии кожи с последующим гистологическим исследованием материала. Лечение гиперкератоза стоп проводится комплексно: с этой целью эффективны ванночки для ног, пилинги стоп, проведение аппаратного медицинского педикюра, использование специальных косметических средств.



Общие сведения
Гиперкератоз стопы (жесткий роговой слой, сокращенно ЖРС) представляет собой патологическое разрастание рогового слоя эпидермиса, достигающего толщины до одного сантиметра и более. Осложнения гиперкератоза могут проявляться в виде мелких точечных геморрагий (кровоизлияний), мягких (межпальцевых, ногтевых) и твердых (корневых) мозолей, язв от повышенного давления на стопы. Кровоизлияния и мозоли неопасны для здоровья в целом, но представляют косметический дефект и доставляют неудобства при ходьбе. Они требуют удаления с помощью специальных процедур. Язвы стоп часто возникают у больных сахарным диабетом и помимо применения косметических методик требуют лечения основного заболевания.
Часто на фоне отвердение рогового слоя возникают трещины стопы, доставляющие немалый дискомфорт. Но их развитие не всегда напрямую связано с гиперкератозом, они могут являться и следствием недолжного ухода за кожей стоп.

Причины развития гиперкератоза стоп
В возникновении гиперкератоза выделяют две группы факторов:
Экзогенные факторы (внешние)
В данном случае причиной, обусловливающей развитие гиперкератоза, является повышенная и длительная нагрузка на некоторые участки стопы. Под воздействием давления ростковые клетки кожи начинают быстро размножаться. В норме верхние клетки эпидермиса постепенно отшелушиваются, уступая место вновь образованным. В случае чрезмерно активного деления клеток, верхние не успевают слущиваться, из-за чего роговой слой эпидермиса утолщается. Возникает гиперкератоз.
Одним из самых распространенных экзогенных факторов, вызывающих гиперкератоз, является неправильно подобранная обувь. Не только ношение узкой и тесной обуви оказывает избыточное давление на стопы, не менее коварна и стоптанная обувь, или туфли размером больше. В слишком свободной обуви нога внутри не фиксирована и подвижна при ходьбе, что вызывает давление и трение стопы и, как следствие, её патологические изменения.
Еще одной причиной избыточного давления на стопы служит конституция человека: повышенная масса тела и высокий рост. Также к гиперкератозу приводят и различные виды деформации стопы, как врожденного характера (плоскостопие или косолапость), так и приобретенные в процессе жизни (вследствие травм или операций). При этом нагрузка на некоторые участки стопы оказывается превышающей физиологическую норму в несколько раз и подвергает эти зоны чрезмерному давлению.
Эндогенные факторы (внутренние)
К ним относятся, прежде всего, эндокринные и кожные заболевания. При сахарном диабете в организме человека нарушается углеводный обмен. Это, в свою очередь, приводит к изменению болевой и тактильной чувствительности нижних конечностей, нарушению кровообращения и трофики тканей, сухости кожи, язвенным поражениям и другим факторам риска развития гиперкератоза.
Причиной гиперкератоза могут служить и различные заболевания кожи, среди которых псориаз, кератодермии ладонно-подошвенной области, ихтиоз, врожденные нарушения синтеза кератина.
Сочетание сразу нескольких факторов (эндо- и экзогенных) увеличивает риск образования и прогрессирования гиперкератоза. Например, ношение тесной обуви человеком, страдающим сахарным диабетом, может иметь самые неблагоприятные последствия в развитии ЖРС.
Способы лечения гиперкератоза стоп
Лечение в домашних условиях

Гиперкератоз стоп, помимо салонных процедур, требует тщательного домашнего ухода за ногами.
Следуя этим несложным правилам домашнего ухода за стопами, вы сможете избежать образования гиперкератоза или существенно облегчить его течение.
Лечение в кабинете подолога

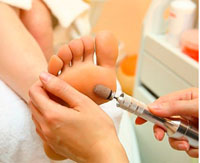
Лечением гиперкератоза стоп занимаются специалисты-подологи, имеющие медицинское образование. Схема лечения отработана многолетним опытом и включает в себя несколько этапов: размягчение огрубевшей кожи стопы, удаление жесткого рогового слоя и последующая шлифовка кожи.
Существует несколько способов размягчения жесткого рогового слоя. Классический способ предполагает использование в качестве размягчителя воды, иногда с добавлением солей или ароматизаторов - это доступно и приятно. В современной косметологии все чаще используются химические размягчители в виде растворов, гелей или пенящихся средств. Их неоспоримыми преимуществами являются обеззараживающее действие, экономичность и высокая эффективность.
Удаление ЖРС проводится одноразовым инструментарием: скальпелем и съемными лезвиями разного размера. Зоны поражения гиперкератозом, расположенные на подошве стопы, в межпальцевых промежутках или на плюсне-фаланговых суставах напоминают узкие ленты или рисовые зерна. Снятие жесткого рогового слоя на этих участках успешно проводится полыми лезвиями.
Мастер-подолог снимает огрубевшие слои кожи очень осторожно под тщательным визуальным контролем, чуть-чуть не доходя до молодой розовой кожи. При технически грамотном выполнении процедуры целостность мягких тканей не нарушается, а жесткий роговой слой удаляется бесследно.
Заключительным этапом подологического лечения гиперкератоза является шлифовка кожи. Она может проводиться как при помощи традиционных пилок, так и аппаратным методом при помощи керамических насадок одноразового применения. Аппаратные методики педикюра имеют преимущества в быстроте, гигиеничности и большей эффективности.
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров. Различают фолликулярный, лентикулярный и дессеминированный гиперкератоз. В основе заболевания лежит нарушение процесса слущивания поверхностного эпителия кожи, которое может возникнуть при избыточном сдавливании участка кожи, например, тесной одеждой или обувью.



Общие сведения
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров.
Причины гиперкератозов
Гиперкератоз не является самостоятельным заболеванием. Утолщение рогового слоя и нарушение процесса ороговения наблюдаются при ихтиозе, лишаях, эритродермиях и других заболеваниях. Даже у здоровых людей гиперкератоз проявляется в той или иной мере на локтях, стопах, иногда на коленях.
Экзогенные причины гиперкератозов, то есть причины, возникающие извне – это длительное и избыточное давление на кожу стоп, иногда на кожу тела из-за тесной или грубой одежды. Давление, как и любая внешняя агрессия, провоцирует защитные механизмы организма, в данном случае – усиленное деление клеток. Нарушается естественный процесс слущивания клеток: когда поверхностные клетки отшелушиваются, а вновь образующиеся клетки приходят на их место. И, как результат, происходит утолщение рогового слоя эпидермиса – гиперкератоз.
Поскольку большая часть нагрузки приходится на ступни, то именно они подвержены образованию гиперкератоза. Узкая, тесная и наоборот обувь большего, чем нужно, размера вызывают утолщение кожи стопы. Избыточная масса тела, особенно при высоком росте так же многократно увеличивают нагрузку на стопу. У людей с патологиями стопы, например при плоскостопии, из-за нарушений амортизационных свойств позвоночника гиперкератоз ступней встречается гораздо чаще. Приобретенные патологии стопы, а так же хромота приводят к перераспределению нагрузок на стопу, вследствие чего возникают зоны повышенного давления и локализованный гиперкератоз.
К эндогенным причинам гиперкератозов относятся различные системные заболевания, протекающие хронически. Наиболее часто эндогенной причиной гиперкератоза является сахарный диабет, так как в результате нарушения обмена веществ развивается целый комплекс причин ведущих к нарушению чувствительности. Притупляется тактильная и болевая чувствительность, развиваются нарушения обменных процессов, нарушается питание кожи и развивается ее сухость. Эти факторы являются основными при развитии гиперкератоза стоп при сахарном диабете.
Более редкими причинами гиперкератозов являются наследственные нарушения в образовании кератина, кератодермии, ихтиоз кожи, псориаз и другие заболевания при которых изменяется состояние эпидермиса.
Фолликулярный гиперкератоз

Фолликулярный гиперкератоз – это один из клинических симптомов кожных заболеваний, хотя гиперкератоз фолликулов наблюдается и как самостоятельный симптомом. В результате избыточного ороговения и нарушения отслойки верхних слоев эпидермиса происходит закупорка протока фолликула чешуйками кожи. У людей, чьи родственники страдали фолликулярным гиперкератозом, процент заболеваемости выше. Дефицит витамина А и С, а так же нарушения личной гигиены тоже являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с неизмененными функциями кожи. После восстановления прежнего режима жизни симптомы гиперкератоза исчезают.
Клинически фолликулярный гиперкератоз проявляется в виде мелких красных прыщиков-бугорков на месте фолликулов, кожа становится похожей на гусиную. Поражаются участки тела склонные к сухости кожи. Это область локтевых и коленных суставов, ягодицы и наружная поверхность бедер. При длительном воздействии неблагоприятных факторов гиперкератоз фолликулов приобретает распространенный характер, поражается кожа рук и нижних конечностей. Вокруг узелков формируется красный, иногда воспаленный, ободок. Если же наряду с симптомами гиперкератоза имеется постоянное механическое воздействие, например грубой одеждой, то кожа становится шершавой и напоминает жабью кожу. Узелки фолликулярного гиперкератоза инфицируются при самостоятельном выдавливании или же при непроизвольной травматизации, что может привести к пиодермиям вторичного характера.
Фолликулярный гиперкератоз не является опасным для жизни состоянием, но между тем требует лечения, так как косметические дефекты могут послужить причиной психологических травм. Диагноз ставится на основании клинических проявлений. На сегодняшний день нет препаратов, которые бы могли решить проблему пациентов с фолликулярным гиперкератозом. В том случае, если этот симптом является одним из проявлений заболеваний внутренних органов, то их лечение или коррекция способны полностью устранить проявления фолликулярного гиперкератоза. А потому пациентам с фолликулярным гиперкератозом, который имеет длительное течение, необходимо обследование, как у дерматолога, так и у эндокринолога и терапевта.
Лечение фолликулярного гиперкератоза направлено на коррекцию работы внутренних органов и в применении смягчающих мазей и местных препаратов, которые содержат молочные и фруктовые кислоты, обладающие эффектом пилинга. Использование механических скрабов и пемзы при фолликулярном гиперкератозе противопоказано, так как травматизация может привести к инфицированию или к прогрессированию симптоматики.
Витамины А и С, принимаемые как внутрь, так и наружно в виде мазей способны скорректировать процесс слущивания эпителия и процесс образования новых клеток. Лечением фолликулярного гиперкератоза занимаются косметологи и дерматокосметологи, но с возрастом симптоматика гиперкератоза фолликулов обычно снижается или исчезает полностью. Это связано со снижением салообразования и снижением скорости деления клеток эпидермиса.
Лентикулярный и диссеминированный гиперкератоз
Причины этих гиперкератозов не изучены, в основе патогенеза лежит нарушение процессов образования кератина неясного происхождения, связанных с изменениями генома человека. Эти виды гиперкератозов диагностируются в основном у мужчин старшего возраста, но нередко симптомы начинают проявляться в юности.
Заболевание протекает хронически, без тенденций к регрессу, после инсоляции отмечаются обострения. В местах фолликулов появляются роговые папулы размером от 1 до 5 мм красновато-коричневого или желто-оранжевого цвета. Поражается тыльная поверхность стоп, голени и бедра, реже поражаются фолликулы рук, туловища и ушных раковин. В единичных случаях лентикулярный гиперкератоз диагностируют на слизистой оболочке рта. При удалении роговой пробки обнажается слегка влажное углубление с точечным кровотечением в центре. Папулы носят рассеянный характер, не склонны к слиянию, болезненных ощущений не вызывают. Незначительная часть пациентов отмечает небольшой зуд на пораженных лентикулярным гиперкератозом участках.
При диссеминированном гиперкератозе на коже появляются полиморфные элементы, напоминающие короткие и толстые волосы, которые располагаются изолированно без тенденции к слиянию на коже туловища и конечностей. Иногда имеются скопления группами в виде кисточки из 3-6 пораженных фолликулов. Для дифференциации диссеминированного и лентикулярного гиперкератозов от папиллом, ихтиоза и бородавок прибегают к гистологическому исследованию.
Лечение заключается в применении мазей, содержащих глюкокортикостероиды и ароматические ретиноиды. Опасности для жизни гиперкератозы не несут, однако являются косметическим дефектом. Химические пилинги, проводимые дерматокосметологами и процедуры, направленные на увлажнение и смягчение кожи при регулярном применении способны решить проблему. Следует помнить, что механическое воздействие, применение скрабов и пемзы являются крайне нежелательными, так как ведут к обострениям и к присоединению вторичных пиодермий.
Гиперкератоз стоп

Подошвенный гиперкератоз чаще всего является косметическим дефектом, хотя состояние кожи стопы часто свидетельствует о состоянии организма в целом. Поскольку гиперкератоз стопы может достигать нескольких сантиметров, то сухая кожа из-за давления тела склонна к образованию болезненных и кровоточащих трещин, что ведет к болям при ходьбе и к инфицированию.
Около 40% женщин и 20% мужчин после двадцати лет отмечают у себя клинические проявления подошвенного гиперкератоза, который помимо утолщения кожи клинически проявляется трещинами, болью и жжением при ходьбе и чувством скованности стоп.
Основными причинами гиперкератоза стоп является тесная и неудобная обувь, нерегулярный уход за ногами, наследственные и приобретенные патологии стопы, избыточная масса тела и заболевания внутренних органов при которых нарушается образование кератина.
Если подошвенный гиперкератоз и появление омозолелостей наблюдается по всей поверхности пяток, то наиболее вероятной причиной является грибковое заболевание стоп или же эндокринные нарушения. Гиперкератоз по наружному краю пятки свидетельствует о развороте пятки вовнутрь вовремя ходьбы. И, чем отчетливее клинические проявления, тем больше изменен двигательный стереотип; основной причиной является врожденная или приобретенная косолапость и травмы двигательного аппарата.
Гиперкератоз внутреннего края стопы появляется при неправильном положении пятки, слабых связках голеностопного сустава и мышц голени. Избыточная масса тела, плоскостопие и высокие нагрузки на голеностопный сустав, как правило, являются основными причинами появления подошвенного гиперкератоза этой зоны. У пациентов с подобными проблемами быстро изнашивается внутренняя часть каблука, и обувь приходит в негодность. При гиперкератозе заднего края пятки достаточно изменить обувь на более удобную, чтобы состояние кожи стопы нормализовалось, так как обувь, при ношении которой единственной точкой опоры является пятка или основание пальцев является непригодной для постоянного ношения. Продольное плоскостопие ведет к огрубению средней части стопы.

Лечение подошвенного гиперкератоза проводится в кабинете врача-подолога. Это является симптоматической терапией, а потому необходимо устранить основную причину гиперкератоза стопы. Если это связано только с неудобной обувью, то необходимо выбирать для ежедневного ношения обувь, при которой нагрузка на стопу распределяется равномерно. Если имеются ортопедические заболевания, то их коррекцией должен заниматься врач-ортопед. Так же необходимо лечение или коррекция эндокринных нарушения, противогрибковая терапия, в том случае если причиной гиперкератоза является микотические поражения стоп.
При появлении трещин используют аппликации с синтомициновой мазью и смазывание пораженных участков раствором ретинола. После заживления трещин необходимо удалить избыток кожных масс. Лечение в домашних условиях несколько длительное и требует терпения. Применяются солевые ножные ванночки с прохладной водой, пемза и механическая шлифовка. Увлажнение кожи стоп и применение кератолитических мазей так же входят в схему лечения.
При устранении симптомов гиперкератоза в условиях кабинета подолога применяются более агрессивные размягчители, что позволяет за несколько процедур полностью избавиться от проявлений подошвенного гиперкератоза. Однако без должного ухода и профилактических процедур гиперкератоз стоп может вернуться вновь. Следует помнить, что с возрастом огрубение кожи стоп проявляется более отчетливо, а профилактикой гиперкератоза стоп является должный уход за ногами и ношение удобной обуви. Коррекция избыточной массы тела и профилактика грибковых заболеваний тоже помогают сохранить красоту и здоровье ног.
Читайте также:

