Что такое малярия и желтая лихорадка
Обновлено: 19.04.2024
Желтая лихорадка – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций. Желтая лихорадка распространяется трансмиссивным путем, ее переносчиками являются комары. Инкубационный период желтой лихорадки составляет около недели. ее клиника включает тяжелую интоксикацию вплоть до нарушений сознания и сердечной деятельности, геморрагический синдром, гепатоспленомегалию, желтушность склер. Лечение больного желтой лихорадкой проводится исключительно стационарно в отделении для особо опасных инфекций.
Общие сведения
Желтая лихорадка – острая природно-очаговая вирусная инфекция, характеризующаяся тяжелым течением с преобладанием интоксикационного, желтушного и геморрагического синдрома. Желтая лихорадка входит в число особо опасных инфекций.
Характеристика возбудителя
Вирус желтой лихорадки – РНК-содержащий, относится к роду Flavivirus, устойчив во внешней среде. Хорошо переносит замораживания и высушивание погибает в течение 10 минут при нагревании до 60 °С, а также легко инактивируется ультрафиолетовым излучением и дезинфицирующими растворами. Плохо переносит кислую среду. Резервуаром и источником инфекции являются животные – обезьяны, сумчатые, грызуны и насекомоядные. Человек может стать источником инфекции только при наличии переносчика.
Заболевание распространяется по трансмиссивному механизму, переносчиками вируса являются комары. В странах Америки желтая лихорадка распространяется комарами рода Наетаgogus, в Африке – Aedes (преимущественно вида A. Aegypti). Комары размножаются вблизи человеческих жилищ, в бочках с водой, искусственных застойных водоемах, затопленных подвалах и т. п. Насекомые заразны с 9-12 дня после укуса больного животного или человека при температуре 25 °С и уже через 4 дня при 37 °С. Передача вируса при температуре окружающей среды менее 18 °С не осуществляется.
В случае попадания крови, содержащей возбудителя, на участки поврежденной кожи или слизистой возможна реализация контактного пути заражения (при обработке туш больных животных). Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения формируется длительный иммунитет. Заболевание относится к карантинным (ввиду особой опасности), случаи возникновения эпидемий желтой лихорадки подлежат международной регистрации.
Вспышки заболевания могут отмечаться в любых зонах ареала распространения переносчика, преимущественно возникают в тропических странах. Распространение лихорадки из очага эпидемии осуществляется при переездах больных и перемещении комаров при перевозке грузов. Эпидемии желтой лихорадки развиваются при наличии трех необходимых условий: носители вируса, переносчики и благоприятные погодные условия.
Патогенез желтой лихорадки
Вирус проникает в кровь во время кровососания из пищеварительной системы переносчика и в течение инкубационного периода репродуцируется и накапливается в лимфатических узлах. Первые дни заболевания вирус распространяется по организму с током крови, оседая в тканях различных органов (печень и селезенка, почки, костный мозг, сердечная мышца и головной мозг) и поражая их сосудистую систему и вызывая воспаление. В результате нарушения трофики и прямого токсического действия вируса происходит некротическая деструкция паренхимы, повышение проницаемости сосудистой стенки способствует геморрагии.
Симптомы желтой лихорадки
Инкубационный период желтой лихорадки составляет неделю (иногда 10 дней). Заболевание протекает со сменой последовательных фаз: гиперемии, кратковременной ремиссии, венозного стаза и реконвалесценции. Фаза гиперемии начинается с резкого подъема температуры, нарастающей интоксикации (головная боль, ломота в теле, тошнота и рвота центрального генеза). С прогрессированием интоксикационного синдрома могут отмечаться расстройства центральной нервной деятельности: бред, галлюцинации, нарушения сознания. Лицо больного, шея и плечевой пояс одутловаты, гиперемированы, имеют место многочисленные инъекции склер, слизистые оболочки рта, язык, конъюнктива ярко красные. Пациенты жалуются на светобоязнь и слезотечение.
Отмечаются токсические нарушения сердечной деятельности: тахикардия, сменяющаяся брадикардией, гипотензия. Снижается количество суточной мочи (олигурия), отмечают умеренное увеличение размеров селезенки и печени. В последующем возникают первые признаки развивающегося геморрагического синдрома (кровоизлияния, кровоточивость), склеры приобретают желтушный оттенок.
Состояние больных значительно ухудшается, выражена геморрагическая симптоматика, больные отмечают рвоту с кровью, мелену (дегтеобразный кал – признак интенсивного кишечного кровотечения), кровотечения из носа, могут отмечаться внутренние кровоизлияния. Обычно прогрессирует олигурия (вплоть до анурии), в моче также отмечают кровянистые примеси. В половине случаев заболевание прогрессирует с развитием тяжелых летальных осложнений. При благоприятном течении наступает продолжительный период реконвалесценции, клиническая симптоматика постепенно регрессирует. Возможно сохранение разнообразных функциональных нарушений при значительной деструкции тканей. После перенесения заболевания сохраняется пожизненный иммунитет, повторных эпизодов не отмечается.
Тяжело протекающая желтая лихорадка может осложниться инфекционно-токсическим шоком, почечной и печеночной недостаточностью. Эти осложнения требуют мероприятий интенсивной терапии, во многих случаях приводят к летальному исходу на 7-9 день заболевания. Кроме того, возможно развитие энцефалита.
Диагностика желтой лихорадки
В первые дни общий анализ крови показывает лейкопению со сдвигом лейкоцитарной формулы влево, пониженная концентрация нейтрофилов, тромбоцитов. В последующем развивается лейкоцитоз. Тромбоцитопения прогрессирует. Растет гематокрит, повышается содержание азота и калия в крови. Общий анализ мочи отмечает повышение белка, отмечаются эритроциты и клетки цилиндрического эпителия.
Биохимический анализ крови показывает повышение количества билирубина, активности печеночных ферментов (преимущественно АСТ). Выделение возбудителя производят в условиях специализированных лабораторий с учетом особой опасности инфекции. Диагностику производят с помощью биопробы на лабораторных животных. Серологическая диагностика производится следующими методиками: РНГА, РСК. ИФА. РНИФ и РТНГ.
Лечение желтой лихорадки
Желтую лихорадку лечат стационарно в инфекционном отделении, специализированном для лечения особо опасных инфекций. Этиотропной терапии данного заболевания в настоящее время не разработано, лечение направлено на поддержание иммунных функций, патогенетические механизмы и облегчение симптомов. Больным показан постельный режим, полужидкая легкоусвояемая пища, богатая калориями, витаминотерапия (витамины С, Р, К). В первые дни можно производит переливание плазмы реконвалесцентных доноров (лечебный эффект незначительный).
В период лихорадки больным переливают кровь в количестве 125-150 мл каждые 2 дня, назначают препараты на основе экстракта печени крупного рогатого скота, железо внутримышечно с целью компенсации потерь крови. В комплексной терапии могут назначаться противовоспалительные (при необходимости – кортикостероидные), антигистаминные средства, гемостатики, сердечно-сосудистые препараты. При необходимости осуществляются реанематологические мероприятия.
Прогноз и профилактика желтой лихорадки
Прогноза при желтой лихорадке в случае легкого или абортивного течения благоприятный, при развитии тяжелой клиники – усугубляется. Осложнения инфекции в половине случаев приводят к смерти.
Профилактика заболевания предусматривает контроль за миграцией населения и перевозками грузов с целью исключения возможности завоза желтой лихорадки из эпидемического очага. Кроме того, проводится уничтожение переносчиков желтой лихорадки в населенных пунктах. Индивидуальная профилактика подразумевает использование средств защиты от укусов насекомых. Специфическая профилактика (вакцинация) заключается в ведении живой ослабленной вакцины. Иммунопрофилактика показана лицам любого возраста, планирующим путешествие в эндемичные регионы за 7 -10 дней перед отбытием.
Видео: Разница между малярией и желтой лихорадкой | Сравните разницу между похожими терминами
Содержание:
Ключевое отличие - малярия против желтой лихорадки
Малярия и желтая лихорадка - две распространенные болезни, широко распространенные в тропических регионах. Малярия - это инфекционное заболевание, вызываемое простейшими, которые передаются анофелиновыми комарами. С другой стороны, желтая лихорадка, вызванная флавивирусом, представляет собой заболевание самой различной степени тяжести. Хотя малярия вызывается простейшими, желтая лихорадка вызывается вирусом категории флавивирусов. Это ключевое отличие между двумя болезнями.
1. Обзор и основные отличия
2. Что такое малярия
3. Что такое желтая лихорадка
4. Сходства между малярией и желтой лихорадкой
5. Сравнение бок о бок - малярия и желтая лихорадка в табличной форме
6. Резюме
Что такое малярия?
Малярия - это инфекционное заболевание, вызываемое простейшими, которые передаются анофелиновыми комарами. Существует четыре основных типа простейших, которые могут вызывать малярию у человека:
- Плазмодий вивакс
- Плазмодий falciparum
- Plasmodium malariae
- Плазмодий овальный
Уровень заболеваемости и распространенности малярии в тропических странах выше из-за климата и муссонных дождей, которые способствуют размножению комаров-переносчиков, а также выживанию простейших, вызывающих болезни.
Клинические признаки
Инкубационный период 10-21 день. Вначале наблюдается стойкий жар. Впоследствии появляется типичная третичная или четвертичная лихорадка. Наряду с лихорадкой пациент может страдать от недомогания, тошноты, рвоты и диареи. Однако клинические проявления могут варьироваться в зависимости от типа простейших, вызывающих заболевание.
Малярия, вызванная Plasmodium vivax и Plasmodium ovale
Обычно это легкая инфекция с прогрессирующим обострением анемии. Отличительной чертой болезни, вызываемой этими простейшими, является третичная лихорадка. В дополнение к этому также может присутствовать гепатоспленомегалия. Их повторение может происходить из-за реактивации гипнозоитов, которые остаются бездействующими.
Малярия, вызываемая Plasmodium falciparum
Плазмодий falciparum это самая тяжелая форма малярии. Во многих случаях болезнь проходит самостоятельно, однако в меньших случаях она может привести к летальным осложнениям. Состояние пациента может быстро ухудшаться, а смерть наступает в течение нескольких часов. Высокая паразитемия - надежный показатель тяжести заболевания. Церебральная малярия - это наиболее опасное осложнение малярии falciparum. Измененное сознание, спутанность сознания и судороги - предполагаемые признаки церебральной малярии.
Особенности тяжелой малярии, вызванной falciparum, включают:
- ЦНС - прострация, церебральная малярия
- Со стороны почек - уремия, олигурия, гемоглобинурия.
- Кровь - тяжелая анемия, диссеминированное внутрисосудистое свертывание, кровотечение.
- Респираторные органы - тахипноэ, острый респираторный дистресс-синдром.
- Метаболические - гипогликемия, метаболический ацидоз.
- Желудочно-кишечный тракт - диарея, желтуха, разрыв селезенки.
Диагностика
Выявление паразитов в толстых или тонких мазках крови является диагностическим тестом. В эндемичных районах следует подозревать малярию всякий раз, когда у пациента наблюдается лихорадочное заболевание.
Управление
Неосложненная малярия
Хлорохин - препарат выбора. Примахин начинают после того, как паразитемия была успешно устранена с целью уничтожения гипнозоитов. Курс препарата следует продолжать в течение 2-3 недель.
Лечение осложненной малярии
Внутривенное введение артесуната более эффективно. Может потребоваться интенсивная терапия. Переливание рекомендуется при тяжелой анемии.
Что такое желтая лихорадка?
Желтая лихорадка, вызываемая флавивирусом, представляет собой заболевание самой различной степени тяжести. Это заболевание распространено только на африканском и южноамериканском континентах и передается через Aedes africanus в Африке и гемогонус вид в Южной Америке.
Клинические признаки
Инкубационный период 3-6 дней.
Классически можно выделить три стадии развития болезни. Клинические проявления начинаются с высокой температуры, которая проходит в течение 4-5 дней. Может возникнуть ретробульбарная боль, миалгия, покраснение лица, артралгия и дискомфорт в эпигастрии. Со вторых суток - относительная брадикардия. Существует промежуточная фаза, известная как фаза спокойствия, когда пациент чувствует себя хорошо и явно выздоравливает. После этой фазы у пациента развивается высокая температура, гепатомегалия, желтуха и кровотечение из десен. Пациент обычно впадает в кому за несколько часов до смерти.
Диагностика
- Желтая лихорадка диагностируется клинически на основании вакцинационного статуса пациента в анамнезе и недавних поездок в эндемичные регионы.
- Вирус можно выделить из крови в течение 3 дней с момента появления симптомов для подтверждения диагноза.
лечение
- Окончательного лечения нет. Поддерживающая терапия включает поддержание баланса жидкости и электролитов с соблюдением постельного режима.
Что общего между малярией и желтой лихорадкой?
- Оба заболевания относятся к фебрильным.
- И малярия, и желтая лихорадка передаются комарами.
В чем разница между малярией и желтой лихорадкой?
Малярия против желтой лихорадки
Обычно вначале бывает стойкая лихорадка. Позже появляется типичная третичная или четвертичная лихорадка. Наряду с лихорадкой у пациента может быть недомогание, тошнота, рвота и диарея. Клиническая картина может варьироваться в зависимости от типа простейшего, вызывающего заболевание.
При малярии vivax и ovale,
Хлорохин - препарат выбора. Примахин начинают после того, как паразитемия была успешно устранена с целью уничтожения гипнозоитов. Курс препарата следует продолжать в течение 2-3 недель.
Лечение осложненной малярии
Резюме - малярия против желтой лихорадки
Желтая лихорадка, вызываемая флавивирусом, представляет собой заболевание самой различной степени тяжести. Малярия - это инфекционное заболевание, вызываемое простейшими, которые передаются анофелиновыми комарами. Разница между этими двумя заболеваниями заключается в том, что малярия возникает из-за протозойной инфекции, а желтая лихорадка возникает из-за вирусной инфекции.
Вы можете загрузить PDF-версию этой статьи и использовать ее в автономных целях в соответствии с примечанием к цитированию. Загрузите PDF-версию здесь: Разница между малярией и желтой лихорадкой

В настоящее время существует большое количество стран, где распространены опасные инфекции, такие как желтая лихорадка, малярия, брюшной тиф, столбняк, вирусные гепатиты и другие.
Находясь в странах, неблагополучных по тем или иным особо опасным инфекциям помимо соблюдений правил личной гигиены, соблюдений мероприятий по защите от насекомых и других методов неспецифической профилактики, желательно сделать профилактические прививки против распространенных в данной стране инфекций.
Существует обязательный перечень прививок, без которых въезд в ряд стран невозможен (это относится к странам неблагополучным по желтой лихорадке). Для въезда в такие страны Вам необходимо сделать профилактическую прививку и получить международное свидетельство о вакцинации против желтой лихорадки.
Также существует перечень стран, где прививки являются необязательными, но их наличие желательно в связи с неблагоприятной инфекционной обстановкой. Вакцинацию против таких болезней как брюшной тиф, столбняк, вирусные гепатиты, менингококковая инфекция, Вы можете сделать в коммерческих медицинских Центрах или в Центральных прививочных пунктах.
Выезжая в страны, неблагополучные по малярии, Вам необходимо получить рекомендации у своего врача о профилактических лекарственных препаратах и способах их применения.
Особо опасные инфекции и страны, в которых они встречаются:
ХОЛЕРА
Случаи заболеваний холерой регистрируются ежегодно в странах Азии и Юго-Восточной Азии: в Индии, Иране, Китае, Малайзии, Вьетнаме, Сингапуре и Филиппинах.
В странах Европы, США, Австралии и Океании регистрируются завозные случаи холеры.
В Африке больные холерой регистрируются ежегодно в Бенине, Бурунди, Гане, Демократической республике Конго, Камеруне, Либерии, Малави, Мозамбике, Нигере, Нигерии, Танзании. Того, Уганде.
Холера – особо опасная острая инфекционная болезнь, характеризующаяся сильнейшим обезвоживанием организма, которая часто заканчивается смертельным исходом.
Инкубационный (скрытый) период заболевания, от момента инфицирования до появления первых клинических признаков, составляет от нескольких часов до 5 дней.
Возбудители холеры проникают в организм человека при употреблении зараженных продуктов питания и воды. Обычно, это термически необработанные продукты, свежевыжатые соки, свежие овощи и фрукты перед употреблением мытые водой из случайного водоема, продуты охлажденные с помощью пищевого льда.
Заражение может произойти также во время купания в случайных водоемах.
Характерные признаки холеры – многократный жидкий стул и рвота, что приводит к обезвоживанию организма. При появлении первых признаков заболевания необходимо немедленно обратится к врачу.
ОПАСНЫЕ ВИРУСНЫЕ ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ
При выезде в страны Африканского и Южно-Американского континентов можно заразиться опасными вирусными геморрагическими лихорадками, к которым относятся желтая лихорадка, лихорадки Эбола, Ласса и Марбург.
ЖЕЛТАЯ ЛИХОРАДКА
Эндемичными по желтой лихорадке являются территории 32 стран Африки и 12 стран Южной Америки (Ангола, Бенин, Буркина-Фасо, Бурунди, Габон, Гамбия, Гана, Гвинея, Гвинея-Бисау, Демократическая республика Конго, Камерун, Кения, Конго, Кот-д’Ивуар, Либерия, Мавритания, Мали, Нигер, Нигерия, Руанда, Сан-Томе и Принсипи, Сенегал, Сомали, Судан, Сьерра-Леоне, Танзания, Того, Уганда, Центрально-Африканская республика, Чад, Экваториальная Гвинея и Эфиопия; Боливия, Бразилия, Венесуэла, Гайана, Гвиана Французская, Колумбия, Панама, Перу, Сент-Винсент и Гренадины, Суринам, Тринидад и Тобаго, и Эквадор
Желтая лихорадка передается комарами рода Aedes aegypti, заразиться которой можно

Инкубационный период, от момента заражения до первых признаков заболевания, составляет от 3 до 6 дней.
Заболевание характеризуется высокой лихорадкой, геморрагической сыпью, поражением почек, печени, с развитием желтухи и острой почечной недостаточности. Течение болезни крайне тяжелое и в большинстве случаев имеет смертельный исход.
При выезде в страны Южно-Американского и Африканского континентов, где требуется обязательное проведение профилактических прививок, являющихся единственной мерой предупреждения этого опасного заболевания, необходимо получить однократную прививку, которая проводится не позднее, чем за 10 дней до выезда, иммунитет сохраняется в течение 10 лет, после чего проводится повторная прививка.
Без международного свидетельства о вакцинации против желтой лихорадки въезд в неблагополучные страны запрещается.
ЛИХОРАДКИ ЭБОЛА, ЛАССА, МАРБУРГ
Лихорадка Эбола регистрировалась в Уганде, Габоне и Республике Конго, Южном Судане, Демократической республике Конго.
Лихорадка Марбург регистрировалась в Демократической республике Конго, Анголе, Уганде.
Лихорадка Ласса в Сьерра-Леоне.
Источниками возбудителей заболевания являются животные и грызуны, а также больные люди.
Данные лихорадки относятся к тяжелым вирусным заболеваниям с почти одинаковой клинической картиной, характеризующейся высокой температурой, геморрагической сыпью, кровотечениями из носа, десен, появлением крови в стуле и рвотных массах, головными болями, общей слабостью, болями в грудной клетке и желудке.
Инкубационный период при всех лихорадках составляет от 3 до 17 дней.
МАЛЯРИЯ

Тяжелое паразитарное заболеваний, широко распространенное в странах с тропическим и субтропическим климатом.
Заражение происходит при укусах комаров, зараженных малярийным плазмодием. Известны 4 формы малярии, из которых наиболее тяжелая - тропическая, распространенная в странах Африки.
Инкубационный период составляет от 7 дней до 1 месяца при тропической малярии и до 3-х лет при других формах.
Симптомы заболевания – приступообразное повышение температуры, озноб, сильное потоотделение, головная боль, слабость.
При тропической малярии без проведения своевременного лечения возможен смертельный исход в очень короткий срок от начала заболевания.
С целью профилактики необходимо регулярно принимать противомалярийные препараты. Прием препаратов надо начинать за 1 неделю до выезда в зарубежные страны, продолжать весь период пребывания и 1 месяц после возвращения.
ЧУМА

Заболевания людей чумой регистрировались в 25 странах мира. Наиболее пораженными странами Африки являются Демократическая республика Конго, Индия, Мадагаскар, Мозамбик, Уганда и Танзания.
В Центральной Азии – Казахстан, Туркменистан, Узбекистан и Монголия. В Китае очаги чумы распространены в 19 провинциях.
На Американском континенте постоянно действующие природные очаги чумы существуют в Бразилии, Боливии, Перу, Эквадоре и Соединенных Штатах Америки.
Чума – природно-очаговая инфекция, которой болеют люди и животные, переносчиками являются блохи, паразитирующие на грызунах и других животных.
Заражение чумой происходит при укусах инфицированными блохами, контакте с больными животными и грызунами, а также воздушно-капельным путем при общении с больным легочной чумой.
Время, которое проходит с момента попадания возбудителя чумы в организм человека до появления первых симптомов заболевания, составляет от нескольких часов до 6 дней.
Заболевание начинается с высокой температуры, сильного озноба, головной боли, увеличения лимфоузлов и кашля с кровью.
При появлении указанных признаков заболевания необходимо немедленно обратиться к врачу.
ВИЧ-инфекция
Распространена повсеместно, но особенно ВИЧ - инфекция распространена в странах с низкой санитарной культурой и уровнем жизни.
ВИЧ инфекция является хронической медленной вирусной инфекцией, скрытый период которой составляет от нескольких месяцев до нескольких лет.
Основными путями передачи инфекции являются: половой, парентеральный (при использовании загрязненных кровью медицинского инструментария и шприцев при введении наркотиков), трансплантация донорские органы и ткани от больных ВИЧ-инфекцией. Это особенно необходимо знать при выезде в страны, где еще не налажена система контроля за донорской кровью и существует опасность использования нестерильного медицинского инструментария при оказании медицинской помощи, особенно в стоматологии.
Заразившись ВИЧ-инфекцией, человек становится вирусоносителем и, оставаясь в течение длительного времени практически здоровым, может инфицировать своих половых партнеров.
Конечной стадией течения ВИЧ-инфекции является СПИД – синдром приобретенного иммунодефицита человека, при котором происходит прогрессирующее разрушение иммунной системы человека, не поддающееся лечению и в течение года заканчивающееся смертью.
Для профилактики заражения ВИЧ-инфекцией Вам необходимо позаботиться о запасе одноразовых шприцев и презервативов, перед выездом посетить стоматолога.
Будьте внимательны и осторожны отдыхая в странах, где существует реальная возможность заражения особо опасными инфекциями, не рискуйте своей жизнью.
При возникновении лихорадочного состояния, тошноты, рвоты, жидкого стула, кашля с кровавой мокротой, сыпи на кожных покровах и слизистых Вам следует немедленно обратиться к врачу для медицинского осмотра и обследования на инфекционные и паразитарные заболевания.

Экзотика нынче в моде. Особенно актуальны поездки в экзотические страны в холодное время года, когда хочется погреться под теплыми лучами заграничного солнца.
Часто выезжают в Таиланд, Шри-Ланку, Конго, Вьетнам, Камбоджу, Индию, острова Индонезии, ЮАР и многие другие страны. Эти края манят путешественников своей необычной культурой, загадочностью, интересной кухней.
Но следует помнить, что помимо красивых фотографий и массы ярких впечатлений из экзотических стран можно привезти и различные заболевания. Это отнюдь не значит, что не стоит ехать отдыхать за границу. Просто перед поездкой путешественнику необходимо тщательно подготовиться и узнать не только о правилах поведения в стране, в которую он собрался, но и предусмотреть опасности, с которыми он может там столкнуться – болезни, несвойственные для нашего климата и географии. Перед поездкой не лишним будет провести вакцинацию от таких заболеваний, как малярия, брюшной тиф, желтая лихорадка, гепатит А.
Во время самой поездки необходимо быть максимально внимательным и соблюдать правила личной гигиены.
Самые распространенные заболевания, которыми можно заразится во время поездки и пребывания в экзотических странах, являются: малярия ; желтая лихорадка; брюшной тиф; гепатит А; холера.
Предлагаем Вам информацию о каждом из этих заболеваний подробнее:

Малярия – паразитарная тропическая болезнь, характеризующаяся приступами лихорадки, анемией и увеличением селезенки. Существует 4 вида малярии: тропическая, трехдневная, четырехдневная и овале-малярия. Наиболее тяжелая - тропическая. Малярия передается от больного человека здоровому при кровососании самок комаров. Существует и еще два пути заражения - при переливании зараженной крови и внутриутробный, когда больная малярией женщина заражает своего будущего ребенка. Попавшие, в организм человека во время укуса малярийных комаров паразиты, циркулируют в крови, а затем заносятся в печень, в клетках которой и развиваются.
Инкубационный (скрытый) период развития паразитов колеблется от семи дней до трех лет. Такая амплитуда зависит от вида малярии, при тропической малярии инкубационный период короткий. Болезнь начинается с симптомов общей интоксикации (слабость, разбитость, сильная головная боль, познабливание). Затем наступают повторяющиеся приступы лихорадки, температура тела поднимается до 40 градусов и выше, держится несколько часов и сопровождается ознобом и сильным потоотделением в конце приступа. Если отмечается четкое повторение таких приступов через определенное время – ежедневно (через день или через два дня), следует подумать о возможном заболевании малярией и незамедлительно обратиться за медицинской помощью.
Паразиты малярии находятся в крови больного человека и могут быть обнаружены только при исследовании крови под микроскопом. Лечение этой опасной болезни осуществляется с учетом вида возбудителя и его чувствительности к химиопрепаратам.
С целью профилактики малярии необходимо заблаговременно до выезда в эндемичные по малярии страны Африки, Юго- Восточной Азии, Южной Америки начать прием противомалярийных препаратов.

Желтая лихорадка – встречается в двух видах – джунглевая (лесная) и городская.
Желтая лихорадка - это острое вирусное заболевание, передающееся комарами и характеризующееся тяжелыми изменениями со стороны крови, высокой температурой тела, поражением печени и почек.
Возбудитель инфекции – вирус рода Fflaviviridae. Вирус погибает при нагревании до 60 °C, под воздействием ультрафиолетовых лучей, эфира, хлорсодержащих препаратов и при воздействии обычных дезинфекционных средств.
В джунглях резервуаром вируса являются обезьяны, между которыми циркулирует вирус и от которых может комарами (рода Aedes – в Африке и Haemagosus в Южной Америке) передаваться человеку.
В городских условиях комары передают вирус от человека человеку.
Клиническая картина заболевания:
Инкубационный период продолжается от 3 до 7 дней.
Течение болезни может быть легким и тяжелым.
Легкие случаи обычно протекают от 1 до 3 дней. Течение таких случаев практически бессимптомно. Отмечается желтуха, которая прогрессирует по мере развития болезни.
В тяжелых и среднетяжелых случаях отмечается острое начало, лихорадка до 39-41 о С, головная боль, боль в спине, слабость, тошнота, рвота. Начало желтой лихорадки напоминает лихорадку Денге. По мере прогрессирования болезни резко нарастает слабость, развивается почечная и печеночная недостаточность. Возможно развитие геморрагического синдрома: носовые кровотечения, рвота с кровью. Эти формы заболевания длятся от 1 до 2 недель.
При молниеносно протекающем течении болезни больной умирает через 3—4 дня.
У перенесших заболевание людей возникает пожизненный иммунитет.
Осложнения желтой лихорадки:
- миокардит;
- пневмония;
- гангрена конечностей, мягких тканей;
- сепсис (в случае присоединения вторичной инфекции).
На сегодняшний день единственная вакцина, которая рекомендована Международными правилами здравоохранения (International Health Regulations) – это вакцина от желтой лихорадки. Проводить вакцинацию необходимо всем въезжающим в регионы, где имеется риск распространения желтой лихорадки, и выезжающим из них.
Вакцина содержит ослабленный вирус, считается одной из самых безопасных и высокоэффективных вакцин.
Вакцинация проводится за 10 дней до въезда в эндемический очаг. Длительность поствакцинального иммунитета не более 10 лет. Соответственно, ревакцинацию проводят каждые 10 лет.
- детям в возрасте до 9 месяцев при регулярной иммунизации (или до 6 месяцев во время эпидемии);
- беременным женщинам;
- лицам с тяжёлой аллергией на яичный белок;
- лицам с тяжёлым иммунодефицитом в результате симптоматических ВИЧ/СПИДа или других причин, или при наличии заболеваний вилочковой железы.
Больной является источником заражения даже при лёгких формах заболевания и должен быть абсолютно защищен от укусов комаров. С этой целью вокруг постели больного устанавливают противомоскитные сетки, металлические или марлевые. Изоляция больного необходима на протяжении первых 4 дней, так как позже этого срока он уже не является источником заражения комаров.

Брюшной тиф - поражает в первую очередь кишечник, а после распространяется на селезенку, желчный пузырь и печень. Инфекция передается через воду и еду, в которых содержатся возбудители. В первую неделю заболевания пациент чувствует сильную головную боль, температура тела повышается, появляется кашель и озноб, боли в животе, запоры и слабость, пропадает аппетит. На второй и третьей неделе заболевания отмечается высокая температура, понос, резкое снижение веса, сыпь в районе живота и груди, а живот увеличивается в размере. Если брюшной тиф не начать лечить вовремя, он может привести к внутреннему кровотечению, пневмонии, перитониту, почечной недостаточности, прободению стенки кишки. Чтобы не заболеть брюшным тифом во время путешествия, необходимо все продукты тщательно мыть, а воду употреблять только бутилированРекомендуется провести вакцинацию против брюшного тифа за 2 недели перед поездкой в Индию, Таиланд, Таджикистан, Узбекистан и другие страны Средней и Юго-Восточной Азии. Невосприимчивость к инфекции сохраняется в течение трех лет.

Гепатит А – это острая инфекционная болезнь, при которой единственным источником вируса является больной гепатитом А. Продолжительность инкубационного периода колеблется от 7 до 50 дней, чаще составляя 35 дней. Передача гепатита А осуществляется преимущественно водным, пищевым и контактным путями. Болезнь проявляется в типичных случаях общим недомоганием, повышенной утомляемостью, отсутствием аппетита, тошнотой, рвотой, желтушностью склер и кожных покровов, темной мочой, обесцвеченным стулом.
Наиболее эффективной мерой профилактики гепатита А является вакцинация. К мерам неспецифической относят соблюдение правил личной гигиены, употребление безопасных в эпидемическом отношении пищевых продуктов и воды.

Холера - возбудителем холеры является холерный вибрион (открытый немецким учёным Р. Кохом в 1884 году), имеет форму изогнутой подвижной палочки (запятой).
Единственный источник инфекции человек, больной холерой. Во время болезни он выделяет с испражнениями и рвотными массами, а также иногда с мочой возбудитель холеры, во внешнюю среду. Заражение происходит только через рот при употреблении воды и пищевых продуктов, загрязнённых выделениями, содержащими вибрионы, в том числе при употреблении овощей, которые выращиваются на полях и огородах, удобряемых необеззараженными сточными водами. Реки, пруды могут быть заражены водами канализационных стоков. Колодцы инфицируются при попадании в них дождевой воды, смывающей испражнения с почвы. Из водоёмов возбудители холеры попадают в организм человека с питьевой водой, при заглатывании воды во время купания, через посуду, вымытую сырой водой. Пищевые продукты могут быть заражены вибрионами холеры при использовании уже инфицированного сырья или, когда в приготовлении пищи участвуют больные лёгкими формами холеры или вибриононосители.
Особенно легко происходит заражение через продукты, которые не подвергались тепловой обработке, салаты, фрукты, молоко. Заражение возможно и через загрязнённые предметы, особенно бельё и предметы обихода больного, а также грязные руки. В загрязнении пищевых продуктов холерными вибрионами большую роль играют мухи, переносящие их с выделений больного.
Такой человек, также, как и здоровый носитель, может длительное время распространять вокруг себя инфекцию, и выявить его бывает крайне сложно. Так, если кто-то рядом заболел, а вы связываете свой жидкий стул и плохое самочувствие со съеденным вчера несвежим творогом, остерегайтесь – может быть, ваше недомогание есть признак холеры? Ведь по статистике, фактически 30% носителей холеры болеют ею в форме лёгкой диареи. Перенесённое заболевание холерой оставляет иммунитет.
Особое значение среди мер профилактики заражения холерой имеют личная гигиена и обеззараживание воды и обработки пищевых продуктов, что может быть достигнуто кипячением воды и хорошей проваркой пищевых продуктов. Во внешней среде возбудитель холеры малоустойчив, но в некоторых средах может оставаться живым длительное время. Так, например, если в молоке и молочных продуктах он остаётся жизнеспособным до 14 дней, то в открытых водоёмах, загрязнённых сточными водами, до нескольких месяцев, а во льду может даже перезимовать.
Поэтому помимо тщательного мытья рук с мылом перед едой, а также овощей и фруктов, рекомендуется перед употреблением опускать их в кипячёную воду, слегка подкисленную уксусом или лимонной кислотой.
Основные меры личной профилактики при всех вышеперечисленных инфекциях:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду, не пользоваться льдом для напитков
Выбирать продукты с соблюдением сроков годности и условиями хранения
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей - кипяченой водой
Проводить тщательную термическую обработку продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Малярия – трансмиссивная протозойная инфекция, вызываемая патогенными простейшими рода Plasmodium и характеризующаяся приступообразным, рецидивирующим течением. Специфическими симптомами малярии служат повторные приступы лихорадки, гепатоспленомегалия, анемия. В течении лихорадочных приступов у больных малярией четко прослеживаются сменяющие друг друга стадии озноба, жара и пота. Диагноз малярии подтверждается при обнаружении малярийного плазмодия в мазке или толстой капле крови, а также результатами серологической диагностики. Для этиотропной терапии малярии используются специальные противопротозойные препараты (хинин и его аналоги).
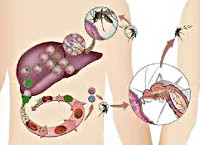
Общие сведения
Малярия (перемежающаяся лихорадка, болотная лихорадка) – группа паразитарных заболеваний человека, возбудителями которых выступают различные виды малярийного плазмодия, поражающего преимущественно эритроциты крови и ретикулоэндотелиальную систему. Малярия протекает с лихорадочными пароксизмами, гепатолиенальным и анемическим синдромом. Малярия широко распространена в странах Экваториальной Африки, Юго-Восточной Азии, Океании, Центральной и Южной Америки. Ежегодно в мире регистрируется 350-500 млн. новых инвазий и порядка 1,3-3 млн. летальных исходов от малярии. Высокая заболеваемость малярией в мире объясняется развитием резистентности плазмодиев к специфической терапии, а переносчиков протозойной инфекции – к действию инсектицидов. В связи с увеличением миграционных и туристических потоков завозные случаи малярии все чаще встречаются на территории Европы, в т. ч. в России.

Причины малярии
Малярию вызывают паразитические простейшие, принадлежащие к классу споровиков, роду Plasmodium (малярийные плазмодии). Заболевание человека вызывают 4 вида плазмодиев: P. Vivax (возбудитель трехдневной малярии), P. Malariae (возбудитель четырехдневной малярии), P.falciparum (возбудитель тропической малярии) и P. Ovale (возбудитель овале-малярии, сходной с трехдневной).
Малярийные плазмодии проходят сложный жизненный цикл, включающий бесполое развитие (шизогонию) в организме промежуточного хозяина - человека и половое развитие (спорогонию) в организме главного хозяина - самок комаров Anopheles. Инфицирование комаров происходит при укусах человека, больного малярией или паразитоносителя. При кровососании в желудок комара попадают мужские и женские половые клетки плазмодиев (микро-и макрогаметоциты); здесь происходит их оплодотворение с образованием зиготы, а затем ооцисты. В результате многократного деления ооциста превращается в инвазионные формы плазмодиев - спорозоиты, которые проникают в слюнные железы комара и могут там находиться в течение 2-х месяцев.
Инфицирование человека происходит при укусе инвазированной самкой комара, со слюной которой в кровь промежуточного хозяина проникают спорозоиты. В организме человека возбудитель малярии проходит тканевую и эритроцитарную фазы своего бесполого развития. Тканевая фаза (экзоэритроцитарная шизогония) протекает в гепатоцитах и тканевых макрофагах, где спорозоиты последовательно трансформируются в тканевые трофозоиты, шизонты и мерозоиты. По окончании этой фазы мерозоиты проникают в эритроциты крови, где протекает эритроцитарная фаза шизогонии. В клетках крови мерозоиты превращается в трофозоиты, а затем в шизонты, из которых в результате деления вновь образуются мерозоиты. В конце такого цикла эритроциты разрушаются, а высвободившиеся мерозоиты внедряются в новые эритроциты, где цикл превращений повторяется вновь. В результате 3-4-х эритроцитарных циклов, образуются гаметоциты – незрелые мужские и женские половые клетки, дальнейшее (половое) развитие которых протекает в организме самки комара Anopheles.
Учитывая особенности развития плазмодия, становится очевидным, что основным путем передачи малярии от человека человеку является трансмиссивный, реализуемый посредством укусов самками комара рода Anopheles. Вместе с тем, возможна трансплацентарная передача инфекции во время беременности, а также парентеральное заражение при переливании донорской крови, взятой от паразитоносителей. В эндемических очагах к малярии в большей степени восприимчивы дети и приезжие. Пик заболеваемости малярией совпадает с сезоном активности комаров и приходится на летне-осеннее время.
Пароксизмальный характер лихорадочных приступов при малярии связан с эритроцитарной фазой развития малярийного плазмодия. Развитие лихорадки совпадает с распадом эритроцитов, высвобождением в кровь мерозоитов и продуктов их обмена. Чужеродные для организма субстанции оказывают общетоксическое воздействие, вызывая пирогенную реакцию, а также гиперплазию лимфоидных и ретикулоэндотелиальных элементов печени и селезенки, приводя к увеличению этих органов. Гемолитическая анемия при малярии является следствием распада эритроцитов.
Симптомы малярии
В течении малярии выделяют инкубационный период, период первичных острых проявлений, вторичный латентный период и период рецидивов. Инкубационный период при трехдневной малярии и овале-малярии длится 1-3 недели, при четырехдневной - 2-5 недель, при тропической - около 2-х недель. Типичными клиническими синдромами для всех форм малярии служат лихорадочный, гепатолиенальный и анемический.
Через 1-2 часа фаза озноба сменяется жаром, что совпадает с повышением температуры тела до 40-41 °С. Возникают гиперемия, гипертермия, сухость кожи, инъекция склер, жажда, увеличение печени и селезенки. Может отмечаться возбуждение, бред, судороги, потеря сознания. На высоком уровне температура может удерживаться до 5-8 и более часов, после чего происходит профузное потоотделение, резкое снижение температуры тела до нормального уровня, что знаменует собой окончание приступа лихорадки при малярии. При трехдневной малярии приступы повторяются каждый 3-й день, при четырехдневной – каждый 4-й день и т. д. К 2-3-й неделе развивается гемолитическая анемия, появляется субиктеричность кожи и склер при нормальной окраске мочи и кала.
Своевременное лечение позволяет остановить развитие малярии после 1-2 приступов. Без специфической терапии продолжительность трехдневной малярии составляет около 2 лет, тропической - около 1 года, овале-малярии - 3-4 года. В этом случае после 10-14 пароксизмов инфекция переходит в латентную стадию, которая может длиться от нескольких недель до 1 года и дольше. Обычно через 2-3 месяца видимого благополучия развиваются ранние рецидивы малярии, которые протекают так же, как острые проявления болезни. Поздние рецидивы возникают через 5-9 месяцев - в этот период приступы имеют более легкое течение.
Осложнения малярии
Тяжелыми, порой жизнеугрожающими осложнениями малярии могут служить малярийная кома, малярийный алгид, разрыв селезенки, отек мозга, ОПН, ДВС-синдром, психические нарушения. Малярийной комой чаще всего осложняется течение тропической малярии. Развитие комы связано с нарушениями микроциркуляции головного мозга в результате образования паразитарных тромбов, состоящих из эритроцитов, зараженных шизонтами. В течении малярийной комы выделяют периоды сомноленции (сонливость, адинамия), сопора (резкая заторможенность, снижение рефлексов) и глубокой комы (отсутствие сознания и рефлексов). Летальный исход при возникновении данного осложнения наступает в 96-98% случаев.
Малярийный алгид сопровождается развитием коллаптоидного состояния с артериальной гипотонией, нитевидным пульсом, гипотермией, снижением сухожильных рефлексов, бледностью кожных покровов, холодным потом. Нередко возникают поносы и явления дегидратации. Признаки разрыва селезенки при малярии возникают спонтанно и включают в себя кинжальную боль в животе с иррадиацией в левое плечо и лопатку, резкую бледность, холодный пот, снижение АД, тахикардию, нитевидный пульс. По данным УЗИ выявляется свободная жидкость в брюшной полости. При отсутствии экстренного оперативного вмешательства быстро наступает смерть от острой кровопотери и гиповолемического шока.
Отек мозга развивается при злокачественной, молниеносной форме трехдневной малярии, чаще у детей-дошкольников и подростков. Возникает на высоте лихорадочного пароксизма и характеризуется сильной головной болью, судорогами с потерей сознания, выделением пены изо рта и скорой гибелью пациента. Развитие острой почечной недостаточности при малярии связано с массивным внутрисосудистым гемолизом эритроцитов, нарушением почечного кровообращения, интенсивной гемоглобинурией. Обычно является исходом гемоглобинурийной лихорадки. Специфическим осложнением тропической малярии выступают психические расстройства, включающие в себя психомоторное возбуждение, бред, галлюцинации и т. д.
Диагностика малярии
Фундамент клинической диагностики малярии составляет триада признаков: приступообразная интермиттирующая лихорадка, повторяющаяся каждые 48 или 72 часов, гепатоспленомегалия, гемолитическая анемия. Одновременно выясняется факт посещения больным эндемичных регионов, перенесенных гемотрансфузий и парентеральных вмешательств в течение последних 2-3-х месяцев.
Специфическим лабораторным методом диагностики малярии служит микроскопия толстой капли крови, позволяющая обнаружить наличие и количество паразитов. Качественную идентификацию вида плазмодия и стадию шизогонии проводят путем исследования на малярийный плазмодий мазка крови. Забор крови лучше производить на высоте лихорадочного приступа. Вспомогательную роль в выявлении малярии играют серологические методы – РИФ, РФА, РНГА. В плане дифференциальной диагностике наибольшее значение имеет исключение у лихорадящего больного бруцеллеза, возвратного тифа, лейшманиоза, сепсиса, туберкулеза, менингоэнцефалита, гемолитической желтухи, цирроза печени, лейкоза и др.
Лечение малярии
Больные с подозрением на малярию госпитализируются в инфекционный стационар с назначением строгого постельного режима, обильного питья, инфузионной терапии, общеукрепляющего и симптоматического лечения. При необходимости больным проводится гемосорбция и гемодиализ.
Первоначально для специфической химиотерапии малярии использовался хинин, выделенный из коры хинного дерева. В настоящее время создано большое количество синтетических препаратов, однако из-за быстрого развития резистентности паразитов к синтетическим лекарствам, хинин до сих пор не утратил своей актуальности. В зависимости от оказываемого действия противомалярийные препараты делятся на тканевые шизонтоциды, воздействующие на тканевые формы малярийного плазмодия (хиноцид, примахин) и гематоциды, воздействующие на эритоцитарные формы возбудителя (хлорохин, пириметамин, мепакрин, хинин и др.). Они назначаются в различных сочетаниях и по определенной схеме в зависимости от формы и тяжести течения малярии. Так, при трехдневной малярии обычно проводится 3-дневный курс лечения хлорохином, затем 10-дневный прием примахина или хиноцида для уничтожения тканевых форм паразита. Возможны и другие схемы противомалярийной терапии.
Прогноз и профилактика малярии
Своевременная и правильная терапия малярии приводит к быстрому купированию клинических проявлений. Летальные исходы при проведении лечения возникают примерно в 1% случаев, как правило, при осложненных формах тропической малярии.
Профилактика малярии проводится в двух направлениях: уничтожение комаров-переносчиков возбудителей и индивидуальная защита. Первое направление включает обработку территорий инсектицидами. Второе - использование средств индивидуальной защиты (кремов, лосьонов, противомоскитных сеток), проведение специфической химиопрофилактики лицам, совершающим поездки в районы, неблагополучные по малярии. С целью раннего выявления больных и паразитоносителей всем пациентам с лихорадкой неясного генеза должна проводиться микроскопия крови на малярию.
Читайте также:

