Что такое микозы стоп и кистей
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Б. С., ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Б. С. работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
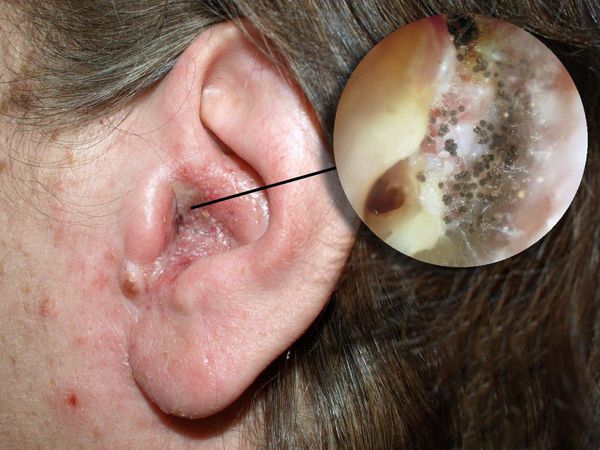
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
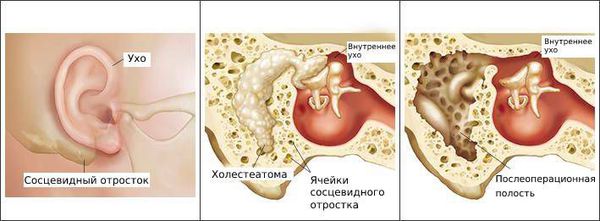
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
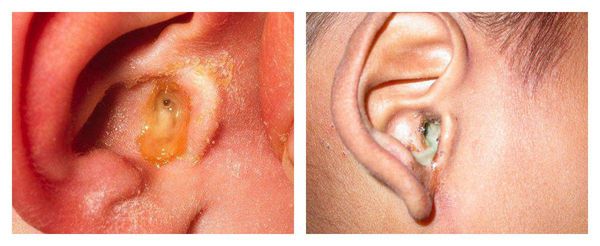
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
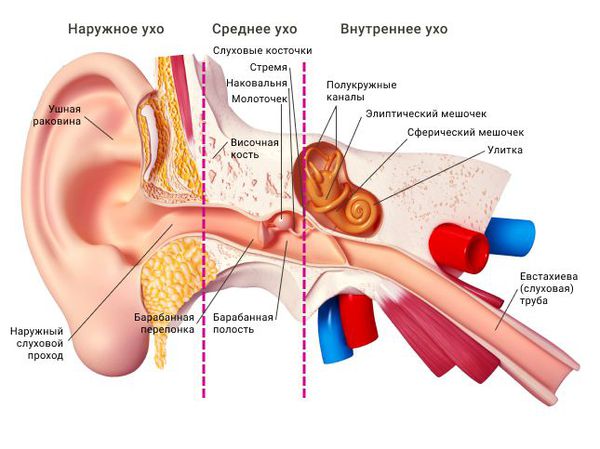
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
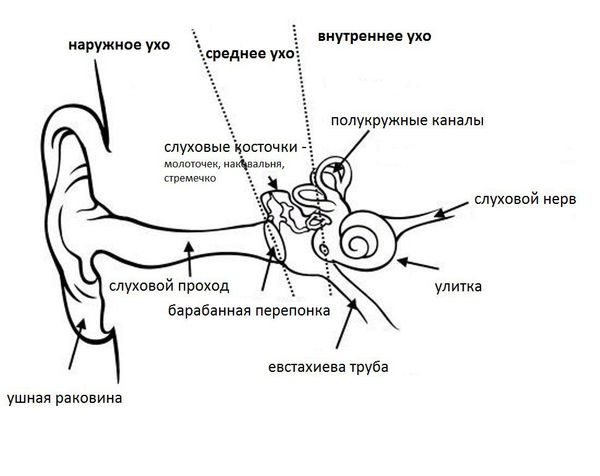
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Сквамозная эпидермофития – одна из форм грибкового поражения ладоней или стоп, вызываемая грибком Trichophyton mentagrophytes и характеризующаяся умеренным воспалением с признаками гиперкератоза. Симптомами этого заболевания являются образование на коже стоп или ладоней бляшек размером 1-4 сантиметра, гиперкератоз и умеренный зуд. В некоторых случаях бляшки могут отсутствовать, единственными проявлениями патологии выступают зуд и шелушение. Диагностика сквамозной эпидермофитии основывается на результатах дерматологического осмотра и микроскопического изучения соскобов с очагов поражения. Лечение заболевания проводится аналогично терапии других микозов стоп или ладоней, но имеет выраженную этапность.
Общие сведения
Сквамозная эпидермофития (сквамозно-гиперкератотическая эпидермофития) – разновидность ладонно-стопного дерматомикоза, при которой наблюдаются нарушение процессов ороговения кожи в виде шелушения и гиперкератоза. Само по себе заражение Trichophyton mentagrophytes кожи стоп и (в меньшей степени) ладоней является очень распространенным состоянием, наблюдающимся у огромного количества людей по всей планете. При этом доля именно сквамозной эпидермофитии в общей структуре данного заболевания точно неизвестна, выяснение осложняется еще и тем, что различные формы патологии (включая сквамозно-гиперкератотическую) могут переходить друг в друга. Данный тип стопного микоза считается в дерматологии наиболее контагиозным, так как на обильно выделяющихся чешуйках кожи длительное время может сохраняться возбудитель, что увеличивает вероятность заражения других лиц. Заразность сквамозной эпидермофитии значительно повышается при стертых формах заболевания, когда выраженных клинических симптомов не наблюдается, и больной может, сам того не зная, инфицировать огромное количество людей.

Причины сквамозной эпидермофитии
Как уже было сказано выше, причиной сквамозной эпидермофитии является заражение кожи микроскопическим сапрофитным грибком Trichophyton mentagrophytes, который внедряется через микроповреждения тканей. Инфицирование обычно происходит при ношении обуви больного, в местах общественного пользования с повышенной температурой и влажностью (бани, сауны, бассейны). В некоторых случаях грибок может жить на поверхности кожи на протяжении многих лет в составе сапрофитной флоры, не вызывая заболевания, но при появлении провоцирующих факторов (ношение неудобной обуви, снижение иммунитета, нарушение микроциркуляции в тканях кожи) приводить к выраженным клиническим проявлениям.
Сквамозная эпидермофития редко развивается в результате первичного заражения грибком, обычно ей предшествует другая форма патологии, например, дисгидротическая или эпидермофития ногтей. Причины, по которым в ходе жизнедеятельности грибка развивается гиперкератотическая реакция кожи, достоверно неизвестны – дерматологи предполагают, что свою роль играют реактивность организма, уровень метаболизма и микроциркуляции в тканях кожи, генетические факторы. Нарушение процессов ороговения при сквамозной эпидермофитии отражается на подходах к лечению данного микоза, так как значительная доля возбудителя защищена утолщенным роговым слоем как от системно используемых противогрибковых препаратов, так и от наружно применяемых средств.
Симптомы сквамозной эпидермофитии
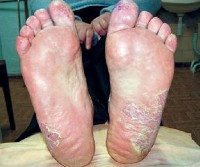
В подавляющем большинстве случаев сквамозная эпидермофития развивается на коже стоп – описаны случаи ее возникновения на ладонях, но некоторые исследователи полагают, что такая форма возможна только на фоне выраженного иммунодефицита. Обычно поражаются подошвы и боковые поверхности стоп, развитию заболевания могут предшествовать другие формы микозов – поражение ногтей, иные типы эпидермофитии. Собственно очаг поражения выглядит как бляшка неправильной формы красноватого, реже багрового цвета, не возвышающаяся над окружающей кожей. Поверхность элемента покрыта крупными грязно-серыми чешуйками. При длительно протекающих случаях сквамозной эпидермофитии вокруг очагов формируются выраженные гиперкератотические наслоения. Субъективные симптомы на этом этапе обычно ограничиваются умеренным зудом и иногда болезненностью.
Гиперкератоз значительно ухудшает эластические свойства кожи, поэтому вокруг очагов микоза нередко формируются болезненные трещины, которые могут стать входными воротами для вторичной инфекции. Течение сквамозной эпидермофитии очень длительное, порой занимает многие месяцы и годы. Иногда данная разновидность заболевания трансформируется в дисгидротическую эпидермофитию. Самопроизвольно или на фоне недостаточного лечения сквамозно-гиперкератотическая форма микоза может переходить в стертую, которая проявляется преходящим зудом и шелушением кожи. Сквамозная эпидермофития такого типа наиболее опасна в плане заразности больного. Иногда к симптомам этого состояния присоединяются проявления заболеваний, провоцирующих микоз кожи стопы, – сахарного диабета, трофических нарушений, плоскостопия и ряда других.
Диагностика сквамозной эпидермофитии
Для определения сквамозной эпидермофитии применяют метод дерматологического осмотра пораженных участков кожи и соскоб с последующей микроскопией. В ряде случаев для идентификации возбудителя производят посев образцов соскоба на патогенные грибы в селективные питательные среды. Осмотр лучше всего выполнять при помощи лампы Вуда, которая позволяет определить границы грибкового поражения. Также можно использовать метод простой дерматоскопии. При расспросе больного сквамозной эпидермофитией выясняется, что заболевание протекает длительно, зуд умеренный, при наличии трещин гиперкератотических участков кожи определяется выраженная болезненность. В ходе осмотра можно произвести измерение рН кожи, которое при сквамозной эпидермофитии (как и при любой другой форме этого состояния), будет смещено в щелочную сторону.
Соскоб и его последующая микроскопия осуществляются микологом или дерматологом для подтверждения диагноза микоза и последующих более точных методов диагностики. При микроскопии в случае наличия сквамозной эпидермофитии помимо клеток эпителия и ороговевших чешуек определяются нити мицелия или споры грибка. Однако точная идентификация типа или вида возбудителя при этом практически невозможна, поэтому для дифференциального диагноза эпидермофитии от других микозов (кокцидиомикоза, трихофитии, кандидоза) применяют метод посева соскоба на селективные питательные среды. Дифференциальную диагностику сквамозной эпидермофитии, помимо других микозов, следует производить также с псориазом и некоторыми типами лишая.
Лечение сквамозной эпидермофитии
Особенностью лечения сквамозной эпидермофитии является его проведение в несколько этапов, поскольку простое использование противогрибковых средств, как системных, так и местных, неспособно уничтожить возбудителя. Первоначально необходимо уменьшить выраженность гиперкератоза и его наслоений, так как грибок может располагаться среди роговых масс, будучи надежно защищен от кровотока (то есть, от системно использующихся препаратов) и от местно назначаемых лекарств. Для устранения роговых наслоений при сквамозной эпидермофитии применяют компрессы из растворов молочной, салициловой или фруктовой кислот, механическое удаление. После этого можно приступать к этиотропной (противогрибковой) терапии заболевания.
В ряде случаев лечение сквамозной эпидермофитии может быть ограничено длительным (до 6-ти недель) назначением местных противогрибковых препаратов – фунгицидных мазей и растворов (тербинафин, клотримазол), регулярными ножными ваннами, поддержанием гигиены кожи стоп. При рецидиве после ранее проведенного местного лечения или при тяжелом течении заболевания могут использоваться системно действующие противогрибковые средства. В тех случаях, когда сквамозная эпидермофития осложняется вторичной инфекцией, в программу терапии могут быть добавлены антибиотики из группы пенициллинов или макролидов.
Прогноз и профилактика сквамозной эпидермофитии
Сквамозная эпидермофития характеризуется длительным течением и склонностью к частому рецидивированию, однако прогноз относительно выздоровления при правильном и упорном лечении обычно благоприятный. Для того чтобы снизить вероятность рецидива, помимо вышеуказанных терапевтических мер необходимо обработать изнутри всю обувь больного (и, желательно, обувь членов семьи) слабым раствором формальдегида. Обувь должна носиться по сезону, чрезмерно теплые или тесные туфли и ботинки могут спровоцировать развитие сквамозной эпидермофитии.
Нужно избегать ношения чужой обуви, посещения общественных бань, саун и бассейнов. Администрации подобных заведений также следует производить регулярную санитарную обработку полов, предметов мебели и принадлежностей для купания, выявлять среди рабочих (банщиков, тренеров в бассейне) больных с эпидермофитией. Крайне важна правильная гигиена ног: ежедневные ножные ванны (желательно с использованием хозяйственного мыла), замена носков или чулок. Если сквамозная эпидермофития возникла на фоне общего провоцирующего заболевания, его своевременная терапия будет способствовать излечению кожной патологии.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Б. С., ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Б. С. работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.

Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .

Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.

Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .

Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.

Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .

При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .

Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Сквамозная эпидермофития – одна из форм грибкового поражения ладоней или стоп, вызываемая грибком Trichophyton mentagrophytes и характеризующаяся умеренным воспалением с признаками гиперкератоза. Симптомами этого заболевания являются образование на коже стоп или ладоней бляшек размером 1-4 сантиметра, гиперкератоз и умеренный зуд. В некоторых случаях бляшки могут отсутствовать, единственными проявлениями патологии выступают зуд и шелушение. Диагностика сквамозной эпидермофитии основывается на результатах дерматологического осмотра и микроскопического изучения соскобов с очагов поражения. Лечение заболевания проводится аналогично терапии других микозов стоп или ладоней, но имеет выраженную этапность.

Общие сведения
Сквамозная эпидермофития (сквамозно-гиперкератотическая эпидермофития) – разновидность ладонно-стопного дерматомикоза, при которой наблюдаются нарушение процессов ороговения кожи в виде шелушения и гиперкератоза. Само по себе заражение Trichophyton mentagrophytes кожи стоп и (в меньшей степени) ладоней является очень распространенным состоянием, наблюдающимся у огромного количества людей по всей планете. При этом доля именно сквамозной эпидермофитии в общей структуре данного заболевания точно неизвестна, выяснение осложняется еще и тем, что различные формы патологии (включая сквамозно-гиперкератотическую) могут переходить друг в друга. Данный тип стопного микоза считается в дерматологии наиболее контагиозным, так как на обильно выделяющихся чешуйках кожи длительное время может сохраняться возбудитель, что увеличивает вероятность заражения других лиц. Заразность сквамозной эпидермофитии значительно повышается при стертых формах заболевания, когда выраженных клинических симптомов не наблюдается, и больной может, сам того не зная, инфицировать огромное количество людей.

Причины сквамозной эпидермофитии
Как уже было сказано выше, причиной сквамозной эпидермофитии является заражение кожи микроскопическим сапрофитным грибком Trichophyton mentagrophytes, который внедряется через микроповреждения тканей. Инфицирование обычно происходит при ношении обуви больного, в местах общественного пользования с повышенной температурой и влажностью (бани, сауны, бассейны). В некоторых случаях грибок может жить на поверхности кожи на протяжении многих лет в составе сапрофитной флоры, не вызывая заболевания, но при появлении провоцирующих факторов (ношение неудобной обуви, снижение иммунитета, нарушение микроциркуляции в тканях кожи) приводить к выраженным клиническим проявлениям.
Сквамозная эпидермофития редко развивается в результате первичного заражения грибком, обычно ей предшествует другая форма патологии, например, дисгидротическая или эпидермофития ногтей. Причины, по которым в ходе жизнедеятельности грибка развивается гиперкератотическая реакция кожи, достоверно неизвестны – дерматологи предполагают, что свою роль играют реактивность организма, уровень метаболизма и микроциркуляции в тканях кожи, генетические факторы. Нарушение процессов ороговения при сквамозной эпидермофитии отражается на подходах к лечению данного микоза, так как значительная доля возбудителя защищена утолщенным роговым слоем как от системно используемых противогрибковых препаратов, так и от наружно применяемых средств.
Симптомы сквамозной эпидермофитии
В подавляющем большинстве случаев сквамозная эпидермофития развивается на коже стоп – описаны случаи ее возникновения на ладонях, но некоторые исследователи полагают, что такая форма возможна только на фоне выраженного иммунодефицита. Обычно поражаются подошвы и боковые поверхности стоп, развитию заболевания могут предшествовать другие формы микозов – поражение ногтей, иные типы эпидермофитии. Собственно очаг поражения выглядит как бляшка неправильной формы красноватого, реже багрового цвета, не возвышающаяся над окружающей кожей. Поверхность элемента покрыта крупными грязно-серыми чешуйками. При длительно протекающих случаях сквамозной эпидермофитии вокруг очагов формируются выраженные гиперкератотические наслоения. Субъективные симптомы на этом этапе обычно ограничиваются умеренным зудом и иногда болезненностью.
Гиперкератоз значительно ухудшает эластические свойства кожи, поэтому вокруг очагов микоза нередко формируются болезненные трещины, которые могут стать входными воротами для вторичной инфекции. Течение сквамозной эпидермофитии очень длительное, порой занимает многие месяцы и годы. Иногда данная разновидность заболевания трансформируется в дисгидротическую эпидермофитию. Самопроизвольно или на фоне недостаточного лечения сквамозно-гиперкератотическая форма микоза может переходить в стертую, которая проявляется преходящим зудом и шелушением кожи. Сквамозная эпидермофития такого типа наиболее опасна в плане заразности больного. Иногда к симптомам этого состояния присоединяются проявления заболеваний, провоцирующих микоз кожи стопы, – сахарного диабета, трофических нарушений, плоскостопия и ряда других.
Диагностика сквамозной эпидермофитии
Для определения сквамозной эпидермофитии применяют метод дерматологического осмотра пораженных участков кожи и соскоб с последующей микроскопией. В ряде случаев для идентификации возбудителя производят посев образцов соскоба на патогенные грибы в селективные питательные среды. Осмотр лучше всего выполнять при помощи лампы Вуда, которая позволяет определить границы грибкового поражения. Также можно использовать метод простой дерматоскопии. При расспросе больного сквамозной эпидермофитией выясняется, что заболевание протекает длительно, зуд умеренный, при наличии трещин гиперкератотических участков кожи определяется выраженная болезненность. В ходе осмотра можно произвести измерение рН кожи, которое при сквамозной эпидермофитии (как и при любой другой форме этого состояния), будет смещено в щелочную сторону.
Соскоб и его последующая микроскопия осуществляются микологом или дерматологом для подтверждения диагноза микоза и последующих более точных методов диагностики. При микроскопии в случае наличия сквамозной эпидермофитии помимо клеток эпителия и ороговевших чешуек определяются нити мицелия или споры грибка. Однако точная идентификация типа или вида возбудителя при этом практически невозможна, поэтому для дифференциального диагноза эпидермофитии от других микозов (кокцидиомикоза, трихофитии, кандидоза) применяют метод посева соскоба на селективные питательные среды. Дифференциальную диагностику сквамозной эпидермофитии, помимо других микозов, следует производить также с псориазом и некоторыми типами лишая.
Лечение сквамозной эпидермофитии
Особенностью лечения сквамозной эпидермофитии является его проведение в несколько этапов, поскольку простое использование противогрибковых средств, как системных, так и местных, неспособно уничтожить возбудителя. Первоначально необходимо уменьшить выраженность гиперкератоза и его наслоений, так как грибок может располагаться среди роговых масс, будучи надежно защищен от кровотока (то есть, от системно использующихся препаратов) и от местно назначаемых лекарств. Для устранения роговых наслоений при сквамозной эпидермофитии применяют компрессы из растворов молочной, салициловой или фруктовой кислот, механическое удаление. После этого можно приступать к этиотропной (противогрибковой) терапии заболевания.
В ряде случаев лечение сквамозной эпидермофитии может быть ограничено длительным (до 6-ти недель) назначением местных противогрибковых препаратов – фунгицидных мазей и растворов (тербинафин, клотримазол), регулярными ножными ваннами, поддержанием гигиены кожи стоп. При рецидиве после ранее проведенного местного лечения или при тяжелом течении заболевания могут использоваться системно действующие противогрибковые средства. В тех случаях, когда сквамозная эпидермофития осложняется вторичной инфекцией, в программу терапии могут быть добавлены антибиотики из группы пенициллинов или макролидов.
Прогноз и профилактика сквамозной эпидермофитии
Сквамозная эпидермофития характеризуется длительным течением и склонностью к частому рецидивированию, однако прогноз относительно выздоровления при правильном и упорном лечении обычно благоприятный. Для того чтобы снизить вероятность рецидива, помимо вышеуказанных терапевтических мер необходимо обработать изнутри всю обувь больного (и, желательно, обувь членов семьи) слабым раствором формальдегида. Обувь должна носиться по сезону, чрезмерно теплые или тесные туфли и ботинки могут спровоцировать развитие сквамозной эпидермофитии.
Нужно избегать ношения чужой обуви, посещения общественных бань, саун и бассейнов. Администрации подобных заведений также следует производить регулярную санитарную обработку полов, предметов мебели и принадлежностей для купания, выявлять среди рабочих (банщиков, тренеров в бассейне) больных с эпидермофитией. Крайне важна правильная гигиена ног: ежедневные ножные ванны (желательно с использованием хозяйственного мыла), замена носков или чулок. Если сквамозная эпидермофития возникла на фоне общего провоцирующего заболевания, его своевременная терапия будет способствовать излечению кожной патологии.
Читайте также:

