Что такое москитная лихорадка
Обновлено: 25.04.2024
Управление Роспотребнадзора по Республике Марий Эл
Лихорадка Паппатачи - Эпидемиологический надзор
Эпидемиологический надзор
Лихорадка Паппатачи
Лихорадка Паппатачи (синонимы: москитная лихорадка, трехдневная лихорадка, флеботомус − лихорадка, солдатская болезнь) − острая арбовирусная болезнь, характеризующаяся кратковременной лихорадкой, сильной головной болью, миалгией, конъюнктивитом и своеобразной инъекцией сосудов склер.
Москитная лихорадка не относится к числу тяжелых, смертельных заболеваний, но ареал ее достаточно широк.
В России (в Севастополе) первые сведения об этой болезни были опубликованы военно-морским врачом Шредерсом в 1913 году. В 1917 году Е.И. Марциновский поставил на себе опыт самозаражения, доказав что переносчиком лихорадки Паппатачи является москит. Большой вклад в изучение эпидемиологии, клиники и профилактики этого заболевания внесли врачи: Е.Н. Павловский, Е.И. Марциновский, Ш.Д. Мошковский, А.В. Гуцевич, П.П. Перфильев и др.
Эпидемиология
Источником инфекции является больной человек на протяжении 2-3 дней (последний инкубационного периода и в первые 1-2 дня заболевания).
Механизм передачи заболевания трансмиссивный.
Переносчиком вируса являются москиты. Они обитают вблизи человека, в щелях домов. Мелкие размеры москитов (до 2-2,5 мм.) дают им возможность проникать через малейшие щели в жилище человека. Кровью питается только самка, самец ограничивается соком растений.
Вопрос о возможной роли грызунов как очага инфекции остается спорным, тем не менее обнаруживали зараженных песчанок, ежей, сусликов, полевых мышей. Получены также сведения о том, что некоторые виды птиц могут быть эндемичным резервуаром вирусов.
Передача инфекции идет по схеме: больной человек → самка москита → здоровый человек. Обязательным условием для этого является температура окружающей среды не ниже +18ºС.
Заболеваемость носит сезонный характер, обусловленный циклами развития москитов. В странах с субтропическим климатом заболеваемость имеет два подъема: первый – в конце мая и до начала июня, второй – с середины июля и до первой половины августа.
Эндемичные районы − район Средиземного моря, Северная Африка, побережье Адриатического моря, Индия, Китай, Южная и Центральная Америка.
Инкубационный период 3-7 суток. Заболевание начинается остро, с озноба, повышения температуры тела до 39-40°С. Характерны сильная головная боль, мышечные боли, особенно в поясничных и икроножных мышцах, боли при движении глаз, в глазницах и надбровных областях. Продолжительность лихорадочного периода зависит от тяжести течения болезни — при легкой форме 1-2 дня, при средней тяжести 3-4 дня, а при тяжелой до 8 суток.
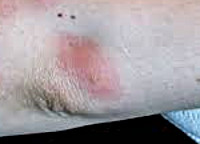
При осмотре больных наблюдают гиперемию и одутловатость лица, следы укусов москитов на туловище.
Этиология
Вирусы москитной лихорадки весьма чувствительны к действию дезинфицирующих растворов и температурных факторов. При температуре +50ºС они погибают через 10 минут, при кипячении – моментально, быстро погибают при действии УФЛ.
Профилактика
Общая профилактика сводится к уничтожению москитов в эндемичных очагах. Индивидуальная защита предусматривает использование антимоскитных сеток. В теплое время в эндемичных очагах рекомендуется двери и окна завешивать мелкоячеистыми марлевыми полотнами, предварительно обработав их репеллентами.
Лихорадка паппатачи – острая природно-очаговая инфекция, вызываемая фильтрующимся арбовирусом и протекающая с кратковременным лихорадочным синдромом. Лихорадка паппатачи сопровождается фебрильной температурой, головными и мышечными болями, глазными реакциями (симптомами Пика и Тауссига), гиперемией лица и шеи, геморрагиями, менингеальными явлениями, длительным астеническим синдромом. Распознавание лихорадки паппатачи проводится на основе эпидемиологического анамнеза, клинической картины, серологического и вирусологического исследований. Лечение лихорадки паппатачи симптоматическое; включает дезинтоксикационную терапию, прием жаропонижающих, сердечно-сосудистых средств, витаминов.
Общие сведения
Лихорадка паппатачи (москитная, трехдневная, флеботомная лихорадка) - трансмиссивное вирусное заболевание с характерной кратковременной лихорадкой, выраженной миалгией, патогномоничными реакциями со стороны глаз, неврологической симптоматикой. Территория распространения лихорадки паппатачи совпадает с ареалом обитания москитов-переносчиков и охватывает тропические и субтропические регионы (Средиземноморье, Балканы, Ближний Восток, Восточную и Западную Африку, Южную и Юго-Восточную Азию, Северный Кавказ и Закавказье, Среднюю Азию). Заболеваемость лихорадкой паппатачи характеризуется строгой весенне-летней сезонностью с двумя пиками (май-июнь, июль-август), обусловленными выплодом москитов. Лихорадка паппатачи чаще развивается у неиммунных лиц, впервые приезжающих в эндемичные районы; у коренных жителей имеется иммунитет вследствие заболевания, перенесенного в раннем детстве.

Причины лихорадки паппатачи
Лихорадку паппатачи вызывают 5 серотипов фильтрующегося РНК-геномного вируса из семейства буньяновирусов. Вирусные частицы чувствительны к нагреванию, воздействию дезинфицирующих средств, однако устойчивы к низким температурам; в высушенном состоянии сохраняются до 3-7 месяцев. Существуют природные и антропургические очаги лихорадки паппатачи.
Источником вируса служат инфицированные дикие и синантропные грызуны или больной человек в стадии вирусемии. Специфическими переносчиками вируса лихорадки паппатачи выступают летающие кровососущие насекомые – самки москитов Phlebotomus papatasii. При питании кровью больных животных и человека, находящегося в начальном периоде заболевания, вирус лихорадки паппатачи попадает в организм москита, размножается и остается в нем пожизненно, передаваясь следующим поколениям трансовариально. Человеку лихорадка паппатачи передается чаще всего трансмиссивным путем при укусах зараженных москитов; не исключается возможность парентерального заражения через недостаточно обработанные медицинские инструменты.
Укусы москитов сопровождаются покраснением кожных покровов, отеком, образованием зудящего узелка, расчесами. В организме человека вирус лихорадки паппатачи поражает клетки моноцитарно-макрофагальной системы, где быстро репродуцируется в течение инкубационного периода и уже в первые 2-3 дня заболевания попадает в кровяное русло с развитием генерализованной вирусемии. Ввиду определенной нейротропности, вирус лихорадки паппатачи оседает в клетках ЦНС, вызывая нарушение ее функций, приводя к церебральной гипертензии. Изменения также затрагивают мелкие сосуды и мышцы.
Симптомы лихорадки паппатачи
Заметна одутловатость лица и шеи, гиперемия слизистой оболочки зева с точечными геморрагиями, отеком небных дужек и язычка. На губах возможно появление герпетических высыпаний, на коже – макулезной или уртикарной сыпи и мелкоточечных кровоизлияний. Могут наблюдаться носовые и желудочно-кишечные кровотечения. При тяжелых формах лихорадки паппатачи появляются неврологические симптомы: головокружения, гиперестезия, менингеальные явления, беспокойство, возбуждение, бред, потеря сознания. Нередко возникает вздутие живота, тошнота, рвота, учащенный до 5-6 раз в сутки жидкий стул с примесью слизи.
Длительность лихорадочного периода определяется тяжестью клинического течения лихорадки паппатачи: при легкой форме фаза лихорадки продолжается 1-2 дня, при среднетяжелой – 3-4 дня, при тяжелой – до 8 дней. Температура снижается критически до нормальных или субфебрильных показателей, что сопровождается резкой слабостью и проливным потом, брадикардией. Период реконвалесценции длительный; продолжается несколько недель и протекает с выраженной астенией, невралгиями, депрессией и снижением работоспособности. Иногда имеют место трофические расстройства, проявляющиеся выпадением волос, ломкостью ногтей. Осложнения лихорадки паппатачи отмечаются редко в виде пневмонии, инфекционного психоза.
Диагностика
Основу диагностики лихорадки паппатачи составляют данные эпидемиологического анамнеза (эндемичный район, сезонность, массовость заболевания), характерной клинической картины (острое начало, кратковременность лихорадки, выраженная миалгия, симптомы Пика и Тауссига), лабораторных исследований (общего анализа крови, серологических реакций, вирусологического метода).
В крови больного лихорадкой паппатачи отмечается нарастающая лейкопения со сдвигом влево, лимфопения, анэозинофилия, моноцитоз. Люмбальная пункция и анализ цереброспинальной жидкости выявляют признаки повышенного ликворного давления, умеренный цитоз и высокое содержание белка. Диагноз лихорадки паппатачи подтверждает выделение вируса из крови и спинномозговой жидкости в лихорадочный период методом интрацеребрального заражения новорожденных мышей. Серологические исследования (РН, РСК, РТГА с парными сыворотками), проведенные на 2-3 день заболевания и через 2-3 недели после этого, показывают нарастание титра специфических антител. Дифференциальная диагностика лихорадки паппатачи проводится с гриппом, малярией, сыпным и клещевым возвратным тифами, лихорадкой денге, безжелтушной формой лептоспироза, энтеровирусной лихорадкой и др.
Лечение и профилактика лихорадки паппатачи
Больные лихорадкой паппатачи подлежат госпитализации в инфекционный стационар. Специфического лечения москитной лихорадки не существует; в острый период больным показан постельный режим, достаточная питьевая нагрузка, прием витаминов. Медикаментозная поддержка включает дезинтоксикационную и симптоматическую терапию (назначение жаропонижающих и сердечно-сосудистых средств; при внутричерепной гипертензии – диуретиков). Выписка пациентов, перенесших лихорадку паппатачи, осуществляется спустя 2-3 недели от начала заболевания (на 7-10 день апирексии).
Исход лихорадки паппатачи благоприятный: осложнения достаточно редки, в некоторых случаях возможны рецидивы. Предупреждение распространения лихорадки паппатачи предполагает уничтожении взрослых москитов и очагов их выплода (нор грызунов, щелей и трещин в стенах и полу построек, мусорных свалок), инсектицидную обработку хозяйственных строений и жилища, защиту людей от укусов москитов (оборудование тамбуров, использование сеток на окнах и пологов над кроватью, ношение защитной спецодежды и сеток, пропитанных репеллентами). Специфическая профилактика лихорадки паппатачи проводится эмбриональной формалинизированной вакциной за 2 месяца до начала эпидемического сезона.
Что такое Москитная лихорадка (лихорадка паппатачи) -
Лихорадка паппатачи (синонимы: москитная лихорадка, трехдневная лихорадка, флеботомус - лихорадка, солдатская болезнь; phlebolomus fever, sandflyfever - англ.; Phlebotomus Fieber, Pappatasi Fieber - нем.; fievre de troisjoures - франц.) - острая арбовирусная болезнь, характеризующаяся кратковременной лихорадкой, сильной головной болью, миалгией, конъюнктивитом и своеобразной инъекцией сосудов склер.
Что провоцирует / Причины Москитной лихорадки (лихорадки паппатачи):
Возбудитель лихорадки паппатачи относится к буньявирусам (семейство Випуаviridae, род Phlebovirus). В настоящее время установлено, что по меньшей мере 5 иммунологически различных флебовирусов могут вызывать это заболевание, в частности возбудители Неаполитанской москитной лихорадки, Сицилийской москитной лихорадки, Пунта-Торо, Чагрес и Кандиру. Могут быть и другие варианты возбудителя. Они характеризуются общими свойствами. Размеры вирусных частиц 40-50 нм, инактивируются при нагревании, под воздействием дезинфицирующих препаратов. Культивируются на куриных эмбрионах, новорожденных мышах, культурах тканей. Формалин (1:1000) инактивирует вирус, не лишая его иммуногенных свойств. Вакцина может быть также создана из штаммов вируса, адаптированных к куриным эмбрионам или мышам.
Основным хозяином вируса является человек.
Резервуаром и переносчиком инфекции являются москиты (Phlebotomus рарраtasif), возможно также и Ph. caucasicus, Ph. sergenti). Москиты заражаются при укусах больного человека, вирус у москитов может передаваться трансовариально. Допускают, что дополнительным резервуаром инфекции могут быть птицы. Москиты очень мелкие, способны проникать в помещения через маленькие щели, укус их не вызывает раздражения и чаще не замечается. Лишь около 1% заболевших замечали укусы москитов. Заболевание распространено на всем Средиземноморском бассейне, на Балканах, Ближнем и Среднем Востоке, в восточной части Африки, в Пакистане, в некоторых районах Индии, Китая и других странах Азии. Лихорадка паппатачи обнаружена также в Панаме и в Бразилии. Заболеваемость характеризуется сезонностью, имеет два сезонных подъема - в мае-июне и в конце июля-августе, которые обусловлены сезонностью численности москитов-переносчиков. Массовые заболевания наблюдаются, как правило, у лиц, впервые прибывших в эндемичную местность. Местное население переносит заболевание в раннем детстве, что обусловливает развитие иммунитета, который затем поддерживается на высоком уровне. В России в настоящее время это заболевание не встречается.
Патогенез (что происходит?) во время Москитной лихорадки (лихорадки паппатачи):
Возбудитель проникает через кожу или слизистые оболочки, на месте внедрения первичный аффект не отмечается, отсутствует и увеличение региональных лимфатических узлов. Размножение и накопление вируса в организме человека происходит быстро. В первые 2 дня болезни вирус обнаруживается в крови больного. Основные изменения при лихорадке паппатачи происходят в мелких кровеносных сосудах, поперечно-полосатых мышцах и в нервной системе.
Симптомы Москитной лихорадки (лихорадки паппатачи):
Продолжительность инкубационного периода колеблется от 3 до 9 дней (чаше 4-5 дней). Заболевание, как правило, начинается внезапно, с ознобом повышается температура тела и за несколько часов достигает 39-40°С, в ряде случаев 4ГС. Больные жалуются на сильную головную боль в области лба, боли при движении глаз и ретроорбитальные, светобоязнь, общую слабость, боли в икроножных мышах, крестце, спине. Иногда появляются мышечные боли в области груди и живота, напоминающие таковые при эпидемической миалгии.
Характерны следующие симптомы - сильная боль при поднимании пальцами верхнего века (первый симптом Тауссига), болезненность при давлении на глазное яблоко (второй симптом Тауссига), резко выраженная гиперемия конъюнктивы склеры в форме треугольника, обращенного вершиной к роговице. Треугольник располагается у наружного угла глаза (симптом Пика). Обращает на себя внимание резкая гиперемия кожи лица, инъекция сосудов склер, гиперемия слизистой оболочки зева, отечность небных дужек и язычка. На мягком небе может появиться энантема в виде мелких пузырьков, герпетическая сыпь на губах, у части больных на коже появляются макулезные элементы, иногда сливающиеся в эритематозные поля, уртикарные элементы. На высоте лихорадки отмечается брадикардия, АД снижено. Признаки катара верхних дыхательных путей отсутствуют или выражены слабо. Увеличение селезенки отмечается редко. У некоторых больных появляется вздутие живота и жидкий стул по 5-6 раз в сутки.
У большинства больных лихорадка продолжается 3 сут, лишь у 10% больных она превышает 4 дня. В период реконвалесценции больные отмечают слабость, снижение физической и умственной работоспособности, головную боль. У 15% больных через 2-12 нед развивается второй приступ заболевания.
При более тяжелом течении (примерно у 12% больных) развивается серозный менингит. Появляется сильная головная боль, рвота, ригидность мышц шеи, симптомы Кернига, Брудзинского. При анализе цереброспинальной жидкости выявляется умеренный цитоз и повышенное содержание белка. Может наблюдаться также умеренный отек зрительного нерва.
Изменения крови характеризуются лейкопенией (2,5-4,0 х 109/л). Лейкопения иногда появляется лишь в конце лихорадочного периода. Характерна также лимфопения, анэозинофилия, моноцитоз, сдвиг лейкоцитарной формулы влево.
Осложнения: пневмония, инфекционный психоз. Отмечаются редко.
Диагностика Москитной лихорадки (лихорадки паппатачи):
При диагностике следует учитывать географическое расположение местности, массовость заболевания, кратковременность лихорадки, характерные клинические симптомы (Тауссига, Пика). Из лабораторных методов наиболее простым и информативным служит исследование крови (нарастающая лейкопения). Специфические лабораторные методы на практике используются редко. Нарастание титров специфических антител можно выявить с помощью реакции нейтрализации, РСК, РТГА. Исследуют парные сыворотки, взятые в первые 2-3 дня болезни и спустя 2-3 недели.
Дифференцируют от гриппа, лептоспироза, денге и др.
Лечение Москитной лихорадки (лихорадки паппатачи):
Специфического лечения нет, антибиотики и химиопрепараты неэффективны. Рекомендуют постельный режим на время лихорадки, достаточное количество жидкости, витамины. Используют симптоматическая терапия.
Прогноз благоприятный.
Профилактика Москитной лихорадки (лихорадки паппатачи):
В окружении больного необходимы: уничтожение москитов, защита от их укусов (засетчивание окон, использование реппелентов и др.). Для специфической профилактики применяют эмбриональную формалинизированную вакцину или сухую вакцину из адаптированных к куриным эмбрионам штаммов вируса. Вакцину вводят через скарифицированную кожу (подобно оспопрививанию) за 2 мес до начала эпидемического сезона.
К каким докторам следует обращаться если у Вас Москитная лихорадка (лихорадка паппатачи):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Москитной лихорадки (лихорадки паппатачи), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Филяриатоз лимфатический - группа тропических гельминтозов, при которых поражаются подкожная сетчатка, серозные оболочки, глаза, лимфатическая система.
Что провоцирует / Причины Филяриатоза лимфатического:
Возбудителями служат Wuchereria bancrofti, Brugia malayi и Brugia timori. Вызываемые ими заболевания - соответственно вухерериоз и бругиоз - могут протекать в виде лимфатического филяриатоза и тропической легочной эозинофилии.
Половозрелые гельминты, имеющие нитчатую форму, обитают в лимфатических сосудах и лимфоузлах. Там они могут сохранять жизнеспособность более 20 лет.
Патогенез (что происходит?) во время Филяриатоза лимфатического:
Патологические изменения обусловлены воспалением лимфатических сосудов и лимфоузлов, которое вызывают половозрелые гельминты (а не микрофилярии). Паразиты живут в приносящих лимфатических сосудах и синусах лимфоузлов, вызывая дилатацию сосудов и утолщение их стенок. Наблюдаются инфильтрация стенок лимфатических сосудов и периваскулярной ткани плазматическими клетками, эозинофилами и макрофагами, пролиферация эндотелиальных клеток и разрастание соединительной ткани. Все это приводит к варикозному расширению лимфатических сосудов и повреждению их клапанов.
В коже и подкожной клетчатке развиваются лимфатический отек и хронические застойные изменения в виде выраженного уплотнения тканей.
Однако в патогенезе участвуют не только сами паразиты, но и иммунный ответ организма. Иммунным механизмам отводят ведущую роль в развитии гранулематозного воспаления и склероза, которые предшествуют полной блокаде лимфооттока. Считается, что сосуд остается проходимым до тех пор, пока гельминт жив, а после его гибели гранулематозное воспаление и склероз усиливаются. В итоге происходит обструкция лимфатических сосудов, нарушающая лимоотток, несмотря на развитие коллатералей.
Симптомы Филяриатоза лимфатического:
Клинические проявления заболевания зависят от его ареала распространения, вида возбудителя, иммунного ответа зараженного пациента и интенсивности инвазии. Неинтенсивные инвазии могут протекать совершенно бессимптомно. Симптомы могут появиться в течение первых 3 мес инвазии, но обычно инкубационный период составляет от 8 до 12 мес. Клинические признаки довольно точно отражают патологические изменения, характеризующиеся воспалением в начале болезни и обструктивными явлениями в ее финале. Воспалительный процесс при филяриатозах протекает в виде серии коротких приступов лихорадки на протяжении нескольких недель. Лихорадка обычно невысокая, но может достигать 40,6° С и сопровождается ознобом, повышенным потоотделением. К числу других симптомов относятся головная боль, тошнота и рвота, светобоязнь и мышечная боль. При поражении поверхностных лимфатических сосудов в клинической картине преобладают местные симптомы.
Основные проявления лимфатического филяриатоза - бессимптомная микрофиляриемия, гидроцеле, лимфангиит и обструкция лимфатических сосудов. Микрофиляриемия отмечается у большинства зараженных. У мужчин нередко поражается мошонка, в первую очередь из-за наличия половозрелых гельминтов в лимфатических сосудах семенного канатика. Может развиться гидроцеле, на поздних стадиях болезни переходящее в слоновость мошонки. Острый лимфангиит и лимфаденит с высокой лихорадкой часто сопровождаются потрясающим ознобом и преходящими местными отеками. Приступы могут повторяться через короткие промежутки времени и обычно самостоятельно прекращаются через 7-10 сут. Примечательно, что воспалительный процесс распространяется ретроградно - по приносящему лимфатическому сосуду от пораженного паразитом лимфоузла к периферии. Регионарные лимфоузлы обычно увеличены, а лимфатические сосуды уплотнены и воспалены. Иногда присоединяется тромбофлебит.
При бругиозе над воспаленным лимфатическим сосудом может сформироваться абсцесс, который в дальнейшем вскрывается.
Лимфоузлы и сосуды рук и ног страдают как при вухерериозе, так и при бругиозе; половых органов - почти исключительно при вухерериозе, что проявляется фуникулитом, эпидидимитом, болью и болезненностью мошонки при пальпации. Если поражение лимфатических сосудов приводит к блокаде лимфооттока, развивается слоновость. Сначала появляется отек, оставляющий ямку при надавливании, затем - плотный отек. По мере утолщения подкожной клетчатки возникают гиперкератоз, трещины и бородавчатые разрастания. Из-за недостаточного кровоснабжения нередко присоединяется бактериальная инфекция. При вухерериозе бывает лимфатический отек мошонки.
При блокаде лимфооттока на уровне поясничных лимфоузлов повышается давление в лимфатических сосудах почек, что чревато их разрывом и возникновением хилурии. Хилурия обычно носит перемежающийся характер и наиболее выражена по утрам.
У туристов и лиц, недавно поселившихся в эндемических очагах, клинические проявления филяриатозов имеют ряд особенностей. После достаточного количества укусов зараженных комаров (обычно через 3-6 мес) у них развивается острый лимфангиит, лимфаденит или острое воспаление тканей мошонки, иногда с крапивницей и местным отеком Квинке. Воспаление локтевых, подмышечных, поверхностных и глубоких паховых лимфоузлов часто осложняется ретроградным распространением процесса по лимфатическим сосудам. Приступы длятся недолго и, в отличие от филяриатозов у коренного населения, редко сопровождаются лихорадкой. При длительном пребывании в эндемическом очаге приступы болезни, если ее не лечить, становятся все более тяжелыми и приводят к необратимой блокаде лимфооттока.
Диагностика Филяриатоза лимфатического:
Окончательный диагноз ставят только при обнаружении паразитов, что бывает нелегко. Взрослые паразиты, обитающие в лимфатических сосудах и узлах, практически недосягаемы. Микрофилярий можно обнаружить в крови, жидкости, скапливающейся между оболочками яичка при гидроцеле, иногда - в других биологических жидкостях. Полученный материал исследуют под микроскопом - сразу или после обогащения. Методы обогащения (фильтрование через поликарбонатный фильтр с диаметром пор 3 мкм; центрифугирование после смешивания с 2% формалином, известное как метод Кнотта) позволяют увеличить концентрацию паразитов и повысить чувствительность исследования. Время взятия крови принципиально важно и зависит от обитающей в данной местности разновидности паразита. У многих больных микрофиляриемии нет, что затрудняет диагностику.
В ряде случаев диагноз приходится ставить на основании клинической картины. Во время приступов дифференциальный диагноз должен включать тромбофлебит, инфекцию и травму.
Пробы на антигены Wuchereria bancrofti дают возможность диагностировать вухерериоз независимо от наличия микрофилярий в крови.
Разработаны методы выявления ДНК Wuchereria bancrofti и Brugia malayi при помощи ПЦР.
Ценные данные можно получить с помощью лимфосцинтиграфии. Для этого внутрикожно или п/к вводят альбумин или декстран, меченные 99Тс (меченый декстран пока не одобрен FDA), и следят за их распределением с помощью гамма-камеры.
Мужчинам при подозрении на лимфатический филяриатоз проводят УЗИ мошонки, которое позволяет выявить дилатацию лимфатических сосудов и узелки, образующиеся вокруг мертвых гельминтов. Использование ультразвуковых волн высокой частоты (7,5-10 МГц) и допплеровского исследования дает возможность разглядеть подвижных гельминтов в лимфатических сосудах мошонки.
Лечение Филяриатоза лимфатического:
В настоящее время используют диэтилкарбамазин (6 мг/кг/сут внутрь в течение 2-3 нед, принимают в один или несколько приемов). Препарат устраняет микрофиляриемию, действие его на взрослых паразитов менее выражено. Если часть половозрелых гельминтов выживает, что обычно и происходит, через несколько месяцев после лечения микрофиляриемия и клинические проявления возникают вновь. Сообщалось, что излечения можно добиться путем постоянного приема низких доз диэтилкарбамазина и проведением нескольких курсов терапии.
Проходил испытания, но не был одобрен FDA ивермектин (препарат, применяемый при онхоцеркозе). Однократный прием ивермектина по действию на микрофилярий оказался сопоставим с курсом лечения диэтилкарбамазином.
Побочные эффекты диэтилкарбамазина включают лихорадку, озноб, артралгию, головную боль, тошноту и рвоту. Тяжесть побочных эффектов напрямую зависит от степени микрофиляриемии, поэтому не исключено, что они представляют собой ответную реакцию организма на антигены, высвобождающиеся при гибели паразитов. Во избежание побочных эффектов препарат начинают принимать с низкой дозы, поднимая ее до обычной в течение нескольких дней. Другой способ - предварительное назначение глюкокортикоидов.
Бороться с обструкцией лимфатических сосудов трудно, но иногда удается достичь успеха. Больному приносят облегчение эластичные чулки, возвышенное положение пораженной конечности и тщательный уход за кожей ног. При тяжелом поражении конечности иногда требуется хирургическая декомпрессия с наложением лимфовенозного анастомоза. При гидроцеле прибегают к аспирации жидкости или к хирургическому вмешательству.
Хилурия не поддается ни хирургическому лечению, ни склеротерапии (введению склерозирующих средств в пораженные лимфатические сосуды).
Профилактика Филяриатоза лимфатического:
Коренное население эндемических очагов обычно не в состоянии защитить себя от комаров, но приезжие должны пользоваться репеллентами и накомарниками.
Диэтилкарбамазин вызывает гибель развивающихся личинок филярий, поэтому его можно использовать в качестве профилактического средства. Оптимальная схема медикаментозной профилактики не разработана. Широкое использование диэтилкарбамазина может снизить частоту микрофиляриемии среди населения и таким образом приостановить передачу инфекции.
К каким докторам следует обращаться если у Вас Филяриатоз лимфатический:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Филяриатоза лимфатического, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Актиномикоз (синонимы: лучистогрибковая болезнь; Aktinomykose - нем.; actinomycose - франц.) - хроническая болезнь, вызываемая различными видами актиномицетов. Характеризуется поражением различных органов и тканей с образованием плотных инфильтратов, которые затем нагнаиваются с появлением свищей и своеобразным поражением кожи.
Что провоцирует / Причины Актиномикоза:
Возбудители - различные виды актиномицетов, или лучистых грибов. Основными из них являются следующие: Actinomyces Israeli, Actinomyces bovis, Actinomyces albus, Ac. violaceus. Актиномицеты хорошо растут на питательных средах, образуя колонии неправильной формы, нередко с лучистыми краями. Патогенны для многих видов сельскохозяйственных и лабораторных животных. В патологическом материале встречаются в виде друз, которые представляют собой желтоватые комочки диаметром 1-2 мм. При микроскопии в центре друз обнаруживается скопление нитей мицелия, а по периферии - колбовидные вздутия. При окраске гематоксилиноозином центральная часть друзы окрашивается в синий цвет, а колбы в розовый. Встречаются друзы, у которых кайма из колбообразных клеток отсутствует. Актиномицеты чувствительны к бензилпенициллину (20 ЕД/мл), стрептомицину (20 мкг/мл), тетрациклину (20 мкг/мл), левомицетину (10 мкг/мл) и эритромицину (1,25 мкг/мл).
Эпидемиология. Актиномикоз распространен во всех странах. Им заболевают люди и сельскохозяйственные животные. Однако случаев заражения человека от больных людей или животных не описано.
Возбудители актиномикоза широко распространены в природе (сено, солома, почва и др.). Актиномицеты часто обнаруживают у здоровых людей в ротовой полости, зубном налете, лакунах миндалин, на слизистой оболочке желудочно-кишечного тракта. Имеют значение как экзогенный, так и эндогенный способы заражения.
Патогенез (что происходит?) во время Актиномикоза:
Наиболее частым является эндогенный путь инфекции. Актиномицеты широко распространены в природе, в частности на растениях, могут попадать с растениями в организм и находиться на слизистых оболочках в качестве сапрофита. Переходу актиномицетов из сапрофитического в паразитическое состояние способствуют воспалительные заболевания слизистых оболочек полости рта, респираторного и желудочно-кишечного тракта. На месте внедрения актиномицетов образуется инфекционная гранулема, которая прорастает в окружающие ткани. В грануляциях возникают абсцессы, которые, прорываясь, образуют свищи. Поражение кожи имеет вторичный характер.
В образовании нагноений играет роль и вторичная, преимущественно стафилококковая инфекция. Антигены лучистых грибов приводят к специфической сенсибилизации и аллергической перестройке организма (гиперсенсибилизация замедленного или туберкулинового типа), а также к образованию антител (комплементсвязывающие, агглютинины, преципитины и др.).
Симптомы Актиномикоза:
Длительность инкубационного периода неизвестна. Он может колебаться в широких пределах и доходить до нескольких лет (от времени инфицирования до развития манифестных форм актиномикоза). Основные клинические формы актиномикоза: актиномикоз головы, языка и шеи; торокальный актиномикоз; абдоминальный; актиномикоз мочеполовых органов; актиномикоз кожи; мицетома (мадурская стопа); актиномикоз центральной нервной системы. Актиномикоз относится к первично-хроническим инфекциям с длительным прогрессирующим течением. При разрастании инфильтрата в процесс вовлекается кожа. Вначале определяется очень плотный и почти безболезненный инфильтрат, кожа становится цианотично-багровой, появляется флуктуация, а затем развиваются длительно незаживающие свищи. В гное обнаруживают беловато-желтоватые мелкие комочки (друзы).
Шейно-челюстно-лицевая форма встречается наиболее часто. По выраженности процесса можно выделить глубокую (мышечную) форму, когда процесс локализуется в межмышечной клетчатке, подкожную и кожную формы актиномикоза. При мышечной форме процесс локализуется преимущественно в жевательных мышцах, под покрывающей их фасцией, образуя плотный инфильтрат хрящевой консистенции в области угла нижней челюсти. Лицо становится асимметричным, развивается тризм различной интенсивности. Затем в инфильтрате появляются очаги размягчения, которые самопроизвольно вскрываются, образуя свищи, отделяющие гнойную или кровянисто-гнойную жидкость, иногда с примесью желтых крупинок (друз). Синюшная окраска кожи вокруг свищей длительно сохраняется и является характерным проявлением актиномикоза. На шее образуются своеобразные изменения кожи в виде поперечно расположенных валиков. При кожной форме актиномикоза инфильтраты шаровидные или полушаровидные, локализующиеся в подкожной клетчатке. Тризма и нарушений процессов жевания не наблюдается. Кожная форма встречается редко. Актиномикозный процесс может захватывать щеки, губы, язык, миндалины, трахею, глазницы, гортань. Течение относительно благоприятное (по сравнению с другими формами).
Торакальный актиномикоз (актиномикоз органов грудной полости и грудной стенки) , или актиномикоз легких. Начало постепенное. Появляются слабость, субфебрильная температура, кашель, вначале сухой, затем со слизисто-гнойной мокротой, нередко с примесью крови (мокрота имеет запах земли и вкус меди). Затем развивается картина перибронхита. Инфильтрат распространяется от центра к периферии, захватывает плевру, грудную стенку, кожу. Возникает припухлость с чрезвычайно выраженной жгучей болезненностью при пальпации, кожа становится багрово-синюшной. Развиваются свищи, в гное обнаруживаются друзы актиномицетов. Свищи сообщаются с бронхами. Они располагаются не только на грудной клетке, но могут появиться на пояснице и даже на бедре. Течение тяжелое. Без лечения больные умирают. По частоте торокальный актиномикоз занимает второе место.
Абдоминальный актиномикоз также встречается довольно часто (занимает третье место). Первичные очаги чаще локализуются в илеоцекальной области и в области аппендикса (свыше 60%), затем идут другие отделы толстой кишки и очень редко поражается первично желудок или тонкий кишечник, пищевод.
Брюшная стенка поражается вторично. Первичный инфильтрат чаще всего локализуется в илеоцекальной области, нередко имитирует хирургические заболевания (аппендицит, непроходимость кишечника и др.). Распространяясь, инфильтрат захватывает и другие органы: печень, почки, позвоночник, может достигнуть брюшной стенки. В последнем случае возникают характерные изменения кожи, свищи, сообщающиеся с кишечником, расположенные обычно в паховой области. При актиномикозе прямой кишки инфильтраты обусловливают возникновение специфических парапроктитов, свищи вскрываются в перианальной области. Без этиотропного лечения летальность достигает 50%.
Актиномикоз половых и мочевых органов встречается редко. Как правило, это вторичные поражения при распространении инфильтрата при абдоминальном актиномикозе. Первичные актиномикозные поражения половых органов встречаются очень редко.
Актиномикоз костей и суставов встречается редко. Эта форма возникает или в результате перехода актиномикозного инфильтрата с соседних органов, или является следствием гематогенного заноса гриба. Описаны остеомиелиты костей голени, таза, позвоночника, а также поражения коленного и других суставов. Нередко процессу предшествует травма. Остеомиелиты протекают с деструкцией костей, образованием секвестров. Обращает на себя внимание, что несмотря на выраженные костные изменения, больные сохраняют способность передвигаться, при поражениях суставов функция серьезно не нарушается. При образовании свищей возникают характерные изменения кожи.
Актиномикоз кожи возникает, как правило, вторично при первичной локализации в других органах. Изменения кожи становятся заметными, когда актиномикозные инфильтраты достигают подкожной клетчатки и особенно характерны при образовании свищей.
Мицетома (мадуроматоз, мадурская стопа) - своеобразный вариант актиномикоза. Эта форма была известна давно, довольно часто встречалась в тропических странах. Заболевание начинается с появления на стопе, преимущественно на подошве, одного или нескольких плотных отграниченных узлов величиной от горошины и более, покрытых сначала неизмененной кожей, в дальнейшем над уплотнениями кожа становится красно-фиолетовой или буроватой. По соседству с первоначальными узлами появляются новые, кожа отекает, стопа увеличивается в объеме, меняет свою форму. Затем узлы размягчаются и вскрываются с образованием глубоко идущих свищей, выделяющих гнойную или серозно-гнойную (иногда кровянистую) жидкость, нередко с дурным запахом. В отделяемом заметны мелкие крупинки обычно желтоватого цвета (друзы). Узлы почти безболезненны. Процесс медленно прогрессирует, вся подошва пронизывается узлами, пальцы ноги поворачиваются кверху. Затем узлы и свищевые ходы появляются и на тыле стопы. Вся стопа превращается в деформированную и пигментированную массу, пронизанную свищами и полостями. Процесс может переходить на мышцы, сухожилия и кости. Иногда наблюдается атрофия мышц голени. Обычно процесс захватывает только одну стопу. Заболевание продолжается очень долго (10-20 лет).
Осложнения. Наслоение вторичной бактериальной инфекции.
Диагностика Актиномикоза:
В далеко зашедших случаях с образованием свищей и характерных изменений кожи диагноз затруднений не представляет. Труднее диагностировать начальные формы актиномикоза.
Некоторое значение для диагностики имеет внутрикожная проба с актинолизатом. Однако во внимание следует принимать лишь положительные и резко положительные пробы, так как слабоположительные внутрикожные пробы часто бывают у больных с заболеваниями зубов (например, при альвеолярной пиорее). Отрицательные результаты пробы не всегда позволяют исключить актиномикоз, так как у больных с тяжелыми формами они могут быть отрицательными вследствие резкого угнетения клеточного иммунитета; они всегда отрицательны у ВИЧ-инфицированных. Выделение культуры актиномицетов из мокроты, слизистой оболочки зева, носа не имеет диагностического значения, так как актиномицеты нередко обнаруживаются и у здоровых лиц. Диагностическое значение имеет РСК с актинолизатом, которая бывает положительной у 80% больных. Наибольшее диагностическое значение имеет выделение (обнаружение) актиномицетов в гное из свищей, в биоптатах пораженных тканей, в друзах, в последних иногда микроскопически обнаруживаются лишь нити мицелия. В этих случаях можно попытаться выделить культуру актиномицетов путем посева материала на среду Сабура.
Актиномикоз легких необходимо дифференцировать от новообразований легких, абсцессов, других глубоких микозов (аспергиллеза, нокардиоза, гистоплазмоза), а также от туберкулеза легких. Абдоминальный актиномикоз приходится дифференцировать от различных хирургических заболеваний (аппендицита, перитонита и пр.). Поражение костей и суставов - от гнойных заболеваний.
Диагноз человеческого актиномикоза в основном основан на выделении и идентификации причинных агентов, потому что клинические симптомы часто вводят в заблуждение и гистопатология и серология низкоспецифична и низкочувствительна. Присутствие друз, которые иногда придают гною внешний вид манной каши, должно инициировать поиск актиномицетов. Однако учитывая, что только 25% образцов актиномикотического гноя содержит эти гранулы, их отсутствие не исключает диагноз актиномикоза.
Забор и транспортировка патогенного материала.
Подходящий для бактериологического анализа актиномикоза патматериал - гной, выделения из свищей, бронхиальный секрет, грануляция и биоптаты. Во время забора следует принять предосторожности против загрязнения врожденной, относящейся к слизистой оболочке, микрофлорой. Во всех случаях, когда это возможно, гной или ткань должны быть получены чрескожной пункцией. Для диагностики торакального актиномикоза, бронхиальный секрет должен быть получен транстрахеально.
Исследование мокроты является недостоверным, поскольку она обычно содержит актиномицеты полости рта, включая патогенные разновидности. Трансторакальная чрескожная пункционная биопсия или чрескожная пункция подозрительных абдоминальных абсцессов - часто единственные средства получения удовлетворительных образцов патматериала для диагностики. Транспортировка образцов в бактериологическую лабораторию должна быть достаточно быстрой. Если длительная транспортировка неизбежна , нужно использовать специальные транспортные среды типа среды Стюарта, хотя ферментирующие актиномицеты менее восприимчивы к окислительному повреждению, чем строгие анаэробы.
Микроскопическое исследование
Когда присутствуют друзы, это позволяет быстро и сравнительно надежно поставить предварительный диагноз после осмотра при малом увеличении (д 100) актиномикотической гранулы, помещенной под покровное стекло и с внесенным в каплю 1% р-ром метиленового синего. Актиномикотические друзы проявляются как частички, подобные цветной капусте с неокрашенным центром и синей периферией, в которых лейкоциты и короткие нити, иногда с "дубинками", исходят от центра гранулы. Окрашенные по Граму мазки, полученные сдавлением гранул между двумя стеклами, показывают нитевидные, ветвящиеся, грам-положительные структуры, которые представляют патогенные актиномицеты, а также разнообразие других грам-отрицательных и грам-положительных бактерий, которые указывают на присутствие сопутствующих микроорганизмов. Наличие этих бактерий необходимо, чтобы отличить актиномикотические друзы от гранул, сформированных различными аэробными актиномицетами (Nocardia, Actinomadura, Streptomyces), которые никогда не содержат сопутствующую микрофлору. Прямая и непрямая иммунофлюоресценция для обнаружения специфических антител также может быть использована для определения разновидностей актиномицетов, находящихся в грануле, без выделения культуры.
Культуральная диагностика
Чтобы получить надежные результаты, целесообразно использовать прозрачные среды, чтобы чашки могли быть тщательно просмотрены с целью обнаружения характерных нитевидных колоний, и выращивать культуру, по крайней мере, 14 дней. Культуры могут быть исследованы каждые 2-3 дня без изменения анаэробных условий, еслис целью получения низкого кислородного потенциала используется метод Fortner (1928). Если используются анаэробные фляги или чашки, целесообразно сделать посев на две или три среды одновременно, чтобы исследовать их для определения роста актиномицетов после 3, 7 и 14 дней. Так как удаление чашек из анаэробной среды обычно останавливает дальнейший рост микроорганизмов, которым нужна длительная инкубация без изменений анаэробных условий.
Предварительные результаты культурального исследования получают через 2-3 дня, когда под микроскопом можно увидеть характерные паукообразные микроколонии A. israelii, A. gerencseriae или P. propionicum. Подтверждение предварительных микроскопических или ранних культуральных диагнозов однозначной идентификацией патогенной разновидности актиномицетов может занять 14 дней и более. Это необходимо, чтобы надежно выявить различия между ферментирующими актиномицетами и морфологически схожими контаминантами, полученные со слизистых оболочек больного, а также схожими аэробными актиномицетами родов Nocardia, Actinomadura и Streptomyces. Детальный бактериологический анализ сопутствующей микрофлоры также может быть полезен для выбора соответствующей терапии антибиотиками.
Молекулярные методы, типа генетических исследований или полимеразной цепной реакций (ПЦР), в настоящее время только разрабатываются и в будущем возможно смогут позволить осуществлять более быструю диагностику актиномикоза.
Серологическая диагностика
Актиномикотическая инфекция не обязательно стимулируют гуморальный иммунный ответ, который можно обнаружить имеющимися лабораторными методами. Однако ни один из из использованных методов при большом разнообразии использованных антигенов не обеспечил удовлетворительных результатов из-за проблем с чувствительностью и специфичностью (Holmberg, Nord и Wadstrмm 1975, Holmberg 1981, Persson и Holmberg 1985).
Лечение Актиномикоза:
Лучшие результаты дает сочетание этиотропной терапии (антибиотики) и иммунотерапии (актинолизат). При шейно-челюстно-лицевой форме назначают внутрь феноксиметилпенициллин по 2 г/сут и при длительности курса не менее 6 нед. Можно также назначать тетрациклин в больших дозах (по 0,75 г 4 раза в день в течение 4 нед или по 3 г в сутки лишь в первые 10 дней, а затем по 0,5 г 4 раза в сутки в течение последующих 18 дней). Эритромицин назначают по 0,3 г 4 раза в сутки в течение 6 нед. При абдоминальных формах и при актиномикозе легких назначают большие дозы бензилпенициллина (10 000 000 ЕД/сут и более) внутривенно в течение 1 - 1,5 мес с последующим переходом на фенокси-метилпенициллин в суточной дозе 2-5 г в течение 2-5 мес. При наслоении вторичной инфекции (стафилококки, анаэробная микрофлора) назначают длительные курсы диклоксациллина или антибиотики тетрациклиновой группы, при анаэробной инфекции - метронидазол. Для иммунотерапии актинолизат можно вводить подкожно или внутрикож-но, а также внутримышечно. Под кожу и внутримышечно вводят по 3 мл актинолизата 2 раза в неделю. На курс - 20-30 инъекций, длительность курса 3 мес. При абсцессе, эмпиеме проводят хирургическое лечение (вскрытие и дренирование). При обширных повреждениях легочной ткани иногда прибегают к лобэктомии. Из антибиотиков наиболее эффективными являются тетрациклины, затем идут феноксиметилпенициллин и менее эффективен эритромицин. Резистентных к этим антибиотикам штаммов актиномицетов не встречалось.
Прогноз. Без этиотропного лечения прогноз серьезный. При абдоминальном актиномикозе умирало 50% больных, при торакальном погибали все больные. Относительно легче протекал шейно-челюстно-лицевой актиномикоз. Все это обусловливает необходимость ранней диагностики и начала терапии до развития тяжелых анатомических повреждений. Учитывая возможность рецидивов, реконвалесценты должны находиться под длительным наблюдением (6-12 мес).
Профилактика Актиномикоза:
Гигиена полости рта, своевременное лечение зубов, воспалительных изменений миндалин и слизистой оболочки полости рта. Специфическая профилактика не разработана. Мероприятия в очаге не проводят.
К каким докторам следует обращаться если у Вас Актиномикоз :
Обязательные доктора:
- Дерматолог – для исключения патологии кожи.
- Стоматолог – для исключения патологии слизистой полости рта.
- Отоларинголог – для исключения патологии миндалин.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Актиномикоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

