Что такое мышиный туберкулез
Обновлено: 19.04.2024
а) Терминология:
1. Аббревиатуры:
• Нетуберкулезные микобактерии (НТМ)
• Нетуберкулезная микобактериальная инфекция (НТМБ)
• Mycobacterium avium complex (MAC)
2. Синонимы:
• Микобактерии, отличные от туберкулеза (MOOT)
• Синдром Леди Уиндермир:
о Изначально описан для нодулярной бронхоэктатической НТМБ
3. Определение:
• Поражение легких, обусловленное НТМ:
о Наименования: экзогенные микобактерии, атипичные микобактерии, MOOT
о Не передаются от человека человеку, изоляция больных не требуется
о Источник инфекции: водопроводная вода и зараженная земля
о Вялотекущее и медленно прогрессирующее заболевание
б) Визуализация:
2. Рентгенография легких при нетуберкулезной микобактериальной инфекции:
• Фиброзно-кавернозная форма:
о Тонкостенная каверна(ы) в верхних долях
о Утолщение апикальной плевры
• Бронхоэктатическая форма:
о Неоднородные затемнения и ретикулярные изменения в средней доле правого легкого/язычковых сегментах левого легкого
о Уменьшение объема/бронхоэктазы средней доли правого легкого/язычковых сегментов левого легкого
• Солитарный очаг/объемное образование (может имитировать рак легкого)
• При иммунодефиците:
о Консолидация, узлы, объемные образования
о Лимфаденопатия средостения/корней легких
4. Сцинтиграфия легких при нетуберкулезной микобактериальной инфекции:
• ПЭТ/КТ:
о Очаги НТМБ обычно накапливают контраст
о Солитарный очаг/объемное образование может имитировать рак легкого морфологически и по накоплению ФДГ
(Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 37 лет со смешанной бронхоэктатической и кавернозной формой нетуберкулезной микобактериальной инфекции определяются распространенные неоднородные и очаговые затемнения в проекции верхних долей обоих легких.
(Справа) На аксиальной КТ с КУ (слева) и аксиальной MIP (справа) у этого же пациента визуализируется полость в нижней доле правого легкого на фоне распространенного правостороннего целлюлярного бронхиолита с наличием центрилобулярных очагов. Бронхоэктатическая и кавернозная форма нетуберкулезной микобактериальной инфекции могут сочетаться. (Слева) На фотографии резецированного легкого у пациента с нетуберкулезной микобактериальной инфекцией в периферических отделах визуализируется полость неправильной формы со стенками светло-коричневого цвета.
(Справа) На микрофотографии с малым увеличением (окраска гематоксилин-эозином) образца тканей, полученного у пациента с нетуберкулезной микобактериальной инфекцией, визуализируются множественные гранулемы с признаками некроза и кавитации, приле жащие к крупному бронху, на фоне гранулематозной бронхопневмонии. (Слева) На рентгенограмме органов грудной клетки в прямой проекции у мужчины 53 лет с эмфиземой и кавитирующей нетуберкулезной микобактериальной инфекцией определяются неоднородные мультифокальные затемнения в правом легком наряду с участком кавитации в верхушечных отделах справа.
(Справа) На аксиальной КТ с КУ у этого же пациента определяются признаки центрилобулярной эмфиземы в верхних долях обоих легких наряду с полостью с толстыми стенками в верхней доле справа. Кавитация обычно возникает на фоне предшествующего поражения легких, эмфиземы, интерстициального заболевания, муковисцидоза и т.д.
в) Дифференциальная диагностика легких нетуберкулезной микобактериальной инфекции:
2. Диффузный аспирационный бронхиолит:
• Может быть неотличим от бронхоэктатической формы НТМБ
• Факторы риска аспирации: ахалазия, обструкция пищевода, бандажирование желудка, гастроэзофагеальный рефлюкс, неврологические нарушения (деменция), и т.д.
4. Рак легкого:
• Может быть морфологически неотличим от НТМБ, проявляясь на КТ и/или ПЭТ/КТ как солитарный очаг или объемное образование
д) Клинические особенности:
2. Демография:
• Эпидемиология:
о Заболеваемость в мире медленно нарастает:
- > по сравнению с ТБ в США и Канаде
- В США с 1994 года по 2006 год наблюдается повышение заболеваемости:
Женщины: 4,5-4,7/100 тысяч человек, мужчины: 3,5-4,9/100 тысяч человек
- В Канаде заболеваемость растет с 1995 по 2003 год; общая заболеваемость: 3,2-4,6/100 тысяч человек
4. Течение и прогноз:
• Прогрессирование на рентгенограммах и КТ у 50% пациентов с легочными инфекциями (MAC) при лечении или без такового
• У пациентов с участками консолидации или кавитацей при первичной КТ заболевание вероятнее прогрессирует и требует лечения
• Антибиотикотерапия применяется при увеличении объема поражения на контрольной КТ
• Прогноз:
о Вариабельный ответ на антибиотикотерапию
о MAC: заболевание, вызванное М. intracellulare, у пациентов с низкой массой тела протекает тяжелее, чаще возникает фиброзно-кавернозная форма, чаще появляются респираторные симптомы, выше уровень положительных анализов мазка мокроты, больше объем поражения на КТ, прогноз хуже по сравнению с М. avium
5. Лечение нетуберкулезной микобактериальной инфекции легких:
• MAC:
о Фиброзно-кавернозная форма: кларитромицин или азитромицин, этамбутол, рифампин, и/или стрептомицин или амикацин
о Бронхоэктатическая форма: кларитромицин или азитроми-цин в сочетании с этамбутолом и рифампином
• Mycobacterium abscessus: плохо поддаются лечению
е) Диагностическая памятка. Следует учесть:
• НТМБ у пожилой женщины с бронхоэктазами в средней доле правого легкого и язычковых сегментах левого легкого и целлюлярным бронхиолитом на диагностических изображениях
ж) Список использованной литературы:
1. Henkle Е et al: Nontuberculous mycobacteria infections in immunosuppressed hosts. Clin Chest Med. 36(1):91-9, 2015
2. Lee G et al: Serial CT findings of nodular bronchiectatic Mycobacterium avium complex pulmonary disease with antibiotic treatment. AJR Am J Roentgenol. 201 (4):764-72, 2013
3. Griffith DE et al: An official ATS/IDSA statement: diagnosis, treatment, and prevention of nontuberculous mycobacterial diseases. Am J Respir Crit Care Med. 2007 Feb 15; 175(4):367-416. Review. Erratum in: Am J Respir Crit Care Med. 175(7):744-5, 2007
4. Martinez S et al: The many faces of pulmonary nontuberculous mycobacterial infection. AJR Am J Roentgenol. 189(1 ):177-86, 2007
Туберкулез кожи – тяжелое инфекционное заболевание, имеющее длительное течение с частыми рецидивами, обусловленное заселением кожи и подкожной клетчатки микобактериями туберкулеза. Симптомы этого состояния крайне разнообразны, по этой причине некоторые исследователи считают, что микобактерии являются причиной целой группы дерматологических патологий. Диагностика включает в себя дерматологический осмотр, определение наличия антител к возбудителю туберкулеза в крови, исследование отделяемого кожных поражений. Лечение проводится традиционными противотуберкулезными препаратами, а также поддерживающими и иммуностимулирующими средствами.
МКБ-10
Общие сведения
Туберкулез кожи – крайне разноплановая по своим проявлениям, течению и прогнозу патология, вызванная микобактериями, которые проникают в кожу из внешней среды или уже существующих очагов в других органах. Различные формы туберкулеза (легких, костей, кожи) знакомы человеку с древнейших времен. Однако о причинах этого заболевания было известно мало, пока в 1882 году Роберт Кох не открыл микобактерии туберкулеза, а потом и выделил из них белок туберкулин, использующийся для диагностики этой патологии и поныне. Вскоре после работ Р. Коха начался взрывоподобный прогресс в вопросах изучения туберкулеза, его диагностики и лечения.
Туберкулез кожи в меньшей степени, чем легочная форма заболевания, является социальной проблемой современности. Хотя в ряде стран отмечается медленный рост распространенности этой патологии. Основная проблема заключается еще и в том, что далеко не каждый врач-дерматолог может своевременно и правильно диагностировать туберкулез кожи. Этому способствует медленное развитие проявлений и их значительная вариабельность – большинству больных диагноз ставится не ранее, чем через 4-5 лет после начала заболевания. Поздняя диагностика накладывает свой отпечаток и на лечение, которое становится длительным, сложным и имеет спорные и изменчивые результаты.

Причины
Причиной любого туберкулезного поражения являются микобактерии - Mycobacterium tuberculosis, имеющие несколько подвидов. Вызывать туберкулез кожи при этом способны человеческая, бычья и (по некоторым данным) птичья разновидности возбудителя. Заболевание встречается реже относительно других форм туберкулезного поражения, так как кожа здорового человека представляет собой неблагоприятную для развития микобактерий среду. Точно неизвестно, почему именно возбудитель оказывается способным колонизировать кожу и подкожную клетчатку – предполагается влияние эндокринных, иммунологических и других нарушений. Подмечено, что снижение или отсутствие инсоляции (воздействия на кожу ультрафиолетовых лучей солнечного света) резко повышает риск развития туберкулеза кожи.
Попадать в ткани кожи микобактерии могут многими путями, все они делятся на эндогенный и экзогенный способы заражения. Для развития туберкулеза кожи эндогенного характера необходимо наличие инфекционного процесса в других органах – легких, костях, кишечнике. В этом случае возбудитель может гемато- или лимфогенным путем проникать в кожу и вызывать заболевание. При экзогенном способе заражения микобактерии попадают на кожу из внешней среды – такой путь считается намного более редким. В основном, от экзогенного туберкулеза кожи страдают мясники, ветеринары, иногда – врачи-фтизиатры.
Патогенез
После попадания микобактерий в ткани кожи начинается их размножение с развитием характерного гранулематозного воспаления. Глубина расположения очагов, их размер, количество, локализация при туберкулезе кожи очень сильно варьируют при различных формах заболевания. В некоторых случаях основную роль в патогенезе заболевания играет аллергический компонент, в таком случае говорят о наличии гиперергического туберкулеза кожи. Как правило, подобная форма отличается обилием неспецифических проявлений, характерных для аллергических и аутоиммунных васкулитов. Аллергический компонент в большей или меньшей степени выражен почти в трети всех случаев туберкулеза кожи.
Симптомы туберкулеза кожи
Существует множество клинических форм туберкулеза кожи, которые очень сильно различаются между собой. Это дает повод некоторым специалистам утверждать, что микобактерии вызывают не одну патологию разных типов, а несколько различных заболеваний. Такое множество форм дополнительно затрудняет диагностику данного состояния.
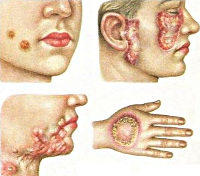
Первичный туберкулез кожи (туберкулезный шанкр) – наиболее часто встречается у детей, имеет экзогенную природу заражения. Характеризуется развитием на коже папулы красновато-коричневого цвета примерно через 3-5 недель после попадания возбудителя в ткани. Со временем папула изъязвляется, однако остается такой же безболезненной. После формирования поверхностной язвы возникает регионарный лимфаденит, сохраняющийся примерно на протяжении месяца. Затем наступает этап разрешения и заживления, однако возможны и осложнения в виде диссеминированного туберкулеза кожи или вторичной инфекции.
Острый милиарный туберкулез кожи – такая форма имеет эндогенную природу и возникает преимущественно у больных с тяжелыми формами диссеминированного туберкулеза, при которых возбудитель распространяется по организму гематогенным путем. Симптомы такого поражения – развитие на туловище и конечностях симметричных высыпаний в виде мелких красновато-бурых узелков, везикул, папул.
Туберкулезная волчанка – самая распространенная форма туберкулеза кожи. Этот тип поражения характеризуется развитием нескольких бугорков (люпом) диаметром 2-3 миллиметра, они располагаются в дерме и покрыты (при отсутствии изъязвлений) эпидермисом. Излюбленная локализация образований – лицо, кожа ушных раковин, шеи, но иногда может поражаться и туловище, а также слизистые оболочки рта и носа. Люпомы безболезненны, имеют мягкую консистенцию, при надавливании предметным стеклом приобретают желтую окраску. Со временем они могут разрешаться, оставляя после себя рубцовую ткань или же стать причиной длительно незаживающих язв. Такой тип туберкулеза кожи имеет длительное рецидивирующее течение с обострениями в холодное время года, в некоторых случаях люпомы могут срастаться между собой, формируя плоские поражения.
Колликвативный туберкулез кожи (скрофулодерма) – эта форма относится к эндогенным типам заболевания и в основном поражает детей, имеющих туберкулезное поражение лимфатических узлов. Кожа в проекции пораженных узлов (в основном это шея, нижняя челюсть, подмышки) приобретает сначала синюшный оттенок, затем на ее поверхности формируется несколько язв с обилием некротизированной ткани. Как правило, язвы безболезненны, но после своего заживления они оставляют выраженные шрамы.
Бородавчатый туберкулез кожи – является экзогенной формой патологии, в основном им страдают мясники, патологоанатомы, ветеринары и другие лица, которые имеют контакт с зараженным материалом. Практически всегда поражается кожа рук, кистей и пальцев. Начинается заболевание с формирования мелких высыпаний, окруженных воспалительной каймой. Вскоре после этого они начинают разрастаться и сливаться между собой, формируя один крупный очаг поражения. Заболевание может длиться на протяжении многих месяцев, при разрешении очага образуются заметные рубцы и шрамы.
Милиарно-язвенный туберкулез кожи – это довольно редкая форма патологии, которая возникает у сильно ослабленных больных на фоне туберкулезного поражения легких, почек или кишечника. При этом заражение кожи происходит при попадании на нее биологических жидкостей (мочи, слюны, мокроты), содержащих большое количество микобактерий. По этой причине в основном поражаются участки кожных покровов, окружающих рот, анальное отверстие, половые органы. Сначала развиваются мелкие бугорки красного цвета, которые быстро изъязвляются, сливаются между собой и формируя сплошные очаги поражения.
Папулонекротический туберкулез кожи – форма заболевания, характеризующаяся сильно развитым аллергическим компонентом и васкулитом, в основном поражает подростков. Его проявлениями являются развитие эритемы на разгибательных поверхностях кожи конечностей и ягодицах, после чего, в центре покраснения появляется небольшая язвочка. После ее разрешения остается четкий рубец с ровными краями.
Уплотненный туберкулез кожи (эритема Базена) – так же, как и в предыдущем случае, в патогенезе заболевания значительную роль играют аллергические процессы и гиподермальный васкулит. В основном поражает молодых девушек, развивается на коже голеней. Имеет вид нескольких глубоко расположенных узлов плотной консистенции, диаметром 1-5 сантиметров. Иногда они могут изъязвляться, кроме того, нередко узлы становятся причиной регионарного лимфаденита.
Во фтизиатрии существует также еще множество более редких форм туберкулеза кожи – индуративная, лихеноидная и ряд других. Но подавляющее большинство из них является осложнением туберкулезного поражения внутренних органов.
Диагностика
В современной дерматологии диагностика туберкулеза кожи представляет собой значительную проблему по причине большого количества форм заболевания и, как следствие, разнообразия симптомов. Для выявления данной патологии используют дерматологический осмотр, определение антител к туберкулезу в крови и наличия микобактерий в очагах поражения кожи. При осмотре обращают внимание на внешний вид больного, характер высыпаний, длительность их развития и другие факторы. Однако даже присутствие подозрительных образований на кожных покровах не дает полной уверенности в наличии туберкулеза кожи.
Определение титра антител к бактериям туберкулеза является быстрым и эффективным методом диагностики, однако в ряде случаев и он может давать ошибочные результаты. Например, ложноположительные результаты может дать недавняя вакцинация БЦЖ, а ложноотрицательные часто бывают у ослабленных больных или же лиц, которые имеют экзогенные формы туберкулеза кожи. Намного более надежным методом является определение наличия микобактерий в отделяемом язв или пунктате из папул или бугорков. Сегодня для этого используют метод полимеразной цепной реакции (ПЦР), которая позволяет за считанные часы выявить даже мельчайшие количества ДНК возбудителя в исследуемом материале. Также информативны тесты in vitro на туберкулез.
Лечение туберкулеза кожи
Терапия туберкулеза кожи включает в себя все стандартные мероприятия и препараты, которые используются при иных формах туберкулезного поражения. В первую очередь, это противотуберкулезные препараты (изониазид, рифампицин, ПАСК, канамицин), дозировка которых рассчитывается врачом индивидуально. Для уменьшения побочных эффектов от их применения дополнительно назначают препараты кальция, витамины группы В, витамин Е и другие поддерживающие препараты. Учитывая тот факт, что в развитии туберкулеза кожи немаловажную роль играет снижение активности иммунитета, целесообразно назначение иммуностимулирующих средств.
Для лечения туберкулеза кожи используют также физиотерапевтические мероприятия. Особенно полезно применение ультрафиолетового облучения кожи, которое значительно ускоряет выздоровление больного и снижает вероятность осложнений. Среди других методов физиотерапии при туберкулезе кожи часто применяют электрофорез. Важно в целом усиливать сопротивляемость организма инфекции, что достигается правильным ил лечебным питанием, улучшением условий жизни, избавлением от вредных привычек.
Прогноз и профилактика
При наличии туберкулеза кожи экзогенного происхождения прогноз при правильном лечении, как правило, благоприятный. Рецидивы могут наблюдаться только при нарушении плана лечения или же (в редких случаях) заражении лекарственно-устойчивой формой микобактерии. При эндогенных формах заболевания прогноз во многом зависит от характера поражения внутренних органов, состояния иммунитета, возраста и ряда других показателей.
Профилактика туберкулеза кожи среди лиц, имеющих риск контакта с зараженными материалами, сводится к выполнению правил техники безопасности (использование перчаток, очков, масок). Если имеется туберкулезное поражение легких или других внутренних органов, то лучшей профилактикой поражения кожи будет разумная терапия основного заболевания.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.
Возбудитель псевдотуберкулёза. Yersinia pseudotuberculosis. Эпидемиология псевдотуберкулеза. Морфология псевдотуберкулеза. Культуральные свойства возбудителя псевдотуберкулеза.
Возбудитель псевдотуберкулёза ( Yersinia pseudotuberculosis ) впервые выделили Л. Малласе н А. Виньяль (1883), а позднее детально изучили К. Эберт (1886) и Р. Пфайффер (1886). У человека микроорганизм вызывает острый брыжеечный аденит, или аппендицитоподобный синдром, с патологоанатом и ческими изменениями, сходными с таковыми при туберкулёзе. У диких и домашних животных заболевание протекает с системными поражениями.
Природный резервуар возбудителя псевдотуберкулёза — грызуны, олени, домашние животные и птицы. Псевдотуберкулез у человека наблюдают сравнительно редко.
Эпидемиология псевдотуберкулеза поражений аналогична таковой у прочих кишечных инфекций. Наиболее часто заражение происходит при употреблении продуктов, долго хранящихся в холодильнике.
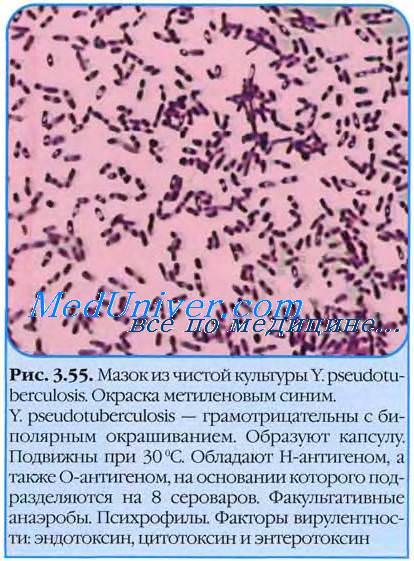
Морфология псевдотуберкулеза. Культуральные свойства возбудителя псевдотуберкулеза.
Возбудитель псевдотуберкулёза ( Yersinia pseudotuberculosis ) — подвижные овоидные палочки, в молодых культурах имеющие выраженную тенденцию к биполярному окрашиванию. Они образуют нечётко выраженное кап-сульное вещество.
На твёрдых питательных средах бактерии псевдотуберкулеза формируют мутные колонии с серовато-желтоватым оттенком в проходящем свете. При культивировании на среде Эндо (48 ч при 37 °С) колонии остаются бесцветными. Часто образуются R-колонии — выпуклые, бугристые, с фестончатой зоной (или без неё), напоминающие колонии Y, pestis. При старении колонии увеличиваются в размере и полностью теряют прозрачность.
На бульоне возбудитель псевдотуберкулёза ( Yersinia pseudotuberculosis ) из R-колоний растут в виде хлопьевидного осадка, оставляя среду прозрачной, а бактерии из S-колоний вызывают её равномерное помутнение. Температурный режим и оптимум рН аналогичны таковым у прочих иерсиний.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Свойства туберкулезной палочки и передача возбудителя. Инфекционность туберкулеза.
В какой мере эти особенности возбудителя отражаются на частоте заражения и заболевания туберкулезом, а также на характере его течения? Отдельные авторы утверждают, что снижение инфицированности и заболеваемости туберкулезом и особенности его течения в последнее время отчасти обусловлены понижением вирулентности и малой патогенностью изониазидоустоичивых и каталазоотрицательных микобактерии, которыми заражаются теперь некоторые взрослые и дети при контакте с больными, лечившимися без достаточного эффекта препаратами ГИНК. Эта гипотеза основывается, с одной стороны, на результатах экспериментальных исследований, установивших слабую патогенность таких штаммов микробов для некоторых видов лабораторных животных, а с другой — па отдельных клинических наблюдениях о якобы меньшей зараженности и заболеваемости лиц, соприкасающихся с больными, в мокроте которых находят тубазидоустойчивые микобактерии туберкулеза (А. Ш. Шерман, 1962).
Однако такая точка зрения не имеет достаточных обоснований. Установлено, например, что микобактерии туберкулеза, даже высокоустойчивые к препаратам ГИНК, характеризующиеся отрицательной каталазной и пероксидазной активностью, а также слабопатогенные и маловирулентные для морских свинок, вызывают генерализованный туберкулез у белых мышей, золотистых хомяков и патогенны для человека.
Gerbeaux и соавт. (1962) обнаружили в спинномозговой жидкости у нескольких детей, больных туберкулезным менингитом, микобактерии, устойчивые к изониазиду и вместе с тем обладавшие различной степенью вирулентности при испытании на морских свинках. У части привитых животных они вызывали генерализованный туберкулез, у других — слабо выраженные специфические изменения; у третьей группы морских свинок не только отсутствовали морфологические признаки процесса, но оставались отрицательными туберкулиновые пробы, а из внутренних органов не удавалось высеять возбудителя.
Аналогичные данные получили Ж. К. Кантарбаева и соавт. (1963) при изучении первично устойчивых к фтивазиду микобактерий, выделенных из мокроты больных фиброзно-кавернозным, инфильтративным и дис-семинированным туберкулезом легких. У 80% привитых этими микробами морских свинок развились ограниченные специфические изменения во внутренних органах, а у остальных образовался генерализованный туберкулез.
Вместе с тем наблюдения показали, что формы туберкулеза легких у больных, выделяющих первично устойчивые микобактерий, не отличаются от таковых у лиц, в мокроте которых были обнаружены лекарственночувствительные микробы (Canetti е. а., 1967).
На материале нашей клиники и диспансера № 13 мы в свою очередь смогли убедиться, что характер и частота различных форм туберкулеза легких среди 54 детей и взрослых, в мокроте которых были обнаружены микобактерий, первично устойчивые к основным туберкулостатическим препаратам, были такими же, как и среди больных, выделявших с мокротой чувствительные штаммы микобактерий.
В то же время хорошо известно, что течение различных форм туберкулеза при наличии лекарственнорезистентных микобактерий нередко оказывается неблагоприятным из-за недостаточной эффективности в этих случаях химиотерапии. Следует, наконец, указать, что некоторые данные о меньшей инфицированности и заболеваемости лиц, состоящих в контакте с больными, выделяющими микобактерий, устойчивые к изониазиду, не подтверждаются большинством авторов и, в частности, наблюдениями Н. Ю. Маргулис, Т. И. Виноградовой и др. (1971), Н. М. Рудого (1969, 1975).
Клиническое значение лекарственной зависимости микробов недостаточно выяснено вследствие ограниченности наблюдений. Кроме того, лекарственная зависимость — нестойкий признак, так как быстро теряется при пересевах таких штаммов. Тем не менее, по некоторым данным, применение препаратов, к которым развилась лекарственная зависимость, неблагоприятно отражается на течении болезни и состоянии организма больного. Таким образом, следует признать, что как лекарственная устойчивость, так и лекарственная зависимость микобактерий отрицательно отражаются на течении туберкулеза.
Известную роль в клинических проявлениях туберкулеза играет заражение микобактериями различного типа. Как известно, патогенными для человека являются главным образом микобактерий млекопитающих, т. е. человеческий, бычий и в меньшей степени птичий типы. Наибольшее этиологическое значение из них имеет первый тип возбудителя. По сводным данным Gervois (1966), на протяжении 1954—1966 гг. в различных странах он был обнаружен в среднем у 96,6% взрослых и детей, больных туберкулезом органов дыхания, и у 85% — при других локализациях процесса. По обобщенным материалам отечественных авторов за 1934— 1968 гг., микобактерий бычьего типа были выделены у 6,4% больных туберкулезом легких и у 14,8% — при кожном и костно-суставном процессах. При всех формах заболевания этот вид возбудителя у детей и подростков встречается чаще, чем у взрослых.
Таким образом, при заражении микобактериями бычьего типа чаще, чем при инфицировании человеческим типом возбудителя, развиваются различные внелегочные формы процесса: волчанка, периферический лимфаденит, костно-суставной и мочеполовой туберкулез, менингит. Тем самым структура клинических форм туберкулеза в какой-то мере зависит от эпидемической ситуации, т. е. от степени распространенности туберкулеза среди рогатого скота и других видов домашних животных и от условий контакта с ними человека.
Вот почему раньше, когда инфицированность домашних животных была высокой, у больных туберкулезом, особенно у детей, в мокроте и другом материале сравнительно часто обнаруживали микобактерии бычьего типа. С тех пор как во многих странах, особенно за последние 15— 20 лет, инфицированный и больной туберкулезом рогатый скот был забит, этот тип возбудителя стали реже находить у больных людей, в особенности у детей и подростков. Об этом свидетельствуют, например, данные, накопленные в ФРГ, где на протяжении 1952—1962 гг. был забит рогатый скот, больной туберкулезом, и осталось лишь 0,3% инфицированных животных. В результате этого мероприятия, указывает Meissner (1974), резко уменьшилась частота обнаружения микобактерии бычьего типа у больных туберкулезом легких, внутригрудных и наружных лимфатических узлов, а у детей, кроме того, — кожи, костей и суставов.
Однако и теперь, даже в тех странах и районах, где проводится энергичная борьба против туберкулеза у рогатого скота, встречаются больные, которые выделяют микобактерии бычьего типа. Такое явление наблюдается чаще среди сельских жителей. Так, в Саксонии этот тип возбудителя был обнаружен в среднем у 5,2% всех бацилловыделителей. Но среди проживавших в сельских местностях его находили у 17,2%, между тем как среди больных в небольших городах — у 1,4%, а в крупных городских центрах — всего у 0,2%. Надо полагать, что выделение больными в этих случаях микобактерии бычьего типа было обусловлено обострением туберкулезного процесса, который возник в свое время в результате заражения от больных животных.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

