Что такое периодическая лихорадка
Обновлено: 19.04.2024
Рецидивирующие лихорадки. Периодическая лихорадка.
Почти все причины лихорадочных состояний могут вести иногда к повторным приступам с короткими или более длительными интервалами. Особенно типичны также рецидивирующие приступы для следующих заболеваний.
а) Опухоли. Хорошо известен тип лихорадки Пель— Эбштейна (Pel — Ebstein) при лимфогранулематозе; при опухолях другого происхождения волнообразное течение лихорадки наблюдается реже.
б) Из бактериальных инфекций рецидивирующая лихорадка встречается особенно часто при мочеполовых инфекциях; поэтому врач при наличии соответствующего типа лихорадки всегда должен прежде всего думать об этом диагнозе. Далее, такие же приступы иногда с интервалами в течение ряда месяцев и лет склонны давать бронхоэкт а з ы. На третьем-месте по частоте этого типа лихорадки стоят бактериальные тромбофлебиты. При каждом дифференциальном диагнозе таких состояний надо учитывать, что туберкулез — это волнообразно протекающая болезнь. Редидивирующие лихорадочные приступы, часто длительностью всего в несколько часов, но с настоящими ознобами, наблюдаются также при закупорке камнем желчного протока. Если повышение температуры сопровождается кратковременной желтухой или болями в верхней части живота справа, то диагноз прост. Если же симптомы, указывающие на эту локализацию, отсутствуют, что бывает отнюдь не редко, то найти причину повышения температуры очень трудно.
Интермиттирующая печеночная лихорадка Шарко (Charcot, 1877), которая была известна также Ослеру, является результатом вентильной закупорки камнем желчного протока, с застоем желчи выше места закупорки и холангитом (Howard с сотрудниками).
в) Из вирусных заболеваний некоторые лица особенно подвержены заболеванию гриппом, который они переносят с регулярными промежутками, в форме, одинаковой каждый раз как по характеру, так и по длительности течения. Вероятно, все люди неоднократно переносят грипп или родственные инфекции.
г) Из риккетсиозов волынская (5-дневная) лихорадка протекает с короткими интервалами (5 дней); из. протозойных заболеваний всем известны 1—2-дневные повышения температуры с ознобами при малярии, так что в среднеевропейских и субтропических широтах лихорадочные приступы с короткими регулярными интервалами направляют мысль прежде всего на эти две болезни. Надо, однако, всегда исключать септические состояния, так как они могут симулировать картину малярии.
д) Волнообразное, ундулирующее, течение лихорадки наблюдается при бруцеллезе. Хотя этот тип лихорадки даже дал название самой болезни (febris undulans), он почти всегда, по крайней мере в настоящее время, в результате применяемого лечения отсутствует.
е) Ревматическая лихорадка имеет постоянную тенденцию к рецидивам, часто после многолетних промежутков. При синдроме Фелти лихорадочные приступы повторяются более или менее регулярно, приблизительно каждые 3 недели.
з) При рецидивирующих лихорадках надо не упускать из вида подагру, которая иногда дает приступообразное повышение температуры.
При рецидивирующих лихорадках надо исключить в качестве причины лихорадки агаммаглобулинемию, при которой изтза отсутствия гамма-глобулинов или при недостаточном их количестве не образуется достаточно защитных веществ, что повышает склонность организма к бактериальным инфекциям.
Здесь можно различать две группы: 1) отсутствие или недостаточное образование гамма-глобулинов, т. е. агаммаглобулинемию (врожденная как у детей, так и реже у взрослых), и 2) повышенное расходование их (нефротический синдром). Электрофорез сыворотки крови позволил в настоящее время выяснить эти состояния (Gitlin). Однако Barandun показал, что в отношении защиты от инфекций решающим является не только отсутствие или недостаток глобулинов, но и недостаточное образование антител, что имеет место также при гипо-, нормо- и даже при гиперглобулинемических состояниях.
Поэтому он предложил более широкий термин: синдром дефицита антител. Этот синдром характеризуется значительным уменьшением количества гамма-глобулинов, некоторым снижением альфа- и бета-глобулинов, а также дефицитом гуморальных антител. Синдром встречается, помимо врожденных форм, прежде всего при парапротеинемиях и в качестве сопутствующего явления при лимфаденозах и нефрозах (Barandun). Диагноз решается результатами иммуноэлектрофореза, доступного специальным лабораториям (Hitzig с сотрудниками).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Периодическая болезнь - средиземноморская семейная лихорадка. Диагностика и лечение
Периодическая болезнь, или средиземноморская семейная лихорадка, — наследственное заболевание. Для нее характерны кратковременные острые и самопроизвольно исчезающие подъемы температуры тела, периоды полисерозита, возобновляющегося с нерегулярными интервалами, а также амилоидоз, который в отсутствие лечения приводит к тяжелой почечной недостаточности. Тип наследования — аутосомно-рецессивный. Болезнь встречается главным образом у выходцев из Средиземноморья — евреев-сефардов, турок, apмян и арабов, среди которых частота носительство патологического гена достигает 20 %.
Среди греков, испанцев и итальянцев она несколько ниже. У евреев-ашкенази, немцев и англосаксов периодическая болезнь наблюдается редко, а среди других этнических групп встречается лишь спорадически. В 63-68 % случаев первые клинические проявления возникают до 5-летнего возраста, в 90% случаев — до 20-летнего. Самый ранний возраст начала заболевания — 6 мес. Типичные острые периоды продолжаются 1-4 сут, сопровождаясь лихорадкой и симптомами перитонита (90%), артрит, или артралгии (85%) и плеврита (20%). Перикард и влагалищная оболочка яичка поражаются редко.
К редким проявлениям заболевания относятся также напоминающая рожу эритема кожи, миалгия, спленомегалия, поражение мошонки и ЦНС, геморрагический васкулит и гипотиреоз. У 30-50 % больных в отсутствие лечения развивается АА-амилоидоз почек. Протеинурия за несколько месяцев или лет прогрессирует до нефротического синдрома и почечной недостаточности. Смерть наступает от инфекций, тромбоэмболии или уремии. Амилоидоз наиболее характерен для евреев-сефардов и турок. У армян он развивается реже. Однако среди жителей Армении его частота значительно выше, чем среди армян США. Это указывает на роль факторов окружающей среды в патогенезе амилоидоза.
Почти у 70 % больных средиземноморского происхождения встречаются те или иные из пяти наиболее частых мутаций (M694V, V726A, M694I, M6801 и E148Q). Анализ гаплотипов и мутаций среди носителей дефектов показывает, что, происходя от общего предка, они в течение столетий разделились. Наиболее частая миссенс-мутация — метионин-694-валин (M694V) — встречается в 30-67% случаев и ассоциируется с тяжелым течением заболевания и высокой частотой амилоидоза. На 2-м месте находится мутация валин-726-аланин (7-35%), ассоциирующаяся с более легким течениям болезни и меньшей частотой амилоидоза. Таким образом, фенотипические различия болезни могут определяться разными мутациями. Клонирование идентификация гена периодической болезни сделали возможной ее диагностику даже там, где она встречается редко и мало знакома врачам. Генетическии скрининг (с помощью ПЦР) теперь проводят в ряде лабораторий.
Приступы периодической болезни можно предотвратить приемом колхицина в дозе 0,02—0,03 мг/кг (максимум 2 мг) в сутки. Суточную дозу принимают за 1 или 2 раза. Лечение колхицином снижает не только частоту приступов, но и риск амилоидоза, а также уменьшает степень уже имеющегося амилоидоза. Прием колхицина во время беременности, по-видимому, не опасен ни для матери, ни для плода.
В последнее время обнаружено по крайней мере три других синдрома периодической лихорадки, которые следует отличать от периодической болезни. Гипер-IgD периодический лихорадочный синдром (HIDS) — аутосомно-рецессивное заболевание, встречающееся преимущественно в семьях европейского происхождения (голландцев, французов). В его основе лежат мутации гена мевалонаткиназы, локализованного на хромосоме 12 (участок q24). Приступы лихорадки продолжаются более 14 сут и сопровождаются увеличением шейных лимфатических узлов, болью в животе, сыпью, артралгией/артритом и иногда спленомегалией. В крови возрастает уровень белков острой фазы воспаления и IgD (> 100 ЕД/мл).
Специфические методы лечения неизвестны, хотя иногда помогают глюкокортикоиды. Периодический синдром, ассоциированный с рецептором ФНО (TRAPS), ранее носил другие названия: семейная ирландская лихорадка, семейная периодическая лихорадка и аутосомно-доминантная повторяющаяся лихорадка. Описано лишь несколько случаев этого синдрома в семьях ирландского и шотландского происхождения. В основе лежат мутации гена, расположенного на хромосоме 12 (участок р13) и кодирующего рецептор ФНО 1-го типа. У больных возникают кратковременные (4-6 сут) подъемы температуры, сопровождающиеся болью мышц живота. Могут иметь место сыпь, конъюнктивит и односторонний периорбитальный отек.
Иногда возрастает содержание белков острой фазы воспаления, но наиболее специфичный признак — низкий уровень растворимого рецептора ФНО 1-го типа в сыворотке крови. Для лечения применяют глюкокортикоиды. Показана терапевтическая эффективность этанерцепта (рекомбинантного рецептора ФНО). Недавно описано заболевание, названное синдромом периодической лихорадки с афтозным стоматитом, фарингитом и аденитом (PFAPA). У некоторых больных наблюдалась и артралгия. В большинстве случаев симптомы исчезали уже после однократного приема преднизона (1-2 мг/кг). Обычно этот синдром развивается до 5-летнего возраста и через 4-8 лет самопроизвольно исчезает. Неясно, имеет ли он инфекционную природу или связан с иммуногенетическими нарушениями.
Периодическая лихорадка у детей - особенности
В нашей стране периодические лихорадочные заболевания (периодическая лихорадка, периодическая болезнь и этиохоланолоновая лихорадка) представляют собой редкую, но весьма серьезную причину лихорадки неустановленного происхождения. Симптомы заболевания могут наблюдаться на протяжении многих лет, прежде чем будет поставлен правильный диагноз.
Периодическая болезнь передается по аутосомно-рецессивному типу и развивается преимущественно у армян, евреев и арабов. Заболевание характеризуется острыми атаками лихорадки с воспалением серозных оболочек, таких, как брюшина, плевра или синовиальная оболочка суставов. Приступы, как правило, возникают через различные и непредсказуемые промежутки времени, продолжаются от 1 до 3 дней и прекращаются самостоятельно.
В большинстве случаев приступы начинаются в первые 20 лет жизни. У арабов и евреев при данном заболевании развивается амилоидоз, но у армян его не наблюдают.
Периодическая лихорадка представляет собой отдельное заболевание или группу заболеваний. Описание этого заболевания, сделанное в 1948 г. Reimann, включает абдоминальные и суставные боли, а также нейтропению. В отличие от периодической болезни приступы лихорадки повторяются через регулярные промежутки времени, чаще всего через 7—21 день .
Кроме того, он считает, что данные, подтверждающие диагноз этиохоланолоновой лихорадки у кого-либо из больных, отсутствуют. В материалах Pizzo, Lohr и McClung не приведены случаипериодической лихорадки, периодической болезни или этиохоланолоновой лихорадки. В работе Feigin дается лишь одно описание периодической лихорадки.
Лихорадка у детей при эпилепсии
Лихорадкой неустановленного происхождения эпилепсия проявляется чрезвычайно редко, и эпилепсия представляет собой чрезвычайно редкую причину лихорадки неустановленного происхождения. Лихорадка в этих случаях является, по-видимому, прямым результатом пароксизмальвой дисфункции центра терморегуляции, а не следствием повышенной мышечной активности.

Патогенез средиземноморской семейной лихорадки
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Семейная средиземноморская лихорадка (Familial Mediterranean fever (FMF), периодическая болезнь) - это наследственное заболевание, характеризующееся рецидивирующими эпизодами лихорадки и перитонита, иногда с плевритом, кожными поражениями, артритом и очень редко перикардитом. Может развиться амилоидоз почек, который может вести к почечной недостаточности. Наиболее часто это заболевание встречается у потомков обитателей бассейна Средиземного моря. Диагноз во многом клинический, хотя доступно генетическое обследование. Лечение включает колхицин для профилактики острых атак, равно как и амилоидоза почек у большинства пациентов. Прогноз при лечении благоприятный.
Семейная средиземноморская лихорадка (ССЛ) - это заболевание, встречающееся у людей, происходящих от обитателей бассейна Средиземного моря, преимущественно евреев сефардов, североафриканских арабов, армян, турков, греков и итальянцев. В то же время случаи заболевания отмечаются также и в других группах (например, евреи ашкенази, кубинцы, бельгийцы), что предостерегает от исключения диагноза только на основании происхождения. Примерно у 50 % пациентов отмечается семейный анамнез заболевания, как правило, включая родных братьев и сестер.
Наиболее часто встречаемое из описываемых заболеваний, FMF поражает преимущественно национальности, проживающие в зоне средиземноморского бассейна (евреи-сефарды, турки, армяне, северные африканцы и арабы), хотя можно найти описание случаев периодической болезнью и у евреев-ашкенази, греков, русских, болгар, итальянцев. Частота встречаемости в зависимости от национальности - 1:1000 - 1:100000. У мужчин проявляется чаще, чем у женщин (1,8:1).

[1], [2], [3], [4], [5], [6], [7], [8]
Причины периодической болезни
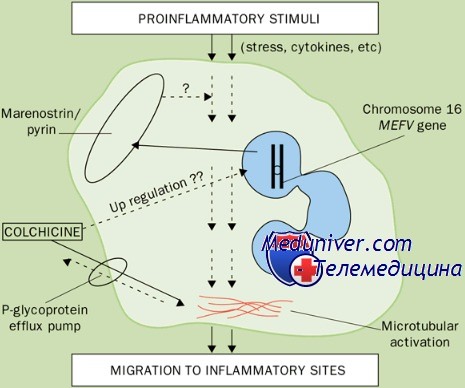
Семейная средиземноморская лихорадка вызывается мутациями гена MEFV, расположенного на коротком плече 16-й хромосомы, и наследуется по аутосомнорецессивному типу. Ген MEFV в норме кодирует белок (называемый пирин или маренострин), который экспрессируется циркулирующими нейтрофилами. Его предполагаемая функция состоит в том, чтобы снижать воспалительный ответ, вероятно, путем ингибирования активации и хемотаксиса нейтрофилов. Мутации гена приводят к синтезу дефектных молекул пирина; предполагают, что незначительные, неизвестные триггеры воспалительного ответа, которые в норме контролируются интактным пирином, не супрессируются, так как пирин дефектный. Клинические последствия включают спонтанные эпизоды преимущественно нейтрофильного воспаления в брюшной полости, а также в других местах.
Патогенез семейной средиземноморской лихорадки
Ген, дефект которого обуславливает данное заболевание, локализован на коротком плече 16 хромосомы (1бр13.3), обозначается как MEFV, экспрессируется преимущественно в гранулоцитах и кодирует протеин, называемый пирин (или маренострин). Ген состоит из 10 экзонов, регулирующих последовательность 781 аминокислотных остатков. Описано 26 мутаций, преимущественно в экзоне 10, а также в экзоне 2. Наиболее распространенная мутация -М694V (замена метиоина на валина> - встречается у 80% обследованных с периодической болезнью, ассоциирована тяжелым течением заболевания и высоким риском развития амилоидоза. Пирин относится к семейству транскрипционных факторов, определяется в цитоплазме миелоидных клеток. На основании различных исследований предполагается, что пирин играет негативную регуляторную роль в развитии воспалительного процесса.
Симптомы периодической болезни
Семейная средиземноморская лихорадка дебютирует, как правило, между 5 и 15 годами, однако может быть и значительно более позднее или раннее начало, даже в грудном возрасте. Атаки рецидивируют нерегулярно и варьируют у одного и того же пациента. Обычно длительность их составляет 24-72 часа, однако некоторые длятся неделю и более. Частота эпизодов варьирует от двух атак в неделю до одной атаки в год (наиболее часто одна атака каждые 2-6 недель). Тяжесть и частота атак имеют склонность к снижению во время беременности и при развитии амилоидоза. Спонтанные ремиссии могут длиться годами.
Основным проявлением является повышение температуры тела до 40 "С, обычно сопровождающееся симптомами перитонита. Боль в животе (как правило, начинающаяся в одном квадранте и распространяющаяся на весь живот) отмечается примерно у 95 % пациентов и может варьировать по тяжести от атаки к атаке. Снижение перистальтики, увеличение живота, напряжение мышц передней брюшной стенки и симптомы раздражения брюшины часто развиваются на пике атаки, и их невозможно отличить от перфорации внутреннего органа при физикальном обследовании.
Другие проявления включают острый плеврит (у 30 %); артрит (у 25 %), обычно с поражением коленного, локтевого и тазобедренного суставов; рожеподобную сыпь на нижней части ног; отек и болезненность мошонки, вызываемые воспалением оболочек яичка. Перикардит развивается очень редко. В то же время плевральные, синовиальные и кожные проявления семейной средиземноморской лихорадки варьируют по частоте среди различных популяций и наименее часто встречаются в США, чем где бы то ни было.
Наиболее серьезным осложнением семейной средиземноморской лихорадки является хроническая почечная недостаточность, вызванная отложением амилоида в почках. Отложения амилоида могут также обнаруживаться в ЖКТ, печени, селезенке, сердце, яичках и щитовидной железе.
Диагностика периодической болезни
Диагностика средиземноморской лихорадки во многом клиническая, однако сейчас доступны методы генной диагностики, которые особенно полезны при обследовании детей с атипичными клиническими проявлениями. Неспецифические признаки включают нейтрофильный лейкоцитоз, ускорение СОЭ, повышение уровня Среактивного белка и фибриногена. Суточная протеинурия выше 0,5 г/сут указывает на развитие амилоидоза почек. Дифференциальный диагноз проводят с острой интермиттирующей порфирией, наследственным ангионевротическим отеком с абдоминальными приступами, рецидивирующим панкреатитом и другими наследственными рецидивирующими лихорадками.

[9], [10], [11], [12], [13], [14], [15], [16]
Какие анализы необходимы?
Лечение периодической болезни
Несмотря на тяжесть симптомов во время острых атак, у большинства пациентов они быстро исчезают, и пациенты чувствуют себя здоровыми до следующего эпизода. Широкое применение колхицина с профилактической целью привело к значительному снижению частоты развития амилоидоза и последующей почечной недостаточности.
Профилактическая доза колхицина составляет 0,6 мг внутрь 2 раза в день (некоторым пациентам необходим 4кратный прием колхицина, а часть пациентов может принимать его однократно). Эта доза обеспечивает полную ремиссию или отчетливое улучшение примерно у 85 % пациентов. Пациентам с редкими атаками, которые развиваются с предшествующим продромальным периодом, колхицин можно назначать лишь при развитии начальных симптомов, при этом доза составляет 0,6 мг внутрь каждый час в течение 4 часов, затем каждые 2 часа в течение 4 часов, затем каждые 12 часов в течение 48 часов. Как правило, назначение колхицина на пике атаки, даже при условии его внутривенного введения, оказывается неэффективным. Для достижения хорошего профилактического эффекта детям нередко требуются взрослые дозировки. Колхицин не повышает риск бесплодия и выкидышей у женщин с периодической средиземноморской лихорадкой, а также не повышает частоту врожденных пороков у плода при приеме матерью во время беременности.
Отсутствие эффекта при назначении колхицина часто связано с несоблюдением рекомендованного режима его приема или дозы, однако также отмечена корреляция между плохим ответом на терапию колхицином и низкой концентрацией колхицина в циркулирующих моноцитах. Еженедельное внутривенное введение колхицина может снизить частоту атак и их тяжесть у пациентов, не отвечающих на обычные схемы профилактической терапии колхицином. Альтернативами колхицину, которые, однако, не были еще исследованы, являются интерферон альфа по 3-10 млн единиц подкожно, празозин 3 мг внутрь 3 раза в день, а также талидомид.
Иногда для облегчения болевого синдрома необходимо назначение опиоидов, однако следует осторожно подходить к их назначению, чтобы не вызвать привыкания.
Диагностические критерии семейной средиземноморской лихорадки (периодической болезни)
Основные диагностические критерии
Дополнительные диагностические критерии
1 Периодически возникающие разлитой перитонит и/или плеврит (2-3 дня), сопровождающиеся выраженный болевым синдромом
2 Лихорадка, сопутствующая боли
4 Терапевтический эффект колхицина
5. Повторяющиеся приступы артрита
6. Эризипелоидная эритема
7. Начало заболевания в ранней детском возрасте или и период полового созревания
3. Национальная принадлежность
9. Отягощенный семейный анамнез
10. Неоправданные неоднократные оперативные вмешательства при абдоминальной или смешанной форме
11. Ремиссия во время беременности и возобновление приступов после родоразрешения

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Представленная классификация позволяет оценить тяжесть состояния больного, но не исключает вариантов состояния конкретного пациента, которые в эту схему не укладываются.
Если у больного при критериях, соответствующих лёгкой степени интоксикации, имеется заторможенность или выраженная артериальная гипотензия, то интоксикацию и состояние больного следует рассматривать как тяжёлое.
Если отдельные критерии интоксикации не соответствуют остальным, следует исключить соответствующую органную патологию, например: интенсивная головная боль с тошнотой и рвотой, расстройства сознания, судороги позволяют думать о нейроинфекции, тахикардия, артериальная гипотензия - о поражении сердца, тошнота, рвота, анорексия - о поражении пищеварительного тракта, высокая лихорадка при лёгкой степени интоксикации требует исключения неинфекционной этиологии болезни. Выраженность лихорадочно-интоксикационного синдрома в значительной степени различается при отдельных инфекционных болезнях. При бруцеллёзе высокая лихорадка часто протекает без существенной интоксикации и больные могут сохранять трудоспособность при температуре тела 39,0 °С и выше. При тяжёлом течении инфекционного мононуклеоза доминирует резкая миастения при слабой выраженности других проявлений интоксикации.
Читайте также:

