Что такое периостит глазницы
Обновлено: 26.04.2024
Идиопатическое воспаление глазницы (псевдотумор, воспаление без причины) - клиника, диагностика, лечение
Заболеваемость тиреоидной орбитопатией возрастает в подростковом возрасте, в настоящей главе мы коротко коснемся этой патологии.
Инфекционный целлюлит глазницы в раннем детском возрасте чаще всего связан с дакриоциститом или травмой. В возрасте старше шести лет и особенно часто во втором десятилетии жизни, полностью сформированные придаточные пазухи становятся наиболее частым источником инфекции при целлюлите глазницы.
Для детей характерны передний и диффузный типы, но также встречаются лакримальный или миозитный типы. Апикальные поражения редки. Неспецифическое склерозирующее воспаление глазницы в детском возрасте встречается очень редко.
Эти синдромы проявляются симптомами острого или подострого воспаления. Хотя процесс считается идиопатическим, выявлено много признаков иммунной реакции в глазнице. При гистологическом исследовании выявляется инфильтрация лимфоцитами, плазматическими клетками, отдельные нейтрофилы и макрофаги. Медиаторы воспаления вызывают отек, вазодилятацию и боль, общего недомогания не отмечается. В отличие от этой клинической картины, ведущим проявлением хронических воспалительных заболеваний и гранулематозов являются симптомы объемного образования при отсутствии проявлений острого воспаления. При синдроме неспецифического воспаления глазницы на КТ наблюдается характерная картина: нечеткость контуров воспалительного фокуса, а также усиление его контрастности.
При МРТ в режимах Т2 с подавлением сигнала жировой ткани и гадолинием выявляются зоны повышенного содержания жидкости, соответствующие фокусам воспаления.
а) Переднее идиопатическое воспаление глазницы: острое и подострое. Это наиболее часто встречающийся у детей тип неспецифического воспаления глазницы. Воспалительный процесс локализуется в центральной части глазницы вблизи глазного яблока. Основными симптомами являются боль, экзофтальм, отек век, конъюнктивальная инъекция и ухудшение зрения, развивающиеся в течение нескольких дней или, иногда, недель. У детей чаще наблюдается сопутствующий передний и задний увеит, который потенциально может привести к ошибочному диагнозу и назначению неадекватного лечения местными стероидами. Может развиваться отек диска зрительного нерва. В общеклиническом анализе крови может отмечаться увеличение скорости оседания эритроцитов, в спинномозговой жидкости часто отмечается плеоцитоз.
Сообщалось также о связанных с синдромом неспецифического воспаления глазницы нарушении функций щитовидной железы и гипотиреозе. При КТ выявляется диффузное воспаление переднего отдела глазницы, центром которого является глазное яблоко, вызывающее утолщение склеры и сосудистой оболочки с серозной отслойкой сетчатки или без таковой. Характерным КТ-признаком является нечеткость зоны входа в глазное яблоко зрительного нерва вследствие воспалительных изменений его оболочек. При ультразвуковом исследовании определяется инфильтрат однородной плотности — признак склеротенонита, с усилением эхогенности субтенонова пространства и расширением в два раза тени зрительного нерва, что формирует Т-образную тень (или Т-симптом).
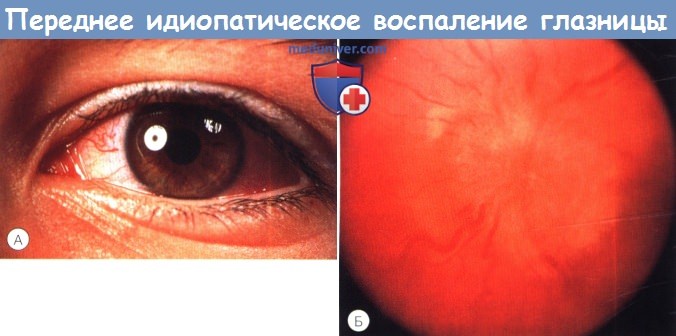
Синдром переднего неспецифического воспаления глазницы у шестилетнего мальчика, вызвавшего жалобы на покраснение (А),
боли при движении глаза и ухудшение зрения в течение трех дней.
При офтальмоскопии (Б) выявляются отек хориоидеи и папиллит.
б) Диффузное идиопатическое воспаление глазницы: острое и подострое. Клинически эта форма заболевания сходна с передним типом, хотя жалобы и клинические признаки выражены сильнее. Движения глаза ограничены в большей степени, вследствие серозной отслойки и/или нейрооптикопатии снижение остроты зрения более выражено. Воспалительные изменения мягких тканей при КТ охватывают весь объем глазницы и имеют вид белой замазки, их плотность пропорциональна тяжести клинической картины, КТ-изменения исчезают после выздоровления. Так же при ультразвуковом исследовании выявляется Т-симптом.
в) Синдромы переднего и диффузного неспецифического воспаления глазницы: дифференциальная диагностика и лечение. Дифференциальный диагноз включает в себя инфекционные процессы, в том числе целлюлит глазницы, склерит, внезапное увеличение объема уже существовавшего новообразования, например разрыв дермоида, кровоизлияние в венозно-лимфатическую мальформацию (лимфангиому) или злокачественную опухоль (у детей это может быть рабдомиосаркома, нейробластома, саркома Ewing, лейкемический инфильтрат). Аналогично, синдром переднего и диффузного неспецифического воспаления так же входит в дифференциальный диагноз увеита и серозной отслойки сетчатки у детей. Биопсия пораженных тканей глазницы должна выполняться во всех случаях, кроме наиболее типичных.
Лечение начинают нестероидными противовоспалительными препаратами, например флурбипрофеном. Системные стероиды могут использоваться в качестве дополнительной терапии или альтернативного метода лечения в дозах для преднизолона 1-1,5 мг/кг в день. Обычно отмечается быстрое исчезновение жалоб, особенно на боли, а также клинических признаков. Эффекты лечения можно отслеживать клинически, по изменениям на КТ и при ультразвуковом исследовании. Могут встречаться резистентные случаи заболевания, с частыми рецидивами и развитием стероидной зависимости. При рецидивах повторно назначаются стероиды в высоких дозах, которые постепенно отменяются сразу же по достижении клинического улучшения, обычно в течение нескольких недель. При отсутствии эффекта терапии необходимо выполнить биопсию и провести обследование на предмет специфической этиологии.
В резистентных к терапии стероидами случаях, подтвержденных биопсией, предлагается применять лучевую терапию в низких дозах. Может потребоваться комбинированное лечение стероидами и иммунодепрессантами.
г) Идиопатический орбитальный миозит: острый и подострый. Это заболевание клинически характеризуется экзофтальмом, болями и ограничением подвижности глазного яблока с диплопией, птозом, отеком век и хемозом конъюнктивы. Часто развивается косоглазие с ограничением дукции в направлении действия пораженной мышцы (мышц). Спазм пораженной мышцы также вызывает ограничение действия ипсилатерального антагониста и положительный результат теста форсированной дукции. Часто наблюдается ретракция глазного яблока и сужение глазной щели, как и при синдроме Duane.
При КТ определяется диффузное увеличение и неровность краев мышц. Часто увеличение мышцы распространяется и на сухожилие, в отличие от тиреоидной орбитопатии, при которой сухожилие обычно остается интактным. Наиболее часто поражается комплекс верхней прямой мышцы-мышцы, поднимающей верхнее веко, или медиальная прямая мышца, но встречаются поражения любых глазодвигательных мышц, в том числе косых. Одновременно может поражаться более одной мышцы, встречаются случаи двустороннего поражения.
Причина орбитального миозита неизвестна, но описаны различные связанные с ним патологические состояния, в том числе инфекции верхних дыхательных путей, болезнь Lyme, болезнь Whipple и другие аутоиммунные заболевания.
Дифференциальный диагноз включает в себя тиреоидную орбитопатию, отличающуюся от идиопатического орбитального миозита часто присутствующей анамнестической или сопутствующей патологии щитовидной железы, отсутствием болей, при тиреоидной орбитопатии первой чаще поражается нижняя прямая мышца (хотя может развиваться поражение любых мышц), и, по данным КТ, сухожилие остается интактным. В некоторых случаях дифференциальная диагностика этих двух состояний может быть очень непростой, нередки диагностические ошибки. Другие дифференциальные диагнозы: ранний целлюлит глазницы, метастазы в глазницу и трихиннеллез.
Рекомендуется лечение нестероидными противовоспалительными препаратами, но быстрый выраженный эффект стероидных препаратов симптоматичен. Мы рекомендуем начальную дозу преднизолона 0,5-1 мг/кг в день, с постепенной отменой препарата в течение 2-4 недель. Задержка диагностики и начала лечения связаны с рецидивами и неполным разрешением симптомов.
д) Идиопатическое воспаление слезной железы: острое и подострое. Типичные проявления этого заболевания-боль, болезненность при пальпации и отек в области наружной части верхнего века. Веко может принимать S-образную форму из-за птоза, более выраженного с латеральной стороны, чем с медиальной. Глазное яблоко часто немного смещается вниз и медиально. При осмотре на щелевой лампе выявляется хемоз верхневисочных отделов конъюнктивы и выступающие устья протоков слезной железы. Увеит отсутствует. При КТ определяется фокус воспаления, локализующийся в слезной железе, часто воспаление диффузно распространяется на латеральную часть глазницы и прилегающую часть глазного яблока. Дифференциальный диагноз включает в себя бактериальный и вирусный дакриоадениты, последний часто развивается на фоне детских инфекций, таких как эпидемический паротит или мононуклеоз.
В этой ситуации ребенок, вероятно, будет плохо себя чувствовать, выявляется генерализованная лимфаденопатия и увеличение слюнных желез, а также лимфоцитоз. Другим редким дифференциальным диагнозом является воспаление, вызванное истечением содержимого дермоидной кисты или новообразованием, в том числе хлоромой (гранулоцитарной саркомой). Поражение слезной железы при саркоиде глазницы склонно к хронизации, проявляется клинической картиной сухого глаза и у детей встречается редко.
Острый или подострый отек слезной железы у детей не требует выполнения биопсии, если он связан с явным вирусным заболеванием, например эпидемическим паротитом, или если имеются другие симптомы мононуклеоза. При атипичных поражениях при отсутствии эффекта лечения должна выполняться биопсия.
Идиопатическое воспаление слезной железы лечится умеренными дозами системных стероидов, постепенно отменяемых после регресса клинических проявлений.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Воспаление костных стенок глазницы. Периостит глазницы
Следует различать воспаление орбитального края и воспаление орбитальной стенки, лежащей позади septum orbitae. В первом случае клинический диагноз не представляет особых затруднений, так как область поражения легко доступна осмотру. При периостите орбитального края на ограниченном участке появляется покраснение, припухлость и болезненность при надавливании. Если не проводится соответствующее лечение, то воспалительный очаг может спонтанно прорваться через кожу, в результате чего образуется долго не заживающий свищ.
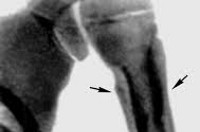
Рентгенологически при этом можно отметить стушеванность контура орбитального края соответственно участку поражения. Этот рентгенологический признак вместе со всей клинической картиной позволяет довольно уверенно ставить диагноз.
Тяжелее протекает периостит орбитальной стенки за septum orbitae. Одним из главных симптомов в таких случаях является экзофталм со смещением глазного яблока в сторону, противоположную месту поражения, и ограничение подвижности глаза. При остром начале процесса наступает диплопия. Воспалительный характер заболевания проявляется сильными болями, отеком век и конъюнктивы глазного яблока.
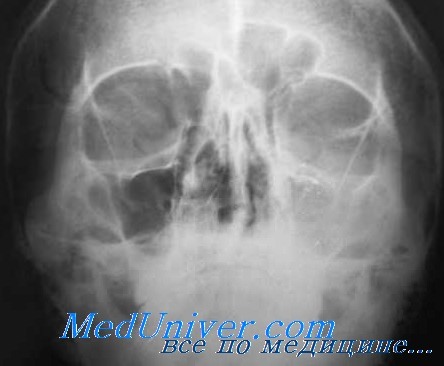
При резко выраженном процессе диагноз не труден, однако при вяло протекающем заболевании провести диференциальный диагноз с опухолью глазницы не всегда легко. О воспалительном процессе говорит чувствительность при надавливании на орбитальную стенку; смещение же глазного яблока в сторону говорит против флегмоны глазницы.
Тяжесть заболевания усугубляется тем, что воспаление орбитальной стенки может распространяться по направлению к каналу зрительного нерва, надкостница которого является одновременно твердой оболочкой зрительного нерва. Таким образом, зрительный нерв также может быть вовлечен в процесс. Воспалительный процесс в результате некроза костной стенки глазницы, особенно верхней, может перейти н на мозговые оболочки.
Наиболее частой причиной периостита орбитальной стенки является воспаление придаточных полостей носа. В результате такого воспаления, острого или хронического, может развиться субпериостальный абсцесс стенки глазницы, пограничной с пораженной полостью. Чаще всего периостит орбитальной стенки обусловлен заболеванием лобной пазухи, гайморовой и решетчатой и значительно реже — заболеванием основной пазухи.
Описанная выше картина заболевания и определяет характер рентгенологического исследования. В таких случаях исследование глазниц следует производить в передней сагиттальной и полуаксиальной проекции. При соответствующих показаниях необходимо производить отдельно исследование области канала зрительного нерва и верхней сфеноидалыюй щели.
Флегмона глазницы. Рентгенография при воспалении глазницы
Из воспалительных процессов ретробульбарной ткани наиболее тяжелым и опасным заболеванием является флегмона глазницы. Заболевание это обычно начинается остро и сопровождается повышением температуры. Клинически при этом отмечается значительный отек век, хемоз конъюнктивы и экзофталм, причем глазное яблоко в большинстве случаев выпячено прямо вперед и подвижность его ограничена. Флегмона глазницы опасна не только в смысле вовлечения в процесс глазного яблока и гибели его, но и возможного смертельного исхода. По литературным данным, флегмона глазницы в 17% ведет к смерти.
Рентгенологическое исследование при флегмоне глазницы следует признагь необходимым и обязательным. Поскольку флегмона глазницы представляет собой в основном тромбофлебит с образованием гнойных абсцессов в жировой клетчатке, на рентгенограмме (полуаксиальпый снимок глазниц) обнаруживают большей частью более или менее выраженное затемнение соответствующей глазницы, обычно диффузного характера. Такое затемнение может наблюдаться и при теноните (воспаление теноновой сумки). Однако клиническая картина тенопита отличается от флегмоны глазницы тем, что в первом случае экзофталм менее выражен, а хемоз сильнее.
Провести диференциальный диагноз с помощью рентгенологического исследования трудно, все же следует знать, что при теноните затемнение глазницы менее интенсивно, чем при флегмоне. Диффузное затемнение глазницы может наблюдаться и при ретробульбарной опухоли, однако уже сама клиническая картина позволяет в большинстве этих случаев установить правильный диагноз.
Известные трудности возникают, когда процесс протекает более вяло. В таких случаях необходимо подумать о возможности периостита орбитальной стенки. В последнем случае клинически отмечается смещение глазного яблока в сторону; рентгенологически при этом определяется частичное затемнение глазницы соответственно пораженной стенке; на технически хорошо выполненной рентгенограмме видна также стушеванность структуры костной стенки.
Изменения в костных стенках глазницы при флегмоне наблюдаются редко. Тем не менее все же описаны случаи вскрытия флегмоны в полость черепа через верхнюю стенку глазницы. Следовательно, при рентгенологическом исследовании должно быть обращено сугубое внимание и на состояние костных стенок глазницы. Наличие узур, особенно в области верхней стенки глазницы, является грозным признаком возможного прорыва флегмоны в полость черепа. Отрицательный результат рентгенологического исследования не говорит еще об отсутствии нарушения целости той или другой костной стенки глазницы. Как уже указывалось, строение глазницы, тонкость ее стенок создают мало благоприятные условия для рентгенологического исследования.
Естественно, что при рентгенологическом исследовании необходимо обратить внимание на наличие в глазнице инородных тел. Металлические осколки определяются легко, но нередко флегмона глазницы может быть обусловлена проникновением инородных тел, дающих мало интенсивную тень, как, например, дерево, стекло и т. д. На технически хорошо выполненных рентгенограммах в таких случаях иногда можно обнаружить едва диференцируемую тень инородного тела.
Довольно часто флегмона глазницы обусловлена переходом воспаления со смежных областей. В детском возрасте флегмона глазницы нередко может быть вызвана остеомиэлитом верхней челюсти. Источником инфекции могут быть и зубы. Особенно часто флегмона глазницы развивается в результате воспаления придаточных полостей носа. По данным ряда авторов (С. И. Тальковский, Бирх-Гиршфельд и др.), флегмона орбиты по своему происхождению наиболее часто связана с эмпиемой придаточных полостей носа.
Периорбита тесно соединена с подлежащей костью только в области краев глазницы, у ее вершины и в области швов; на всем же остальном протяжении соединение это довольно рыхлое, вследствие чего периорбита легко отслаивается. Это способствует тому, что при воспалении придаточной полости носа часто образуется субпериостальный абсцесс с переходом воспалительного процесса на орбитальную клетчатку. При рентгенологическом исследовании это обстоятельство нужно учитывать.
Изучая рентгенограммы, необходимо обратить внимание на смежные с глазницей области, особенно на придаточные полости носа. Во многих случаях удается таким образом определить своевременно причину заболевания и применить необходимое лечение.
Периостит – это острое или хроническое воспаление надкостницы. Обычно провоцируется другими заболеваниями. Сопровождается болями и отечностью окружающих мягких тканей. При нагноении возникают симптомы общей интоксикации. Особенности течения и выраженность симптоматики в значительной степени определяются этиологией процесса. Диагноз выставляется на основании клинических признаков и данных рентгенологического исследования. Лечение обычно консервативное: анальгетики, антибиотики, физиотерапия. При свищевых формах показано иссечение пораженной надкостницы и мягких тканей.
МКБ-10
Общие сведения
Периостит (от лат. periosteum – надкостница) – воспалительный процесс в области надкостницы. Воспаление обычно возникает в одном слое надкостницы (наружном или внутреннем), а затем распространяется на остальные слои. Кость и надкостница тесно связаны между собой, поэтому периостит часто переходит в остеопериостит. В зависимости от причины возникновения болезни лечение периостита могут осуществлять травматологи-ортопеды, онкологи, ревматологи, фтизиатры, венерологи и другие специалисты. Наряду с мероприятиями по устранению воспаления лечение большинства форм периостита включает в себя терапию основного заболевания.

Причины периостита
По наблюдениям специалистов в сфере травматологии и ортопедии, ревматологии, онкологии и других областей медицины, причиной развития данной патологии может стать травма, воспалительное поражение кости или мягких тканей, ревматические заболевания, аллергия, ряд специфических инфекций, реже – опухоли костей, а также хронические болезни вен и внутренних органов.
Классификация
Периостит может быть острым или хроническим, асептическим или инфекционным. В зависимости от характера патологоанатомических изменений выделяют простой, серозный, гнойный, фиброзный, оссифицирующий, сифилитический и туберкулезный периостит. Болезнь может поражать любые кости, однако, чаще локализуется в области нижней челюсти и диафизов трубчатых костей.
Симптомы периостита
Простой периостит является асептическим процессом и возникает вследствие травм (переломов, ушибов) или воспалительных очагов, локализующихся рядом с надкостницей (в мышцах, в кости). Чаще поражаются участки надкостницы, покрытые незначительным слоем мягких тканей, например, локтевой отросток или передневнутренняя поверхность большеберцовой кости. Пациент с периоститом предъявляет жалобы на умеренную боль. При исследовании пораженной области выявляется незначительная отечность мягких тканей, локальное возвышение и болезненность при пальпации. Простой периостит обычно хорошо поддается лечению. В большинстве случаев воспалительный процесс купируется в течение 5-6 дней. Реже простая форма периостита переходит в хронический оссифицирующий периостит.
Фиброзный периостит возникает при длительном раздражении надкостницы, например, в результате хронического артрита, некроза кости или хронической трофической язвы голени. Характерно постепенное начало и хроническое течение. Жалобы пациента, как правило, обусловлены основным заболеванием. В области поражения выявляется незначительный или умеренный отек мягких тканей, при пальпации определяется плотное безболезненное утолщение кости. При успешном лечении основного заболевания процесс регрессирует. При длительном течении периостита возможно поверхностное разрушение костной ткани, есть данные об отдельных случаях озлокачествления пораженного участка.
Гнойный периостит развивается при проникновении инфекции из внешней среды (при ранениях с повреждением надкостницы), при распространении микробов из соседнего гнойного очага (при гнойной ране, флегмоне, абсцессе, рожистом воспалении, гнойном артрите, остеомиелите) либо при пиемии. Обычно в качестве возбудителя выступают стафилококки или стрептококки. Чаще страдает надкостница длинных трубчатых костей – плечевой, большеберцовой или бедренной. При пиемии возможны множественные поражения.
На начальном этапе надкостница воспаляется, в ней появляется серозный или фибринозный экссудат, который в последующем превращается в гной. Внутренний слой периоста пропитывается гноем и отделяется от кости, иногда – на значительном протяжении. Между надкостницей и костью образуется субпериостальный абсцесс. В последующем возможно несколько вариантов течения. В первом варианте гной разрушает участок надкостницы и прорывается в мягкие ткани, образуя параоссальную флегмону, которая в последующем может либо распространиться на окружающие мягкие ткани, либо вскрыться наружу через кожу. Во втором варианте гной отслаивает значительный участок периоста, вследствие чего кость лишается питания, и образуется участок поверхностного некроза. При неблагоприятном развитии событий некроз распространяется в глубокие слои кости, гной проникает в костномозговую полость, возникает остеомиелит.
Для гнойного периостита характерно острое начало. Пациент предъявляет жалобы на интенсивные боли. Температура тела повышена до фебрильных цифр, отмечаются ознобы, слабость, разбитость и головная боль. При исследовании пораженной области выявляется отек, гиперемия и резкая болезненность при пальпации. В последующем формируется очаг флюктуации. В отдельных случаях возможна стертая симптоматика или первично хроническое течение гнойного периостита. Кроме того, выделяют острейший или злокачественный периостит, характеризующийся преобладанием гнилостных процессов. При этой форме надкостница набухает, легко разрушается и распадается, лишенная периоста кость оказывается окутанной слоем гноя. Гной распространяется на мягкие ткани, вызывая флегмону. Возможно развитие септикопиемии.
Серозный альбуминозный периостит обычно развивается после травмы, чаще поражает метадиафизы длинных трубчатых костей (бедро, плечо, малоберцовую и большеберцовую кости) и ребра. Характеризуется образованием значительного количества тягучей серозно-слизистой жидкости, содержащей большое количество альбуминов. Экссудат может скапливаться поднадкостнично, образовывать кистовидный мешок в толще надкостницы или располагаться по наружной поверхности периоста. Зона скопления экссудата окружена красно-коричневой грануляционной тканью и покрыта плотной оболочкой. В отдельных случаях количество жидкости может достигать 2 литров. При поднадкостничной локализации воспалительного очага возможна отслойка надкостницы с образованием участка некроза кости.
Течение периостита обычно подострое или хроническое. Больной жалуется на боли в пораженной области. На начальном этапе возможно незначительное повышение температуры. Если очаг расположен поблизости от сустава, может возникать ограничение движений. При осмотре выявляется отечность мягких тканей и болезненность при пальпации. Область поражения на начальных стадиях уплотнена, в последующем формируется участок размягчения, определяется флюктуация.
Оссифицирующий периостит – распространенная форма периостита, возникающая при продолжительном раздражении надкостницы. Развивается самостоятельно или является следствием длительно текущего воспалительного процесса в окружающих тканях. Наблюдается при хроническом остеомиелите, хронических варикозных язвах голени, артрите, костно-суставном туберкулезе, врожденном и третичном сифилисе, рахите, костных опухолях и периостозе Бамбергера-Мари (симптомокомплексе, который возникает при некоторых заболеваниях внутренних органов, сопровождается утолщением ногтевых фаланг в виде барабанных палочек и деформацией ногтей в виде часовых стекол). Оссифицирующий периостит проявляется разрастанием костной ткани в зоне воспаления. Перестает прогрессировать при успешном лечении основного заболевания. При длительном существовании в отдельных случаях может становиться причиной синостозов (сращения костей) между костями предплюсны и запястья, берцовыми костями или телами позвонков.
Туберкулезный периостит, как правило, является первичным, чаще возникает у детей и локализуется в области ребер или черепа. Течение такого периостита хроническое. Возможно образование свищей с гноевидным отделяемым.
Сифилитический периостит может наблюдаться при врожденном и третичном сифилисе. При этом начальные признаки поражения надкостницы в ряде случаев выявляются уже во вторичном периоде. На этом этапе в области периоста появляются небольшие набухания, возникают резкие летучие боли. В третичном периоде, как правило, поражаются кости черепа или длинные трубчатые кости (чаще большеберцовая). Наблюдается комбинация гуммозных поражений и оссифицирующего периостита, процесс может быть как ограниченным, так и диффузным. Для врожденного сифилитического периостита характерно оссифицирующее поражение диафизов трубчатых костей.
Пациенты с сифилитическим периоститом жалуются на интенсивные боли, усиливающиеся в ночное время. При пальпации выявляется круглая или веретенообразная ограниченная припухлость плотноэластической консистенции. Кожа над ней не изменена, пальпация болезненна. Исходом может стать самопроизвольное рассасывание инфильтрата, разрастание костной ткани либо нагноение с распространением на близлежащие мягкие ткани и образованием свищей.
Кроме перечисленных случаев, периостит может наблюдаться и при некоторых других заболеваниях. Так, при гонорее в области надкостницы формируются воспалительные инфильтраты, которые иногда нагнаиваются. Хронический периостит может возникать при сапе, сыпном тифе (характерно поражение ребер) и бластомикозе длинных трубчатых костей. Локальные хронические поражения надкостницы встречаются при ревматизме (обычно поражаются основные фаланги пальцев, плюсневые и пястные кости), варикозном расширении глубоких вен, болезни Гоше (поражается дистальная часть бедренной кости) и болезнях органов кроветворения. При чрезмерной нагрузке на нижние конечности иногда наблюдается периостит большеберцовой кости, сопровождающийся выраженным болевым синдромом, незначительным или умеренным отеком и резкой болезненностью пораженной области при пальпации.
Диагностика
Диагноз острого периостита выставляется на основании анамнеза и клинических признаков, поскольку рентгенологические изменения надкостницы становятся видимыми не ранее, чем через 2 недели от начала заболевания. Основным инструментальным методом диагностики хронического периостита является рентгенография, позволяющая оценить форму, структуру, очертания, размеры и распространенность периостальных наслоений, а также состояние подлежащей кости и, в какой-то степени, окружающих тканей. В зависимости от вида, причины и стадии периостита могут выявляться игольчатые, слоистые, кружевные, гребневидные, бахромчатые, линейные и другие периостальные наслоения.
Рентгенологическое исследование позволяет составить представление о характере, но не о причине периостита. Предварительный диагноз основного заболевания выставляется на основании клинических признаков, для окончательной диагностики, в зависимости от тех или иных проявлений могут использоваться самые разные исследования. Так, при подозрении на варикозное расширение глубоких вен назначается ультразвуковое дуплексное сканирование, при подозрении на ревматоидные заболевания – определение ревматоидного фактора, С-реактивного белка и уровня иммуноглобулинов, при подозрении на гонорею и сифилис – ПЦР-исследования и т. д.
Лечение периостита
Тактика лечения зависит от основного заболевания и формы поражения надкостницы. При простом периостите рекомендуют покой, обезболивающие и противовоспалительные средства. При гнойных процессах назначают анальгетики и антибиотики, осуществляют вскрытие и дренирование гнойника. При хроническом периостите проводят терапию основного заболевания, иногда назначают лазерную терапию, ионофорез диметилсульфоксида и хлорида кальция. В отдельных случаях (например, при сифилитическом или туберкулезном периостите с образованием свищей) показано оперативное лечение.
Гнойный периостит – это воспаление надкостницы, вызываемое гноеродными микробами. Проявляется сильными, иногда пульсирующими болями, отеком и повышением температуры. В последующем возможен переход инфекции на соседние органы и ткани. При контактном периостите чаще поражаются челюсти, при гематогенном – длинные трубчатые кости. Патология диагностируется на основании опроса, объективного осмотра, данных рентгенографии и других исследований Лечение на ранних стадиях консервативное, при скоплении гноя показано вскрытие и дренирование.
МКБ-10
Общие сведения
Гнойный периостит (от лат. periosteum – надкостница) – воспалительный процесс, возникающий в надкостнице в результате жизнедеятельности гноеродных бактерий. Обычно сочетается с поражением других отделов кости (остеопериостит). Может быть первичным (воспаление сначала возникает в надкостнице, а потом распространяется на соседние ткани) и вторичным (гнойный процесс переходит на надкостницу с кости или близлежащих мягких тканей). Возможно контактное и гематогенное распространение инфекции. Лечением периостита челюстей занимаются стоматологи, лечение периостита глазницы осуществляют офтальмологи, лечение периоститов другой локализации (трубчатых костей, таза, ребер и т. д.) находится в ведении травматологов-ортопедов.

Причины
Чаще всего гнойный периостит вызывается стафилококками и стрептококками. Кроме того, причиной развития гнойного воспаления надкостницы могут стать псевдомонады, клебсиеллы, протей, кишечная палочка, менингококки, гонококки, а также клостридии, вызывающие особый вид гнилостной инфекции. Реже заболевание возникает в результате попадания в надкостницу других микробов: кандид, микобактерий, пневмококков, бруцелл, шигелл, сальмонелл и т. д. Иногда возбудителя инфекции не удается установить вследствие лизиса (разрушения) микробов.
Гнойный периостит челюсти обычно является осложнением кариеса, альвеолита, периодонтита и одонтогенного гайморита; возможно также поражение надкостницы при ранениях лица, слизистой оболочки полости рта и открытых переломах челюстей. Воспаление надкостницы длинных трубчатых костей (чаще всего плечевой, большеберцовой и бедренной) возникает при случайных ранах, открытых переломах (особенно огнестрельных) и гематогенном распространении инфекции; кроме того, в качестве обязательного компонента гнойного процесса присутствует при остеомиелите.
Короткие и плоские кости (лопатка, ключица, подвздошная кость и т. д.), по наблюдениям специалистов в области травматологии и ортопедии, поражаются реже, причины – те же, что и при воспалении периоста длинных трубчатых костей. Гнойный периостит лобкового симфиза может развиться после грыжесечения, гинекологических и урологических операций. Причиной возникновения периостита глазницы могут стать инфекционные заболевания (скарлатина, корь, ангина, грипп), воспаление околоносовых пазух (синусит), кариес и тупая травма близлежащих мягких тканей.
Патогенез
Вначале в надкостнице возникают очаги гиперемии, появляется серозный или фибринозный экссудат. Затем образуется гной, пропитывающий надкостницу. В близлежащих мягких тканях также обнаруживается отек и признаки гнойной инфильтрации. При пропитывании рыхлого внутреннего слоя надкостницы формируется скопление гноя между костью и периостом. Из-за давления гноя надкостница легко отслаивается от подлежащей кости, вследствие чего образуются субпериостальные абсцессы.
При отслаивании периоста на значительном протяжении питание кости нарушается, возникает ее поверхностный некроз. По ходу сосудов гаверсовых каналов гной проникает в кость, заполняя эти каналы и костномозговые полости. В последующем воспалительный процесс может либо завершиться прорывом гноя через кожу, либо распространиться на кость и окружающие мягкие ткани. В мягких тканях при этом возникает воспаление по типу флегмоны, в кости развивается остеомиелит.
Симптомы гнойного периостита
Для заболевания характерно острое начало (острый периостит). Температура тела повышается до субфебрильных или фебрильных цифр, появляется слабость и разбитость, возможны ознобы и головная боль. Пациент жалуется на интенсивные боли, усиливающиеся с течением времени (обычно в течение 1-3 суток). Затем боль приобретает пульсирующий и/или распирающий характер и становится настолько сильной, что лишает больного сна. Область поражения отечна, выявляется местная гиперемия и гипертермия. Пальпация болезненна, на ранних стадиях определяется плотная припухлость, в последующем – флюктуация. Регионарные лимфоузлы увеличены (лимфаденит).
У ослабленных пациентов возможно затяжное хроническое течение. У части больных наблюдается особо острая форма – острейший или злокачественный периостит, при которой экссудат быстро приобретает гнилостный характер. Надкостница становится грязно-серо-зеленой, легко рвется и распадается на отдельные фрагменты, лишая кость питания на значительном протяжении. В короткие сроки кость полностью или практически полностью остается без периоста и оказывается окруженной слоем гноя. После распада надкостницы гной быстро распространяется на окружающие ткани, в особенности – на жировую клетчатку. В большинстве случаев злокачественный периостит осложняется сепсисом, который может стать причиной летального исхода.
Диагностика
Основанием для постановки диагноза гнойный периостит являются характерные симптомы и данные дополнительных исследований. По анализам крови определяется острое воспаление. Рентгенологическая картина на ранних стадиях может быть нормальной. В последующем выявляется тень обызвествленных периостальных наложений, отделенных от коркового вещества прозрачной полоской. Через некоторое время участки обызвествления сливаются с костью, образуя картину асимметричного утолщения кости. При корковых абсцессах обнаруживаются деструктивные очаги.
При необходимости дополнительно назначаются МРТ кости и КТ кости. В зависимости от локализации и предполагаемой причины развития воспалительного процесса могут потребоваться консультации различных специалистов: отоларинголога (при ангине и синуситах), стоматолога (при остеопериостите глазницы, вызванном кариесом), хирурга, уролога или гинеколога (при периостите лобкового симфиза после оперативных вмешательств).
Лечение гнойного периостита
Лечение заключается в немедленной санации гнойного очага, вскрытии надкостницы с гнойным содержимым и последующем дренировании под прикрытием антибиотиков. Затем проводятся перевязки, после стихания воспалительных явлений назначается физиотерапия (УВЧ, лазер). Исключением из общего правила, предусматривающего вскрытие гнойного очага, является задний гнойный периостит глазницы, при котором вскрытие невозможно произвести в силу анатомических особенностей этой области. Больным с периоститом данной локализации назначают антибиотики, сульфаниламидные, противоотечные и антигистаминные препараты и проводят дезинтоксикационную терапию. При распространении процесса на соседние пазухи осуществляют их вскрытие.
Читайте также:

