Что такое пува терапия при лишае
Обновлено: 26.04.2024
Фототерапия заболеваний кожи. Часть I: основные аспекты применения
Журнал: Клиническая дерматология и венерология. 2018;17(6): 78‑84
Методы фототерапии занимают важное место в лечении заболеваний кожи. Основными являются методы, основанные на использовании различных диапазонов ультрафиолетового излучения: ПУВА-терапия, УФВ-терапия, УФА-1-терапия, терапия ультрафиолетовым эксимерным светом с длиной волны 308 нм. В клинической практике наиболее широкое распространение получила узкополосная УФВ-терапия с длиной волны 311 нм, имеющая наилучшее соотношение эффективности и безопасности. ПУВА-терапию назначают в случаях отсутствия эффекта от других методов фототерапии, а также при выраженной инфильтрации кожи в очагах поражения. УФА-1-терапия особенно хорошо зарекомендовала себя при лечении локализованной склеродермии и других склеродермоподобных болезней кожи. Терапию ультрафиолетовым эксимерным светом с длиной волны 308 нм применяют при ограниченных формах дерматозов, что позволяет проводить лечение отдельных очагов поражения с подбором оптимальной дозы облучения. В статье представлены методические подходы к фототерапии, показания и противопоказания к применению, ранние и отдаленные побочные эффекты.

Фототерапия занимает важное место в лечении заболеваний кожи. Она может назначаться в комплексе с медикаментозными препаратами, а также в качестве метода выбора или одного из этапов лечения при отсутствии эффекта от других терапевтических средств или наличии противопоказаний к их применению. В клинической практике наиболее широкое распространение получили методы фототерапии, основанные на использовании средневолнового (УФВ) и длинноволнового (УФА) ультрафиолетового излучения: ПУВА-терапия, УФВ-терапия, УФА-1-терапия, терапия ультрафиолетовым эксимерным светом с длиной волны 308 нм (табл. 1). Таблица 1. Методы фототерапии заболеваний кожи
Механизмы действия фототерапии окончательно не выяснены. Данный вид лечения оказывает влияние на многие клетки кожи (кератиноциты, лимфоциты, меланоциты, дендритные клетки, фибробласты, тучные клетки), вызывая различные фотобиологические реакции. Основными терапевтическими эффектами фототерапии являются противовоспалительный, иммуносупрессивный и антипролиферативный, стимуляция меланогенеза, антифиброзный эффект (свойствен главным образом ПУВА-терапии и УФА-1-терапии), уменьшение интенсивности зуда.
Методические подходы
Методы фототерапии назначают дифференцированно с учетом их особенностей, показаний и противопоказаний к применению, соотношения ожидаемой пользы от лечения и риска побочных эффектов. Для проведения фототерапевтических процедур используют аппаратуру, позволяющую облучать весь кожный покров (рис. 1), Рис. 1. Ультрафиолетовая кабина для общего облучения кожи. отдельные области тела, например волосистую часть головы, конечности (рис. 2), Рис. 2. Ультрафиолетовые аппараты для облучения нижних конечностей. или ограниченные очаги поражения (рис. 3). Рис. 3. Аппарат для облучения ограниченных очагов поражения. В ряде случаев общее облучение комбинируют с локальным облучением кожи. Слизистые оболочки, а также кожу половых органов у мужчин облучать не рекомендуется.
Фототерапию назначают как в виде монотерапии, так и в комплексе с медикаментозными средствами. Начальную дозу облучения подбирают, исходя из индивидуальной чувствительности больного к тому или иному виду излучения, или с учетом сочетанного его применения с фотосенсибилизатором. Начальную дозу оценивают путем фототестирования с определением минимальной эритемной дозы или минимальной фототоксической дозы (при ПУВА-терапии). Другим способом выбора начальной дозы облучения является определение фототипа кожи.
В процессе лечения у большинства больных образуется загар и развивается адаптация кожи к воздействию ультрафиолетового света. В связи с этим с целью получения максимального терапевтического эффекта разовые дозы облучения постепенно увеличивают. Повышение доз осуществляют таким образом, чтобы облучение не вызывало выраженной эритемы. Процедуры ПУВА-терапии проводят в режиме 2—3 раза в неделю (реже 4 раза в неделю), процедуры УФВ-терапии, УФА-1-терапии и лечения ультрафиолетовым эксимерным светом — в режиме 2—5 раз в неделю. При лечении большинства заболеваний курс фототерапии составляет 20—40 процедур, при лечении витилиго — 50—100 процедур и более.
Для повышения эффективности лечения, уменьшения количества процедур на курс и риска побочных эффектов фототерапию комбинируют с лекарственными средствами (ретиноиды, глюкокортикостероиды, аналоги витамина D и т. д.). Применение фототерапии в качестве поддерживающего лечения в настоящее время не рекомендуется, однако в отдельных случаях (например, при отсутствии длительной ремиссии у больных грибовидным микозом) такой подход может быть оправдан.
ПУВА-терапия

ПУВА-терапия является эффективным методом лечения ряда хронических дерматозов (табл. 2). Таблица 2. Показания к ПУВА-терапии Так, у больных псориазом она позволяет достичь полного регресса высыпаний или значительного улучшения кожного процесса более чем в 80% случаев [1, 2].
Существует несколько методов ПУВА-терапии, отличающихся друг от друга способом введения фотосенсибилизатора.
ПУВА-терапия с пероральным применением фотосенсибилизатора. При этом методе фотосенсибилизирующий препарат назначают внутрь в форме таблеток или капсул за 1—3 ч до облучения. Метод обычно применяют у больных с распространенным поражением кожи, когда требуется облучение всего тела, но может назначаться и при лечении высыпаний, локализованных на отдельных областях тела (на волосистой части головы, кистях, стопах).
ПУВА-терапия с наружным применением фотосенсибилизатора. Данный метод предусматривает наружное использование фотосенсибилизирующего препарата в форме раствора или крема и облучение отдельных областей тела: волосистой части головы, конечностей и т. д.

ПУВА-ванны (син.: бальнеофотохимиотерапия) являются одним из относительно новых методов ПУВА-терапии. Метод основан на комбинированном применении ванн с водным раствором псораленового фотосенсибилизатора и облучения кожи длинноволновым ультрафиолетовым светом. Продолжительность ванны составляет 15 мин (температура воды в ванне — 37 °С), облучение кожи осуществляют сразу после ванны. В зависимости от распространенности высыпаний назначают общие ПУВА-ванны с последующим облучением всего кожного покрова или локальные ПУВА-ванны с облучением кистей и стоп. По эффективности этот метод не уступает другим методам ПУВА-терапии, однако имеет ряд преимуществ (табл. 3). Таблица 3. Преимущества ПУВА-ванн
Поскольку УФА-излучение глубже, чем УФВ-лучи, проникает в кожу, применение ПУВА-терапии считается более предпочтительным, чем УФВ-терапия, при лечении ладонно-подошвенных дерматозов, а также очагов поражения с выраженной инфильтрацией кожи. Кроме того, ПУВА-терапия назначается в случаях отсутствия эффекта или небольшой длительности ремиссий заболевания при лечении другими методами фототерапии.
УФВ-терапия

УФВ-терапия основана на использовании средневолнового ультрафиолетового излучения (диапазон волн 280—320 нм). В отличие от ПУВА-терапии облучение средневолновым ультрафиолетом не сочетается с применением фотосенсибилизирующих препаратов, в связи с чем данный вид лечения не имеет свойственных им системных побочных эффектов и противопоказаний. УФВ-терапия эффективна при многих кожных заболеваниях, имеет хороший профиль безопасности и может назначаться детям, беременным и кормящим матерям (табл. 4). Таблица 4. Показания к УФВ-терапии
Наиболее известными методами УФВ-терапии являются узкополосная фототерапия с длиной волны 311 нм и широкополосная средневолновая ультрафиолетовая терапия.
В настоящее время узкополосная фототерапия является наиболее распространенным методом фототерапии заболеваний кожи. По эффективности она уступает ПУВА-терапии, но обладает лучшим профилем безопасности. У больных витилиго узкополосная УФВ-терапия в отличие от ПУВА-терапии позволяет получить более однородную и косметически удовлетворительную репигментацию кожи. Достоинствами метода являются высокая эффективность и хорошая переносимость лечения как взрослыми, так и детьми.
Широкополосная средневолновая ультрафиолетовая терапия основана на облучении кожи ультрафиолетовым светом с длиной волны 280—320 нм. Данный метод менее эффективен, чем узкополосная фототерапия 311 нм, в связи с чем в последние годы он применяется значительно реже.
УФА-1-терапия

Терапия дальним длинноволновым ультрафиолетовым излучением (УФА-1-терапия, длина волны 340—400 нм) была предложена в клиническую практику в начале 90-х годов прошлого века. В отличие от других диапазонов ультрафиолета УФА-1-излучение способно более глубоко проникать в кожу и достигать подкожно-жировой клетчатки, а следовательно, более эффективно воздействовать на структурные компоненты дермы и гиподермы. Показания к УФА-1-терапии представлены в табл. 5. Таблица 5. Показания к УФА-1-терапии Данный метод особенно хорошо зарекомендовал себя при лечении локализованной склеродермии и других склеродермоподобных заболеваний кожи.
В отличие от ПУВА УФА-1-терапия не требует использования фотосенсибилизаторов и ассоциирована с меньшим количеством побочных эффектов. В частности, она редко вызывает эритему (ожоги) и хорошо переносится больными [5]. К недостаткам метода относится большая продолжительность процедур, которая может составлять от 18 до 40 мин и более.
Терапия ультрафиолетовым эксимерным светом с длиной волны 308 нм
Наибольшую популярность завоевали аппараты, генерирующие ультрафиолетовый эксимерный свет с длиной волны 308 нм. В клинической практике используют как лазерные, так и ламповые источники ультрафиолетового эксимерного излучения. В нескольких исследованиях показана сопоставимая эффективность их применения, однако стоимость ламповых эксимерных аппаратов значительно ниже стоимости эксимерных лазеров.
Основными показаниями к лечению ультрафиолетовым эксимерным светом являются ограниченные формы псориаза, витилиго, атопического дерматита, гнездной алопеции, красного плоского лишая, экземы [6, 7]. Поскольку чувствительность к ультрафиолету разных областей тела неодинакова, дозирование облучения осуществляют с учетом не только индивидуальной фоточувствительности больного, но и локализации высыпаний. При выборе разовой дозы облучения учитывают также степень инфильтрации кожи в очагах поражения.
Побочные эффекты
Побочные эффекты фототерапии подразделяют на ранние и отдаленные.
Ранние побочные эффекты. Основными побочными эффектами, наблюдающимися во время проведения курса фототерапии, являются эритема и зуд кожи, исчезающие после уменьшения дозы облучения или временной отмены процедур [8, 9]. При пероральном применении фотосенсибилизаторов в некоторых ситуациях могут появиться дискомфорт в эпигастральной области, тошнота, реже головокружение или головная боль. Описан ряд других побочных эффектов фототерапии (сухость кожи, гиперпигментация, акнеподобные высыпания и т. д.), однако они развиваются значительно реже. В большинстве случаев в результате облучения на коже больных образуется загар, исчезающий в течение 2—3 мес после окончания лечения.
Отдаленные побочные эффекты. При многократном повторении курсов фототерапии у больных могут наблюдаться некоторые отдаленные побочные эффекты. Независимо от диапазона применяемого излучения многокурсовая фототерапия может приводить к возникновению лентиго и кератоза, а также развитию преждевременного старения кожи (фотостарение), проявляющегося морщинистостью, атрофией и нарушением пигментации кожи, уменьшением ее эластичности, появлением телеангиэктазий и другими характерными симптомами.
У больных псориазом установлена ассоциация длительной многокурсовой ПУВА-терапии с повышенным риском развития плоскоклеточного рака кожи, в меньшей степени — базально-клеточного рака кожи [10]. Риск возникновения опухолей кожи возрастает по мере увеличения общего количества процедур и суммарной дозы облучения, при комбинировании ПУВА-терапии с УФВ-терапией, лечением циклоспорином, ионизирующим излучением или мышьяком, облучении половых органов у мужчин. Американскими коллегами выявлена повышенная частота развития меланомы кожи при длительной ПУВА-терапии [11], однако в исследованиях других авторов такой ассоциации не обнаружено.
В отличие от ПУВА-терапии убедительных доказательств канцерогенного действия на больных УФВ-терапии, УФА-1-терапии и лечения ультрафиолетовым эксимерным светом с длиной волны 308 нм до настоящего времени не получено.
Для уменьшения риска канцерогенного действия ПУВА-терапию необходимо проводить с учетом индивидуальных особенностей пациента и наличия/отсутствия коканцерогенных факторов, к которым относятся I и II фототипы кожи, курение, длительная терапия иммуносупрессивными препаратами (особенно циклоспорином), лечение в прошлом мышьяком или ионизирующим излучением и т. д. Не рекомендуется проводить более 1—2 курсов лечения в год, а также облучать половые органы у мужчин. Лицо, ушные раковины, грудные соски, а также области, подвергающиеся частому солнечному облучению (шея, тыльная поверхность кистей), в случаях отсутствия на них очагов поражения необходимо защищать во время процедур одеждой или фотозащитными средствами. По возможности не следует назначать больным в течение жизни более 200 процедур ПУВА-терапии, а кумулятивная доза УФА за все курсы не должна превышать 1000—1500 Дж/см 2 . Пациенты, получившие большое количество процедур, в последующем должны ежегодно осматриваться дерматологом/онкологом с целью раннего выявления рака кожи.
В литературе имеются данные о способности псораленовых фотосенсибилизаторов проникать с кровотоком в хрусталик глаза, где они могут обнаруживаться спустя 12 ч после перорального применения препарата. Считается, что накопление фотосенсибилизатора в хрусталике может повышать риск развития катаракты, однако при правильном проведении лечения с обязательной защитой глаз очками с ультрафиолетовыми фильтрами (во время процедур и в течение 24 ч после их окончания) такой эффект не наблюдается [12].
Противопоказания
Выделяют абсолютные и относительные противопоказания к проведению фототерапии.
К абсолютным противопоказаниям относятся непереносимость ультрафиолетового излучения или псораленовых фотосенсибилизаторов, заболевания, при которых имеются повышенная чувствительность к свету, нарушения репарации ДНК и высокий риск развития опухолей кожи (системная красная волчанка, дерматомиозит, альбинизм, пигментная ксеродерма, синдромы Горлина—Гольтца, Блюма, Коккейна, синдром Ротмунда—Томсона, трихотиодистрофия, порфирии), меланома, плоскоклеточный или базально-клеточный рак кожи в анамнезе или на момент лечения, диспластические меланоцитарные невусы, беременность и кормление грудью (противопоказана ПУВА-терапия).
К относительным противопоказаниям относятся указания в анамнезе на тяжелые повреждения кожи солнечным светом или ультрафиолетовым излучением, а также обострение заболевания при инсоляции, сопутствующая терапия циклоспорином, предраковые заболевания кожи, применение других фотосенсибилизирующих препаратов и средств, детский возраст (противопоказана ПУВА-терапия), пузырчатка, буллезный пемфигоид, катаракта или отсутствие хрусталика (противопоказана ПУВА-терапия), лечение в прошлом мышьяком или ионизирующим излучением, выраженная дисфункция печени и почек (противопоказана ПУВА-терапия), клаустрофобия, состояния и заболевания, при которых противопоказана физиотерапия.
Следует отметить, что детям фототерапия должна применяться в разумных пределах. ПУВА-терапия больным младше 18 лет противопоказана и может назначаться лишь в отдельных случаях. Убедительных доказательств безопасности длительного применения в детском возрасте УФВ-терапии, УФА-1-терапии и лечения ультрафиолетовым эксимерным светом в литературе нет, в связи с чем детям данные методы следует назначать с обязательной оценкой соотношения ожидаемой пользы и риска побочных эффектов, главным образом при тяжелых формах дерматозов, торпидном течении заболевания или отсутствии эффекта от других терапевтических средств. Не рекомендуется проводить фототерапию детям младше 7 лет, поскольку в таком возрасте ребенок, как правило, не способен самостоятельно находиться в фототерапевтической кабине.
Сведения об авторах
Хронические неинфекционное заболевание дерматологического типа поддается терапии при условии комплексного подхода. Одна из эффективных методик – лечение псориаза ПУВА-терапией. Представляет собой воздействие на проблемные участки кожного покрова сочетанием ультрафиолетового излучения и фотоактивного препарата. Дает высокий процент положительных результатов.

Механизм действия
Уникальное воздействие ультрафиолетовой энергии при псориазе известно давно, но методика ПУВА используется около 40 лет. Она позволила усилить эффект, благодаря применению препаратов с фотосенсибилизирующими свойствами. Техника успешно применяется при разных поражениях кожи: дерматитах, витилиго, микозах.
Механизм действия ПУВА основан на сочетании ультрафиолета и фотоактивного препарата – псоралена (группа кислородсодержащих фурокумаринов):
- при процедуре фотосенсибилизаторы попадают в организм, где активизируются лучами ультрафиолета длинных волн;
- псорален взаимодействует с ДНК-молекулами клеток кожи;
- через полтора часа после проникновения препарата в организм происходит выборочное связывание ДНК, создаются новые перекрестные соединения;
- молекулы псоралена формируют кислородные формы, которые повреждают оболочки больных клеток;
- синтезируется арахидоновая кислота, запускающая процесс подавления синтеза кератиноцитов и лимфацитов;
- повышенная кератинизация подавляется, формируются новые, здоровые клетки;
- стимулируется синтез меланиновых пигментов.
По сути, псоралены помогают иммунной системе, подавая ей правильные сигналы и восстанавливая нормальное функционирование. Это препараты растительного или синтетического происхождения, которые после выполнения своей терапевтической работы в организме выводятся естественным путем через почки в течение 24 часов.
Установки
ПУВА-терапия применяется с помощью специальной аппаратуры. Это приборы, которые генерируют необходимое излучение. Представляют собой кабинки, оснащенные лампами люминесцентного типа, которые дают УФ-излучение с параметрами:
- длина луча: до 400 нм;
- плотность: до 13 мВт/см 2 .
Наиболее высокая сила энергетического потока достигается при длине волны в 350 – 360 нм. Такие установки бывают разного типа – для лечения в положении стоя или сидя. Также используются переносные приборы для локальной терапии кожи рук, ног, головы и так далее. Существует аппаратура, которой можно пользоваться даже в домашних условиях.

Применяемые виды лечения
В физиотерапевтической практике используется три протокола лечения ПУВА:
- системная методика – для воздействия на все тело пациента;
- локальная – для терапии отдельных зон;
- комбинированная – сочетание двух первых методик.
Фотосенсибилизирующие препараты выпускаются в разных формах – таблетки, эмульсия, крем, раствор. Применяются как для внутреннего, так и наружного лечения.
Один из эффективных способов – терапия в ванной. В воде растворяют 50 мг псоралена, пациент погружается на 15 минут, после чего проходит сеанс УФ-облучения. Такие ванны дают хороший результат как при системном, так и при локальном подходе.
Рекомендуемые параметры облучения (за одну дозу на см 2 ):
- низкий порог: 10 – 20 Дж;
- средний – 50 – 60 Дж;
- высокий – до 120 Дж.
Для получения эффекта проводится терапевтический курс из 10 – 15 процедур с выбранной дозой. Затем рекомендованы профилактические сеансы дважды в год.

Суть процедуры
Терапия проводится в специализированных условиях. Используются фотосенсибилизаторы двух типов:
- натуральные – экстракты растений;
- синтетические – аналог растительных препаратов, выведенный искусственным путем.
Согласно типу кожи подбирается псорален и его форма, процедура проводится следующим образом:
- Пациент принимает препарат или использует для обработки проблемных участков. Таблетки можно запивать молоком или пить при употреблении нежирных блюд.
- Через время (от 15 до 30 минут) проводится облучение ультрафиолетом. Начальная доза составляет 0,5 – 3 Дж на см 2 кожного покрова.
- Время воздействия УФ лучей на первом сеансе составляет несколько минут. При каждой последующей процедуры период увеличивается.
- После прохождения лечения пациент может отправляться по своим делам.
В течение 24 часов рекомендовано носить солнцезащитные очки, чтобы не допустить повреждения сетчатки глаза.

Показания
ПУВА-терапия используется при разных формах псориаза:
- простой или бляшковидный;
- каплеобразный;
- пятнистый
- пустулезный или экссудативный;
- фолликулярный;
- себорейный;
- эритродермический;
- артропатический;
- ладонно-подошвенный;
- ногтевой;
- волосистой части головы.
Также методика используется в случае низкой эффективности других способов, например, после нерезультативного приема кортикостероидных препаратов. Допустима на любой стадии псориаза, включая прогрессирующую.
Преимущества PUVA
Терапия с помощью методики ПУВА показывает высокую положительную динамику и обладает рядом достоинств:
- быстрое достижение эффекта – после двух-трех процедур состояние пораженной кожи значительно улучшается;
- комфортные условия терапии без отрыва от работы и личных дел;
- отсутствие привыкания и пролонгированный эффект;
- возможность проводить поддерживающие и профилактические сеансы без риска осложнений;
- высокий уровень переносимости лечения;
- возможность применения дополнительных методик лечения;
- длительный период ремиссии.
У всех пациентов после курса отмечается значительное улучшение состояния кожного покрова, а у около 80% людей поверхность эпидермиса очищается полностью.

Недостатки метода
Среди минусов PUVA-терапии можно отметить:
- риск появления побочных реакций;
- требуется прохождение длительного лечения;
- необходимо посещать медицинское учреждение согласно графику;
- имеются противопоказания;
- после курса необходимо обследование у офтальмолога каждый год.
При очень высокой эффективности метод не гарантирует полного излечения, а лишь обеспечивает длительный период ремиссии.
Побочные эффекты
Как пероральный, так и наружный метод использования псораленов может дать нежелательные реакции, как и облучение ультрафиолетом:
- УФ-лучи – гиперпигментация, ожоги, повреждение сетчатки глаз, фотостарение кожи;
- прием таблеток – тошнота, боли в эпигастральной области, головокружения, пониженное артериальное давление, нарушение сна;
- использование наружных средств – зуд, раздражение, сухость кожи, дерматит.
Побочные эффекты проявляются крайне редко. Чтобы избежать тошноты, таблетки нужно принимать с молочными или нежирными продуктами. Внешние негативные реакции проходят через пару дней, не представляют опасности.
Что касается риска онкологических заболеваний от облучения, многочисленные исследования не показали канцерогенного эффекта. В любом случае, при появлении любых побочных реакций следует немедленно обратиться к врачу, который скорректирует дозу лечения.
Противопоказания
Нельзя проводить PUVA-терапию в следующих случаях:
- индивидуальная непереносимость препаратов – фотосенсибилизаторов;
- период беременности и грудного вскармливания;
- заболевания, связанные с высокой чувствительностью к воздействию световых лучей;
- онкологические поражения кожи;
- серьезное поражение глазного хрусталика или его отсутствие.
В числе относительных противопоказаний – на усмотрение врача:
- пациенты со светлым фототипом кожи;
- почечная недостаточность и уремия;
- ослабленные функции иммунной системы;
- катаракта;
- поражения сердечной мышцы;
- наличие онкологических заболеваний любой локализации.
ПУВА-терапия показывает высокий и долгосрочный эффект при лечении псориаза. После первого курса наступает значительное улучшение состояния пораженной кожи. Повторные профилактические сеансы позволяют поддерживать ремиссию длительное время.
Другие статьи:

Папилломы представляют собой разрастания на коже и слизистых оболочках. Наиболее часто папилломы на интимных местах расположены на коже наружных половых органах и слизистых уретры, влагалища, шейки матки, в области вокруг анального отверстия.

Бородавки – это поражения кожи, появляющиеся в виде особых округлых образований, выступающих над поверхностью. Возникают они вследствие специфических вирусов.

Небольшой нарост телесного цвета на нижнем или верхнем веке можете свидетельствовать о наличии папилломавирусной инфекции. После подтверждения диагноза врач сообщает пациенту о доступных способах удаления папиллом на веке. Также в схему лечения входят методы профилактики появления наростов повторно.

Заведующий отделением дерматологии:
Член Евро-Азиатской Ассоциации дерматовенерологов,
Член Российского общества дерматологов и косметологов,
доктор медицинских наук, профессор Сухарев А.В.


- мокнущий лишай (экзема);
- стригущий лишай - трихофития, микроспория;
- опоясывающий лишай;
- отрубевидный (разноцветный) лишай;
- розовый лишай (Жибера) - питириаз;
- чешуйчатый лишай - псориаз;
- красный плоский лишай - дерматоз неясной этиологии.
Мокнущий лишай

Экзема - острое или хроническое не заразное воспалительное заболевание кожи, характеризующееся разнообразной сыпью, чувством жжения, зудом и склонностью к рецидивам.
Экзему провоцируют как внешние (механические, химические, термические и др.), так и внутренние (заболевания ЖКТ, печени, почек, эндокринной системы и др.) факторы.
Розовый лишай (Жибера)
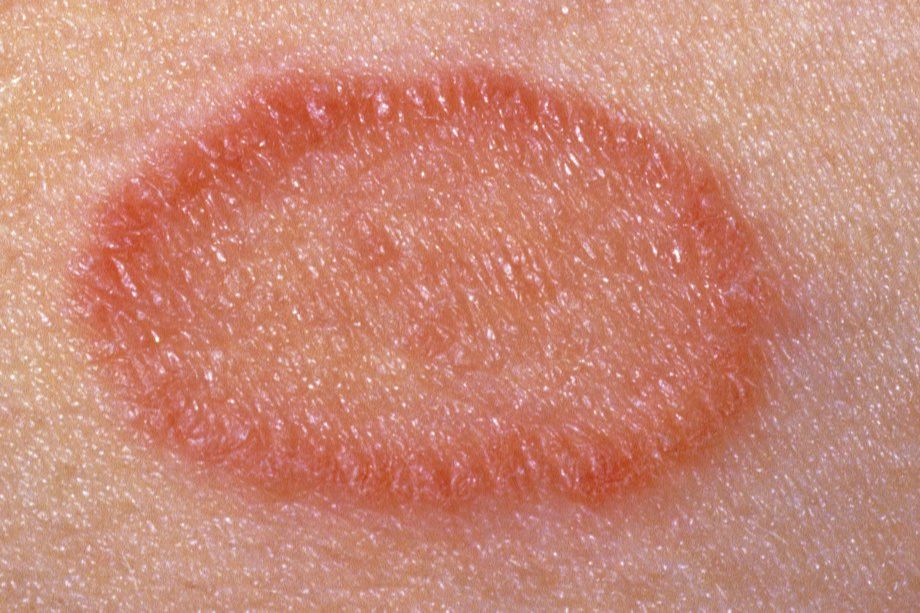
Лишай Жибера, вероятно, вызывается вирусом. Природа этого заболевания неясна. Это аутоиммунный ответ на перенесенную острую респираторную или вирусную инфекцию. Проходит чаще всего самостоятельно. Розовый лишай не передается от человека к человеку или человеку от животных. Для заболевания характерны цикличность и безрецидивность.
Болезнь начинается с появлением на коже туловища единичного крупного округлого пятна розового цвета, диаметром от 2 см - так называемой материнской бляшки, - центральная часть которого постепенно приобретает желтоватый оттенок. Спустя несколько дней на коже туловища и конечностей возникают множественные мелкие овальные пятна, расположенные по линиям натяжения кожи.
Опоясывающий лишай

Опоясывающий лишай - вирусное заболевание, характеризующееся односторонними высыпаниями на коже с сильным зудом и болями. Возбудителем является вирус ветряной оспы, который при первом контакте с организмом вызывает ветряную оспу, а затем переходит в латентное состояние и при снижении иммунологической резистентности организма активизируется и может приводить к возникновению опоясывающего лишая.
Наиболее частые причины начала заболевания: прием препаратов, снижающих иммунитет, хронические стрессы, локальное переохлаждение, онкология и др.
У большинства больных высыпания проявляются на туловище, их появлению может предшествовать общее недомогание, повышение температуры тела, небольшой зуд, покалывание. Затем появляются розовые отечные пятна, на фоне которых в течение 3-4 дней образуются группы папул, быстро превращающихся в пузырьки с прозрачной жидкостью; наблюдается увеличение местных лимфатических узлов и усиление болевых ощущений. Через неделю пузырьки подсыхают, образуя корочки желто-коричневого цвета, которые затем отпадают, оставляя слабозаметную пигментацию.

Длительность неосложненной формы заболевания - 3-4 недели. Большинство случаев опоясывающего лишая заканчивается самостоятельным выздоровлением, однако, лечение способно облегчить протекание болезни и предотвратить осложнения.
При контакте не болевших ранее детей с больными опоясывающим лишаем у них может развиться ветрянка. Пути передачи вируса - воздушно-капельный, контактный, трансплацентарный (через плаценту матери - плоду).
Разноцветный лишай

Грибковая инфекция, поражающая роговой слой эпидермиса. Возбудителем заболевания является дрожжеподобный гриб. Эти грибки в норме постоянно находятся на человеческой коже, но причиняют проблемы только при определенных условиях, например, при повышении pH кожи.
Отрубевидный лишай проявляется мелкими красными, красновато-коричневыми пятнами на коже, склонными к слиянию с образованием крупных очагов. Может сопровождаться незначительным шелушением и зудом. Самые частые участки поражения - плечи, спина, подмышечные впадины, шея, грудь. Заболевание чаще встречается в подростковом возрасте и у молодых мужчин.
Стригущий лишай
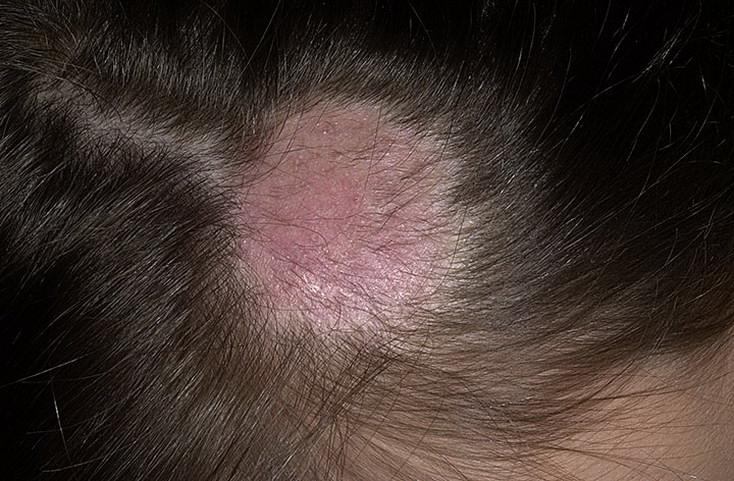
Микроспория, или стригущий лишай, - это заразное кожное заболевание, при котором грибковой инфекцией поражаются кожа, волосистая часть головы, ногти. Заражение происходит от больных бродячих кошек и собак. Чаще всего лишаем болеют дети дошкольного возраста. Также можно заразиться при бытовом контакте с человеком, больным лишаем, или через предметы личной гигиены общего пользования, при контакте с предметами, покрытыми шерстью зараженных животных.
Основная опасность заключается в том, что воспаление вызывает зуд, расчесывание и вторичное инфицирование ран и расчесов на коже бактериальной инфекцией с возможным развитием серьезных осложнений, вплоть до сепсиса.
На гладкой коже очаги выглядят как розовые кольцевые пятна с четким ярко-красным ободком. Чаще всего пятна появляются на открытых участках тела - руки, лицо, голени.
В случае поражения ногтевой пластины, ногти приобретают коричнево-серый цвет.
Чешуйчатый лишай
Псориаз - хроническое неинфекционное заболевание, предположительно аутоиммунной природы, которое поражает преимущественно кожу. Может привести к поражению суставов (псориатический артрит) и глаз. Заболевание характеризуется периодами ремиссий и обострений. Болезнь может начаться из-за разных причин:
- сильный стресс;
- наследственная предрасположенность;
- инфекции;
- прием некоторых лекарственных препаратов.
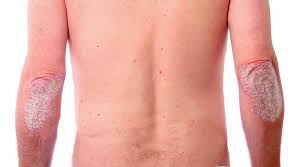
Обычно чешуйчатый лишай проявляется образованием красных, чрезмерно сухих, выступающих над поверхностью кожи пятен, которые сливаются между собой, образуя псориатические бляшки. Локализация высыпаний - локти и колени, волосистая часть головы, ладони и подошвы.
Лечение лишая на коже
Не стоит заниматься самолечением, поскольку неправильно подобранные препараты и средства лишь осложнят течение заболевания. Для лечения лишая используют как препараты местного действия, так и лекарства для приема внутрь. Кроме того, применяются другие тактики лечения лишая у взрослых, например, фототерапия при псориазе.
Эффективность и длительность лечения зависит от разновидности и формы заболевания.
Описаны клинические признаки красного плоского лишая, этиология и патогенез заболевания, диагностика и подходы к лечению с использованием гистаминовых Н1-блокаторов и антисеротониновых препаратов и блокаторов катехоламинов, кортикостероидов, витаминотерап
Clinical signs of red flat herpes were described, as well as aetiology and pathogenesis of the disease, diagnostics and approaches to the treatment using histamine H1-blockers and anti-serotonin medications and catecholamine blockers, corticosteroids, vitamin therapy, system treatment and prevention.
.jpg)
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
Подходы к лечению
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Системное лечение
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва

Заведующий отделением дерматологии:
Член Евро-Азиатской Ассоциации дерматовенерологов,
Член Российского общества дерматологов и косметологов,
доктор медицинских наук, профессор Сухарев А.В.


Методы ПУВА-терапии для лечения псориаза:
- Высокая эффективность: у 96% пролеченных пациентов - очищение кожи
- Быстрое получение результатов: первые признаки регресса кожных проявлений отмечаются уже после 4 - 6 процедур
- Длительная ремиссия - от полугода до нескольких лет
- Ограниченный перечень противопоказаний для применения метода
- Хорошая переносимость
- Амбулаторное лечение в условиях поликлиники, без отрыва от работы и учебы
- Комфортные условия лечения
- Отсутствие эффекта "привыкания" (высокая эффективность повторных курсов лечения)
- Побочный эффект метода - красивый ровный загар
- Возможность проведения "поддерживающей" терапии
Что такое фототерапия? Виды светолечения
Фототерапия - так в медицине принято называть светолечение. Принцип фототерапии был известен уже в древности, когда люди использовали в лечебных целях солнечный свет и фотосенсибилизирующие растения, например, сельдерей. В природе ультрафиолетовое (УФ) излучение исходит от солнца, но, в отличие от видимой части солнечного спектра, не воспринимается человеческим глазом.
Именно ультрафиолетовые невидимые лучи вызывают загар. Еще древние греки и египтяне заметили, что солнечный свет действует очень благотворно при многих кожных заболеваниях, в том числе и при псориазе.
Применяемая с 1973 г. фототерапия (ПУВА) , с 1983 г. - селективная фототерапия (СФТ) и с 1993 г. - фототерапия средневолновыми лучами узкого спектра в наше время занимают лидирующее место в лечении кожных заболеваний.
Что такое фотосенсибилизатор?
Фотосенсибилизатор, попадая в поражённую клетку, совместно с УФ-А, тормозит патологически ускоренное её деление. Доказано, что кванты длинноволнового УФ-излучения нарушают целостность нуклеиновых кислот, свободные радикалы которых вступают в ковалентную связь с препаратами псораленового ряда.
Образующиеся соединения значительно тормозят репликацию ДНК и, следовательно, пролиферацию (деление) эпидермальных клеток.
Способы лечения псориаза ПУВА-терапией в СПб
- перорально (системно) - в таблетках и капсулах, за 2.5-3 часа до процедуры;
- локально - в виде кремов, растворов для местного нанесения за несколько минут до процедуры;
- ПУВА-ванны - фотоактивное вещество растворяется в ванне с водой, после приема которой через 15 минут следует облучение.
Перорально препараты принимаются в индивидуально рассчитанной дозе в зависимости от массы тела. Фотохимиотерапия посредством ванн ПУВА подходит для пациентов, у которых прием фотосенсибилизаторов внутрь провоцирует развитие таких побочных эффектов, как тошнота. Также такой метод ПУВА-терапии показан и при лечении псориаза у детей младше 15 лет.
Результаты ПУВА-терапии
Наши пациенты всегда довольны результатом! Обращайтесь в нашу клинику для омоложения, устранения недостатков или улучшения вашей красоты!
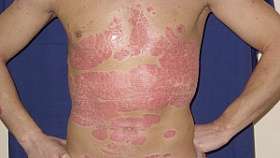
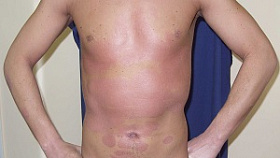
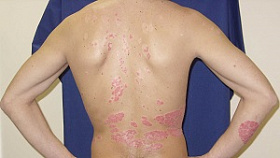
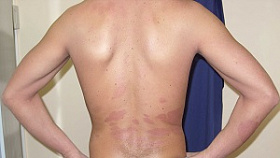
Показания и противопоказания для проведения ПУВА-терапии
Чаще всего ПУВА-терапия применяется для лечения распространенного вульгарного и экссудативного псориаза, а также при ладонно-подошвенной локализации и поражении волосистой части головы.
В условиях стационара возможно применение этого метода при таких тяжелых формах псориаза, как эритродермическая и пустулезная. ПУВА также применяется при различных формах дерматитов (атопический дерматит, экзема), витилиго.
Реже - при вульгарных угрях, фотодерматозах, гнездной плешивости, пурпурозно-пигментном дерматозе, лихеноидном питириазе, кольцевидной гранулеме, зудящих высыпаниях при вич-инфекции, красном плоском лишае, пигментной крапивнице, грибовидном микозе, хроническом состоянии "трансплантат против хозяина".
Противопоказаниями к данной процедуре являются:
- гиперчувствительность к фотосенсибилизаторам;
- заболевания, сопровождающиеся повышенной чувствительностью к УФ-излучению: системная красная волчанка, альбинизм, пигментная ксеродерма, порфирия;
- беременность;
- злокачественная меланома.
ПУВА-терапия с осторожностью проводится:
- пациентам со светлой кожей;
- при нарушениях в иммунной системе любой этиологии;
- больным, подвергшимся воздействию ионизирующей радиации;
- при наличии злокачественных новообразований;
- пациентам, страдающим катарактой;
- при острой или хронической почечной недостаточности;
- при уремии.
В клиниках "Дезир" в СПб ПУВА-терапия применяется как основная методика лечения псориаза. Этот метод позволяет практически полностью избавиться от кожных проявлений болезни на длительный срок.
На первом приеме врач дерматолог проводит сбор сведений о состоянии вашего здоровья с целью выявления возможных противопоказаний для лечения, оценивает степень и стадию течения заболевания, обсуждает с Вами все вопросы, которые возникают у Вас в процессе осмотра.
Мы ввели гибкую систему оплаты лечения, что позволяет Вам выбрать наиболее подходящую схему для вашего бюджета.
Читайте также:

