Что такое серологический анализ на вич
Обновлено: 22.04.2024
19513 04 Сентября
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
ВИЧ: причины появления, симптомы, диагностика и способы лечения.
Определение
ВИЧ (вирус иммунодефицита человека) – инфекционное хроническое заболевание, передающееся контактным путем, медленно прогрессирующее и характеризующееся поражением иммунной системы с развитием синдрома приобретенного иммунодефицита (СПИДа). СПИД – это финальная стадия ВИЧ-инфекции, когда из-за ослабленной иммунной системы человек становится беззащитным перед любыми инфекциями и некоторыми видами рака. Опасность представляют так называемые оппортунистические инфекции – заболевания, вызываемые условно-патогенной или непатогенной флорой: вирусами, бактериями, грибами, которые у здоровых людей не приводят к серьезным последствиям или протекают легко и излечиваются самостоятельно. При СПИДе они наслаиваются друг на друга, имеют затяжное течение, плохо поддаются терапии и могут стать причиной летального исхода.
Причины появления ВИЧ
Источником инфекции является человек, инфицированный ВИЧ, на любых стадиях заболевания. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко.
Половой путь (незащищенный секс с инфицированным партнером) – доминирующий фактор распространения ВИЧ-инфекции.
Передача ВИЧ от матери ребенку может произойти на любом сроке беременности (через плаценту), во время родов (при прохождении через родовые пути) и грудного вскармливания (при наличии язвочек, трещин на сосках матери и во рту ребенка).
Высокий риск инфицирования существует при внутривенном введении наркотических веществ нестерильными шприцами, при переливании ВИЧ-инфицированной крови и ее препаратов, использовании медицинского и немедицинского инструментария, загрязненного биологическими жидкостями человека, инфицированного ВИЧ. Кроме того, опасность могут представлять органы и ткани доноров, используемые для трансплантации.

Попадая в кровоток, вирус проникает в Т-лимфоциты хелперы, или CD-4 клетки (рановидность лейкоцитов), которые помогают организму бороться с инфекциями. Т-хелперы имеют на поверхности так называемые CD4-рецепторы. ВИЧ связывается с этими рецепторами, проникает в клетку, размножается в ней и в конечном счете уничтожает ее. Со временем вирусная нагрузка увеличивается, а количество Т-хелперов снижается.
При отсутствии лечения через несколько лет из-за значительного снижения числа Т-хелперов появляются связанные со СПИДом состояния и симптомы.
Классификация заболевания
- Стадия инкубации - от момента заражения до появления реакции организма в виде клинических проявлений острой инфекции и/или выработки антител (специфических белков, продуцируемых в ответ на проникновение антигена, в данном случае – вируса).
- Стадия первичных проявлений клинических симптомов:
В дальнейшем продолжается активное размножение вируса и разрушение Т-лимфоцитов, развивается стадия вторичных изменений, для которой характерно прогрессирующее снижение веса, общая слабость, стойкое повышение температуры, озноб, выраженная потливость. Клинические проявления оппортунистических заболеваний обусловливают клиническую картину этой стадии: пациентов беспокоят кашель и одышка, тошнота, рвота, боли в животе, тяжелая диарея, кожные высыпания, сильные головные боли, снижение памяти и внимания и др.
Диагностика ВИЧ
Лабораторные методы исследования:
Скрининг (обследование здоровых людей) на ВИЧ должен быть проведен любому человеку, который считает, что может быть заражен, а также перед любой госпитализацией и операцией, всем беременным женщинам и их половым партнерам.
Обследование целесообразно проходить людям с высоким риском заражения ВИЧ, например, при наличии заболеваний, имеющих одинаковый с ВИЧ-инфекцией механизм передачи (вирусные гепатиты В и С, заболевания, передающиеся половым путем), лицам, имеющим регулярные незащищенные половые контакты, инъекционным наркоманам, детям, рожденным от матерей с ВИЧ-инфекцией, медицинским работникам, напрямую контактирующим с кровью на работе и др.
Существуют экспресс-тесты для скрининга ВИЧ, которые можно делать в домашних условиях. Для определения специфических антител/антигенов к ВИЧ (ВИЧ-1, 2, антиген p24) используют кровь, слюну или мочу. Точность любого экспресс-теста ниже, чем теста, проводимого в лаборатории.
Для стандартного скринингового обследования определяют антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo) в крови с помощью иммуноферментного анализа (ИФА).
Внимание. При положительных и сомнительных реакциях, срок выдачи результата может быть увеличен до 10 рабочих дней. Синонимы: Анализ крови на антитела к ВИЧ1 и 2 и антиген ВИЧ1 и 2; ВИЧ-1 p24; ВИЧ-1-антиген, p24-антиген; ВИЧ 1 и 2 антитела и антиген p24/25, ВИЧ тест-системы 4-г.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Антитела к ВИЧ-1/2 и антиген ВИЧ-1/2 (HIV Ag/Ab Combo): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
ВИЧ-инфекция - инфекционная болезнь, развивающаяся в результате многолетнего персистирования (постоянного пребывания) в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (далее - ВИЧ), характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (далее - СПИД).
ВИЧ (Вирус Иммунодефицита Человека) – вирус, относящийся к семейству ретровирусов (семейство РНК-содержащих вирусов, заражающих преимущественно позвоночных), который поражает клетки иммунной системы человека. Через несколько недель с момента заражения начинают вырабатываться антитела к ВИЧ.
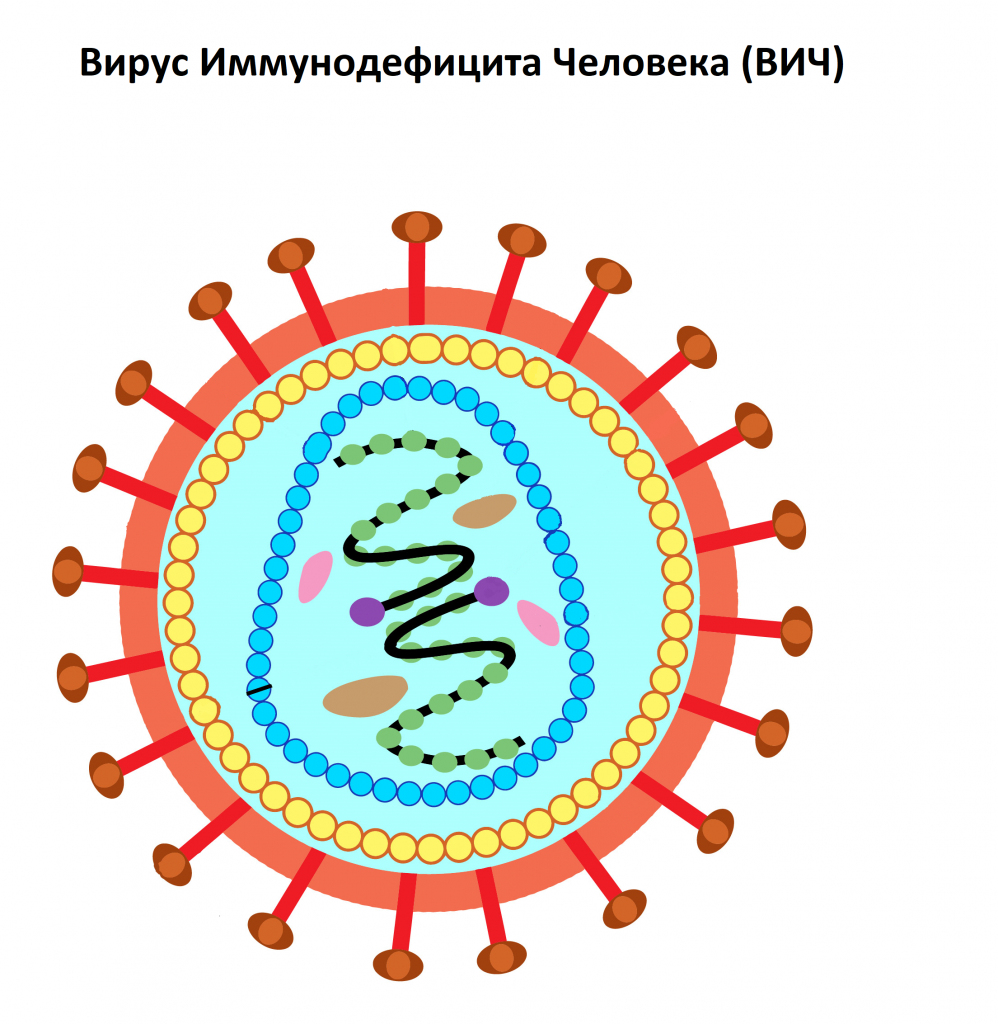
Показания на проведение исследования
Показаниями для назначения анализа является подготовка к госпитализации и плановому оперативному вмешательству. В профилактических целях следует провести исследование при подозрении на заражение при половом контакте. В первую очередь это касается лиц групп риска: употребляющих наркотики, вводимые внутривенно, часто меняющих половых партнеров и не использующих средств защиты.
Вирус иммунодефицита человека размножается в организме человека достаточно медленно, и количественный результат в отношении антигенов и антител к вирусу можно получить, как правило, не ранее чем через 3-6 недель после инфицирования. При этом клинические симптомы заболевания еще отсутствуют.
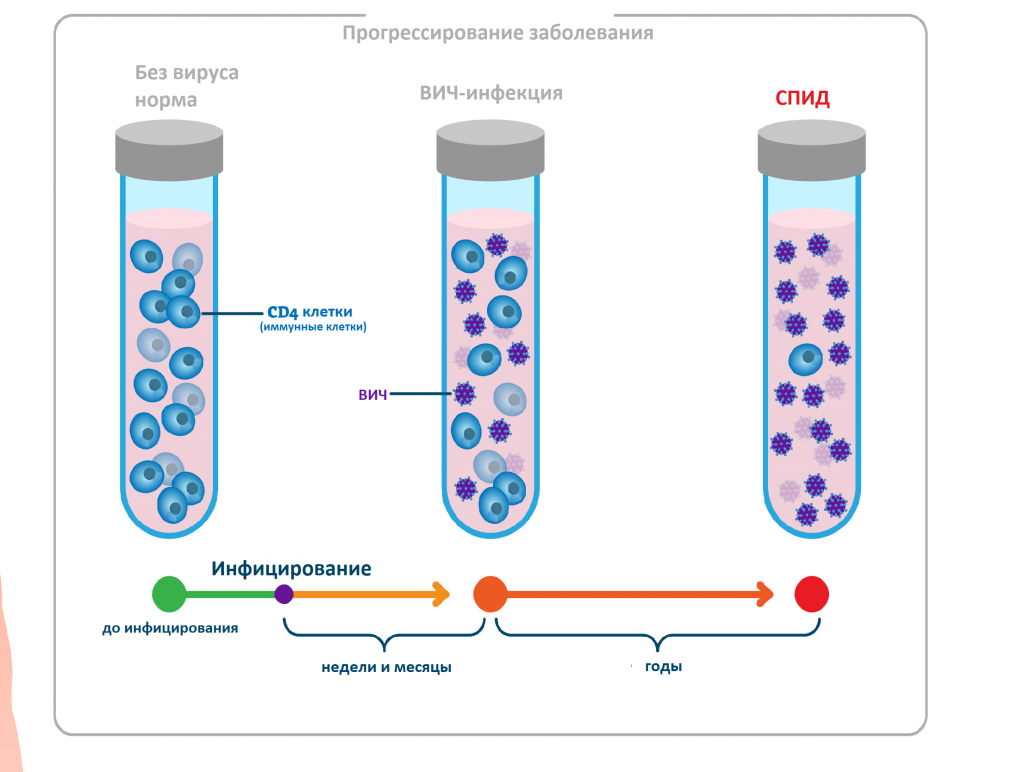
Через три месяца антигены ВИЧ и антитела к вирусу определяются практически у всех заболевших. Благодаря появлению новых комбинированных тест-систем четвертого поколения получение точного результата качественного анализа на ВИЧ-инфекцию возможно уже через две недели с момента попадания вируса в организм. При этом исследовании выявляют антиген р24 ВИЧ – белок вирусного капсида (внешней оболочки вируса).
Анализ на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2 назначают на этапе планирования и при ведении беременности, когда возможна передача вируса плоду. Анализ проводят и после родов, поскольку ребенок ВИЧ-положительной матери может быть инфицирован во время прохождения через родовые пути и при кормлении грудью.

Лихорадка, потеря веса без объективных причин, повышенная утомляемость, увеличение регионарных лимфатических узлов, потливость, особенно в ночное время, длительный кашель, диарея – эти устойчивые клинические симптомы неясного происхождения, отмечаемые в течение 2-3 недель, также служат показанием к проведению исследования на антитела к ВИЧ 1/2 и антиген ВИЧ 1/2.
Кожные проявления также могут быть симптомом ВИЧ-инфекции, поскольку развиваются на фоне ослабления иммунитета. К их числу относится рецидивирующая герпетическая сыпь, поражающая обширные участки кожи, полость рта, половые органы. Герпес поражает и глубокие слои кожи с развитием язвенно-некротической формы. Образуются язвы и эрозии с последующим образованием рубцов, которых не бывает при обычном герпесе.
Еще один характерный симптом ВИЧ-инфекции – волосатая лейкоплакия, которая связана с активацией латентной инфекции, вызванной вирусом Эпштейна-Барр (что свидетельствует об иммуносупрессии). Заболевание проявляется нитевидными образованиями белого цвета с дальнейшим ороговением пораженных участков языка и слизистой оболочки рта.
Обширные грибковые поражения (в первую очередь дрожжевыми грибками рода Candida) также служат типичным признаком, сопровождающим ВИЧ-инфекцию. Сначала кандидоз поражает слизистую оболочку рта и пищевода, затем распространяется на слизистые желудочно-кишечного и мочеполового тракта. При этом формируются обширные очаги, характеризующиеся болезненностью и склонностью к изъязвлению.
ВИЧ-инфекция может сопровождаться развитием обширного папилломатоза. У ВИЧ-инфицированных женщин папилломы цервикального канала склонны быстро вызывать рак шейки матки.
СПИД-индикаторным заболеванием служит саркома Капоши – многоочаговая сосудистая опухоль, которая поражает кожные покровы и слизистые оболочки. Ее очаги в виде красноватых или буроватых узелков и бляшек сливаются, быстро распространяясь по всему телу. Со временем они образуют опухолевые поля, которые изъязвляются и нагнаиваются.
К числу патологических состояний, которые почти у всех пациентов сопровождают ВИЧ-инфекцию, относят полиаденопатию (увеличение лимфатических узлов). Как правило, в первую очередь увеличиваются под- и надключичные, подбородочные, околоушные и шейные лимфоузлы. В дальнейшем к ним может присоединяться увеличение паховых и бедренных лимфатических узлов. Они могут быть мягкими или плотными на ощупь, безболезненными и подвижными. Иногда несколько лимфоузлов сливаются, образуя своеобразный конгломерат. Воспаление двух и более групп лимфоузлов считают признаком генерализованной лимфаденопатии. Поражение лимфатических узлов может наблюдаться в течение нескольких лет, при этом периоды обострения сменяются ремиссией.
К легочным заболеваниям, сопровождающим ВИЧ-инфекцию, относят туберкулез и пневмонию.
Анализ на антигены и антитела к ВИЧ рекомендуют сделать, если у пациента выявлены заболевания, передаваемые половым путем (сифилис, хламидиоз, гонорея, генитальный герпес, бактериальный вагиноз).
Исследование антител к ВИЧ1 и 2 и антиген ВИЧ1 и 2 используется с целью ранней диагностики ВИЧ-инфекции, что позволяет предотвратить передачу вируса другим людям и своевременно начать антиретровирусную терапию.
Поверхностный антиген вируса гепатита В (HВsAg) является белком, который присутствует на поверхности вируса, вызывающего гепатит В. Он обнаруживается в крови при остром и хроническом гепатите В как наиболее ранний маркер этой инфекции.
Суммарные антитела к антигенам вируса гепатита С, серологический маркер инфицирования вирусом гепатита С.
Чувствительный нетрепонемный тест, используемый для скрининга и комплексной диагностики сифилиса, современный аналог реакции Вассермана (RW) с кардиолипиновым антигеном, модификация VDRL (Venereal Disease Research Laboratory) теста.
Специфический диагностический трепонемный тест, выявляющий антитела к антигенам Treponema pallidum (бледная трепонема), возбудителя сифилиса.
Синонимы: Анализ крови на ВИЧ, сифилис, гепатит. HIV, Syphilis, Hepatitis B, C; Human Immunodeficiency Virus (HIV), Syphilis, Hepatitis B Virus (HBV), Hepatitis C Virus (HCV).
№ 70 Сифилис (анти-Tr. pallidum IgG/IgM) (антитела к антигенам Treponema pallidum суммарные, IgG и IgM, ИФА, Syphilis TP EIA)
- при профилактическом осмотре;
- при госпитализации в стационар.
Набор скрининговых тестов направлен на выявление ВИЧ-инфекции, сифилиса и гепатитов В и С и проводится в рамках профилактического обследования или при госпитализации.
ВИЧ-инфекция – инфекционное, медленно прогрессирующее, хроническое заболевание, вызываемое вирусом иммунодефицита человека и поражающее иммунную систему с развитием СПИДа.
Источником инфекции является ВИЧ-инфицированный на любой стадии болезни. Вирус передается через кровь, сперму, секрет влагалища, грудное молоко, однако доминирующий путь передачи – половой. Возможна передача ВИЧ от матери ребенку во время беременности, родов и грудного вскармливания. Высокий риск инфицирования существует при внутривенном введении наркотических веществ, при переливании ВИЧ-инфицированной крови и ее препаратов, использовании медицинского и немедицинского инструментария, загрязненного ВИЧ.
Связанный с ВИЧ иммунодефицит является причиной повышения восприимчивости к любым инфекциям, онкологическим и другим болезням.
Исследование на антитела к ВИЧ-1 и 2 и антиген ВИЧ-1 и 2 используется для выявления ВИЧ, в том числе на доклинической стадии заболевания. Антитела к ВИЧ могут появиться, начиная со второй недели после инфицирования; их содержание повышается в течение 2-4 недель и сохраняется на протяжении многих лет. У 90-95% инфицированных они появляются в первые три месяца после заражения, у 5-9% – в период от трех до шести месяцев, у 0,5-1% – в более поздний срок.
Основным компонентом лечения пациентов с ВИЧ-инфекцией является антиретровирусная терапия (АРТ), с помощью которой можно контролировать течение болезни. Раннее начало АРТ позволяет достичь улучшения клинического прогноза заболевания и снижения уровня распространенности ВИЧ-инфекции.
Гепатит В – вирусное инфекционное заболевание, поражающее печень и протекающее в острой или хронической форме. Путь передачи инфекции – преимущественно гематогенный, т. е. заражение происходит при контакте с кровью, реже – с другими биологическими жидкостями больного или вирусоносителя. Механизм передачи реализуется при переливании крови, половым путем, во время беременности и родов, при любых лечебно-диагностических и других манипуляциях, связанных с нарушением целостности кожных покровов с использованием контаминированных вирусом гепатита В инструментов. Наиболее эффективной мерой борьбы с гепатитом В является вакцинация.
HBsAg (поверхностный антиген вирусного гепатита B) – наиболее ранний маркер инфицирования, появляющийся еще в инкубационном периоде заболевания и используемый для выявления инфицированных и диагностики заболевания.
Вирусный гепатит C – заболевание печени, которое вызывает вирус гепатита C (ВГС). Болезнь может перейти в хроническую форму (примерно у 2/3 пациентов) с риском развития цирроза и гепатоцеллюлярной карциномы.
Основной путь передачи ВГС – гемоконтактный, т. е. через кровь или ее компоненты, в меньшей степени – через другие биологические жидкости человека. Также заражение возможно при проведении манипуляций, сопровождаемых повреждением кожи или слизистых оболочек с использованием контаминированных вирусом гепатита C инструментов. Возможна передача вируса от инфицированной матери ребенку во время беременности и родов.
Определение суммарных антител к антигенам вируса гепатита С используют для первичного скрининга хронической ВГС-инфекции, часто протекающей бессимптомно.
Сифилис – инфекционное заболевание, передаваемое преимущественно половым путем. Болезнь характеризуется поражением кожи, слизистых, нервной и двигательной системы, внутренних органов и отличается стадийным прогрессирующим течением. Чаще всего источником инфекции являются больные ранними формами сифилиса. Инфицирование бледной трепонемой возможно половым (наиболее часто), трансплацентарным (от больной матери плоду), трансфузионным (при переливании зараженной крови), контактно-бытовым (редко) путями.
Суммарное определение антител классов M и G к антигенам бледной трепонемы – специфический трепонемный тест, используемый для скрининга и комплексной диагностики сифилиса. Результат позволяет подтвердить диагноз уже при первых клинических проявлениях.
Исследование предназначено для выявления ВИЧ-инфекции, сифилиса и гепатитов В и С и проводится в рамках профилактического обследования, при госпитализации и в ряде других случаев.
Серология — современный метод лабораторной диагностики различных заболеваний, отличающийся эффективностью и надежностью. В первую очередь с помощью серологического исследования выявляют инфекционные процессы в организме. Анализ дает возможность идентифицировать возбудителя инфекции и подобрать правильную схему медикаментозной терапии. Также тест можно проводить для подтверждения аутоиммунных расстройств, при которых иммунная система ошибочно атакует здоровые клетки и ткани. Серология часто назначается при целиакии. Открытие этого метода позволило с большей точностью выявлять ВИЧ-инфекцию, гепатит, сифилис и иные патологии.

Что это за исследование?
В крови человека присутствуют так называемые форменные элементы, выполняющие определенные функции. Это красные кровяные клетки (эритроциты), лейкоциты, тромбоциты. Жидкий компонент крови называют плазмой. В ней присутствуют разнообразные химические соединения, включая иммунологические комплексы. Их выявление требуется для постановки диагноза и проведения лечения. Например, забор крови проводится для оценки уровня глюкозы, гормональных веществ, ферментов, иммуноглобулинов. Для правильного выполнения анализа полученную плазму превращают в сыворотку. Для этого необходимо вывести из жидкости фибриноген, ответственный за свертывание крови.
Серологическое исследование — метод лабораторной диагностики, позволяющий обнаружить в полученной жидкости определенные иммуноглобулины. Это компоненты гуморального иммунитета, вырабатываемые лимфоцитами для связывания и нейтрализации чужеродных компонентов. Антитела действуют против бактериальных клеток, грибков, вирусов, простейших, паразитов, аллергенов и других угроз. Клетки иммунитета умеют вырабатывать специфические иммуноглобулины, соответствующие определенным агентам. Это свойство позволяет проводить диагностику заболеваний.
Серология не ограничивается идентификацией возбудителей инфекции с помощью антител. Иммунитет вырабатывает иммуноглобулины разных классов в зависимости от этапа развития патологического процесса. Определение типа этих иммунных комплексов в крови дает возможность уточнить, когда пациент был инфицирован, и как быстро болезнь развивается.
Что показывает серология?
Это исследование требуется для обнаружения определенных патологических состояний. Нет общих анализов, направленных на обнаружение всех возможных иммуноглобулинов крови. По этой причине серология назначается только врачом при наличии строгих показаний. Пациенты приходят с определенными жалобами, а специалист проводит необходимые обследования для постановки диагноза. Серологическое исследование отвечает на вопрос, почему у человека появились симптомы.
В педиатрической практике серологическая диагностика играет важную роль в своевременном выявлении опасных инфекций, вызывающих серьезные осложнения у ребенка. С помощью анализа крови педиатр может обнаружить краснуху, ветряную оспу, скарлатину, коклюш или другую инфекцию. Это исследование обязательно выполняется при обследовании у венеролога. Правильно подобранный тест помогает идентифицировать патогенный микроорганизм, передающийся половым путем. Ставится диагноз сифилис, трихомониаз, герпес, ВИЧ.
Серологическая диагностика — часть скрининга у беременных женщин. Это необходимо для раннего выявления факторов риска возникновения серьезных осложнений. Обнаружение специфических антител в крови дает возможность исключить токсоплазмоз, цитомегаловирусную инфекцию, герпес и другие патологии. Они могут крайне негативно сказаться на внутриутробном развитии ребенка.

В гепатологической практике серология выполняется для обнаружения вирусного поражения печени. Повторные тесты делают для оценки эффективности лечебных мероприятий. Врач проверяет уровень вирусной нагрузки, оценивает динамику состояния больного. Подобная диагностика иногда требуется после вакцинации от гепатита В. Антитела класса IgG — эффективный компонент иммунитета, поэтому их уровень нужно определить для подтверждения результативности иммунизации.
Как проводится серология?
Это простая процедура, к которой не нужно специально готовиться. Уровень иммуноглобулинов в крови определяется только активностью присутствующих в организме патогенных микроорганизмов, вроде бактериальных клеток или вирусов. В некоторых случаях пациента просят отказаться от приема пищи в утренние часы перед выполнением процедуры.
Есть определенные исключения, при которых подготовительный этап требуется для повышения достоверности результатов:
- Проведение контрольного исследования для оценки динамики состояния во время медикаментозной терапии. В таком случае диагностика выполняется только после окончания курса лечения. Врач отменяет прием медикаментов минимум за семь суток до сдачи крови.
- Серологический тест требуется провести во время лечебных мероприятий — врач хочет удостовериться в эффективности подобранной схемы. В таком случае пациент продолжает принимать препараты.
- Иногда требуется изменение рациона. Например, при лабораторной диагностике по поводу различных видов аллергии.
Сама процедура ничем не отличается от стандартного забора крови. Материал получают из локтевой вены. Медицинский работник использует жгут, протирает место прокола спиртом и вводит иглу в сосуд. Производится забор небольшого количества крови. Образец направляют в лабораторию.
Расшифровка
Распространенным видом серологии является иммуноферментное исследование, проводимое для обнаружения антител разных классов. Такой способ диагностики применяют для выявления острой или хронической болезни, ее обострения, иммунной защиты от определенных инфекционных агентов. В этом случае интерпретация результатов теста проводится с учетом следующих показателей:
- IgM. Это первичный иммуноглобулин, вырабатываемый почти сразу после столкновения организма с патогеном. Может появляться при обострении.
- IgG. Такие антитела синтезируются на более поздних сроках и перед выздоровлением. Если другие факторы не были обнаружены, в бланке указывается присутствие стойкой иммунной защиты или хронической формы заболевания.
- IgA. Антитела этого класса указывают на протекание определенного патологического процесса. Если они сочетаются с IgM, врач делает вывод о наличии острого заболевания, его постепенного развития. При сочетании с IgG можно предположить, что хроническая инфекция обострилась.
Если по результатам серологии антитела не были обнаружены в целом, интерпретация теста меняется. Врач говорит об отсутствии инфекционного процесса или иммунной защиты от него. Требуются дополнительные сведения для правильной трактовки таких клинических данных. Например, если до этого была введена вакцина, отсутствие иммуноглобулинов в некоторых случаях свидетельствует об ее неэффективности. Может потребоваться исключение иммунодефицита и определенных факторов, ослабляющих защитную систему организма.
Важно понимать, что интерпретировать серологическое исследование будет врач. Специалист ориентируется не только на результаты такого теста. Нужно оценивать анамнез в целом, результаты других видов диагностики.
Иммуноферментный анализ (ИФА) — это метод выявления в крови специфических антител, представляющих собой молекулы иммуноглобулинов. Он отличается высокой точностью и чувствительностью, позволяет определить не только качественный, но и количественный состав антигенов и антител в организме. В медицине иммуноферментный анализ применяется для выявления болезней, которые провоцируют микроорганизмы различных классов — от вирусов до паразитов, а также для диагностики аутоиммунных заболеваний.

Особенности анализа ИФА
Иммуноферментный анализ состоит из двух компонентов — иммунной и ферментативной реакции. Иммунная реакция связывает биологические молекулы, элементы клетки или микроорганизма, которые пытаются выявить. Ферментативная реакция позволяет увидеть и измерить результат иммунологической реакции.
ИФА относится к непрямым методам диагностики, так как с ее помощью можно определить наличие антител к патогенному микроорганизму, а не самого возбудителя. Этот анализ рекомендуется выполнять совместно с ПЦР-диагностикой.
Важность иммуноферментного анализа несомненна: его применяют, если требуется определить стадию развития заболевания, провести мониторинг проведенного курса лечения, оценить ответ организма на лечение либо подобрать оптимальную схему терапии.
К преимуществам ИФА относят следующее:
- высокая чувствительность (до 90%), позволяющая обнаружить микроорганизмы даже в том случае, если они присутствуют в минимальных концентрациях;
- возможность выявить заболевание еще до проявления симптомов;
- скорость проведения анализа и получения результатов;
- возможность определить примерный срок заражения, а также тип течения инфекции (острая или хроническая);
- выявление с высокой степенью достоверности микроорганизмов, которые невозможно определить путем применения других диагностических методов (посева, микроскопии и т.д.).
Показания к проведению иммуноферментного анализа крови
Методика ИФА позволяет выявить в крови любой антиген — не только собственный, но и чужеродный для организма. Ее назначают при подозрении на скрытую инфекцию. Показаниями для проведения этого анализа являются:
- выявление различных инфекций (гепатиты, паразитарные инфекции, герпес, хламидии, токсоплазмоз, сальмонеллез, вирус Эпштейн-Барра);
- определение содержания гормонов для оценки работы органов эндокринной системы — щитовидной железы, гипофиза, половых желез;
- выявление и отслеживание онкомаркеров (ПСА у мужчин, фактор некроза опухоли и т.д.);
- диагностика аутоиммунных заболеваний (системный васкулит, ревматоидный артрит, системная красная волчанка, синдром Шегрена).
Также иммуноферментный анализ позволяет определить наличие антител к вирусу у пациента после прививки.
ИФА не оказывает непосредственного воздействия на антиген: этот метод позволяет оценить реакцию организма на присутствие такого антигена.
Чаще всего для проведения иммуноферментного исследования используют сыворотку венозной крови, взятой у пациента натощак. Также для анализа могут использоваться околоплодные воды, спинномозговая жидкость, содержимое стекловидного тела и слизь цервикального канала и уретры.
Подготовка к анализу ИФА
Чтобы снизить риск ошибки при проведении иммуноферментного анализа, пациенту рекомендуют подготовиться к этой процедуре. Речь идет о том, чтобы в течение 7-10 дней до назначенного исследования:
- прекратить прием антибиотиков, а также противовирусных и антигистаминных препаратов;
- исключить из рациона продукты-аллергены (шоколад, мед, орехи, яйца);
- отказаться от жирных, острых, жареных блюд, алкоголя, сладостей;
- ограничить физические нагрузки;
- избегать сильных эмоциональных потрясений.
За сутки до забора крови нужно прекратить курение.
Интерпретация результатов анализа
При выполнении иммуноферментного анализа выявляют антитела разных типов – иммуноглобулины классов M, A, G (JgM, JgA, JgG). Они появляются в разные промежутки времени.
IgM указывает на то, что инфекция находится на острой стадии развития. Этот иммуноглобулин появляется в крови на 4-5 день после предполагаемого заражения. Если выявляют IgM, то пациент в данный момент является больным.
IgG характеризует хроническую форму инфекционного процесса, а также свидетельствует о наличии стойкого иммунитета к антигену. Выработка этого иммуноглобулина происходит на 20-28 день с момента заражения. IgG может сохраняться в крови долгое время – несколько месяцев и даже лет.
IgA – иммуноглобулины, выявление которых указывает на переход острой формы инфекционного процесса в хроническую. Они вырабатываются на 14-20 день с момента заражения и сохраняются в крови больного около двух месяцев.
Анализ ИФА может демонстрировать разные комбинации этих иммуноглобулинов. В зависимости от сочетания, они указывают на определенный этап в развитии заболевания:
- JgM (-), JgG (-), JgA (-). Иммунитет к инфекции отсутствует.
- JgM (-), JgG (+), JgA (-). У больного имеется иммунитет, приобретенный после введения вакцины или выполнения прививки.
- JgM (+), JgG (-/+), JgA (-/+). У пациента присутствует острая инфекция.
- JgM (+), JgG (+), JgA (+). У больного протекает период обострения хронической инфекции.
- JgM (-), JgG (+/-), JgA (+/-). У пациента имеется хроническая инфекция.
- JgM (-). Пациент был заражен, но сейчас выздоровел.
Если ИФА направлен на исследование гормонов щитовидной железы, то его допустимые границы находятся в таких пределах:
При диагностике аутоиммунных заболеваний у пациента могут выявляться такие антитела:
- Антинуклеарные (аутоантитела к антигенам ядра клеток). Они характерны для системных аутоиммунных заболеваний.
- Антитела к растворимым нуклеарным антигенам. Такие компоненты проявляются при различных системных аутоиммунных процессах.
- Антикардиолипиновые антитела IgG и IgM. Они характерны для антифосфолипидного синдрома.
- Антитела к двухспиральной ДНК, которые являются специфичными для системной красной волчанки.
- Ревматоидный фактор. Антитела такого типа выявляют при ревматоидном артрите, хотя они не специфичны конкретно для этого заболевания и могут обнаруживаться при других отклонениях, а также у абсолютно здоровых пациентов.
Сейчас ИФА-анализ широко используется для выявления антител к коронавирусной инфекции.
Читайте также:

