Что такое стрептококковая инфекция в урологии
Обновлено: 24.04.2024
Хронический простатит (ХП) принадлежит к числу самых распространенных урологических заболеваний. По данным Н. А. Лопаткина (1998), в России на долю ХП приходится до 35% всех обращений к врачу по поводу
Хронический простатит (ХП) принадлежит к числу самых распространенных урологических заболеваний. По данным Н. А. Лопаткина (1998), в России на долю ХП приходится до 35% всех обращений к врачу по поводу урологических проблем среди мужчин в возрасте от 20 до 50 лет. Для получения данных о частоте встречаемости симптомов простатита с оценкой распространенности дизурии, дискомфорта в промежности и в области полового члена было проведено международное (Англия, Франция, Голландия, Корея) эпидемиологическое исследование Urepik. Анализ, проводившийся на основании шкалы симптомов Nickel и Sorensen (1996), дал возможность выявить признаки простатита у 4800 мужчин в возрасте от 40 до 79 лет. У 35% мужчин за последний год наблюдался как минимум один из симптомов простатита, и для 8% мужчин это представляло, по меньшей мере, неудобство [1].

На долю хронического бактериального простатита (ХБП) приходится 5–15% случаев заболевания [6]. Наиболее распространенными, по мнению большинства исследователей, этиологическими агентами ХБП являются такие грамотрицательные бактерии семейства Enterobacteriaceae, как Escherichia coli, которые обнаруживаются в 65–80% случаев инфекций. Различные виды Serratia, Klebsiella, Enterobacter, Acinetobacter выявляются у 10–15% больных. Большинство исследователей полагают, что на долю таких грамположительных бактерий, как Enterococcus faecalis, приходится от 5 до 10% случаев подтвержденных инфекций простаты [5].
К предрасполагающим факторам развития ХБП относятся: уретропростатический рефлюкс; фимоз; анально-генитальные сношения без предохранения; инфекции мочевых путей; острый эпидидимит; постоянные уретральные катетеры и проведение трансуретральных операций у мужчин с инфицированной мочой без предшествующей антимикробной терапии [1]. У пациентов с ХП может быть выявлено нарушение секреторной функции простаты, характеризующееся изменением состава секрета, т. е. снижением уровней фруктозы, лимонной кислоты, кислой фосфатазы, катионов цинка, магния и кальция; цинксодержащего антибактериального фактора простаты. При этом увеличиваются такие показатели, как рН, отношения изоферментов лактатдегидрогеназы-5 к лактатдегидрогеназе-1, белков воспаления — церулоплазмина и компонента комплемента С3. Эти изменения в секреторной функции простаты также обусловливают неблагоприятное воздействие на антибактериальную природу секрета простаты. Уменьшение действия антибактериального фактора простаты способно снижать врожденную противобактериальную активность секрета, тогда как щелочной показатель рН может препятствовать диффузии в ткань и в секрет простаты основных антимикробных препаратов.
Симптомами ХП являются боли в тазовой области, расстройства мочеиспускания и эякуляции (см. табл. 1).
| Таблица 1 Симптомы хронического простатита | ||
| Локализация боли в тазовой области | Расстройство мочеиспускания | Расстройство эякуляции |
| В промежности В половом члене В яичках В паховой области Над лоном В прямой кишке В крестце | Учащенное мочеиспускание Неполное опорожнение мочевого пузыря Слабая или прерывистая струя мочи Боль или ее усиление во время мочеиспускания | Боли во время или после эякуляции Гемоспермия |
Ведущее место в лабораторной диагностике ХБП принадлежит микробиологическому исследованию — четырехстаканному локализационному тесту, предложенному в 1968 г. Meares и Stamey [8]. Он состоит в получении, после тщательного туалета наружных половых органов (во избежание контаминации поверхностными бактериями), первой (10 мл) и второй (средней) порций мочи для бактериологического исследования, массажа предстательной железы (ПЖ) со взятием секрета для микроскопии и посева, а также третьей порции мочи (после взятия секрета) для посева (рис. 1). Количественные посевы первой и второй порций мочи выявляют бактерии в уретре и мочевом пузыре, в то время как при посевах секрета простаты и порции мочи после взятия секрета (третьей порции мочи) выявляют флору простаты. ХБП характеризуется воспалительной реакцией в секрете (при микроскопии определяется более 10 лейкоцитов в поле зрения при большом увеличении). После инкубации посевов подсчитывают количество колониеобразующих единиц (КОЕ).
Бактериологическое подтверждение ХБП мы проводим на основании, по крайней мере, одного из следующих критериев, предложенных K. G. Naber (2003):
- третья порция мочи или образец секрета простаты содержат бактерии одного штамма в титре 103 КОЕ/мл и более при условии стерильной второй порции мочи;
- третья порция мочи или образец секрета простаты содержат количество бактерий, десятикратно превышающее количество бактерий (КОЕ/мл) второй порции мочи;
- третья порция мочи или образец секрета простаты содержат более 103 КОЕ/мл истинных уропатогенных бактерий, отличных от других бактерий во второй порции мочи.
Характерное для ХБП содержание патогенов в образцах примерно следующее:
первая порция мочи < 10 3 КОЕ/мл;
вторая порция мочи < 10 3 КОЕ/мл;
секрет простаты ≥ 10 4 КОЕ/мл;
третья порция мочи ≥ 10 3 КОЕ/мл.
Четкое соблюдение правил микробиологической диагностики и вышеуказанных критериев интерпретации результатов локализационного теста Meares — Stamey на большом количестве наблюдений позволят более точно определить частоту встречаемости истинных патогенов ХБП.
Антимикробная терапия. После идентификации этиологического агента и определения антибиотикорезистентности возникает необходимость назначения больному с ХБП антимикробной терапии. К факторам, оказывающим влияние на выбор антимикробного препарата для лечения ХБП, относятся: чувствительность идентифицированного микроорганизма к антибиотику, его способность в достаточной концентрации проникать через гематопростатический барьер и накапливаться в ткани и секрете простаты, сперме, а также способность препарата преодолевать экстрацеллюлярную полисахаридную оболочку, формируемую микроколониями бактерий, и хорошая переносимость при длительном пероральном приеме. Идеальный антибактериальный препарат для лечения ХБП должен быть жирорастворимым, слабощелочным, с коэффициентом диссоциации, способствующим максимальной концентрации препарата в простате [2]. Антимикробные средства из группы фторхинолонов на сегодняшний день отвечают вышеперечисленным требованиям и являются препаратами выбора для лечения ХБП. Особенностью антибактериального действия фторхинолонов является наличие двух мишеней действия в бактериальной клетке, каковыми являются ферменты (топоизомеразы II типа), ответственные за изменения пространственной конфигурации бактериальной ДНК: ДНК-гираза и топоизомераза IV. ДНК-гираза осуществляет суперспирализацию бактериальной ДНК, а топоизомераза IV — разделение дочерних хромосом в процессе репликации. Ключевым моментом в действии фторхинолонов является образование трехкомпонентного комплекса (бактериальная ДНК–фермент–фторхинолон). Указанный комплекс предотвращает репликацию бактериальной ДНК. Благодаря тому, что топоизомеразы обладают расщепляющей активностью, происходит разрушение молекулы ДНК (С. В. Сидоренко, 2002).
В настоящее время в практическое здравоохранение внедрены новые антимикробные препараты из группы фторхинолонов III и IV поколений, которые проявляют активность в отношении как грамотрицательных и грамположительных бактерий, так и атипичных внутриклеточных микроорганизмов, а также обладают способностью воздействовать на бактерии в биологических пленках (см. рис. 2). Антимикробная активность in vitro фторхинолонов III поколения — спарфлоксацина и левофлоксацина, а также фторхинолона IV поколения — моксифлоксацина наглядно представлена в таблице 2.
| Таблица 2 Антимикробная активность in vitro спарфлоксацина, левофлоксацина и моксифлоксацина (МПК90, мкг/мл) [4] | |||
| Микроорганизмы | Спарфлоксацин | Левофлоксацин | Моксифлоксацин |
| Acinetobacter spp. | 0,25 | 16 | 0,5 |
| Citrobacter freundii | 0,25 | 0,5 | 0,5 |
| Enterobacter cloacae | 0,5 | 0,5 | 0,5 |
| Escherichia coli | 0,12 | 0,12 | 0,5 |
| Klebsiella pneumoniae | 0,25 | 0,25 | 0,5 |
| Proteus mirabilis | 0,5 | 0,25 | 0,12 |
| Pseudomonas aeruginosa | 8 | 4 | 16 |
| Staphylococcus epidermidis | 1 | 1 | 2 |
| Staphylococcus saprophyticus | 0,25 | — | 0,5 |
| Enterococcus faecalis | 2 | 16 | 4 |
В 2004 г. мы сравнили чувствительность 25 различных штаммов коагулазо-негативных стафилококков — наиболее распространенных, по нашим данным (Е. Б. Мазо и соавт., 2003, 2004), этиологических агентов ХБП — к левофлоксацину, спарфлоксацину и моксифлоксацину. Бактериологическое исследование проводили классическим методом: выполняли посев мочи и секрета простаты на питательные среды с выделением чистой культуры и идентификацией выделенных штаммов при помощи полуавтоматического микробиологического анализатора Sceptor (Becton Dickinson, USA). Чувствительность выделенных микроорганизмов к левофлоксацину, спарфлоксацину и моксифлоксацину определяли дискодиффузионным методом на среде Мюллера–Хинтона. Результаты оценивали по значениям диаметров зон задержки роста. Всего было изучено 25 штаммов коагулазо-негативных стафилококков (21 — Staphylococcus haemolyticus, 3 — Staphylococcus epidermidis, 1 — Staphylococcus warnerii), выделенных в диагностическом титре из секрета простаты и мочи у больных ХБП при четырехстаканном тесте Meares–Stamey. Проведенный нами анализ чувствительности коагулазо-негативных стафилококков к фторхинолонам III и IV поколений показал наиболее высокую чувствительность этих бактерий к моксифлоксацину — у 24 (96%) штаммов. К левофлоксацину оказались чувствительны 21 (84%), а к спарфлоксацину 20 (80%) штаммов коагулазо-негативных стафилококков. Пять резистентных к спарфлоксацину штаммов были выделены нами у больных после длительной антимикробной терапии этим препаратом. Был выделен также штамм гемолитического стафилококка, резистентный ко всем фторхинолонам III и IV поколений у больного, ранее принимавшего в течение 6 нед моксифлоксацин. Проведенное исследование продемонстрировало высокую чувствительность коагулазо-негативных стафилококков, выделенных от больных ХБП, к фторхинолонам III и IV поколений. Чувствительность исследованных бактерий к моксифлоксацину оказалась наиболее высокой, в то время как к левофлоксацину и спарфлоксацину была практически одинаково ниже. Таким образом, длительная антимикробная терапия моксифлоксацином может привести к селекции устойчивых штаммов и развитию перекрестной резистентности к фторхинолонам III и IV поколений.
На сегодняшний день проведено ограниченное количество клинических исследований применения фторхинолонов в лечении ХБП. Результаты таких исследований, с периодом наблюдения не менее 6 мес, представлены в таблице 3.
Как видно из данных, приведенных в таблице 3, несмотря на существенные различия в количестве больных, принимавших участие в исследованиях, бактериальная эрадикация при различной длительности терапии фторхинолонами, наблюдалась более чем у 60% пациентов. Проведение подобных исследований в будущем, с соблюдением стандартов микробиологической диагностики, позволит выработать единый подход к рациональной антимикробной терапии ХБП.
Согласно актуальным на сегодняшний день рекомендациям Европейской ассоциации урологов по лечению инфекций мочевыводящих путей и инфекций репродуктивной системы у мужчин, принятым в 2001 г., длительность антимикробной терапии ХБП фторхинолонами или триметопримом должна составлять 2 нед (после установления предварительного диагноза). После повторного обследования больного антимикробную терапию рекомендуют продолжать суммарно в течение 4–6 нед только при положительном результате микробиологического исследования секрета простаты, взятого до начала лечения, или в случае, если у больного улучшилось состояние после приема антимикробных препаратов [2].
Антимикробные препараты, используемые для лечения ХБП, а также способы их применения приведены в таблице 4.
| Таблица 4 Способы применения антимикробных препаратов для лечения хронического бактериального простатита | ||
| Группа препаратов | Препараты | Способ применения |
| Фторхинолоны | Ципрофлоксацин (сифлокс, ципролет, цифран) | По 500 мг 2 раза в сутки |
| Офлоксацин (джеофлокс, заноцин, офлоксин 200) | По 400 мг 2 раза в сутки | |
| Ломефлоксацин (ксенаквин, ломфлокс, максаквин) | По 400 мг 1 раз в сутки | |
| Левофлоксацин (таваник) | По 500 мг 1 раз в сутки | |
| Спарфлоксацин (спарфло) | Первый прием 400 мг, затем по 200 мг 1 раз в сутки | |
| Моксифлоксацин (авелокс) | По 400 мг 1 раз в сутки | |
| Триметоприм/ сульфаметоксазол | Ко-тримоксазол (бикотрим, бисептол) | По 960 мг 2 раза в сутки |
Следует отметить, что больные с ХБП должны принимать антибиотик фторхинолонового ряда в течение длительного периода (от 4 до 6 нед) для предотвращения рецидива инфекции нижних мочевых путей. Продолжительная терапия антибиотиками в низких профилактических дозах или супрессивная антимикробная терапия могут применяться в случаях рецидивирующего или невосприимчивого к лечению простатита.
Литература
- Мазо Е. Б. Хронический инфекционный простатит// Материалы пленума правления Российского Общества урологов. — Саратов, 2004. — С. 267–289.
- Мазо Е. Б., Попов С. В., Карабак В. И. Антимикробная терапия хронического бактериального простатита// Русский Медицинский Журнал. — 2004. — Т. 12. — № 12. — С. 737–740.
- Трапезникова М. Ф., Савицкая К. И., Нестерова М. В. Мониторинг возбудителей хронического бактериального простатита// Материалы пленума правления Российского Общества уроло-гов. – Саратов, 2004. — С. 366.
- Zhanel G. G., Ennis K. et al. A critical review of the fluoroquinolones: focus on respiratory tract infections. Drugs. 2002; 62 (1): 13–59.
- Naber K. G. Antimicrobial treatment of bacterial prostatitis. Eur.Urol. Suppl. 2003; 2: 23–25.
- Krieger J. N., Egan K. J. Comprehensive evaluation and treatment of 75 men referred to chronic prostatitis clinic. Urology, 1991; 38: 11–19.
- Bergman B. On the relevance of gram-positive bacteria in prostatitis. Infection 1994; 22(Supp l):22.
- Meares E. M., Stamey T. A. Invest. Urol 1968; 5; 492.
С. В. Попов
А. К. Чепуров, доктор медицинских наук, профессор
В. И. Карабак, кандидат медицинских наук
РГМУ, Москва

Род бактерий, относящихся к условно патогенной микрофлоре. Носителями различных стрептококков являются практически все люди, включая младенцев. В норме активность микробов подавляет иммунитет. При ослаблении его защиты или получении извне большой заражающей дозы развиваются стрептококковые инфекции: воспалительные заболевания, поражающие слизистые дыхательных путей, ткани внутренних органов, зубы или оболочки мозга. Стрептококки очень устойчивы к факторам внешней среды, способны вырабатывать резистентность к антибактериальным препаратам.
Что такое стрептококки
Род Streptococcus объединяет разнообразные грамположительные микроорганизмы, способные размножаться в анаэробных условиях. Бактерии имеют шаровидную форму, их оболочки чрезвычайно устойчивы к агрессии внешней среды. В высушенных образцах биологических материалов стрептококки сохраняются жизнеспособными более года. Погибают при кипячении, химические дезинфицирующие препараты убивают их в течение 20 минут. По этой причине поверхностного антисептирования часто бывает недостаточно.
Источник распространения стрептококков — носители: зараженные или больные люди. В большой концентрации инфекция содержится на поверхности слизистых оболочек, в жидкостных выделениях: гное, экссудате, слюне. Микробы передаются от человека к человеку воздушно-капельным путем при чихании или кашле. В отличие от вирусов стрептококки разлетаются на относительно небольшое расстояние от источника: в радиусе не более трех метров. Высокая устойчивость бактерий во внешней среде определяет также алиментарный путь заражения: через грязные руки, продукты питания. Стрептококки длительное время сохраняются в молоке, мясных и морепродуктах, которые являются для этой группы инфекций питательную среду.
При размножении в организме человека стрептококки провоцируют интенсивные воспалительные реакции:
микробы группы А чаще поражают слизистые носа, ротовой полости, гортани, бронхов и легких, слухового аппарата, кожи, становятся возбудителями синуситов, тонзиллита, кариеса, ангины, пневмонии, дерматитов, рожи, скарлатины, осложнения ран и ожогов;
стрептококки группы В обычно провоцируют воспаления тканей мочевыделительной системы, суставных структур, соединительной ткани, вызывают цистит, адрекситы, инфекционные нефриты, ревматические процессы, послеродовые осложнения у женщин, эти микробы могут передаваться при половых контактах.
Развитию стрептококковых инфекций способствуют различные системные патологии и повреждения тканей. В том числе: сахарный диабет, злокачественные опухоли, иммунодефицитные, послеоперационные состояния, гиповитаминозы, открытые раны.
Признаки инфицирования
Распространенные симптомы стрептококковых инфекций:
повышение местной или общей температуры тела;
зуд, жжение, сухость в области гортани;
отечность и покраснение миндалин, образование желтого или сероватого налета на слизистых;
заложенность носа с последующими густыми выделениями зеленоватого или желтого цвета;
резкая боль и заложенность слухового прохода, серозные выделения с примесью гноя.
У большинства людей природная высокая склонность к заражению стрептококками. При передаче того или иного вида инфекции воспаляются так называемые входные ворота. Возникают ларингит, фарингит, ангина, отит. При распространении микробов из очагов заражения страдают нижние дыхательные пути, мозг, почки, кишечник и другие органы. К инфекциям вторичной формы можно отнести процессы с включением аутоиммунных механизмов: ревматоидный артрит, стрептококковый васкулит, гломерулонефрит.
Стрептококки — частые провокаторы токсических и некротических осложнений, в том числе тяжелой лихорадки, абсцессов и сепсиса.
Диагностика и лечение стрептококковых инфекций
Специфическая диагностика патогенов требует проведения бактериологического анализа соскобов слизистых, образцов слюны, мочи, мокроты, гнойного отделяемого и других биоматериалов. Кроме того, часто бывает необходимо тестирование крови на антитела к стрептококкам. Лабораторные исследования устанавливают вид возбудителя болезни в течение 20–30 минут.
Кроме этиологических анализов при различных патологиях требуется диагностика общего состояния поражениях органов: обследование у отоларинголога, проведение УЗИ, флюорографии и некоторых других.
Тактику лечения подбирают с учетом выявленных нарушений и устойчивости микробов к медикаментам. Терапию проводят врачи различных профилей: гинекологи, терапевты, пульмонологи, дерматологи. Для подавления активности инфекционной микрофлоры больным назначают курс антибиотиков. Против стрептококков эффективны Азитромицин, Эритромицин,препараты из ряда фторхинолонов: Ципрофлоксацин, Левофлоксацин. Покупать и применять медикаменты важно по назначению врача. Самодеятельность в этом вопросе приводит к развитию суперинфекций. Терапию дополняют также иммуномодулирующими средствами.
Предотвратить развитие стрептококковых заболеваний помогают санитарные меры, закаливание, использование антисептических средств.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Возрастные ограничения 18+
Существует целый ряд заболеваний интимного характера.
Они наиболее часто приводят к эректильным расстройствам и бесплодию у мужчин.
К этим заболеваниям относится инфекция в урологии.
Она может носить специфический характер и передаваться половым путем или развивается при участии условно-патогенной микрофлоры, которая постоянно сопутствует человеку.
Беспорядочные связи, активная половая жизнь без средств контрацепции – увеличивают риск появления инфекций в интимной области.
Деликатная тема затрагивает и мужчин и женщин.
По статистике, женщины чаще болеют урологическими инфекциями, в силу своих анатомических особенностей и короткой уретры.
Человек подвержен проникновению урологических инфекций в организм на фоне сниженного иммунитета.
Риск возрастает, если вы не соблюдаете диету и не придерживаетесь системы правильного питания.
Алкоголь, курение, стрессы также благоприятно влияют на развитие инфекций.
Стафилококковая и стрептококковая инфекция в урологии
Стафилококковую инфекцию вызывают шарообразные бактерии стафилококки.
Неспецифическая кокковая микрофлора проявляет себя в урологии в виде таких заболеваний как:
- неспецифический бактериальный уретрит (воспаление мочеиспускательного канала)
- простатит (воспаление предстательной железы)
- баланопостит (воспаление крайней плоти и головки полового члена).
Близко к этому стоят и кожные повреждения наружных половых органов, протекающие в виде гнойничковых сыпей (пиодермий).
Неспецифический стафилококковый или стрептококковый гнойный уретрит чаще имеет бытовое происхождение.
Заразиться стрептококками или стафилококками можно практически везде при несоблюдении мер гигиены и при условии ослабления местного или общего иммунитета.
Основными симптомами воспаления уретры будут:
- неприятные ощущения при мочеиспускании (зуд, жжение, боли)
- различные выделения из уретры от слизистых до гнойных
Не нужно стесняться или ленится пойти к врачу.
В случае бездействия ситуация ухудшится в десятки раз, и Вам все равно придется обратиться к урологу, когда симптомы будут невыносимыми.
Но, возможно, что к этому времени уже будет одно или несколько осложнений из данного списка:

- орхит – поражение яичка
- везикулит
- ранее упоминавшиеся баланопостит и простатит
Если вас ждёт на приём уролог, анализы будут обязательной частью исследования перед постановкой диагноза.

медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Mycoplasma hominis | 1 д. | 300.00 руб. |
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
| ДНК Trichomonas vaginalis | 1 д. | 300.00 руб. |
Перейдем к простатиту.
Симптомами данного заболевания будут:
- ощущение неполного опорожнения мочевого пузыря
- боль в нижней части живота, в области репродуктивных органов
- кровь в семенной жидкости
- болезненное семяизвержение (эякуляция)
- снижение либидо
- неспособность достичь эрекции (эректильная дисфункция)

В случае хронического простатита симптомы будут менее болезненны.
Пиодермия – это одно из наиболее часто встречающихся гнойных заболеваний кожи.
Происходит это из-за высокой распространенности возбудителей – стафилококка и стрептококка.
К данному недугу предрасполагают: недостаточная, или наоборот, чрезмерная гигиена половых органов, раны гениталий, стрессы.
Сыпь в виде гнойничков может сменяться остеофолликулитом (более глубокой инфильтрацией в области роста волос) или формированием фурункулов или абсцессов кожи.
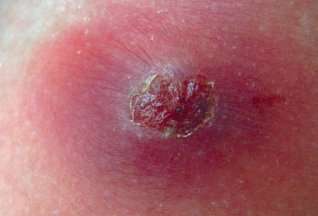
Урологические инфекции у мужчин
При инфекции у мужчины станет болезненным мочеиспускание, он почувствует зуд или жжение в области паха.
Можно выявить покраснения и язвы на гениталиях, отек полового члена или выделения неизвестного происхождения
Как только появились подобные симптомы – необходимо обратиться к урологу.
Важно понимать! С 18 до 50 лет ведется активная сексуальная жизнь, а значит, пренебрегать своим здоровьем не стоит.
Своевременное обращение к врачу гарантирует вам отсутствие патологий и осложнений.
Урологические инфекции у мужчин поражают уретру, половой член, простату, мочевой пузырь, почки, яички и придатки.
Урологические инфекции у женщин
Урологические инфекции у женщин встречаются чаще, чем у мужчин.
Проявляться воспалительный процесс может различными способами:
- Боли при мочеиспускании;
- Нестандартные выделения из влагалища;
- Зуд и жжение в интимной области;
- Боль внизу живота;
- Отеки;
- Повышение температуры тела.
Как только женщина почувствовала дискомфорт – необходимо как можно скорее обратиться к лечащему врачу для сдачи анализов и назначения лечения.
Урологические инфекции у мужчин: анализы
Врач-уролог должен посетить каждый мужчина, у которого появился дискомфорт в интимной сфере.
При наличии воспалительного процесса – жизнь становится не в радость.
Уролог проведет с вами беседу на предмет того, что вас беспокоит, где вы испытываете неприятные ощущения и боль.
После диалога и визуального осмотра – врач направит вас сдать анализы.
Мазок из уретры берется специальным зондом; процедура довольно неприятная и немного болезненная.
Мочу исследуют на наличие половой инфекции, принято сдавать утреннею порцию мочи.
Общий анализ крови - кровь из вены сдают для обнаружения инфекций, передающихся половым путем методами ПЦР или ИФА. Сдается кровь с утра на голодный желудок.
Урологические инфекции у женщин: анализы
При появлении у женщины признаков воспалительного процесса, вызванного проникновением урологической инфекции, необходимо обратиться к гинекологу или урологу.
Визуальный осмотр интимной зоны не поможет определить на100%, какими инфекциями вызвано воспаление.
Поэтому в обязательном порядке врач отправит женщину на следующие анализы:
- Общий анализ крови – кровь берут из вены.
- Сбор утренней мочи в лабораторию.
- Мазок из уретры.
- Мазок из влагалища.
Как выявить стафилококковую инфекцию в урологии
Наиболее часто стафилококковая и стрептококковая инфекция определяется с помощью такого вида анализа, как бактериологический посев.
Биологическим материалом для данного анализа является гнойное отделяемое из фурункула на половом члене или из уретры.
Бак посев представляет из себя помещение вышеописанного биологического материала в специальный сосуд с питательной средой.
Посев делается при оптимальном температурном режимом и требует некоторого времени (обычно на 7 дней).
Далее специалист исследует выросшие колонии под микроскопом.
Плюс данного вида исследования заключается в том, что оно определяет не только возбудитель.
Пока колонии растут, их проверяют на чувствительность к различным антибактериальным средствам, позволяя найти оптимальную стратегию лечения.
Диагностика стрептококковой инфекции в себя включает:
- Общий анализ мочи.
- Общий анализ крови.
- Исследования ПЦР биоматериалов, таких как мазок из уретрального канала, секрет предстательной железы.
- Посев на питательную среду
- Серологические методы диагностики, такие как: ИФА, РИФ.
- Методы инструментальной диагностики (УЗИ, МРТ, КТ) для исключения другой патологии.
Как выявить стафилококковую инфекцию в урологии, есть подозрительные симптомы, подскажет врач.
Стрептококковая инфекция в урологии
Стрептококк можно отнести к транзиторной микрофлоре.
Данный микроорганизм элиминируется при помощи защитных сил организма.
При отсутствии клинических проявлений выявление стрептококка не определяет диагноз.
Однако при носительстве стрептококка есть вероятность заражения полового партнера.
Стойкое носительство говорит о постоянном присутствии микроорганизма.
При снижении иммунитета, происходит активация стрептококка и развитие заболевания.
К симптомам, которые возникают при стрепктококковой инфекции, относят:
- Покраснение вокруг отверстия мочеискускательного канала.
- Болезненности при мочеиспускании.
- Выделения желтого цвета из уретрального канала.
- Учащение мочеиспускания.
Стрептококк может вызвать поражение предстательной железы.
При этом пациента беспокоят проблемы с выделением мочи, боли в области яичка, тянущие ощущения в паховой области.
Специфических инфекций именно для стрептококковой инфекции нет.
Стрептококковая инфекция в урологии: лечение
Лечение стрептококковой инфекции зависит от наличия либо отсутствия симптомов.
Если отсутствуют клинические симптомы, врачи рекомендуют тактику выжидания.
При этом происходит самостоятельная элиминация микроорганизма.
При наличии жалоб со стороны урогенитального тракта, необходимо лечение.
Для начала стоит определить чувствительность стрептококка к ряду антибиотиков.
Чаще всего врачи назначают антибиотики пенициллинового ряда.
В случае устойчивости могут применяться макролиды и фторхинолоны.
При неэффективности назначают второй антибиотик.
Урология, лечение: уреплазменная инфекция
Уреаплазма долгое время считалась условно-патогенным микроорганизмом.

То есть, считалось, что если данная инфекция не дает никаких симптомов, то это значит, что она безопасна, и лечить ее не следует.
Однако, это не так.
Уреплазменная инфекция в урологии
Данный микроорганизм чаще выявляется у мужчин, чем у женщин.
Инфекция не имеет специфических симптомов.
Зачастую мужчины и не подозревают о наличии инфицирования.
К основным проявлениям уреаплазменной инфекции у мужчин можно отнести:
- Прозрачные, в небольшом количестве, выделения из мочеиспускательного канала.
- Жжение и зуд вокруг мочеиспускательного канала.
- Кратковременные боли в начале мочеиспускания.
- Покраснения вокруг мочеиспускательного канала.
В среднем, инкубационный период данной инфекции составляет около 2 недель и может продолжаться до нескольких месяцев.
Инфекция почти никогда не выявляется изолированно.
Иногда воспаление исчезает самостоятельно, при помощи защитных сил организма.
К осложнениям уреаплазменной инфекции можно отнести:
- Уретрит, при котором пациента беспокоят резкие боли и дискомфорт мочеиспускания.
- Эпидимит, для которого характерно увеличение и уплотнение придатка.
- Артрит.
- Изменения качественного состава спермы, что может приводить к мужскому бесплодию.
- Эмоциональная лабильность.
- Простатит, который проявляется затруднением мочеиспускания и частыми позывами.
При отсутствии лечения, заболевание может переходить в хроническую форму.
Игнорирование результатов анализов, которые свидетельствуют о уреплазмозе, может привести к тому, что Вы в один прекрасный день можете обнаружить у себя какое-либо неприятное осложнение.
К примеру, бесплодие.
Скудная симптоматика зуда, жжения или необильных прозрачных выделений из уретры – это не повод избегать лечения.
Избавиться от уреаплазмы достаточно несложно при условии, что лечение будет вестись опытным урологом.
Анализ на урологические инфекции: лечение
Как только ваш лечащий врач получит результаты ваших анализов, вам будет предложена индивидуальная схема лечения.
Важно понимать! Самолечение и лечение народными средствами опасны для вашего здоровья и могут спровоцировать осложнения.
В первую очередь гинеколог или уролог назначит вам курс антибиотиков.
Будут прописаны препараты, поддерживающие микрофлору кишечника и блокирующие развитие дисбактериоза на фоне принятия антибиотиков.
В списке курса лечения будут препараты, поддерживающие вашу иммунную систему и витамины.
Важно знать! После того, как курс лечения будет пройден, примерно через месяц вам необходимо сдать повторный анализ.
Анализ на урологические инфекции: цена
Анализ на урологические инфекции можно сдать в нашей клинике.
Вы сможете сдать анализы на следующие инфекции:
- ДНК Chlamydia Trachmatis.
- ДНК Mycoplasma Hominis.
- ДНК Ureaplasma Urealyticum.
- ДНК Neisseria Gonorrhoeae.
- ДНК Trichomonas Vaginalis.
Стоимость анализа на одну инфекцию – 300 рублей.
Результаты будут готовы уже на следующий день.
К какому врачу обратиться при инфекции в урологии
Выбор специалиста зависит от цели.
Уролог занимается лечением органов мочевыделения, таких как: почки, мочеточники, мочевой пузырь и мочеиспускательный канал.
Если причина заболевания – инфицирование, к лечению подключается дерматовенеролог.
Итак, для профилактических мероприятий или первичного осмотра, следует записаться к урологу.
Для выявления урологических инфекций лучше всего обратиться к урологу или сразу к дерматовенерологу.
Очень удобно, когда этими специальностями владеет один человек.
При возникновении любой урологической инфекции, обращайтесь к автору этой статьи – урологу, венерологу в Москве с 15 летним опытом работы.
Стрептококковые инфекции – группа заболеваний, вызываемых стрептококками разных видов. Проявляются преимущественным поражением дыхательных путей, кожи и подкожной клетчатки, мочеполовой системы. Естественная восприимчивость человека к стрептококковым микроорганизмам высокая, поэтому инфекции данной группы широко распространены во многих странах мира. Наиболее восприимчивы к стрептококку дети и люди с ослабленным иммунитетом. Всплески заболеваемости отмечаются в холодное время года.
Содержание
Классификация
В основе классификации стрептококковых инфекций лежат тип возбудителя, клинические проявления, тяжесть воспалительного процесса, характер и продолжительность болезни. Формы заболеваний, вызываемых стрептококками, а также их характеристика представлены в таблице.
Обратите внимание! Гемолитические стрептококки группы B – одна из частых причин гнойно-септических осложнений у женщин в послеродовом периоде, а также тяжелых состояний у новорожденных.
Причины стрептококковых инфекций
Инфекция вызывается бактериями рода Streptococcus. Стрептококки устойчивы в окружающей среде, сохраняются в высушенных биоматериалах (мокроте, гное) в течение нескольких месяцев. Погибают при воздействии высоких температур и дезинфицирующих растворов. Резервуаром и источником инфекции выступают носители бактерий или больные люди. Заболевание передается разными путями:
воздушно-капельным – при разговоре, кашле или чихании;
пищевым – при употреблении зараженных продуктов;
контактным – через грязные руки;
половым – при половых контактах;
вертикальным – от матери ребенку.
После перенесенного заболевания формируется устойчивый иммунитет, однако это не исключает повторного заражения стрептококками другого вида.
Патогенез
Симптомы стрептококковой инфекции
Клиническая картина заболевания очень разнообразна по причине большого количества возможных локализаций очага инфекции . Симптомы болезни зависят также от общего состояния организма и типа стрептококка. Так, гемолитический стрептококк группы A чаще поражает дыхательные пути, слуховой аппарат, кожу, приводит к развитию скарлатины и рожистого воспаления, а стрептококки группы B вызывают воспаление органов мочеполовой системы, часто становятся причиной послеродовых инфекций. В зависимости от пути заражения стрептококковая инфекция может проявляться в виде ангины, стрептодермии или уретрита.
Ангина
сильную боль в горле;
иногда головные боли.
Боль в горле может появиться одновременно с подъемом температуры тела или на следующий день. При осмотре наблюдается сильное увеличение миндалин, покрытых белым налетом, обнаруживается увеличение шейных лимфатических узлов. Характерной особенностью стрептококковой ангины является отсутствие насморка и кашля, которые часто сопровождают вирусные инфекции .
В большинстве случаев острый период длится не более 7-10 дней. Заболевание заканчивается полным выздоровлением, при отсутствии лечения может перейти в хроническую форму.
Стрептодермия
Инфицирование происходит контактно-бытовым путем через прямой контакт с больным человеком или через предметы обихода. Заболеванию больше подвержены дети дошкольного возраста, вспышки стрептодермии часто наблюдаются в детских садах.
Инкубационный период при стрептодермии составляет 7-10 дней, затем на коже появляются крупные розовые пятна с неровными краями, которые через несколько дней перерождаются в гнойно-пузырьковые элементы. Постепенно пузырьки лопаются, покрываются корочкой и проходят без следа. При тяжелой форме стрептодермии, когда воспалительный процесс затрагивает глубокие слои кожи, могут остаться шрамы. Среди других клинических проявлений при стрептодермии наблюдаются:
сухость и зуд кожи;
увеличение близлежащих лимфатических узлов;
небольшое повышение температуры тела (до 38 ºC);
легкое недомогание, слабость.
Первично стрептодермия поражает ограниченные участки кожи, но нарушение правил гигиены и отсутствие лечения приводят к тому, что воспалительный процесс распространяется на здоровые ткани.
Длительность заболевания напрямую зависит от качества и своевременности терапии, а также соблюдения врачебных рекомендаций по уходу за пораженной кожей.
Уретрит
Заражение чаще всего происходит во время полового контакта. Инкубационный период при уретрите составляет 5-30 дней. Основными симптомами бактериального уретрита являются:
болезненность при мочеиспускании;
гнойные выделения с неприятным запахом;
отечность половых органов;
возможно наличие крови в моче.
Общее состояние обычно остается нормальным, иногда больные жалуются на слабость, недомогание, отсутствие аппетита.
При отсутствии лечения инфекция может перейти в хроническую форму, проникнуть в мочевой пузырь и почки, что приведет к развитию цистита и нефрита. Запущенный хронический уретрит нередко становится причиной бесплодия у мужчин и женщин.
Диагностика
Ведущую роль в диагностике стрептококковых инфекций играют лабораторные методы исследования. При подозрении на стрептококк больным назначают:
бактериологическое исследование биоматериалов (налета с миндалин, отделяемого из половых органов, содержимого пузырьков на коже, крови) – используется для выделения и определения типа возбудителя;
серологическая диагностика (иммуноферментный анализ, метод цепной полимеразной реакции) – применяется для обнаружения в крови антител к возбудителю, выделяемым им токсинам.
Для оценки состояния внутренних органов дополнительно проводятся ультразвуковое исследование мочевого пузыря (УЗИ), рентгенография легких, электрокардиограмма, назначаются консультации отоларинголога, уролога, кардиолога и других специалистов.
Лечение
Лечение легких форм стрептококковых инфекций проводится в амбулаторных условиях, больные с тяжелыми формами госпитализируются в профильное отделение стационара. Основу лечения заболеваний, вызванных стрептококками, составляют антибактериальные препараты пенициллинового ряда.
Симптоматическое лечение зависит от клинической формы заболевания. Дополнительно больным назначаются жаропонижающие, противовоспалительные, антигистаминные препараты и витамины. При тяжелых состояниях проводятся внутривенные вливания водно-солевых растворов. Продолжительность курса лечения зависит от формы болезни и тяжести инфекционного процесса.
Осложнения
Стрептококковые инфекции могут приводить к развитию тяжелых осложнений и аутоиммунных нарушений – состояний, при которых организм принимает здоровые клетки за бактерии и начинает их атаковать. Наиболее частыми осложнениями стрептококковых инфекций становятся:
ревматизм – хроническое заболевание, протекающее с поражением суставов, мышц и сердечно-сосудистой системы;
хронический лимфаденит – воспаление лимфатических узлов;
гломерулонефрит – тяжелое заболевание почек, приводящие к развитию почечной недостаточности;
воспалительные заболевания сердца (перикардит, миокардит, эндокардит);
сепсис – общее заражение организма.
Обратите внимание! Особенно опасны стрептококковые инфекции в детском возрасте. Нередко родители не обращаются к врачу и лечат такие серьезные болезни, как ангина или скарлатина, самостоятельно. Этого нельзя делать ни в коем случае, поскольку вероятность развития ревматизма и бактериального эндокардита после перенесенной ангины и скарлатины очень высока!
Последствия
При своевременном обращении за медицинской помощью в большинстве случаев стрептококковые инфекции заканчиваются полным выздоровлением. Ухудшает прогноз поздно начатое лечение, переход заболевания в хроническую форму, а также ослабленный иммунитет у больного человека.
Профилактика
Профилактические меры при стрептококковой инфекции включают соблюдение правил личной гигиены и применение средств индивидуальной защиты (ношение маски, тщательная обработка посуды и поверхностей, на которые могли попасть микроорганизмы, мытье рук с мылом).
Общая профилактика заключается в осуществлении контроля над состоянием здоровья в детских и трудовых коллективах. Медработниками учреждений проводятся профилактические осмотры в школах и детских садах, выявляются скрытые формы носительства стрептококковой инфекции, обнаруженные носители изолируются и пролечиваются.
Предупреждение заражения родивших женщин и новорожденных состоит в строгом соблюдении санитарно-гигиенических норм и режима, разработанных для отделений гинекологии и родильных домов.
Питание
В острую фазу болезни помимо приема назначенных лекарственных препаратов следует придерживаться специальной диеты. Из ежедневного рациона необходимо исключить продукты с высоким содержанием углеводов: мучные изделия, шоколад, варенье, мороженое, отказаться от острой, маринованной и соленой пищи.
В рацион рекомендуется включить фрукты и овощи, каши, продукты, богатые белком, витаминами и минеральными веществами. Пищу следует готовить на пару, отваривать или запекать. При ангине блюда подаются в протертом виде. В период выраженной интоксикации больным назначается теплое обильное питье. Пищу принимать небольшими порциями по 5-6 раз в день. При нормализации состояния больным разрешается постепенно вернуться к привычному режиму питания.
Читайте также:

