Что такое тифозная вошь
Обновлено: 18.04.2024
Лобковая вошь — насекомое-паразит, которое живет на теле человека, питаясь его кровью. Такие вши могут появляться не только в интимной зоне, но и на других участках кожи, покрытых грубыми волосами. Они вызывают зуд, причиняют дискомфорт, и от них нужно избавляться как можно быстрее. Ниже — о том, как сделать это, а также о признаках заражения и его профилактике.
Признаки появления лобковых вшей
Главный признак фтириаза (заражения лобковыми вшами) — это зуд. Он может усиливаться в ночное время. Из-за него на коже образуются расчесы и язвочки. Увидеть самих насекомых можно не всегда — они небольшого размера (не больше 2 мм, а обычно намного меньше). Вши прикрепляются к волосам и выглядят как темные крупинки у их основания. При заражении лобковым педикулезом на белье могут появляться черные точки, крупинки. Паразиты могут жить не только в области гениталий, но и на коже в подмышечных впадинах, на других участках кожи, покрытых грубыми волосами (в том числе на ресницах и бровях). Лобковые вши никогда не живут на волосистой части головы, так как их конечности приспособлены к удержанию на волосе только треугольного сечения, тогда как на голове волосы имеют круглое сечение.
Как заражаются лобковыми вшами?
Заражение может происходить несколькими способами:
- во время секса и при тесном телесном контакте с человеком, уже болеющим лобковым педикулезом;
- реже возможно заражение бытовым путем через общую постель, белье или полотенца;
- минимальный риск заражения существует при посещении общественных бань, саун, бассейнов.
В группе риска — люди, которые часто меняют половых партнеров. Вероятность заражения одинакова для мужчин и женщин. Заражаться могут и дети — при тактильном контакте, тесных объятиях, использовании общих полотенец или постели с переносчиком лобковых вшей.
Важно! Причины и риски заражения не связаны с личной гигиеной: чистоплотность не влияет на опасность заболеть лобковым педикулезом. Презервативы и другие средства барьерной контрацепции не защищают от этих паразитов.
Лобковые вши не могут прыгать или летать, поэтому для заражения нужен тесный и достаточно продолжительный контакт — настолько, чтобы насекомое успело переползти с одного человека на другого.
Как выглядят лобковые вши?
Лобковые вши — насекомые темно-красного или желто-серого цвета. У них шесть ног, из которых передняя пара — увеличенного размера. Паразит использует их, чтобы цепляться за волос. Длина насекомого обычно не превышает 2 мм. Оно выглядит как темная крупинка у самого основания волоса. Лобковые вши отличаются от головных строением тела (является округлым, а не продолговатым), размером (он меньше).
Вши размножаются, откладывая гниды (яйца) бледно-коричневого цвета. Они могут выглядеть как утолщения волоса у самого его основания.
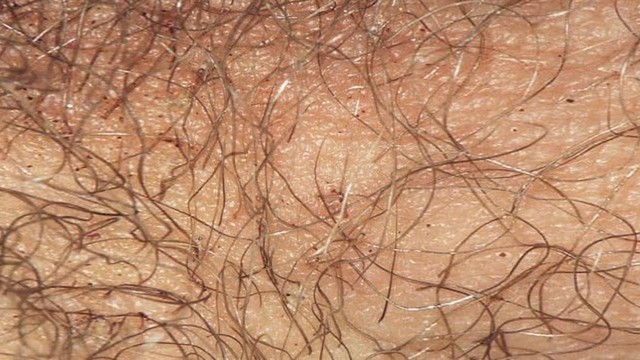
Рисунок 2. Лобковые вши на коже. Источник: Springer Science+Business Media
Симптомы
При фтириазе паразиты живут на волосах в области лобка, промежности, заднего прохода, подмышечных впадин. Реже поражаются брови, ресницы, борода и усы, покрытая волосами кожа спины, груди, живота у мужчин.
При заражении появляются следующие симптомы:
- частый зуд пораженных областей, может усиливаться ночью;
- появление язвочек, голубых или синеватых пятен небольшого размера в пораженной области;
- воспаление, раздражение кожи.
Основной симптом — зуд, но между заражением и его появлением может пройти до нескольких недель, в течение которых человек будет носителем паразитов. Язвочки, пятна появляются на коже позже как реакция на укусы насекомых, на расчесывание зудящей кожи. При подозрении на лобковый педикулез нужно обращаться к дерматовенерологу.
Диагностика заболевания
Для диагностики достаточно осмотра пораженной области. Сдавать анализы или проводить специальные исследования не нужно. Осмотр могут выполнять с использованием увеличительного стекла или с исследованием волос под микроскопом (требуется редко). Врач осмотрит области, где чаще всего возникает зуд, а также другие участки кожи, покрытые жесткими волосами. У всех пациентов осматривают области гениталий, заднего прохода, подмышечных впадин, брови, ресницы. У мужчин дополнительно осматривают бороду и другие области, покрытые волосами — грудь, спину, живот, ноги, руки.
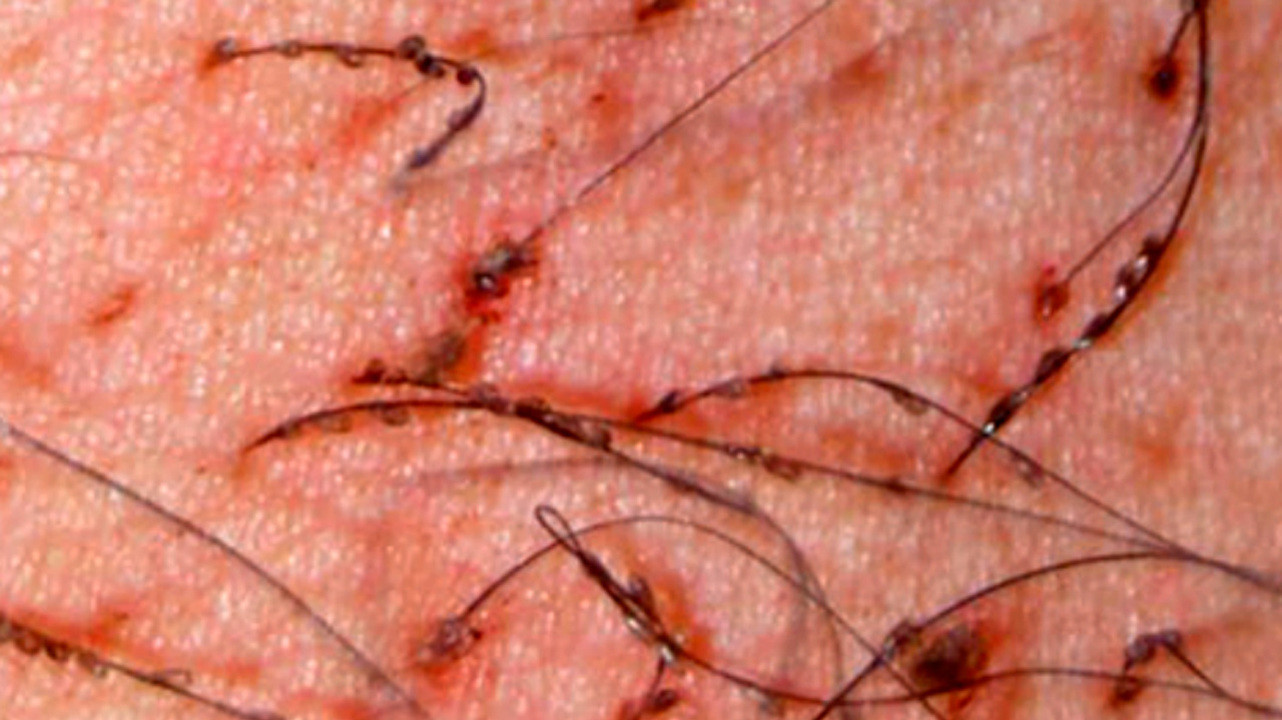
Лобковые вши в подмышечной области. Фото: Chinese medical journal / Open-i (CC BY-NC-SA 3.0)
Врачебный осмотр необходим, чтобы исключить другие кожные заболевания и аллергии и назначить правильное лечение.
Как вывести паразитов: эффективные средства
Для лечения фтириаза применяют наружные, местные препараты — их назначает врач. Есть несколько эффективных средств.
Диметикон
Может быть в составе комплекса минеральных масел, не содержит инсектицидов. Поставляется как шампунь, спрей или лосьон. Возможно применение для детей в возрасте от трех лет.
Перметрин
Наружный крем на основе этого вещества используют для лечения или профилактики педикулеза. Также поставляется в форме шампуня. Профилактическое действие может сохраняться на срок от двух до шести недель.
Борная кислота
На основе этого действующего вещества разработаны лечебные мази. Согласно инструкции, мазь наносится на волосистый покров, затем смывается. Волосы вычесываются гребнем. Обработку можно повторять ежедневно. Дополнительно борная мазь оказывает антисептическое действие.
В любом случае, перед использованием любого препарата необходимо проконсультироваться с врачом. Также важно изучить инструкцию, чтобы не навредить самолечением.
Почти все препараты от лобкового педикулеза содержат перметрин — инсектицидное вещество. Оно уничтожает лобковых вшей, гнид, парализуя их и останавливая дыхание. Перметрин имеет характерный оранжево-коричневый цвет и специфический запах. Использовать препараты, содержащие этот инсектицид, нужно строго по назначению врача и с осторожностью:
- вещество может вызывать аллергию, покраснения на коже, усиление зуда, жжение, покалывание или пощипывание;
- при лечении фтириаза и нанесении средств с содержанием перметрина на кожу в области половых органов необходимо избегать его попадания на слизистые оболочки;
- инсектициды не используются для уничтожения лобковых вшей на бровях, ресницах;
- при использовании инсектицидных кремов, мазей, шампуней желательно защищать кожу рук одноразовыми перчатками или тщательно помыть руки с мылом сразу после применения препарата;
- наружные средства на основе перметрина не применяются для лечения педикулеза у детей.
Возрастные ограничения указывают в инструкции к конкретному препарату. Если ребенок заражен фтириазом, использовать любые инсектицидные препараты можно только по назначению врача.
Чтобы снизить риск появления местной реакции, до использования крема, лосьона, шампуня или другого препарата с содержанием перметрина, можно нанести его небольшое количество на кожу, чтобы проверить, не вызовет ли он аллергии, зуда, жжения или других неприятных симптомов.
Народные средства
Народная медицина предполагает использование смеси растительного масла с керосином, эфирных масел, вазелина, других средств, которые нужно наносить на пораженную область. Такое лечение неэффективно: если после него остается хотя бы несколько живых насекомых или яиц, лобковые вши продолжат размножаться. Применение керосина и других агрессивных средств опасно: есть риск травмировать кожу, спровоцировать аллергию. Лучше использовать назначенные врачом препараты. Однократного применения инсектицидных средств достаточно, чтобы избавиться от фтириаза.
Важно! При заражении лобковым педикулезом нельзя пытаться лечить заболевание самостоятельно: некоторые средства могут стимулировать размножение лобковых вшей. Поэтому для диагностики и лечения нужно обращаться к дерматовенерологу.
После обработки кожи инсектицидными средствами необходимо постирать одежду, постельное белье и любые другие вещи, на которых могли оказаться лобковые вши. Стирка выполняется при температуре не ниже +50°C.
Последствия и осложнения
Если не лечить лобковый педикулез, паразиты продолжат размножаться. Больной человек будет заражать тесно контактирующих с ним людей. Риски для его здоровья связаны, в основном, с воспалением, появлением язв на коже, присоединением вторичной инфекции.
После лечения в течение нескольких недель на пораженной области могут обнаруживаться мертвые гниды. Это не требует повторной обработки кожи или волос инсектицидом.
Если фтириазом заражается беременная женщина, при лечении выбирают препараты с минимальной концентрацией токсичного действующего вещества. Лобковый педикулез не опасен для новорожденных, они не могут заразиться им от матери. Риски при фтириазе во время беременности связаны в основном с присоединением вторичной инфекции в случае, если заболевание сопровождается сильным зудом и появлением язв, расчесов, воспалений на коже.
Профилактические меры
Снизить риск заражения лобковым педикулезом можно, избегая случайных половых связей. Презервативы и другие методы барьерной контрацепции не защищают от фтириаза. Для профилактики важно пользоваться личными полотенцами, нижним и постельным бельем, регулярно менять их. Хорошей профилактической мерой является эпиляция или депиляция — удаление волос в области бикини, подмышечных впадин, в других зонах. Она повышает качество личной гигиены, снижает риск заражения лобковыми вшами, может проводиться и для женщин, и для мужчин.
Заключение
Лобковый педикулез — неопасное, но неприятное заболевание. Оно легко лечится — обычно для этого хватает однократного использования инсектицидных средств. Прежде, чем начинать лечение, стоит обратиться к врачу, чтобы исключить другие заболевания (аллергии, воспаления) и подобрать безопасный препарат.
Эпидемический сыпной тиф (Синонимы: вшивый сыпной тиф, военный тиф, голодный тиф, европейский тиф, тюремная лихорадка, лагерная лихорадка; epidemic typhus fever, louse-born typhus, jail fever, famine fever, war fever-англ., Flecktyphus, Flec-kfieber - нем.; typhus epidemique, typhus exanthematique, typhus historique - франц.; tifus exantematico, dermotypho - ucn.) - острая инфекционная болезнь, характеризуется циклическим течением, лихорадкой, розеолезно-петехиальной экзантемой, поражением нервной и сердечно-сосудистой систем, возможностью сохранения риккетсий в организме реконвалесцента в течение многих лет.
Что провоцирует / Причины Эпидемического сыпного тифа:
Возбудителями эпидемического сыпного тифа являются R. prowazekii, распространенная во всех странах мира, и R. canada, циркуляция которой наблюдается в Северной Америке. Риккетсия Провачека несколько крупнее других риккетсий, грамотрицательная, имеет два антигена: поверхностно расположенный видонеспецифический (общий с риккетсиями Музера) термостабильный, растворимый антиген липоидополисахаридно-протеиновой природы, под ним располагается видоспецифический нерастворимый термолабильный белково-полисахаридный антигенный комплекс. Риккетсий Провачека быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Хорошо переносят низкие температуры, гибнут при прогревании до 58°С за 30 мин, до 100°С - за 30 с. Погибают под действием обычно применяемых дезсредств (лизол, фенол, формалин). Высоко чувствительны к тетрациклинам.
Патогенез (что происходит?) во время Эпидемического сыпного тифа:
Воротами инфекции являются мелкие повреждения кожи (чаще расчесы), уже через 5-15 мин риккетсий проникают в кровь. Размножение риккетсий происходит внутриклеточно в эндотелии сосудов. Это приводит к набуханию и десквамации эндотелиальных клеток. Попавшие в ток крови клетки разрушаются, высвобождающиеся при этом риккетсий поражают новые эндотелиальные клетки. Наиболее бурно процесс размножения риккетсий происходит в последние дни инкубационного периода и в первые дни лихорадки. Основной формой поражения сосудов является бородавчатый эндокардит. Процесс может захватывать всю толщину сосудистой стенки с сегментарным или круговым некрозом стенки сосуда, что может привести к закупорке сосуда образующимся тромбом. Так возникают своеобразные сыпнотифозные гранулемы (узелки Попова). При тяжелом течении болезни преобладают некротические изменения, при легком - пролиферативные. Изменения сосудов особенно выражены в центральной нервной системе, что дало основание И. В. Давыдовскому считать, что каждый сыпной тиф является негнойным менингоэнцефалитом. С поражением сосудов связаны не только клинические изменения со стороны центральной нервной системы, но и изменения кожи (гиперемия, экзантема), слизистых оболочек, тромбоэмболические осложнения и др. После перенесенного сыпного тифа остается довольно прочный и длительный иммунитет. У части реконвалесцентов это нестерильный иммунитет, так как риккетсий Провачека могут десятилетиями сохраняться в организме реконвалесцентов и при ослаблении защитных сил организма обусловливать отдаленные рецидивы в виде болезни Брилля.
Симптомы Эпидемического сыпного тифа:
Ранним признаком является и энантема, которая очень характерна и имеет важное значение для ранней диагностики. Она описана Н. К. Розенбергом в 1920 г. На слизистой оболочке мягкого неба и язычка, обычно у его основания, а также на передних дужках можно заметить небольшие петехии (до 0,5 мм в диаметре), число их чаще 5-6, а иногда и больше. При внимательном осмотре энантему Розенберга можно выявить у 90% больных сыпным тифом. Появляется она за 1-2 дня до появления кожных высыпаний. Как и пятна Киари-Авцына, она сохраняется до 7-9-го дня болезни. Следует отметить, что при развитии тромбогеморрагического синдрома сходные высыпания могут появиться и при других инфекционных болезнях.
При выраженной интоксикации у больных сыпным тифом может наблюдаться своеобразная окраска кожи ладоней и стоп, она характеризуется оранжевым оттенком, это не желтушность кожи, тем более что отсутствует субиктеричность склер и слизистых оболочек (где, как известно, желтушность проявляется раньше). Доцент кафедры инфекционных болезней И. Ф. Филатов (1946) доказал, что такая окраска обусловлена нарушением каротинового обмена (каротиновая ксантохромия).
Существенных изменений органов дыхания у больных сыпным тифом обычно не выявляется, нет воспалительных изменений верхних дыхательных путей (краснота слизистой оболочки глотки обусловлена не воспалением, а инъекцией кровеносных сосудов). У некоторых больных отмечается учащение дыхания (за счет возбуждения дыхательного центра). Появление пневмонии является осложнением. Изменения органов кровообращения отмечаются у большинства больных. Это проявляется в тахикардии, снижении АД, приглушении тонов сердца, изменениях ЭКГ, может развиться картина инфекционно-токсического шока. Поражение эндотелия обусловливает развитие тромбофлебитов, иногда тромбы образуются и в артериях, в периоде реконвалесценции возникает угроза тромбоэмболии легочной артерии.
Длительность течения болезни (если не применялись антибиотики) зависела от тяжести, при легких формах сыпного тифа лихорадка продолжалась 7-10 дней, выздоровление наступало довольно быстро, осложнений, как правило, не было. При среднетяжелых формах лихорадка достигала высоких цифр (до 39-40 °С) и длилась в течение 12-14 дней, экзантема характеризовалась преобладанием петехиальных элементов. Возможно развитие осложнений, однако заболевание, как правило, заканчивалось выздоровлением. При тяжелом и очень тяжелом течении сыпного тифа наблюдалась высокая лихорадка (до 41-42°С), резко выраженные изменения центральной нервной системы, тахикардия (до 140 уд/мин и более), снижение АД до 70 мм рт. ст. и ниже. Сыпь имеет геморрагический характер, наряду с петехиями могут появляться и более крупные кровоизлияния и выраженные проявления тромбогеморрагического синдрома (носовые кровотечения и др.). Наблюдались и стертые
формы сыпного тифа, но они чаще оставались нераспознанными. Приведенная симптоматика характерна для классического сыпного тифа. При назначении антибиотиков болезнь купируется в течение 1-2 сук.
Осложнения. Риккетсии Провачека паразитируют в эндотелии сосудов, в связи с этим могут возникать различные осложнения - тромбофлебиты, эндартерииты, тромбоэмболия легочных артерий, кровоизлияние в мозг, миокардиты. Преимущественная локализация в центральной нервной системе приводит к осложнениям в виде психоза, полирадикулоневрита. Присоединение вторичной бактериальной инфекции может обусловить присоединение пневмоний, отита, паротита, гломерулонефрита и др. При антибиотикотерапии, когда очень быстро проходят все проявления болезни, и даже при легких формах болезни почти единственной причиной гибели больных являются тромбоэмболии легочной артерии, как правило, это происходило уже в периоде выздоровления, при нормальной температуре тела, нередко осложнение провоцировалось расширением двигательной активности реконвалесцента.
Диагностика Эпидемического сыпного тифа:
Диагноз спорадических случаев в начальный период болезни (до появления типичной экзантемы) очень труден. Серологические реакции становятся положительными также лишь с 4-7-го дня от начала болезни. Во время эпидемических вспышек диагноз облегчается эпидемиологическими данными (сведения о заболеваемости, наличии завшивленности, контакт с больными сыпным тифом и др.). При появлении экзантемы (т. е. с 4-6-го дня болезни) клинический диагноз уже возможен. Сроки появления и характер сыпи, гиперемия лица, энантема Розенберга, пятна Киари-Авцына, изменения со стороны нервной системы - все это позволяет дифференцировать в первую очередь от брюшного тифа (постепенное начало, заторможенность больных, изменения со стороны органов пищеварения, более позднее появление экзантемы в виде розеоло-папулезной мономорфной сыпи, отсутствие петехий и др.). Необходимо дифференцировать и от других инфекционных болезней, протекающих с экзантемой, в частности, с другими риккетсиозами (эндемический сыпной тиф, клещевой риккетсиоз Северной Азии и др.). Некоторое дифференциально-диагностическое значение имеет картина крови. При сыпном тифе характерным является умеренный нейтрофильный лейкоцитоз с палочкоядерным сдвигом, эозинопения и лимфопения, умеренное повышение СОЭ.
Для подтверждения диагноза используют различные серологические реакции. Сохранила некоторое значение реакция Вейля-Феликса - реакция агглютинации с протеем OXig, особенно при нарастании титра антител в ходе болезни. Чаще используют РСК с риккетсиозным антигеном (приготовленным из риккетсий Провачека), диагностическим титром считается 1:160 и выше, а также нарастание титра антител. Используют и другие серологические реакции (реакция микроагглютинации, гемагглютинации и др.). В меморандуме совещания ВОЗ по риккетсиозам (1993) в качестве рекомендуемой диагностической процедуры рекомендована непрямая реакция иммунофлюоресценции. В острую фазу болезни (и периода реконвалесценции) антитела связаны с IgM, что используется для отличия от антител в результате ранее перенесенной болезни. Антитела начинают выявляться в сыворотке крови с 4-7-го дня от начала болезни, максимального титра достигают через 4-6 нед от начала заболевания, затем титры медленно снижаются. После перенесенного сыпного тифа риккетсий Провачека в течение многих лет сохраняются в организме реконвалесцента, это обусловливает длительное сохранение антител (связаны с IgG также в течение многих лет, хотя и в невысоких титрах). В последнее время с диагностическими целями используют пробную терапию антибиотиками тетрациклиновой группы. Если при назначении тетрациклина (в обычных терапевтических дозах) через 24-48 ч не наступает нормализация температуры тела, то это позволяет исключить сыпной тиф (если лихорадка не связана с каким-либо осложнением).
Лечение Эпидемического сыпного тифа:
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол). Чаще назначается тетрациклин внутрь по 20-30 мг/кг или для взрослых по 0,3-0,4 г 4 раза в день. Курс лечения продолжается 4-5 дней. Реже назначают левомицетин по 0,5-0,75 г 4 раза в сутки в течение 4-5 дней. При тяжелых формах первые 1-2 дня можно назначать левомицетина сукцинат натрия внутривенно или внутримышечно по 0,5-1 г 2-3 раза в сутки, после нормализации температуры тела переходят на пероральное применение препарата. Если на фоне антибиотикотерапии присоединяется осложнение, обусловленное наслоением вторичной бактериальной инфекции (например, пневмонии), то с учетом этиологии осложнения дополнительно назначают соответствующий химиопрепарат.
Этиотропная антибиотикотерапия оказывает очень быстрый эффект и поэтому многие методы патогенетической терапии (вакцинотерапия, разработанная профессором П. А. Алисовым, длительная оксигенотерапия, обоснованная В. М. Леоновым, и др.) в настоящее время имеют лишь историческое значение. Из патогенетических препаратов обязательным является назначение достаточной дозы витаминов, особенно аскорбиновой кислоты и Р-витаминные препараты, которые обладают сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений, особенно в группах риска (к ним прежде всего относятся лица пожилого возраста), необходимо назначение антикоагулянтов. Назначение их необходимо и для предупреждения развития тромбогеморрагического синдрома. Наиболее эффективным препаратом для этой цели является гепарин, который следует назначать сразу же после установления диагноза сыпного тифа и продолжать его прием в течение 3-5 дней.
Гепарин (Нерагтит), синонимы: Heparin sodim, Гепарин ВС, Гепароид. Выпускается в виде раствора во флаконах по 25 000 ЕД (5 мл). Следует учитывать, что тетрациклины в какой-то степени ослабляют действие гепарина. Вводят внутривенно в первые 2 дня по 40 000-50 000 ЕД/сут. Препарат лучше вводить капельно с раствором глюкозы или разделить дозу на 6 равных частей. С 3-го дня дозу уменьшают до 20 000- 30 000 ЕД/сут. При уже возникшей эмболии суточную дозу в первый день можно увеличить до 80 000-100000 ЕД. Препарат вводят под контролем свертывающей системы крови.
Прогноз. До введения в практику антибиотиков прогноз был серьезным, многие больные умирали. В настоящее время при лечении больных тетрациклинами (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдались очень редко (менее 1%), а после введения в практику антикоагулянтов летальных исходов не наблюдается.
Профилактика Эпидемического сыпного тифа:
Для профилактики сыпного тифа большое значение имеет борьба со вшивостью, ранняя диагностика, изоляция и госпитализация больных сыпным тифом, необходима тщательная санитарная обработка больных в приемном покое стационара и дезинсекция одежды больного. Для специфической профилактики использовалась инактивированная формалином вакцина, содержащая убитые риккетсии Провачека. Вакцины использовались во время повышенной заболеваемости и были эффективными. В настоящее время при наличии активных инсектицидов, эффективных методов этиотропной терапии и низкой заболеваемости значение противосыпнотифозной вакцинации значительно снизилось.
К каким докторам следует обращаться если у Вас Эпидемический сыпной тиф:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эпидемического сыпного тифа, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Лобковая вошь — насекомое-паразит, которое живет на теле человека, питаясь его кровью. Такие вши могут появляться не только в интимной зоне, но и на других участках кожи, покрытых грубыми волосами. Они вызывают зуд, причиняют дискомфорт, и от них нужно избавляться как можно быстрее. Ниже — о том, как сделать это, а также о признаках заражения и его профилактике.
Признаки появления лобковых вшей
Главный признак фтириаза (заражения лобковыми вшами) — это зуд. Он может усиливаться в ночное время. Из-за него на коже образуются расчесы и язвочки. Увидеть самих насекомых можно не всегда — они небольшого размера (не больше 2 мм, а обычно намного меньше). Вши прикрепляются к волосам и выглядят как темные крупинки у их основания. При заражении лобковым педикулезом на белье могут появляться черные точки, крупинки. Паразиты могут жить не только в области гениталий, но и на коже в подмышечных впадинах, на других участках кожи, покрытых грубыми волосами (в том числе на ресницах и бровях). Лобковые вши никогда не живут на волосистой части головы, так как их конечности приспособлены к удержанию на волосе только треугольного сечения, тогда как на голове волосы имеют круглое сечение.
Как заражаются лобковыми вшами?
Заражение может происходить несколькими способами:
- во время секса и при тесном телесном контакте с человеком, уже болеющим лобковым педикулезом;
- реже возможно заражение бытовым путем через общую постель, белье или полотенца;
- минимальный риск заражения существует при посещении общественных бань, саун, бассейнов.
В группе риска — люди, которые часто меняют половых партнеров. Вероятность заражения одинакова для мужчин и женщин. Заражаться могут и дети — при тактильном контакте, тесных объятиях, использовании общих полотенец или постели с переносчиком лобковых вшей.
Важно! Причины и риски заражения не связаны с личной гигиеной: чистоплотность не влияет на опасность заболеть лобковым педикулезом. Презервативы и другие средства барьерной контрацепции не защищают от этих паразитов.
Лобковые вши не могут прыгать или летать, поэтому для заражения нужен тесный и достаточно продолжительный контакт — настолько, чтобы насекомое успело переползти с одного человека на другого.
Как выглядят лобковые вши?
Лобковые вши — насекомые темно-красного или желто-серого цвета. У них шесть ног, из которых передняя пара — увеличенного размера. Паразит использует их, чтобы цепляться за волос. Длина насекомого обычно не превышает 2 мм. Оно выглядит как темная крупинка у самого основания волоса. Лобковые вши отличаются от головных строением тела (является округлым, а не продолговатым), размером (он меньше).
Вши размножаются, откладывая гниды (яйца) бледно-коричневого цвета. Они могут выглядеть как утолщения волоса у самого его основания.

Рисунок 2. Лобковые вши на коже. Источник: Springer Science+Business Media
Симптомы
При фтириазе паразиты живут на волосах в области лобка, промежности, заднего прохода, подмышечных впадин. Реже поражаются брови, ресницы, борода и усы, покрытая волосами кожа спины, груди, живота у мужчин.
При заражении появляются следующие симптомы:
- частый зуд пораженных областей, может усиливаться ночью;
- появление язвочек, голубых или синеватых пятен небольшого размера в пораженной области;
- воспаление, раздражение кожи.
Основной симптом — зуд, но между заражением и его появлением может пройти до нескольких недель, в течение которых человек будет носителем паразитов. Язвочки, пятна появляются на коже позже как реакция на укусы насекомых, на расчесывание зудящей кожи. При подозрении на лобковый педикулез нужно обращаться к дерматовенерологу.
Диагностика заболевания
Для диагностики достаточно осмотра пораженной области. Сдавать анализы или проводить специальные исследования не нужно. Осмотр могут выполнять с использованием увеличительного стекла или с исследованием волос под микроскопом (требуется редко). Врач осмотрит области, где чаще всего возникает зуд, а также другие участки кожи, покрытые жесткими волосами. У всех пациентов осматривают области гениталий, заднего прохода, подмышечных впадин, брови, ресницы. У мужчин дополнительно осматривают бороду и другие области, покрытые волосами — грудь, спину, живот, ноги, руки.

Лобковые вши в подмышечной области. Фото: Chinese medical journal / Open-i (CC BY-NC-SA 3.0)
Врачебный осмотр необходим, чтобы исключить другие кожные заболевания и аллергии и назначить правильное лечение.
Как вывести паразитов: эффективные средства
Для лечения фтириаза применяют наружные, местные препараты — их назначает врач. Есть несколько эффективных средств.
Диметикон
Может быть в составе комплекса минеральных масел, не содержит инсектицидов. Поставляется как шампунь, спрей или лосьон. Возможно применение для детей в возрасте от трех лет.
Перметрин
Наружный крем на основе этого вещества используют для лечения или профилактики педикулеза. Также поставляется в форме шампуня. Профилактическое действие может сохраняться на срок от двух до шести недель.
Борная кислота
На основе этого действующего вещества разработаны лечебные мази. Согласно инструкции, мазь наносится на волосистый покров, затем смывается. Волосы вычесываются гребнем. Обработку можно повторять ежедневно. Дополнительно борная мазь оказывает антисептическое действие.
В любом случае, перед использованием любого препарата необходимо проконсультироваться с врачом. Также важно изучить инструкцию, чтобы не навредить самолечением.
Почти все препараты от лобкового педикулеза содержат перметрин — инсектицидное вещество. Оно уничтожает лобковых вшей, гнид, парализуя их и останавливая дыхание. Перметрин имеет характерный оранжево-коричневый цвет и специфический запах. Использовать препараты, содержащие этот инсектицид, нужно строго по назначению врача и с осторожностью:
- вещество может вызывать аллергию, покраснения на коже, усиление зуда, жжение, покалывание или пощипывание;
- при лечении фтириаза и нанесении средств с содержанием перметрина на кожу в области половых органов необходимо избегать его попадания на слизистые оболочки;
- инсектициды не используются для уничтожения лобковых вшей на бровях, ресницах;
- при использовании инсектицидных кремов, мазей, шампуней желательно защищать кожу рук одноразовыми перчатками или тщательно помыть руки с мылом сразу после применения препарата;
- наружные средства на основе перметрина не применяются для лечения педикулеза у детей.
Возрастные ограничения указывают в инструкции к конкретному препарату. Если ребенок заражен фтириазом, использовать любые инсектицидные препараты можно только по назначению врача.
Чтобы снизить риск появления местной реакции, до использования крема, лосьона, шампуня или другого препарата с содержанием перметрина, можно нанести его небольшое количество на кожу, чтобы проверить, не вызовет ли он аллергии, зуда, жжения или других неприятных симптомов.
Народные средства
Народная медицина предполагает использование смеси растительного масла с керосином, эфирных масел, вазелина, других средств, которые нужно наносить на пораженную область. Такое лечение неэффективно: если после него остается хотя бы несколько живых насекомых или яиц, лобковые вши продолжат размножаться. Применение керосина и других агрессивных средств опасно: есть риск травмировать кожу, спровоцировать аллергию. Лучше использовать назначенные врачом препараты. Однократного применения инсектицидных средств достаточно, чтобы избавиться от фтириаза.
Важно! При заражении лобковым педикулезом нельзя пытаться лечить заболевание самостоятельно: некоторые средства могут стимулировать размножение лобковых вшей. Поэтому для диагностики и лечения нужно обращаться к дерматовенерологу.
После обработки кожи инсектицидными средствами необходимо постирать одежду, постельное белье и любые другие вещи, на которых могли оказаться лобковые вши. Стирка выполняется при температуре не ниже +50°C.
Последствия и осложнения
Если не лечить лобковый педикулез, паразиты продолжат размножаться. Больной человек будет заражать тесно контактирующих с ним людей. Риски для его здоровья связаны, в основном, с воспалением, появлением язв на коже, присоединением вторичной инфекции.
После лечения в течение нескольких недель на пораженной области могут обнаруживаться мертвые гниды. Это не требует повторной обработки кожи или волос инсектицидом.
Если фтириазом заражается беременная женщина, при лечении выбирают препараты с минимальной концентрацией токсичного действующего вещества. Лобковый педикулез не опасен для новорожденных, они не могут заразиться им от матери. Риски при фтириазе во время беременности связаны в основном с присоединением вторичной инфекции в случае, если заболевание сопровождается сильным зудом и появлением язв, расчесов, воспалений на коже.
Профилактические меры
Снизить риск заражения лобковым педикулезом можно, избегая случайных половых связей. Презервативы и другие методы барьерной контрацепции не защищают от фтириаза. Для профилактики важно пользоваться личными полотенцами, нижним и постельным бельем, регулярно менять их. Хорошей профилактической мерой является эпиляция или депиляция — удаление волос в области бикини, подмышечных впадин, в других зонах. Она повышает качество личной гигиены, снижает риск заражения лобковыми вшами, может проводиться и для женщин, и для мужчин.
Заключение
Лобковый педикулез — неопасное, но неприятное заболевание. Оно легко лечится — обычно для этого хватает однократного использования инсектицидных средств. Прежде, чем начинать лечение, стоит обратиться к врачу, чтобы исключить другие заболевания (аллергии, воспаления) и подобрать безопасный препарат.
Сыпным тифом называют инфекционное заболевание, характеризующееся специфической сыпью, повышением температуры, поражением сердечно-сосудистой и нервной систем.
Возбудители и переносчики
Возбудителем заболевания является грамотрицательная риккетсия Провачека. Она характеризуется неподвижностью, не образует споры и капсулы, может внедряться в эндотелиальные клетки сосудов, храниться годы при низких температурах.

Эпидемический сыпной тиф риккетсии
Эпидемический сыпной тиф передается исключительно через вшей и поэтому охотно развивается при наличии плохих гигиенических условий, часто принимая широкое эпидемическое распространение. Заражение происходит из-за втирания фекалий вшей в поврежденные участки кожи. Отличительными особенностями процесса являются циклическое течение и характерная сыпь на коже.

Вошь — переносчик сыпного тифа
Клиническая картина
Правильно протекающий сыпной тиф средней тяжести характеризуется клиническими симптомами, в общем, довольно однообразными, в особенности в отношении характера температурной кривой. Продолжительность инкубационного периода различна. Она может колебаться в пределах 4-14-ти дней, в редких случаях доходит до 21-го дня. В стадии предвестников, которая продолжается 3-5 дней, не имеется признаков, которые дали бы возможность точно определить характер заболевания. Последнее развивается довольно быстро, лихорадочный подъем достигает максимума на 3-4-й день.
Сильный однократный озноб в первые дни бывает редко, чаще наблюдаются повторные познабливания. Жалобы больных сводятся к сильной боли головы, в крестце и конечностях, одновременно определяется резкая чувствительность при давлении на нервные стволы и даже мышцы. Частыми симптомами бывает упорная тошнота, реже однократная или повторная рвота. Быстро развивается сильная слабость, беспокойство, возбуждение. Лицо краснеет, несколько одутловато, конъюнктивы заметно инъецированы.
У многих наблюдается гиперемия слизистой носа и зева, чувство сухости и царапания в глотке, охриплость и мучительный горловой кашель. В легких часто прослушиваются свистящие и жужжащие хрипы. Язык обложен, сух, аппетит отсутствует, но потребность в питье очень велика. Селезенка увеличена уже со 2-го дня болезни. Пульс в отношении частоты соответствует температуре.
До появления розеолы изредка наблюдается продромальная сыпь, имеющая сходство с коревой, но отличающаяся тем, что она щадит лицо. Одновременно с высыпанием, то есть на 4-й или 5-й день болезни, отмечается заметный подъем температуры, а общее состояние, часто до этого удовлетворительное, заметно ухудшается. С наступлением периода высыпания можно уже до определенной степени судить о дальнейшем ходе заболевания и установить вероятный прогноз.
При тяжелом течении больные начинают бредить, сначала по ночам, позже и в течение дня. Температура доходит до 40° и выше, носит характер постоянной, пульс еще более учащается, становится мягким. Симптомы бронхита выступают резче, кашель усиливается.
У некоторых больных розеолы спустя 1-2 дня переходят в петехии, что свидетельствует о более тяжелом течении болезни. В дальнейшем состояние больных остается без особых изменений, пока на 12-14-й день температура не начинает снижаться. Последнее происходит путем лизиса в продолжение трех-пяти дней.
Продолжительность сыпного тифа, таким образом, в среднем равна 15-17-ти дням, иногда 12-13-ти. В редких случаях, особенно у детей, температура падает спустя 6-7 дней. С прекращением лихорадки состояние больных довольно быстро улучшается, сознание проясняется, селезенка возвращается к норме. Розеола исчезает за 3-4 дня до окончания болезни, что считается благоприятным признаком, петехии же бледнеют постепенно, принимают буроватую окраску и бывают заметны в течение нескольких дней после падения температуры. У некоторых лип, особенно после бывшей обильной петехиальной сыпи, наблюдается в периоде выздоровления отрубевидное шелушение кожи.
Симптомы сыпного тифа
Лихорадка
Как уже сказано, температура в первые 3-4 дня повышается постепенно, затем достигает максимума, после чего лихорадка принимает постоянный характер. Вначале температура может иметь и ясно ремитирующий тип. После появления сыпи температура быстро повышается, часто бывает выше 40° и обыкновенно держится на этой высоте до 12-13-го дня, когда отмечается уже её снижение.
Последнее происходит в течение 3-5-ти дней, ступенеобразно, иногда с большими размахами. Критическое окончание лихорадки, как это типично для возвратного тифа, здесь бывает редко. Перед окончательным падением температура может дать заметный подъем (perturbatio critica), не имеющий, впрочем, особенного значения. Следует отметить, что тяжелая форма сыпного тифа отличается тем, что во все время течения процесса лихорадка бывает выше 40°, и дневная разница не превышает двух или трех десятых градуса.
Кожные симптомы
Самым характерным признаком сыпного тифа справедливо считается сыпь. Она обладает такими яркими особенностями, которых часто вполне достаточно для постановки точного диагноза. В большинстве случаев уже по сыпи можно отличить сыпнотифозное заболевание от брюшного тифа.
Правда, при сыпном тифе изредка могут наблюдаться повторные высыпания, но в таких случаях свежие розеолы прибавляются к неисчезнувшим прежним. Появление новых розеол, даже очень обильное, бывает иногда на 9-11-й день болезни, причем оно сопровождается кратковременным падением температуры до нормы и нередко потливостью. Этот симптомокомплекс представляет не что иное, как экзацербацию сыпного тифа; в дальнейшем температура снова повышается, течение процесса заметно ухудшается и нередко наступает летальный исход.
Топография поражения кожи при сыпном тифе также типична. Пятна прежде всего замечаются на плечах и спине, очень быстро они покрывают шею, грудь, живот, предплечья и кисти. На нижних конечностях обычно имеется скудная сыпь, особенно же густая розеола, как правило, бывает на спине. Экзантема может распространиться и на щеки, чаще у женщин, причем в случаях обильного высыпания при поверхностном осмотре возможно даже смешение с корью.
В отношении своего распределения по телу сыпнотифозная экзантема отличается тем, что она равномерно покрывает туловище и верхние конечности, при брюшном же тифе розеолезных пятен тем меньше, чем дальше участки кожи отстоят от области живота. Цвет пятнышек при сыпном тифе розовый или серовато-розовый, при брюшном – розовый оттенок выражен интенсивнее. Контуры сыпнотифозных розеол неясны, неровны, зигзагообразны, брюшнотифозные – резко-очерчены и часто имеют слегка папулезный характер.
Очень трудно и даже иногда невозможно отличить сыпнотифозное высыпание от бывающего при паратифе, при котором оно может быть обильным и даже петехиального характера. Количество розеол при сыпном тифе изменчиво, чаще сыпь бывает густой, реже, особенно у детей, она скудная и даже совершенно отсутствует. Вообще можно сказать, что обильная экзантема указывает на тяжелое течение болезни, легкие же случаи протекают чаще при ничтожном высыпании.
Из сказанного видно, что для диагноза сыпного тифа имеет значение не густота сыпи, а время ее появления, распределение и морфологические особенности каждой отдельной сыпинки.
Различают вторичные и первичные петехии . Первые возникают из розеол, причем петехиальное превращение начинается с центра розеолы; оно может остановиться в этой стадии или в процесс вовлекается вся розеола. Эти особенности удобно проследить, производя давление на кожу стеклянным шпателем: петехии от давления не исчезают и резко выступают на коже благодаря темно-фиолетовому цвету. В серьезных случаях большинство розеол быстро переходит в петехии.
Первичные петехии встречаются реже. Они с момента возникновения являются кровоизлияниями, без предшествующей розеолезной стадии. Концентрируются они в местах с нежной кожей, особенно в локтевых и паховых сгибах, и отличаются своей вытянутой формой, напоминающей брызги краски. Величина первичных петехий различна, начиная с булавочной головки и доходя до размеров фасоли.
Появление петехий объясняется существованием дегенеративных процессов в стенках кожных сосудов. В связи с этим и феномен Румпель-Лееде в свежих случаях сыпного тифа всегда резко выражен, даже резче, чем при скарлатине.
Из изменений со стороны кожи заслуживают внимания пролежни, которые развиваются нечасто, однако, у тяжелых больных, особенно при осложнении энцефалитом, могут принять даже гангренозный характер и быстро достигают огромных размеров.
Необходимо еще выделить форму гангрены, захватывающую по большей части края ушных раковин, кончик носа, половые органы (penis, scrotum, vulva), пальцы рук и ног. Процесс чаще бывает поверхностным, протекает в виде gangraena sicca и не имеет большой наклонности к распространению. Более серьезное значение имеет особый вид влажного омертвения в области нижних конечностей, отличающийся тем, что он быстро прогрессирует.
Это осложнение развивается к концу болезни и носит обычно симметричный характер. Оно начинается с пальцев ног и редко распространяется выше колен. До появления видимых гангренозных изменений замечается местная бледность и похолодание кожи, понижение чувствительности, чувство жжения и ползания мурашек. Затем на кожных покровах выступает марморесценция – синеватые пятна чередуются с розовыми и, наконец, кожа принимает темную окраску. Некроз быстро идет вперед и при отсутствии своевременного оперативного вмешательства ведет к развитию септицемии и к смерти.
Органы кровообращения
В сердце нередко определяются своеобразные изменения в интерстициальной ткани, так называемый myocarditis nodosa et plasmacellularis, дегенерация же мышечных волокон выражена слабо. Миокардит проявляется глухими гонами, исчезновением толчка верхушки, аритмией, в тяжелых случаях – эмбриокардией и ритмом галопа. У большинства больных спустя некоторое, иногда продолжительное время наблюдается полное restituto ad integrum сердца.
Главную роль при сыпном тифе играет расстройство кровообращения на почве изменений периферического сердца, которое страдает не только органически, но и функционально – в силу поражения вазомоторных центров. К этому присоединяется и влияние недостаточного содержания в крови адреналина в зависимости от заболевания надпочечников, что, естественно, влечет за собой еще большее ослабление периферического тонуса.
Вообще пульс при сыпном тифе средней тяжести, в противоположность брюшному, по своей частоте соответствует температуре, иногда только у женщин и детей наблюдается чрезмерное учащение. У пожилых людей, страдающих хроническим миокардитом, пульс может быть замедлен. В периоде выздоровления у большинства пациентов отмечается брадикардия, не имеющая серьезного значения.
Помимо указанных страданий сосудов, нередко наблюдаются тромбофлебиты, локализующиеся чаще всего в венах бедра. Это неприятное осложнение появляется не раньше 3-4-ой недели болезни. Конечность быстро отекает, кожа становится бледной, иногда прощупывается болезненный тяж на месте тромба. Исход обычно благоприятный, но течение длительное, появление отека ноги после продолжительного хождения или стояния может наблюдаться в течение нескольких лет.
Нервная система
При сыпном тифе вовлекается в страдание как центральная, так и периферическая нервная система. С первого же дня у многих имеются жалобы на мучительную головную боль, боль в пояснице и в икроножных мышцах. Нередко к этому присоединяется упорная бессонница. Со стороны психики имеется преобладание явлений возбуждения, в то время как при брюшном тифе развивается апатия и угнетение.
Помрачение сознания у сыпнотифозных обычно происходит к концу первой недели, бред часто носит устрашающий характер, больные не спят, непрерывно разговаривают, вскрикивают, вскакивают с постели, стремятся уйти, иногда выбрасываются из окон. Среди этих симптомов, развивающихся на почве энцефалита, особенно типичным является непрерывное стремление к движению, очень затрудняющее уход за пациентом. Подергивания в различных мышечных группах и даже клонические судороги также нередки. Возбуждение спустя несколько дней может перейти в сопорозное или даже коматозное состояние.
Спутанность сознания остается иногда у выздоравливающих в течение месяцев. Психозы после сыпного тифа бывают редко и обычно проходят бесследно.
Периферическая нервная система реагирует особенно часто в периоде выздоровления. Почти все выздоравливающие жалуются в течение недель и месяцев на невралгические боли в конечностях, особенно в области подошв и пальцев ног, что сильно затрудняет ходьбу.
Органы дыхания
Воспаление дыхательных путей является почти постоянным симптомом сыпного тифа. Обыкновенно уже в первые дни болезни развивается ларингит и трахеобронхит с частым сухим, мучительным кашлем и с обильным количеством сухих и влажных хрипов. В тяжелых случаях нередки осложнения в форме лобулярных и гипостатических пневмоний, к которым может присоединиться серозный или гнойный плеврит. Иногда больные очень страдают от непрерывной икоты.
Появляющаяся охриплость заслуживает серьезного внимания, если она является результатом поражений деструктивного характера – перихондритов и хондритов, которые могут развиваться даже спустя 1-2 месяца после перенесенной болезни и представлять серьезную угрозу жизни. Местно имеется образование субперихондральных гнойников, часто вскрывающихся узенькой фистулой в просвет гортани.
В гнойнике обыкновенно находят куски хрящевого секвестра. Реже абсцесс локализуется в толще стенки гортани, причем нагноение распространяется не только на клетчатку гортани, но и глотки. Существующий при означенных формах отек слизистой вызывает симптомы удушья и вынуждает прибегнуть к операции. Нередки при этом осложнения в виде аспирационной пневмонии.
Диагностика
В течение первых 4-5 дней до появления сыпи поставить точный диагноз сыпного тифа по одним клиническим симптомам невозможно. При имеющемся высыпании диагноз в типичных случаях не представляет затруднений, если принять во внимание особенности розеолы. Таким образом, в этом периоде довольно легко отличить сыпной тиф от брюшного уже по виду одной розеолы.
Большие диагностические трудности может создать паратиф, и вопрос иногда удается выяснить только при помощи серологических реакций. Если имеются заметные петехии, то неопытные врачи смешивают их с кровоизлияниями от укусов блох. Последние, однако, представляются в виде круглых темно-фиолетовых пятен с булавочную головку, притом одинаковой величины. Сыпнотифозные же петехии неправильной формы, с зигзагообразными контурами, различной величины, причем наряду с петехиями можно найти и розеолы, в которых лишь центральная часть содержит небольшое кровоизлияние.
Большое сходство с сыпнотифозной представляет сифилитическая розеола, при которой бывает и лихорадочное состояние. Но при сифилисе не наблюдается перехода розеолезных пятен в петехии, кривая температура носит неправильный характер и общее состояние страдает мало. Наконец, диагноз можно выяснить и при помощи реакции Вассермана.
Не особенно редко наблюдается розеола и при возвратном тифе. В отличие от сыпнотифозной, она не высыпает равномерно по туловищу и верхним конечностям, но располагается группами; пятна обыкновенно очень малы, кругловатой формы, нежно-розовой окраски. Возвратнотифозная сыпь появляется только во время приступа, никогда не переходит в петехии и держится всего 2-3 дня. Исследование крови на спирохеты быстро решает вопрос.
Лечение
Заболевание лечится, как правило, антибиотиками тетрациклиновой группы. В случае их непереносимости назначается левомицетин. Обязательным является прием витаминов, особенно аскорбиновой кислоты и Р-витаминных препаратов, обладающих сосудоукрепляющим действием. Для профилактики тромбоэмболических осложнений, назначаются антикоагулянты (гепарин и пр.).
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Эпидемический сыпной тиф (Синонимы: вшивый сыпной тиф, военный тиф, голодный тиф, европейский тиф, тюремная лихорадка, лагерная лихорадка; epidemic typhus fever, louse-born typhus, jail fever, famine fever, war fever-англ., Flecktyphus, Flec-kfieber - нем.; typhus epidemique, typhus exanthematique, typhus historique - франц.; tifus exantematico, dermotypho - ucn.) - острая инфекционная болезнь, характеризуется циклическим течением, лихорадкой, розеолезно-петехиальной экзантемой, поражением нервной и сердечно-сосудистой систем, возможностью сохранения риккетсий в организме реконвалесцента в течение многих лет.
Что провоцирует / Причины Эпидемического сыпного тифа:
Возбудителями эпидемического сыпного тифа являются R. prowazekii, распространенная во всех странах мира, и R. canada, циркуляция которой наблюдается в Северной Америке. Риккетсия Провачека несколько крупнее других риккетсий, грамотрицательная, имеет два антигена: поверхностно расположенный видонеспецифический (общий с риккетсиями Музера) термостабильный, растворимый антиген липоидополисахаридно-протеиновой природы, под ним располагается видоспецифический нерастворимый термолабильный белково-полисахаридный антигенный комплекс. Риккетсий Провачека быстро гибнут во влажной среде, но длительно сохраняются в фекалиях вшей и в высушенном состоянии. Хорошо переносят низкие температуры, гибнут при прогревании до 58°С за 30 мин, до 100°С - за 30 с. Погибают под действием обычно применяемых дезсредств (лизол, фенол, формалин). Высоко чувствительны к тетрациклинам.
Патогенез (что происходит?) во время Эпидемического сыпного тифа:
Воротами инфекции являются мелкие повреждения кожи (чаще расчесы), уже через 5-15 мин риккетсий проникают в кровь. Размножение риккетсий происходит внутриклеточно в эндотелии сосудов. Это приводит к набуханию и десквамации эндотелиальных клеток. Попавшие в ток крови клетки разрушаются, высвобождающиеся при этом риккетсий поражают новые эндотелиальные клетки. Наиболее бурно процесс размножения риккетсий происходит в последние дни инкубационного периода и в первые дни лихорадки. Основной формой поражения сосудов является бородавчатый эндокардит. Процесс может захватывать всю толщину сосудистой стенки с сегментарным или круговым некрозом стенки сосуда, что может привести к закупорке сосуда образующимся тромбом. Так возникают своеобразные сыпнотифозные гранулемы (узелки Попова). При тяжелом течении болезни преобладают некротические изменения, при легком - пролиферативные. Изменения сосудов особенно выражены в центральной нервной системе, что дало основание И. В. Давыдовскому считать, что каждый сыпной тиф является негнойным менингоэнцефалитом. С поражением сосудов связаны не только клинические изменения со стороны центральной нервной системы, но и изменения кожи (гиперемия, экзантема), слизистых оболочек, тромбоэмболические осложнения и др. После перенесенного сыпного тифа остается довольно прочный и длительный иммунитет. У части реконвалесцентов это нестерильный иммунитет, так как риккетсий Провачека могут десятилетиями сохраняться в организме реконвалесцентов и при ослаблении защитных сил организма обусловливать отдаленные рецидивы в виде болезни Брилля.
Симптомы Эпидемического сыпного тифа:
Ранним признаком является и энантема, которая очень характерна и имеет важное значение для ранней диагностики. Она описана Н. К. Розенбергом в 1920 г. На слизистой оболочке мягкого неба и язычка, обычно у его основания, а также на передних дужках можно заметить небольшие петехии (до 0,5 мм в диаметре), число их чаще 5-6, а иногда и больше. При внимательном осмотре энантему Розенберга можно выявить у 90% больных сыпным тифом. Появляется она за 1-2 дня до появления кожных высыпаний. Как и пятна Киари-Авцына, она сохраняется до 7-9-го дня болезни. Следует отметить, что при развитии тромбогеморрагического синдрома сходные высыпания могут появиться и при других инфекционных болезнях.
При выраженной интоксикации у больных сыпным тифом может наблюдаться своеобразная окраска кожи ладоней и стоп, она характеризуется оранжевым оттенком, это не желтушность кожи, тем более что отсутствует субиктеричность склер и слизистых оболочек (где, как известно, желтушность проявляется раньше). Доцент кафедры инфекционных болезней И. Ф. Филатов (1946) доказал, что такая окраска обусловлена нарушением каротинового обмена (каротиновая ксантохромия).
Существенных изменений органов дыхания у больных сыпным тифом обычно не выявляется, нет воспалительных изменений верхних дыхательных путей (краснота слизистой оболочки глотки обусловлена не воспалением, а инъекцией кровеносных сосудов). У некоторых больных отмечается учащение дыхания (за счет возбуждения дыхательного центра). Появление пневмонии является осложнением. Изменения органов кровообращения отмечаются у большинства больных. Это проявляется в тахикардии, снижении АД, приглушении тонов сердца, изменениях ЭКГ, может развиться картина инфекционно-токсического шока. Поражение эндотелия обусловливает развитие тромбофлебитов, иногда тромбы образуются и в артериях, в периоде реконвалесценции возникает угроза тромбоэмболии легочной артерии.
Длительность течения болезни (если не применялись антибиотики) зависела от тяжести, при легких формах сыпного тифа лихорадка продолжалась 7-10 дней, выздоровление наступало довольно быстро, осложнений, как правило, не было. При среднетяжелых формах лихорадка достигала высоких цифр (до 39-40 °С) и длилась в течение 12-14 дней, экзантема характеризовалась преобладанием петехиальных элементов. Возможно развитие осложнений, однако заболевание, как правило, заканчивалось выздоровлением. При тяжелом и очень тяжелом течении сыпного тифа наблюдалась высокая лихорадка (до 41-42°С), резко выраженные изменения центральной нервной системы, тахикардия (до 140 уд/мин и более), снижение АД до 70 мм рт. ст. и ниже. Сыпь имеет геморрагический характер, наряду с петехиями могут появляться и более крупные кровоизлияния и выраженные проявления тромбогеморрагического синдрома (носовые кровотечения и др.). Наблюдались и стертые
формы сыпного тифа, но они чаще оставались нераспознанными. Приведенная симптоматика характерна для классического сыпного тифа. При назначении антибиотиков болезнь купируется в течение 1-2 сук.
Осложнения. Риккетсии Провачека паразитируют в эндотелии сосудов, в связи с этим могут возникать различные осложнения - тромбофлебиты, эндартерииты, тромбоэмболия легочных артерий, кровоизлияние в мозг, миокардиты. Преимущественная локализация в центральной нервной системе приводит к осложнениям в виде психоза, полирадикулоневрита. Присоединение вторичной бактериальной инфекции может обусловить присоединение пневмоний, отита, паротита, гломерулонефрита и др. При антибиотикотерапии, когда очень быстро проходят все проявления болезни, и даже при легких формах болезни почти единственной причиной гибели больных являются тромбоэмболии легочной артерии, как правило, это происходило уже в периоде выздоровления, при нормальной температуре тела, нередко осложнение провоцировалось расширением двигательной активности реконвалесцента.
Диагностика Эпидемического сыпного тифа:
Диагноз спорадических случаев в начальный период болезни (до появления типичной экзантемы) очень труден. Серологические реакции становятся положительными также лишь с 4-7-го дня от начала болезни. Во время эпидемических вспышек диагноз облегчается эпидемиологическими данными (сведения о заболеваемости, наличии завшивленности, контакт с больными сыпным тифом и др.). При появлении экзантемы (т. е. с 4-6-го дня болезни) клинический диагноз уже возможен. Сроки появления и характер сыпи, гиперемия лица, энантема Розенберга, пятна Киари-Авцына, изменения со стороны нервной системы - все это позволяет дифференцировать в первую очередь от брюшного тифа (постепенное начало, заторможенность больных, изменения со стороны органов пищеварения, более позднее появление экзантемы в виде розеоло-папулезной мономорфной сыпи, отсутствие петехий и др.). Необходимо дифференцировать и от других инфекционных болезней, протекающих с экзантемой, в частности, с другими риккетсиозами (эндемический сыпной тиф, клещевой риккетсиоз Северной Азии и др.). Некоторое дифференциально-диагностическое значение имеет картина крови. При сыпном тифе характерным является умеренный нейтрофильный лейкоцитоз с палочкоядерным сдвигом, эозинопения и лимфопения, умеренное повышение СОЭ.
Для подтверждения диагноза используют различные серологические реакции. Сохранила некоторое значение реакция Вейля-Феликса - реакция агглютинации с протеем OXig, особенно при нарастании титра антител в ходе болезни. Чаще используют РСК с риккетсиозным антигеном (приготовленным из риккетсий Провачека), диагностическим титром считается 1:160 и выше, а также нарастание титра антител. Используют и другие серологические реакции (реакция микроагглютинации, гемагглютинации и др.). В меморандуме совещания ВОЗ по риккетсиозам (1993) в качестве рекомендуемой диагностической процедуры рекомендована непрямая реакция иммунофлюоресценции. В острую фазу болезни (и периода реконвалесценции) антитела связаны с IgM, что используется для отличия от антител в результате ранее перенесенной болезни. Антитела начинают выявляться в сыворотке крови с 4-7-го дня от начала болезни, максимального титра достигают через 4-6 нед от начала заболевания, затем титры медленно снижаются. После перенесенного сыпного тифа риккетсий Провачека в течение многих лет сохраняются в организме реконвалесцента, это обусловливает длительное сохранение антител (связаны с IgG также в течение многих лет, хотя и в невысоких титрах). В последнее время с диагностическими целями используют пробную терапию антибиотиками тетрациклиновой группы. Если при назначении тетрациклина (в обычных терапевтических дозах) через 24-48 ч не наступает нормализация температуры тела, то это позволяет исключить сыпной тиф (если лихорадка не связана с каким-либо осложнением).
Лечение Эпидемического сыпного тифа:
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол). Чаще назначается тетрациклин внутрь по 20-30 мг/кг или для взрослых по 0,3-0,4 г 4 раза в день. Курс лечения продолжается 4-5 дней. Реже назначают левомицетин по 0,5-0,75 г 4 раза в сутки в течение 4-5 дней. При тяжелых формах первые 1-2 дня можно назначать левомицетина сукцинат натрия внутривенно или внутримышечно по 0,5-1 г 2-3 раза в сутки, после нормализации температуры тела переходят на пероральное применение препарата. Если на фоне антибиотикотерапии присоединяется осложнение, обусловленное наслоением вторичной бактериальной инфекции (например, пневмонии), то с учетом этиологии осложнения дополнительно назначают соответствующий химиопрепарат.
Этиотропная антибиотикотерапия оказывает очень быстрый эффект и поэтому многие методы патогенетической терапии (вакцинотерапия, разработанная профессором П. А. Алисовым, длительная оксигенотерапия, обоснованная В. М. Леоновым, и др.) в настоящее время имеют лишь историческое значение. Из патогенетических препаратов обязательным является назначение достаточной дозы витаминов, особенно аскорбиновой кислоты и Р-витаминные препараты, которые обладают сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений, особенно в группах риска (к ним прежде всего относятся лица пожилого возраста), необходимо назначение антикоагулянтов. Назначение их необходимо и для предупреждения развития тромбогеморрагического синдрома. Наиболее эффективным препаратом для этой цели является гепарин, который следует назначать сразу же после установления диагноза сыпного тифа и продолжать его прием в течение 3-5 дней.
Гепарин (Нерагтит), синонимы: Heparin sodim, Гепарин ВС, Гепароид. Выпускается в виде раствора во флаконах по 25 000 ЕД (5 мл). Следует учитывать, что тетрациклины в какой-то степени ослабляют действие гепарина. Вводят внутривенно в первые 2 дня по 40 000-50 000 ЕД/сут. Препарат лучше вводить капельно с раствором глюкозы или разделить дозу на 6 равных частей. С 3-го дня дозу уменьшают до 20 000- 30 000 ЕД/сут. При уже возникшей эмболии суточную дозу в первый день можно увеличить до 80 000-100000 ЕД. Препарат вводят под контролем свертывающей системы крови.
Прогноз. До введения в практику антибиотиков прогноз был серьезным, многие больные умирали. В настоящее время при лечении больных тетрациклинами (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдались очень редко (менее 1%), а после введения в практику антикоагулянтов летальных исходов не наблюдается.
Профилактика Эпидемического сыпного тифа:
Для профилактики сыпного тифа большое значение имеет борьба со вшивостью, ранняя диагностика, изоляция и госпитализация больных сыпным тифом, необходима тщательная санитарная обработка больных в приемном покое стационара и дезинсекция одежды больного. Для специфической профилактики использовалась инактивированная формалином вакцина, содержащая убитые риккетсии Провачека. Вакцины использовались во время повышенной заболеваемости и были эффективными. В настоящее время при наличии активных инсектицидов, эффективных методов этиотропной терапии и низкой заболеваемости значение противосыпнотифозной вакцинации значительно снизилось.
К каким докторам следует обращаться если у Вас Эпидемический сыпной тиф:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эпидемического сыпного тифа, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

