Что такое трихомонады риф
Обновлено: 18.04.2024
Резюме. Лабораторная диагностика трихомониаза - обязательная составляющая при постановке диагноза урогенитальный трихомоноз. Обзор освещает диагностические методы, направленные на выявление простейшего, антигенов T.vaginalis, специфических антител и ДНК возбудителя. Отражены существующие проблемы в интерпретации результатов и сведения об эффективности применения того или иного метода в алгоритме обследования пациентов.
Ключевые слова: лабораторная диагностика, урогенитальный трихомониаз.
The laboratory diagnostic of genitourinary trichomoniasis (literature review)
Abstract. The laboratory diagnostics of trichomoniasis is strongly recommended for the diagnosis confirmation. Current review summarizes diagnostic methods directed to identification by morphology of protozoa, by antigenic properties of T.vaginalis, by specific antibodies and by the pathogen DNA detection. Overview reflects the existing problems in the interpretation of results and information about the efficacy of each method in the patient's examination algorithm.
Key words: laboratory diagnostics, urogenital trichomoniasis.
Трихомониаз в структуре ИППП
Одно из центральных мест в структуре заболеваемости инфекциями, передающимися половым путем, занимает трихомоноз. Он широко распространен в странах Африки, Южной и Юго-Восточной Азии, а также в странах с большим притоком эмигрантов. В последние годы продолжается положительная тенденция к снижению уровня заболеваемости трихомонозом, однако отмечается рост скрытых и малосимптомных форм инфекции, затрудняющих своевременную диагностику трихомониаза и лечение [7,11].
Особенно распространен трихомоноз среди женщин [33], однако вопрос о значении T.vaginalis в патологии беременности остается открытым из-за противоречивости информации по этому вопросу [23,26]. Клиническая картина урогенитального трихомоноза характеризуется отсутствием специфических признаков и примерно у 50 % инфицированных трихомонозом имеет место бессимптомный характер течения заболевания, т.е. возможно трихомонадоносительство [49]. Недовыявление трихомонад - причина неконтролируемого их распространения среди сексуально активного населения. В результате это приводит к развитию хронических орхоэпидидимитов и простатитов у мужчин, а также хронических аднекситов у женщин, что в итоге может служить причиной бесплодия, невынашивания беременности, патологии новорожденных [25,29].
Трихомоноз имеет важное медицинское, социальное и экономическое значение не только из-за высокой распространенности инфекции, но и из-за доказанной роли T.vaginalis как кофактора ВИЧ-инфекции и рака шейки матки [33].
Сравнительный анализ лабораторных методов диагностики трихомониаза
Диагностика урогенитального трихомониаза основывается на обнаружении в исследуемом материале T.vaginalis. Диагноз не может быть поставлен исключительно на основании клинической картины, поскольку патогномоничные симптомы встречаются только у 2 % пациенток. Ещё в 1980 году были представлены результаты, свидетельствующие о том, что если диагноз трихомоноза устанавливать только на основании клинической картины, то 88 % инфицированных T.vaginalis женщин будет дан ложноотрицательный результат, а у 29 % неинфицированных диагноз был бы поставлен ошибочно [27]. В связи с тем, что клинические симптомы зачастую не отражают реальной картины заболевания, в обязательном порядке необходимо применение лабораторных методов диагностики трихомониаза, причем актуальна задача своевременного проведения исследования.
До настоящего времени в соответствии с протоколом ведения больных урогенитальным трихомониазом [14] основными методами обнаружения трихомонад являются микроскопический и культуральный, т.е. прямая идентификация возбудителя в мазке либо при культивировании на питательной среде. Но сложилась парадоксальная ситуация: при высоком уровне заболеваемости трихомонозом в России отсутствует производственный выпуск стандартных, разрешенных к применению препаратов и питательных сред для диагностики трихомониаза. В практике используют зарубежные среды, что влияет на стоимость исследования, или приготовленные по прописям в лабораториях, что влияет на воспроизводимость и достоверность получаемых результатов.
Диагностика трихомониаза существенно осложнилась в последние годы в связи с распространенностью нетипичных округлых форм T.vaginalis, обнаруживаемых при световой микроскопии витальных препаратов [3].
Роль микроскопического метода при постановке диагноза
Исторически микроскопия - это первый метод в лабораторной диагностике трихомоноза. Его использование экономически целесообразно в силу простоты и возможности одновременного просмотра мазка и на другие возбудители. Микроскопия может производиться в нативном препарате или в препарате, окрашенном по различным методикам. Нативный препарат необходимо исследовать в течение 10 минут после забора материала, поскольку утрачивается подвижность возбудителя, клетка округляется и получение однозначного результата затрудняется [30]. В положительных случаях микроскопии нативного препарата трихомонады обнаруживаются в виде грушевидной, овальной или округлой формы по величине несколько превосходящей лейкоциты [5]. Для подвижных форм характерны толчкообразные движения за счет жгутиков и ундулирующей мембраны, которые особенно хорошо видны при исследовании в микроскопе с темнопольным конденсором. Необходимо отличать подвижность T.vaginalis от подвижных жгутиковых представителей семейства Bodonidae. Подвижные бактерии, прикрепленные к лейкоцитам и создающие ложное впечатление движения, также вероятно ошибочно идентифицировать как крупную трихомонаду.
Микроскопия окрашенных препаратов несколько повышает процент выявления трихомонад по сравнению с нативными препаратами в силу того, что учитываются не только типичные жгутиковые, но и амастиготные формы. Кроме того окрашенные препараты можно использовать для косвенной оценки воспалительного процесса - скопление лейкоцитов на клетках плоского эпителия или вокруг них. Еще один косвенный признак урогенитального трихомоноза - наличие большого количества слизи в исследуемом материале [6]. Правда, с увеличением количества лейкоцитов в отделяемом из уретры у мужчин больных урогенитальным трихомонозом, вероятность получения ложноположительных результатов культуральным и микроскопическим методами увеличивается [12].
В препаратах, окрашенных метиленовым синим, трихомонады наблюдаются в виде округлой или овальной формы, расположенные в слизи между клеточными элементами. Четко просматривается оболочка паразитов, эксцентрично расположенное ядро, интенсивно окрашенное в синий цвет, протоплазма - светло-синяя, вакуоли - бесцветные. При таком способе окраски трихомонады имеют характерный вид и хорошо распознаются [8]. Для более детального просмотра клетки и выявления хорошо идентифицируемых жгутиков следует использовать дифференциальные методы окраски по Романовскому-Гимзе, Лейшману.
В целом микроскопия нативного препарата считается высокоспецифичным тестом (99,8 %), но имеет низкую чувствительность - от 38 % до 82 %. [1,10 ,17,48]. Во многом это связано с высокой долей субъективизма при визуальной оценке результатов.
Питательные среды для культурального исследования
В связи с низкой чувствительностью микроскопического метода и в соответствии с протоколом ведения больных урогенитльным трихомониазом [14] идентификацию T.vaginalis следует проводить культуральным методом, считающимся, по мнению большинства исследователей, "золотым стандартом".
Первое in vitro культивирование T.vaginalis было проведено в 1915 г [36]. С тех пор разработаны разные варианты жидких и полужидких питательных сред для диагностики трихомониаза: среда Джонсона-Трасселя (СPLM), Даймонд среда, модифицированная Даймонд среда с добавлением тиогликолята натрия, среда Купферберг STS, среда Купферберг Difco, среда InPouch TV, среда TYM.
Известна попытка создания бессывороточной питательной среды для культивирования трихомонад [35]. Была предложена синтетическая питательная среда, в которой лошадиная сыворотка была заменена на бычий сывороточный альбумин и холестерин, совместно либо с глицериновыми жирными кислотами, либо со смесью жирных кислот. Однако на такой модифицированной среде скорость роста и урожай T.vaginalis были низкими.
В 70-80-х годах прошлого века в отделе микробиологии ЦНИИКВИ была разработана модифицированная среда Джонсона-Трасселя - среда СКДС [5]. В состав этой среды входят: смесь гидролизата казеина и гидролизина или аминопептида, отходы фармацевтической промышленности при изготовлении лизоцима, ферментативный гидролизат биомассы микроорганизмов, а также экстракт кормовых дрожжей. Коммерчески среда СКДС не выпускается.
В настоящее время отечественные производители выпускают следующие готовые питательные среды: питательная среда для выявления влагалищных трихомонад (ООО "Диагност-Мед", г. Омск), основа питательной среды для культивирования трихомонад (НПО "Микроген", г. Махачкала) и питательная среда СВТ для визуальной диагностики трихомониаза (НИИЭМ имени Пастера, г. Санкт-Петербург).
Исследования, посвященные сравнению питательных сред, немногочисленны. Так, в США в 1989 г. были проведены сравнительные испытания питательных сред, используемых для культивирования T.vaginalis. В качестве посевного материала они использовали клинические образцы вагинальных секретов от больных трихомонозом [43]. Частота обнаружения на разных питательных средах была следующей: Даймонд среда (93,9 %), модифицированная Даймонд среда с добавлением тиогликолята натрия (92,3 %), среда Купферберг STS (38,5 %) и среда Купферберг Difco (49,2 %). Были отмечены высокие ростовые свойства питательной среды Даймонд и положительный эффект добавления. Авторы, однако, указывают на низкую селективность исследованных питательных сред в отношении дрожжеподобных грибов (в 32 % случаев наблюдался рост дрожжеподобных грибов).
В Англии в 1997 г было проведено сравнительное исследование чувствительности питательных сред InPouch TV, Diamond и Джонсона-Трасселя [21]. В 4 мл каждой из трех сред добавляли по 30 мкл инокулюма. Результат оценивали на первые, вторые и четвертые сутки. Было показано, что наибольшей чувствительностью обладает питательная среда InPouch TV (87 %) по сравнению с Diamond (60 %) и Джонсона-Трасселя (57 %).
Культуральная диагностика трихомониаза напрямую зависит от выпускаемых питательных сред. В оптимальном алгоритме лабораторной диагностики обязательной ступенью должно быть культуральное исследование, причем с использованием качественных стандартизированных питательных сред [9]. Этот вывод подтверждается исследованиями, проведенными в 1990 г в ЦНИКВИ [2], которые показали, что подавляющее число больных трихомонозом (72,8 %), как среди женщин, так и среди мужчин, были выявлены при использовании культурального метода.
Методы, основанные на выявлении антигенов
Использование иммунохимических методов обнаружения антигенов возбудителя, таких как иммуноферментный анализ (ИФА) и реакция иммунофлуоресценции (РИФ), особенно актуально в случаях невозможности проведения культурального исследования или при расхождении результатов культурального и микроскопического методов.
Было показано, что чувствительность РИФ ниже, чем культурального исследования, но выше микроскопии нативного препарата [44]. Однако эта во многом субъективная методика к тому же требует отдельной обработки каждого мазка и люминесцентного микроскопа. Одновременная обработка всех проб в планшете и автоматическая детекция цветовых продуктов ферментативной реакции исправили некоторые основные недостатки РИФ.
В работах 80-х годов ИФА давал соизмеримый с культуральным методом процент положительных результатов. Однако авторы указывали, что из-за очевидной гетерогенности изолятов T.vaginalis при описываемых ими условиях ни один из них не имеет моноклональных антител, способных связываться с антигенами в клинических образцах [31,47]. Использование в качестве антигена отдельных иммуногенных белков для получения моноклональных антител несколько изменило сложившееся представление, и была продемонстрирована возможность обнаружения почти 90 % из протестированных клинических изолятов с положительным ответом.
Кроме того, явное преимущество этого метода перед методом "золотого стандарта" - это отсутствие строгих температурных требований. Авторы отмечают, что, возможно, важным звеном в получении достоверного результата служит процедура получения клинического материала, и важно использовать для образца буферный раствор, вследствие того, что помещение организма в фосфатно-солевой буферный раствор позволяет ему освобождать антигенную детерминанту, необходимую для связывания с антителом. Из этого следует, что ранее приписываемая гетерогенность T.vaginalis может быть обусловлена недоступностью антигенных детерминант для антитела, а не отсутствием антигена на поверхности трихомонады [34].
Стоит подчеркнуть, что в России отсутствуют коммерческие разрешенные к применению ИФА и РИФ тест-системы для диагностики трихомониаза.
Диагностическая ценность серологического метода
Изучением иммунологии трихомоноза занимаются уже долгое время [3]. В литературе мало информации о природе иммунного ответа при трихомонозе, неизвестно влияние макро и микроорганизмов на наличие или отсутствие симптомов. Однако понятно, что природа этого механизма неоднозначна и многообразна [20].
Большая часть противотрихомонадных антител принадлежит к IgG-классу [37]. Тем не менее, в сыворотках больных женщин выявляют повышенное содержание специфических IgM, и IgA антител, а при остром трихомонозе в вагинальных смывах отмечается увеличение IgA [28]. Для определения противотрихомонадных антител у пациентов в разные годы пытались использовать реакцию связывания комплимента (РСК) [18], внутрикожную пробу [8], реакцию пассивной гемагглютинации (РПГА) [32, 37, 38], реакцию непрямой иммунофлуоресценции (РНИФ) [13].
В 1981 году для серодиагностики трихомоноза впервые был использован метод иммуноферментного анализа (ИФА). При использовании в качестве "подложки" цельноклеточного антигена чувствительность составила всего 80,4 % [45]. Позднее были предприняты попытки использовать в качестве антигена цистеиновые протеиназы T.vaginalis, поскольку предполагается, что они вовлечены в патогенез. Специфичность в этом случае составила 100 %, однако чувствительность не превысила 90 % [20, 46].
В России подобных работ не проводилось, и, по мнению наших исследователей, чувствительность метода составляет чуть более 30 %, и его использование может быть рекомендовано только в качестве вспомогательного теста [16]. Низкая эффективность серологических методов в диагностике трихомониаза связана также с тем, что антитрихомонадные антитела могут циркулировать в сыворотке крови в течение длительного времени после лечения, а значит, практически невозможно дифференцировать текущую и пролеченную формы заболевания [19].
Методы, основанные на выявлении нуклеиновых кислот. Методы генодиагностики на основе определения специфических нуклеотидных последовательностей (мишеней) ДНК возбудителя появились сравнительно недавно. Уже в 1992 Riley D. E. впервые сообщил об использовании ПЦР в диагностике трихомоноза [41]. В работе было показано, что этот метод при использовании электрофоретического способа регистрации результатов помогает выявлять от 10 до 100 трихомонад в исследуемом материале.
Чувствительность и специфичность ПЦР во многом обусловлена правильным выбором мишеней для амплификации [42]. В наибольшей степени исследованные локусы в геномах простейших - это гены рибосомальных РНК, отличающиеся мультикопийностью (254 копии 18S рРНК/на клетку T.vaginalis) [22]. Наряду с геном 18S pРНК исследован ген бета-тубулина T.vaginalis. Использование праймеров из этого гена обеспечивало чувствительность равную 98 % в сравнении с культуральным методом системы InPouch [39]. Вместе с тем, оценивая эффективность праймеров, следует учитывать генетически обусловленную внутривидовую вариабельность Т.vaginalis. Сравнение пяти наборов диагностических праймеров показало, что чувствительность ПЦР, в первую очередь, зависит от выбора праймеров и, в меньшей степени, от способа регистрации результата: иммуноферментный метод детекции продуктов ПЦР показал лучший результат, чем электрофорез в геле [24].
Согласно современным представлениям, применение метода ПЦР оправдано при диагностике латентного течения трихомоноза, для выявления Т.vaginalis при микст-инфекции урогенитального тракта, при скрининговых исследованиях (в комплексе с микроскопическим методом), а также для контроля качества микроскопического исследования. В целом, эффективность диагностики существенно повышается при использовании ПЦР в сочетании с культуральным и/или микроскопическими методами исследования.
Заключение
Из-за отсутствия четкой клинической картины при хронических и стертых формах трихомоноза только лабораторные методы выявляют этиологический агент и устанавливают диагноз заболевания. В лабораторной диагностике острого трихомоноза при наличии в исследуемом материале типичных форм паразитов микробиологические методы дают однозначно интерпретируемые результаты, тогда как хронический трихомоноз, обусловленный неподвижными округлыми трихомонадами, представляет определенные трудности и требует использования комплекса лабораторных методов. Отметим, что, при очевидных преимуществах ПЦР, основным референс методом остается культуральное исследование.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Трихомониаз: причины появления, симптомы, диагностика и способы лечения.
Определение
Урогенитальный (мочеполовой) трихомониаз – инфекционное заболевание, вызываемое простейшим паразитом влагалищной трихомонадой (Trichomonas vaginalis). Во внешней среде возбудитель неустойчив, он погибает при температуре +40°С, под воздействием ультрафиолета, дезинфектантов, при высушивании, а также смещении вагинального рН. Заболевание передается половым путем и вызывает поражение урогенитального тракта человека.

Причины появления трихомониаза
У взрослых заражение трихомониазом происходит при незащищенном половом контакте с больным урогенитальным трихомониазом.
Заражение детей возможно интранатальным путем (во время родов). В исключительных случаях девочки младшего возраста могут заражаться при нарушении правил личной гигиены (например, через влажное полотенце, которым незадолго до этого пользовался больной трихомониазом).
Классификация трихомониаза
Классификация урогенитального трихомониаза основана на локализации воспалительного процесса.
1. Трихомониаз нижнего отдела урогенитального тракта у женщин:
- вульвит - воспаление малых половых губ и преддверия влагалища;
- вагинит, или кольпит – воспаление влагалища;
- цервицит – воспаление шейки матки;
- уретрит – воспаление мочеиспускательного канала (уретры);
- цистит – воспаление мочевого пузыря.
- вестибулит – воспаление вестибулярных желез в преддверии влагалища;
- парауретрит, или скинеит – воспаление парауретральных желез;
- сальпингит – воспаление фаллопиевых (маточных) труб.
- уретрит - воспаление мочеиспускательного канала (уретры);
- баланит и баланопостит – воспаление кожи головки полового члена и воспаление кожи головки полового члена в сочетании с воспалением крайней плоти соответственно;
- цистит - воспаление мочевого пузыря.
- эпидидимит – воспаление придатков яичка;
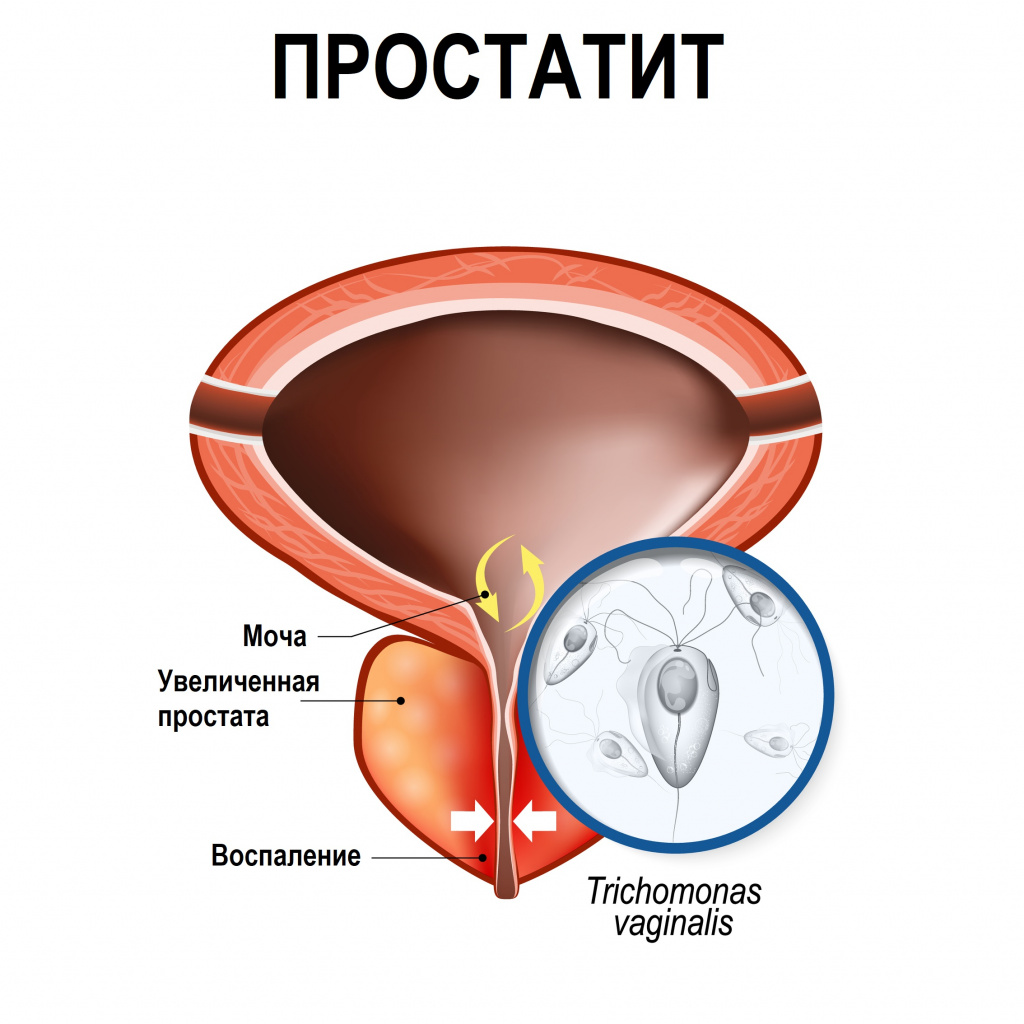
- простатит – воспаление предстательной железы;
- везикулит, или сперматоцистит – воспаление семенных пузырьков;
- парауретрит - воспаление парауретральных желез.
Жалобы пациентов с трихомониазом неспецифичны – аналогичные симптомы могут отмечаться и при других ИППП. Возможно острое и хроническое течение заболевания, часто, особенно у мужчин, болезнь протекает бессимптомно.
Трихомониаз нижних отделов мочеполового тракта.
20-40% больных не предъявляют никаких жалоб.
При наличии клинических проявлений женщин беспокоят выделения из половых путей серо-желтого цвета, нередко – пенистых, с неприятным запахом. Возможны зуд, жжение, болезненность во время половых контактов (диспареуния) и/или при мочеиспускании (дизурия), дискомфорт и/или боль в нижней части живота.
Мужчин могут беспокоить серо-желтые, жидкие выделения из уретры, зуд, жжение в области уретры, боль в промежности, отдающая в прямую кишку, возможны диспареуния и дизурия. Реже болезнь проявляется эрозивно-язвенными высыпаниями на коже головки полового члена. Иногда в сперме присутствует кровь.
Трихомониаз органов малого таза и других мочеполовых органов.
При вестибулите женщин беспокоят незначительные выделения из половых путей серо-желтого цвета, нередко – пенистые, с неприятным запахом, болезненность и отечность в области вульвы. При формировании абсцесса (гнойного воспаления с образованием полости) присоединяются симптомы общей интоксикации, появляются интенсивные боли пульсирующего характера.
При сальпингите женщины отмечают боль в нижней части живота, нередко схваткообразного характера, пенистые выделения из половых путей серо-желтого цвета, с неприятным запахом. При хроническом течении заболевания субъективные проявления менее выражены.
При эпидидимите мужчин беспокоят серо-желтые, жидкие выделения из мочеиспускательного канала, дизурия, диспареуния, болезненность в области придатка яичка и паховой области, боль в нижней части живота, в области мошонки, в промежности, отдающая в прямую кишку, поясницу и крестец.
При простатите пациенты жалуются на боль в промежности и в нижней части живота с иррадиацией в область прямой кишки, дизурию.
При везикулите отмечается боль в области крестца, промежности, заднего прохода, усиливающаяся при мочеиспускании и дефекации, учащенное мочеиспускание, ночные эрекции, возможна примесь крови в сперме.
Диагностика трихомониаза
Заподозрить воспалительное заболевание мочеполового тракта врач может на основании жалоб и данных осмотра пациента. Подтвердить диагноз и главное - установить возбудителя, чтобы назначить адекватное лечение, можно только по результатам лабораторной диагностики.
Поскольку трихомониаз может быть причиной бесплодия и осложнений беременности, исключение этого заболевания требуется половым партнерам при планировании беременности и при обследовании женщин во время беременности, а также в случае гибели плода и бесплодия в анамнезе.
Обследование показано перед предстоящими операциями на половых органах и органах малого таза, а также половым партнерам больных ИППП и лицам, перенесшим сексуальное насилие.
- Основными методами лабораторного подтверждения трихомониаза являются микроскопическое исследование мазка, микробиологический посев и ПЦР-тестирование.
- Trichomonas vaginalis обнаруживается в гинекологических и урологических мазках на микрофлору - микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму.
Трихомониаз – одна из самых распространенных в России половых инфекций.
Возбудителем ее являются трихомонады - простейшие одноклеточные организмы паразитического происхождения.
Заражение трихомонадами происходит чаще всего при половом контакте с инфицированным партнером.

Течение трихомониаза может быть:
- острым, с явно выраженными клиническими признаками,
- хроническим,
- скрытым – в этом случае симптомы инфекции практически не проявляются.
Чаще всего это заболевание у мужчин протекает бессимптомно.
Как выявляется трихомонада у мужчин?
Диагностика трихомониаза у мужчин осуществляется комплексно и включает в себя следующие методы:
- Сбор анамнеза .
С этого начинается диагностика любой болезни, и трихомониаз – не исключение.
Венеролог выслушивает жалобы пациента, соотнося их с тем, насколько упорядочена его сексуальная жизнь (есть ли в ней место беспорядочным половым связям, незащищенным половым контактам и т.д.). - Учет клинических признаков .
Симптомы трихомониаза у мужчин проявляются редко, но иногда для течения заболевания могут быть характерны симптомы уретрита:- Боль и жжение при мочеиспускании
- Незначительное количество гнойных (иногда пенистых) выделений белого цвета из уретры
- Тупая тянущая боль, чувство тяжести в области промежности и таза
- Возможна примесь крови в моче или в сперме
- Лабораторные исследования .
Именно на их основе, главным образом, верифицируется диагноз на трихомониаз.
Однако и здесь существуют некоторые трудности.
Дело в том, что трихомонады у мужчин обнаружить несколько сложнее, чем у женщин.
Это связано с их обычно незначительным количеством и пребыванием преимущественно в малоподвижной форме.
Ситуация осложняется еще и тем, что трихомонады из организма мужчин зачастую спонтанно исчезают.
Повышая при этом потенциальный риск получения ложноотрицательных результатов при диагностике.
По этой причине анализы на трихомонады у мужчин проводят лишь высокочувствительными методами и неоднократно.
Как делается точный анализ на трихомонады у мужчин?
Соскоб из уретрального канала у мужчин берут с помощью одноразового стерильного зонда, который вводят в уретру на глубину 3-4 см, а затем извлекают наружу.
Полученный соскоб помещают в стерильную пробирку и отправляют в лабораторию, или на предметное стекло и исследуют без окрашивания сразу под световым микроскопом.
Преимуществами такого метода диагностики трихомониаза являются его невысокая стоимость, точность, достоверность, быстрота и простота выполнения – результат анализа может быть известен в течение 20 минут после забора соскоба.
Для бактериоскопического исследования на трихомоноз может использоваться и окрашенный мазок, в таком случае возбудитель обнаружить еще легче, однако стоимость анализа при этом возрастает за счет необходимости в подготовке материала.
Какой должна быть подготовка перед анализом на трихомонаду у мужчин?
- За два дня до исследования не заниматься сексом.
- За две недели исключить прием каких-либо противомикробных препаратов. При несоблюдении этого условия возможно получение недостоверных результатов.
- За три часа до забора материала не мочиться, так как струя мочи может смыть из уретрального канала значительную массу микроорганизмов, в том числе, и возбудителя, и сделать его обнаружение затруднительным или невозможным при его низкой концентрации.
- Утром в день обращения в клинику не обрабатывать половые органы антисептическими средствами и не подмываться.
- Кровь следует сдавать утром натощак.
- За день до забора анализов не употреблять спиртного, жареной, жирной и острой пищи.
Пройти комплексную диагностику трихомонады
Пройти комплексную диагностику трихомонады и курс эффективного лечения инфекции вы сможете, обратившись в наш платный КВД.
Помните, что ранняя диагностика заболевания и вовремя начатое его лечение помогут вам сохранить свое здоровье и избежать развития более тяжелых осложнений.
При необходимости сдать анализ на трихомонаду обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
В структуре инфекций, передающихся половым путем, трихомонады прочно удерживают одно из первых мест.
Главная причина тому – латентные и скрытые формы инфекции, которые сложно диагностировать из-за скудных внешних проявлений.
Улучшить ситуацию призваны лабораторные исследования, направленные на выявление антител к трихомонадам в крови больного человека или бессимптомного носителя.

Общая характеристика антител к трихомонадам
Любые микроорганизмы, в том числе и трихомонады, – чужеродные тела для иммунитета человека.
Попав в организм, они подвергаются анализу со стороны иммунной системы и к ним начинают вырабатываться антитела.
Это белки, которые должны выполнять двойную задачу:
- I. Связываться с чужеродным агентом (антигенами) и блокировать его жизнедеятельность.
- II. Помечать собой микроб, чтоб его легче было найти и утилизировать клеткам-макрофагам.
К сожалению, в отношении трихомонад, эти задачи удается решить лишь частично.
Иммунные белки вырабатываются и связываются с антигенами на поверхности микробов.
На этом все: уничтожить возбудителя они не в состоянии.
Но медики придумали, как поставить на службу такую особенность.
Обнаружив в крови человека эти специфические антитела (противотрихомонадные иммуноглобулины), можно диагностировать заболевание – трихомоноз.
Даже если симптомы отсутствуют.
Серологические реакции на трихомонады
Именно так называются диагностические тесты на выявление антител.
Образцом для исследования служат несколько миллилитров венозной крови, которые можно исследовать несколькими разными способами:
- Реакция связывания комплемента (РСК)
- Р-ия иммунофлюоресценции (РИФ)
- Р-ия пассивной гемагглютинации (РПГА)
- Иммуноферментный анализ (ИФА, ELISA)
Они отличаются друг от друга техническими моментами, методикой постановки пробы и, соответственно, достоверностью.


Про антитела к трихомонадам
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Антитела к Trichomonas vaginalis, IgG. | 3 д. | 600.00 руб. |
| посев на трихомонаду, без чувствительности к лечению | 7 д. | 1590.00 руб. |
Постановка ИФА к трихомонадам
В современной медицине наибольшее распространение получил иммуноферментный анализ.
Для этого теста характерны приемлемая точность, возможность количественной оценки уровня иммуноглобулинов и доступная стоимость.
Для проведения требуются:
- I. Образец крови исследуемого человека (5-10 мл)
- II. Типовые антигены трихомонад
- III. Ферментный субстрат
К исследуемому материалу добавляется промышленная сыворотка.
В ней содержатся очищенные от примесей антигены Trichomonas vaginalis – классического возбудителя урогенитального трихомоноза и ферментный субстрат.
Если обследуемый человек инфицирован патогенными трихомонадами, то в набранном образце крови будут находиться антитела к этому микроорганизму.
Противотрихомонадные иммуноглобулины свяжутся с типовыми антигенами из сыворотки и образуют комплекс антиген-антитело (Аг-Ат).
А на появление этих комплексов отреагирует ферментный субстрат и изменит цвет – положительный результат пробы.

Зафиксировать изменения можно при помощи фотоколориметра (более чувствительный способ) или невооруженным взглядом при постановке теста в лунке планшета (менее чувствительный подход).
Если же в организме обследуемого человека нет Trichomonas vaginalis, то есть он здоров и антител не будет.
Комплекс Аг-Ат не образуется, ферментный субстрат остается интактным, изменений не происходит.
Это тоже фиксируется, а полученный результат рассматривается как отрицательный.
Достоверность полученных результатов на антитела к трихомониазу
Несмотря на тщательность лабораторных исследований, ИФА не является абсолютно точным анализом.
Почему же его используют?

Потому что с другими пробами, относительно чувствительности и специфичности дела обстоят еще хуже.
Современная модификация ИФА обеспечивает 100% специфичность и 90% чувствительность.
Это означает, что при наличии в крови пациента противотрихомонадных антител, тест в 90 пробах из 100 их найдет.
Но если иммуноглобулинов к трихомонадам нет, то ложного срабатывания не произойдет.
Определение классов антител к трихомонадам
Чем еще подкупает ИФА, так это способностью дифференцировать классы иммуноглобулинов.
Организм вырабатывает разные типы этих белков в разные сроки:
- IgA – появляются первыми в течение 5 дней от заражения трихомонозом
- IgM – тоже обнаруживаются уже на первой неделе заболевания
- IgG – их синтез начинается с 10-14 дней и продолжается д тех пор, пока организм полностью не очистится от возбудителя
Определение класса антител к патогенным трихомонадам бывает необходимо для различения новых случаев заражения и старых, хронических.
Результаты оценивают так:

Эта информация бывает полезна в противоэпидемических мероприятиях и клинической практике.
Выявить антитела к трихомонадам позволяют еще несколько диагностических методик.
Это такие техники, как:
Рассмотрим данные методы диагностики подробнее.
Реакция связывания комплемента к трихомонаде (РСК)
Относится к другому виду выявления антител в крови пациента.
Для этого метода используется два вида сывороток: диагностическая и индикаторная.
Диагностическая сыворотка представляет собой совокупность антигенов к трихомонаде. При добавлении диагностикума к сыворотке больного происходит взаимодействие антигена и антитела.
Затем, система комплемента связывает этот комплекс.
Второй этап реакции заключается в добавлении индикаторной сыворотки.
Она представляют собой эритроциты барана (антиген) и сыворотку с антителами к этому антигену.
Иначе говоря, образуется еще один иммунный комплекс антиген-антитело.
В случае если в первой реакции не образовалось комплекса АГ-АТ, комплемент соединится со вторым комплексом и произойдет гемолиз эритроцитов.
Это называется отрицательной реакцией.
Отсутствие гемолиза – реакция положительна.
РСК для диагностики трихомониаза проводится нечасто.
Причина этому - стоимость проведения анализа.
Реакция пассивной гемагглютинации (РПГА)
Для этого метода используется эритроцитарный диагностикум.
Он представляет собой эритроциты с адсорбированными антигенами к трихомонаде.
В случае добавления к сыворотке с антителами пациента, происходит разрушение эритроцитов.
Выпадение происходит в виде фестончатого осадка.
Это называется положительной реакцией.
В случае отрицательной - эритроциты осаживают в виде пуговки.
Специфичность и чувствительность для диагностики трихомониаза высокая.
Реакция иммунофлюоресценции для выявления антител к трихомонаде (РИФ)
Основан на добавлении к сыворотке пациентов меченых антигенов (АГ).
Данные АГ способны светиться в УФ-лучах.
Метод обладает высокой точностью и специфичностью.
Данные методики используются для подтверждения диагноза.
Важно! Если вы сомневаетесь, какой вид исследования следует провести, проконсультируйтесь со специалистом!
Титрование антител к трихомонадам
Но еще более полезна возможность осуществить количественную оценку IgG - титрование.
Если образец крови положительный, то его разводят в два раза специальным буферным раствором и снова ставят пробу.
Разведение повторяют каждый раз до тех пор, пока не будет получен отрицательный результат.
Это и есть показатель титра.
По мере лечения трихомониаза, количество возбудителей уменьшается, одновременно снижается концентрация антител к ним.
Это означает, что при повторном титровании, для получения отрицательного результата потребуется меньшее число разведений.
Такая динамика указывает на адекватную терапию и служит показателем эффективности лечения.
Одновременно, если титр не снижается, то следует корректировать схему лечения.
Для этого провести культуральное исследование и определить чувствительность трихомонад к противомикробным средствам.
Грамотное применение метода ИФА помогает не только выявить бессимптомных носителей инфекции.
А так же проконтролировать эффективность противотрихомонадного лечения.
Как меняется количество антител к трихомонаде после лечения
При соблюдении адекватного режима и длительности лечения возможно полное избавление от инфекции.
При этом полезно знать сроки исчезновения антител при естественном течении заболевания.
Сроки исчезновения антителв зависимости от периода заболевания
IgM появляются на 5 день заболевания и свидетельствуют о недавнем инфицировании и развитии острого заболевания.
Как правило, максимальный титр данных антител развивается на 2 неделе и начинает постепенно снижаться.
Иммуноглобулины класса M исчезают из крови примерно к 3-4 неделе заболевания.
IgA имеет схожую характеристику.
Они появляются на первой неделе инфицирования.
Максимальный титр обнаруживается к 10-14 дню.
Исчезают эти антитела из крови через месяц.
Иммуноглобулины класса G имеют другую тенденцию развития.
Как уже было сказано, они могут быть обнаружены уже на 2 неделе заболевания.
Однако титр их увеличивается и достигает максимума только к 3-4 неделе.
Затем антитела класса G постепенно снижаются и могут оставаться долгое время неизменными.
Таким образом, обнаружение IgG не говорит о наличии самого микроба в организме.
Может свидетельствовать как о хроническом течении заболевания, так и о перенесенной инфекции.
Что происходит с уровнем антител после лечения
Все зависит от времени проведения лечения.
В случае приема препаратов уже в периоде острой инфекции – уровень IgM снижается быстро.
IgG появляются в незначительном количестве и могут не достигнуть диагностического титра.
Проведение лечения в период хронического течения либо носительства приводит к уменьшению уровня IgG.
Необходимо помнить!
После лечения нахождение IgG не говорит о персистировании инфекции.
Эффективность препарата в период лечения хронической инфекции оценивается в снижении титра IgG.
Случай, когда антитела к трихомонадам отрицательные, а ПЦР положительный
Выработка антител зависит от состояния иммунитета отдельного человека.
В случае наличия иммунодефицитных состояний может не происходить диагностически значимого нарастания уровня антител.
Иммунодефицитные состояния могут быть обусловлены перенесенными в недавнем времени бактериальными и вирусными инфекциями, наличием хронического стресса.
Применение иммуносупрессивной терапии, наличие в организме ВИЧ–инфекции может послужить причиной дисбаланса иммунной системы.
В таком случае ПЦР диагностика является наиболее точным методом выявления трихомонады.
Чувствительность и специфичность ее приближается 100%.
Антитела к трихомонадам положительные, а ПЦР отрицательный
ПЦР диагностика заключается в выявлении генетического материала самого микроорганизма.
Говорит о наличии либо отсутствии инфекции в организме.
Ниже разберем несколько случаев результатов анализов.
Вариант, когда ПЦР отрицательный, а IgM и IgG к трихомонаде положительные.
Данный результат говорит о неквалифицированном заборе материала либо о неправильном проведении анализа.
Случай, когда ПЦР и IgM отрицательные, а IgG положительные.
Такая ситуация имеет место быть при наличии в анамнезе перенесенного трихомониаза, периоде реконвалесценции заболевания.
Как убрать антитела к трихомонадам из крови
Уровень антител вырабатывается иммунной системой индивидуально у каждого человека.
При проведении адекватного лечения антитела класса M и А быстро уменьшаются и исчезают из крови.
Иммуноглобулинны G могут долгое время сохраняться в крови даже после квалифицированного лечения.
У отдельной категории граждан, после приема противотрихомонадных препаратов антитела всех классов могут исчезать.
У другой половины - сохраняться в течение нескольких месяцев и лет.
Какой врач назначает определение антител к трихомонаде
Лечением венерических инфекций занимается дерматовенеролог.
Однако для проведения диагностики обращайтесь в специализированную клинику.
Специалисты назначат необходимые анализы и интерпретируют результаты.
При необходимости сдать анализы на антитела к трихомонадам в Москве, обращайтесь в нашу клинику.
Читайте также:

