Что такое угроза эпидемии кори
Обновлено: 23.04.2024
СодержаниеЦель на элиминациюКорь: возвращениеПричины распространения кори в РоссииОсобенности заболеванияОсобенности прививкиКак победить корь снова?Что делать в преддверии эпидемии кори обычным гражданам?
Корь снова выходит на первые полосы и экраны СМИ. В некоторых городах России опять вводятся ограничения для непривитых детей и взрослых. И хотя официального объявления эпидемии кори еще не было, ситуацию явно не назовешь стабильной. MedAboutMe выясняет, как так получилось, что болезнь, о победе над которой еще не так давно сообщали врачи и ученые, возвращается и постепенно набирает силу? Чем это грозит обычным людям?
Цель на элиминацию
На борьбу с инфекцией под руководством ВОЗ были мобилизованы силы стран всего мира. В начале 2000-х годов по планете прокатилась волна программ, нацеленных на профилактику кори. Речь шла уже не о простом сокращении заболеваемости, а об элиминации болезни во всех крупных регионах планеты. Под элиминацией в данном случае подразумевалось прекращение распространения инфекции в конкретном регионе за счет повышения популяционного иммунитета. При этом были возможны единичные завозные случаи заболевания или локальные вспышки.
Что такое популяционный иммунитет?
Популяционный иммунитет — это способность популяции (сообщества людей, проживающих на определенной территории) сопротивляться инфекции, благодаря тому, что часть членов популяции имеет к ней иммунитет. Чем больше людей, обладающих иммунитетом к данной инфекции, тем меньше у нее возможностей распространиться и добраться до тех, у кого этого иммунитета нет. Применительно к кори: те, кто привит, служат защитой для тех, кто по разным причинам не вакцинирован. Но если привитых становится слишком мало, возникают вспышки заболевания, поражающие невакцинированных граждан.
Для реализации масштабных планов по борьбе с корью надо было строго придерживаться следующих главных стратегий:
вакцинация 95% детей двумя дозами противокоревой вакцины; возможность получения второй дозы вакцины людьми, обладающими повышенной восприимчивостью к кори; лабораторное подтверждение всех подозрительных случаев и выяснение источника инфекции; информирование населения и медиков о преимуществах и рисках вакцинации, причем важным моментом являлась достоверность и актуальность информации.
В последующие годы заболеваемость продолжила снижаться, но уже не столь стремительно. В 2015 году ВОЗ сообщила о 134,2 тысячах умерших от кори, при том что, как минимум, одну дозу вакцины получили 85% детей. Всего, по оценкам экспертов, за 15 лет борьбы с инфекцией удалось спасти 20,3 млн жизней.
Несмотря на успехи в борьбе с корью, в последние годы вспышки инфекции все чаще фиксируются в европейских странах. В 2017 году в перечень государств-лидеров по заболеваемости корью вошли Румыния (4,8 тысячи случаев) и Италия (4,9 тысячи). Значительный рост заболеваемости корью наблюдается и в Украине — на конец 2017 года речь шла о 3,3 тысячи человек. Таджикистан с его 685 случаями попал в один ряд с Германией (950), Францией (433) и Бельгией (368). Эти показатели в среднем в 3 раза выше, чем в 2016 году.
В подавляющем большинстве случаев заболевшие не были привиты. Так, в Украине охват плановой иммунизации детей составил менее половины от необходимого числа. Еще с 2015 года эта страна входит в десятку государств с наименьшим охватом иммунизации от таких детских инфекционных болезней, как дифтерия, коклюш и корь. Массовые отказы от вакцинации наблюдаются и в пострадавших европейских странах. Именно это, по мнению экспертов, и стало основной причиной возвращения кори.
На фоне распространяющейся по странам Европы инфекции выделяется Беларусь. В последние годы в стране регистрируются только единичные завозные случаи кори, а пострадавшими являются туристы, побывавшие в соседних европейских государствах. Вот уж действительно территория, свободная от кори. А объяснение тому очень простое: по словам экспертов, охват вакцинации от кори в стране составляет 98%. ВОЗ считает достаточным для полноценной защиты от вируса вакцинацию 95% взрослых людей и 97% детей. Так что Беларусь представляет собой яркий пример работы популяционного иммунитета во всей его красе.
Причины распространения кори в России
Чаще всего вспышки в России начинаются со случая завозной инфекции. Учитывая практически 100%-ную контагиозность кори, неудивительно, что она быстро распространяется среди непривитых людей и граждан из групп риска. Так, в 2014 году в Курской области 147 человек заболели корью после того, как девушка, проходившая обучение в московском вузе, приехала в гости домой. Ключевым моментом этой истории является тот факт, что ни девушка, ни ее многочисленные родственники не были привиты, так как являлись членами баптистской общины, проповедующей отказ от прививок. Известны также случаи массовой заболеваемости корью среди цыганских общин.
Надо отметить, что в 2014 году российские чиновники еще списывали рост заболеваемости корью на беженцев с Украины. Однако сейчас можно уверенно заявлять, что дело не только в беженцах, а в собственных российских гражданах, по разным причинам отказывающихся прививаться и прививать своих детей.
Сегодня корь продолжает распространяться по России. По данным Роспотребнадзора, на конец 2017 года заболеваемость корью выросла в 4,3 раза по сравнению с 2016 годом и составила 0,25 случая на 100 тысяч человек. При этом чаще всего корь регистрируется в Республике Дагестан (2,16), Чечне (1,3), Подмосковье (1,2) и, собственно, в столице (1,08 случаев на 100 тысяч человек).
Итак, корь возвращается. Россия, по оценкам экспертов, находится на грани эпидемии. Основными причинами того, что инфекция набирает силу, являются:
Снижение популяционного иммунитета.
В обществе появилось слишком много людей, незащищенных от этой инфекции. И именно они становятся первыми жертвами болезни — и источникам инфекции для окружающих.
Массовый отказ родителей от иммунизации детей.
Не секрет, что антипрививочное движение усилило свои позиции за последние годы. К сожалению, это часть общей тенденции, объединяющей рост интереса граждан к гомеопатии и прочим неподтвержденным наукой методам лечения на фоне увеличения негативного отношения к традиционной медицине. Мы только начинаем видеть результаты этих процессов.
Слишком позднее выявление пациентов с корью.
Люди не спешат обращаться за помощью до появления характерной сыпи. В результате корь с ее потрясающе высокой контагиозностью быстро распространяется, приводя к новым жертвам.
Рост числа случаев завозной кори из бывших союзных республик.
Политика по привлечению мигрантов из соседних стран, где давно не поддерживается массовая вакцинация против кори, должна сочетаться со строгим медицинским контролем людей, въезжающих в Россию. Пока же она приводит лишь к росту рисков возникновения новых вспышек заболевания.
Вирус кори очень нестоек. Во внешней среде он погибает в течение 2 часов, но в каплях воды и слизи может существовать более продолжительное время. Он летуч и очень контагиозен, то есть заразен. Главный путь передачи — воздушно-капельный. Разговор, чихание, кашель, даже сам факт наличия больного в одном помещении с другими людьми — все это значительно повышает угрозу заражения.
Уже на 2-й день заболевания на внутренней стороне щек по слизистой распространяются так называемые пятна Бельского-Филатова-Коплика — белесоватые пятнышки с красной каймой. Это характерный для кори признак, позволяющий определить ее еще до того, как сыпь появится на теле пациента. Наконец, на 4-5-й день заболевания тело покрывают характерные коревые высыпания в следующем порядке: на лице, на шее и за ушами, чуть позднее — на туловище и, наконец, на руках и ногах, и даже на пальцах. Отдельные папулы могут сливаться между собой.
На 4-й день температура приходит в норму, а сыпь в порядке высыпания темнеет, шелушится, и постепенно на ее месте остаются лишь пигментные пятна, которые полностью исчезают через 1-2 недели.
Больной становится заразным, то есть начинает распространять инфекцию, за 2 дня до появления первых симптомов. А незаразным он считается с 5-го дня с момента начала высыпаний.
Корь опасна своими осложнениями — именно они обычно являются причиной летальных исходов. Нередко на фоне кори развиваются патологии центральной нервной и дыхательной систем, болезни желудочно-кишечного тракта. Очень часто ослабленный организм подвергается атаке бактериальной инфекцией. Каждый третий пациент с корью заболевает бактериальной пневмонией или энцефалитом. Основные группы риска развития осложнений при заболевании корью — дети до 5 лет и взрослые старше 20 лет, а также люди с иммунодефицитами.
По оценкам врачей, иммунная система людей, переболевших корью, на протяжении еще полугода после этого находится в ослабленном состоянии, а значит, человек особенно уязвим перед различными инфекциями.
Против кори пока не существует специфического лечения, то есть такого, которое бы действовало именно на вирус, ее вызывающий. В 2014 году американские ученые из Института Эмори заявили, что находятся на пороге создания лекарства против кори, но пока препарат существует все еще только в лаборатории.
А это значит, что лечить корь нечем — остается лишь облегчить пациенту течение болезни, не дать присоединиться вторичной бактериальной инфекции или развиться другим осложнениям, постараться снизить риски заражения для окружающих из группы риска и дождаться выздоровления.
Согласно рекомендациям ВОЗ, дети, больные корью, должны получать витамин А. Обычно назначается 2 дозы с интервалом в одни сутки. Врачи считают, что препарат снижает смертность от кори на 50% и предотвращает развитие осложнений на глаза.
Антибиотики на вирус – возбудитель кори не действуют и назначаются только в случае присоединения вторичной бактериальной инфекции.
Стойкий пожизненный иммунитет формируется в том случае, если человек переболел корью. С вакцинацией все не так просто.
Среди населения бытует мнение о низкой эффективности противокоревой вакцины. Мол, одна доза препарата от болезни не защищает. Значительная доля истины в этом утверждении имеется. ВОЗ не зря говорит о необходимости введения двух доз вакцины. Исследования показывают, что у 15% детей иммунитет после первой вакцинации не формируется. Кроме того, по данным ряда исследований, при разовой вакцинации через 10 лет после этого только у 36% привитых сохраняются антитела к кори.
Сегодня вакцинация против кори входит в Национальный календарь прививок. Дети получают две дозы препарата — в возрасте 1 года и 6 лет, в составе комбинированной вакцины против кори, краснухи и паротита. Считается, что до первой прививки у ребенка в крови еще есть антитела к вирусу кори, полученные от матери. Однако в последнее время доказано, что эти антитела имеются только в том случае, если мать переболела корью или была привита двумя дозами вакцины. В противном случае малыш может оказаться незащищенным до прохождения первой вакцинации.
Если ребенок не был привит в детстве или получил только одну дозу вакцины, он может быть вакцинирован в возрасте 15-17 лет. Если взрослый до 65 лет не прививался, не помнит о таком факте в своей жизни или был привит лишь однократно, он также может получить прививку.
Врачи также советуют всем людям, родившимся до 2000 года, пройти ревакцинацию против кори. Раньше дети получали только одну дозу вакцины, так что у тех, чье детство пришлось на прошлый век, иммунитета уже нет.
Об эффективности вакцинации наглядно свидетельствует тот факт, что от 80% до 98% случаев кори приходятся на невакцинированных людей или тех, кто не смог предоставить информацию о своих прививках. А это значит, что вакцинация защищает от заражения, как минимум, подавляющую часть привитых людей. Кроме того, даже если привитый человек и заболеет, он перенесет инфекцию в легкой форме, и у него намного меньше шансов получить какое-нибудь серьезное осложнение.
Как победить корь снова?
Среди мер, которые предпринимают власти для того, чтобы остановить эпидемию:
Повышение возрастного ценза для вакцинации.
В России в декабре 2016 года в Национальный календарь прививок были внесены изменения, согласно которым бесплатной вакцинации от кори подлежат граждане уже не до 35, а до 55 лет.
Так называется кампания по массовой вакцинации граждан, проживающих на территории высокого риска заражения. Решение о данной акции принимает региональный Роспотребнадзор. Например, осенью прошлого года в Хабаровском крае было принято решение о проведении подчищающей иммунизации против кори граждан от года до 35 лет, а также людей из группы риска в возрасте от 36 до 55 лет. Аналогичная процедура проводилась в позапрошлом году в Екатеринбурге и др. В ходе массовой иммунизации проводится также пересмотр медотводов от прививки.
В отдельных регионах чиновники из местных отделений Роспотребнадзор стали вводить различные ограничительные меры. Например, в декабре 2016 года в Екатеринбурге был введен запрет на посещение детских общеобразовательных учреждений непривитыми детьми и подростками, которые ранее не болели корью. Данные правила касались и сотрудников данных учреждений. Сегодня аналогичные меры вводятся и в других крупных городах страны.
Что делать в преддверии эпидемии кори обычным гражданам?
Задаться вопросом: привит ли я и мои близкие? Прививка не требуется, если есть достоверные сведения о двух вакцинациях или если человек уже успел переболеть корью. Если таких сведений и информации о болезни нет, значит надо пойти и привиться. Даже если прививка была сделана ранее, но человек о ней забыл — ничего неприятного от повторной вакцинации не произойдет. Если хочется конкретной информации — можно пойти и сдать анализ на антитела к вирусу кори.
Парадокс: такая опасная болезнь, грозящая серьезными осложнениями, далеко не всегда диагностируется сразу, несмотря на свой самый характерный симптом, который невозможно не заметить — сыпь. При этом корь отличается от традиционных ОРВИ. Так, при гриппе развиваются симптомы общей интоксикации, зев красный весь, но твердое нёбо не охвачено краснотой. Никакой сыпи при гриппе в полости рта не образуется. Наконец, вирус гриппа не вызывает высыпаний за ушами. Существуют и другие инфекционные заболевания, которые на определенных этапах можно перепутать с корью. И это значит, что при появлении первых симптомов следует обратиться к врачу. Только квалифицированный медик сможет поставить правильный диагноз.
Пройдите тестТест: ты и твое здоровье Пройди тест и узнай насколько ценно для тебя твое здоровье.

С прививкой — как с ремнем и подушкой безопасности
— Сергей Александрович, корь зафиксирована во Владимирской области. А есть ли данные, какая ситуация сейчас по Москве?

— Есть ли те, кто привит, но все равно заболел?
— К сожалению, да. Эффективность защиты против кори после одной дозы вакцины составляет 93%, после двух — 97%, это очень хороший показатель, и все же не 100%. Привитые, как правило, болеют гораздо легче и крайне редко страдают от осложнений болезни. Вакцинация является самым эффективным средством профилактики кори из имеющихся в нашем распоряжении. Здесь, как с ремнем и подушкой безопасности в автомобиле: в случае ДТП они резко повышают шансы выжить, и все же не до 100%.
— Какие осложнения могут быть от прививки?
— У подавляющего большинства привитых людей не будет никаких негативных реакций, или будут очень незначительные немедленные (недомогание, покраснение и болезненность в месте введения вакцины, легкая лихорадка — в первые 1-3 дня от введения) или отсроченные (подъем температуры, небольшая кореподобная сыпь, боли в суставах — через 1-3 недели после введения) нежелательные реакции.
Осложнения вакцинации крайне редки, но могут возникать: фебрильные судороги (у 4 на 10 000 привитых), идиопатическая тромбоцитопеническая пурпура (1 случай на 40 000 привитых) или даже жизнеугрожающие анафилактические реакции (1 случай на миллион привитых). Многих людей пугают эти цифры, но здесь следует упомянуть, что летальность от кори составляет в среднем 1 случай на 1000 заболевших (что подтверждается российской статистикой за 2018 год, см. выше), а в некоторых популяциях детей может достигать 30-50%.
— Как вообще проходит болезнь?
— Первым признаком кори обычно является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на внутренней поверхности щек (пятна Бельского — Филатова — Коплика). Через несколько дней появляется сыпь, обычно на лице и верхней части шеи. Примерно через 3 дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) после воздействия вируса.
Большинство смертельных случаев кори происходит из-за осложнений, связанных с этой болезнью. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или у взрослых людей старше 30 лет.
Самые серьезные осложнения включают слепоту, энцефалит (инфекцию, приводящую к отеку головного мозга), тяжелую диарею и связанную с ней дегидратацию, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония.
Существует немалое количество исторических свидетельств о высокой летальности от кори у детей в Российской империи (в довакцинную эпоху), например этот доклад Общества детских врачей от 1901 года или учебник первого российского педиатра Нила Федоровича Филатова упоминают о довольно высокой смертности от кори (это при том, что в то время корь еще не умели отличать от краснухи, детской розеолы и некоторых других похожих экзантемных заболеваний, а значит, рассчитывали процент смертности от общего количества кореподобных заболеваний).
— Если и дальше все больше будет непривитых детей — может ли в стране начаться глобальная эпидемия кори?
— Безусловно, нам грозит то же, что происходит сейчас на Украине: десятки тысяч заболевших в год, десятки погибших в год, переполненные инфекционные стационары и невозможность локализовать вспышку уже несколько лет подряд.
Получите недостающую дозу
— Как следует готовиться к прививке (сдавать анализы, не болеть ничем минимум 2 недели и т.д.)?
— Никак. Просто прийти со здоровым или почти здоровым ребенком (или взрослым, соответственно) и ввести ее.
Нигде в мире нет никаких особых требований для подготовки к вакцинации. Никто не сдает анализы перед прививкой, во многих развитых странах ребенка перед прививкой даже не осматривает врач, а вакцину вводит медсестра или провизор в аптеке. Доказано, что вакцинация легко больных детей также вполне безопасна. Я переводил, например, вот такую памятку американского CDC.
Любые необоснованные ограничения к введению прививки могут привести к большой беде: заболеванию, осложнению или смерти от кори.
Поэтому на данный момент перечень противопоказаний к вакцинации очень сужен, в нем остались только те заболевания, при которых риск от вакцинации превышает риск от дикой инфекции.
Я настоятельно рекомендую всем людям старше 1 года и не вакцинированным дважды против кори — получить недостающую одну или две дозы (с минимальным интервалом в 6 месяцев) как можно скорее, как для защиты своего здоровья и здоровья своей семьи, так и для создания коллективного иммунитета и предотвращения распространения эпидемии кори на территорию России.
Сейчас, когда закрыто огромное количество СМИ, Правмир продолжает свою работу. Мы работаем, чтобы поддерживать людей, и чтобы знали: ВЫ НЕ ОДНИ.
18 лет Правмир работает для вас и ТОЛЬКО благодаря вам. Все наши тексты, фото и видео созданы только благодаря вашей поддержке.
Поддержите Правмир сейчас, подпишитесь на регулярное пожертвование. 50, 100, 200 рублей - чтобы Правмир продолжался. Мы остаемся. Оставайтесь с нами!

Богатые тоже болеют
– Евгений Александрович, что за напасть такая – эта корь? Почему у нас регулярно вспышки, а о других странах как-то не слышно? У кори есть какая-то география или это общемировое заболевание? В каких странах его больше, а в каких меньше?
– Корью болеют люди абсолютно во всем мире. Просто в странах, которые вакцинируют свое население, уровень заболеваемости намного ниже. Взять те же США – у них с вакцинацией все очень хорошо, и в плане организации, и в плане сознательности людей. От кори привито более 95% населения. И если у них случается даже маленькая вспышка, например, 10 человек заболели корью, то это катастрофа государственного масштаба. Для них это очень серьезно и бывает крайне редко.
Если взять Европу, то там не везде все хорошо. Во Франции много противников вакцинации и люди стали меньше прививаться, поэтому там сейчас очень низкий уровень вакцинации, в том числе от кори. Очень сильно снизилась вакцинация от кори в Италии. То же самое – в Румынии, переживающей сейчас эпидемию кори. Там только официально 15 тысяч человек заболели и 30 из них умерли. На самом деле количество заболевших больше, потому что было много неучтенных, не все больные обращались за медицинской помощью. Да и количество умерших об этом косвенно свидетельствует – смертность от кори составляет 1:1000.
В общем, корь – не та болезнь, которая покинула человечество навсегда.
По данным ВОЗ, в 2015 году зафиксировано 134 200 случаев смерти от кори. Это почти 367 случаев в день или 15 случаев в час!
Конечно, больше всего умирают там, где плохо с медициной – Африка, Азия. Но и в развитых странах случается. Пожалуйста – Румыния, центр Европы, и 30 человек умерли. Потому что уровень вакцинации низкий. Как и во Франции с Италией.
– То есть уровень вакцинации напрямую не зависит от социально-экономического положения в стране?
– Абсолютно. Больше зависит от политики государства. Если государству это нужно и оно за этим следит, обеспечивает адекватные условия, проводит пропаганду вакцинации, то, как правило, проблем особо нет.
– Но ведь даже в благополучных в плане вакцинации странах люди все равно болеют корью.
– Нужно понимать, что корь – это циклическая болезнь. И вспышки ее, так или иначе, будут всегда и везде. Примерная периодичность – пять лет, плюс-минус год. Вопрос в масштабах – то ли 10 человек, то ли 15-30 тысяч. А количество заболевших напрямую зависит от количества вакцинированных. Если привито более 95% населения, вспышки будут незначительные, до нескольких десятков заболевших.
– Зная периодичность вспышек кори, их можно спрогнозировать по годам? А может, и по географии, с учетом уровня вакцинации?
– Да, как правило, можно. И нынешние вспышки, которые сейчас переживают Европа, Россия и Украина, абсолютно вписываются в эту картину цикличности кори. Другое дело, что масштабы, подобные румынским, мало кто ожидал. Мне кажется, в Европе по этому поводу сейчас напряглись, у них давно такого не было.
Что касается Украины, то проследить закономерность и спрогнозировать масштабы проще. Допустим, если взять дифтерию, то у нас был провал по вакцинации в 90-х годах (распад СССР, массовая миграция, не до того было), который в дальнейшем повлек за собой большую вспышку заболевания. Переболело где-то 150 тысяч человек, умерло примерно 5 тысяч человек. Хотя дифтерия прекрасно контролируется. Но забросили вакцинацию – и все начали массово болеть. Когда началась эпидемия, всех начали массово прививать, и заболеваемость резко пошла на спад. И довольно давно уже о дифтерии мы ничего не слышали.
– Сейчас часто говорят, что эпидемия дифтерии снова ждет Украину.
– Я бы сказал – она возможна. Дифтерия на данный момент встречается редко. Бывают случаи, но они, как правило, быстро локализуются. Но если локализовать не удастся, если возникнет хоть небольшая вспышка, болезнь может очень быстро распространиться. Потому что сегодня мало людей вакцинируются и очень много непривитых. В последние пять лет, или около того, уровень вакцинации по Украине стремительно снижается. Невакцинированных людей становится больше.
По той же кори – в 2008 году, по данным ВОЗ, уровень вакцинации детей у нас был около 90%. По крайней мере, озвучивалась такая цифра. Сейчас, согласно статистике, только около 40% детей получили одну дозу вакцины КПК (корь, паротит, краснуха) и около 30% получили вторую дозу, в шесть лет. Ситуация очень печальная. Люди практически в два раза меньше начали вакцинироваться. В результате мы получаем мощную вспышку кори. Пока она более-менее контролируемая, но легко может выйти из-под контроля, как только начнется сезон учебы.
И это касается множества инфекционных заболеваний. Сейчас очень много детей болеют коклюшем, но кто об этом говорит? Статистика не ведется, часто даже не диагностируют. Ребенок кашляет три месяца до рвоты, а ему пишут бронхит или ОРВИ и лечат антибиотиками. В итоге бьют тревогу, обследуются – пожалуйста, коклюш у вас. Привиты? Нет, не привиты.

Евгений Щербина
На пороге эпидемии
– Стали меньше вакцинироваться – почему? Отказываются или не могут?
В идеале должно быть следующее. Пришли вы вакцинировать ребенка, и доктор вам рассказывает: какую прививку мы сегодня делаем, от чего, какие могут быть последствия прививки и что может быть, если прививку не сделать, какая может быть реакция и что в этом случае делать. Доктор должен ответить на все беспокоящие родителей вопросы о вакцине, в том числе об аутизме, опухолевых заболеваниях, аутоиммунных болезнях и отрицательной связи с вакцинацией. Но, как правило, этого даже близко не делается.
Вместо этого у нас дисциплинарные методы. Не хотите вакцинироваться – значит, в садик или школу вас никто не пустит. Но это же абсолютно не работает! Тактика запугивания, тактика запретов ни к чему хорошему так и не привела.
И ладно бы только отказывались, так ведь занимаются подлогом. Маме что? Маме нужна подпись, чтобы ребенка взяли в школу или сад. Прививать ребенка она не хочет. Поэтому, даже если у него в карточке написано, что он привит, это не значит, что он получил эти вакцины. Она идет к врачу, и тот за деньги или из жалости выдает фиктивную справку.
А когда этот ребенок неожиданно заболевает корью, она разводит руками – мой ребенок привит, вот бумажка, вот написано. И что ты ей докажешь? Они покупают эти справки, а когда ребенок заболевает, у них не хватает смелости в этом признаться. И самое ужасное, что мы, врачи, во всем этом виноваты, мы довели до этой ситуации, потому что в свое время не смогли убедить эту маму в эффективности и безопасности вакцинации.
Для примера приведу один случай. Несколько лет назад на Западной Украине ребенок умер от кори. Начали разбираться. По документам выходило, что ребенок был привит от кори, но получил вакцину 1 января в воскресенье! Представьте на секунду, что фельдшер будет прививать ребенка первого января в воскресенье. Абсурд! Медработник даже не удосужился подходящую дату выбрать.
А дети от кори уже начали умирать – в Одессе, к сожалению, зафиксированы два летальных исхода.
– В Одессе вспышка связана с близостью Румынии, где сейчас эпидемия?
– Да, связь есть. По всей Украине плохая ситуация с прививками, но заболевать в первую очередь начали в ближайших к Румынии регионах – Одесской и Ивано-Франковской областях. Основная масса заболевших на сегодня сосредоточена там. Однако корь обязательно придет и в другие регионы. В Харькове уже был случай, о котором я знаю.
Тревогу начнут бить, когда начнется эпидемия. Пока же пропагандой вакцинации, как единственного способа этой эпидемии избежать, государство почти не занимается. Поэтому родителям нужно рассчитывать сейчас только на себя. Нужно понимать, что ничего страшного в прививках нет. Найти нормального доктора, который составит график вакцинации и будет проводить ее качественными вакцинами. И тогда с вашим ребенком ничего страшного не случится.
Манипуляция страхом
– Почему люди отказываются от прививок? Где находят аргументы?
– Когда нет информации, начинаются домыслы и страхи. А информации нет – государство не проводит никакой пропаганды вакцинации. И не дает понятного ответа на главный вопрос: зачем мы это делаем?
Родители ничего не знают о вакцинах и не видят мгновенного эффекта от них, как от антибиотика при воспалении легких. Но если и дальше ничего не делать, то они увидят эффект массового отказа от прививок, как уже мы видим по ситуации с корью.
– А чем эта массовость обусловлена? Может ли идти речь о какой-то спланированной антипрививочной кампании?
Панические настроения очень легко разносятся при помощи СМИ и интернета. Плодятся байки о парализованных от АКДС детях, которых никто не видел, и так далее. Дескать, онкология, аутизм, аутоиммунные заболевания – это все от прививок.
Послушайте, у нас количество вакцинированных за последние пять лет снизилось в два раза. Снижается ли количество аутистов и онкобольных детей? Как-то не очень, мягко говоря.
Парадокс – все меньше людей вакцинируется, но аутистами дети становятся, онкология и аутоиммунные заболевания продолжаются. Почему? Потому что связи с прививками у них нет.
Допустим, был один ребенок, у которого была реакция на прививку, на вакцину АКДС. Мама ребенка рассказала об этом своим подругам – и через пару часов эту историю обсуждает весь двор. Причем по ходу истории сюжет меняется. Одна сказала, что просто покраснело место укола, вторая – что отекла нога, третья – что ребенок не ходил три дня, а четвертая – что его на всю жизнь парализовало. Начинаешь докапываться – у ребенка был обычный отек и покраснение, которые прошли за трое суток.
– Нет, ну медики-то должны понимать, что к чему?
– Увы, у нас, на Украине, нет никаких комиссий по выявлению реальных осложнений на прививку. И если действительно что-то случается у ребенка после прививки, то обращаться некуда. Нет того органа, который обязан разобраться – осложнение ли это на прививку, или у ребенка абсолютно другая болезнь.
А, допустим, в США такие органы существуют. И есть специальный номер телефона для приема сигналов о реакциях на вакцинацию. И если действительно случается какое-то тяжелое осложнение, что бывает крайне редко, ты можешь рассчитывать на помощь государства. Но в большинстве случаев находят другие заболевания, которые просто совпадают с вакцинацией.
Например, некоторые наследственные заболевания, метаболические болезни стартуют на первом, на втором или на третьем году жизни. Ребенок до какого-то периода чувствует себя нормально, а потом резко начинает отставать в развитии. Бывает, что это совпадает с активным периодом вакцинации.
Если сильно захотеть, можно любую прививку притянуть за уши к любой болезни, но мы прекрасно понимаем, что у каждого заболевания есть своя причина. Если это наследственная болезнь, то при чем тут прививка? Ребенок заболел независимо от того, прививался он или не прививался. Если людям это доходчиво, нормальным человеческим языком объяснять, то и страха не будет.
– А в вашей практике бывало подобное? Привили ребенка, потом раз – и он вдруг заболел?
– Ну, раз уж вы спросили, то расскажу о переносимости прививок по личному опыту. Сейчас я вам покажу наш журнал вакцинации, куда мы записываем всех привитых детей. Вот, смотрите. За весь период существования нашей частной клиники, а это около полутора лет, было привито почти полторы тысячи детей. Из них многие дети получали несколько прививок за один день. И за все время у нас не было абсолютно ничего, что бы не вписывалось в инструкцию.
Все побочные эффекты – тютелька в тютельку, как в описании. Покраснение, непродолжительное и небольшое повышение температуры, очень редко – отек. На КПК через пару недель может быть незначительная температура, увеличение лимфоузлов и сыпь, которая быстро проходит.
Самое тяжелое, что у нас было, это транзиторный синовит на фоне вакцинации от гемофильной палочки. Единственный случай. Ребенок ранее не болел, и у него через день-два после прививки случилось незначительное воспаление оболочки, покрывающей тазобедренный сустав. Это и есть транзиторный синовит. Обычно он возникает на фоне перенесенной инфекции, появляется через пару недель, но в данном случае, судя по всему, спровоцировала вакцина. Ребенку было немного больно становиться на ножку, но он быстро расхаживался и скоро все прошло. Сейчас он бегает, скачет и получает дальнейшую вакцинацию.
Больше ничего такого не было. И это при том, что мы вводили не только качественные бельгийские и французские вакцины, но и вакцину АКДС, сделанную у нас, в Харькове. Реакции те же самые. Ни у кого не было повышения температуры выше 40 градусов, не отказывали ноги, ни у кого не развился аутизм, сахарный диабет или онкологическое заболевание и так далее. Анафилактической реакции, слава Богу, тоже ни разу не было. Но это и понятно, потому что ее вероятность крайне низка – один случай на 1-2 миллиона, да и противошоковая укладка у нас всегда есть.
Не заставлять, а просвещать
– Если с уровнем вакцинации у нас все плохо, есть угроза эпидемии, а люди не хотят прививаться, может, стоит подумать над введением обязательной вакцинации? Как вы относитесь к этой идее?
– Крайне отрицательно. Ничего хорошего из этого не получится. Даже если мы будем заставлять людей делать это под дулом автомата.
Прежде чем принуждать к вакцинации, нужно обеспечить адекватные условия. У нас нет особых проблем с качеством прививок, однако слишком много вопросов к самой системе вакцинации.
Чего просят родители? Элементарных объяснений и гарантий того, что процедура вакцинации будет безопасной и комфортной. Если все-таки разовьется осложнение, то государство не спрячет голову в песок, а возьмет на себя всю ответственность. Мама и папа хотят быть уверенными, что ребенку не введут непонятно что с истекшим сроком годности и непонятным составом. Они мечтают увидеть в глазах доктора сочувствие их страхам перед прививками, а не насмешку и осуждение. Разве они просят чего-то невозможного?

Евгений Щербина
Нужно не запугивание или принуждение, а мягкая пропаганда вакцинации.
– И часто удается вот так переубедить людей?
– Часто. Идейных и ярых антипрививочников немного, большинство – колеблющиеся. Многие родители просто боятся того, о чем не знают. И нам нужно просто дать им адекватную и честную информацию. Как только ты объяснишь человеку на пальцах, зачем это все делается, какие могут быть реакции, что там ничего страшного нет, он сразу успокаивается. А после первой прививки уже уверенно идет на вторую, потому что он тебе доверяет. Людей переубедить легко, если с ними разговаривать, а не давить и запугивать.
– Что-то делается с этой целью в стране?
– К сожалению, сейчас вообще ничего не делается. Нет никакого диалога между врачами и пациентами. Все друг на друга накинулись – пациенты говорят, что врачи плохие, а врачи – что родители плохие, глупые и не хотят вакцинироваться. Я считаю, что в данном случае виноваты не пациенты, а, увы, мы, врачи и государство.
Мы не хотим разговаривать с пациентами. Если бы мы начали диалог, то поверьте, все было бы намного лучше. Но энтузиастов – единицы. Большинство же врачей никак не мотивированы. У них нет никакой заинтересованности в вакцинации. В государственных поликлиниках люди сидят на нищенской зарплате, им вообще не до того, они формально отрабатывают.
– И что делать в такой ситуации?
– Допустим, сейчас на уровне государства хотят поставить оплату труда врача в зависимость от количества пациентов. Хорошо бы сделать подобную систему для вакцинации – то есть чем больше детей у тебя прививается, тем большую ты получаешь зарплату. У нас такого нет, хотя врачей иногда и обвиняют в том, что они якобы получают деньги за вакцинацию. Да если бы они получали за это деньги, был бы совсем другой подход! Не как попало и формально. Врач был бы заинтересован в том, чтобы к нему шли пациенты. Сейчас этого нет.
Нужно создать нормальные условия оплаты, а потом провести нормальное обучение врачей. Потому что сейчас многие врачи – антипрививочники, как и пациенты, увы. Ибо в университетах их обучают кое-как, там курс вакцинации – пара занятий, и все.
Что можно понять за пару занятий, если этому нужно учиться месяцами? Хотя ничего сверхсложного в вакцинации нет. Определенные приказы, протоколы – возьми, почитай и через несколько месяцев будешь знать назубок. И тогда ты уже сможешь нормально работать с родителями.
Поверьте, это не потребовало бы огромных ресурсов. Сделать можно многое, если подходить к проблеме прогрессивно, а не идти по пути запугивания.
– Есть какие-то подвижки в этом направлении? Может быть, информационные кампании?
– Я пока ничего о подобном не слышал. В лучшем случае напечатают какой-то буклетик или плакат в поликлинике наклеят. Это ужас. Нельзя раздать какой-то буклет и ждать, что все сразу начнут вакцинироваться. Не начнут. Нужно все делать в комплексе – обучение врачей, обеспечение вакцинами, информационная поддержка.
Нужны ресурсы в интернете, которые перебили бы эту десятку антипрививочных сайтов в результатах поиска. Чтобы человек мог получить компетентный и понятный ответ на любой вопрос о вакцинации на сайте Минздрава или Украинской академии педиатрии (если проводить аналогию с США). Пока что найти достоверную информацию человеку нелегко.
– Проводимая Украиной медицинская реформа дает какие-то надежды на улучшение ситуации?
– Я бы очень хотел, чтобы вакцинация была в числе первых проблем, которые нужно решать. Но в нашей медицине так все запущено, что начинать нужно с базовых мер. Хотя бы с перехода на страховую медицину, чтобы врачи начали получать нормальную зарплату. Затем нужно решить проблему с элементарным инвентарем, чтобы врачи могли нормально работать. В общем, сделать нужно очень и очень много.
Конкретно об изменениях системы вакцинации в контексте реформы я ничего пока не слышал. Возможно, я не очень тщательно изучил закон о реформе, но, по-моему, там такого даже и близко нет. Реформа будет заниматься более насущными вещами. Но хочется надеяться, что и до системы вакцинации дело дойдет.
Беседовал Артем Левченко
Сейчас, когда закрыто огромное количество СМИ, Правмир продолжает свою работу. Мы работаем, чтобы поддерживать людей, и чтобы знали: ВЫ НЕ ОДНИ.
18 лет Правмир работает для вас и ТОЛЬКО благодаря вам. Все наши тексты, фото и видео созданы только благодаря вашей поддержке.
Поддержите Правмир сейчас, подпишитесь на регулярное пожертвование. 50, 100, 200 рублей - чтобы Правмир продолжался. Мы остаемся. Оставайтесь с нами!
История борьбы с корью (лат. morbilli)
В настоящее время все чаще мы слышим о таком страшном и грозном заболевании – корь. Это одна из тех болезней, с которой человечество сталкивалось со средних веков и которое оказывало большое влияние на численность (смертность) населения.
Только в 1954 г был выделен вирус кори, а в 1963 г разработана и лицензирована вакцина против кори. С этого момента началась программа по глобальной ликвидации кори во всем мире. Мероприятия по борьбе с корью, предпринимаемые ВОЗ (массовая вакцинация), привели к снижению глобальной смертности от кори с 2000 по 2014 годы на 79 %, то есть почти в пять раз.
К 2015 году планировалось снижение смертности от кори на 95 % (в 20 раз) по сравнению с 2000 годом, а к 2020 полностью ликвидировать корь по меньшей мере в пяти регионах ВОЗ. Однако эти показатели не были достигнуты, в связи с тем, что в последние года резко снизился уровень вакцинации против кори, особенно в некоторых группах населения в ряде стран Европы.
Корь снова вышла из-под контроля: ситуация в Европе
По данным Роспотребнадзора, в настоящее время в Европейском регионе регистрируется беспрецедентный рост заболеваемости кори за последние 10 лет.
Известно о 37 смертельных случаях заболеваний. Наиболее пострадавшие страны – Украина и Грузия. Только за последний год на Украине показатель составил 849 больных корью на 1 миллион, в Грузии — 396 больных на 1 млн населения, в Черногории – 324 больных на 1 млн населения, в Греции – 261 больных на 1 млн населения, в Румынии – 84 больных на 1 млн населения, в Молдове – 77 больных на 1 млн населения, во Франции – 43 больных на 1 млн населения, в Италии 42 больных на 1 млн населения.
Ситуация с корью в России
В Российской Федерации, в отличие от европейских стран, ситуация по кори пока стабильная, несмотря на увеличение числа заболевших. Системно проводимые профилактические мероприятия, основным из которых является иммунизация населения, позволяют не допустить распространение инфекции. Охваты вакцинацией населения страны (как детского, так и взрослого) более 95% обеспечивают сдерживание существующих рисков в условиях эпидемического распространения кори в Европейском регионе.
Однако случаи кори в России регистрируются, преимущественно среди не привитых лиц, которые не получили прививки в связи с отказом, медицинскими противопоказаниями или при отсутствии постоянного места жительства.
Более 50 человек заразились корью во Владимирской области — в основном это жители цыганского поселка. Четверо заболевших также зафиксировали в Екатеринбурге.
В любом случае, 80% случаев кори в России не имеют распространения, благодаря высокой иммунной прослойке и своевременно проводимым мероприятиям.
Показатель заболеваемости корью в нашей стране по итогам 2018 года составил 17,3 случая на 1 млн. населения. Большинство случаев кори связаны с завозом инфекции из-за рубежа.
Вакцинация от кори в России
В России действует Национальная программа по борьбе с корью, задачей которой является полное уничтожение этой болезни на территории Российской Федерации. Вакцинация от кори входит в национальный календарь обязательных прививок. Ее проводят не болевшим корью детям в возрасте 12 месяцев. Вторая прививка (ревакцинация) проводится в возрасте 6 лет (перед школой). Возможно введение как моновакцины (только против кори), так и ди – и тривакцины (против кори, паротита и краснухи).
С 2011 года прививка против кори введена в национальный календарь прививок для взрослого населения до 35 летнего возраста, а сотрудники отраслей, входящих в группы риска — до 55 лет (работники образования, здравоохранения, торговли, коммунальной и социальной сферы и др.). Прививка безопасна и помогает избежать развития тяжелых осложнений и летальных исходов. Каждый взрослый человек должен иметь данные о 2-х прививках против кори.
Карантин по кори в Москве
Возбудитель кори– вирус, относящийся к группе миксовирусов. Коревой вирус очень нестоек – вне человеческого организма он быстро погибает (максимум в течение 2 часов), но в шесть раз легче передается, чем грипп.
Передача инфекциипри кори осуществляется воздушно-капельным путем. Вирус кори выделяется из организма больного с секретом слизистых оболочек носа, носоглотки, верхних дыхательных путей. Распространению инфекции способствует кашель и чихание. Внутри помещения воздушно-капельная передача кори может распространяться на значительные расстояния – через коридоры и лестничные клетки в соседние комнаты и квартиры. Инфекция рассеивается с током воздуха. На открытом пространстве, благодаря наличию мощных воздушных течений, заражение корью происходит не всегда, даже на относительно близком расстоянии от больного. Передача кори через различные предметы не происходит вследствие малой стойкости возбудителя.
Восприимчивость человека к кори очень высока. Люди, не болевшие ранее корью (и не привитые при этом) и имевшие непосредственное, хотя бы кратковременное общение с больным, почти все заболевают, независимо от возраста.
После перенесенной кори создается стойкий пожизненный иммунитет. Повторные заболевания корью очень редки (в 2-6% случаев). Благодаря стойкости приобретенного в детстве послеинфекционного иммунитета заболевания корью взрослых встречается очень редко.
Дети в возрасте до 3 месяцев обладают абсолютным иммунитетом к кори; у детей от 3 до 6-8 месяцев наблюдается относительная невосприимчивость. Она объясняется трансплацентарной передачей иммунитета от матери, ранее переболевшей корью (или имеющей иммунитет вследствие вакцинации).
Особую опасность вирус представляет для маленьких детей в возрасте от 1 года до 2 лет — среди них наблюдается высокий процент летальности.
Инфекция кори при отсутствии рациональных мер борьбы с ней, имеет склонность к быстрому распространению. При отсутствии активной борьбы эпидемия угасает лишь после того, как переболеют почти все восприимчивое население.
Осложнения. Вирус кори в организме, помимо своего патогенного действия, провоцирует снижение защитных реакций организма, что может явится причиной легкого присоединения вторичной инфекции (дизентерия, стрептококковая, стафилококковая). Осложнения при кори обуславливаются как действием самого коревого вируса, так и вторичной бактериальной инфекцией. Вирус кори может годами персистировать в мозговой ткани человека, вызывая хроническую форму инфекции. Развивается подострый склерозирующий панэнцефалит – редкое и очень тяжелое демиелинизирующее заболеваний центральной нервной системы со смертельным исходом.
Инкубационный периодкори длится в большинстве случаев 9-10 дней. Срок, истекающий с момента заражения и до начала высыпания, довольно постоянен – 13 дней. Инкубационный период иногда может удлиняться максимально до 17 дней.
Развивается конъюнктивит, сопровождающийся слезотечением и светобоязнью. На слизистой оболочке рта и мягкого неба можно обнаружить красные неправильной формы пятна, величиной от булавочной головки до чечевицы. Это коревая энантема (важный ранний диагностический признак кори). Еще одним типичным симптомом при кори являются пятна Бельского-Филатова-Коплика, они обнаруживаются чаще всего на слизистой оболочке щек, реже губ, десен, иногда на конъюнктиве глаз. Каждое из этих пятнышек представляется в виде мелкой, величиной с маковое зернышко, белесоватой папулки, окруженной узкой каймой гиперемии. Они расположены группами, иногда в большом изобилии. Этот симптом позволяет ставить точный диагноз кори задолго до появления кожной сыпи.
Лечение корисимптоматическое и проводится в домашних условиях, за исключением случаев осложнений, тяжелых или плохих условий жизни. Ни маска, ни противовирусные препараты от кори не спасут. Очень важное значение имеют правильно организованные гигиенические условия содержания больного для профилактики вторичных инфекций.
*В настоящее время нет ни одного препарата в мире, который помог бы в лечении кори. Единственная и самая эффективная защита — вакцинация. * Своевременная вакцинация дает длительный и стойкий иммунитет. Лицам, ранее не болевшим корью и не получившим прививку, при контакте с больными корью, следует срочно сделать прививку от кори в течение 72 часов после контакта. Людям, имеющим медицинские отводы и беременным женщинам вводится иммуноглобулин до 6-го дня после контакта с больным корью. В настоящее время в Москве вакцина против кори имеется в достаточном количестве для проведения как плановых, так и внеплановых прививок по эпидемиологическим показаниям.
Корь — одно из самых заразных вирусных заболеваний, известных человечеству. Если вы не привиты от нее и войдете в комнату, где за несколько часов до того кашлянул больной корью, то можете подхватить вирус из летающих в воздухе капель, которые он выдохнул.
Больше ни один вирус так не умеет.
До 1960 года шанс заразиться корью был у каждого. Кто-то выжил и может рассказать об этом, а кто-то — нет. В США до 1963 года, когда ввели вакцинацию, ежегодно фиксировалось 4 миллиона случаев заболевания корью, из них 48 000 кончались госпитализацией, 500 — смертью. По всему миру корь была убийцей детей номер один.
Прелесть вакцины в том, что большинство людей, получивших надлежащую дозу, не заболеют корью никогда, даже если попадут в ситуацию риска. Вакцинация применялась так широко, что в 2000 году в США объявили об уничтожении вируса: достаточное количество людей получили иммунитет, чтобы вспышки заболевания остановились, а о смертях было практически не слышно.
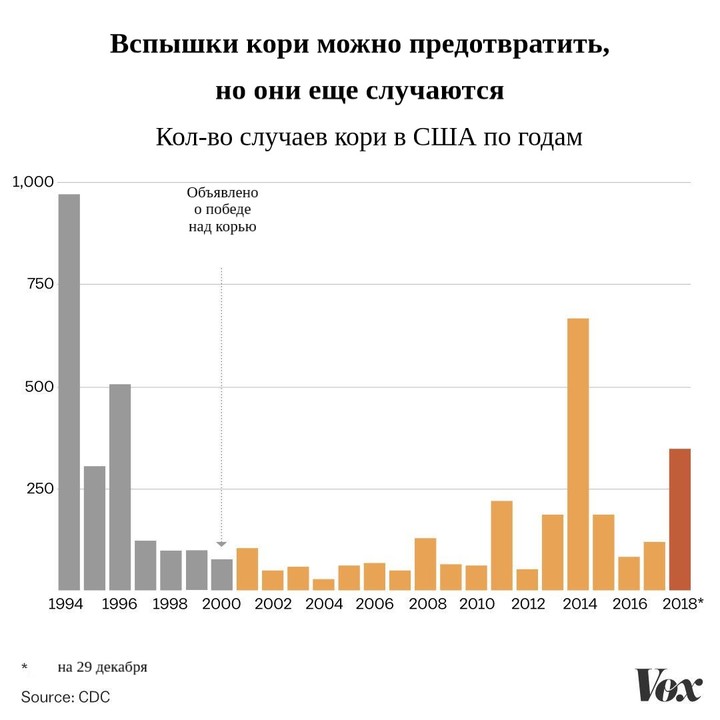
Javier Zarracina/Vox
Тем не менее в мире еще остались очаги распространения вируса, главным образом в странах с низким уровнем жизни, таких как Филиппины или Вьетнам.
Более того, недавно вирус кори активизировался в США, Канаде и Европе. Проблема проста — слишком много людей пренебрегает вакцинацией. В Европе в первой половине 2018 года было зафиксировано более 41 000 случаев — рекордный показатель с момента появления вакцины.
В США в 2018 году зафиксировали 17 вспышек кори, всего 349 случаев. Одна из них, в штате Нью-Йорк, продолжилась и в 2019 — более 180 случаев в ультраортодоксальных еврейских общинах.
Сейчас наблюдается вспышка в штате Вашингтон, что заставило губернатора спешно объявить чрезвычайную ситуацию.
На прошлой неделе зафиксировали уже 70 случаев в округе Кларк штата Вашингтон, граничащем с городом Портленд в Орегоне. Большинство заболевших — невакцинированные дети от 1 года до 10 лет. Один взрослый заболел в округе Кинг, крупнейший город которого — Сиэтл, и четверо — в округе Малтнома, где и находится Портленд. Однако в службе здравоохранения полагают, что болезнь может распространиться дальше, причем быстро.
Люди сами нагрузили систему здравоохранения, в том числе целое поколение врачей, в жизни своей не видавших кори, лечением болезни, которую легко можно было предотвратить обычной вакцинацией. Вот восемь главных вопросов о кори — с ответами.
Почему в Вашингтоне произошла вспышка кори?
по теме

Лечение
"Дышите — не дышите": Что нужно знать о туберкулезе?
Судя по всему, в этих местах подверженных риску детей больше, чем где бы то ни было в стране. Дело в том, что в Орегоне и Вашингтоне не так строго, как в прочих штатах, относятся к решению родителей делать или не делать ребенку прививку, и многие семьи этим пользуются.
Что происходит при кори и смертельна ли она?
Корь — смертельно опасное инфекционное заболевание, от которого страдают, как правило, дети. Инкубационный период вируса составляет 10—12 дней, после этого начинается жар, кашель, закладывает нос, краснеют и слезятся глаза. Потеря аппетита и общее недомогание — тоже частый первичный симптом. Еще через несколько дней по всему телу, начиная от лица и шеи, распространяется неприятная сыпь. Она держится обычно от трех до пяти дней, а потом проходит.
Корь на рисунке XIX века. Universal Images Group
Если нет осложнений, человек начинает выздоравливать сразу после появления сыпи и через две-три недели уже чувствует себя нормально.
Однако у почти 40 % пациентов случаются осложнения. Чаще всего так происходит с детьми младше 5 лет и взрослыми старше 20, а также со всеми, чей иммунитет ослаблен, например, из-за недоедания. Наиболее высокая смертность у детей младше 5 лет.
Самое частое осложнение при кори — пневмония, и она же становится причиной большинства смертей. Реже корь приводит к слепоте, крупу, появлению язв в полости рта, ушным инфекциям и жестокой диарее. У детей может развиться энцефалит (воспаление мозга), который может вызвать судороги, потерю слуха и нарушения интеллекта. И опять же, эти осложнения возникают в основном у людей, чья иммунная система уже ослаблена в силу возраста, имеющихся заболеваний или недостаточности питания.
По данным центров контроля и профилактики заболеваемости (ЦКП), страшная математика кори выглядит так: из каждых 20 заболевших детей один заболевает еще и пневмонией; один на тысячу получит энцефалит; один или двое на тысячу умрут.
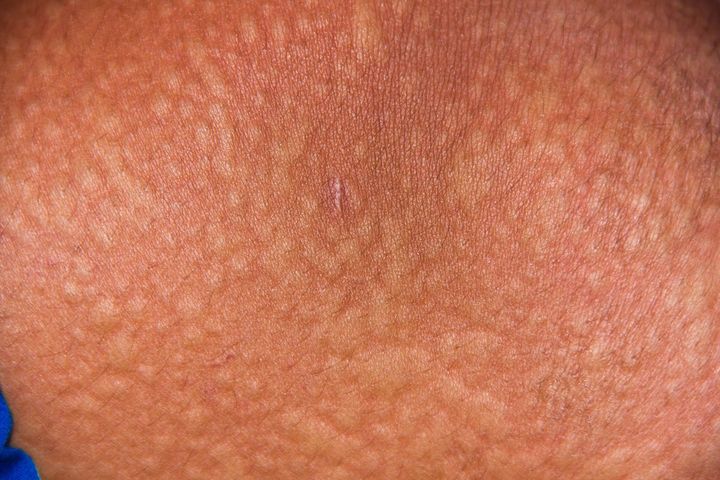
Как выглядит сыпь при кори?
Это плоские красные точки или крохотные бугорки на покрасневшей коже. Как правило, они высыпают сначала на лице, под линией роста волос, затем спускаются на шею, торс, руки, ноги, ступни.
Откуда мы знаем, что вакцина против кори безопасна?
Корь предотвращает впрыскивание комбинации MMR (вакцина против кори, паротита и краснухи). ЦКП рекомендуют детям две дозы:
первую — в возрасте 12—15 месяцев;
вторую — в возрасте 4—6 лет.
Вакцина MMR дает иммунитет на десятилетия вперед, но во взрослом возрасте может быть нужна повторная вакцинация.
Она абсолютно безопасна и действенна. В ней содержится живой, но ослабленный вирус, что заставляет организм вырабатывать антитела. Если вы встретите реальный источник кори, антитела сработают и защитят от болезни.
Легко ли заразиться корью?
Если вы не вакцинированы, заразиться корью проще простого. Один человек с корью может заразить 12—18 человек. Это гораздо больше, чем при других пугающих вирусах — эболе, ВИЧ или атипичной пневмонии. При эболе один человек обычно передает вирус двоим, при ВИЧ и атипичной пневмонии — четырем.
по теме

Лечение
АBC — азбука гепатита
Вирус кори передается по воздуху в капельках, вылетевших из горла, рта и носа инфицированного, то есть обычно во время кашля и чихания. Эта мельчайшая взвесь висит в воздухе еще долго после того, как человек вышел из помещения, а на поверхностях вирус живет до двух часов.
Службы здравоохранения сильнее всего обеспокоены тем, что к моменту, когда появляется сигнализирующая сыпь, вирус может распространяться по организму уже четыре дня, и все это время люди заразны, хотя и не подозревают об этом. Пациенты перестают быть заразными примерно через четыре дня после появления сыпи.
В исключительно редких случаях корью заболевают те, кто вакцинирован. Так, у менее чем 5 % вакцинированных людей иммунная система не просыпается даже от инъекции. Ученые не дают этому точного объяснения.
По всей видимости, если вместо двух доз впрыснуть одну, риск заразиться корью тоже увеличивается.
Существует ли схема лечения кори?
К сожалению, нет. Врачи могут помочь пациентам избежать наиболее тяжелых осложнений (пневмонии, слепоты), следя за тем, чтобы они получали надлежащее питание и достаточно питья.
От глазных и ушных инфекций прописывают антибиотики. А поскольку корь лишает пациента витамина А, врачи обычно дают пациентам две дозы витаминной добавки.
Как часто родители отказываются делать своим детям прививку MMR?
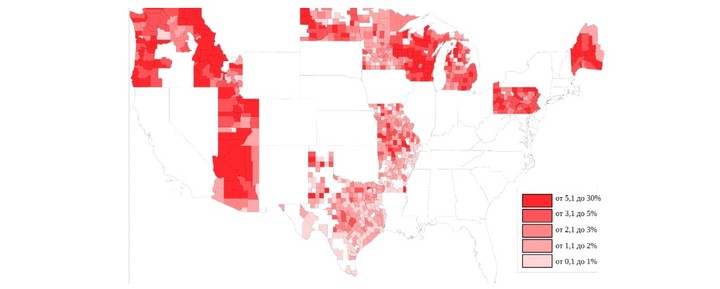
Отвод от прививки по немедицинским причинам: рейтинг по округам за 2016 и 2017 годы.
В таких группах уровень отказа от вакцин бывает очень высок. По результатам исследования 2018 года, опубликованного в журнале PLOS Medicine, в десятках округов по всей стране отвод от прививки по немедицинским причинам в 2016—2017 годах составил от 5,1 % до 30 %. Лидером оказался округ Камас в штате Айдахо с показателем отказов 27 %.
Хотя во всех 50 штатах законодательство требует вакцинации для учащихся, почти в каждом штате делают исключения для людей, которые не прививаются по религиозным убеждениям или по этическим: в 17 штатах дают послабления тем, кому не позволяют личные принципы или этические соображения. Исключение составляют Миссисипи, Калифорния и Западная Виргиния, там самые строгие законы относительно вакцинации — никакой религии или философии послаблений не дают.
Неудивительно, что в тех районах страны, где людям дают возможность самим решать, вакцинироваться или нет, процент людей, отказавшихся от вакцины, выше.
Искореним ли мы корь?
Теоретически — да. Вирус кори может быть стерт с лица земли, чтобы никогда больше не вредить человечеству. Он соответствует параметрам болезней, поддающихся искоренению: его носители — только люди, не животные (то есть не нужно вместе с вирусом уничтожать целый вид животных); у нас есть действенная вакцина; у нас есть всегда доступные и точные диагностические тесты, чтобы выявить болезнь.
Читайте также:

