Что такое уральская лихорадка
Обновлено: 13.05.2024
Группа геморрагических лихорадок включает острые лихорадочные заболевания вирусной этиологии, в патогенезе и клинических проявлениях которых ведущую роль играет поражение сосудов, приводящее к развитию тромбогеморрагического синдрома.
Впервые в качестве самостоятельной нозологической формы геморрагическую лихорадку (геморрагический нефрозонефрит) описал в 1941 г. А. В. Чурилов (профессор кафедры инфекционных болезней Военно-медицинской академии). В последующие годы был описан целый ряд геморрагических лихорадок в различных странах мира. В группу геморрагических лихорадок были включены некоторые болезни, которые были описаны раньше (денге, желтая лихорадка).
Что провоцирует / Причины Геморрагических лихорадок:
Возбудители геморрагических лихорадок относятся к 4 семействам вирусов: тогавирусы, буньявирусы, аренавирусы и филовирусы, общим свойством которых является высокий тропизм к эндотелию сосудов.
Геморрагические лихорадки - природноочаговые инфекции, при которых основным резервуаром и источниками болезни являются различные виды животных, а переносчиками при значительной части из них - членистоногие (клещи, комары). В остальных случаях передача инфекции реализуется другими путями - воздушно-пылевым, алиментарным, водным, при зоонозном контакте, парентерально. В соответствии с особенностями передачи возбудителя болезни выделяют: клещевые (Крымская-Конго, Омская и Кьясанурского леса), комариные (желтая лихорадка, Денге лихорадка, лихорадка Чикунгунья и лихорадка долины Рифт) и контагиозные геморрагические лихорадки (геморрагическая лихорадка с почечным синдромом, лихорадки Лаоса, Аргентинская, Боливийская, Венесуэльская, Бразильская, Марбурга и Эбола). Хотя восприимчивость к этим инфекциям довольно высока, наиболее часто заболевания регистрируют среди лиц, имеющих профессиональный контакт с животным и или объектами дикой природы. В городах геморрагической лихорадкой с почечным синдромом в основном заболевают работники бытового хозяйства и лица без определенного места жительства, имеющие контакт с синантропными грызунами или их выделениями.
Патогенез (что происходит?) во время Геморрагических лихорадок:
Патогенез геморрагических состояний при геморрагических лихорадках. Тромбогеморрагический синдром (синдром Мачабели) является важным звеном патогенеза многих инфекционных болезней. Тромбогеморрагический синдром - это симптомокомплекс, обусловленный универсальным и неспецифическим свойством крови, лимфы, тканевой жидкости, клеточных и межклеточных структур обратимо и необратимо сгущаться вследствие активации их способности к коагуляции и в результате ретракции расслаиваться на компоненты различного агрегатного состояния. Тромбогеморрагический синдром в своем развитии проходит 4 стадии.
Стадия гиперкоагуляции начинается в клетках тканей поврежденного органа, что приводит к высвобождению коагуляционно-активных веществ, реакция активации коагуляции распространяется на кровь. Эта стадия обычно кратковременная.
Стадия нарастающей коагулопатии потребления, непостоянной фибриполитической активности. Она характеризуется падением числа тромбоцитов и уровня фибриногена, а также расходом других плазменных факторов коагуляционнолитической системы организма. Это - стадия начинающегося и нарастающего ДВС (неполный синдром ДВС).
Стадия дефибриногенации и тотального, но не постоянного фибринолиза (дефибриногенационно-фибринолитическая). Синоним этой стадии - полный синдром ДВС.
Восстановительная стадия или стадия остаточных тромбозов и окклюзии. При благоприятном течении синдрома отмечается возвращение к физиологическим нормам всех факторов коагуляционнолитической системы организма.
По клиническим проявлениям различают различные формы тромбогеморрагического синдрома (молниеносный, острый, хронический, латентный, геморрагический, гиперергический и др.). Тромбогеморрагический синдром наблюдается при травмах, хирургических заболеваниях, в онкологии, при акушерской патологии, при сепсисе и многих инфекционных болезнях. В настоящей главе мы рассматриваем только особенности патогенеза геморрагического синдрома при геморрагических лихорадках.
При геморрагических лихорадках первичная патология страдания развивается на клеточно-молекулярном уровне с обязательным вовлечением в инфекционный процесс эндотелиальных клеток кровеносной системы и стволовых полипотентных клеток костного мозга. Скорость развития процесса обусловлена агрессивностью патогена и его тропностью и к другим чувствительным клеткам, например, макрофагам-моноцитам, а также степенью зрелости иммунной системы пораженного конкретным возбудителем индивидуума. В итоге нормальный физиологический уровень функционирования эндотелия и кроветворных органов динамически меняется. В разгар инфекции происходит тотальное изменение анатомо-морфологической целостности и, соответственно, функций системы микроциркуляции крови. Оно сопровождается ухудшением трофики всех органов и тканей, развивается гипоксия и их функциональная недостаточность. Процесс сопровождается нарушением деятельности терморегулирующего и координирующего центров ЦНС, сердечно-сосудистой и выделительной систем, развивается легочная или иная органная патология и нередко больные погибают в коматозном состоянии. Угрожающая жизни объемная потеря крови редка, хотя повышенная кровоточивость, как признак изменения сосудистой проницаемости, выступает в качестве одного из ведущих симптомов геморрагических вирусных лихорадок.
Среди причин геморрагического синдрома, развивающегося достаточно быстро и часто заканчивающегося смертью больных, известны вирусы пяти семейств: Arena-, Bunya-, Filo-, Flavi- и Togaviridae. Они включают вирусы Ласса, Хунин, Мачупо, Гуанарито, Сэбия (семейство аренавиру-сов) - возбудители, соответственно, лихорадок Ласса, Аргентинской, Боливийской, Венесуэльской и Бразильской; лихорадки долины рифт и Крым Конго (семейство буньявирусов); желтой лихорадки (семейство флавивирусов); лихорадок Марбург и Эбола (семейство филовирусов), лихорадки денге, къясанурской лесной болезни и геморрагической лихорадки с почечным синдромом (семейства тогавирусов). Возбудители клещевых риккетсиозов, эрлихиозов и группы сыпного тифа, напротив, причастны к геморрагическому синдрому с более медленным и большей частью доброкачественным течением. Следовательно, по привязанности к возбудителю инфекционной болезни геморрагический синдром полиэтиологичен.
Широкий спектр возбудителей, вызывающих единый по клинике комплекс симптомов, обусловлен однотипным механизмом его формирования. Из данных морфологического и иммуногистологического изучения вышеуказанных заболеваний известно, что основная патология развертывается в эндотелиальных клетках микродиркуляторной системы, клетках костного мозга и для некоторых инфекций (лихорадки Марбург, денге) в процесс вовлекаются мононуклеарные фагоциты, как циркулирующие в русле крови, так и тканевые. Это находит отражение в клеточном, белковом и пептидном (кинины, лейкотриены) составе крови и балансе ее биологически активных компонентов. Затрагивается деятельность систем комплемента, кининовой, коагуляции и антикоагуляции. Последние регулируют тонус сосудов, их проницаемость, секреторную деятельность эндотелия, реологические свойства крови и ответственны за субъективные ощущения боли, усталости и другую симптоматику болезней.
Несмотря на этиологическое разнообразие патогенов, ассоциируемых с развитием геморрагического синдрома, их объединяет идентичный или весьма близкий механизм доставки возбудителя к клеткам-мишеням на начальной стадии инфекционного процесса. Возбудители лихорадок, передающиеся с участием кровососущих переносчиков, контактно через расчесы кожи или аэрогенно через альвеолярно-капиллярные мембраны легких, по существу механически переносятся к чувствительным к патогену клеткам эндотелия и тканевым оседлым макрофагам в местах микротравм, вызванных колюще-сосущим аппаратом переносчиков или повреждением эпителия. Именно в этих точках или же в альвеолярно-капиллярных мембранах, на которых произошла задержка частиц инфекционного аэрозоля, формируется первичный локальный процесс. Защитная реакция у места входных ворот сопровождается и одновременной генерализацией инфекционного процесса вследствие диссеминации возбудителя с крово-лимфооттоком с дальнейшим последовательно нарастающим поражением клеток-мишеней в органах и тканях, удаленных от места входных ворот инфекции. При этом часть частичек возбудителя поглощается макрофагами и другими клетками крови, например, эритроцитами при риккетсиозах и бартонеллезах, но не инактивируется вследствие недостаточной концентрации цитокинов, таких как интерферонгамма (ИНФ-у), фактора некроза опухоли-альфа (ФНО-а), других монокинов и отсутствия специфических нейтрализующих антител в плазме крови на момент заражения и в начальный период болезни.
Локальное повреждение физиологически высокоактивных, регулирующих гемостаз клеток в области входных ворот патогена и одновременная генерализация инфекции с трансмиссивным механизмом передачи предопределены особенностями кровососания клещей и комаров, переносчиков возбудителей большинства геморрагических лихорадок, и особенностями анатомического строения тканевых и альвеолярных капилляров. Синхронность формирования локального и генерализованного процессов объясняется тем, что кровососание у переносчиков длится долго и прерывисто, особенно у клещей (до нескольких суток). Периодический отсос крови сопровождается периодическим же вспрыскиванием в капилляр слюны, а в некоторых случаях и коксальной жидкости, содержащих патоген, антикоагулянты и ферменты кровососа.
Инфекционный процесс на уровне клетка-возбудитель начинается по обычной для внутриклеточных паразитов схеме: прикрепление к поверхностной мембране и ее разрыхление, проникновение в цитоплазму, размножение или гибель (в случае абортивной инфекции), выход в окружающее межклеточное пространство или русло крови, с инфицированием прилегающих и отдаленных интактных клеток. Последняя стадия взаимодействия клетка-патоген сопровождается либо разрушением и некролизом первой, либо усилением внутриклеточных физиологических процессов с повышенной продукцией цитокинов и других метаболитов их нормального функционирования.
Дальнейшая прогрессирующая структурно-функциональная дезорганизация эндотелия, герминтативных точек стволовых клеток костного мозга и других (при желтой лихорадке и лихорадке Марбург - гепатоцитов и мононуклеарных фагоцитов) приводит к нарастанию капилляропатии и, соответственно, токсикоза, вплоть до развития инфекционно-токсической энцефалопатии (ИТЭ) с полной утратой сознания и восприятия окружающей среды, т.е. развивается состояние комы (синоним, ИТЭ III-й степени. Динамически колеблется уровень цитокинов и медиаторов, причастных к пирогенезу (ПГЕз, ИЛ-1, лейкотриены), коагуляции - антикоагуляции, начинает снижаться синтез колониестимулирующих факторов (КСФ). Уменьшение КСФ сопровождается подавлением процесса самообновления полипотентных стволовых клеток; направление дифференциации клеток крови, в частности нейтрофилов, и их созревание меняются.
Необычное против физиологической нормы содержание продуктов распада клеток, затронутых патогеном, и усиление синтеза и секреции эйкозаноидов на начальной стадии инфекционного процесса сопровождается возрастающей недостаточностью выделительной функции почек и обезвреживающей деятельности печени из-за ишемии, а при некоторых геморрагических инфекциях и вследствие ее прямого поражения возбудителем, синхронно протекающего с затронутостью эндотелия и других клеток. Для ГЛПС с более медленным по сравнению с лихорадками Марбург и Эбола течением васкулярные тромбы и некроз клеток эндотелия нехарактерны, а клиника обусловлена генерализованным расширением капилляров, отеками, инфильтрацией крупных органов и лимфатических узлов гранулоцитами. Для данной нозоформы наиболее заметна возросшая проницаемость капилляров, в том числе и нефронов, отражающая дисфункцию эндотелия в сочетании с дисбалансом медиаторов и других регуляторных компонентов гемостаза.
На завершающей стадии вирусных геморрагических лихорадок с неблагоприятным исходом сохраняются тромбоцитопения вследствие убыли тромбоцитов в агрегаты и микротромбы, дефицит фактора Хагемана, тромбооксана А2, других медиаторов, фаза гипокоагуляции плавно переходит в состояние глубокой гипокоагуляции с развитием соответствующей симптоматики - многократно увеличивается время свертываемости крови, уровень тромбоцитов и лейкоцитов максимально низок, кровоточивость достигает максимума, тогда как температура тела снижается.
Таким образом, патогенез геморрагических состояний при геморрагических лихорадках отражает комплекс динамически протекающих сопряженных процессов, наслаивающихся друг на друга, основу которых составляет:
- разрегулирование нормального физиологического соотношения компонентов систем, обеспечивающих гемостаз (см. выше), в связи с изменением секреторной деятельности клеток, причастных к гемостазу;
- анатомо-морфологическое обнажение стенок кровеносных сосудов в наиболее активной (в аспекте ее функциональной деятельности) части, а именно - в участках микроциркуляции (артериола-капилляр-венула);
- повышение проницаемости сосудов из-за нарушения их целостности и меняющегося содержания в крови вазоактивных компонентов (тромбоцитов, эйкозаноидов, кининов, адреналина и других фармакологически активных соединений);
- отставанием иммунологически важных защитных реакций макроорганизма, в том числе и в виде формирования специфических антител, от нарастания деструктивных изменений при генерализации инфекционного процесса;
- суммарным формированием ДВС-симптоматики различной степени выраженности.
При этом изменения в крови последовательно развиваются через фазу гиперкоагуляции в стадию гипокоагуляции с обязательной тромбо- и лейкопенией потребления и сдвигом формулы нейтрофилов влево. Скорость развития симптоматики и исход болезни определяются степенью патогенности возбудителя, конституциональными особенностями и иммунным статусом заболевшего.
Симптомы Геморрагических лихорадок:
Диагностика Геморрагических лихорадок:
Диагностика геморрагических лихорадок базируется на клинико-эпидемиологических и лабораторных данных. В специфической диагностике используются серологические (РСК, РНИФ и др.), иммунохимические (ИФА), молекулярно-биологические (ПЦР, гибридизация), иногда вирусологический методы.
Дифференциальная диагностика проводится с гриппом, лептоспирозом, риккетсиозами, целым рядом арбовирусных инфекций, не относящихся к геморрагическим лихорадкам, менингококковой инфекцией, сепсисом, тромбогеморрагической пурпурой (болезнь Верльгофа), геморрагическим васкулитом (болезнь Шенлейна-Геноха) и др.
Лечение Геморрагических лихорадок:
Все больные должны быть госпитализированы и за ними необходим тщательный уход. Назначают полужидкую, легкоусвояемую и калорийную пищу с максимальным обогащением диеты витаминами, особенно С и В (свежие овощи и фрукты, натуральные фруктовые и ягодные соки, настой шиповника, дрожжи). Рекомендуется давать больному до 600-800 мг аскорбиновой кислоты внутрь ежедневно, витамин Р; ввиду наличия геморрагических явлений назначать витамин К (викасол) по 0,015 г 4 раза в день на протяжении 4 дней.
Следует иметь в виду, что геморрагические проявления могут достигнуть наибольшего развития не в лихорадочном периоде болезни, а после его окончания.
Применяют также внутривенные вливания глюкозы (40% раствор по 40-50 мл ежедневно). В лихорадочном периоде болезни рекомендуются переливания крови по 125-150 мл через день, внутримышечные инъекции камполона или антианемина (по 2 мл ежедневно на протяжении 5-7 дней), прёпараты железа внутрь. В качестве вспомогательного терапевтического средства дают внутрь десенсибилизирующий (антигистаминный) препарат димедрол по 0,08 г 4 раза в день в течение 4-6 дней. Выздоравливающий нуждается в постельном режиме до полного исчезновения клинических симптомов; после выписки необходимо медицинское наблюдение. Прогноз. Тяжесть клинического течения геморрагических лихорадок колеблется в очень широких пределах. Дальневосточный нефрозонефрит протекает значительно тяжелее, чем другие описанные здесь геморрагические лихорадки, и в отдельных случаях заканчивается летально.
Профилактика Геморрагических лихорадок:
Успех борьбы с распространением геморрагических лихорадок определяется в первую очередь результатами мероприятий по уничтожению переносчиков инфекции и по защите от их укусов здоровых людей. В местностях, где встречаются заболевания, необходима тщательная расчистка земельного участка под жилые и производственные помещения: скашивание травы, уничтожение кустарника, сжигание опавших листьев.
Лица, работающие или проживающие в местностях, где встречаются геморрагические лихорадки, должны носить сапоги, перчатки, а также специальные комбинезоны; обязательна пропитка производственной одежды препаратами, отпугивающими клещей. Необходимость проведения этих мероприятий зависит от конкретной эпидемиологической обстановки. Перечисленные средства обеспечивают защиту человека от укусов зараженных клещей, являющихся переносчиками геморрагических лихорадок.
С целью специфической профилактики омской геморрагической лихорадки в природных очагах этой болезни применяют профилактическую вакцинацию населения при помощи эмульсии вируса, убитого формалином (прививки производят по специальной инструкции).
Основная роль в профилактике геморрагических лихорадок принадлежит все же не вакцинации, а систематическому осуществлению указанных выше мероприятий.
К каким докторам следует обращаться если у Вас Геморрагические лихорадки:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Геморрагических лихорадок, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
К лихорадочному относится состояние пациента, температура тела которого повысилась выше 37,2°С. Такое состояние не является самостоятельным заболеванием, а расценивается как признак серьезной патологии – воспалительного процесса, инфицирования, онкологии. Реже температура тела повышается при приеме некоторых лекарственных препаратов и при тепловом ударе. Также температура может колебаться вокруг указанного значения в течение суток – снижаться ночью во время сна и повышаться ближе к вечеру из-за интенсивной нагрузки. Для здорового человека диапазон суточных колебаний обычно не превышает 0,6°С.
Классификация лихорадки
В зависимости от уровня температуры тела используют следующий способ классификации лихорадки:
- субфебрильная температура в пределах 37,2 - 37,9°);
- фебрильная температура на уровне 38,0 – 38,9°С;
- пиретическая температура на уровне 39,0 – 40,9 °С;
- гиперпиретическая температура начинается от 41°С.
Симптомы

- покраснение кожи лица и тела;
- воспаленный блеск глаз, вызванный усиленным слезоотделением;
- интенсивное потоотделение, связанное с попыткой организма снизить возросшую температуру;
- головная боль;
- ломота в мышцах и суставах;
- снижение аппетита;
- учащенное дыхание;
- сонливость, малоподвижность.
Диагностика
Уточнить уровень температуры тела можно с помощью измерения медицинским термометром ртутного или электронного вида. Его располагают в подмышечной впадине таким образом, чтобы плечо плотно прилегало к груди, и внутри впадины сохранялось герметичное пространство. У детей и ослабленных пациентов руку с градусником следует придерживать. Продолжительность измерения составляет около 10 минут. Оценивая фактический показатель, следует ориентироваться на уровень 36,4—37,2°С – температура в указанном диапазоне считается вариантом нормы.

При измерении температуры у маленьких детей используют специальный ректальный термометр, предназначенный для измерения температуры тела через задний проход. Однако у этого метода есть несколько противопоказаний. Это анальные трещины, выраженные геморроидальные узлы и воспаления прямой кишки, что исключает любое дополнительное травмирование слизистой. Измерение проводится при положении пациента на боку, с прижатыми к груди коленями. Термометр вводится в задний проход таким образом, чтобы измерительный наконечник полностью вошел внутрь. Для получения нужного параметра достаточно 2-3 минуты, а нормальным считается диапазон 37,1–37,9°С.
Допустимым считается оральный способ измерения температуры, для которого используют безопасный электронный термометр. Вариант нормы здесь – диапазон 36,7 -37,4°С. Однако данные могут быть искажены из-за недавнего употребления пациентом горячих или холодных блюд и напитков.
Установление факта лихорадочного состояния – лишь часть диагностических мероприятий. Врачу необходимо выяснить, что вызвало повышение температуры тела. Для уточненной диагностики лихорадки пациента направляют на:
-
; ;
- сдачу анализов крови и мочи;
- прочие диагностические процедуры.
Способы лечения лихорадки
Стабилизация температуры тела и лечение при лихорадке осуществляется следующими методами:

- Прием лекарственных препаратов жаропонижающего действия. Это может быть парацетамол, аспирин (противопоказан детям до 12 лет), ибупрофен в таблетках или сиропе. Преимущества жидкого состава – в возможности его точной дозировке и легкости проглатывания, что особенно актуально для детей. Возможен прием порошков с содержанием перечисленных жаропонижающих веществ, которые одновременно обладают анельгезирующим и противовоспалительным действием.
- Соблюдение постельного режима, благодаря которому состояние больного несколько улучшается.
- Пересмотр рациона в пользу частых приемов пищи небольшими порциями. Приоритет – у блюд с жидкой или пюреобразной консистенцией, переваривание которой заставляет организм тратить меньше энергии. Полностью следует исключить употребление острых и пряных блюд, приправ и соленых продуктов, оттягивающих из организма воду.
- Обильное питье, позволяющее исключить обезвоживание организма.
- Прием лекарственных препаратов для устранения основной причины лихорадки. Это могут быть антибиотики, нестероидные противовоспалительные препараты и т.д.
При повышении температуры после теплового удара следует принять меры по ее снижению. Для этого пациента обтирают прохладной водой, дают пить большое количество чистой воды, обкладывают пузырями со льдом и делают обертывания.
Вопросы и ответы
Как проявляется лихорадка?
Чем опасна лихорадка?
Длительное повышение температуры тела при отсутствии медицинской помощи может вызвать целый набор серьезных осложнений. Это перегрев, обезвоживание организма, нарушения в работе дыхательной системы и сердечной мышцы, изменения в составе крови, сбои в системе ЖКТ. Нередко возникают фебрильные судороги и появляются признаки токсического поражения мозга. Также у пациента наблюдается слабость, нарушение координации, сильная головная боль и прочие признаки, указывающие на необходимость экстренного медицинского вмешательства.
Снизить температуру тела до нормального состояния без вреда для организма помогают постельный режим, прием жаропонижающих препаратов, обильное питье и обтирания. Прочие медикаментозные средства и манипуляции назначаются в зависимости от вида лихорадки и причин, вызвавших болезненное состояние. Считается, что температуру ниже уровня 38°С сбивать не следует, чтобы не нарушить процесс формирования антител и иммунную реакцию организма.
Лихорадка Денге – инфекционное заболевание, переносчиком которого являются насекомые. Патология имеет четкую географическую привязку и чаще возникает в странах Юго-Восточной Азии, регионах с субтропическим климатом на территории Австралии и Южной Америки. Из-за интенсивного развития туризма в указанных регионах случаи заболевания отмечаются и в других государствах, но они носят единичный характер. Ежегодно лихорадка Денге диагностируется у сотен тысяч жителей планеты, часть из которых не имеет возможности получить своевременную медицинскую помощь и вынуждена мириться с серьезными осложнениями инфекции.
Причины лихорадки Денге
Возбудитель заболевания – арбовирус Денге, который может находиться в организме москитов и членистоногих. Существует несколько его серотипов, каждый из которых дает в организме человека приблизительно одинаковую картину заболевания. Возбудитель устойчив к воздействию климатических факторов, однако, быстро погибает под воздействием УФ излучения и при резком повышении температуры окружающей среды.
В организме человека инкубационный период вируса длится около 7-15 дней, а острый этап – от 7 до 12 дней. Течение заболевания волнообразное и состоит из двух пиков повышения температуры тела, между которыми наблюдается ослабление симптомов. Однако это не повод прекращать начатое лечение, иначе риск рецидива и осложнений возрастает в разы.
Симптомы заболевания
После укуса комара вирус проникает в клетки лимфоузлов и сосуды, где начинается его интенсивная репликация. По мере увеличения объема патогенных частиц они распространяются по организму и проникают во внутренние органы, частично блокируя их функционирование. Возникает интоксикационный синдром, первым признаком которого является лихорадочное состояние.
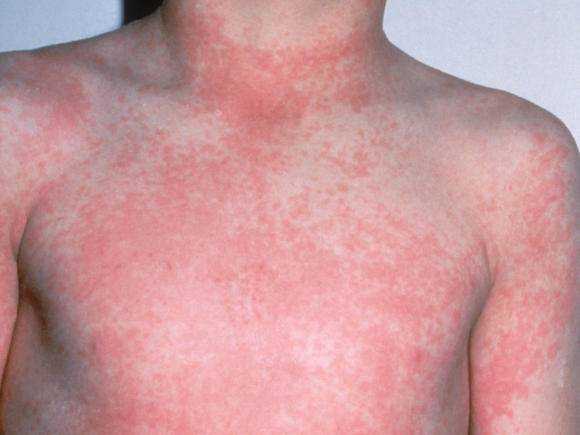
Также в числе симптомов лихорадки Денге:
- головная боль;
- обильные выделения из дыхательных путей;
- ломота в мышцах и суставах;
- рвота и тошнота, другие признаки расстройства пищеварительной системы;
- диарея;
- падение уровня артериального давления.
Формы заболевания
Симптоматическая картина позволяет классифицировать заболевание следующим образом:

Классическая форма лихорадки Денге. Чаще наблюдается при первичном поражении. Характерные симптомы – значительное повышение температуры тела, которое через 3 дня сменяется нормализацией состояния пациента, после чего лихорадка повторяется вновь. Также на заболевание указывают признаки интоксикации, боль в мышцах, дискомфортные ощущения в позвоночнике, отечность лица, неврологические нарушения в виде головокружения и бессонницы. Сыпь на теле, возникшая на начальном этапе заболевания, проходит спустя 3-7 дней. Высыпания могут напоминать скарлатину, иметь вид мелких кровоизлияний или выглядеть как волдыри.
Геморрагическая форма. Чаще наблюдается у лиц, вторично инфицированных возбудителем лихорадки Денге. Инкубационный период может длиться до 10 дней, после чего проявляются симптомы в виде интоксикации, заторможенности и характерных высыпаний. Последние могут иметь вид от нескольких точек до обширного пятна, которое часто имеет осложнения в виде носовых кровотечений и внутренних кровоизлияний. Частицы крови наблюдаются в кале и моче пациента.
Лихорадка Денге у детей. В детском организме возбудитель дает о себе знать смазанными симптомами, что осложняет диагностику и не позволяет вовремя принять меры по лечению. Чаще у пациентов отмечаются такие симптомы лихорадки Денге, как синдром интоксикации, повышение температуры тела и сыпь, сухой кашель и осложненное дыхание. Длительность заболевания составляет около 7 дней.
Вероятность осложнений
Отказ пациента от обращения к врачу за помощью при лихорадке Денге может вызвать:
- отек и поражение головного мозга;
- воспаление нервов;
- отит;
- тромбофлебит;
- признаки токсического шока;
- преждевременные роды или внутриутробную гибель плода для беременных женщин.
Методы диагностики
- Метод полимеразной цепной реакции, который позволяет обнаружить содержание в крови частиц вируса. Благодаря высокой точности имеет приоритетное значение в диагностике.
- Серологические методы исследования крови, благодаря которым можно уточнить наличие в крови антител к возбудителю заболевания.
Общий анализ крови. При снижении уровня лейкоцитов и тромбоцитов относительно нормативного уровня можно говорить о патологическом состоянии организма.
Точно установить факт заражения позволяет дифференцированная диагностика. Ее цель — исключить малярию, грипп, корь и краснуху, которые на начальном этапе заболевания имеют схожие симптомы.
Установить геморрагическую форму лихорадки Денге позволяет так называемая жгутиковая проба. На верхнюю конечность пациента накладывается жгут, после снимания которого спустя пять минут на коже можно заметить новые участки высыпаний.
Лечение
Обязательным требованием для пациента при лечении лихорадки Денге является немедленная госпитализация. Лечение осуществляется под строгим контролем врача и включает прием следующих препаратов:
- Обезболивающие и противовоспалительные средства.
- Снотворные и успокаивающие составы.
- Глюкокортикостероиды для устранения симптомов интоксикации.
- Антибиотики, уничтожающие возбудителей заболевания.
- Поливитаминные комплексы для поддержки иммунной системы.
Для предотвращения обезвоживания при лечении симптомов лихорадки Денге рекомендованы обильное питье и инфузионная терапия (капельницы) с препаратами глюкозы.
Вопросы и ответы
Как передается лихорадка Денге?
Источник инфекции – кровь заболевшего человека, обезьян или летучих мышей. При укусе комара рода Aedes зараженная кровь попадает в организм насекомого, где возбудитель инфекции быстро размножается в благоприятных для себя условиях. При укусе здорового животного или человека инфекция проникает в организм пострадавшего, где скоро дает о себе знать характерными опасными симптомами.
Чем опасна лихорадка Денге?
При отсутствии своевременной медицинской помощи лихорадка Денге может стать причиной серьезных осложнений со стороны мозга, нервной системы и тканей печени. У заболевших могут развиться признаки следующих заболеваний:
- менингит, энцефалит;
- воспаления нервов;
- состояние острого психоза;
- отит;
- тромбофлебит;
- состояние токсического шока.
Для беременных заболевание опасно риском преждевременных родов и внутриутробной гипоксии плода.
Как диагностируется лихорадка Денге?
Что такое Геморрагическая лихорадка с почечным синдромом (ГЛПС) у детей -
Геморрагическая лихорадка с почечным синдромом (ГЛПС) известна под множеством названий – уральская, тульская, ярославская лихорадка, геморрагический нефрозонефрит. Это острая инфекционная болезнь вирусного происхождения, которая проявляется такими симптомами: лихорадка, интоксикация, геморрагические почечные синдромы.
Эпидемиология
Геморрагическая лихорадка с почечным синдромом передается от животного к человеку. Природные очаги заболевания расположены в Казахстане, Восточной Сибири, Забайкалье, на Дальнем Востоке и т. д. Инфекцию переносят полевки, крысы, полевые и лесные мыши и другие мышевидные грызуны.
Между животными инфекция распространяется с гамазовыми клещами и блохами. У мышевидных грызунов инфекция редко протекает с выраженной симптоматикой, часто они переносят болезнь в латентной форме. Вирус выделяется у животных с фекалиями и мочой. Человек заражается, вдыхая пыль с выделениями мышей, а также в случае попадания зараженного материала на поврежденную кожу (даже при микротравмах) или при втирании в неповрежденную кожу. Есть риск заражения при употреблении в пищу зараженных грызунами продуктов, например, овощей, хлеба и т. д.
Ранее считался основным трансмиссивный путь передачи болезни. Но в настоящее время у исследователей возникают сомнения на этот счет, ведутся дискуссии. От человека к человеку инфекция не передается (малая вероятность передачи).
Геморрагическая лихорадка с почечным синдромом у детей случается в виде отдельных случаев, но эпидемические вспышки небольшого размера также случаются.
Поскольку дети младше 7 лет имеют крайне ограниченный контакт с природой, они болеют в редких случаях. Вспышки данного заболевания бывают в детсадах, пионерлагерях, санаториях для детей (которые находятся по близости с лесом).
Самый высокий уровень заболеваемости – ежегодно с мая по ноябрь. На Дальнем Востоке самое большое число заболеваний приходится на май и июль, а вторая волна – в октябре и декабре. Это зависит от миграции грызунов в жилые и хозяйственные помещения и от сельскохозяйственных работ.
Классификация
Геморрагическая лихорадка с почечным синдромом (ГЛПС) проявляется в типичных, стертых и субклинических формах болезни. Различают легкие, среднетяжелые и тяжелые формы – по степени интоксикации, выраженности геморрагического синдрома, степени нарушений почечной функции.
Что провоцирует / Причины Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Возбудитель заболевания геморрагической лихорадки с почечным синдромом (ГЛПС) у детей относится к семейству Bunyavirtdae. Он содержит два специфических вирусных агента, которые носят названия Хантаан и Пиумале. Вирус РНК-содержащий, его диаметр от 80 до 120 нм. Вирус ГЛПС малоустойчив. От 10 до 20 минут он сохраняется при температуре 50 °С.
Патогенез (что происходит?) во время Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Патогенез
Инфекция изначально накапливается эндотелии сосудов и, предположительно, в эпителиальных клетках некоторых органов. Далее вирус разносится по кровотоку, провоцируя начало болезни и проявление симптомов общей интоксикации. Вирус оказывает капилляротоксическое действие. Он повреждает стенки сосудов, негативно сказывается на свертываемости крови, что приводит к тромбогеморраическому синдрому. В разных органах, в особенности в почках, появляются тромбы.
Описанные выше нарушения в тяжелых случаях приводят к кровоизлияниям во внутренние органы и большим полостным кровотечениям. Также вирус оказывает токсическое действие на ЦНС.
Патоморфология
Морфологические изменения обнаруживаются в основном в почках. Они резко увеличиваются, капсула напряжена, иногда образуются разрывы и множественные кровоизлияния.
Микроскопический анализ показывает полнокровие, очаговые отечно-деструктивные изменения сосудистых стенок и пр. процессы в почках. Мочевые канальцы расширены, их просвет заполнен гиалиновыми и зернистыми цилиндрами, собирательные трубки славлены. Для других органов больного ребенка характерно полнокровие, дистрофические изменения, отеки, кровоизлияния и т. д.
Симптомы Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
От 10 до 45 дней проходит прежде чем болезнь начинает проявляться. В среднем инкубационный период при геморрагической лихорадке длится 20 дней. Заболевание проходит циклами, которых четыре. Сначала – лихорадочная стадия, затем олигурическая, полиурическая и завершающая стадия реконвалесценции.
Симптомы максимально выражены на второй или третий день. Состояние больного характеризуют как тяжелое или очень тяжелое. Характерны тремор языка и пальцев рук, гипертермия, есть вероятность бреда, судорог, галлюцинаций.
Врачи при осмотре фиксируют одутловатость и гиперемию лица, гиперемию слизистых оболочек зева, инъекцию сосудов конъюнктив и склер (переполненность их кровью). Больной жалуется на жажду и боль в горле.
В разгар проявления симптомов иногда бывает геморрагическая энантема на слизистых оболочках мягкого неба и петехиальная сыпь на коже груди, в подмышечных впадинах, в области шеи и пр. Выглядит она как след от удара хлыста. В некоторых случаях бывают желудочные, маточные и носовые кровотечения.

В первые дни заболевания пульс частый, затем происходит развитие брадикардии, артериальное давление понижается, может случиться даже коллапс или шок. Пальпация живота часто вызывает болезненные ощущения (в верхней части). В 50 случаях из 100 увеличена печень. Стул чаще всего затруднительный, но есть вероятность поносов, периодами с кровью.
Анализ мочи показывает протеинурию, гематурию, цилинрурию. Постоянно обнаруживаются почечный эпителий. Относительная плотность мочи снижается.
Реконвалесцентный период длится 3-6 месяцев. Больной выздоравливает медленно, сохраняется общая слабость, диурез восстанавливается также медленными темпами. Постепенно приходит в норму и относительная плотность мочи. В течение полугода или даже года может сохраняться состояние постинфекционной астении.
Во время лихорадочного периода в крови наблюдается кратковременная лейкопения, которая сменяется на лейкоцитоз со сдвигом формулы влево до палочкоядерных и юных форм. Может отмечаться также снижение количества тромбоцитов и появление плазматических клеток, а также анэозинофилия. Соэ в норме или повышена. В крови при острой почечной недостаточности растет уровень остаточного азота, и растет калий, а содержание хлоридов и натрия уменьшается.
Течение геморрагической лихорадки всегда острое. Прогноз благоприятный при легких и среднетяжелых формах геморрагической лихорадки у детей. Тяжелые случаи грозят летальным исходом, к которому приводит кровоизлияние в головной мозг и кору надпочечников, надрыв коркового вещества почек,геморрагический отек легких, азотемическая уремия или острая сердечно-сосудистая недостаточность.
Диагностика Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Диагноз геморрагическая лихорадка с почечным синдромом ставят исходя из проявленной симптоматики: гиперемии лица и шеи, лихорадки, поражения почек, геморрагических высыпаний на плечевом поясе (на вид как след от удара плетью), появления плазматических клеток и лейкоцитоза со сдвигом влево.
Врачи выясняют для постановки диагноза, был бы больной в зоне эпидемических вспышек, есть ли в его доме/квартире грызуны, употреблял ли заболевший ребенок овощи или фрукты со следами укусов грызунов.
Для диагностики геморрагическая лихорадка с почечным синдромом у детей используют лабораторные методы: РИФ, ИФА, реакцию гемолиза куриных эритроцитов и пр.
Проводят дифференциальную диагностику с геморрагическими лихорадками другой этиологии, гриппом, лептоспирозом, острым нефритом, сыпным тифом, сепсисом и прочими схожими заболеваниями.
Лечение Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Лечение геморрагической лихорадки с почечным синдромом у детей проводится в стационаре. Больному ребенку следует соблюдать постельный режим, прописывается диета с ограничением мясного, но с соблюдением нормального количества поваренной соли. На пике болезни прописывают внутривенные вливания 10% раствора глюкозы, раствора Рингера, альбумина, 5% раствора аскорбиновой кислоты.
Врачи назначают при тяжелых случаях кортикостероиды курсом 5-7 суток. При сердечно-сосудистой недостаточности обязателем прием кордиамина, мезатона, при гипертензии — эуфиллина, папаверина. В олигурическом периоде необходим ввод маннитола, полиглюкина, промывания желудка 2% раствором гидрокарбоната натрия.
Профилактика Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Профилактические меры заключаются в уничтожении мышевидных грызунов на территории природных очагов геморрагической лихорадки с почечным синдромом. Также необходимо предупреждение загрязнения продуктов питания и водоисточников экскрементами грызунов, строгое соблюдение санитарно-противоэпидемического режима в домах/квартирах/дачах и вокруг них.
К каким докторам следует обращаться если у Вас Геморрагическая лихорадка с почечным синдромом (ГЛПС) у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Геморрагическая лихорадка Крым-Конго (лат. febris haemorrhagica crimiana, син.: крымская геморрагическая лихорадка, Конго-Крымская геморрагическая лихорадка, среднеазиатская геморрагическая лихорадка) - острое инфекционное заболевание человека, передающееся через укусы клещей, характеризующееся лихорадкой, выраженной интоксикацией и кровоизлияниями на коже и внутренних органах. Впервые выявлено в 1944 году в Крыму. Возбудитель выявлен в 1945-м. В 1956 году в Конго было выявлено схожее заболевание. Исследования вируса установили его полную идентичность с вирусом, обнаруженным в Крыму.
Что провоцирует / Причины Крымской геморрагической лихорадки:
Возбудителем крымской геморрагической лихорадки является вирус из семейства Bunyaviridae, рода Nairovirus. Относится к арбовирусам (Arboviridae). Открыт в 1945 г. М. П. Чумаковым в Крыму, при исследовании крови больных солдат и переселенцев, заболевших при проведении работ по уборке сена. В 1956 г. в Конго из крови заболевшего мальчика был выделен аналогичный по антигенному составу вирус. Возбудитель получил название вирус Конго. Вирионы сферические, диаметр 92-96 нм, окружены липидосодержащей оболочкой. Наиболее чувствительны к вирусу культуры клеток почек эмбриона свиней, сирийских хомячков и обезьян. Плохо устойчив в окружающей среде. При кипячении вирус погибает мгновенно, при 37 `С - через 20 ч, при 45 `С - через 2 ч. В высушенном состоянии вирус остается жизнеспособным свыше 2 лет. В пораженных клетках локализуется преимущественно в цитоплазме.
Природный резервуар возбудителя - грызуны, крупный и мелкий рогатый скот, птицы, дикие виды млекопитающих, также сами клещи, способные передавать вирус потомству через яйца, и являющиеся вирусоносителями пожизненно. Источник возбудителя - больной человек или инфицированное животное. Вирус передается при укусе клеща, либо проведении медицинских процедур, связанных с инъекциями или забором крови. Основные переносчики - клещи Hyalomma marginatus, Dermacentor marginatus, Ixodes ricinus. Вспышки заболевания на территории России ежегодно бывают в Краснодарском и Ставропольском крае, Астраханской, Волгоградской и Ростовской областях, в республиках Дагестан, Калмыкия и Карачаево-Черкесии. Заболевание также встречается на юге Украины и в Крыму, Средней Азии, Китае, Болгарии, Югославии, Пакистане, Центральной, Восточной и Южной Африке (Конго, Кения, Уганда, Нигерия и др.). В 80 % случаев заболевают лица в возрасте от 20 до 60 лет.
Патогенез (что происходит?) во время Крымской геморрагической лихорадки:
В основе патогенеза геморрагической крымской лихорадки лежит повышение проницаемости сосудистой стенки. Нарастающая вирусемия обусловливает развитие тяжелого токсикоза, вплоть до инфекционно-токсического шока с диссеминированным внутрисосудистым свертыванием крови, угнетение кроветворения, что усугубляет проявления геморрагического синдрома.
Воротами инфекции является кожа в месте укуса клеща или мелкие травмы при контакте с кровью больных людей (при внутрибольничном заражении). На месте ворот инфекции выраженных изменений не наблюдается. Вирус проникает в кровь и накапливается в клетках ретикулоэндотелиальной системы. При вторичной более массивной вирусемии появляются признаки общей интоксикации, поражение эндотелия сосудов и развивается разной выраженности тромбогеморрагический синдром. Патологоанатомические изменения характеризуются множественными геморрагиями в слизистые оболочки желудка и кишечника, наличием крови в просвете, однако воспалительные изменения отсутствуют. Головной мозг и его оболочки гиперемированы, в них обнаруживаются кровоизлияния диаметром 1-1,5 см с разрушением мозгового вещества. По всему веществу мозга выявляют мелкие кровоизлияния. Кровоизлияния также наблюдаются в легких, почках и др. Многие вопросы патогенеза лихорадки Крым-Конго остаются неизученными.
При вскрытии обнаруживают множественные кровоизлияния в слизистых оболочках желудочно-кишечного тракта, кровь в его просвете, но воспалительные изменения отсутствуют. Головной мозг и его оболочки гиперемированы, в них обнаруживаются кровоизлияния диаметром 1-1,5 см с разрушением мозгового вещества. По всему веществу мозга выявляют мелкие кровоизлияния. Кровоизлияния также наблюдают в легких, почках, печени и др.
Симптомы Крымской геморрагической лихорадки:
Инкубационный период от одного до 14 дней. Чаще 3-5 дней. Продромальный период отсутствует. Болезнь развивается остро.
В начальном (предгеморрагическом) периоде отмечаются лишь признаки общей интоксикации, характерные для многих инфекционных болезней. Начальный период длится чаще 3-4 дня (от 1 до 7 дней). В этот период на фоне высокой лихорадки отмечают слабость, разбитость, головная боль, ломота во всем теле, сильная головная боль, боли в мышцах и суставах.
К более редким проявлениям начального периода относится головокружение, нарушение сознания, сильные боли в икроножных мышцах, признаки воспаления верхних дыхательных путей. Лишь у некоторых больных еще до развития геморрагического периода появляются характерные для этой болезни
симптомы - повторная рвота, не связанная с приемом пищи, боли в пояснице, боли в животе, преимущественно в эпигастральной области.
Постоянным симптомом является лихорадка, которая длится в среднем 7-8 дней, особенно типична для крымской геморрагической лихорадки температурная кривая. В частности, при появлении геморрагического синдрома отмечается снижение температуры тела до субфебрильной, через 1-2 дня температура тела вновь повышается, что обусловливает характерную для этой болезни "двугорбую" температурную кривую.
Геморрагический период соответствует периоду разгара заболевания. Выраженность тромбогеморрагического синдрома определяет тяжесть и исход болезни. У большинства больных на 2-4-й день болезни (реже на 5-7-й день) появляется геморрагическая сыпь на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др.). Состояние больного резко ухудшается. Гиперемия лица сменяется бледностью, лицо становится одутловатым, появляются цианоз губ, акроцианоз. Сыпь на коже вначале петехиальная, в это время появляется энантема на слизистых оболочках ротоглотки, могут быть более крупные кровоизлияния в кожу. Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив. Прогностически неблагоприятно появление массивных желудочных и кишечных кровотечений. Состояние больных становится еще более тяжелым, отмечаются нарушения сознания. Характерны боли в животе, рвота, понос; печень увеличена, болезненна при пальпации, симптом Пастернацкого положительный. Брадикардия сменяется тахикардией, АД снижено. У некоторых больных отмечается олигурия, нарастает остаточный азот. В периферической крови - лейкопения, гипохромная анемия, тромбоцитопения, СОЭ без существенных изменений. Лихорадка длится 10-12 дней. Нормализация температуры тела и прекращение кровотечений характеризует переход к периоду выздоровления. Длительно сохраняется астенизация (до 1-2 мес). У отдельных больных могут быть легкие формы болезни, протекающие без выраженного тромбогеморрагического синдрома, но они, как правило, остаются не выявленными.
Как осложнения могут наблюдаться сепсис, отек легкого, очаговая пневмония, острая почечная недостаточность, отит, тромбофлебиты. Летальность составляет от 2 до 50 %.
Диагностика Крымской геморрагической лихорадки:
Диагностика крымской геморрагической лихорадки основана на клинической картине, данных эпидемиологического анамнеза (пребывание в зоне природных очагов, нападение клещей, контакт с больными крымской геморрагической лихорадкой), результатах лабораторных исследований. В крови отмечается сниженное количество эритроцитов, лейкопения (до 1х109-2х109/л), нейтропения, тромбоцитопения. Для подтверждения диагноза используют выделение вируса из крови больного, с 6-10-го дня болезни определяется повышение титра антител в повторных пробах сыворотки крови больного в РСК, реакции диффузной преципитации а агаре, реакции пассивной гемагглютинации.
Дифференциальную диагностику проводят с другими вирусными болезнями, проявляющимися геморрагическим синдромом, особенно если больной в последние дни до развития клинических проявлений болезни находился в странах с тропическим и субтропическим климатом, с лептоспирозом, геморрагической лихорадкой с почечным синдромом, геморрагическим васкулитом, сепсисом и т.п.
Лечение Крымской геморрагической лихорадки:
Больных обязательно изолируют в инфекционном отделении стационара. Лечение симптоматическое и этиотропное. Назначают противовоспалительные препараты, мочегонные. Исключают применение препаратов, усиливающих поражение почек, например, сульфаниламиды. Также назначают противовирусные препараты (рибавирин, реаферон). В первые 3 дня вводят гетерогенный специфический лошадиный иммуноглобулин, иммунную сыворотку, плазму или специфический иммуноглобулин, полученные из сыворотки крови переболевших или привитых лиц. Специфический иммуноглобулин используется для экстренной профилактики у лиц, соприкасающихся с кровью больного.
Профилактика Крымской геморрагической лихорадки:
Для предотвращения заражения основные усилия направляют на борьбу с переносчиком заболевания. Проводят дезинсекцию помещений для содержания скота, предотвращают выпас на пастбищах, находящихся на территории природного очага. Людям в индивидуальном порядке следует использовать защитную одежду. Обрабатывать одежду, спальные мешки и палатки репеллентами. При укусах клеща в зоне обитания немедленно обратиться в медицинское учреждение за помощью. Для лиц, которые собираются въехать на территорию Юга России рекомендуется профилактическая вакцинация. В лечебных учреждениях следует учитывать высокую контагиозность вируса, а также его высокую концентрацию в крови больных. Поэтому больных необходимо помещать в отдельный бокс, а обслуживание доверять только специально обученному персоналу.
К каким докторам следует обращаться если у Вас Крымская геморрагическая лихорадка :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крымской геморрагической лихорадки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

