Что такое везикулезный риккетсиоз
Обновлено: 24.04.2024
Клещевые риккетсиозы — группа инфекционных болезней, вызываемых риккетсиями, передача которых человеку происходит трансмиссивно через различного рода клещей.
К числу Клещевых риккетсиозов относятся пятнистая лихорадка Скалистых гор (см.) и ее разновидность бразильский сыпной тиф, марсельская лихорадка (см.), южно- и восточноафриканский клещевые тифы, североазиатский клещевой риккетсиоз (см.), австралийский, или квинслендский, клещевой риккетсиоз, везикулезный риккетсиоз (см.), Ку-лихорадка (см.), цуцугамуши (см.), клещевой пароксизмальный риккетсиоз.
Содержание
Этиология
Возбудителями Клещевых риккетсиозов являются микроорганизмы семейства Rickettsiaceae, к к-рому, по Берджи (D. H. Bergey, 1974), отнесены три рода: Rickettsia с видами Rickettsia rickettsii, R. conorii, R. australis, R. sibirica, R. akari, R. tsutsugamushi; Coxiella с единственным видом риккетсий — Coxiella burnetii; Rochalimaea, куда условно отнесен возбудитель пароксизмального риккетсиоза — R. rutchkovskyi nov. spec. (H. H. Сиротинин и др., 1945), положение к-рого в системе риккетсий не установлено полностью, но считается, что он более близок к виду R. quintana.
Возбудители К. р., как и другие виды риккетсий, занимают промежуточное положение между бактериями и вирусами (см. Риккетсии). Обладая общими с другими патогенными риккетсиями морфол., биол. и физ.-хим. свойствами, большинство возбудителей К. р. отличается способностью облигатного паразитирования не только в цитоплазме, но и в ядре пораженных клеток.
Эпидемиология
Риккетсии, вызывающие Клещевые риккетсиозы, в природе паразитируют в организме иксодовых, гамазовых и краснотелковых клещей и позвоночных животных-хозяев (источников возбудителей), где они хорошо адаптированы к соответствующим структурным образованиям макроорганизма. Паразитирование в клещах протекает бессимптомно с трансовариальной передачей возбудителя, что является важным фактором сохранения и распространения возбудителей К. р. в природе. В этом случае клещи становятся резервуаром возбудителей К. р. У большинства позвоночных животных К. р. протекают также бессимптомно и, по-видимому, сопровождаются длительным носительством.
Возбудители К. р. передаются различными видами клещей (см.), а С. burnetii может передаваться и другими путями (см. Ку-лихорадка). К. р. являются эндемичными зоонозами с природной очаговостью (см.), все они, кроме Ку-лихорадки, являются типичными трансмиссивными болезнями (см.). При Ку-лихорадке наряду с дикими животными существуют и другие источники возбудителей — домашние животные, в особенности крупный и мелкий рогатый скот. Заражение людей при этом чаще происходит от инфицированных домашних животных алиментарным или аэрогенным путем, и лишь в редких случаях заболеваемость связывается с заражением человека в природном очаге.
Клещевые риккетсиозы регистрируются обычно в эндемических очагах в виде спорадической заболеваемости, Ку-лихорадка — наиболее распространенная из всех К. р.
Патогенез и патологическая анатомия
Патологический процесс при Клещевых риккетсиозах обусловливается паразитированием риккетсий гл. обр. в эндотелиальных клетках кровеносных сосудов, особенно мелких, в которых образуются специфические для данной патологии микроскопические образования — узелки (гранулемы). Поражение сосудов в целом представляется как васкулит (см.) и тромбоваскулит (см.). В сочетании с сосудорасширяющим действием эндотоксина риккетсий эти изменения вызывают значительные нарушения со стороны ц. н. с. и расстройства кровообращения. Лишь при Ку-лихорадке отмечается диссеминации возбудителей в паренхиматозные органы ретикулоэндотелиальной системы с размножением и развитием С. burnetii в гистиоцитах, а затем и макрофагах органов этой системы. Васкулиты для Ку-лихорадки не характерны.
Иммунитет
В течение болезни происходит иммунологическая перестройка организма больных с формированием обычно стойкого иммунитета, выявляемого с помощью реакций агглютинации, гемагглютинации и РСК.
Клинические проявления
Диагноз
Диагноз при большинстве Клещевых риккетсиозов основывается на особенностях клиники: наличии характерной сыпи, первичного аффекта, регионарного лимфаденита, а также на динамике специфических антител в сыворотке крови больных. При пятнистой лихорадке Скалистых гор и Ку-лихорадке, при которых отсутствует первичный аффект, регионарный лимфаденит, а при Ку-лихорадке даже сыпь, в установлении диагноза наиболее важное значение придается специфическим серол, тестам, к числу которых относятся РСК (см. Реакция связывания комплемента) и реакция непрямой (пассивной) гемагглютинации — РНГА (см. Гемагглютинация). Не теряет своего значения и реакция Вейля — Феликса, когда в качестве диагностикума применяется антиген-но близкий к риккетсиям микроорганизм — протей (Proteus vulgaris), в частности штаммы ОХ19, ОХ2 и ОХк (см. Вейля — Феликса реакция). При пятнистой лихорадке Скалистых гор она положительна в высоких титрах с протеем ОХ19 и в умеренных титрах с ОХ2. С протеем ОХк реакция Вейля — Феликса бывает положительной, причем в высоких титрах, только при цуцугамуши. При Ку-лихорадке она всегда отрицательна. Эта реакция неспецифична, и положительные показатели ее позволяют судить лишь о наличии риккетсиозной инфекции; детальная дифференциация проводится с помощью РСК и реакции непрямой (пассивной) гемагглютинации (РНГА).
Лечение
Лечение всех К. р. проводится антибиотиками группы тетрациклина и левомицетина, которые являются высокоэффективными этиотропными средствами. Их рассматривают как специфические, т. к. они оказывают не только бактериостатическое, но и бактерицидное действие. Патогенетическое лечение проводится по показаниям.
Прогноз
Прогноз чаще всего благоприятный, т. к. почти все К. р. протекают доброкачественно. Исключением является пятнистая лихорадка Скалистых гор и цуцугамуши, которые протекают тяжело с высокой летальностью.
Профилактика
Профилактика проводится по разным направлениям: мероприятия в отношении источников инфекции — дератизация (см.), изоляция и лечение больных домашних животных; уничтожение клещей-переносчиков, защита людей от их нападения — использование защитной одежды (см. Энцефалиты клещевые вирусные, защитная одежда), отпугивающих средств (см. Репелленты); вакцинация персонала, подвергающегося риску заражения в эндемических очагах (см. Вакцинация). Разработана живая вакцина против пятнистой лихорадки Скалистых гор и растворимая вакцина против Ку-лихорадки, что является большим достижением в вакцинопрофилактике данных риккетсиозов. Разрабатываются антибиовакцины против цуцугамуши и североазиатского клещевого риккетсиоза. Принцип антибиовакцин для профилактики указанных К. р. состоит в том, что вирулентные культуры риккетсий различных видов, обработанные соответствующими антибиотиками в риккетсиостатической дозе, становятся авирулентными, сохраняя достаточный иммунизирующий эффект.
Отдельные формы клещевых риккетсиозов
Южноафриканский клещевой тиф
Южноафриканский клещевой тиф (син.: южноафриканский риккетсиоз, лихорадка клещевого укуса, Ixodorickettsiosis africana) — острая инф. болезнь, вызываемая одним из вариантов R. conorii — R. pijperii, передающихся иксодовыми к лещами, характеризующаяся наличием первичного аффекта, регионарного лимфаденита и часто пятнисто-папулезной экзантемы.
Краткий исторический очерк
Географическое распространение
Болезнь распространена в странах Южной Африки — Анголе, Южной Родезии, Мозамбике, Кении, причем регистрируется преимущественно среди прибывающих в эти страны жителей европейских стран.
Этиология
Возбудителем болезни является вариант R. conorii — Rickettsia pijperii (Pijper, 1936), обладающий свойством внутриклеточного и внутриядерного паразитирования.
Эпидемиология
Источник инфекции не установлен, у позвоночных животных возбудители не обнаружены. Переносчиком инфекции и одновременно резервуаром возбудителя являются Иксодовые клещи Amblyomma hebraeum и Hae-maphysalis leachi, обитающие в степях и не встречающиеся на домашних животных; в эксперименте показана возможность хранения риккетсий клещами, обитающими и на домашних животных. Кроме того, резервуаром и переносчиком риккетсий могут быть Иксодовые клещи Rhipicephalus appendiculatus, Boophilus decoloratus, Hyalomma aegyptum. Заболеваемость всегда спорадическая. B умеренных высокогорных степях Южной Африки заболевания наблюдаются в основном в летние месяцы — время наибольшего распространения *клещей. В низменных степях ввиду большего постоянства температуры болезнь наблюдается в течение всего года.
Патогенез не изучен, но представляется аналогичным патогенезу марсельской лихорадки. У экспериментальных животных при внутрибрюшном заражении через 5—6 дней инкубации развивается лихорадочная реакция длительностью 6—8 дней. В процессе болезни развивается стойкий гомологичный иммунитет.
Патологоанатомические изменения у человека не описаны.
Клиническая картина
После инкубационного периода в пределах 5—7 дней болезнь начинается остро с развитием у большинства больных при среднетяжелом течении характерной симптоматики: безболезненного первичного аффекта на месте укуса клеща в виде возвышающегося гиперемированного участка кожи диаметром от 2 до 5 мм с типичным некрозом черного цвета в центре, увеличения регионарных лимф, узлов, которые чувствительны при пальпации. При тяжелом течении температура достигает 39—40°, больных беспокоит сильная головная боль, светобоязнь, бессонница, иногда с потерей сознания и бредом. Может наблюдаться ригидность мышц затылка. На 5—6-й день болезни появляется пятнисто-папулезная сыпь на туловище, конечностях, в т. ч. на ладонях и подошвах. Иногда элементов немного, и они располагаются дискретно на руках, груди, животе. Длительность болезни при тяжелом течении 10—12 дней. Как осложнения описаны тромбозы сосудов, обычно поверхностных и глубоких вен бедра, кровоизлияния в сетчатку глаз.
Диагноз устанавливается на основе типичности клин, картины, ареала распространения болезни и серол. * тестов — реакции Вейля — Феликса, РСК и РНГА.
Лечение
Лечение проводится по общему принципу лечения риккетсиозов человека. Назначают антибиотики группы тетрациклина или левомицетина в средних терапевтических дозах. Через 30—48 час. от начала лечения ими температура нормализуется и быстро наступает реконваленсценция. В зависимости от тяжести течения болезни назначают комплекс сердечно-сосудистых средств (сердечные гликозиды, вазопрессоры). Симптоматическое лечение проводится по показаниям.
Прогноз обычно благоприятный.
Профилактика реализуется на общих принципах профилактики К. р. Вакцина не разработана.
Восточноафриканский клещевой тиф
Восточноафриканский клещевой тиф, или кенийский клещевой тиф (Kenya tick typhus) — болезнь, близкая к южноафриканскому клещевому тифу; регистрируется в странах Восточной Африки — в Эфиопии, Кении, Уганде, Танзании, Сомали. Впервые описана в Кении в 1914 г. Джилксом (Gilks), где позже была доказана риккетсиозная природа болезни и распространение возбудителя собачьим клещом Rhipicephalus sanguineus. Хейш (R. Heisch, с 1957 по 1959 г.) с соавт, установили естественную зараженность риккетсиями, которые они назвали кенийским штаммом R. conorii, еще у 5 видов иксодовых клещей — Haemaphysalis leachi, Rhipicephalus simus, Amblyomma variegatum, Rhipicephalus evertsi, Hyalomma albiparmatum. П. Ф. Здродовский и E. М. Голиневич (1958) показали серол, тождественность кенийского штамма риккетсий с R. conorii, а Белл и Стоннер (E. Bell, H. Stoenner, 1960) подтвердили серол. неотличимость риккетсий южноафриканского и кенийского К. р. от возбудителя марсельской лихорадки. Риккетсии были выделены также и у 7 видов диких грызунов — Rattus rattus, Anvicanthis nilotus, Mastomys natalensis, Otomys angoniensis, Lemniscomys striatus, Acthomys kaiseri, Lophuromys rhabto.
Клинически болезнь протекает наподобие марсельской лихорадки — начинается остро, выявляются первичный аффект, регионарный лимфаденит и пятнисто-папулезная сыпь. В результате выявления этиол., иммунол. и клинического сходства и ввиду разнообразия источников и переносчиков риккетсий в различных эндемических очагах все К. р. Африки принято рассматривать как территориально-эндемические варианты марсельской лихорадки с соответствующей тактикой диагностики, лечения и профилактики.
Австралийский клещевой риккетсиоз
Австралийский клещевой риккетсиоз (син.: квинслендский клещевой тиф, североавстралийский клещевой сыпной тиф, ixodorickettsiosis australiensis) — острая инф. болезнь риккетсиозной природы, передающаяся через иксодовых клещей и протекающая с лихорадкой, первичным аффектом, регионарным лимфаденитом, лимфаденопатией и пятнисто-папулезной сыпью.
Краткий исторический очерк
В 1946 г. Броди (J. Brody) описал на С. штата Квинсленд в Австралии случай болезни, к-рая по особенностям клиники и серол, данным была отнесена к клещевому тифу. В этом же году Эндрю (R. Andrew) с соавт, выделили 2 штамма риккетсий от заболевших после укуса клещей. В 1950 г. Филип (С. В. Philip) назвал возбудителя R. australis. В 1948 г. Стритен (J. Streeten) с соавт., а в 1955 г. и Нилсон (G. Neilson) сообщили об отдельных случаях болезни и в южном Квинсленде.
Географическое распространение
Болезнь регистрируется с 1946 г. как в сев., так и в юж. р-нах Австралийского штата Квинсленд.
Этиология
Возбудителем является R. australis, способный и к внутриклеточному, и к внутриядерному паразитированию. С помощью специфических иммунол, тестов этот вид риккетсий дифференцируется от других возбудителей, в частности от R. rickettsii, R. conorii и С. burnetii. Лакмен (D. Lackman, 1965) с соавт, показали близость возбудителя австралийского клещевого риккетсиоза к R. acari.
Эпидемиология
Допускается, что источником инфекции могут быть местные зверьки — коротконосый и длинноносый бэндикот, опоссум, рыжая крыса кенкуру, а переносчиками — предположительно Иксодовые клещи Ixodes holocyclus и Haemaphysalis humerosa. Заболеваемость среди людей всегда спорадическая.
Патогенез и патологическая анатомия не изучены.
Иммунитет стойкий, гомологичный и преходяще гетеро логичный к другим видам риккетсий.
Клиническая картина
После инкубационного периода (7— 10 дней) болезнь развивается остро с общей слабостью и постепенно нарастающей головной болью обычно диффузного характера. Первичный аффект отмечается у большинства больных и сопровождается регионарным лимфаденитом и лимфаденопатией. Лимф, узлы болезненны при пальпации. Лихорадка умеренная, постоянного или перемежающегося характера, снижается по типу лизиса. Длительность ее 2—12 дней. Одним из постоянных симптомов является розеолезно-папулезная сыпь, к-рая появляется в первые 6 дней болезни. Она различна по размерам, цвету и распространению. Отдельные элементы бывают дискретными, но могут быть и сливными (не часто). Сыпь распространяется на туловище, но может быть также на лице, ладонях и подошвах. Исчезает она с началом выздоровления. Осложнения не описаны.
Диагноз основывается на типичной клин, картине болезни и подтверждается серологическими тестами — РСК и реакцией Вейля — Феликса, с помощью к-рой у всех больных выявляются антитела к штаммам протея ОХ19 и ОХ2. Для выделения риккетсий из крови используют морских свинок и белых мышей, особенно сосунков.
Дифференциальный диагноз проводят с встречающимся в данном эпид, очаге блошиным эндемическим тифом, при к-ром не бывает первичного аффекта и регионарного лимфаденита, и с цуцугамуши, к-рая протекает тяжело и с осложнениями.
Лечение проводится, как и при других риккетсиозах.
Прогноз всегда благоприятный. Летальные исходы не описаны.
Профилактика не разработана.
Клещевой пароксизмальный риккетсиоз
Клещевой пароксизмальный риккетсиоз (син. ixodorickettsiosis paroxysmalis) — острая инф. болезнь риккетсиозной этиологии, протекающая доброкачественно, без сыпи, с частыми короткими рецидивами после первичного лихорадочного приступа и при отрицательной реакции Вейля — Феликса. Описан на Украине в 1945—1948 гг. H. Н. Сиротининым с соавт.; ими установлена риккетсиозная этиология болезни и выяснены некоторые вопросы эпидемиологии, а Б. Я. Падалкой и О. П. Матвеевым — особенности клиники.
Этиология
H. Н. Сиротинин с соавт, воспроизвели экспериментальную инфекцию у иксодовых клещей Ixodes ricinus и у платяных вшей при заражении их по Вейглю. По морфологическим и тинкториальным свойствам возбудитель во многом был подобен возбудителю окопной лихорадки — R. quintana. Однако остались неизученными цитопатогенные свойства и иммунол, дифференциация его. Условно возбудитель был назван R. rutchkovskyi nov. spec.
Эпидемиология
Патогенез и патологическая анатомия не изучены.
Клиническая картина
Инкубационный период не уточнен. Болезнь развивается остро и протекает с резкой головной болью, мышечными болями и болями в глазных яблоках, при температуре до 39—40° в течение 3—9 дней. Через 2—3 дня апирексии могут быть и одно-, трехдневные рецидивы. Первичный эффект, регионарный лимфаденит и сыпь отсутствуют, печень и селезенка не увеличиваются. В крови изменения незначительны, реакция Вейля — Феликса отрицательная со всеми штаммами протея. Течение доброкачественное. Серологическая диагностика и лечение болезни не разработаны.
Прогноз всегда благоприятный.
Профилактика состоит в защите людей от нападения иксодовых клещей и уничтожении вшей.
Краткая клинико-эпидемиологическая характеристика всех К. р. представлена в таблице.
Таблица. Краткая клинико-эпидемиологическая характеристика клещевых риккетсиозов
Условные обозначения реакции Вейля — Феликса: ++++ резко положительная, +++ выраженная, ++ умеренно выраженная, + слабо положительная.
Риккетсиозы – многочисленные инфекционные заболевания, связанные общностью этиологии (возбудители – риккетсии) и эпидемиологии (имеют преимущественно трансмиссивный механизм передачи). Риккетсиозы протекают с возникновением первичного аффекта (при клещевых риккетсиозах), лихорадочным и интоксикационным синдромами, генерализованными васкулитами и кожными высыпаниями. Подтвердить диагноз риккетсиоза и верифицировать его клиническую форму позволяет серологическая диагностика (РИГА, РСК, РНИФ, ИФА). Этиотропная терапия риккетсиозов проводится антибактериальными препаратами из группы тетрациклинов и хлорамфениколом.
Общие сведения
Риккетсиозы – термин, используемый в отношении трансмиссивных лихорадочных заболеваний, вызываемых внутриклеточными возбудителями — риккетсиями. Группа риккетсиозов человека включает в себя сыпной тиф (эндемический и эпидемический), клещевые лихорадки (пятнистую лихорадку Скалистых гор, волынскую лихорадку, марсельскую лихорадку, везикулезный риккетсиоз, североазиатский клещевой риккетсиоз), пароксизмальные риккетсиозы (окопную лихорадку, клещевой пароксизмальный риккетсиоз), лихорадку цуцугамуши и лихорадку Ку. Несмотря на этиологические различия, всем этим заболеваниям свойственны некоторые общие эпидемиологические, патогенетические, патоморфологические, иммунологические и клинические признаки, позволяющие объединить их общим названием – риккетсиозы. Распространенность риккетсиозов повсеместная; наибольшая заболеваемость отмечается в развивающихся странах, где в структуре лихорадок неясной этиологии они составляют 15-25%.

Причины
По своим культуральным качествам риккетсии являются промежуточным звеном между бактериями и вирусами. С микробными возбудителями их сближают морфологические признаки (грамотрицательные палочковидные или кокковидные формы), а с вирусными агентами – способность к внутриклеточному паразитированию. Патогенными для человека являются следующие виды риккетсий (Rickettsia):
- R. Prowazekii – вызывает эпидемический (вшивый) сыпной тиф и его отдаленный рецидив - болезнь Брилла
- R. Typhi – вызывает эндемический (крысиный, блошиный) сыпной тиф
- R. Sibirica – вызывает североазиатский клещевой риккетсиоз
- R. Conorii – вызывает марсельскую лихорадку
- R. Rickettsii – вызывает пятнистую лихорадку Скалистых гор
- R. Australis – вызывает австралийский клещевой риккетсиоз
- R. Quintana (Rochalimea quintana) – вызывает волынскую лихорадку
- R. Akari – вызывает везикулезный риккетсиоз
- R. Japonica — вызывает японскую пятнистую лихорадку
- R. Orientalis – вызывает цуцугамуши
- R. Burneti (Coxiella burnetii) – вызывает Ку-лихорадку
Риккетсиозы делятся на антропонозные, при которых источниками инфекции выступает человек, а переносчиками – вши, и зоонозные, характеризующиеся передачей от животных через укусы клещей. К антропонозам относятся сыпной тиф и окопная лихорадка; к природно-очаговым зоонозам – все остальные риккетсиозы.
Симптомы риккетсиозов
Риккетсиозы группы сыпного тифа
Эпидемический (вшивый) сыпной тиф протекает с лихорадкой, интоксикацией, розеолезно-петехиальной сыпью на коже, поражением сосудистой и нервной системы. Инкубационный период занимает от 5 до 21 дня. Риккетсиоз манифестирует с повышения температуры тела и общеинтоксикационных симптомов, которые достигают максимальной выраженности к 3-6-й день заболевания. В этот период отмечается выраженная гиперемия и одутловатость лица, инъекция склер, энантема на мягком небе. Примерно на 5 сутки на коже боковой поверхности груди, живота, сгибательных поверхностях рук появляется яркая характерная розеолезно-петехиальная сыпь. Через неделю сыпь бледнеет, а на 2-3-й неделе от начала заболевания исчезает. Одновременно снижается температура и исчезает интоксикация, однако еще несколько недель сохраняется постинфекционная астения. При тяжелом течении риккетсиоза возникает поражении ЦНС в виде менингита или энцефалита. Осложнения эпидемического сыпного тифа могут включать отит, паротит, пневмонию, миокардит. Болезнь Бриля, или рецидивирующий сыпной тиф, проявляется теми же симптомами, однако менее выраженными.
Эндемический (крысиный или блошиный) сыпной тиф начинается остро и в начальном периоде характеризуется общеинфекционными симптомами (лихорадкой, познабливанием, артралгиями, головной болью). В разгар лихорадочного периода на груди, животе и на конечностях появляется сыпь, имеющая преимущественно розеолезно-папулезный характер. Характерна артериальная гипотония, брадикардия, общая слабость, головокружение. В целом заболевание протекает легче, чем эпидемический сыпной тиф.
Риккетсиозы группы пятнистых клещевых лихорадок
Североазиатский клещевой риккетсиоз, или клещевой сыпной тиф Северной Азии передается через укусы иксодовых клещей. Типичным признаком клещевого риккетсиоза служит первичный аффект – первичная воспалительная реакция кожи в месте проникновения возбудителя. Он представляет собой болезненное уплотнение, окруженное зоной гиперемии и в центре покрытое коричневым струпом. Одновременно с появлением первичного аффекта повышается температура тела, развивается регионарный лимфаденит и интоксикационный синдром. Кожные высыпания появляются на 2-3-й день и представлены полиморфными розеолезно-папулезными элементами, расположенными на туловище и вокруг суставов. Отмечается гиперемия лица и слизистой зева, брадикардия, гипотония, умеренная гепатоспленомегалия. Течение североазиатского клещевого риккетсиоза доброкачественное; обычно к 14 дню заболевания наступает выздоровление.
Пятнистая лихорадка Скалистых гор относится к риккетсиозам с тяжелым течением. В остром периоде заболевание сопровождается ознобом, сменяющимся жаром; сильной головной и мышечной болью, носовыми кровотечениями. Неврологические изменения включают бессонницу, нарушение сознания (оглушенность, прострацию), судороги, пара- и гемиплегии, нарушения зрения и слуха. Первичный аффект отсутствует. Сыпь при данном виде риккетсиоза обильная, петехиальная, имеет тенденцию к слиянию с образованием больших пятен. Летальность от этого риккетсиоза достигает 7%.
Пароксизмальные риккетсиозы
Пароксизмальные риккетсиозы протекают с рецидивирующими лихорадочными приступами, повторяющимися каждые 5 дней (при волынской лихорадке) или 2-3 дня (при пароксизмальном клещевом риккетсиозе). Во время приступа температура повышается до 39,0–40,5°С, появляются ознобы, оссалгии, миалгии, артралгии, головные боли. Первичный аффект, кожные высыпания и регионарный лимфаденит не являются постоянными спутниками пароксизмальных риккетсиозов и зачастую отсутствуют. Течение лихорадок обычно затяжное, однако доброкачественное.
Диагностика
Выявление и дифференциальная диагностика риккетсиозов проводится по нескольким направлениям: сбор эпидемиологического анамнеза, анализ клинических данных и лабораторная верификация возбудителя. В эпидемиологическом статусе акцент делается на природно-очаговый характер инфекции, связь заболевания с укусами клещей, педикулезом и т. д. При анализе клинической симптоматики риккетсиозов основное внимание обращается на наличие первичного аффекта, характер и локализацию сыпи.
Лабораторная диагностика риккетсиозов проводится с помощью серологических методов (РСК, РА, РИГА, РИФ, ИФА), позволяющих идентифицировать возбудителя путем определения его антигенов и специфических антител. В ряде случаев возможно выделение риккетсий из крови, мочи, спинномозговой жидкости, биоптатов, биомассы клещей, проведение кожно-аллергических проб. Дифференциальная диагностика риккетсиозов проводится с гриппом, корью, геморрагическими лихорадками, менингококковой инфекцией, брюшным тифом, энтеровирусной инфекцией, аллергией и др.
Лечение риккетсиозов
В качестве средств этиотропной терапии риккетсиоза используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, фторхинолоны. Обычно курс лечения продолжается весь лихорадочный период и 2-3 дня после нормализации температуры тела. Одновременно проводится дезинтоксикационная, десенсибилизирующая, противовоспалительная терапия. При тяжелом течении риккетсиозов применяются кортикостероидные гормоны.
Прогноз и профилактика
По течению, исходам и процентам летальности к наиболее тяжелым риккетсиозам относятся эпидемический сыпной тиф, пятнистая лихорадка Скалистых гор и цуцугамуши. Остальные риккетсиозы протекают более доброкачественно и редко сопровождаются осложнениями. Профилактика заражения риккетсиозами предусматривает борьбу с педикулезом, клещами и грызунами, соблюдение мер личной защиты от нападения кровососущих насекомых. При укусах клещей рекомендуется проведение экстренной химиопрофилактики доксициклином или азитромицином. С целью профилактики сыпного тифа и лихорадки Ку проводится вакцинация. Больные сыпным тифом подлежат строгой изоляции; за контактировавшими с пациентом лицами устанавливается наблюдение; в очаге инфекции проводится санитарная обработка.
Содержание
История
В 1950 г. был выделен ряд штаммов возбудителя из органов домовых мышей и серых крыс, отловленных в квартирах больных людей, и несколько штаммов риккетсий из клещей A. sanguineus, снятых в тех же очагах с домовых мышей и крыс. Р. И. Киселев и Г. И. Волчанецкая (1955) показали возможность заражения A. sanguineus при кровососании на инфицированных животных и передачи возбудителя при следующем кровососании здоровым свинкам и мышам; авторы установили также факт трансовариальной и трансфазовой передачи риккетсий гамазовыми клещами потомству (см. Трансовариальная передача, Трансфазовая передача). По предложению С. М. Кулагина (1952) возбудитель заболевания в СССР получил наименование Dermacentroxenus murinus, а заболевание — везикулезный риккетсиоз. В 1960 г. Белл и Стеннер (E. Bell, H. Stoenner) установили тождество штаммов R. akari, выделенных в США, со штаммом М3 D. murinus, выделенным из мозга домовой мыши.
Географическое распространение
Этиология
Возбудитель Везикулёзного риккетсиоза у экспериментально зараженных животных при окраске по Романовскому — Гимзе или Маккиавелло обнаруживается в цитоплазме мезотелиальных клеток и частично внеклеточно. Возбудитель в мазках из органов лабораторных животных имеет вид овоидов, кокков (часто диплококков), мелких палочек или более крупных бациллярных и нитевидных форм. В препаратах из желточного мешка куриных эмбрионов нередко встречаются короткие цепочки из 5—6 риккетсий. По морфологическим и тинкториальным свойствам D. murinus не отличается от возбудителей клещевого риккетсиоза Северной Азии и марсельской лихорадки, но при обильном размножении, напр, в легких белых мышей, образует очень мелкие палочковидные формы, сходные с риккетсиями сыпнотифозной группы. D. murinus хорошо размножается в желточном мешке куриных эмбрионов 6 — 7-дневного возраста, вызывая их гибель на 4—5-й день при скудном накоплении риккетсий. Более обильное размножение наблюдается в переживающей эмбриональной ткани на сывороточном агаре Тирода и в других тканевых культурах. По антигенной структуре D. murinus близок к риккетсиям марсельской лихорадки и клещевого сыпного тифа Северной Азии. Антигенного родства с риккетсиями Провацека, Музера, Бернета и цуцугамуши не наблюдается.
Эпидемиология

Рис. 1. Кривая помесячной заболеваемости везикулезным риккетсиозом в Донецкой области (среднее за 20 лет в процентах к годовой заболеваемости).
Трансовариальная и трансфазовая передача риккетсий клещами потомству свидетельствует о том, что гамазовые клещи являются хранителями возбудителя В. р. Роль других эктопаразитов грызунов в передаче возбудителя не установлена.
A. sanguineus относится к гнездово-норовым паразитам, является полифагом и связан с широким кругом хозяев. Период кровососания у него длится от нескольких минут до 36 час., после чего клещ покидает хозяина и прячется в убежище. В силу этого размножение и развитие клещей зависит не только от наличия хозяина-прокормителя, но и от микроклимата убежища. Специфические особенности жизненного цикла клеща определяются постоянством (суточным и сезонным) пребывания хозяина в убежище и сезонностью смены микроклимата самого убежища. Цикл развития A. sanguineus длится 22—54 дня и состоит из непитающейся личиночной фазы и последующих кровососущих — двух нимфальных и одной половозрелой. Характерна индивидуальная долговечность клеща (до 1 года) при способности повторно питаться до 5— 7 раз и после каждого питания откладывать яйца. При пониженных температурах клещи могут голодать до 4 мес. В очагах заболевания людей обнаруживают клещей на стенах, полу и приборах отопления, а также в комнатном мусоре возле нор и в подпольных пространствах у нор.
Патогенез и патологическая анатомия
Патогенез и патологическая анатомия Везикулёзного риккетсиоза изучены недостаточно. Исследованы лишь поражения кожи. В биопсированных элементах сыпи тип патоморфологических изменений сосудов аналогичен изменениям при сыпнотифозной экзантеме и протекает гл. обр. в виде пролиферативного периваскулита, иногда с образованием тромба. Гистологические изменения первичного аффекта характеризуются сходными сосудистыми изменениями, но с преобладанием поражений венозной и лимфатической сети. Патоморфология экспериментального риккетсиоза изучена полнее. Поражения сосудистой сети здесь наиболее ярко выражены в головном мозге, в яичках и тканях мошонки. Основной тип поражений — пролиферативный с редкими деструктивными изменениями гл. обр. венозной капиллярной сети. В других органах изменения менее постоянны, однако в регионарных лимфатических узлах и селезенке гиперпластические процессы выражены достаточно резко. Гиперпластические процессы в ретикулоэндотелиальной системе сопровождаются резко выраженными явлениями некробиоза с массовой гибелью клеток.
Клиническая картина

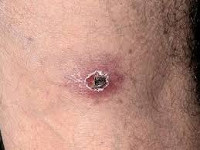
Везикулёзный риккетсиоз характеризуется рядом симптомов, позволяющих в типичных случаях легко дифференцировать его от заболеваний, сопровождающихся сыпью, в т. ч. и от других риккетсиозов (см.). Продолжительность инкубационного периода достоверно не установлена, но, по-видимому, составляет 1 — 2 нед. У В. М. Жданова при самозаражении заболевание развилось через 11 дней после подкожного (1 мл) и внутрикожной (0,1 мл) введения крови больной, взятой на 5-й день болезни. Наиболее ранним признаком болезни является первичное поражение кожи (первичный аффект — рис. 2) на месте внедрения возбудителя инфекции, нередко принимаемое за фурункул, к-рое обнаруживается у подавляющего большинства больных. Развитие его начинается с небольшого уплотненного эритематозного пятна, типа розеолы-папулы. Вскоре в центре папулы образуется пузырек, а затем язвочка, покрывающаяся струпом. Вокруг струпа отмечается зона слабоинфильтрированной гиперемированной кожи.
Диагноз
Для клинической диагностики основанием являются: наличие первичного аффекта и регионарного лимфаденита, острое начало заболевания с коротким (в среднем 5—7 дней) лихорадочным периодом, появление с 3-го дня характерной пятнистой папулезно-везикулезной сыпи, выраженная лейкопения, общее вполне благоприятное течение болезни.
Лечение
Удовлетворительные результаты дает назначение больным внутрь гидрохлорида тетрациклина (взрослым — по 0,3 г 4 раза в день на протяжении 5—6 дней). По соответствующим показаниям применяют препараты, тонизирующие сердечно-сосудистую систему, анальгетики, витамины B1 и C.
Прогноз при Везикулёзном риккетсиозе благоприятный, болезнь нередко переносится на ногах, выздоровление идет быстро, осложнения и рецидивы не возникают. В. р. сопровождается образованием напряженного иммунитета: повторных заболеваний не установлено.
Профилактика
Основным мероприятием является дератизация и дезинсекция жилищ (см. Дезинсекция, Дератизация). В населенных пунктах со значительной заболеваемостью рекомендуется проведение сплошной дератизации с дезинсекцией в начале весны (март), до выхода грызунов в открытые стации. Текущая дератизация (обязательно в сочетании с дезинсекцией) проводится в очагах каждый раз по мере обнаружения заболевания. Дератизация обеспечивается общеизвестными методами механического и химического истребления грызунов. Все случаи заболевания В. р. подлежат обязательной регистрации, и по поводу каждого из них проводят эпидемиологическое обследование. Больной В. р. не представляет опасности для окружающих, при типичном течении болезни в госпитализации не нуждается. Однако ввиду возможного смешения с сыпным тифом и ветряной оспой в сомнительных случаях госпитализация необходима.
Библиография: Вирусные и риккетсиозные инфекции человека, под ред. Т. Риверса, пер. с англ., с. 703, М., 1955; Голиневич E. М. К систематике возбудителя везикулезного риккетсиоза, в кн.: Вопр, инфекц. патол, и иммунол., под ред. П. Ф. Здродовского, в. 2, с. 172, М., 1954; Здродовский П. Ф. и Голиневич E. М. Учение о риккетсиях и риккетсиозах, с. 306, М., 1972; Киселев Р. И. Оспоподобный риккетсиоз, Киев, 1964, библиогр.; Киселев Р. И. и Волнанецкая Г. И. Значение клеща Allodermanyssus sanguineus в эпидемиологии оспоподобного риккетсиоза, в кн.: Природн. очаговость бол. человека и краевая эпидемиол., под ред. E. Н. Павловского и др., с. 248, М., 1955; Кокорин И. Н. Гистопатология везикулезного риккетсиоза у морских свинок, белых крыс и мышей, Арх. патол., т. 19, № 11, с. 3, 1957; Кулагин С. М. К характеристике эндемических риккетсиозов, Журн, микр., эпид, и иммун., № 12, с. 3, 1952; Общая и частная эпидемиология, под ред. И. И. Елкина, т. 2, с. 156, М., 1973; Bell E. J. a. Stоenner H. G. Immunologic relationships among the spotted fever group of rickettsias determined by toxin neutralization tests in mice with convalescent animal serums, J. Immunol., v. 84, p. 171, 1960, bibliogr.; Huebner R. J., Stamps P. a. Armstrоng C. Rickettsialpox — a newly recognized rickettsial disease, Publ. Hlth Rep. (Wash.), v. 61, p. 1605, 1946; Le Ga с P., Giroud P. et Baup G. L’escarre d’inoculation de la rickettsiose vesiculeuse africaine, Bull. Soc. Path, exot., t. 44, p. 729, 1951; SussmanL. N. Kew-Garden’s spotted fever, N. Y. Med., v. 2, № 15, p. 27, 1946.
РИККЕТСИОЗЫ (rickettsiosis, ед. ч.) — группа трансмиссивных инфекционных болезней, вызываемых риккетсиями.
Р. человека подразделяют на 5 групп: группа сыпного тифа — сыпной тиф эпидемический (см.), блошиный тиф эндемический (см.); группа клещевых пятнистых лихорадок — пятнистая лихорадка Скалистых гор (см.), марсельская лихорадка (см.), североазиатский клещевой риккетсиоз (см.), везикулезный риккетсиоз (см.), бразильский сыпной тиф, восточноафриканский клещевой тиф, южноафриканский клещевой тиф, австралийский клещевой риккетсиоз (см. Клещевые риккетсиозы); группа цуцугамуши с единственной нозологической формой — цуцугамуши (см.); группа Ку-лихорадки также с единственной нозологической формой — Ку-лихорадкой (см.); группа пароксизмальных риккетсиозов — окопная лихорадка (см.) и клещевой пароксизмальный риккетсиоз (см. Клещевые риккетсиозы).
Р. встречаются во всех странах мира. Эпидемический сыпной тиф и окопная лихорадка — антропонозы; источником инфекции при этих Р. является больной человек или длительный носитель (при окопной лихорадке), а переносчиком инфекции — платяная и головная вошь. Остальные Р.— зоонозы с природной очаговостью, при к-рых источник возбудителя — нек-рые мелкие млекопитающие животные, а переносчик — кровососущие членистоногие. Лишь возбудитель Ку-лихорадки может передаваться еще и контактным, алиментарным, а также воздушно-капельным путем.
Патол. процесс при Р. человека обусловливается размножением риккетсий гл. обр. в эндотелиальных клетках, выстилающих стенки кровеносных сосудов, особенно мелких. В результате этого развивается инфекционный васкулит (см.). На стенках сосудов, чаще всего капилляров, прекапилляров и артериол, образуются специфические для данной группы болезней (кроме Ку-лихорадки) узелки (гранулемы), выявляемые микроскопически. Интенсивная риккетсиозная интоксикация и диффузный специфический сосудистый гранулематоз вызывают значительные нарушения со стороны ц. н.с. и расстройство кровообращения, особенно микроциркуляции. Опубликованы данные о возможности длительного паразитирования риккетсий в организме переболевших и о возможности развития в связи с этим у них различного рода сердечно-сосудистой патологии через многие годы после перенесенной болезни, напр, тромбангиитов (см. Тромбангиит облитерирующий) и даже инфаркта миокарда (см.). Эта патология может быть обусловлена паразитированием риккетсий Провачека, R. typhi (риккетсий Музера), риккетсий Конора, риккетсий цуцугамуши и коксиелл Бернета (см. Риккетсии). Эти данные обосновываются тем, что в сыворотке крови больных сердечно-сосудистыми заболеваниями иногда выявляются антитела к риккетсиям. Именно латентная инфекция, по представлению ряда исследователей, и может вызывать медленно прогрессирующий патол. процесс в сердечно-сосудистой системе с развитием коронарита (см.) и ишемии миокарда (см. Ишемия).
После перенесенной болезни создается обычно стойкий ихммунитет: антиинфекционный и антитоксический. Установлено участие в развитии иммунитета (см.) при Р. не только гуморальных, но и клеточных факторов, в частности макрофагов и Т- и В-лимфоцитов.
Р.— остро протекающие болезни с циклическим течением, длительностью от 2 до 3 нед., сопровождающиеся выраженной интоксикацией, характерным симптомокомплексом со стороны центральной нервной и сосудистой систем, а также наличием экзантемы (кроме Ку-лихорадки). При этом, однако, каждый Р. имеет свою типичную клин, картину.
Для диагностики Р. наряду с данными клиники и эпидемиол. анамнеза используют следующие лабораторные исследования: реакцию агглютинации с соответствующими риккетсиями (см. Агглютинация); реакцию непрямой гемагглютинации (см. Гемагглютинация); реакцию связывания комплемента (см.), энзим-меченых антител реакцию (см. Энзим-иммунологический метод). Кроме того, применяют кожные аллергические пробы (см. Кожные пробы).
В целях изучения действия риккетсий на организм, особенностей иммунитета и патол. процесса при Р. воспроизводят риккетсиозную инфекцию на животных. Чаще всего для этого используют морских свинок, при заражении к-рых выявляется лихорадочно-скротальный феномен и перитонеальные явления, а также белых мышей, белых крыс, хлопковых крыс, кроликов, у к-рых воспроизводится специфическая пневмония. У кроликов риккетсии вызывают панофтальмит при введении их в переднюю камеру глаза. При внутрикожном заражении у кроликов и морских свинок в месте введения риккетсий отмечается инфильтрация и некроз; при введении риккетсий в яичко развивается орхит с накоплением риккетсий; внутрибрюшинное и особенно внутривенное введение риккетсий в больших дозах ведет к рпккетсиозной интоксикации с гибелью животных в течение 24 час.
Лечение Р. проводят антибиотиками группы тетрациклина. Устойчивости риккетсий к антибиотикам не установлено.
Наиболее эффективным мероприятием по профилактике Р. является уничтожение членистоногих — переносчиков инфекции (вшей, клещей, блох) и защита человека от нападения членистоногих (см. Защитные сетки, Одежда специальная, Репелленты). Для нек-рых Р. (сыпной тиф, Ку-лихорадка, пятнистая лихорадка Скалистых гор) разработана специфическая профилактика, к-рая используется по эпидемическим показаниям.
Библиография: Giroud Р. и Сарро-n i М. Сердечно-сосудистые изменения, вызванные риккетсиями и неориккетсия-ми, Шурн. гиг., эпид., микр. и иммун., т. 12, № 2, с. 119, 1968; 3 д р о д о в- с к и й П. Ф. и Г о л и н е в и ч E. М. Учение о риккетсиях и риккетсиозах, М., 1972, библиогр.; Лобан К. М. Важнейшие риккетсиозы человека, JI., 1980, библиогр.; Diagnostic procedures for viral and rickettsial infections, ed. by E. H. Len-nette a. N. J. Schmidt, N. Y., 1969, bibliogr.; Hollingdale M. R., Herrmann J. E. а. У i n s o n J. W. Enzyme immunoassay of antibody to Ro-chalimae quintana, diagnosis of trench fever and serologic cross-reactions among other rickettsiae, J. infect. Dis., v. 137, p. 578, 1978; Nicolau St. S. §i Constantinescu N. Rickettsii §i rickettsioze, Bucure§ti, 1965; R u s-s о P. K. a. o. Epidemic typhus (Rickettsia prowazekii) in Massachusetts evidence of infection, New Engl. J. Med., v. 304, p. 1166, 1981; Tropical medicine, ed. by G. W. Hunter a. o., p. 95, Philadelphia a. o., 1976.
Читайте также:

