Что является входными воротами инфекции
Обновлено: 18.04.2024
Инфекцио́нные заболева́ния — это группа заболеваний, вызываемых проникновением в организм патогенных (болезнетворных) микроорганизмов. Для того, чтобы патогенный микроб вызвал инфекционное заболевание, он должен обладать вирулентностью (ядовитостью; лат. virus — яд), то есть способностью преодолевать сопротивляемость организма и проявлять токсическое действие. Одни патогенные агенты вызывают отравление организма выделяемыми ими в процессе жизнедеятельности экзотоксинами (столбняк, дифтерия), другие — освобождают токсины (эндотоксины) при разрушении своих тел (холера, брюшной тиф).
Одной из особенностей инфекционных заболеваний является наличие инкубационного периода, то есть периода от времени заражения до появления первых признаков. Длительность этого периода зависит от способа заражения и вида возбудителя и может длиться от нескольких часов до нескольких лет (последнее бывает редко). Место проникновения микроорганизмов в организм называют входными воротами инфекции. Для каждого вида заболевания имеются свои входные ворота, так, например, холерный вибрион проникает в организм через рот и не способен проникать через кожу.
Классификация
Существует большое количество классификаций инфекционных заболеваний. Наиболее широко используется классификация инфекционных заболеваний Л. В. Громашевского:
В зависимости от природы возбудителей инфекционные болезни классифицируются на:
- прионные (болезнь Крейтцфельда — Якоба, куру, фатальная семейная бессонница);
- вирусные (грипп, парагрипп, корь, вирусные гепатиты, ВИЧ-инфекция, цитомегаловирусная инфекция, менингит);
- бактериальные (чума, холера, дизентерия, сальмонеллёз, стрептококковая, стафилококковая инфекции, менингит);
- протозойные (амебиаз, критоспоридиоз, изоспориаз, токсоплазмоз, малярия, бабезиоз, балантидиаз, бластоцистоз);
- грибковые инфекции, или микозы, (эпидермофития, кандидоз, криптококкоз, аспергиллёз, мукормикоз, хромомикоз).
Профилактика
- повышение сопротивляемости организма гигиеной и физкультурой;
- проведение профилактических прививок;
- карантинные мероприятия;
- излечение источника инфекции.
Карантин — это комплекс мероприятий по прекращению распространения инфекции, сюда включается изоляция ранее заболевших, дезинфекция места жительства, выявление контактирующих с больными и т. п.
Патогенность — видовой признак. Таким образом, всегда возможны внутривидовые вариации. Это означает, что патогенность может быть по-разному выражена у различных штаммов. Вероятность развития инфекционной болезни в значительной степени определяют видовые свойства возбудителя, количество возбудителя, пути и место проникновения в организм, скорость размножения.
Инфицирующая доза
При попадании в организм незначительного числа патогенных микроорганизмов (что бывает наиболее часто) их обычно эффективно элиминируют защитные факторы организма. Для развития заболевания необходимо, чтобы патоген обладал достаточной вирулентностью, а его количество (инфицирующая доза) превышало некоторый порог, определяемый в каждом конкретном случае вирулентностью возбудителя и состоянием резистентности организма. В контексте патогенных свойств инфицирующую дозу можно рассматривать как определённое количество микроорганизмов, обеспечивающее возможность адгезии, колонизации и инвазии в ткани.
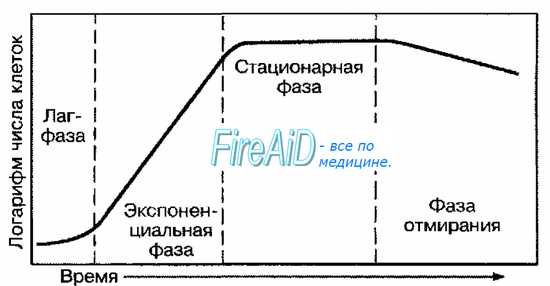
Скорость размножения
На вероятность развития инфекционного процесса и его тяжесть существенно влияет скорость размножения возбудителя. Например, чумная палочка настолько быстро размножается в организме, что иммунная система практически не успевает ответить на её проникновение формированием защитных реакций.
Не менее значимо проникновение возбудителя. Многих возбудителей отличает тропизм [от греч. trope, направление] к определённым тканям. Например, гонококк вызывает типичные поражения после попадания на слизистые оболочки половых органов или глаз, а дизентерийная амёба — на слизистую оболочку кишечника. С другой стороны, туберкулёзная или чумная палочки способны, вызвать заболевание вне зависимости от пути проникновения, приводя к развитию полиморфных поражений, варьирующих в зависимости от места проникновения. Для таких патогенов характерен пантропизм. Проникнув в организм, возбудитель начинает размножаться в месте внедрения, формируя первичный очаг поражения (первичный аффект), либо распространяется (диссеминирует) в другие органы и ткани.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
По срокам заражения различают сепсис внутриутробный и внеутробный, т. е. интранатальный и постнатальный.
В постнатальном периоде самым частым местом внедрения инфекции являются пупочные сосуды и пупочная ямка. Часто входными воротами служат кожа, легкие, реже — органы мочевыделения.
Исключительно редко у детей первых 3 мес жизни возникает отогечный сепсис. У новорожденных, особенно недоношенных, может развиваться кишечный сепсис.
В редких случаях входными воротами инфекции у новорожденных могут быть неповрежденные, легкопроницаемые слизистые оболочки конъюнктивы, дыхательных путей, желудочно-кишечного тракта, половых путей у девочек. У детей раннего и более старшего возраста источником сепсиса может быть также гематогенный остеомиелит, при котором иногда наблюдается бурное или молниеносное развитие заболевания. Нередко сепсис развивается из инфицированных тромбов вен после введения лекарственных и питательных растворов.
У детей старшего возраста сепсис может возникать при опухолевых процессах, при лечении нммунодепрессантами, при; лейкозах, при ревматизме (наблюдения прошлых лет). Изредка сепсис развивается при гнойных пансинуситах, осложненных менингитом. В результате интенсивных лечебных воздействий на септический очаг входные ворота сепсиса могут не обнаруживаться (криптогенный сепсис).
Септический очаг чаще формируется в области входеных ворот инфекции.
Местная воспалительная реакция у новорожденных детей отличается меньшей интенсивностью, слабо выраженным экссудативным компонентом и относительно более выраженным альтеративным и продуктивным компонентом. В случаях преобладания продуктивных воспалительных изменений септический очаг обнаруживается с трудом, что чрезвычайно усложняет диагностику сепсиса. Продуктивные тканевые реакции особенно свойственны недоношенным детям, их тканевые реакции близки к тканевым реакциям плода.
Слабо выраженные воспалительные изменения в септическом очаге могут быть обусловлены не только особенноетями тканевой реакции незрелого организма, но могут возникать также в связи с длительным применением антибиотиков, которые угнетают воспалительную реакцию.
Основные клинико-анатомические формы сепсиса у детей — септицемия и септикопиемия. Реже развивается септический (бактериальный) эндокардит с острым или затяжным течением, преимущественно на фоне пороков развития сердца и сосудов, после операции на сердце. Иногда источником эндокардита являются инфицированные тромбы в подключичных венах после их катетеризации. У детей первых месяцев жизни, особенно недоношенных, в большинстве случаев развивается септицемия.
В клинических проявлениях и морфологических изменениях при септицемии преобладают признаки токсико-дистрофических процессов с глубокими нарушениями обмена веществ. Гиперпластические процессы с увеличением селезенки, лимфатических узлов отсутствуют или слабо выражены. Отсутствуют воспалительные изменения в виде регионарных лимфангитов, тромбофлебитов.
Слабо выражены клеточные иммунологические реакции — плазматизация, гиперплазия лнмфаденоидной ткани.
Наиболее постоянными анатомическими и морфологическими проявлениями септицемии у детей являются нарушения микроциркуляции с геморрагическим диатезом в виде точечных и пятнистых кровоизлияний в слизистые и серозные оболочки, в оболочки и вещество головного мозга, в легкие, иногда более массивные кровоизлияния в надпочечники с образованием гематом.
В паренхиматозных органах развивается преимущественно белковая дистрофия. В строме печени, почек, легких на фоне полнокровия и отека возникают пролиферативиые клеточные реакции, которые у новорожденных чаще всего проявляются по типу незрелой иммунологической реакции с инфильтрацией миелоэритроцитарными клетками.
В органах иммуногенеза возникают изменения в виде акцидентальной инволюции вилочковой железы вплоть до ее атрофии, редукции фолликулов и зародышевых центров селезенки, атрофии групповых лимфатических и солитарных фолликулов кишечника. Эти изменения свидетельствуют об угнетении функции органов иммунной системы при длительном течении и летальных исходах.
- Вернуться в оглавление раздела "гистология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бактерии, попав в ткани, размножаются в них и вызывают патологический процесс. При бактериальных инфекциях размножение возбудителей чаще всего происходит в просвете полостей, например альвеол и кишечника, что сопровождается клеточной, преимущественно лейкоцитарной, реакцией и фагоцитозом.
Фагоцитами могут быть разнообразные клетки (полинуклеарные лейкоциты, гистиоциты, моноциты), но при инфекционном воспалении наибольшее значение имеют полинуклеарные лейкоциты — микрофаги, фагоцитирующие главным образом микроорганизмы. При формировании фаголизосом (вакуоль+лизосома) с помощью гидролитических ферментов (трипсин, фосфолипаза С, лизолецитин, лизоцим) происходит внутриклеточное переваривание и очищение ткани от микробов.
Этот вид фагоцитоза называется завершенным. При незавершенном фагоцитозе, или эндоцитобиозе, фагоцитированные микробы и вирусы оказываются жизнеспособными, размножаются в цитоплазме клетки, высвобождаются из нее и являются источником возникновения новых очагов инфекции. Наличие незавершенного фагоцитоза может зависеть от врожденной или приобретенной дисфункции лейкоцитов или свойств самого микроорганизма.
Вирусы, являясь облигатным внутриклеточным паразитом, вне клетки не способны к самовоспроизведению, поэтому в основе патогенеза вирусных болезней лежит взаимодействие вируса с клетками макроорганизма, репродукция вируса в них, что приводит к значительным функциональным и морфологическим нарушениям последних.
Проникновение вирусных частиц в клетку происходит путем эндоцитоза либо непосредственно путем взаимодействия вирусных оболочек с мембранами клетки. В результате разрушения белков вируса ферментами клетки происходит освобождение вирусной нуклеиновой кислоты (депротеинизация), которая, включаясь в ультраструктуры клетки-хозяина, приводит к извращению белкового обмена.
При этом происходит гиперплазия и деструкция митохондрий, канальцев цитоплазматической сети, гибель пластинчатого комплекса (Гольджи). Очень важная роль принадлежит рибосомам клетки, в которых осуществляется синтез специфических белков — капсомер. В результате извращения белкового обмена в клетке развивается белковая дистрофия, а затем коагуляционный или колликвационный некроз.
При многих острых вирусных инфекциях полинуклеарные лейкоциты мало участвуют в воспалительной реакции, так как отсутствует положительное хемотаксическое влияние па эти клетки. Однако дистрофия и некроз клеток под влиянием вирусов могут служить хемотаксическим стимулом для полинуклеарных лейкоцитов и макрофагов.
Для каждого инфекционного заболевания характерны входные ворота, через которые проникает возбудитель. Местный процесс, возникающий на месте входных ворот инфекции,— первичный аффект — представляет собой воспалительный очаг. К последнему может присоединиться поражение регионарных лимфатических узлов (лимфаденит) и идущих к ним лимфатических сосудов (лимфангит), что образует первичный комплекс.
Последний при некоторых инфекциях ясно выражен (туберкулез, сифилис и др.), при других не возникает, и сразу наступает генерализация процесса (например, тифы, малярия, оспа).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Большое значение для возникновения инфекционного заболевания имеет проникновение возбудителя в макроорганизм из окружающей среды и его инфицирующая доза.
У каждого из видов возбудителей имеется свое место локализации в организме хозяина, т.е. те органы и ткани, которые обеспечивают возбудителю наиболее благоприятные условия жизнедеятельности и циркуляции в окружающей среде.
Локализацией возбудителя определяется и способ выделения его в окружающую среду. Так, например, возбудители кишечных инфекций обитают на слизистых оболочках кишечника, что и определило их выделение в окружающую среду вместе с испражнениями. Возбудители гриппа, кори, коклюша локализуются на слизистых оболочках дыхательных путей. Во внешнюю среду они выделяются при кашле, разговоре, чихании.
Возбудители малярии, сыпного тифа, возвратного тифа, локализуются в крови больного и из организма больного выделяются с забираемой кровью.
Микроорганизмы из окружающей среды проникают в организм хозяина через ткани или органы, которые и называются входными воротами возбудителя.
Для каждого возбудителя входные ворота эволюционно определены и закреплены.
Для некоторых микробов входные ворота являются единственными. Например, возбудитель холеры вызывает заболевание только при проникновении через рот, а гонококк – при попадании его на слизистую оболочку половых путей или конъюнктиву глаза. Если эти возбудители попадут в организм иным путем, а не через свои входные ворота, то заболевание не развивается и микробы погибнут.
Некоторые микроорганизмы (возбудители чумы, сибирской язвы, туляремии) могут вызывать заболевание, попадая в организм хозяина различными путями. В этих случаях входные ворота определяют только форму клинического течения (кожная форма, легочная, кишечная и т.д.).
Возбудители инфекционных болезней могут проникать в организм человека или животного следующими путями:
а) через желудочно-кишечный тракт,
б) через верхние дыхательные пути,
в) при внедрении в ток крови,
г) через наружные покровы (кожу и слизистые).
Для возникновения инфекционного заболевания возбудители должны проникнуть в организм в определенной дозе. Величина ее для разных возбудителей неодинакова. Например, Инфицирующая доза дизентерийных бактерий составляет в среднем 100 вирулентных особей, брюшнотифозных – 100 тысяч, холерных вибрионов – 10 млн.
На основании эпидемиологических и клинических признаков, а также с учетом места локализации возбудителя в организме, все инфекционные болезни подразделяются на кишечные, инфекции дыхательных путей (аэрогенные), кровяные (трансмиссивные) инфекции, инфекции наружных покровов.
Для группы кишечных инфекций характерно то, что возбудители болезни через ротовую полость проникают в желудочно-кишечный тракт, вызывая в кишечнике характерные клинические и анатомические изменения.
Из организма больного возбудители кишечных инфекций выводятся в основном с испражнениями, но могут выделяться во внешнюю среду еще с мочой, со слюной и рвотными массами больного.
По распространенности и эпидемиологическому значению кишечные инфекции занимают второе место после инфекций дыхательных путей (аэрогенных).
Для кишечных инфекций характерно преимущественное поражение желудочно-кишечного тракта с общей интоксикацией организма, вызванной эндо- и экзотоксинами микробов, нарушение процессов обмена веществ, а также нарушение процессов всасывания через стенку кишечника и выделения различных продуктов.
В большинстве случаев при кишечных инфекциях возбудитель не проникает за пределы стенки кишки и, как правило, не поступает в общую циркуляцию крови. Однако, при некоторых кишечных инфекционных заболеваниях наблюдается как поражение желудочно – кишечного тракта, так и бактеримия, в результате которой возбудители болезни проникают в различные органы и ткани.
В эпидемиологическом отношении общим для всех кишечных инфекций является то, что патогенные микробы попадают в организм через рот при употреблении инфицированных пищевых продуктов и воды.
Возбудители также могут быть занесены в организм здорового человека через рот руками, соприкасающимися с предметами загрязненными испражнениями больного или микробоносителя (постельные принадлежности, белье, посуда, предметы ухода за больным и пр.).
В зависимости от этого эпидемии кишечных инфекций подразделяют на водные, пищевые, контактные.
При водных эпидемиях в результате массового употребления инфицированной воды одномоментно вовлекается большое количество людей.
Пищевые эпидемии связаны с употреблением зараженных пищевых продуктов.
Контактные эпидемии медленно начинаются, но могут продолжаться длительное время.
К кишечным инфекциям относятся амебиаз, балантидиаз, ботулизм, бруцеллез, брюшной тиф, везикулярный стоматит, гепатит инфекционный, дизентерия, лептоспирозы, лямблиоз, паратифы А и Б, полиомиелит, сальмонеллезы, токсикоинфекции пищевые, токсоплазмоз, трихоманодоз кишечный, туберкулез кишечника, холера, энтероколит, ящур.
Выделяясь во внешнюю среду вместе с испражнениями, мочой, рвотными массами, возбудители кишечных инфекций могут вызывать инфицирование не только пищевых продуктов и воды, но и почвы.
Водоемы (моря, реки, озера, пруды, колодцы) загрязняются при попадании в них канализационных вод или нечистот, смываемых с поверхности почвы или выгребных ям дождевыми водами, при таянии снега или при стирке в водоеме белья больных и носителей. Подземные воды загрязняются микробами при попадании в них поверхностных вод. Овощи и фрукты могут быть инфицированы во время промывания их инфицированной водой.
Возбудителями аэрогенных инфекций (инфекций дыхательных путей или воздушно – капельных инфекций) являются различные микроорганизмы – бактерии, вирусы, микоплазмы, риккетсии, хламидии, несовершенные грибы.
После некоторых воздушно – капельных инфекциях может длительно сохраняться микробное носительство.
При инфекциях дыхательных путей возбудители паразитируют на слизистых оболочках верхних дыхательных путей (носа, глотки, гортани). Проникновение возбудителей при аэрогенных инфекциях может происходить воздушно – капельных или воздушно – пылевым путем.
При усиленном выдохе, кашле или чихании, при разговоре из полости рта или носа разбрызгиваются мельчайшие частички слизи, содержащие патогенные микроорганизмы.
Вместе с мокротой или выделяемой слизью из носа патогенные микробы попадают на землю и при подсыхании вместе с мельчайшими частичками пыли начинают кружиться в потоках воздуха.
Заражение здорового человека происходит, когда инфицированные частички слизи или пыли вместе с вдыхаемым воздухом могут легко проникнуть в верхние дыхательные пути.
Патологические процессы при одних капельных инфекциях изначально развиваются в месте внедрения возбудителя (грипп, корь, коклюш), при других (оспа, эпидемический менингит) – возбудители из входных ворот проникают в ток крови, разносятся кровью и поражают кожу, слизистые оболочки, а в некоторых случаях – центральную нервную систему.
Характерной эпидемиологической особенностью воздушно – капельных инфекций является то, что больной человек (или носитель возбудителя инфекции) при кашле, разговоре или чихании выделяет во внешнюю среду мельчайшие частицы слизи, содержащие вирулентных микробов и если эти микробы аэрогенным путем попадают на слизистые оболочки верхних дыхательных путей здорового человека, то в результате этого может развиться заболевание.
Многие воздушно – капельные инфекции отличаются высокой контагеозностью и могут поражать большое число людей, находящихся с больным в контакте.
К аэрогенным инфекциям относятся ангина, ветряная оспа, грипп, дифтерия, корь, коклюш, менингит эпидемический цереброспинальный, натуральная оспа, озена, паротит эпидемический, парагрипп, пневмония Фридлендера, пневмония диплококковая, скарлатина, склерома, стафилококковая инфекция, стрептококковая инфекция, туберкулез легких.
Кровяные или трансмиссивные инфекции получили такое название потому, что возбудитель проникает в ток крови здорового человека при укусе его зараженными кровососущими насекомыми (вшами, блохами, москитами, комарами, клещами и др.) с последующим паразитированием возбудителя в эритроцитах (малярия), клетках эндотелия кровеносных сосудов (при риккетсиозах) или в клетках центральной нервной системы (клещевой, комариный энцефалиты и пр.).
Для подавляющего большинства кровяных инфекций характерна сезонность. Это связано с биологическими особенностями переносчиков возбудителей инфекций.
Кровяные инфекции (трансмиссивные) – это: везикулярный риккетсиоз, волынская пятидневная лихорадка, возвратный тиф (эпидемический и эндемический), геморрагические лихорадки, желтая лихорадка, клещевой риккетсиоз Северной Азии, крысиный риккетсиоз, лейшманиозы, лихорадка – Ку, марсельская лихорадка, малярия, москитная лихорадка, пятнистая лихорадка Скалистых гор, сыпной тиф, трипаносомозы (американский и африканский), туляремия, чума, цуцугамуши, энцефалиты (клещевой и комариный).
Особую группу составляют те инфекционные болезни, которые развиваются в результате проникновения возбудителя через кожу и слизистые оболочки после их предварительного повреждения.
Повреждение кожи, слизистых оболочек и мягких тканей может происходить в результате бытового, производственного, дорожно – транспортного происшествия или других видов травматизма.
К инфекциям наружных покровов относятся бешенство, беджель, вульвит, газовая гангрена, гонорея, гранулема венерическая, кариес, конъюнктивит, лепра, листереллез, мягкий шанкр, пиодермия, псевдотуберкулез, рожа, сап, сибирская язва, сифилис, столбняк, эризипелоид, фрамбезия.
Читайте также:

