Чтобы убить инфекцию в крови
Обновлено: 23.04.2024
Советы хирургам по защите от инфекций передающихся через кровь
1. Какие заболевания, передающиеся с кровью, имеют наибольшее значение для хирурга?
Обычно среди возбудителей, передающихся при контакте с зараженной кровыо, основное внимание уделялось вирусу иммунодефицита человека (ВИЧ), однако рост заболеваемости гепатитом С в Северной Америке привел к тому, что именно гепатит сейчас является наиболее частым среди заболеваний, передающихся таким путем.
В настоящее время инфицирование вирусом гепатита В, который уже почти 50 лет считается профессиональной патологией хирургов, реже приводит к развитию заболевания, что связано с распространением прививок и разработкой сравнительно эффективной схемы лечения в случае контакта с вирусом.
2. Каков сравнительный риск заражения ВИЧ, HBV и HCV?
а) ВИЧ. На данный момент приблизительно 1 миллион жителей США инфицированы ВИЧ. Последние наблюдения показывают, что передача ВИЧ в больничных условиях происходит редко. Медработники составляют только 5% от всех больных СПИДом, и у большинства из них есть другие факторы, помимо профессиональных, вероятно, и вызвавшие заболевание. Наибольший профессиональный риск отмечен у медицинских сестер и работников лабораторий.
С 1 января 1998 года не отмечено ни одного документированного случая передачи ВИЧ от больного к врачу в результате профессионального контакта.
б) HBV. Нет сомнений, что все хирурги за время нормальной трудовой карьеры контактируют с HBV. Считается, что 1,25 миллиона жителей США болеют хроническим гепатитом В. Чрескожная инъекция инфицированной иглой приблизительно в 30% случаев приводит к развитию острого заболевания. В 75% гепатит В протекает клинически скрыто, а 10% инфицированных на всю жизнь остаются носителями вируса.
У многих носителей, потенциально заразных для окружающих, заболевание протекает бессимптомно, с минимальным прогрессированием или без прогрессирования. Примерно в 40% болезнь постоянно прогрессирует, приводя к циррозу, печеночной недостаточности или даже к генатоцеллюлярному раку.
в) HCV. Гепатит С стал для хирургов самой главной проблемой. Считается, что хроническим гепатитом С страдают приблизительно 4 миллиона жителей США. Риск сероконверсии при чрескожной инъекции инфицированной иглой составляет около 10%, однако в 50% острое заболевание приводит к хроническому носительству инфекции. О течении гепатита С до сих пор существуют различные мнения, однако почти у 40% больных хроническая HCV-инфекция приводит к развитию цирроза.
В последнем случае высок риск развития рака печени, вероятность которого достигает 50% в течение 15 лет.
3. Обеспечивает ли вакцинация против гепатита В полную защиту от заболевания?
В настоящее время для всех хирургов и лиц, работающих в операционной, доступна эффективная вакцинация против гепатита В. Вакцину против гепатита В получают с помощью рекомбинантной технологии; она не является разрушенными частицами вируса, полученными от инфицированных людей. Вводят три дозы вакцины, после чего следует определить титр поверхностных антител, чтобы убедиться в успешности вакцинации.
Приблизительно у 5% вакцинированных людей выработки антител не происходит и требуется повторная вакцинация. Некоторые люди остаются рефрактерными к вакцинации, для них сохраняется риск острого гепатита В. Вакцинация не гарантирует иммунизацию.
Согласно некоторым исследованиям, 50% практикующих хирургов не обладают достаточным иммунитетом к HBV из-за различных причин: отсутствия вакинации у старых хирургов, более чем 5-летнего срока после вакцинации, недостаточного количества рекомбинантной вакцины или неправильной вакцинации и, наконец, неспособности выработать соответствующий иммунный ответ.
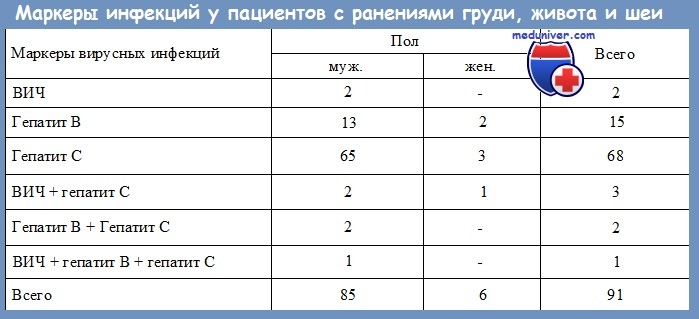
4. Существует ли риск заражения больных от хирургов, инфицированных HBV?
Передача вируса гепатита В от хирурга к больному документирована. Анализ крови хирургов, которые могут заразить больных, как правило, положителен на е-антиген вируса гепатита В. Е-антиген является продуктом распада вирусного нуклеокапсида и говорит об активной репликации вируса в печени. Обнаружение е-антигена свидетельствует о высоких титрах вируса и сравнительно высокой заразности больного.
Большое количество документированных случаев передачи гепатита В больным от лиц, занятых в хирургии, может вызвать особенные проблемы и ограничение клинической деятельности для клиницистов, передавших эту инфекцию. В одном из последних отчетов из Англии сообщается о передаче вируса гепатита В больному даже от хирурга с отрицательным анализом па е-антиген HBV.
В последнее время одна национальная организация призывает ограничить деятельность е-антиген-положительных хирургов. Вопрос, можно ли хирургу с хроническим гепатитом В продолжать практику, будет обсуждаться в будущем.
5. Какова правильная тактика при чрескожном контакте с кровью больного, у которого есть гепатит В?
Тактика зависит от вакцинированности медработника. Если он вакцинирован и имеет положительный титр антител, то ничего предпринимать не надо. Если медработник не вакцинирован и не имеет антител к HBV, то ему или ей следует ввести дозу анти-HBV иммуноглобулина и начать серию вакцинации против гепатита В.
Медработникам, которые ранее были успешно вакцинированы от гепатита В, однако не имеют или имеют незначительный титр антител, следует ввести дозу анти-HBV иммуноглобулина и повторную дозу вакцины против гепатита В. Поскольку в большинстве случаев таких контактов с больным неизвестно, инфицирован он или нет, то, в общем, хирургам необходимо знать, есть ли у них антитела, и периодически повторять иммунизацию против гепатита В через каждые 7 лет.
6. Чем HCV отличается от HBV? Кто из них опаснее?
а) Заболеваемость в США:
- HBV: примерно 1,25 миллиона больных.
- HCV: примерно 4 миллиона больных.
б) Путь и последствия заражения:
- HBV: ДНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 10% случаев.
- HCV: РНК-вирус, передающийся с кровью; острая форма переходит в хроническую в 50% случаев.
в) Профилактика:
- HBV: эффективная рекомбинантная вакцина.
- HCV: в настоящее время вакцины не существует.
г) Защита после контакта:
- HBV: людям, которые не были вакцинированы и не имеют антител к HBV, целесообразно введение анти-HBV иммуноглобулина.
- HCV: клиническая эффективность анти-HCV иммуноглобулина не доказана. Среди больных, с которыми имеют дело хирурги в США, больше лиц с хроническим гепатитом С, чем с хроническим гепатитом В, а вакцины против HCV-инфекции нет. Риск сероконверсии для гепатита С составляет 10% против 30% для гепатита В, однако HCV-инфекция гораздо чаще переходит в хроническую форму (50% против 10%). Поэтому HCV-инфекция представляет для хирургов гораздо большую угрозу.
7. Насколько высок риск для медработника заразиться ВИЧ?
Передача инфекции подтверждалось, если был зафиксирован контакт медработника с кровью или биологическими жидкостями инфицированного больного, после чего была отмечена сероконверсия ВИЧ. Профессиональный риск безусловно выше у медицинских сестер и работников лабораторий. Общее число заражений несравнимо с большим количеством контактов с вирусом, которые, по всей видимости, имели место с начала эпидемии (начало 1980-х годов).
8. Меньше ли риск заражения ВИЧ при выполнении операций лапароскопическим способом?
В последнее время лапароскопическую хирургию у ВИЧ-инфицированных больных считают хорошей заменой открытым вмешательствам. Данный метод уменьшает вероятность контакта с кровью и острыми инструментами, однако за счет некоторых его особенностей возможно заражение хирургов иными путями, чем при обычной операции. При десуфляции пневмонеритонеума во время лапароскопических вмешательств происходит разбрызгивание капелек ВИЧ-инфицированной крови в операционной. Риск заражения можно уменьшить, направляя воздух в закрытую систему и принимая соответствующие меры предосторожности при смене инструментов.
9. Является ли эффективным методом защиты использование двойных перчаток?
Вследствие возможности контакта поврежденной кожи с кровыо риск заражения людей, работающих в операционной, вирусом гепатита или ВИЧ повышен. Хотя двойные перчатки могут не предотвратить повреждения кожи, показано, что они явно уменьшают вероятность контакта с кровыо. Исследования, посвященные контакту с кровыо в операционной, показали, что в 90% такой контакт происходит па коже рук хирурга дистальнее локтя, включая область, защищенную перчатками. Согласно одному исследованию, если хирург надевает две пары перчаток, то вероятность контакта его кожи с кровыо уменьшается па 70%. Прокол наружной пары перчаток наблюдали в 25% случаев, в то время как прокол внутренней пары — только в 10% (в 8,7% у хирургов и в 3,7% у ассистентов). Прокол внутренней пары перчаток отмечался при операциях, длившихся более 3 часов; он всегда сопровождался проколом наружной пары. Наибольшее повреждение происходило па указательном пальце неведущей руки.
10. Представляет ли большую угрозу для хирургов попадание капелек в глаза?
Исследование эпидемиологических центров показало, что приблизительно в 13% случаев документированной передачи ВИЧ имел место контакт со слизистой и кожей. Попадание капелек в глаза часто недооценивают, хотя этот вид контакта легче всего предотвратить. В недавно проведенном исследовании изучали 160 пар защитных экранов для глаз, используемых хирургами и ассистентами. Все операции длились 30 минут и более. На экранах подсчитывали количество капелек, вначале макроскопических, потом микроскопических. Кровь была обнаружена на 44% из исследуемых экранов. Хирурги замечали брызги всего в 8% случаев. Лишь 16% капелек были видны макроскопически. Риск попадания капелек в глаза был выше для хирурга, чем для ассистента, и увеличивался с увеличением времени операции. Доказано, что важным является также тип вмешательства: риск выше при сосудистых и ортопедических операциях. Защита глаз должна быть обязательной для всех работающих в операционной, особенно для непосредственно оперирующих лиц.
11. Как часто кровь хирурга контактирует с кровью и биологическими жидкостями больного?
Контакт с кровью возможен при повреждениях кожи (уколы, порезы) и соприкосновении с кожей и слизистыми (прокол перчатки, царапины на коже, попадание капелек в глаза). Контакт вследствие повреждения кожи наблюдают в 1,2-5,6% хирургических процедур, а контакт вследствие соприкосновения с кожей и слизистыми — в 6,4-50,4%. Разница в приводимых цифрах обусловлена различиями в сборе данных, выполняемых процедурах, хирургической технике и мерах предосторожности. Например, хирурги в San Francisco General Hospital принимают крайние меры предосторожности, надевая водонепроницаемую форму и две пары перчаток. Случаев передачи инфекции какому-нибудь медработнику при контакте его неповрежденной кожи с инфицированными кровью и биологическими жидкостями не отмечено. Однако сообщалось о заражении ВИЧ медработников, не имеющие других факторов риска, вследствие контакта с их слизистыми и кожей ВИЧ-инфицированной крови. Вероятность передачи инфекции при таком контакте остается неизвестной, поскольку в проспективных исследованиях у медработников после контакта их слизистой и кожи с ВИЧ-инфицированной кровью сероконверсии отмечено не было.
Риск заражения существует для всех работающих в операционной, однако он намного выше для хирургов и первых ассистентов, поскольку 80% случаев загрязнения кожи и 65% случаев повреждений приходится именно на них.
12. Только ли хирургической техникой объясняется загрязнение кожи?
Кожа с царапинами может контактировать с кровью или биологическими жидкостями даже при соблюдении всех мер предосторожности. К сожалению, далеко не вся защитная одежда защищает в равной степени. В одном исследовании отмечены дефекты у 2% стерильных хирургических перчаток сразу после их распаковки.
13. Какова вероятность сероконверсии после контакта крови медработника с кровью больного для ВИЧ и HBV?
Вероятность сероконверсии после укола иглой составляет 0,3% для ВИЧ и 30% для HBV.
14. Какова вероятность для хирурга заразиться ВИЧ на рабочем месте за все время его карьеры?
Риск передачи ВИЧ хирургу можно вычислить, зная частоту обнаружения ВИЧ у хирургических больных (0,32-50%), вероятность повреждения кожи (1,2-6%) и вероятность сероконверсии (0,29-0,50%). Таким образом, риск заразиться ВИЧ от конкретного больного находится в интервале от 0,11 на миллион до 66 на миллион. Если хирург выполняет 350 операций в год в течение 30 лет, то риск заражения на протяжении всей карьеры для него составляет от 0,12% до 50,0%, в зависимости от переменных величии. В этом подсчете допущено несколько предположений:
а) Мы допустили, что заболеваемость ВИЧ является величиной постоянной, однако считается, что в Соединенных Штатах за год она увеличивается на 4,0-8,6%.
б) Учитывается только контакт с зараженной кровью при повреждении кожи; возможность контакта со слизистыми и кожей (без ее повреждения) не принимается во внимание.
в) Риск считается одинаковым для всех операций, однако известно, что он зависит от длительности и срочности операции, а также от объема кровопотери.
Очевидно, что эти предположения не способствуют точности вычислений, поэтому подсчитанная вероятность — всего лишь грубая оценка на основании имеющихся данных.
15. Знают ли хирурги о своем профессиональном риске?
16. Есть ли эффективные методы уменьшить риск заражения хирургов инфекциями, передающимися с кровью?
Профилактике заражения HBV, помимо общих мер предосторожности, способствует высокоэффективная вакцина, которая, однако, не используется так часто, как следовало бы. Большинство хирургов в возрасте 45 лет и старше не вакцинированы. Также отработан протокол лечения после контакта. Наиболее прагматичный подход для профилактики передачи HCV и ВИЧ — уменьшить вероятность повреждения кожи и контакта с кожей и слизистыми за счет применения оптимальных методик и мер предосторожнсти.
Наконец, при попадании крови необходимо быстро ее удалить. При загрязнении кистей или рук следует их немедленно обработать. Если это невыполнимо, то область контакта надо смочить раствором повидон-йода, а когда это будет возможно — обработать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Посев крови – это распространённый тест, который позволяет обнаружить заражение крови. В здоровой крови любые бактерии и грибки отсутствуют.
Бактериальная инфекция в крови, бактериемия, может быть серьёзным заболеванием, т.к. в результате неё бактерии разносятся по всем органам. Заражение крови происходит тогда, когда серьёзно заражены другие органы. Заражение крови может также появиться тогда, когда иммунная система ослаблена.
Инфекция в крови определяется с помощью помещения собранного материала в питательную среду. Если в крови присутствуют бактерии или грибок, то они начнут расти. После этого доктор сможет определить тип инфекции и назначить лечение заражения крови.
Зачем проводится посев крови?
Посев крови проводится для того, чтобы:
- Обнаружить бактериальную инфекцию, которая попала в кровь из других органов;
- Обнаружить грибковую инфекцию в крови;
- Подобрать антибиотики для лечения заражения крови;
- Обнаружить причину жара или шока.
2. Как подготовиться и как проводится анализ?
Как подготовиться к посеву крови?
Перед забором крови на посев вам не требуется ничего делать. Сообщите доктору обо всех антибиотиках, которые вы принимали в последнее время.
Как проводится забор крови на посев?
Посев крови проводится после взятия крови из вены. Забор крови проводится по стандартной процедуре. Кровь обычно берётся из двух или трёх разных мест. Или же кровь может быть взята два раза в одном месте с интервалом в несколько часов.
3. Каковы риски и что может помешать посеву?
Возможные риски могут быть связаны только с самим забором крови на посев. В частности, появление синяков на месте пункции и воспаление вены или артерии (флебит). Тёплые компрессы по нескольку раз в день избавят вас от флебита. Если вы принимаете разжижающие кровь препараты, то возможно кровотечение в месте пункции.
Что может помешать посеву крови?
Причины, которые могу помешать посеву крови:
- Если вы недавно принимали антибиотики;
- Если в крови содержаться бактерии или грибки с кожи;
- Если в кровь не попала нужная бактерия;
- Если не соблюдена техника забора или обработки крови.
В результате вышеперечисленного возможен ложноположительный или ложноотрицательный результат.
О чём стоит знать?
Некоторые бактерии попадают в кровь, в том случае, если присутствует инфекция почек, лёгких или других органов. Это, однако, не означает, что кровь также заражена. Около 5% крови содержат обычные кожные бактерии. Если они начинают размножаться при посеве крови, эксперты могут принять это за положительный результат. Однако, инфекция крови может быть вызвана не этими бактериями, а другими. Поэтому требуется несколько проб крови для посева. С другой стороны, всегда существует вероятность того, что даже при заборе крови в разное время и из разных мест, бактерия-возбудитель инфекции не попадёт в пробу.

Сепсис – это серьезное заболевание, вызванное подавлением иммунного ответа на инфекцию. Более известное бытовое название сепсиса – заражение крови. Для борьбы с инфекцией организм вырабатывает химические вещества, которые могут вызвать сильное воспаление по всему организму. Это воспаление в свою очередь может привести к повреждению органов.
Свертывание крови при сепсисе уменьшает приток крови к конечностям и внутренним органам, лишая их питательных веществ и кислорода. В особо тяжелых случаях инфекция приводит к угрожающему жизни падению артериального давления. Это состояние называется септический шок, и оно действительно очень серьезно. Септический шок может быстро привести к отказу ряда органов – легких, почек и печени, вызывая смерть.
2. Причины и факторы риска
Бактериальные инфекции являются самой частой причиной сепсиса. Но сепсис может развиться и из-за других инфекций. Инфекция может начаться в любом месте – там, где бактерии или другие инфекционные агенты могут попасть в организм. Заражение крови может стать как результатом безобидной, на первый взгляд, царапины, так и следствием серьезной медицинской проблемы – аппендицита, пневмонии, менингита или инфекции мочевыводящих путей. Сепсис может появиться при инфекциях костей – остеомиелите.
Теоретически сепсис может развитья у любого человека. Но часть людей подвергается повышенному риску развития сепсиса. Среди них:
- Люди, чья иммунная система плохо функционирует из-за таких заболеваний, как ВИЧ/СПИД или рак. В эту же группу входят пациенты, для лечения которых используются наркотические препараты, подавляющие иммунную систему (например, для предотвращения отторжения пересаженных органов).
- Младенцы.
- Пожилые люди, особенно если у них есть проблемы со здоровьем.
- Госпитализированные в стационар пациенты, в том числе, которым делались инвазивные медицинские процедуры. По статистике, распространенными зонами первичной инфекции при сепсисе являются хирургические разрезы, мочевые катетеры и пролежни.
- Пациенты с сахарным диабетом.
3. Симптомы сепсиса
Поскольку сепсис может начаться в разных частях тела, симптомы сепсиса могут быть разными. Учащенное дыхание, изменение психического состояния (спутанность сознания, например) могут быть первыми признаками сепсиса. Другие общие симптомы сепсиса это:
- Лихорадка, высокая температура, озноб или наоборот, очень низкая температура тела;
- Редкое мочеиспускание;
- Учащенный пульс;
- Быстрое дыхание;
- Тошнота и рвота;
- Диарея.
4. Лечение болезни
Самое важное в лечении сепсиса – это быстрая диагностика. Если есть основания подозревать заражение крови, врач может провести исследования и тесты, чтобы обнаружить:
- Бактерии при анализе крови или других жидкостей организма;
- Источник инфекции с помощью рентгена, компьютерной томографии или УЗИ;
- Высокое или низкое количество лейкоцитов;
- Низкое содержание тромбоцитов;
- Низкое артериальное давление;
- Слишком большое количество кислоты в крови (ацидоз);
- Изменения в почках или работе печени.
В случаях с тяжелым сепсисом, как правило, требуется помещение пациента в реанимацию, где врачи пытаются остановиться инфекцию, поддержать работу жизненно- важных органов и регулировать артериальное давление.
Для лечения сепсиса обычно применяются:
- Антибиотики широкого спектра действия, которые способны убить многие виды бактерий;
- Терапия для поддержания артериального давления, в том числе – введение жидкости в организм;
- Кислородная терапия для поддержания нормального уровня кислорода в крови.
После того, как при заражении крови удается определить инфекционный агент, врачи могут начать лечение сепсиса с помощью специальных препаратов направленного действия. В зависимости от тяжести состояния пациента и последствий сепсиса может понадобиться искусственная вентиляция легких или почечный диализ. Иногда для лечения сепсиса и обработки зоны инфицирования необходима операция.
Сепсис, а тем более септический шок – очень опасные состояния. При септическом шоке выживаемость пациентов составляет в среднем 40%, при сепсисе – около 80%. У людей, которым удалось выжить после сепсиса, может развиться постоянное повреждение какого-то органа. Поэтому при малейшем подозрении на сепсис и заражение крови очень важно как можно быстрее получить квалифицированную медицинскую помощь.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
- Высокая температура тела
- Иммунитет снижен
- Боли различной локализации
- Резкое снижение или набор веса
- Плохая работы желудка тракта
- Частые ОРЗ, ОРВИ
- Слабость, головокружение, недомогания
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- ЭКГ (электрокардиограмма)
- Общий анализ крови
- Биохимический анализ крови
- Общий анализ мочи
- Пульсоксиметрия
Наши цены ![Типичные жалобы]()
- Консультация терапевта - от 1500 р.
- Биохимический анализ крови (стандартная, 10 показателей) - 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) - 3565 р.
- Общий анализ крови - 675 р.
- ЭКГ (электрокардиография) - 1500 р.
- Общий анализ мочи - 320 р.
- Пульсоксиметрия - 500 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Принципы лечения бактериальной инфекции
Бактериальная инфекция развивается после преодоления бактериями кожных и слизистых барьеров и проникновения в ткани организма. Зачастую организм успешно справляется с возбудителями без внешних признаков заболевания за счет иммунного ответа. Тем не менее у некоторых возбудителей появилась сложная защитная система.
Несмотря на захват клетками хозяина в результате обычного фагоцитоза, они способны предотвратить слияние фагосомы с лизосомой и в результате избегают разрушения. Поскольку стенка защитной вакуоли проницаема для питательных веществ (аминокислоты, углеводы), бактерии растут и делятся до тех пор, пока не погибнет клетка, а выделяющиеся возбудители инфицируют новые клетки хозяина.
Данная тактика используется, например, видами Chlamydia и Salmonella, Mycobacterium tuberculosis, Legionella pneumophila, Toxoplasma gondii и Leishmania. Легко понять, что целенаправленная фармакотерапия особенно затруднена в этих случаях, т. к. препарату для достижения возбудителя необходимо пройти через клеточную мембрану и затем через мембрану вакуоли.
Если бактерии размножаются быстрее, чем защитные силы организма уничтожают их, развивается инфекционное заболеваниес признаками воспаления, например гнойная раневая инфекция и инфекция мочевых путей. Лечебными свойствами обладают вещества, которые повреждают бактерии, что останавливает их дальнейшее размножение без повреждения клеток организма хозяина.
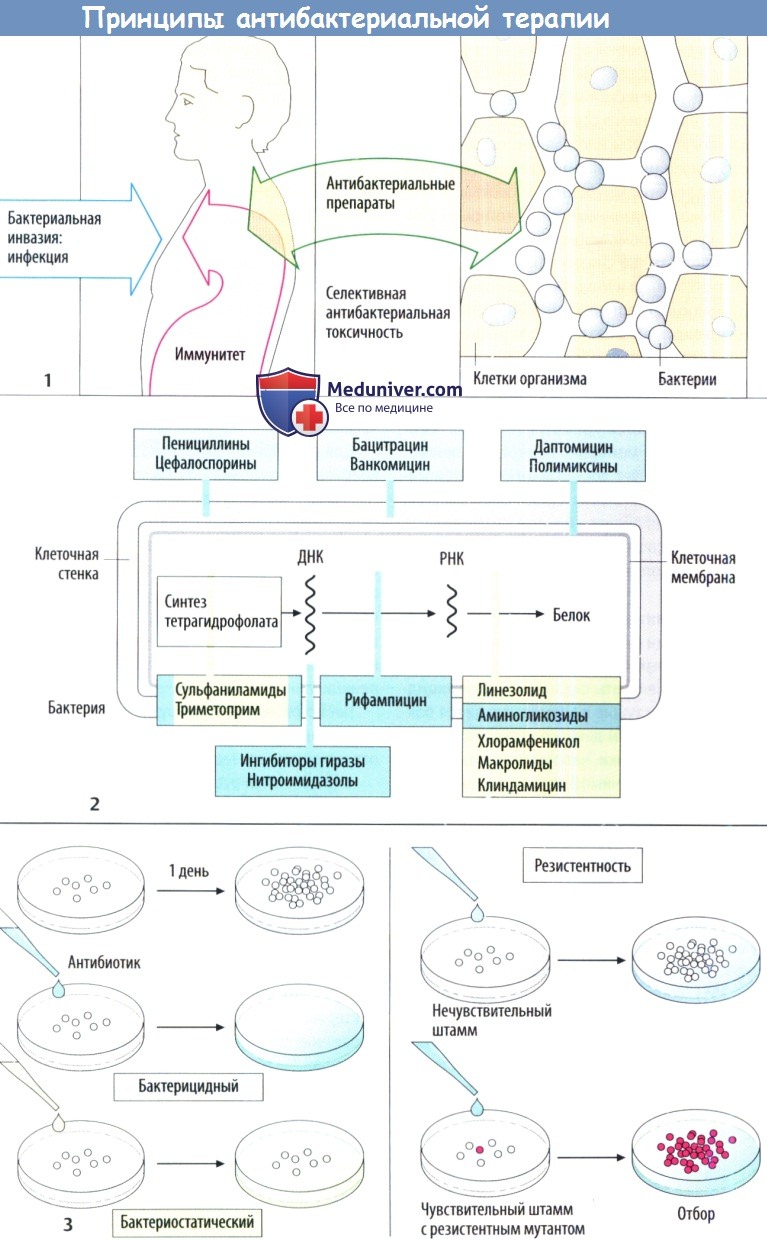
Изолированное повреждение бактерий возможно в случае, когда вещество нарушает метаболизм бактериальных клеток, а не клеток организма хозяина. Таким свойством, очевидно, обладают ингибиторы синтеза клеточной стенки, т. к. в клетках человека или животных отсутствует такая стенка. Точки воздействия антибактериальных препаратов проиллюстрированы с помощью упрощенной схемы строения бактериальной клетки
Действие антибактериальных препаратов можно наблюдать in vitro. Бактерии размножаются в питательной среде в контролируемых условиях. Если среда содержит антибактериальный препарат, то можно ожидать два результата:
а) бактерии уничтожаются — бактерицидный эффект;
б) бактерии выживают, но не размножаются — бактериостатический эффект. Несмотря на то что в организме эффекты могут быть разными, различные классы разделяют по основному механизму действия.
N!B! Просьба раз и навсегда запомнить, что бактериоцидные антибиотики не сочетают с бактериостатическими, так как получается что антибиотики будут действовать на разные фазы роста бактерий - одни во время роста, другие после завершения роста! Можно сочетать только бактериостические с бактериостиатическими, а бактериоцидные с бактериоцидными.
Если антибактериальный препарат не влияет на рост бактерий, то это говорит о бактериальной резистентности. Она может быть вызвана наличием определенных метаболических особенностей, которые обусловливают нечувствительность к препарату у конкретного штамма бактерий (естественная резистентность). В зависимости то того, поражает ли препарат лишь несколько или множество типов бактерий выделяют антибиотики с узким (бензилпенициллин) или широким спектром (тетрациклин).
Штаммы бактерий с естественной чувствительностью могут трансформироваться под влиянием антибактериальных препаратов в резистентные штаммы (приобретенная резистентность) при случайном изменении гена (мутация). Под влиянием препарата чувствительные бактерии погибают, а мутировавшие продолжают размножаться. Чем чаще вводится один и тот же препарат, тем вероятнее появление резистентных штаммов (госпитальные штаммы с множественной резистентностью)!
Резистентность в некоторых случаях приобретается, когда ДНК, ответственная за нечувствительность (так называемые плазмиды резистентности), передается от других резистентных бактерий путем конъюгации или трансдукции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Каждый год гриппом и острой респираторной вирусной инфекцией в России заболевает порядка 30-40 миллионов человек. У многих развиваются различного рода осложнения, а иногда безобидная на первый взгляд простуда заканчивается летальным исходом.
В 2020 году к ним добавился ранее незнакомый тип вируса – SARS-CoV-2, и распространение коронавирусной инфекции COVID-19 приобрело критический характер. Несмотря на то, что первые случаи пневмонии, вызванной новой инфекцией, были зафиксированы в декабре 2019 г., создание вакцины от коронавируса еще в процессе.
Энтеросорбция при вирусных и инфекционных заболеваниях
Сорбент Полисорб по праву является одним из самых эффективных лекарств в российских аптеках для выведения из организма токсинов и прочих вредных веществ. В кафедре инфекционных заболеваний проводились специальные исследования, в которых было доказано, что применение Полисорба у заболевших гриппом или ОРВИ способствовало сокращению длительности симптомов интоксикации и лихорадочного периода. В конечном же счёте применение Полисорба снизило период заболеваемости при гриппе и ОРВИ на 3-5 дней.
Проникнув в организм, вирус начинает размножаться, вызывая развитие местной воспалительной реакции (боль в горле, отек слизистой носа и ротоглотки, кашель и др.) и подъем температуры. Через поврежденные эпителиальные барьеры вирусы и продукты распада клеток проникают в кровоток, вызывая интоксикацию, которая проявляется такими симптомами, как головная боль, слабость, потеря аппетита, боли в мышцах и суставах. Молекулы Полисорба связывают токсические вещества и вирусы и выводят их из организма. За счет этого Полисорб® способен снижать интоксикацию, улучшать самочувствие и ускорять выздоровление.
Антиоксидантные свойства Полисорба
Полисорб обладает антиоксидантным действием, способствуя снижению воспалительной реакции. Почему это важно? Во время болезни образуется большое количество свободных радикалов, которые разрушают здоровые клетки. Полисорб, связывая и выводя свободные радикалы, нейтрализует их разрушительный эффект и способствует восстановлению поврежденных клеток.
В комплексном лечении Полисорб применяется как антиоксидант и мембраностабилизатор (3). Может использоваться длительными курсами и при необходимости большими дозами, не оказывая при этом токсического влияния на организм (статус безопасности GRAS).
Как принимать Полисорб
Дозировка препарата для лечения гриппа или ОРВИ рассчитывается индивидуально, согласно инструкции по применению .
При этом нужно понимать, что Полисорб действует в просвете кишечника, потому полезные микроэлементы он не затрагивает. Он естественным путем, мягко и безопасно выводит из нас токсины, которые образуются в нашем теле в результате проникновения вирусов и бактерий. Огромным его преимуществом является то, что он разрешён беременным и кормящим женщинам, а также детям любых возрастов, практически не имея противопоказаний.
Официально доказано, что Полисорб является отличным дополнением к стандартному методу лечения (жаропонижающие, противовирусные препараты, антибиотики, карантин, постельный режим). Специалисты назначают Полисорб в комплексе лечение простуды и гриппа. Люди принимают Полисорб, когда заболели, так возможно сократить время лечения на 3-5 дней.
Почему Полисорб подойдет вам?
Рекомендован к применению взрослым и пожилым людям, детям и младенцам, беременным и женщинам в период лактации.
Не содержит консервантов, красителей и подсластителей. Нейтрален на вкус.
Мягко выводит вредное и нормализует микрофлору кишечника.
Отпускается без рецепта.
Дозировка препарата рассчитывается индивидуально в зависимости от его веса согласно инструкции .
Читайте также:





