Дерматит из за инфекции в носу
Обновлено: 24.04.2024
Кожа – это наибольший по величине орган человека, ежедневно подвергающийся многочисленным стрессам и воздействию окружающей среды. Натуральный защитный слой кожи не всегда способен противостоять этому воздействию. Солнечные ожоги, слишком много химии в гелях для душа и лосьонах, неправильное питание — все это поражает кожу. Болезни кожи, к примеру, атопический дерматит или меланома, сегодня не редкость. Многочисленные грибки и бактерии приводят к неприятным изменениям кожи.
Периоральный дерматит: симптомы
Причины периорального дерматита
Чаще всего он связан с перееданием. Результатом становится нарушение производства липидов в коже. Это, в свою очередь, вызывает высыхание кожи и потерю влаги. Проблема разрастается: сухая кожа заставляет усилить уход за ней, но он только усугубляет симптомы. Получается безвыходная ситуация.
Вылечить заболевание
Для этого следует промывать пораженные участки обычной водопроводной водой в течение нескольких недель, пока они полностью не излечатся, и держаться как можно дальше от косметических средств, то есть соблюдать нулевую терапию. В ходе такой терапии периорального дерматита кожа успокаивается и возвращается к здоровому состоянию.
Когда нужно идти к врачу?
Если в течение нескольких недель нулевой терапии не удается избавиться от дерматита, рекомендуется обратиться к врачу-дерматологу, который назначит специальные лекарственные препараты.
Как долго длится периоральный дерматит?
Лечение требует дисциплины и терпения. Лечение лекарственными препаратами продолжается до шести недель. В это время также могут помочь домашние средства, такие как холодные примочки из черного чая. Он очень хорошо успокаивает кожу. Можно воспользоваться легким кремом, но ни в коем случае не жирными мазями. Не следует применять крем с кортизоном, который помогает в краткосрочной перспективе, но после симптомы возвращаются, притом более выраженные.
О средствах для ухода
Чтобы предотвратить рецидив периорального дерматита, дерматологи рекомендуют придерживаться тех продуктов, воздействие которых кожа переносит хорошо. Кроме того, при первых же признаках используйте примочки с чаем. Если не удается достигнуть полного выздоровления, в качестве меры предосторожности сделайте тест на аллергию у дерматолога.
Кто знаком с периоральным дерматитом, должен полагаться на продукты с натуральными ингредиентами: кремы без аллергенов или сильных отдушек. И не переусердствуйте!
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
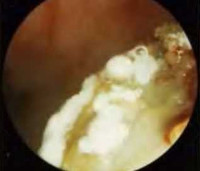
Общие сведения
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.

Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Экзема преддверия носа – это дерматологическое заболевание, сопровождающееся воспалительной реакцией кожных покровов преддверия носа. Типичные симптомы: гиперемия, отечность, жжение, зуд, везикуло-пустулезная сыпь, которая сменяется мокнущими изъявлениями и гнойными корками, лихенификациями, экскориациями, шелушением и пигментными пятнами. Диагностика основывается на данных анамнеза, жалобах пациента, результатах внешнего осмотра, дерматоскопии, аллергопроб и других лабораторных методов исследования. Лечение состоит из местной и системной медикаментозной терапии, физиотерапевтических процедур.
МКБ-10
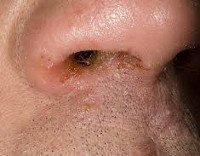
Общие сведения
Экзема преддверия носа – относительно частая дерматологическая патология ЛОР-органов. Согласно статистическим данным, ее распространенность находится в пределах 3,3-11,5 случаев на 1 000 населения. Она составляет более 1/3 всех дерматологических заболеваний этой анатомической области. Болезнь возникает у пациентов всех возрастных категорий, в подавляющем большинстве случаев страдают дети и подростки. В последние годы наблюдается тенденция к росту показателя заболеваемости среди лиц в возрасте 20-35 лет. Это связано с увлечением числа больных, имеющих хронические поражения носа и придаточных пазух, системные и аллергические патологии.

Причины
Заболевание является результатом нарушения работы сразу нескольких систем организма. Обычно оно развивается на фоне повышенной чувствительности к тем или иным антигенам, наличия генетических мутаций и функциональных изменений ЦНС. В меньшей мере ее формированию способствуют дисфункции желез внутренней секреции, иммунодефицитные состояния, хронические стрессы. К наиболее частым триггерам относятся:
- Очаги хронической инфекции. Включают заболевания носовой полости и придаточных синусов носа, сопровождающиеся выделением слизистых или гнойных масс. Чаще всего это риниты, аденоидиты, евстахииты, гаймориты, фронтиты различной этиологии. Реже возникновению экземы способствуют другие патологии верхних дыхательных путей: назофарингиты, тонзиллиты, стоматиты.
- Физические и химические раздражители. Провоцирующими факторами являются косметические средства, производственные летучие химикаты и газы, регулярное переохлаждение. Определенную роль играют травматические повреждения, механическое трение, лучевая терапия лицевой области. Последняя также снижает местные защитные силы организма.
- Недостаточность иммунитета. Экзема может формироваться при эндокринопатиях (декомпенсированном сахарном диабете, гипотиреозе, поражениях яичек или яичников, гипофиза), хронических патологиях желудочно-кишечного тракта, авитаминозах, инфекционных заболеваниях, в том числе ВИЧ-инфекции, длительном употреблении цитостатиков, злокачественных опухолях.
Патогенез
В основе патогенеза лежит полиэтиологическая нервно-аллергическая дисфункция. Она проявляется поливалентной (редко – моновалентной) сенсибилизацией кожных покровов, что становится причиной неадекватной реакции на внешние и внутренние раздражители. Это сопровождается повышением тонуса парасимпатической вегетативной нервной системы, которое, в свою очередь, проводит к активной экссудации, обусловленной поражением мышечного слоя стенок сосудов микроциркуляторного русла.
Имеющаяся недостаточность иммунитета обычно обусловлена нарушением функций макрофагов, Т-лимфоцитов-хелперов, нейтрофильных лейкоцитов, избыточным синтезом иммуноглобулинов класса G и E на фоне дефицита класса М. Вторичное инфицирование пораженных тканей провоцирует развитие хронического воспалительного процесса за счет продукции аутоантител.
Классификация
С учетом этиологии и особенностей клинического течения принято выделять различные формы экземы преддверия носа. Деление обусловлено необходимостью использования отличающихся между собой терапевтических и профилактических средств при разных вариантах болезни, упрощения дифференциальной диагностики. Для этой локализации характерны следующие варианты патологии:
Симптомы экземы преддверия носа
Для всех форм болезни характерна этапность развития клинических проявлений – эволюционный полиморфизм. На первой стадии (эритематозной) остро возникает покраснение кожи преддверия носа, отечность, чувство зуда и жжения. В некоторых случаях субъективные ощущения настолько сильны, что приводят к нарушению сна и другим невротическим расстройствам. При прикосновении к пораженным участкам появляется острая боль, в состоянии покоя болевой синдром зачастую отсутствует. При микробной и грибковой формах экземы видны ярко выраженные границы между пораженными и здоровыми тканями, процесс чаще асимметричный.
Общая длительность острого экзематозного поражения преддверия носа не превышает 15-20 суток. После этого происходит отторжение корок, заболевание приобретает хроническое течение. Клинически хронизация проявляется инфильтрацией и индурацией кожи вестибулярной части носа, ограниченными очагами повышенной сухости, трещинами. Шелушение, зуд, жжение сохраняются, но становятся менее ощутимыми. При идиопатической экземе образуются вторичные депигментированные или пигментно-васкулярные пятна, постепенно увеличивающиеся в размерах.
Осложнения
Осложнения связаны с присоединением к уже инфицированным тканям кожных покровов носового преддверия новых штаммов патогенной микрофлоры – суперинфекцией. Наиболее распространенными осложнениями являются импетиго, фурункулез, рожистое воспаление наружного носа, щек и остальных участков лица. У детей с экссудативно-катаральным диатезом, болезнь может трансформироваться в атопический дерматит (нейродермит), а инфицирование герпес-вирусами способно приводить к тяжелой форме герпетиформной экземы Капоши.
При выраженном иммунодефиците может наблюдаться эритродермия, тромбофлебит лицевых вен. Этот процесс способен провоцировать развитие внутричерепных осложнений – тромбоза пещеристого синуса, менингита, менингоэнцефалита и др.
Диагностика
Для опытного отоларинголога или дерматовенеролога постановка диагноза не представляет затруднений. Используются анамнестические данные, жалобы пациента и физикальное обследование. Во время сбора анамнеза врач обращает внимание на наличие этиологических или способствующих факторов: условия труда, сопутствующие патологии, ранее проводимое лечение, назначенные препараты. При обследовании ребенка выясняется течение беременности, имеющиеся на момент вынашивания заболевания у матери. Далее применяются следующие методы диагностики:
Лечение экземы преддверия носа
Лечение консервативное, включает в себя местные и системные медикаментозные средства, физиотерапевтические процедуры. Терапевтическая схема составляется индивидуально с учетом возраста пациента, сопутствующих заболеваний, формы экземы, стадии ее развития. Важную роль играет устранение или минимизация контакта с аллергенами. Дальнейшее лечение включает три категории:
Прогноз и профилактика
Прогноз для жизни при экземе преддверия носа благоприятный, для здоровья – сомнительный, зависит от возможности прекратить контракт больного с провоцирующими факторами, корректировать имеющиеся системные нарушения. В зависимости от клинической формы болезни и эффективности подобранной схемы лечения выздоровление или полная клиническая ремиссия наступают к концу 3 недели. К профилактическим мероприятиям относятся предотвращение контракта с аллергенами, сведение к минимуму или полный отказ от использования косметических средств, адекватное своевременное лечение сопутствующих нозологий, укрепление общих защитных сил организма.
Перихондрит носовой перегородки. Прободающая язва носовой перегородки
Воспаление надхрящницы, независимо от места поражения, вызывает расстройство питания хряща, вследствие чего может произойти более или менее распространенный некроз. Нарушение целости хрящевого скелета в носу ведет к значительной его деформации. Омертвение хрящей гортани и трахеи, нарушая просвет дыхательных путей, дает тяжелые явления затруднения дыхания, а иногда и смерть от асфиксии.
Во всех случаях причиной перихондрита является инфекция, которая внедряется на месте нарушения целости слизистой оболочки или распространяется из расположенного по соседству очага. Наконец, не исключается возможность развития перихондрита гематогенным путем. Кроме травматических повреждений слизистой дыхательных путей, куда относятся всевозможные ранения бытового характера, огнестрельные раны и оперативные вмешательства, путь гнойной инфекции открывают также и различные язвенные процессы (сифилис, туберкулез, рак, брюшной тиф).
В начале заболевания имеет место серозное пропитывание и мелкоклеточная инфильтрация надхрящницы, в дальнейшем образуется гнойный экссудат, который, скопляясь между надхрящницей и хрящом, вызывает расстройство питания его и последующее омертвение. Перихондрит отличается обычно ползучим характером, развивается очень медленно и в большинстве случаев имеет хроническое течение. В результате прорыва гноя сквозь толщу слизистой оболочки может образоваться стойкий свищ, через который в некоторых случаях происходит самопроизвольное выделение хрящевых секвестров. Дальнейшая судьба больного зависит от степени вызываемого перихондритом некроза хрящей, а также от значения для жизни пораженного органа.
Перихондрит носовой перегородки чаще всего является результатом прямой травмы носа. Известно, что нередко небольшой ушиб носа дает кровоизлияние под слизистую оболочку носовой перегородки. Эта гематома, в случае попадания инфекции, переходит в гнойный процесс со всеми последствиями для хрящевого скелета носа. Перихондрит носовой перегородки, кроме того, может развиваться при переходе рожистого воспаления лица или распространении остеомиэлитического очага верхней челюсти при костоеде резцов. Наконец, в редких случаях перихондрит носовой перегородки образуется метастатическим путем во время заболевания острыми инфекциями.
Жалобы больного сводятся к ощущению тяжести, болезненности и закладыванию носа. В некоторых случаях наблюдается умеренное повышение температуры. При риноскопическом исследовании видна флюктуирующая опухоль резко красного цвета, выполняющая обе половины носа. Пробная пункция правацевским шприцом подтверждает присутствие гноя. В дальнейшем, в связи с расплавлением хряща, образуется значительная деформация носа в виде опускания его кончика и уплощения спинки.
Лечение может быть только оперативным. Необходимо, как можно раньше, при помощи разреза обеспечить отток гноя в надежде хотя бы частично сохранить хрящевую часть носовой перегородки.
Прободающая язва носовой перегородки
Прободающая язва перегородки локализуется в ее переднем отделе и образуется в результате инфицирования слизистой с последующим развитием ограниченного перихондрита. Прободающая язва иногда встречается у рабочих пыльных и химических производств (цементное производство, обработка меди, производство мышьяка и сулемы). Особенно известны язвы у рабочих на фабриках хромовых солей. Кроме того, такие перфорации наблюдаются у лиц, имеющих привычку сдирать образующиеся на носовой перегородке корочки, что влечет за собою инфицирование небольших ссадин слизистой. Развивающееся в результате воспалительного процесса изъязвление, распространяясь на надхрящницу, может в конце концов привести к образованию перфорации.
В основу борьбы с прободающими язвами носовой перегородки должны быть положены профилактические мероприятия, в смысле ограждения от вредного действия пыли и химических веществ. Надо также опасаться занесения инфекции в нос пальцами.
Лечение в случае наличия язвы сводится к применению антисептических средств, при помощи которых стараются вызвать заживление язвенного процесса. При имеющемся прободении надо позаботиться о прекращении воспалительных явлений и добиться рубцевания краев отверстия.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Симптомы грибковых болезней пазух носа и их лечение
Грибы распространены повсеместно и часто попадают в дыхательные пути, поэтому грибы в полости носа выявляют и в норме. Грибковую инфекцию делят на:
• неинвазивную (наиболее частый вид грибковой инфекции);
• инвазивную (встречается редко).
Грибы участвуют также в патогенезе эозинофильного грибкового риносинусита, для которого характерна выраженная склонность к образованию полипов и эозинофилия слизистой оболочки. По современным представлениям эозинофилы в большом количестве мигрируют в слизистую оболочку и переходят из нее в слизь, покрывающую эпителий, где они скапливаются вокруг гифов и спор грибов. При дегрануляции эозинофилов высвобождается главный основный белок, который высокотоксичен и способствует разрушению грибов. При дальнейшем вдыхании грибов этот процесс продолжается, и концентрация главного основного белка возрастает.
Неинвазивная грибковая инфекция
а) Сапрофитные формы. Грибы колонизируют слизистые корки, фрагменты нежизнеспособных тканей, инородные тела, ортопедические конструкции и шины, стенты и назогастральные зонды. Лечение состоит в удалении слизи, корок и инородных тел. Поскольку корки часто образуются на патологически измененных участках слизистой оболочки, следует исключить злокачественную трансформацию.
б) Грибковый шар. В околоносовых пазухах и их ячейках могут накапливаться грибковые массы, которые раздражают слизистую оболочку, оказывая эффект инородного тела.
Клиническая картина. Грибковый шар вызывает симптомы, напоминающие хронический синусит. Фрагменты грибкового конгломерата могут достигать полости носа, вызывая геморрагические выделения из него с неприятным запахом. Наиболее часто грибковые конгломераты образуются в верхнечелюстной и лобной пазухах.
Диагностика. При назальной эндоскопии выявляют картину хронического риносинусита. На МРТ и КТ отмечается характерное затемнение. На КТ часто выявляют обызвествление центральных участков конгломерата, связанное с отложением сульфата и фосфата кальция и металлов, которые метаболизируются грибами.
Лечение. Лечение заключается в эндоскопическом туалете пораженной околоносовой пазухи и восстановлении ее вентиляции. Грибковые массы следует полностью удалить, сохраняя при этом слизистую оболочку.
Материал, взятый из удаленных масс, отправляют на микологическое и гистологическое исследование. Антимикотическая терапия не показана.
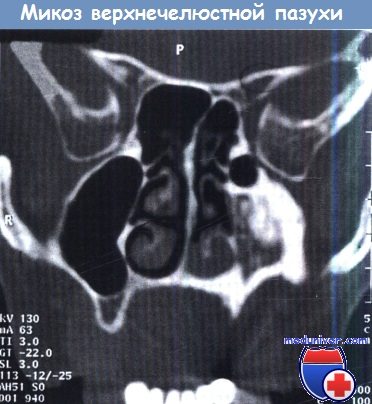
Гипоплазия левой верхнечелюстной пазухи с грибковым конгломератом
и аппозиционным разрастанием кости как реакцией на воспалительный процесс.
Инвазивные формы грибковой инфекции околоносовых пазух
а) Острая молниеносная форма. Клиническая картина. Для молниеносной формы заболевания характерны лихорадка, упадок сил и лицевая боль; позднее появляются расстройство зрения, сонливость, развивается кома.
Этиология и патогенез. Заболевание обычно наблюдается у больных, принимающих антидепрессанты, или у лиц с иммунодефицитом (например, у больных сахарным диабетом, СПИДом или при изнуряющих заболеваниях). Грибы, например Mucor spp., Absidia spp. или Aspergillus, внедряются в ткани, включая кровеносные сосуды, и могут распространиться гематогенным путем в ЦНС или глазницу.
Лечение. Пораженные ткани подлежат незамедлительному иссечению по принципам онкохирургии. Назначают длительную системную терапию амфотерицином В, кетоконазолом, итраконазолом или более современным препаратом вориконазолом. Получены доказательства эффективности итраконазола при грибковом синусите, вызванном инвазивной аспергиллезной инфекцией. Прогноз серьезный.
б) Хроническая вялотекущая гранулематозная форма. В индустриальных странах данная форма заболевания встречается редко, чаще она наблюдается в странах Северной Африки. В отличие от молниеносной формы, у больных обычно нет иммунодефицита.
Клиническая картина. Заболевание характеризуется медленно прогрессирующим течением и длится многие годы. Распространение грибов за пределы околоносовых пазух приводит к инвазии их в глазницу и отеку жировой клетчатки глазницы. Возможно распространение инфекции в подвисочную ямку, а также поражение ЧН.
Диагностика. Материал, взятый из полости носа, отправляют на микробиологическое и гистологическое исследование.
Лечение. Разросшиеся ткани подлежат иссечению. Назначают длительную противогрибковую терапию. Прогноз при таком лечении благоприятный.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

