Дез средства для уничтожения кишечной палочки
Обновлено: 24.04.2024
В группу кишечных инфекций выделены заболевания, возбудители которых местом своей первичной локализации имеют кишечник человека и распространяются среди людей фекально-оральным механизмом передачи. Возбудители этой группы инфекционных заболеваний выделяются из организма больного с испражнениями, мочой, рвотными массами, поэтому дезинфекционные мероприятия должны быть направлены в первую очередь на обеззараживание тех объектов, которые могут быть загрязнены выделениями больного.
Заражение людей такими инфекциями как дизентерия, холера, брюшной тиф, эшерихиозы происходит преимущественно через загрязненные пищевые продукты и воду. При энтеровирусных инфекциях (полиомиелит, ЕСНО, Коксаки) основным резервуаром во внешней среде являются испражнения и загрязненные ими хозяйственно-бытовые сточные воды. В дальнейшем сточными водами загрязняется вода открытых водоемов, используемых населением для питья и хозяйственных потребностей.
Заражение кишечными вирусами и бактериями может происходить через предметы обихода (постельные принадлежности, мебель, игрушки, посуда и т.д.), загрязненные выделениями больного человека. Основой профилактики большинства кишечных инфекций являются меры, направленные на разрыв механизмов и путей передачи возбудителей, среди которых ведущая роль принадлежит дезинфекционным мероприятиям.
Заключительная дезинфекция при дизентерии, брюшном тифе, паратифах и других острых кишечных инфекциях проводится бригадой из 3 человек (2 дезинфектора, дезинструктор или помощник эпидемиолога). В детское учреждение с бригадой выезжает врач или помощник эпидемиолога.
Заключительная дезинфекция проводится в следующем порядке:
1) предварительно орошают дезинфицирующим раствором пол, затем проводят обследование очага кишечной инфекции с целью определения объема и очередности дезинфекционных мероприятий;
2) в летнее время при наличии мух производят их уничтожение при закрытых окнах и форточках; погибших мух сметают и спускают в канализацию;
3) дезинфекции подвергают в первую очередь наиболее значимые факторы передачи возбудителей кишечных инфекций:
- выделения больного: засыпаются сухой хлорной известью или двутретиосновной солью гипохлорита кальция в соотношении 1:5, экспозиция - 1 час;
- посуда для выделений погружается в дезинфицирующий раствор;
- нательное и постельное белье: погружается в дезинфицирующий раствор;
- посуда для еды и питья: кипятится в течение 15 минут в 2% растворе натрия гидрокарбоната или растворе моющего средства или погружается в дезинфицирующий раствор; после обеззараживания посуда моется горячей водой;
- игрушки: обрабатывают также как посуду для еды и питья; мягкие игрушки следует обрабатывать в дезинфекционных камерах;
- остатки пищи: кипятятся в течение 15 минут; жидкие остатки пищи могут быть засыпаны сухой хлорной известью (1:5, экспозиция - 1 час);
- поверхности пола, стен и другие: обрабатывают путем орошения из гидропульта или протирания ветошью, смоченной в дезинфицирующем растворе;
- материал для уборки: погружается в дезинфицирующий раствор (концентрацию рабочих растворов и экспозицию см. табл. 4);
4) при заключительной дезинфекции по поводу холеры, брюшного тифа, полиомиелита, вирусного гепатита А носильные вещи, а также подушки, матрацы и одеяла подвергают камерной дезинфекции; при других кишечных инфекциях (дизентерия, сальмонеллезы) эти вещи в дезинфекционных камерах обрабатывают при наличии соответствующих показаний; предназначенные для камерной дезинфекции вещи укладывают в мешки, орошают последние дезинфицирующим раствором, рекомендованным для обеззараживания помещения, и направляют для камерного обеззараживания;
5) обеззараживание всех помещений очага (пол, мебель, подоконники, двери, ручки дверей) производят последовательно, переходя из более отдаленных комнат (или частей комнаты) в более близкие к выходу;
6) обрабатывают места общего пользования - кухню, ванную (раковина, краны), коридор, туалет (ручка унитаза) и др.
Таблица 4.
Химические средства дезинфекции при дизентерии, брюшном тифе, паратифах
| Наименование объекта | Хлорамин | Сульфохло- рантин | Хлордезин | Перекись водорода | |||
| Конц | Эксп | Конц | Эксп | Конц | Эксп | Конц | Эксп |
| Уборочный инвентарь | 0,5 | 60-240¢ | 0,2 | 60¢ | 120¢ | 120¢ | |
| Белье загр выдел | 240¢ | 0,2 | 60¢ | 120¢ | 60¢ | ||
| Белье не загрязн выделениями | 0,2 | 60¢ | 0,1 | 30¢ | 0,5 | 120¢ | 30¢ |
| Посуда с остатками пищи | 60¢ | 0,2 | 60¢ | 120¢ | 60¢ | ||
| Посуда без остатков пищи | 0,5 | 30¢ | 0,1 | 30¢ | 0,5 | 120¢ | 30¢ |
| Игрушки | 0,5 | 30¢ | 0,1 | 60¢ | 0,5 | 15¢ | 15¢ |
| Помещения, мебель | 0,5 | 60¢ | 0,2-0,1 | 30¢-60¢ | 0,5 | 15¢ | 60¢ |
| Сантехоборудов | 30¢ | 0,2 | 60¢ | 0,5 | 60¢ | 60¢ | |
| Транспорт | 45¢ | 0,1 | 60¢ | 0,5 | 60¢ | 60¢ | |
| Сосуды для выделений | 60¢ | 0,2 | 60¢ | 120¢ | 60¢ |
Продолжение таблицы 4.

| Наименование объекта | Дезам | Na и K соли ДХЦК | Дихлор-1 | Дезоксон-1 | |||
| Конц | Эксп | Конц | Эксп | Конц | Эксп | Конц | Эксп |
| Уборочный инвентарь | 0,5 | 120¢ | 0,2 | 120¢ | 60¢ | 0,2 | 60¢ |
| Белье загр выделен | 0,5 | 120¢ | 0,2 | 60¢ | 120¢ | 0,2 | 60¢ |
| Белье не загрязнен выделениями | 0,25 | 15¢ | 0,1 | 30¢ | 30¢ | 0,1 | 30¢ |
| Посуда с ост пищи | 0,5 | 60¢ | 0,2 | 120¢ | 60¢ | 0,2 | 60¢ |
| Посуда без остатков пищи | 0,25 | 15¢ | 0,1 | 30¢ | 30¢ | 0,1 | 15¢ |
| Игрушки | 0,25 | 15¢ | 0,1 | 30¢ | 30¢ | 0,1 | 30¢ |
| Помещения, мебель | 0,25 | 15¢ | 0,2 | 60¢ | 60¢ | 0,1 | 30¢ |
| Сантехоборудование | 0,25 | 60¢ | 0,2 | 120¢ | 60¢ | 0,2 | 30¢ |
| Транспорт | 0,25 | 15¢ | 0,2 | 60¢ | 60¢ | 0,1 | 30¢ |
| Сосуды для выделен | 0,25 | 60¢ | 0,2 | 120¢ | 120¢ | 0,2 | 60¢ |
Дезинфекция при вирусном гепатите А.
После выявления больного вирусным гепатитом до госпитализации и в случае изоляции его на дому в очаге осуществляется текущая дезинфекция, которая организуется участковым врачом, а проводится лицами ухаживающими за больным. Обучение этих лиц правилам проведения дезинфекции проводят медицинские работники.
Заболевшего вирусным гепатитом А изолируют в отдельную комнату, обеспечивают его индивидуальными предметами: постельными принадлежностями, бельем, полотенцами, носовыми платками, салфетками, предметами личной гигиены, посудой для приема пищи, посудой для сбора и обеззараживания выделений.
Нательное и постельное белье больного кипятят в течение 15 минут с момента закипания в 2% мыльно-содовом растворе или растворе любого моющего средства (20 г на 1 л воды) с последующей стиркой.
Использованную посуду для приема пищи и питья, игрушки (кроме пластмассовых) подвергают кипячению в 2% растворе пищевой соды в течение 15 минут с момента закипания. Пластмассовые игрушки моют горячим 2% содовым раствором или мылом, затем погружают в кипяток.
Выделения больного (испражнения, моча, рвотные массы) засыпают сухой хлорной известью или нейтральным гипохлоритом кальция (НГК) в соотношении 200 г на 60 минут, после чего сливают в канализацию. Если выделения содержат мало влаги, то добавляют воду в соотношении 1:4.
Использованную посуду из-под выделений после опорожнения подвергают дезинфекции одним из растворов, приведенных в табл. 5, затем промывают снаружи и изнутри водой.
Уборку пола производят с использованием горячего 2% мыльного или содового раствора, или раствора любого моющего средства. Специально предназначенной ветошью обрабатывают ручки дверей туалета, спускового бачка.
Ветошь, мочалки и другие предметы уборки кипятят в 2% содовом растворе или в растворе любого моющего средства в течение 15 минут с момента закипания.
Ковры, ковровые дорожки чистят щеткой, смоченной в 1% растворе хлорамина или проглаживают горячим утюгом через влажную ткань и убирают на время карантина.
В благоустроенных квартирах заключительная дезинфекция может проводиться населением в объеме текущей дезинфекции.
Текущая дезинфекция в детских дошкольных учреждениях (в группе, где выявлен больной) проводится персоналом этих учреждений при подозрении на заболевание вирусным гепатитом А до госпитализации больного, а также в течение 35 дней наблюдения со дня изоляции последнего заболевшего. В остальных группах в этот период усиливается контроль за выполнением санитарно-гигиенического режима.
Инструктаж медицинского персонала (врача, медсестру) детского учреждения о содержании, объеме и методике дезинфекционных мероприятий проводится врачом-дезинфекционистом или помощником эпидемиолога центра дезинфекции и стерилизации или центра гигиены и эпидемиологии.
В карантинных группах, где был выявлен больной вирусным гепатитом А, исключают из обихода ковры, ковровые дорожки, мягкие игрушки, занавески. Проводят борьбу с мухами в помещениях и на территории.
На протяжении всего периода карантина проводят обеззараживание столовой и чайной посуды, ветоши для ее мытья, столов, ветоши для уборки, остатков пищи, белья, игрушек, манежей, полок для хранения подкладных клеенок, комнат детских игр, дверных ручек, кранов, санузлов, горшков, уборочного инвентаря.
Поверхности пола, мебели, подоконников, дверей, дверных ручек, кранов протирают не менее 2 раз в день ветошью, смоченной в дезинфицирующем растворе. Спинки кроватей ежедневно в конце рабочего дня протирают ветошью, смоченной теплой водой с моющим средством.
В школах заключительную дезинфекцию проводят по указанию эпидемиолога при возникновении групповых заболеваний (3 и более случаев) или повторных случаев, силами центра дезинфекции и стерилизации, дезинфекционного отдела (отделения) центра гигиены и эпидемиологии. При единичных случаях вирусного гепатита А заключительную дезинфекцию выполняет технический персонал школы по рекомендации центра дезинфекции и стерилизации или дезинфекционного отдела (отделения) центра гигиены и эпидемиологии.
Дезинфекции подвергают помещение и оборудование класса, где выявлен больной, буфеты, столовую, санузлы, коридоры, спортивный зал и музыкальные классы, мастерские и другие места общего пользования, перила лестничных маршей. При организации учебного процесса в школе по кабинетной системе заключительную дезинфекцию проводят во всех кабинетах, где занимался заболевший.
При возникновении заболеваний вирусным гепатитом А в группе продленного дня, в помещениях этой группы проводят заключительную дезинфекцию, а затем профилактическую дезинфекцию при карантине.
Если в школе в течение длительного времени отмечается повышенная заболеваемость вирусным гепатитом А, то необходимо постоянно (в период карантина, а также при отсутствии случаев заболеваний) такие объекты, как дверные ручки в туалетах, спусковые краны унитазов, водопроводные краны протирать ветошью, смоченной в дезинфицирующем растворе, после каждой перемены. Ручки дверей в классах, перила лестниц протирают с применением дезинфицирующих средств 2 раза в день во время влажной уборки помещений.
Режимы дезинфекции, рекомендованные при вирусном гепатите А, целесообразно использовать при проведении дезинфекции в очагах ротавирусной инфекции, возбудители которой характеризуются примерно такой же устойчивостью к дезинфицирующим средствам как и вирусы гепатита А.
Таблица 5.
Химические средства дезинфекции при вирусном гепатите А
| Наименование объекта | Хлорная известь | Хлорамин | Нейтральный гипохлорит кальция | Сульфохло-рантин | ||||
| Конц | Эксп | Конц | Эксп | Конц | Эксп | Конц | Эксп | |
| Выделения больного | 200 г/кг | 60¢ | 200 г/кг | 60¢ | ||||
| Посуда для выде- лений больного | 1,0 | 60¢ | 1,0 | 60¢ | 0,9 | 0,2 | 90¢ | |
| Посуда (чайная, столовая) | 1,0 | 120¢ | 1,0 | 120¢ | 0,6 | 60¢ | 0,2 | 90¢ |
| Остатки пищи | 200 г/кг | 30¢ | 100 г/кг | 30¢ | ||||
| Белье (нательное, постельное) | 1,0 | 60¢ | 0,1 | 120¢ | ||||
| Белье, загрязнен- ное выделениями | 3,0 | 120¢ | 0,1 | 120¢ | ||||
| Игрушки | 1,0 | 60¢ | 1,0 | 60¢ | 0,6 | 30¢ | 0,1 | 60¢ |
| Поверхности в помещении | 1,0 | 60¢ | 1,0 | 60¢ | 0,6 | 30¢ | 0,2 | 60¢ |
| Санитарно-техни- ческое оборудов | 3,0 | 30¢ | 3,0 | 30¢ | 0,6 | 30¢ | 0,2 | 60¢ |
| Транспорт, доста- вивший больного | 1,0 | 60¢ | 0,2 | 60¢ | ||||
| Уборочный инвентарь | 1,0 | 120¢ | 3,0 | 60¢ | 0,6 | 120¢ | 0,1 | 120¢ |
Дезинфекция при холере.
При выявлении больного холерой (вибрионосителя) заключительная дезинфекция по месту выявления проводится центром дезинфекции и стерилизации или дезинфекционным отделом центра гигиены и эпидемиологии. По месту жительства заключительная дезинфекция должна быть проведена не позднее 3 часов с момента госпитализации больного, а по месту работы или учебы - не позднее первых суток после выявления.
Персонал, выполняющий дезинфекцию, по прибытии в очаг холеры одевает противочумный костюм 2-го типа, дополненный клеенчатыми нарукавниками и фартуком, а также респиратором РУ-60 М или РПГ-67 с патроном марки А.
Последовательность действий при проведении заключительной дезинфекции в очаге холеры:
- обильное орошение дезинфицирующим раствором пола, начиная от входа;
- обеззараживание выделений больного и остатков пищи;
- сбор и обеззараживание посуды;
- отбор мягких вещей (белье, постельные принадлежности, ковры, дорожки, верхняя одежда и т.д.) для обеззараживания в дезинфекционной камере, укладка их в мешки, увлажненные дезинфицирующим раствором, оформление соответствующих документов и переноска вещей в машину;
- дезинфекция предметов обстановки и орошение стен на высоту до двух метров;
- после дезинфекции помещения больного производится обеззараживание кухни, ванной, туалета, коридора, повторное орошение пола;
- обеззараживание санитарно-дворовых установок (туалеты, мусорные ящики, помойные ямы и др.);
- при наличии колодцев проводится обеззараживание срубов колодцев и хлорирование воды в них;
- по окончании обработки очага дезинфекционная бригада обеззараживает свою спецодежду (обувь, перчатки, резиновые фартуки) и меняет халаты.
По месту работы или учебы больного холерой (вибрионосителя) в обязательном порядке проводят обеззараживание в помещении, где находился больной (вибрионоситель) - непосредственно на его рабочем месте, а также в местах общего пользования - буфетах (рабочих столовых), душевых и санузлах.
При выявлении больного холерой (при подозрении на холеру) в амбулаторно-поликлинических и лечебно-профилактических учреждениях силами персонала этих учреждений проводится дезинфекция испражнений и рвотных масс, кабинета врача и других помещений, где находился больной, мест общего пользования, спецодежды персонала, участвовавшего в приеме и осмотре больного, инструментария, использованного во время приема больного.
В лечебном учреждении, куда госпитализирован больной холерой (при подозрении на холеру) проводятся следующие мероприятия:
- проводят санитарную обработку больного I-II степени дегидратации в санитарном пропускнике приемного отделения (при этом душем не пользуются) с последующим обеззараживанием смывных вод и помещения;
- вещи больного собирают в клеенчатый мешок и отправляют для обеззараживания в дезинфекционную камеру;
- помещение приемного отделения дезинфицируют после приема больного;
- больных обеспечивают индивидуальными горшками или подкладными суднами;
- выделения больных обеззараживают в емкостях; обеззараженные выделения выливают в канализацию или выносят в специально подготовленную водонепроницаемую выгребную яму, а судна и горшки дополнительно обеззараживают погружением в дезинфицирующий раствор в специально выделенном помещении;
- мягкий инвентарь (нательное и постельное белье больных) собирают в клеенчатые мешки (в бак с крышкой) и обеззараживают кипячением или путем замачивания в дезинфицирующем растворе в специально выделенном помещении;
- постельные принадлежности (одеяла, матрацы, подушки) после выписки больного обеззараживают в дезинфекционной камере;
- столовую посуду после пользования больным освобождают от остатков пищи, обеззараживают кипячением или погружают в дезинфицирующий раствор; после обеззараживания посуду моют, сушат и вновь используют, не вынося из отделения;
- в палатах, коридорах, пищеблоках проводят не реже 2 раз в течение дня влажную уборку с использованием дезинфицирующих растворов;
- во всех помещениях и на территории инфекционного стационара проводят противомушиные мероприятия;
- уборочный инвентарь (тазы, ведра и др.) маркируют, используют строго по назначению и обеззараживают после каждого пользования;
- при закрытии стационара проводят заключительную дезинфекцию с обязательным бактериологическим контролем ее качества.
В сельской местности, включая полевые станы, организация дезинфекционных мероприятий осуществляется так же, как и в условиях города.
Фундаментальной задачей дезинфекции является предотвращение распространения инфекционных болезней. Различают профилактическую и очаговую дезинфекции. Профилактическая дезобработка проводится, когда активного очага инфекции нет, но есть условия, предрасполагающие к распространению инфекции. Так, профилактическую дезинфекцию регулярно проводят в общественных местах, а именно:
- В медицинских учреждениях;
- Детских образовательных учреждениях;
- Гостиницах и отелях;
- Банях и бассейнах;
- Салонах красоты;
- Вокзалах и аэропортах;
- Спортклубах, торгово-развлекательных центрах и прочих развлекательных местах;
- Предприятиях пищевой промышленности и заведениях общепита.
К очаговой дезинфекции прибегают уже при наличии очага инфекции, для ее проведения используют все доступные методы и средства медицинской дезинфекции. Текущая очаговая дезинфекция производится непосредственно в инфекционном очаге. Понятно, что больной человек выделяет возбудителей инфекции, которые оседают на различных поверхностях. Поэтому необходимо проводить дезинфекционную обработку предметов пользования больного, а также всего помещения, чтобы уничтожить возбудителей болезни.
Заключительную очаговую дезинфекцию производят в очаге, если больного перевели в больницу, если он выздоровел или умер. Даже если больного удалили из очага, все равно на окружающих предметах и поверхностях еще длительное время будут сохранять жизнеспособность микробы. И с целью их уничтожения как раз и проводят заключительную дезобработку.
Методы дезинфекции
Добиться уничтожения микроорганизмов можно несколькими способами. Существует три основных метода дезинфекции:
- Механический;
- Физический;
- Химический.
Механический метод дезинфекции применяется повсеместно, даже в бытовой жизни. Суть метода заключается в механическом очищении объектов от микроорганизмов. Сюда можно отнести обычное проветривание помещения, сухую и влажную уборку, стирку. По сути, механический метод не обеспечивает уничтожения микробов на поверхностях, но значительно уменьшает их количество.

Физические методы дезинфекции основываются на уничтожении микробов с помощью физических факторов: высокой температуры (горячий воздух, влажный пар, кипячение), УФ-лучей, ультразвука и пр.
Химический метод является основным способом дезинфекции. Он представляет собой инактивацию микроорганизмов на объектах с помощью химических веществ (дезсредств). Существует несколько способов применения дезсредств:
- Погружение (замачивание);
- Протирание;
- Орошение;
- Обрабатывание сухим препаратом.
Так, инструменты, посуду и белье обеззараживают путем погружения в дезсредство. Для обработки больших поверхностей (пола, стен, жесткой мебели, оборудования) используют метод протирания или орошения.
Средства дезинфекции
Дезинфицирующие средства — это обширное понятие, включающее в себя различные химические вещества. Согласно современной классификации выделяют следующие группы дезинфицирующих средств:
- Четвертично-аммониевые соединения;
- Галоиды;
- Кислородсодержащие средства;
- Гуанидины;
- Альдегиды;
- Спирты;
- Фенолсодержащие средства.
К кислородсодержащим относят средства, активными компонентами которых являются перекись водорода и надкислоты. Это группа дезинфектантов с широким спектром антимикробного действия и что немаловажно они не имеют выраженного запаха, благодаря чему могут использоваться в присутствии людей. Однако кислородосодержащие средства способны вызывать коррозию металла, портить окрашенные и лакированные поверхности.
Гуанидины эффективно уничтожают бактерии, но не способны устранить вирусы и споры. Они малотоксичны и оказывают щадящее воздействие на обрабатываемые поверхности. Основной недостаток гуанидинов заключается в том, что они фиксируют загрязнения. А поэтому перед их применением нужно обязательно очистить поверхности от загрязнений.
Альдегидосодержащие препараты — дезсредства на основе формальдегида и других альдегидов. Это группа дезсредств широкого спектра действия. Однако альдегиды сильно раздражают глаза и органы дыхания, из-за чего их не стоит использовать при людях.
Спиртосодержащие средства — это дезсредства на основе этанола и пропанола. Спирты эффективны в отношении многих микробов. Дезсредства этой группы активно используют для обеззараживания поверхностей, инструментов, кожных покровов. Однако стоит помнить о том, что спирты фиксируют загрязнения. Поэтому поверхности перед обработкой спиртами стоит предварительно очистить от загрязнений.
Несмотря на то, что фенолсодержащие средства очень активны, в настоящее время их не используют. А все потому, что фенол обладает удушливым запахом и оказывает токсическое воздействие.
Режимы дезинфекции
- Р-1 — направлен на обезвреживание бактерий группы кишечной палочки и вирусов, вызывающих ОРВИ;
- Р-2 — на ликвидацию туберкулезной палочки и грибов;
- Р-3 — на инактивацию вирусов гепатитов В и С, ВИЧ.
Режим выбирается исходя из потенциальной опасности объекта. Так, помещения торгово-развлекательных центров и прочих общественных учреждений обрабатываются по режиму-1. Бани и бассейны, учитывая высокую вероятность заражения грибковыми заболеваниями, обрабатываются по режиму-2. А медицинский инструментарий, представляющий собой наибольшую опасность в эпидемиологическом плане, необходимо обрабатывать по режиму-3.

Если выбранное дезсредство обладает широким спектром антимикробного действия, значит, его можно применять при всех трех режимах. Однако для каждого режима необходима своя концентрация дезсредства и время экспозиции. Эти данные обязательно отображаются в инструкции к дезсредству.
Требования к дезсредствам
В настоящее время на рынке представлено большое количество дезинфицирующих средств. Однако к выбору дезсредства нужно подходить ответственно. Для проведения качественной дезинфекционной обработки необходимо использовать дезсредства, которые отвечают таким требованиям:
- Обладают широким спектром воздействия (эффективны против различных бактерий, вирусов и грибов);
- Обеспечивают ожидаемый эффект при маленькой концентрации и в краткие сроки;
- Отлично растворяются в воде;
- Отсутствует токсическое воздействие на человека;
- Не разрушают поверхности;
- Имеют доступную цену.
При выборе дезсредства важно учитывать их диапазон антимикробного действия. Так, эффективное дезсредство должно оказывать сразу несколько действий:
- Бактерицидное действие — способность инактивировать бактерии;
- Туберкулоцидное — способность инактивировать микобактерии туберкулеза;
- Фунгицидное — способность инактивировать грибы;
- Спороцидное — способность инактивировать споры микробов;
- Вирулицидное — способность инактивировать вирусы.
Стоит отметить, что эффективность любого дезинфектанта зависит от его концентрации, а также продолжительности воздействия (экспозиции). На эффективность дезсредства также может влиять температура воды, используемая для разведения.
Химические средства дезинфекции выпускаются в различных формах: жидких концентратах, гелях, аэрозолях, твердой форме (порошок, таблетки). Химическая дезинфекция может осуществляться одним из нижеперечисленных способов:
- Погружение (замачивание) — практикуется при дезинфекции инструментов, предметов, белья и пр.;
- Протирание — при обработке поверхностей, мебели, оборудования;
- Орошение — при обработке больших помещений, для распыления используют гидропульт;
- Засыпание — при обеззараживании биологического материла твердыми дезинфектантами.
Химические средства дезинфекции
В состав дезсредства может входить один или же сразу несколько действующих веществ. Композицию дезинфектантов также могут обогащать моющими ингредиентами, антикоррозийными компонентами, отдушками и пр.
К химическим средствам дезинфекции относятся:
- Галогенсодержащие дезсредства;
- Кислородсодержащие дезсредства;
- ПАВы;
- Гуанидины;
- Альдегиды;
- Спирты;
- Фенолы.
Галогенсодержащие средства считают одними из первых дезинфектантов, активно применяемые и по сей день. К этой группе относятся дезсредства на основе хлора, брома и йода.
Галогенсодержащие средства обладают высокой эффективностью, имеют низкую стоимость. Однако хлорсодержащие средства обладают резким запахом, из-за чего не могут использоваться при людях.
Представителями кислородсодержащих дезинфектантов являются перекись водорода, надуксусная и надмуравьиная кислоты. Это соединения, выделяющие свободный кислород, который и обуславливают инактивацию микробов. Дезинфектанты этой группы имеют различную антимикробную эффективность, наиболее эффективными среди них являются надкислоты.
В последнее время все больше производится дезсредств на основе поверхностно-активных веществ. К этой категории относят и средства на основе ЧАС. В таких дезинфектантах удачно сочетаются два полезных свойства: бактерицидное действие и моющий эффект. Однако большинство средств этой категории не способны инактивировать туберкулезную палочку и споровые формы микробов. Для повышения активности ПАВов их комбинируют с другими веществами.
Производные гуанидинов (хлоргексидин, полигексаметиленбигуанидин и пр.) по своим свойствам похожи на ПАВы. Гуанидины оказывают, главным образом, бактерицидное и вирулицидное действия. Также известно, что при обработке предметов гуанидинами на их поверхности образуется пленка. С одной стороны это способствует пролонгированному антимикробному действию дезинфектанта. А с другой стороны, подобное свойство может приводить к фиксированию загрязнений, а поэтому перед их нанесением необходимо предварительно очистить поверхность.
Преимуществом альдегидов является тот факт, что они обладают широким антимикробным диапазоном. Чаще всего в составе дезсредств можно встретить глутаровый альдегид. Еще одним достоинством альдегидсодержащих дезинфектантов является щадящее воздействие на металл, стекло, полимеры. Поэтому их активно используют для дезинфекции мединструментария, в частности эндоскопов. Однако дезинфицирующие мероприятия с использованием альдегидов нельзя проводить при людях.
Спирты (этанол, пропанол) обладают выраженным бактерицидным, фунгицидным и вирулицидным действием. Спирты хорошо комбинируются с другими веществами. Но зачастую они используются в дезсредствах в изолированном виде. Это готовые спиртовые дезсредства в виде спреев, аэрозолей или пропитанных салфеток.
Фенолы (фенилфенол, формалин и пр.) характеризуются высокой антимикробной активностью, им под силу уничтожить любые микроорганизмы. Однако сейчас эта группа дезинфектантов фактически не используется по причине высокой токсичности.
Современные дезсредства
Как уже было отмечено, большинство современных дезсредств представляют собой композицию из нескольких действующих веществ, что в итоге существенно расширяет возможности дезинфектанта.
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С.,
врач – клинический фармаколог
Этой статьей мы начинаем рассмотрение представителей микробиологического мира, с которыми чаще всего встречаем в ежедневной клинической практике, и темой сегодняшнего разговора будет кишечная палочка, она же Escherichia coli (E.coli).
Микробиологические аспекты
E.coli относится к типичным представителям семейства Enterobacteriaceae, являясь грамотрицательной бактерией, факультативным анаэробом в составе нормальной кишечной микрофлоры человека. Но тут же становится патогеном, выбравшись из среды нормального обитания, хотя отдельные штаммы являются патогенными и для желудочно-кишечного тракта. То есть кишечная палочка относится к кишечным комменсалам, кишечным патогенам и внекишечным патогенам, каждый из которых мы кратко разберем.
К штаммам E.coli, действующим как кишечные патогены и встречающимся чаще других, относятся:
- Штамм серотипа O157:H7 (STEC O157) или так называемый энтерогеморрагический штамм E.coli, который является причиной 90% случаев геморрагических колитов и 10% случаев гемолитико-уремического синдрома. Встречается достаточно часто, а если вы работаете в стационарах плановой помощи, то это один из обязательных анализов для принятия решения о госпитализации, так что так или иначе он на слуху. Проблема инфицирования этим возбудителем связана с употреблением плохо термически обработанной пищи и передачи штамма контактным путем от человека к человеку, проще говоря, через руки.
- Второй крайне опасный высоко-патогенный штамм кишечной палочки – O104:H4, вызвавший в Германии 2011 году эпидемию с высоким уровнем смертности среди пациентов с пищевыми токсико-инфекциями вследствие развития гемолитико-уремического синдрома. Если помните, это была очень громкая история с перекрытиями границ для испанских огурцов, потом вообще для всей плодоовощной продукции из Европы в Россию, пока искали хотя бы источник, не говоря уж о виновнике тех событий. Окончательно виновными тогда были обозначены листья салата, в поливе которых использовалась вода с признаками фекального заражения, а затем речь пошла уже о пророщенных семенах, которые так же полили фекально-зараженной водичкой. Так вышли на конкретный штамм E.coli – O104:H4, который, подвергшись санации антибиотиком, выплескивает эндотоксин, вызывающий гемолиз и острую почечную недостаточность. В итоге – массовая летальность пациентов, получавших антибиотики.
Затем тот же штамм обнаружился при вспышке ПТИ в Финляндии, но к тому времени пациентов с диареями до появления микробиологических результатов перестали лечить бактерицидными антибиотиками и ситуация была купирована в зародыше.
И третий громкий (для нашей страны) случай – это массовое заболевание питерских школьников в Грузии, где так же был выявлен этот штамм (пресс-релиз Роспотребнадзора по данному случаю лежит здесь).
Когда кишечная палочка выступает внекишечным патогенном? Почти всегда, когда обнаруживается вне места своего нормального обитания.
- Заболевания мочевыводящий путей. Здесь E.coli является абсолютным лидером и играет ведущую роль в развитии:
- Острых циститов
- Пиелонефритов
- Абсцессов почек и
- Простатитов
Этот факт объясняется близким анатомическим расположением двух систем и огрехами в личной гигиене, что позволяет на этапе эмпирической терапии вышеперечисленных заболеваний сразу же назначать препараты, активные в отношении кишечной палочки.
- Заболевания желудочно-кишечного тракта:
- Диарея путешественников
- Интраабдоминальные абсцессы и перитониты, чаще всего носящие вторичный характер (прободение кишки в результате первичного заболевания, либо при дефектах оперативного вмешательства)
- Инфекции центральной нервной системы у очень ослабленных пациентов, результатом чего будет развитие менингитов. Встречается в основном у лиц старческого возраста и новорожденных. Кроме того, в случае внутрибольничного заражения менингит может развиться в результате плохой обработки рук медицинского персонала перед оперативным вмешательством или перевязками.
- Инфекции кровотока, а именно сепсис, как продолжение развития заболеваний мочевыводящих путей, ЖКТ и билиарного тракта вследствие метастазирования очага инфекции. Лечению поддается крайне тяжело, особенно если задействованы внутрибольничные штаммы, летальность чрезвычайно высокая.
- Инфекции кожи и мягких тканейкак следствие раневых инфекций после вмешательств на органах брюшной полости.
- Внутрибольничные пневмонии, вызванные устойчивыми штаммами кишечной палочки, целиком связаны с дефектами ухода за пациентом и фактором чистоты, точнее ее отсутствия, рук медицинского персонала или ухаживающих родственников. Факт внутрибольничного заражения доказывается элементарно, что будет наглядно продемонстрировано в следующем разделе.
- Послеродовые (и не только) эндометриты. Вынуждены упомянуть и эту патологию, так как инфицирование кишечной палочкой встречается все чаще и чаще, а большой настороженности нет. Как результат, можно очень сильно промахнуться с антибактериальной терапией и, как следствие, прийти к экстирпации органа в виду неэффективности антибиотикотерапии. Натолкнуть на мысль может более позднее, чем обычно, поступление и более агрессивное, чем обычно течение. Дополнительный осмотр прианальной области так же может натолкнуть на вероятность развития именно такого инфицирования.
(часть вторая) Практические вопросы диагностики и лечения.
Когда мы можем заподозрить, что перед нами пациент с инфекцией, вызванной кишечной палочкой?
- Пациенты с диареей, приехавшие из отпуска и все-таки смогшие прийти на прием (диарея путешественников или энтеротоксигенные штаммы E.coli).
- Пациенты со всеми заболеваниями мочевыделительной системы, в том числе беременные, но строго с наличием симптоматики (не надо лечить бессимптомную бактериурию, иначе вырастите резистентные штаммы и создадите проблему и себе, и женщине, и роддому в последующем).
- В стационарах – нозокомиальные пневмонии, послеоперационные менингиты, перитониты, сепсисы и т. д., носящие вторичный характер.
Подтвердить или полностью исключить кишечную палочку из возбудителей может только микробиологическое исследование. Конечно, в современных условиях микробиология уже становится практически эксклюзивом, но мы пришли учиться, а учится надо на правильных примерах, поэтому далее будет рассмотрен ряд антибиотикограмм, выполненных автоматизированными системами тестирования. Вдруг вам повезет, и в вашем лечебном учреждении все уже есть или в ближайшее время будет, а вы уже умеете с этим всем работать?
Если вы читаете данный цикл по порядку, то в базовом разделе по микробиологии был выложен ряд антибиотикограмм некоего микроорганизма в контексте нарастания антибиотикорезистентности, и это была наша сегодняшняя героиня – кишечная палочка.
- Начнем с дикого и крайне симпатичного штамма E.coli, который живет в кишечнике и обеспечивает синтез витамина К. С ним сталкиваются доктора амбулаторной службы у пациентов с инфекциями мочевыводящих путей или в случае госпитализации у пациентов, которые не получали антибиотики около года. И именно такую чувствительность мы имеем в виду, когда назначаем эмпирическую антибиотикотерапию
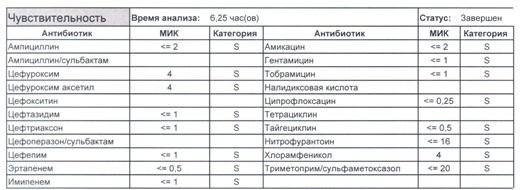
- Как видите, зверь чувствителен абсолютно ко всему, и это как раз тот случай, когда можно свободно пользоваться табличными материалами справочников или клинических рекомендаций, так как механизмы резистентности полностью отсутствуют.
- Если в ваши руки попал пациент, которого в течение последнего полугодия лечили антибиотиками пенициллинового ряда, то антибиотикограмма может выглядеть следующим образом.
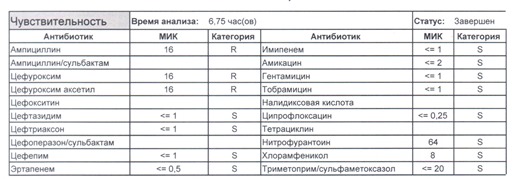
Если такая кишечная палочка окажется внекишечным патогенном, и перед вами будет беременная и ИМП (самый частый случай), то нам необходимо преодолеть резистентность к пенициллинам, то есть подавить деятельность пенициллиназ. Соответственно высокую эффективность продемонстрируют препараты с ингибиторами бета-лактамаз, чаще всего амоксициллина/клавуланат, как наиболее безопасный и эффективный. Единственное, пациентку необходимо предупредить, что в результате стимуляции рецепторов кишечника может развиться антибиотик-ассоциированная диарея.
- Отдельно хотелось бы обратить внимание на следующий штамм E.coli, как типичного обладателя бета-лактамаз расширенного спектра. И эти БЛРС чаще всего вырабатываются в результате неуемного использования цефалоспоринов третьего поколения и совершенно конкретного его представителя – цефтриаксона.
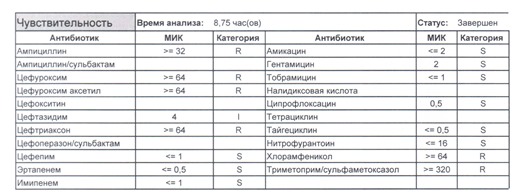
В каких ситуациях мы можем увидеть (или подумать) о таком звере:
- Пациент сам рассказывает, что получал цефтриаксон в промежутке полугодия
- Пациент был переведен из другого стационара (хотя там можно будет и следующую картинку обнаружить)
- Пациент ничего не получал, и вообще в больнице не лежал, но возбудитель попал с рук медицинского персонала, вызвав внутрибольничную инфекцию
- И самый простой случай – посев был взят в момент проведения терапии цефтриаксоном
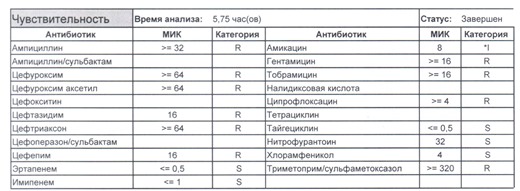
Подобный пациент не придет к вам своими ногами, его не увидит амбулаторная служба, это абсолютно стационарные больные, и если их привезут, то только из другого лечебного учреждения. Чаще всего это пациенты палат интенсивной терапии или реанимации, и такой возбудитель носит на 100% нозокомиальный характер.
Когда можем его обнаружить:
- вторичные перитониты,
- нозокомиальные пневмонии,
- пиелонефриты,
- послеоперационные менингиты,
- сепсис и т. п.
- Для эрадикации такого возбудителя нужен не просто отдельный обученный специалист и имеющая весь набор препаратов резерва аптека, но и напряженная работа эпидемиологической службы, так как подобный пациент должен быть изолирован в отдельную палату, а лучше изолятор (не подумайте, что бред – при правильной организации такие вещи вполне реальны) с проведением карантинных мероприятий, так как основная проблема появления подобного рода возбудителей в том, что они очень быстро разбегаются по всему корпусу (или стационару, если корпуса не изолированы) и обсеменяют все и вся, нанося вред другим ослабленным тяжелой болезнью пациентам и заселяя кишечники всего медицинского персонала.
- И еще одно крайне мерзкое свойство таких возбудителей – они умеют осуществлять горизонтальный перенос механизмов резистентности с другой флорой семейства Enterobacteriaceae, и даже если вы избавились от E.coli, неприятным сюрпризом может стать ее подруга клебсиелла, наносящая еще больший вред и по сути добивающая больного. Избавится полностью от этих возбудителей невозможно, для этого надо избавится от медицинского персонала как основных носителей, но контролировать можно – мероприятия подробно расписаны в действующих СанПиН 2.1.3.2630-10. Так что в случае выявления подобного возбудителя речь пойдет не только о лечении того пациента, у которого он обнаружен, но и проведения мероприятий по недопущению инфицирования всех остальных пациентов (а это, напомню, почти всегда ПИТ или ОРИТ), находящихся рядом.
- И в заключение необходимо упомянуть о панрезистентной E.coli, вооруженной полным спектром механизмов резистентности. В антибиотикограмме будут тотальные R, а МПК возбудителей пробьют все возможные потолки. К счастью для автора, она с таким зверем пока не сталкивалась, что связано с наличием работающей системы эпиднадзора, поэтому картинки не будет, хотя ее несложно представить. Такие пациенты, если кишечная палочка окажется патогеном, а не колонизатором (мало ли с чьих рук, например, в рану упала), к сожалению, почти не выживают, так как изначально являются крайне тяжелыми соматически, а кишечная палочка обычно подводит черту к их существования на бренной земле.
- Не допускать развития такой, не побоюсь этого слова, зверюги в ваших стационарах, а если появилась – гонять эпидемиологическую службу, чтобы избавляла руки и поверхности от такого рода заражения, что возможно только при условии наличия достаточного количества расходных материалов, перчаток и дезинфицирующих средств.
А теперь подведем небольшой итог нашего непростого разговора:
- Кишечная палочка – возбудитель очень серьезный и не следует его недооценивать. В ее типах также необходимо четко ориентироваться.
- В первую очередь о ней мы думаем при лечении инфекций мочевыводящих путей, особенно у беременных.
- Если перед нами пациент с признаками кишечной инфекции, то подход к терапии антибиотиками должен быть сугубо индивидуальным, и если состояние позволяет, то до получения микробиологии – вообще без антибиотиков. Если не позволяет – это должны быть бактериостатики.
- Мы никогда не лечим только анализ, и даже микробиологическое заключение, мы всегда лечим пациента со всем комплексом его симптомов и синдромов. Но микробиология помогает решить как дифференциально-диагностические задачи, что и позволяет отделить безусловный патоген от мирно живущего комменсала.
- Микробиологическая диагностика носит ключевое значение как для подтверждения самого возбудителя, так и для выбора необходимого антибиотика
- В случае выявления резистентных и панрезистентных возбудителей, помимо лечения самого пациента должна в полной мере задействоваться эпидемиологическая служба лечебного учреждения

Достаточно много лет нас убеждают, что мыло и зубная паста должны быть антибактериальными, руки отмываться антисептиками в режиме нон-стоп, про злосчастный ободок унитаза даже не говорим. Некоторые, поверив рекламе, в погоне за стерильностью, совсем запараноили и начали добывать специализированную больничную химию, которой для обеспечения санитарно-эпидемического режима отмываются операционные блоки и реанимации. Почему это все очень и очень плохо, мы сегодня и поговорим.
Начнем с небольшого микробиологического экскурса. Дело в том, что никто на Земле не стерилен, и человек не исключение. На нашей коже и слизистых, в желудочно-кишечном тракте живут миллиарды микробов. Например, в кишечнике (толстом и тонком) их живет около двух килограмм, и все они одинаково полезны: кто-то участвует в пристеночном пищеварении, кто-то работает как фабрика по производству витаминов, а кто-то совмещает обе эти функции, как кишечная палочка, которая как помогает переваривать пищу, так и снабжает организм витамином К. Напомню другую рекламу, кошмарящую нас по поводу страшного дисбактериоза кишечника и предлагающую волшебную таблетку с устойчивыми к антибиотикам бактериями – автор каждый раз почти в обморок падала от разверзающихся перспектив, если бы эти таблетки действительно имели заявленные свойства, а потом такой пациент оказывался бы на операционном столе, например, с аппендицитом, и лечить его было уже нечем, ибо внутренняя микрофлора оказалась бы не чувствительна ни к чему.
На коже есть еще и эпидермальные стафилококки – так вот, они даже в ране будут нормой. Есть состояния, когда они способны стать патогенами, но для этого вы должны оказаться в реанимации с подключичным катетером, да и то не факт, все будет зависеть от медицинского персонала и используемых ими расходных материалов.
И вот эту милую микрофлору (кишечную и кожную) реклама велит нам уничтожать – мылами, гелями, паровыми генераторами и еще кучей всего, что продавцам надо немедленно продать, и желательно подороже. Для этого показываются страшные мультики, пишутся не менее странные наукообразные статьи и, что самое отвратительное, во всем этом обязательно используются детские образы, ибо какой родитель в здравом уме и твердой памяти захочет навредить своему ребенку? И в результате вредит ему использованием антисептиков и дезинфектантов в промышленных масштабах.
Что такое антисептик? Антисептиками называют химические вещества, препятствующие развитию бактерий в организме. Антисептики используются в борьбе с патогенными микроорганизмами; при этом происходят нарушения метаболизма их энзимов, проницаемости клеточных мембран, коагуляция протоплазмы.
Еще немножко информации, чтобы договориться о терминологии: антисептики – это специальные медицинские средства, применяющиеся для антимикробной обработки поверхности человеческого тела или его полостей. Кроме того, есть еще группа веществ – дезинфектантов, которые применяются для обработки поверхностей и окружающих предметов, находящихся рядом с пациентом. Различия между этими двумя группами откровенно условные, а потому для простоты разговора будем их все называть антисептиками.
В переводе с бюрократического английского на обычный русский было доказано, что использование средств с триклозаном ничем не лучше и не эффективнее обычного гигиенического мытья рук с мылом. Кроме того, рутинное использование триклозана может как само по себе вредить здоровью, так еще и выращивать устойчивый к антибиотикам золотистый стафилококк. Тот самый, который в норме живет на неповрежденной коже, но стоит только ее повредить, как этот же зверек, упав в рану, вызывает там гнойное воспаление. А теперь представьте, что упавшая зверушка не дикая и симпатичная, то есть чувствительная к антибиотикам и антисептикам типа хлоргексидина, а натренированная триклозаном вооруженная и защищенная зверюга, которую обычным набором препаратов не прибьешь, а антибиотики резерва ой как не безразличны человеческому организму (ванкомицин, например, который используют в лечении устойчивого стафилококка, быстро и эффективно калечит почки вплоть до наступления почечной недостаточности). Вот и подумайте, стоит ли игра таких свеч.
Также было доказано, что включение триклозана в зубные пасты привело к селекции устойчивых к антибиотикам кишечных палочек в кишечнике. Помните страшный сон автора – устойчивые бактерии при банальном аппендиците? Тут они чуть было не стали явью.
В данный момент триклозан официально изъят из состава безрецептурных препаратов (мыла, пасты и т.д.) в США. Как у нас? Автор предлагает внимательно изучать упаковку, и при наличии в перечне ингредиентов триклозана или триклобана возвращать его на полку. Заодно возвращать туда же нечаянно брошенные в корзину антисептические гели для рук и спиртовые салфетки. Задайте себе вопрос – зачем все это вам? Вам негде руки помыть? Или вы в Индии, не приведи господи, оказались? Даже с использованием всех этих средств вы не избавитесь от пыли и грязи, а отсутствие достаточного времени действия препарата не избавит и от бактерий, которые реклама пообещала вам убить. А потом весь этот коктейль вы (и ваш ребенок) потянете в рот. Обычное же гигиеническое мытье рук с обычным же мылом очищает ваши руки от всего вышеперечисленного. Скажу больше, специальная методика мытья рук, которую используют хирурги перед операцией, используя такое же обычное жидкое мыло из диспенсера (правда, выдерживая его на руках 2,5-3 минуты) очищает руки на 99,9% от всего, что на этих руках было. Повторюсь, все это делает обычное мыло.
Когда можно и даже нужно использовать антисептики для немедицинских целей? Существуют только два повода (если вы не медицинский работник): вы оказались в безводной пустыне или в месте, где нет доступа к проточной воде (ну или в Индии), либо же вы ухаживаете за тяжелым лежачим пациентом, не могущем себя обслужить. Гигиена рук в данной ситуации равноценна спасению жизни, только необходимо правильно выполнять технику обработки и обязательно выдерживать время обработки.
И второй не менее важный вопрос – использование дезинфектантов в домашних условиях, причем любых, но особенно это касается тех, кто додумался мыть поверхности больничной химией, а таких людей оказалось довольно много. Что такое специальные моющие, а также больничные дезинфицирующие средства? Это самая что ни на есть боевая санитарная химия, устраивающая тотальный геноцид всего микробиологического мира на отдельно взятой территории. Ключевое слово – микробиологического! А потому места ее применения жестко закреплены: это лечебные учреждения и предприятия общепита. В быту это использовать нельзя, от слова совсем. И не только потому, что эти средства страшно вредны (хотя они действительно страшно вредны), а потому что дом – это, во-первых, не ламинарный бокс. Второе, для применения данных средств должна быть выдержана точная экспозиция. Если ее нет, вы своими руками растите мутантов (а вы в любом случае будете их растить), ибо живете не в ламинарном боксе, на стенах у вас обои, и максимум, что вы этой химией обольете, – это полы и отдельные поверхности – и не факт, что они от этого не облезут. Когда такие средства используются по назначению, то ими обрабатываются все поверхности до единой, а потому помещения покрыты материалами, которые подобную обработку выдерживают, не теряя ни своего вида, ни своих свойств.
Третье, даже использование бытовой химии и антисептиков ведет к проблемам с аллергическими заболеваниями у детей, животных, да и у взрослых тоже. Никто не станет отрицать, что вал аллергических состояний и заболеваний сейчас огромен. И связан он в том числе и с тем, что люди помешались на стерильности, отобрав у иммунной системы полигон для тренировки. Иммунная система – это одна из двух, которая своего хозяина может быстро и качественно убить иногда и потому, что ей банально заняться больше нечем. Так вот, аллергические реакции – это состояния, связанные с очень сильно разозленной иммунной системой, бросающейся на собственного хозяина. И хорошо, если это только крапивница, а если отек Квинке или, не приведи боже, анафилактический шок? И если медицинский персонал, что называется, знал, куда шел, то зачем же дома все эти проблемы собственноручно устраивать? Если ребенка будут условно бесплатно лечить, хотя стоимость препаратов такова, что хочется пойти и тихо побиться головой о стенку, то за аллергичную собачку или котика платить будете полновесным рублем из собственного кошелька.
В-четвертых, и самых главных, – неконтролируемое применение антисептиков и специальной моющей химии – это то же самое, что неконтролируемое использование антибиотиков, только еще хуже. Они ровно так же тренируют микрофлору, только более масштабно. Не дай бог чего случись, и попади вы в больницу, ваше устойчивое нательное зверье, тот же золотистый стафилококк, шлепнется в рану не из носа хирурга, а слетит с вашей же собственной кожи, так как его не прибило больничной химией, и результатом может стать раневая инфекция, которую не берет ничего, кроме вышеупомянутого ванкомицина, который ой как сильно не безразличен организму. И вообще, до него еще додуматься надо, так как врачи его опасаются (и правильно делают). Меж тем рану больничными антисептиками вам могут уже и не отмыть, и придется ходить не раз и не два на ревизию, после которых остаются совершенно безобразные шрамы (женщинам, любительницам бытовой стерильности, на заметку).
Возникает логичный вопрос – а что делать, и как обезопасить дом? Использовать обычную бытовую химию. 99% вопросов решается хозяйственным мылом, оно уже давно есть даже в жидком виде и стоит менее 100 руб. за литр. Не надо нести в дом ничего специального. Дома должны быть дикие "соседи", это и для иммунитета полезно, и случись чего, оно будет легко изничтожено без плясок с бубном.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Читайте также:


