Дезинфекция одежды при пиодермии
Обновлено: 01.05.2024
Для цитирования: Петунина В.В., Цыкин А.А. Применение раствора Бетадина в практике врача дерматовенеролога и косметолога. РМЖ. 2014;8:614.
Как известно, проблема дезинфекции стоит очень остро в большинстве областей медицины. Прежде чем приступить к освещению темы, следует разобраться в терминологии. Асептика – система мероприятий, направленных на предупреждение внедрения возбудителей инфекции в рану, ткани, органы, полости тела больного при хирургических операциях, перевязках и диагностических процедурах.
Антисептика (от лат. anti – против, septicus – гниение) – комплекс лечебно-профилактических мероприятий, направленных на уничтожение микробов в ране, другом патологическом образовании или организме в целом, использующий механические и физические методы воздействия, активные химические вещества и биологические факторы.
Внедрение правил асептики и антисептики в свое время дало мощный импульс для развития медицины. Так, возможности хирургов конца XIX – начала XX столетия значительно расширились, стало возможным проводить оперативные вмешательства на грудной клетке, в брюшной полости, не боясь летального исхода из-за вторичного инфицирования. Значимость данного открытия стоит в одном ряду с открытием знаний о группе крови и анастезии в практике врача.
Благодаря успехам химии для лечения гнойных ран и инфекционных процессов был предложен ряд новых антисептических средств, значительно менее токсичных для тканей и организма больного, чем карболовая кислота. Подобные вещества стали использоваться для обработки хирургических инструментов и окружающих пациента предметов. Таким образом, постепенно асептика тесно переплелась с антисептикой. Актуальности данная группа препаратов не потеряла и по сей день. В дерматологии и косметологии в связи с увеличением числа манипуляций и ростом числа пациентов с трофическими нарушениями грамотно подобранный антисептик не только предупредит вторичное инфицирование, но и может положительно повлиять на скорость репаративных процессов [1–3].
Повидон-йод применяется в медицинской практике с 70–80-х гг. XX в. [4, 5]. Выпускается под торговым названием Бетадин (повидон-йод), является антисептическим и дезинфицирующим препаратом, антимикробное действие которого основано на повреждении йодом клеточной стенки патогенных микроорганизмов. Высвобождаясь из комплекса с поливинилпирролидоном при контакте с биологическим материалом, йод образует с белками клетки бактерий – йодамины, коагулирует их и вызывает гибель микроорганизмов. Все лекарственные формы повидон-йода объединяет широкий спектр антимикробного действия: высокая активность в отношении грамотрицательных, грамположительных микроорганизмов, грибов и спорообразующей флоры, простейших, трепонем, некоторых вирусов [6–9]. Более подробная характеристика спектра действия Бетадина представлена в таблице 1.
Одним из ключевых параметров для данного класса лекарственных веществ является их способность воздействовать на большое количество видов микроорганизмов, вирусных агентов и спор грибов. Так, по данным литературы, было проведено исследование, в котором у 20 доноров перед забором крови кожу локтевой ямки протирали разными типами дезинфицирующих средств. В состав испытуемых препаратов вошли – 70% изопропиловый спирт, Бетадин (раствор повидон-йода), бактосин (1,5% хлоргексидин и 3,0% раствор цетримида) и сочетанное применение 70% изопропилового спирта с раствором повидон-йода. Ватные тампоны от 20 пациентов после того, как ими протерли кожу, были собраны стерильным пинцетом. На питательные среды, кровяной агар посев наносили с тампона штрихообразными движениями, затем инкубировали при температуре 37o С 24 ч, после чего полученные колонии вновь культивировали на питательных средах. Результаты представлены в таблице 2 [10].
Как видно из таблицы 2, значительно большее число колоний выявлено после дезинфекции препаратом бактосин по сравнению с другими тремя дезинфицирующими средствами. Наиболее эффективным в варианте моноприменения оказался повидон-йод, который является основным действующим веществом препарата Бетадин.
Бетадин раствор возможно применять не только в концентрированном, но и в разведенном виде, согласно инструкции для обработки мелких ран, ссадин, ожогов и т. д. – концентрированный раствор (без разведения). При гнойничковых заболеваниях кожи, угревой сыпи рекомендуют протирание тампоном, смоченным концентрированным или 5% (1:2) раствором.
Учитывая, что в последние годы в косметологии стали популярны нитевые технологии и использование канюльной техники для контурной пластики, появилось и значительное число пациентов с инфекционными осложнениями. Данная группа осложнений связана с занесением бактериальных агентов с кожи внутридермально и в подкожно-жировую клетчатку. Это обстоятельство может быть связано с тем, что при проведении процедуры не соблюдаются правила асептики и антисептики. Или же для дезинфекции кожи применяется средство с недостаточно широким спектром действия. В данном случае при выборе Бетадина целесообразно использовать его на здоровых участках кожи в концентрированном виде при экспозиции 1–2 мин.
В комплексной терапии бактериального или грибкового дерматита целесообразно применять 1% (1:10) раствор.
Для местного лечения или после деструкции вирусных поражений кожа обрабатывается концентрированным раствором.
Подводя итог вышесказанному, следует отметить, что препарат Бетадин раствор уже более 40 лет применяется в медицине. За время использования зарекомендовал себя как надежный антисептик. По результатам российских и зарубежных исследований по эффективности не только не уступает препаратам своего класса, но в ряде случаев показал значительно более высокую надежность и эффективность. Актуальность и удобство применения обусловлены возможностью использования Бетадина раствора не только в концентрированном, но и в разведенном виде. В косметологии актуальность применения Бетадина раствора также очевидна и не вызывает сомнений.
Микроспория у человека — болезнь достаточно распространенная. Подобному недугу подвержены как дети, так и взрослые люди. Именно поэтому, сегодня актуальными становятся вопросы о профилактических мероприятиях и способах проведения дезинфекции в очагах дерматомикозов.
В профилактике дерматомикозов вообще и микроспории в частности, важную роль играют не только раннее выявление больных, изоляция, своевременное специфическое лечение, четкое соблюдение правил личной гигиены, но и проведение комплекса санитарно-противоэпидемических мероприятий, в т.ч. дезинфекции объектов, участвующих в передаче грибковых заболеваний.
Дезинфекционные мероприятия при заболеваниях, вызванных видами грибов рода Microsporum, заключаются:
-В проведении текущей дезинфекции, которая проводится с целью санации возбудителя инфекционных заболеваний в окружающей среде, до тех пор, пока больной представляет опасность для окружающих как источник инфекций.
-Проведение заключительной дезинфекции, направленной на предупреждение распространения возбудителей инфекционных заболеваний через объекты, бывшие в контакте с больным. Желательно, чтобы она осуществлялась немедленно после удаления источника инфекции.
При выборе методов дезинфекции предпочтительно использование наиболее безопасных методов и средств обеззараживания:
-Физического метода - (кипячение, чистка щетками и пылесосом, лучше с увлажнителем, многократное проглаживание горячим утюгом).
-Химического метода – использование наиболее безопасных дезинфицирующих фунгицидных (обладающих противогрибковым действием) средств, разрешенных для применения населением в быту, применение которых не требует усиленных мер индивидуальной защиты.
В целях максимальной изоляции больного от окружающих, ему выделяют отдельную комнату или часть ее, исключают контакт с детьми, ограничивают число предметов, с которыми больной может соприкасаться. В очаге необходимо строго соблюдать правила личной гигиены: больного обеспечивают отдельной постелью, личными предметами ухода, верхняя одежда больного, включая головные уборы, обувь, перчатки, должна храниться отдельно от одежды членов семьи.
Для сбора грязного белья больного, используют мешок или корзину. Хранение этого белья до дезинфекции проводят отдельно от белья остальных членов семьи. Обеззараживание белья проводят методом кипячения в воде или 2%-м растворе каустической соды в течение 15 мин с момента закипания или способом замачивания в растворе дезинфицирующего средства.
После проведения уборки уборочный инвентарь подлежит обеззараживанию методом кипячения или способом погружения в раствор дезинфицирующего средства. После дезинфекции его прополаскивают, высушивают и хранят в сухом виде в специально выделенной для этого отдельной емкости.
Верхнюю одежду, чехлы с мебели чистят увлажненной щеткой, либо используют пылесос. Одежду рекомендуется проглаживать несколько раз горячим утюгом через увлажненную ткань.
При проведении заключительной дезинфекции обязательной обработке подвергают помещение, где находился больной, места общего пользования, объекты в окружении больного. Вещи, которые больной использовал, подвергаются обеззараживанию путем замачивания в дезинфицирующем растворе или камерной дезинфекции. В день проведения заключительной дезинфекции назначают мытье больного и всех проживающих с ним (контактных) лиц со сменой белья. Заключительная дезинфекция в очагах проводится специализированным учреждением имеющим право на осуществление данных мероприятий.
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность. Если пиодермия протекает с вовлечением глубоких слоев кожи, то после нее остаются стойкие рубцовые и пигментные изменения.
МКБ-10



Общие сведения
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность.
При неосложненных пиодермиях поражения кожи неглубокие и после выздоровления кожный покров полностью восстанавливается; если пиодермии принимают хроническое или затяжное течение, в процесс вовлекаются глубокие слои кожи, то остаются рубцы и пигментные пятна.
Причины пиодермий
На коже человека постоянно присутствует большое количество микроорганизмов, какие-то из них являются нормальной микрофлорой кожи, какие-то сапрофитной и транзиторной микрофлорой, которая при снижении защитных функций кожи способна вызывать пиодермии. В результате жизнедеятельности микроорганизмы выделяют ферменты, эндо- и экзотоксины, что и вызывает местную реакцию в виде пиодермий.
В патогенезе пиодермий важное место занимают условия труда и особенности кожи человека, возраст и состояние иммунной системы; снижение иммунологической реактивности человека и несоблюдение личной гигиены увеличивает вероятность возникновения пиодермий. В большинстве случаев пиодермии вызывает сапрофитная микрофлора, а потому пациенты не представляют опасности для окружающих.
Микротравмы, стрессовые ситуации, перегревание или переохлаждения являются факторами, которые снижают защитные функции кожи и повышают вероятность пиодермий; в группу риска попадают люди, страдающие сахарным диабетом, патологиями пищеварительной системы, нарушениями функции кроветворения и витаминного баланса, ожирение и истощение также угнетают местный иммунитет.
Кожа, склонная к выработке излишнего количества кожного сала, что случается при нарушениях ЦНС, наиболее уязвима для пиококков, так как изменение химического состава кожного сала снижает стерилизационные свойства кожи. Изменение гормонального фона или прием корткостероидов приводят к общим заболеваниям, которые являются предрасполагающими к пиодермиям.
Классификация пиодермий

Пиодермии классифицируют в зависимости от глубины и тяжести поражения, а так же в зависимости от возбудителя. Поверхностные пиодермии проявляющиеся остиофолликулитами, сикозами кожи – это чаще всего стафилодермии. Поверхностные стрептодермии и смешанные пиодермии клинически проявляются в виде импетиго вульгарного.
Глубокие стафилодермии проявляются в виде глубоких фолликулитов, гидраденитов, фурункулеза и карбункулеза. Глубокие воспаления кожи стрептококковой инфекцией заканчиваются язвенными поражениями кожи, протекающими по типу эктимы вульгарной. Язвенно-вегетатирующие хронические формы глубоких пиодермий чаще всего вызываются смешанной микрофлорой.
Лечение пиодермии

Лечением пиодермии занимается дерматолог. При пиодермиях волосы в очаге инфекции и вокруг него состригают, но не бреют, чтобы не допустить обсеменения патогенной микрофлорой участки здоровой кожи; если пиодермия носит генерализованный характер, то запрещаются водные процедуры, в том числе и мытье. Контакт с водой крайне не желателен, особенно в острой фазе заболевания.
Кожу вокруг пораженного участка обрабатывают спиртовыми растворами анилиновых красителей и дезинфектантами, хороший эффект оказывает салициловая кислота и раствор перманганата калия. Несмотря на то, что контакт с водой запрещен, ежедневно нужно тщательно мыть руки и обрабатывать ногти 2% раствором йода, чтобы предотвратить распространение инфекции, а также протирать здоровую кожу влажной губкой.
Питание в период лечения должно быть сбалансированным, лучше перейти на молочно-растительную диету, полностью исключить из меню экстрактивные вещества и алкоголь, ограничить употребление соли и простых углеводов. Если пациент ослаблен, имеет сопутствующие заболевания или пиодермия принимает затяжной или хронический характер течения, при присоединении симптомов интоксикации, медикаментозное лечение пиодермии целесообразно проводить антибактериальными препаратами. Перед назначением антибиотика проводят бакпосев отделяемого или соскоба, определяют возбудителя и его чувствительность к препаратам. Антибиотики пенициллинового ряда практически не назначают из-за их низкой эффективности, макролиды и тетрациклины дают хороший терапевтический эффект, но эритромицин и тетрациклин нежелательно применять для лечения детей и беременных.
Лечение комбинированными антибактериальными препаратами и цефалоспоринами (цефотаксим и др) назначают при инфицировании смешанной микрофлорой, так как эти препараты обладают широким спектром действия и устойчивы к изменчивости бактерий. Курс и дозировка препаратов назначаются индивидуально, исходя из тяжести течения пиодермий, обычно прием антибиотиков не должен быть меньше недели. Сульфаниламидные препараты менее эффективны при пиодермиях, но если у пациента непереносимость антибиотиков, то назначают сульфаметоксазол+триметоприм, сульфомонометоксин в нужных дозировках.
Активная специфическая иммунотерапия в сочетании с антибиотикотерапией и местным лечением дает хорошие результаты, особенно при хронических и вялотекущих процессах. Подкожное введение анатоксинов, специфических антигенов, стафилопротектинов два раза в неделю проводят в условиях поликлиники или в стационаре, если пациент находится на госпитальном лечении.
Для стимуляции неспецифического иммунитета прибегают к аутогемотрансфузии, переливанию компонентов крови, ультрафиолетовому облучению крови (УФОК); такие препараты как метилурацил, настойка лимонника и экстракт элеутерококка тоже стимулируют иммунную систему. Если имеются иммунные нарушения, то лечение пиодермий целесообразно проводить с назначением иммуностимуляторов группы препаратов тимуса; препаратов гамма-глобулинов и стимуляторов выработки интерферона. Витаминотерапия показана при всех видах пиодермий.
Профилактика пиодермий
Профилактика как для лиц, у которых нет в анамнезе гнойничковых заболеваний, так и для лиц с рецидивами пиодермий в анамнезе, заключается в соблюдении правил личной гигиены, в организации предупреждающих мер в быту и на производстве. Соблюдение санитарно-технических и санитарно-гигиенических норм на производстве существенно снижают заболеваемость пиодермиями в отдельно взятом учреждении. Кроме того своевременная обработка травм и микротравм позволяет исключить дальнейшее инфицирование ран и развитие пиодермий.
Регулярные профилактические медицинские осмотры с целью выявления хронических заболеваний пищеварительной системы, ЛОР-органов позволяют назначить лечение и не допустить развитие вторичных пиодермий. Для больных сахарным диабетом профилактика пиодермий заключается в более тщательном уходе за кожей, в своевременном ее увлажнении, чтобы не допускать мацерации и образования микротравм, так как при сахарном диабете даже небольшая царапина зачастую становится причиной обширных и глубоких пиодермий.
Глубокая пиодермия – группа гнойно-воспалительных поражений кожи (преимущественно ее глубоких слоев – дермы), обусловленных инфицированием тканей стафилококками, стрептококками или смешанной микрофлорой. Симптомы заболевания различаются в зависимости от выраженности воспаления и характера возбудителя, но обязательно включают в себя отек, болезненность, покраснение и образование гноя. Диагностика глубокой пиодермии основывается на внешних кожных проявлениях и микробиологических исследованиях для идентификации возбудителя. В лечении широко применяются хирургические приемы для обеспечения оттока гноя, местные и общие антибиотики, противомикробные и антисептические средства.
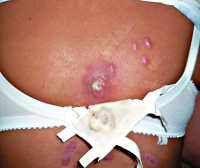
Общие сведения
Глубокая пиодермия – гнойное заболевание кожных покровов, особенностью которого является поражение дермы, подкожной клетчатки, глубоко расположенных волосяных фолликулов, потовых и сальных желез. Это состояние является одной из наиболее распространенных патологий в дерматологии – по разным данным, на нее приходится от 30 до 40% всех дерматологических заболеваний. Практически каждый человек минимум несколько раз в жизни страдал от проявлений различных форм глубокой пиодермии. Это объясняется высокой распространенностью возбудителей (стафилококков и стрептококков), их вирулентностью, огромным разнообразием штаммов. В большинстве случаев глубокая пиодермия не угрожает жизни человека и даже излечивается самостоятельно без специальной терапии, но иногда она может быть причиной интоксикации, источником метастатических гнойных очагов и даже причиной сепсиса.

Причины глубокой пиодермии
В широком плане, глубокая пиодермия – поражение кожи, обусловленное гноеродной микрофлорой, к которой относят стафилококков, стрептококков, синегнойную палочку и некоторые другие микроорганизмы. Однако более 95% случаев заболевания вызываются именно кокковой флорой, так как она широко распространена в окружающей среде и отчасти представлена даже на поверхности кожи здорового человека. При проникновении в ткани кожи через микротрещины, повреждения эпидермиса, вдоль волосяных стержней и по протокам кожных желез микроорганизмы начинают бурно размножаться. Выделяемые ими в процессе жизнедеятельности ферменты и различные токсины вызывают деструкцию клеток кожи. В результате этих процессов формируется первичный очаг, расположенный в дерме – симптомов глубокой пиодермии на этом этапе не наблюдается.
Сами микроорганизмы и выделяемые ими ферменты обладают сильными иммуногенными свойствами, поэтому практически сразу после формирования первичного очага происходит незамедлительная реакция иммунной системы. Традиционно первыми на инфицирование реагируют тканевые макрофаги, затем путем хемотаксиса в будущий очаг глубокой пиодермии попадают нейтрофилы, а затем и другие иммунокомпетентные клетки. Выделяемые ими биологически активные вещества приводят к местному отеку, покраснению, появлению болезненных ощущений. Клинически это соответствует первой стадии глубокой пиодермии – образованию воспалительного очага, который может иметь тенденцию к расширению.
Симптомы глубокой пиодермии
Существует несколько клинических разновидностей глубокой пиодермии, которые характеризуется разными возбудителями, выраженностью симптомов и типом поражаемых тканей. Все формы этого заболевания по характеру микрофлоры, вызвавшей воспаление, делят на стафилодермии, стрептодермии и смешанные разновидности, которые иногда называют стрептостафилодермиями. К глубоким пиодермиям, вызванным стафилококками, относят фурункулы, карбункулы, гидрадениты и глубокий фолликулит. Глубокие стрептодермии представлены вульгарной эктимой, а воспаления из-за смешанной микрофлоры – хронической язвенно-вегетирующей пиодермией.
Фурункул – разновидность глубокой пиодермии, особенностью которой является поражение волосяного фолликула гнойно-некротического характера с переходом на окружающие ткани. Его развитию может предшествовать поверхностное гнойное воспаление (фолликулит), однако возможно и первичное развитие глубокого процесса. На участке кожи, окружающей волос, формируется сначала очаг багрового цвета размером от нескольких миллиметров до 1-2 сантиметров, болезненный и плотный, его температура заметно выше окружающих кожных покровов. Затем глубокая пиодермия такого типа сопровождается появлением гноя, в центре которого будет стержень из некротизированной ткани. Гнойно-некротическое содержимое отторгается через 3-10 дней, на месте поражения кожи формируется небольшая язва, которая быстро рубцуется.
Карбункул – более тяжелая разновидность глубокой пиодермии, вызываемая стафилококковой флорой и характеризующаяся поражением глубоких слоев дермы и подкожной жировой клетчатки. В глубине кожи возникает плотный инфильтрат, кожные покровы над ним приобретают синюшно-багровый оттенок, становятся горячими и болезненными. Через несколько дней в очаге глубокой пиодермии начинают формироваться пустулы, происходит выделение гноя и некротических стержней, на месте поражения образуется язва. Все это сопровождается выраженными общими симптомами – интоксикацией, лихорадкой, болями стреляющего характера в месте карбункула. Отмечается регионарный лимфаденит и лимфангит. После разрешения этой формы глубокой пиодермии на месте поражения остается заметный рубец.
Гидраденит – форма глубокой пиодермии, при которой поражаются апокриновые потовые железы с развитием гнойного воспаления. Из-за этого характерная локализация патологических очагов – подмышечные впадины, околососковая и аногенитальная области. Гидраденит начинается с развития болезненного узла синюшного цвета, который за несколько дней значительно увеличивается в размерах и самопроизвольно вскрываются с выделением обильного количества гноя. Затем происходит постепенное заживление, рубцы образуются в крайне редких случаях. При этой форме глубокой пиодермии также отмечается регионарный лимфаденит и лимфангит, но общие симптомы выражены слабо. Гидрадениты, особенно в области подмышечных впадин, склонны к частым рецидивам.
Глубокий фолликулит – одна из наиболее легких форм глубокой пиодермии, которая отличается от обычного фолликулита более выраженным поражением волосяных луковиц. Симптоматика в целом сходна с фурункулом, однако проявления менее выраженные, общих симптомов практически никогда не наблюдается. Главный диагностический критерий, позволяющий дерматологу отличить фурункул от глубокого фолликулита – отсутствие гнойно-некротического воспаления, так как не образуется характерный некротический стержень.
Вульгарная эктима – форма глубокой пиодермии, вызываемая стрептококковой микрофлорой. Чаще всего поражает кожу голени у ослабленных больных, в крайне редких случаях возникает у здоровых людей. Эктима начинается с образования на поверхности кожных покровов пустулы с мутным содержимым серозного, иногда геморрагического характера. Затем пустула исчезает и на ее месте формируется типичный очаг глубокой пиодермии – болезненная язва с выраженным воспалительным ободком вокруг, дно образования покрыто слоем гноя. Через 2-3 недели после появления язвы начинается ее постепенное рубцевание с развитием заметного шрама.
Хроническая язвенно-вегетирующая пиодермия – кожное заболевание, возбудителями которого является смешанная микрофлора, наибольшую роль в развитии патологии играет золотистый стафилококк и стрептококки группы А. Глубокая пиодермия такого типа чаще всего развивается у ослабленных больных – истощенных лиц, страдающих алкоголизмом, пожилых людей. Характеризуется образованием на нижних конечностях эрозий неправильной формы с рваными краями, окруженных воспаленной кожей. Дно язвенных образований покрыто гноем, часто возникают выделения с неприятным зловонным запахом. Эрозии длительное время не заживают и склонны к частым рецидивам или поражению других участков кожных покровов.
Осложнениями любой разновидности глубокой пиодермии могут быть метастатические гнойные поражения регионарных лимфатических узлов и отдаленных органов. Особенно опасны в этом отношении глубокие фолликулиты и фурункулы, возникающие в пределах носогубного треугольника – имеющиеся там анастомозы кровеносных сосудов способствуют заносу инфекции в головной мозг и его оболочки. У ослабленных больных на фоне глубокой пиодермии могут возникать флегмоны и сепсис, являющиеся жизнеугрожающими состояниями. В редких случаях возможно развитие токсического шока.
Диагностика глубокой пиодермии
Диагностика различных форм глубокой пиодермии осуществляется посредством осмотра дерматолога (иногда может потребоваться консультация хирурга). Из дополнительных методов исследования наиболее часто применяют посев гноя для определения характера возбудителя и для выяснения его чувствительности к антибактериальным средствам. При развитии общих симптомов также в ряде случаев необходимо проведение общего анализа крови, в самых тяжелых случаях – бакпосев крови для диагностики сепсиса. Результаты осмотра зависят от формы глубокой пиодермии и стадии ее развития – это может быть просто воспалительный очаг, сформировавшийся гнойник, ранка или язва с гнойным отделяемым. При посеве определяются стафилококки или стрептококки, может обнаруживаться смешанная микрофлора. Микробиологические исследования посевов могут определить вид и штамм возбудителя, а также его чувствительность к антибиотикам.
Если имеется повышение температуры, головная боль, слабость то необходимо проведение общего анализа крови. Обычно при глубокой пиодермии определяются легкие неспецифические признаки воспаления – повышение скорости оседания эритроцитов, небольшой лейкоцитоз. В более тяжелых случаях наблюдаются уже выраженные изменения – значительный рост СОЭ, выраженный лейкоцитоз, выявляются изменения в распределении нейтрофилов. В крови появляется множество юных форм этой фракции лейкоцитов, что носит название нейтрофильного сдвига влево. Если есть подозрения, что глубокая пиодермия стала причиной сепсиса, производят посев крови на питательные среды – в норме кровь человека абсолютно стерильна, рост культур говорит о наличии возбудителя в крови. Для диагностики таких осложнений, как метастатические гнойные очаги могут применяться ультразвуковые, рентгенологические и другие методы клинических исследований.
Лечение глубокой пиодермии
При незначительных по выраженности гнойных поражениях без общих проявлений интоксикации рекомендуется ждать самопроизвольного разрешения глубокой пиодермии. Лечебные мероприятия сводятся к недопущению осложнений. При наличии волос вокруг гнойного очага их нужно аккуратно состричь – использование бритвы может привести к распространению инфекции. Мыть участок с очагом глубокой пиодермии не рекомендуется, допустимо только протирать кожу вокруг него дезинфицирующими растворами (хлоргексидином, раствором салициловой кислоты). Строго запрещается без участия дерматолога или хирурга самостоятельно вскрывать гнойник или каким-либо способом ускорять отделение гноя – это может привести к диссеминации возбудителя.
Если глубокая пиодермия характеризуется развитием крупных очагов с появлением общих симптомов (лихорадка, слабость, головные боли), то необходимо назначение антибактериальных средств, таких как эритромицин, тетрациклин, линкомицин – предварительно желательно сделать бактериальный посев и определить препарат, к которому наиболее чувствителен данный микроорганизм. Также при глубокой пиодермии применяют и противомикробные средства из группы сульфаниламидов – например, сульфаметоксазол+триметоприм. В последние годы в тяжелых случаях гнойных поражений кожи используют и иммунологические препараты – стафилококковый анатоксин, антистафилококковую гипериммунную плазму и ряд других.
При глубоком расположении значительного по размерам очага пиодермии прибегают к хирургическому вскрытию полости гнойника для формирования дренажа и оттока гноя. Кроме того, это позволяет доставлять антисептические и антибактериальные препараты непосредственно в область поражения, что ускоряет лечение. Вскрытие очага глубокой пиодермии должно происходить в стерильном помещении и осуществляться квалифицированным гнойным хирургом.
Прогноз и профилактика глубокой пиодермии
В большинстве случаев прогноз при развитии различных форм глубокой пиодермии благоприятный – после отделения гноя происходит заживление очага, довольно часто с образованием рубцов. Однако у ослабленных больных с низким уровнем иммунитета возможно развитие осложнений, некоторые из которых могут угрожать жизни и требуют лечения в условиях стационара. Для профилактики развития глубокой пиодермии необходимо придерживаться правил личной гигиены, своевременно обрабатывать кожные повреждения (ссадины, порезы) антисептиками. Кроме того, важно устранять возможные источники инфекции в организме – кариозные зубы, хронические инфекции ЛОР-органов.
Читайте также:



