Диагностика и меры борьбы при листериозе
Обновлено: 19.04.2024
Листериоз относится к зоонозным инфекционным заболеваниям, имеет полиморфное клиническое течение с преобладанием поражения мононуклеаров и нервных клеток, или протекающее в ангинозно-септической форме. Листериоз имеет в основном фекально-оральный способ распространения, также листерии могут проникать в организм аэрозольным и трансплацентарным путем. По преимущественным клиническим симптомам листериоз разделяется на ангинозно-септическую, септико-гранулематозную, глазо-железистую и смешанную формы. В основе диагностики листериоза лежит определение моноцитоза в КАК и выделение возбудителя в ходе бактериологического исследования.
МКБ-10
Общие сведения
Листериоз относится к зоонозным инфекционным заболеваниям, имеет полиморфное клиническое течение с преобладанием поражения мононуклеаров и нервных клеток, или протекающее в ангинозно-септической форме. Листериоз классифицируется в зависимости от клинической картины, подразделяясь на ангинозно-септическую, глазо-железистую, септико-гранулематозную (развивается преимущественно у плода или новорожденного ребенка) и смешанную формы.
Характеристика возбудителя
Листериоз вызывает бактерия Listeria monocytogenes, представляющая собой подвижную, факультативно-анаэробную, грамположительную, короткую палочку. Листерии не образуют спор, могут внедряться в клетки и формировать капсулу, способствуя латентному течению инфекции. Во внешней среде устойчивы, легко переносят замораживание, размножатся в почве и воде, на растениях и в трупах животных при температуре от 4-6 °С. Инактивация при воздействии солнечного света происходит спустя 2-15 суток, в растворе формалина – через 20 минут. В засоленных продуктах может сохранять жизнеспособность при концентрации соли 6-20% достаточно длительное время. Спустя 5-10 минут погибают при температуре 100°С. Большинство штаммов, за редким исключением, чувствительно к антибиотикам широкого спектра действия.
Резервуаром и источником листериоза являются животные и объекты окружающей среды (вода, почва и др.). Заболевают листериозом многие домашние животные и птицы, отмечаются случаи инфекции у диких млекопитающих (грызуны, лисы, норки, еноты, копытные) и птиц (голуби). Возможно засевание бактериями рыб и морепродуктов. Выделение возбудителя происходит с испражнениями, слюной, молоком, спермой. Человек может стать источником инфекции при реализации вертикального пути заражения (от матери к ребенку перинатально и при лактации). Родильницы и новорожденные выделяют возбудителя 10-12 дней после родоразрешения.
Листериоз передается с помощью разнообразных механизмов (феально-оральный, трансплацентарный, аэрозольный) преимущественно алиментарным путем. Животные заражаются при потреблении обсемененной бактериями воды и пищи. Эпидемиологическое значение в поддержании очаговости инфекции играют кровососущие насекомые (в особенности клещи), получающие возбудителя от грызунов и других животных и распространяющие его среди здоровых особей.
Человек обычно заражается при употреблении в пищу инфицированных продуктов животного происхождения, либо при употреблении зараженной воды, свежих овощей. Возможна передача инфекции при отработке животного сырья (шерсть, пух, шкуры и др.), при этом реализуется контактный путь передачи через повреждения кожных покровов. В редких случаях отмечено заражение половым путем от человека к человеку, а также вертикальная передача от матери к ребенку. Люди обладают довольно невысокой естественной восприимчивостью к листериозу. Заболевание развивается преимущественно у лиц с ослабленным иммунитетом, пожилого или раннего детского возраста.
Патогенез листериоза
Бактерии проникают в организм через слизистые оболочки пищеварительного тракта, иногда через повреждения кожных покровов. При распространении возбудителя с кровью и лимфой проявляется лихорадочная реакция. Листерии оседают в лимфатических узлах и миндалинах, других органах. Там происходит размножение бактерий (при этом возникает соответственная местная воспалительная реакция). При активном прогрессировании в лимфоузлах и тканях внутренних органов (а у беременных женщин – в плаценте) формируются листериомы (некротические узелки). Тяжелое течение листериоза может привести к развитию сепсиса.
Симптомы листериоза
Инкубационный период листериоза может составлять от нескольких дней до полутора месяцев. Течение листериоза бывает острым, подострым, абортивным, а также хроническим – рецидивирующим. Зафиксированы случаи продолжительного бактерионосительства без выраженной клинической картины. Чаще всего листериоз протекает в ангинозно-септической форме. При этом основными проявлениями являются симптомы ангины, обычно катаральной или фолликулярной, имеющей сходное со стрептококковой ангиной течение. Такая форма листериоза имеет благоприятный прогноз, излечивается через 5-7 дней.
При развитии язвенно-пленочной ангины, сопровождающейся лихорадкой, заболевание при благоприятном течении длится 12-14 дней, могут отмечаться кашель и насморк, миндалины увеличены, резко гиперемированы и покрыты пленками. Ангина обычно сопровождается регионарным лимфаденитом. В некоторых случаях листериозная ангина (как язвенно-пленчатая, так и фолликулярная) может прогрессировать в сепсис (чаще всего у взрослых). При этом отмечается выраженная ремитирующая лихорадка, интоксикация, увеличение печени и селезенки. На коже могут отмечаться разнообразные высыпания, на миндалинах – белый налет.
Нервная форма листериоза протекает в виде менингита, менингоэнцефалита либо абсцесса мозга. Клиническое течение этих состояний при поражении листериями не отличается от такового в случае неспецифического бактериального поражения центральной нервной системы (менингеальная симптоматика – ригидность затылочных мышц: симптомы Брудзинского и Кернига, признаки энцефалита, расстройства периферической иннервации – парезы и параличи, полирадикулоневриты и т. д.).
Довольно редко встречающаяся глазо-железистая форма листериоза обычно развивается в случае контакта с больным животным. Проявляется в виде конъюнктивита на фоне общей симптоматики (лихорадка и интоксикация) и увеличения лимфатических узлов (преимущественно шейных и околоушных). При осмотре больных отмечается отечность век, глазная щель сужена, имеют место жалобы на ухудшение зрения. Лимфатические узлы увеличены, умеренно болезненны при пальпации. Листериоз в такой форме обычно длиться от месяца, до трех.
У новорожденных (и плодов при антенатальном заражении) листериоз протекает в септико-гранулематозной форме. Листериоз у беременной женщины может протекать бессимптомно либо в стертой форме, оставаясь нераспознанным. В результате происходит внутриутробное заражение плода. На ранних сроках оно, как правило, приводит к прерыванию беременности либо грубым аномалиям развития. Листериоз у новорожденных протекает крайне тяжело, отмечается лихорадка, достигающая критических цифр, выраженная интоксикация, рвота, диарея. Кожные покровы цианотичны, отмечаются розеолезно-папулезные высыпания. Имеют место тяжелые нарушения со стороны дыхания, сердечного ритма. Распространение гнойного процесса на мозговую оболочку обычно заканчивается смертью.
Листериоз в грудном возрасте первоначально протекает по типу ОРВИ, с гипертермией и катаральной симптоматикой, в дальнейшем развиваясь в бронхопневмонию или плеврит. В 15-20% случаев после выздоровления у детей сохраняются расстройства функционирования ЦНС и периферической иннервации. В некоторых случаях происходит хронизация инфекции. Течение при хронической форме характеризуется незначительной выраженностью симптоматики, больные могут отмечать кратковременное повышение температуры тела, катаральные признаки, диспепсию. В некоторых случаях выявляются симптомы хронического пиелонефрита.
Ангинозно-септический листериоз может осложняться эндокардитом. Хронический листериоз у лиц с выраженными расстройствами иммунитета может привести к генерализации я тяжелого сепсиса.
Диагностика листериоза
Листериоз нередко (в особенности в случае ангинозно-септической формы) сопровождается выраженным моноцитозом. Количество моноцитов может достигать 60-70% всех клеток белой крови. Специфическая диагностика заключается в проведении бактериологического исследования. Возбудитель выделяется из крови, ликвора, слизи из носоглотки, мазка с конъюнктивы. При необходимости для анализа берут биопсию лимфатических узлов, околоплодные воды (амниоцентез) или пунктат плаценты (биопсия хориона).
Посев производят в первые 7-10 дней заболевания. Серологическая диагностика производится с помощью РА, а также РНГА, РСК в парных сыворотках. Серологические исследования могут давать ложные позитивные результаты, ввиду близкого антигенного состава со стафилококками. В диагностике нервной формы листериоза может потребоваться консультация невролога, проведение ЭЭГ головного мозга и реоэнцефалографии, люмбальная пункция, при подозрении на развитие абсцесса - МРТ или КТ головного мозга.
Лечение листериоза
Выбор тактики лечения осуществляется в соответствии с клинической нормой заболевания. В качестве этиотропных средств хороший эффект имеют тетрациклин, доксициклин, эритромицин. Нервная форма листериоза обычно является показанием к назначению внутривенного введения бензилпенициллина натриевой соли. К препаратам резерва относятся кларитромицин и ципрофлоксацин. Глазо-железистая форма обычно лечиться с применением местных средств: каплей с сульфацетамидом и гидрокортизоновой эмульсии. При необходимости назначают дезинтоксикационную терапию, жаропонижающие и антигистаминные средства. В комплексной терапии присутствуют витамины и адаптогены.
Прогноз и профилактика листериоза
В большинстве случаев прогноз благоприятный. Ухудшение прогноза отмечается при развитии нервной формы (могут быть последствия в виде расстройства функции ЦНС и периферической иннервации, угроза летального исхода), беременности (вероятность прерывания беременности и врожденного листериоза плода). Неблагоприятный прогноз имеет заболевание у детей первого года жизни, лиц старческого возраста и больных с иммунодефицитом.
Общая профилактика листериоза включает меры санитарно-гигиенического и ветеринарного контроля над животноводческими хозяйствами, предприятиями пищевой промышленности и общественного питания, водными источниками. В качестве профилактической меры распространения инфекции грызунами производится дератизация. Беременным с целью индивидуальной профилактики рекомендовано отказаться от продуктов животного происхождения, не прошедших должную кулинарную обработку (длительное приготовление при высоких температурных режимах), или не имеющих гигиенического сертификата.
Листериоз-инфекционное антропозоонозное заболевание протекающее у человека в виде менингита, менинигоэнцефалита, сепсиса с поражением затылочных и других лимфатических узлов, иногда болезнь протекает в стертой форме.
Возбудитель болезни –листерия моноцитогенес— грамположительная, аэроб, подвижна, капсул и спор не образует. Листерия в окружающей среде имеет повсеместное распространение. Устойчива во внешней среде, хорошо переносит низкую температуру, замораживание, высушивание.
Листериозом чаще болеют люди, имеющие непосредственный контакт с больным листериозом животным, а также при употреблении в пищу недостаточно термически обработанных молочных, мясных продуктов, у которых имелась потенциальная возможность быть инфицированными листериями. В летний период времени заражение листериозом возможно при употреблении плохо промытых (обычно без термической обработки) ранних овощей с тех полей, которые удобряются фекалиями и навозом с животноводческих ферм. Часто листериоз регистрируется у людей, занятых на обслуживании листериозных животных, разделкой мяса и обработкой кожно-мехового сырья. Заразиться человек может и при вдыхании инфицированной листериозом пыли во время раздачи сухих кормов (соломы, сена, комбикорма). В группу риска входят работники животноводства, полеводства и ветеринарные специалисты, особенно при проведении гинекологических исследований, а также исследований животных на стельность.
В зависимости от места внедрения, вирулентности возбудителя и реактивности организма человека, заболевание может протекать в следующих формах:
Инкубационный (скрытый) период в зависимости от места внедрения, вирулентности листерий и реактивности организма колеблется у человека от 3 до 45дней.
Нервная форма листериоза сопровождается менингитом, менингоэнцефалитом, энцефалитами и абсцессом мозга. Кроме того, наблюдается поражение периферической нервной системы. Данная форма клинически проявляется -резкой головной болью, частой рвотой, ригидностью затылочных мышц. У больного появляется повышенная кожная чувствительность, клонические судороги, напряжение всех мышц тела, нарушается сознание и появляется бред. У больного данной формой болезни могут быть параличи и психические расстройства.
Глазо-железистая форма чаще всего регистрируется у лиц, имевших контакт с больным листериозом животным, а также у купальщиков и сопровождается конъюнктивитом, отечностью и сужением глазной щели, гнойными выделениями в углу глаз, лихорадкой, увеличением и болезненностью лимфатических узлов.
Тифоидная форма -имеет тифоподобное течение с длительной лихорадкой, сыпью от пятнистой до синячковой. У больных такой формой болезни имеет место понижение АД (артериального давления). При пальпации-увеличение печени и селезенки.
Очаговая форма — наблюдается у человека в виде язвенно-гранулематозных очагов на коже (чаще бывает у ветспециалистов), появляются гранулематозные поражения глаз с гнойным конъюнктивитом или врач отмечает у такого больного поражение шейных лимфатических узлов.
У беременных листериоз часто протекает атипично, без определенной клинической картины. Обычно инфекционный процесс протекает по типу гриппа, ОРЗ, ангины, диареи, симптомами пиелита с затрудненным мочеиспусканием. При инфицировании листериозом беременных в ранние сроки беременности, может произойти самопроизвольный аборт или же ребенок рождается с пороками развития. Если заражение происходит во вторую половину беременности, то ребенок рождается с признаками врожденного листериоза.
Диагностировать листериоз на основании клинической картины медикам бывает затруднительно. Диагноз на листериоз в обязательном порядке должен подтверждаться выделением возбудителя из крови, ликвора, околоплодных вод, плаценты. Для экспресс-диагностики перспективны методы моноклональных антител, ПЦР (полимеразной цепной реакции), ДНК-зондирования.
Эффективность лечения листериоза зависит от как можно раннего обращения больного за медицинской помощью.
Специфических методов профилактики листериоза у человека, в отличие от животных, не разработано.
Профилактика листериоза у людей.
- При подозрении на листериоз медицинский работник должен обеспечить лабораторное подтверждение диагноза.
- Отбор материала на бактериологическое исследование и самоисследование проводится в соответствии с инструктивно-методическими документами Госкомсанэпиднадзора РФ и Минздравмедпрома РФ.
- Госпитализация больных листериозом, а в отдельных случаях и листерионосителей проводится по клиническим и эпидемиологическим показаниям.
- Все переболевшие листериозом подлежат диспансерному наблюдению, которое осуществляется в соответствии с инструктивно-методическими документами Минздравпрома РФ.
- Предварительные и периодические медицинские осмотры проводятся на территориях, эпизоотически неблагополучных по листериозу.
- Решение о проведении осмотров выносится территориальными органами госсанэпиднадзора и минздравмедпрома.
Внимание: Информация, изложенная в данной статье, не должна использоваться для самостоятельной диагностики болезни. При наличии какого-либо из вышеуказанных признаков необходимо срочно обратиться в поликлинику по месту жительства к врачу-инфекционисту.
Листериоз — острая природно-очаговая зооантропонозная инфекционная болезнь многих видов животных и птиц, характеризующаяся поражением центральной нервной системы, сепсисом, абортами и маститами. Листериозом болеет и человек.
Историческая справка. Впервые вспышки похожей на листериоз болезни описали в 1892г. Лусе и в 1911г. Хюльферс. Выделив от больных кроликов и морских свинок мелкую подвижную грамположительную бактерию. В 1927г. Пири выделил анологичный микроорганизм от тушканчика и по его предложению микроб был назван-листериа моноцитогенес, а вызываемая им болезнь — листериоз.
Листерии обладают значительной устойчивостью во внешней среде. В почве, навозе, в скотных дворах возбудитель сохраняет свою жизнеспособность до 11 месяцев, в сене-до 20, в силосе и мясо-костной муке-до 4, в овсе-до 9 (при минусовой температуре-до 33месяцев) в трупах зарытых в землю — до 4 месяцев, в прудовой воде-до года.
Листерии погибают в 5%-ных растворах карболовой кислоты, лизола, креолина и в растворе хлорной извести с 3% активного хлора в течение 10минут. Пастеризация при 75градусах убивает листерии за 20 минут, кипячение-за 5минут.
Эпизоотологические данные. К листериозу восприимчивы по нисходящей- овцы, козы, крупный рогатый скот, свиньи, лошади кролики, куры, гуси, утки, индейки. Болезнь может поражать животных всех возрастов, но особую чувствительность проявляют молодые и беременные животные. К листериозу восприимчив и человек.
Возбудителя листериоза во внешнею среду выделяют многие виды диких и синантропных грызунов: волки, лисицы, еноты, зайцы, кабаны, белки, ондатры, водяные и серые крысы, суслики, тушканчики, косули, обезьяны; воробьи, скворцы, сороки, куропатки, глухари, тетерева, фазаны, утки, орлы и др. Листерии также обнаружены в рыбе и продуктах моря (креветки). Из лабораторных животных легко заражаются-белые мыши, крысы, морские свинки и кролики.
Источником листериоза являются скрыто и явно больные домашние и дикие животные, которые выделяют бактерии во внешнюю среду с носовым истечением, калом, мочой, молоком, абортированными плодами и истечением из половых органов.
При листериозе имеет место многообразие путей передачи возбудителя болезни (фекально-оральный, контактный, аспирационный, транспланцентарный).
Основным путем заражения животных считается алиментарный путь, а также через слизистые оболочки глаз, носовой полости и поврежденную кожу. Наиболее часто заражение происходит при скармливании животным инфицированных кормов. Доказана возможность передачи листериоза блохами, вшами, иксодовыми и гамазовыми клещами.
Болезнь у животных регистрируется во все времена года. У овец, коз, крупного рогатого скота ввиду снижения резистентности организма вследствие неполноценного кормления (витаминная и минеральная недостаточность), а также усиленной зимней миграции грызунов на фермы и места хранения кормов болезнь чаще регистрируется в зимне-весенний период.
Длительная сохраняемость листерий на объектах внешней среды, листерионосительство, природная очаговость обуславливают стационарность листериоза.
Листерионосительство у переболевших свиней длится не менее 30, а у некоторых видов грызунов-до 260дней; а в иксодовых клещах листерии могут сохраняться свыше 500дней.
Патогенез. Листерии из места попадания в организм гематогенным, лимфогенным и нейрогенным путями разносятся и по всему организму, размножаясь, в отдельных случаях имеет место проникновение листерий через защитный гематоэнцефалический барьер или периневральными путями в головной и спинной мозг. Развитие той или иной формы листериоза у животных зависит от вирулентности возбудителя, а также возраста, физиологического состояния (беременность), характера кормления, содержания, наличия сопутствующих заболеваний и резистентности организма.
при малой вирулентности возбудителя и высокой резистентности организма животного происходит задержка попавших в организм листерий иммуннокомпетентными клетками тканей и органов (лимфатические узлы, селезенка, печень, почки, костный мозг) не вызывая в организме болезненных сдвигов, инфекционный процесс протекает латентно, в результате чего зараженные животные длительное время остаются скрытыми листерионосителями.
При высокой вирулентности возбудителя особенно у молодняка часто развивается сепсис; у взрослых животных — идет поражение нервной системы (энцефалиты, энцефаломиелиты, менингиты). У беременных животных листерии попав чрез пуповину в органы и ткани плода вызывают бактериосепсис, гибель плода, которая сопровождается абортом.
Патогенное действие листерий на организм животного обусловлено выделением ими экзо — и эндотоксинов. Дополнительно, в дегенеративных и воспалительных очагах тканей и органов под действием листерий и токсических продуктов их метаболизма происходит нарушение порозности и проницаемости сосудов.
Иммунитет. По данным большинства исследователей, животные переболевшие листериозом приобретают относительный иммунитет. В сыворотке крови переболевших животных обнаруживают агглютинины, преципитины и комплементсвязывающие антитела. В тоже время сыворотки реконвалисцентов, как и гиперимунные сыворотки и выделенные из них глобулины, лечебными и профилактическими свойствами не обладают. Иммунитет при листериозе носит в основном тканевой характер и возникает у животных только в результате естественного переболевания или вакцинации живыми вакцинами из авирулентных или слабовирулентных штаммов листерий. В неблагополучных по листериозу хозяйствах применяют сухую живую вакцину из авирулентного штамма АУФ.
Течение и симптомы болезни. Инкубационный (скрытый) период при листериозе колеблется от 7 до 30дней. Течение листериоза бывает острое, подострое и хроническое, а формы- септическая, нервная, генитальная и атипичная.
Септическая форма болезни регистрируется ветспециалистами обычно у животных первых месяцев жизни. Для данной формы болезни характерны следующие клинические признаки: общее угнетение, повышение температуры тела, снижение или полная потеря аппетита, поносы (катаральный энтерит). У телят листериоз часто протекает с нервными явлениями, периодическими судорогами и коматозным состоянием; у поросят — слабостью конечностей, кашлем, затрудненным дыханием, синюшностью ушей, живота и промежности. Болезнь при септической форме длится от 7 до 14 дней, и в основном заканчивается летальным исходом. Выздоровевшие животные очень медленно восстанавливают свое здоровье.
Данная форма болезни у животных длится от нескольких часов до 10дней и обычно в 60-100% случаев заканчивается смертью животного.
Генитальная форма листериоза проявляется у животных абортами во второй половине беременности. Аборты у животных в дальнейшем сопровождаются задержанием последа, эндометритами. У коров листериоз сопровождается маститом.
Атипичная форма встречается очень редко. Для данной формы характерно лихорадочное состояние у животного, симптомы пневмоний и гастроэнтеритов. У крупного рогатого скота листериоз по своему течению похож на заболевание-злокачественной катаральной горячкой. Патологоанатомические изменения зависят от формы болезни и длительности ее течения. При нервной форме болезни отмечаем гиперемию сосудов и отечность мозга и мозговых оболочек. На твердой, реже мягкой мозговых оболочках-кровоизлияния. Кровоизлияния при вскрытие головного мозга находим также в мозговой ткани-чаще в мозжечке, обонятельных луковицах и у основании мозга. Черепная полость и желудочки мозга содержат мутноватую жидкость, в которой иногда находим примесь гноя. У отдельных павших животных отмечаем размягчение мозга, вплоть до абсцессов в мозговой ткани. Печень, почки, селезенка увеличены в размере и переполнены кровью, с множественными кровоизлияниями с дегенеративными изменения и некротическими очагами. У свиней иногда находим острокатаральные процессы в желудочно-кишечном тракте.
При септической форме (у птиц поросят, ягнят и козлят) при вскрытие отмечаем острые застойные явления и кровоизлияния на серозных и слизистых оболочках, в лимфатических узлах, гиперемию селезенки и лимфатических узлов, дистрофические процессы в паренхиматозных органах, острый катаральный или геморрагический гастроэнтерит. У поросят в отдельных случаях выявляют катаральную бронхопневмонию. Для листериозной септицемии характерной особенностью является наличие некротических узелков в печени, селезенке, почках и миокарде.
При генитальной форме у маток отмечаем аборты, рождение нежизнеспособного приплода, эндометриты, метриты и маститы. Абортированные плоды отечные, подкожная клетчатка в области головы, подгрудка и груди студневидно инфильтрирована. В грудной и брюшной полостях находим скопление красноватой жидкости. В печени, селезенке, миокарде и головном мозге находим мелкоочаговые некрозы.
Диагноз на листериоз ставиться комплексно с учетом эпизоотологических данных, клинических признаков, результатов патвскрытия и самое главное данных бактериологических, серологических исследований и биологической пробы.
Для бактериологического и биологических исследований в ветлабораторию посылают свежие трупы поросят, или паренхиматозные органы и голову, трубчатую кость, абортированный плод и его оболочки, истечения из половых путей. От трупов лошадей, крупного рогатого скота и овец-головной мозг и части всех паренхиматозных органов.
Для выявления скрытобольных животных для серологического исследования направляют кровь или сыворотку в пробирках, при наличие мастита-молоко из пораженных долей вымени.
Дифференциальный диагноз. У крупного рогатого скота листериоз нужно дифференцировать от злокачественной катаральной горячки, бруцеллеза, вибриоза, трихомоноза; у свиней- от болезни Ауески, отечной болезни; у овец-от ценуроза; у всех животных-от бешенства, кормовых отравлений.
Для злокачественной катаральной горячки характерна высокая температура тела, наличие кератитов, ринитов и стоматитов; Бруцеллез, вибриоз и трихомоноз характеризуются в основном только абортами, задержанием последов, орхитами, эпидемитами, а при листериозе клиника разнообразна и чаще отмечаем поражение нервной системы. Болезнь Ауески характеризуется выраженной контагиозностью, быстрым распространением, лихорадкой с поражением органов дыхания у взрослых свиней. При отечной болезни болеют только поросята-отьемыши; имеет место отеки в области головы. Ценуроз дифференцируют на основании обнаружения ценурозного пузыря в головном мозгу. Для бешенства характерна клиническая картина- агрессивность, наличие в продолговатом мозге, аммоновых рогах –телец Бабеша-Негри.
Лечение. Средств специфической терапии при листериозе нет. Лечение проводят с учетом стадии болезни и ее течения. Наилучший эффект получаем от предохранительной (превентивной) терапии животных условно благополучной группы (подозреваемых в заражении) с целью предотвращения распространения заболевания. В начальной стадии болезни наиболее эффективно внутримышечное применение антибиотиков тетрациклинового ряда (хлортетрациклин, террамицин, тетрациклин, биомицин). Биомицин и террамицин вводят вдозе 10-30мг на кг. живой массы тела 2-3 раза в день до клинического выздоровления и для профилактики рецидива болезни еще 3-4дней. Бициллин -3,5 по 10-20тысяч ЕД на 1кг. массы тела.
На сегодняшний день практикующие ветспециалисты при лечение листериоза используют современные лекарственные препараты:
КЛАМОКСИЛ ЛА –представляющее антибактериальное лекарственное средство, содержащее в качестве действующего вещества 15% амоксициллина тригидрата (150 мг амоксициллина в 1мл). Препарат вводят внутримышечно или подкожно в дозе 1мл на 10кг массы тела животного, но не более 20мл в одно место. Если при лечение приходится использовать больший обьем препарата, то препарат вводят в разные места. При наличие показаний Кламоксил ЛА вводят повторно через 48 часов. Срок ожидания. Молоко после последнего введения препарата можно использовать для пищевых целей через 96 часов. Молоко, полученное до истечения указанного срока, может быть использовано после кипячения для кормления животных.
Убой крупного и мелкого рогатого скота на мясо для пищевых целей можно проводить через 28 суток после последнего введения препарата. Мясо животных, вынужденно убитых до истечения указанного срока, может быть использовано для кормления пушных зверей.
Террамицин ЛА-лекарственный антибактериальный препарат пролонгированного действия в форме раствора для иньекций, содержащий в качестве действующего вещества 200мг/мл окситетрациклина дигидрата. Террамицин ЛА вводят однократно глубоко внутримышечно в дозе 1мл на 10кг массы тела животного. В одно место вводится не более 20мл препарата. Если доза препарата превышает указанный обьем, то Террамицин ЛА вводят в несколько мест. Терапевтическая доза препарата в организме сохраняется в течение 96часов. Террамин ЛА можно применять внутривенно в дозе 1мл на 10 кг массы тела животного, при этом необходимо учитывать, что внутривенно введенный препарат не обладает пролонгированным действием. Сроки ожидания. Использовать молоко в пищевых целях разрешается не ранее чем через 7 суток после последнего введения препарата животному. Убой животных на мясо разрешается как при использование Кламоксил ЛА.
СОЛАМОКС (Амоксициллина тригидрат 70%) — водорастворимый порошок для перорального применения. Введенный перорально Соламокс быстро всасывается в желудочно-кишечном тракте и проникает в органы и ткани и достигает максимальных концентраций через 1-2часа после введения. Порядок применения: телятам-150мг на 10 кг массы животного, что соответствует 10мг амоксициллина на 1кг массы тела животного, в два приема с 12-часовым интервалом. Препарат можно также применять с молоком и его заменителем. Свиньям- 150-300мг на 10кг массы тела животного, что соответствует 10-20мг амоксициллина на 1кг массы животного.
Птице— 20мг Соламокса на 1 кг массы птицы, что соответствует 14мг амоксициллина на 1кг массы птицы.
Препарат применяют в течение 3-5дней.
Противопоказания: Запрещается применять животным с рубцовым пищеварением в возрасте старше 6 месяцев и курам-несушкам, яйца которых предназначены в пищу.
Одновременно проводится симптоматическое лечение (сердечные, дезинфицирующие, вяжущие средства).
Профилактика листериоза у животных.
1. Необходимо комплектовать фермы животными из благополучных по листериозу хозяйств.
2. Не допускать ввода вновь поступивших животных в общее стадо без предварительного карантинирования их в течение 30дней.
3. Во время карантина при формировании новых груп в животноводческих комплексах необходимо проводить клиническое обследование животных и при необходимости (при выявлении признаков поражения нервной системы, абортов, повышенной температуры тела) — бактериологические и серологические исследования на листериоз.
4. Систематически проводить уничтожение грызунов, кровососущих насекомых и клещей.
5. Для профилактики инфицирования кормов периодически проводить отлов грызунов животноводческих помещениях, на прилегающей территории и в хранилищах кормов.
6. Постоянно контролировать качество кормов, особенно силоса и комбикорма, а при наличии показаний подвергать их бактериологическому исследованию.
7. Вести строгий учет случаев абортов, мертворождения и падежа животных и направлять патологический материал на исследование в ветлабораторию.
8. При маститах проводить бактериологическое исследование молока.
9. Забор и направление материалов на бактериологическое исследование проводить в соответствии с инструктивно-методическими документами Минсельхозпрода РФ.
Оздоровление неблагополучных хозяйств.
1. При выявлении в хозяйстве (животноводческом комплексе, на ферме, в отделении, стаде, свинарнике, индивидуальном дворе и т.д.) больных листериозом животных ветеринарный специалист, обслуживающий хозяйство, немедленно сообщает об этом руководителю хозяйства, Главному государственному ветеринарному инспектору района и в территориальный Центр госсанэпиднадзора. Одновременно проводит тщательное эпизоотологическое обследование в соответствии с инструктивно — методическими документами Минсельхозпрода РФ.
2. Хозяйство (отдельные корпуса животноводческих комплексов, фермы, отделения, свинарники, птичники, индивидуальные дворы и т.д.) постановлением Губернатора области обьявляются неблагополучными по листериозу, если в нем выявлено заболевание животного листериозом на основании комплекса эпизоотологических данных и результатов лабораторных исследований.
3. В хозяйствах, неблагополучных по листериозу, вводят ограничения, на основании которых запрещается:
4. В хозяйствах (животноводческих комплексах, фермах, отделениях, стадах), неблагополучных по листериозу, проводят поголовный клинический осмотр животных и отбраковку животных согласно инструктивно-методически с документам Минсельхозпрода РФ, для выявления животных листерионосителей и бессимптомно больных проводят серологические исследования проб крови. Животных с положительной реакцией изолируют и подвергают лечению антибиотиками или направляют на убой.
5. В неблагополучных хозяйствах в период ограничений молоко, полученное от животных, давших положительный результат в серологической реакции, кипятят в течение 15мин или перерабатывают на топленное масло.
6. В неблагополучных по листериозу стадах животных осеменяют искусственно спермой от здоровых производителей, которых предварительно обследуют на листериоз.
8. Скирды, стога сена, соломы, комбикорма, находящиеся в неблагополучных по листериозу хозяйствах, тщательно проверяют на заселение грызунами, при обнаружении последних проводят дератизацию. Комбикорма, сено и солому из скирд и стогов, заселенных большим количеством грызунов, подвергают термической обработке при 100 град. С в течение 30минут. Пробы силоса для выявления обсеменения его листериями направляют на бактериологическое исследование.
11. Хозяйство (животноводческий комплекс, ферму, отделение, двор) обьявляют благополучным по листериозу через два месяца после последнего случая выделения клинически больных животных и проведения заключительной дезинфекции помещений и территории фермы.
12. Вывод овец для племенных и пользовательных целей в течение двух лет после оздоровления хозяйства (животноводческого комплекса, фермы, отделения) от листериоза допускается при условии получения отрицательных серологических (РСК) результатов исследования сыворотки крови выводимых животных на листериоз. Вывод других видов животных допускается при тех же условиях в течение 1года.
Разрешается без ограничений вывоз животных на мясокомбинат для убоя.
13. В хозяйствах, ранее неблагополучных по листериозу, необходимо проводить серологические исследования животных 1 раз в год перед постановкой на стойловое содержание до исчезновения положительных реакций. Положительно реагирующих животных изолируют, подвергают лечению или направляют на убой. При вывозе животных в ветеринарном свидетельстве указывают результаты исследований их на листериоз.
Врожденный листериоз – инфекционное заболевание, возникающее при внутриутробном инфицировании ребенка листериями. Клинически патология характеризуется гипертермией, увеличением лимфатических узлов, папулезной или розеолезной сыпью на коже, специфическими гранулемами на слизистых оболочках, картиной менингита, пневмонии. Диагностика заключается в идентификации листерий в биологических жидкостях ребенка при помощи бактериоскопического исследования, посева материалов на специальные питательные среды, проведения РСК, РПГА, ИФА, ПЦР. Основное лечение проводится при помощи комбинации антибактериальных средств. Препараты выбора – ампициллин и гентамицин.
Общие сведения

Причины врожденного листериоза
Инфицирование врожденным листериозом может проходить трансплацентарно или интранатально. При любой из форм одним из ключевых факторов является латентное бациллоносительство листерий матерью. Полное отсутствие симптомов или наличие нечетких клинических проявлений снижает вероятность своевременной диагностики и лечения беременной, соответственно повышая риск врожденного листериоза у ребенка. Вероятность внутриутробного инфицирования путем преодоления возбудителями плацентарного барьера или проникновения через амниотическую оболочку существует во всех триместрах беременности. При попадании в организм плода листерии распространяются по всем органам и системам, в первую очередь, инфицируя ЦНС. В пораженных тканях возникает специфический вид гранулем – листеромы. Их формирование провоцирует гиперпродукцию цитокинов и насыщение патологических новообразований макрофагами. Постоянная стимуляция работы макрофагов и повышенное содержание цитокинов приводят к нарушению кровоснабжения и дистрофии пораженных органов и тканей.
Листерии могут проникать в организм ребенка и во время родов, при контакте с зараженными слизистыми оболочками родовых путей или при аспирации околоплодных вод, содержащих бактерии. В редких случаях источником заражения могут быть инфицированные руки медицинского персонала.
Классификация врожденного листериоза
Согласно периоду, в котором произошло инфицирование, выделяют следующие формы врожденного листериоза:
- Ранний. Клинические симптомы возникают в первые 24-36 часов жизни ребенка. Заражение проходит внутриутробно. Как правило, такая форма протекает в виде генерализованной инфекции. Летальность – свыше 50%.
- Поздний. Первые признаки листериоза возникают на 10-14 сутки. Инфицирование – интра- или постанатальное. Заболевание протекает в виде локального поражения. Клиническая картина часто имитирует менингит или пневмонию. Летальный исход наблюдается примерно у 25% детей.
Симптомы врожденного листериоза
Инфицирование листериями в первую половину гестации часто вызывает самопроизвольное прерывание беременности. Заражение в промежуток от 20-22 недель и позже провоцирует клиническую картину раннего врожденного листериоза. Манифестация происходит сразу после родов или в первые несколько часов, иногда – 1,5 суток. Первичные симптомы включают в себя тяжелое общее состояние ребенка, гипертермию свыше 38,5-39°С, кожные высыпания в виде папул с геморрагическим содержанием, иногда – розеол. Формируются характерные листериозные гранулемы на слизистых оболочках рта, глотки, редко – конъюнктивы. Могут пальпироваться увеличенные шейные лимфоузлы. Спустя несколько часов после появления ранних симптомов состояние ребенка начинает прогрессивно ухудшаться, возникают резкая одышка и генерализованный цианоз, клиника дыхательной недостаточности. Возможно развитие ринита, конъюнктивита, желтухи. Параллельно наблюдаются судороги и другие проявления менингоэнцефалита.
Первые клинические проявления поздней формы врожденного листероза возникают в возрасте ребенка 10-12 дней. Первичные симптомы чаще всего указывают на поражение ЦНС. Это мышечный тремор, гиперестезии, судорожный синдром. Часто наблюдается увеличение печени и селезенки, желтуха, повышение температуры тела до 38,5°С. Реже клиническая картина напоминает пневмонию, гастро- или энтероколит.
Диагностика врожденного листериоза
Дифференциальная диагностика врожденного листериоза проводится с такими заболеваниями, как врожденный токсоплазмоз, сифилис, гемолитическая болезнь, родовая травма новорожденных, цитомегаловирусная инфекция, стафилококковый сепсис.
Лечение врожденного листериоза
Лечение врожденного листериоза осуществляется в условиях отделения реанимации и интенсивной терапии новорожденных. Методом выбора при подтвержденном диагнозе является комбинация антибактериальных средств из групп аминогликозидов и пенициллинов – гентамицин и ампициллин. Оба антибиотика применяются одновременно, но с разной длительностью, а дозировка определяется возрастом, массой тела ребенка и формой заболевания. Длительность приема ампициллина зависит от поражения мозговых оболочек – при возникновении менингита лечение проводится 21 день, без него – 14 суток. Гентамицин назначают на срок не более 1 недели. После получения антибиотикограммы препараты подбираются в соответствии с чувствительностью возбудителя. При необходимости проводится симптоматическая терапия, направленная на купирование судорог, гипертермии и т. п.
Прогноз и профилактика врожденного листериоза
Прогноз врожденного листериоза сомнительный. Даже на фоне адекватной антибиотикотерапии летальность составляет порядка 25-50%. Часто возникают осложнения в виде гидроцефалии, энцефалопатии, пневмонии. На ранних сроках беременности листериоз приводит к выкидышу.
Специфической профилактики врожденного листериоза не разработано. Основные превентивные меры должны быть направлены на предотвращение инфицирования матери во время беременности. Для этого полностью исключается употребление термически необработанных продуктов, в первую очередь, мяса и молока. При наличии в анамнезе факторов риска заражения листериями проводится целенаправленная диагностика. При подтверждении диагноза показана немедленная антибактериальная терапия.
Пастереллез – острое зоонозное инфекционное заболевание бактериального генеза. Протекает с вовлечением кожи, подкожной клетчатки, суставов и костей. Состояние проявляется высокой лихорадкой, выраженной интоксикацией, поражением внутренних органов; описаны случаи хронического течения. Диагностика патологии проводится преимущественно бактериологическими методами, в качестве вспомогательных применяются серологические методики. Лечение пастереллеза включает этиотропную антибактериальную терапию, дезинтоксикационные, жаропонижающие и другие симптоматические средства.
МКБ-10
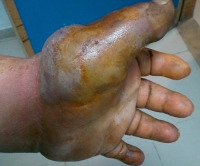
Общие сведения
Пастереллез (геморрагическая септицемия) относится к инфекциям с контактным механизмом передачи. Впервые нозология была описана в 1878 году. Бактериальная природа возбудителя была установлена в 1880 году Луи Пастером, в честь которого и была названа данная инфекционная патология. Пастереллез распространен повсеместно, четкой сезонности у людей не имеет, заболеваемость преимущественно спорадическая. Группами риска считаются сельскохозяйственные работники, ветеринары, лица пожилого возраста, больные сахарным диабетом, циррозом печени, ХОБЛ, ВИЧ-инфекцией в стадии СПИДа, патологиями сердечно-сосудистой системы и злокачественными новообразованиями, а также пациенты, проходящие гемодиализ. Считается, что пастереллезу наиболее подвержены люди в возрасте 10-19 лет, заболевание чаще регистрируется среди женщин.

Причины
Возбудителем инфекции является бактерия Pasteurella multocida, продуцирующая экзотоксин. Пастереллы устойчивы в окружающей среде, до 2-3 недель сохраняются в воде и навозе, до 4-12 месяцев – в трупах животных и замороженном мясе. Погибают при воздействии солнечного света, кипячении, обработке дезинфицирующими средствами. Источниками инфекции становятся бактерионосители и больные сельскохозяйственные, домашние животные и птицы. Чаще всего пастереллез регистрируется у крупного рогатого скота, кур, кроликов и буйволов, при этом пастереллоносительство отмечается у 80% кошек, 70% коров, 50% овец и кроликов, 45% овец, 35% куриц в неблагополучных хозяйствах. Пастереллы выделяются с калом, мочой, носовым отделяемым, кровью, молоком животного, заражение человека обычно происходит при укусах и оцарапывании кожи кошками и собаками. Описаны воздушно-капельный и трансплацентарный пути инфицирования; предполагается возможность трансмиссивной передачи пастереллеза при укусах зараженных слепней.
Патогенез
При попадании бактерий через поврежденные кожу и слизистые образуется первичный очаг воспаления. Активное размножение пастерелл, выделение экзотоксина и продукты жизнедеятельности микробов провоцируют скопление иммунокомпетентных клеток, развитие гнойного процесса, тромбозы мелких сосудов, отек. Проникновение инфекционных агентов вглубь дермы и подлежащих тканей приводит к распространению процесса на кости и суставы, возникновению артритов и остеомиелита. Гематогенная диссеминация пастерелл наблюдается при вовлечении стенок кровеносных сосудов и проникновении возбудителей в системный кровоток. При попадании в кровь большого количества экзотоксина, продуктов распада бактерий и иммунных клеток возможно развитие инфекционно-токсического шока. Во внутренних органах пастереллы продолжают активно размножаться, нарушая структуру клеток и тканей, что приводит к критическим функциональным расстройствам.
Классификация
Пастереллез протекает остро или хронически. Обычно изменения локализуются в пределах входных ворот инфекции либо приобретают вид вялотекущего воспалительного гнойного процесса. Гематогенное распространение возбудителя возможно только при истощении защитных сил организма. В основе классификации лежит степень инвазивности патологии:
- Кожная форма. Самая распространенная разновидность болезни. Представляет собой гнойное поражение кожи на месте укуса, ослюнения либо царапины, других повреждений кожных покровов, оставленных больным животным, с тенденцией к распространению вглубь подлежащих тканей.
- Легочная форма. При аэрогенном механизме заражения может возникать первично, но чаще является следствием гематогенной диссеминации возбудителя. Клиническая картина обусловлена воспалением стенки бронхов, поражением альвеолярного дерева и соединительной ткани.
- Септическая форма. Жизнеугрожающее состояние, при котором происходит контаминация организма с массивной бактериемией. В пораженных органах развиваются дисфункциональные изменения вплоть до полного прекращения деятельности.
Симптомы пастереллеза
При недостаточном иммунном ресурсе организма возбудитель распространяется по организму с формированием висцеральных гнойных очагов. Лихорадка усиливается, приобретает волнообразный характер. Нарастают признаки интоксикации, Отмечается сильная головная боль, нарушения или изменения сознания, возможны судороги и параличи. Нередко возникает шок, сопровождающийся резким снижением артериального давления, потерей сознания, отсутствием мочевыделения, иногда – спонтанными кровотечениями.
Осложнения
Наиболее частыми осложнениями пастереллеза являются гнойные поражения кожи, мышц, подкожной клетчатки (абсцессы, флегмоны), суставов и сухожильно-связочного аппарата (бурситы, тендовагиниты, артриты), костных структур (остеомиелиты). Хронические бронхоэктазы приводят к амилоидозу внутренних органов. Возможна септикопиемия с формированием гнойных очагов в различных органах, тромбогеморрагические проявления, инфекционно-токсический шок. Описаны единичные случаи фульминантной пурпуры с высокой летальностью. В исходе гнойных артритов (особенно – поражения коленного сустава) нередко наблюдается нарушение функции, обуславливающее необходимость эндопротезирования.
Диагностика
Диагноз устанавливается инфекционистом. В зависимости от имеющейся симптоматики могут потребоваться консультации терапевта, дерматовенеролога, хирурга. При поражении респираторного тракта необходим осмотр пульмонолога, фтизиатра, при наличии жизнеугрожающих состояний – реаниматолога. Перечень диагностических мероприятий включает следующие объективные, лабораторные и инструментальные методики:
- Физикальное исследование. В очаге поражения при кожной форме обнаруживается участок гиперемии, резкая болезненность, отек кожи, пустула с мутным содержимым, струп, нередко определяется флюктуация. При поражении суставов отмечается увеличение их размеров, ограничение движений, вынужденное положение конечности. Интерстициальная пневмония при аускультации проявляется жестким дыханием, крепитацией, укорочением перкуторного звука. При бронхоэктазах наблюдается диффузное ослабление легочного дыхания с обилием влажных хрипов, уменьшающихся при откашливании.
- Лабораторные исследования. В общем анализе крови при пастереллезе выявляется лейкоцитоз с палочкоядерным сдвигом влево, увеличение СОЭ, нередко – тромбоцитопения, анемия. Изменения в биохимических показателях включают повышение АЛТ, АСТ, общего билирубина, СРБ, мочевины, креатинина, снижение общего белка, нарушения со стороны свертывающей системы. Общеклиническое исследование мочи подтверждает увеличение плотности, микрогематурию, лейкоцитурию, реже пиурию. В ликворограмме при патереллезных менингоэнцефалитах обнаруживается нейтрофильный плеоцитоз, клеточно-белковая диссоциация.
- Выявление инфекционных агентов. Основной методикой является ПЦР. Бактериологические методы посева на питательные среды используются с любым биологическим материалом, полученным от больного (отделяемое кожных язв, кровь, спинномозговая жидкость, пунктат абсцесса), включая секционный. ИФА и другие серологические методики необходимы для ретроспективной диагностики пастереллеза, поскольку требуют исследования парных сывороток с интервалом не менее 14 дней для детекции роста титра антител.
- Лучевая диагностика. При поражениях респираторного тракта назначается рентгенография грудной клетки. Часто проводится УЗИ мягких тканей, суставов, костных структур с целью своевременного обнаружения гнойных процессов. Для визуализации септикопиемических очагов в области внутренних органов используется УЗИ органов брюшной полости, почек, малого таза. МРТ и КТ головного мозга применяются при симптомах поражения ЦНС, особенно у иммунодефицитных лиц.
Дифференциальную диагностику проводят с инфекционными болезнями: сибирской язвой, кожным и висцеральным лейшманиозом, эризипелоидом. Кроме того, симптомы пастереллеза схожи с клиникой листериоза, токсоплазмоза, рожи. Генерализованные поражения возможны при туберкулезе, органных микозах и сифилисе, могут наблюдаться при туляремии, цитомегаловирусной, пневмококковой инфекции. Сепсис может быть вызван стафилококками, стрептококками, кокциеллами. В ряде случаев требуется дифференцировка с облитерирующим эндартериитом, трофическими язвами, бактериальными гнойными поражениями. Соматическими заболеваниями, сходными с пастереллезом, являются бронхоэктатическая болезнь, злокачественные новообразования ЦНС, геморрагические инсульты. Иногда необходимо исключить кожные болезни: стафилодермию, псориаз, экзему.
Лечение пастереллеза
Больным геморрагической септицемией показано стационарное лечение, особенно при принадлежности к группе риска. Постельный режим соблюдается до 3-4 дней устойчиво нормальной температуры тела. Режим питания предполагает ограничение трудноперевариваемой пищи, отказ от алкоголя. Обязательным является увеличение количества употребляемой жидкости с целью оральной дезинтоксикации. При наличии признаков артрита рекомендуется наложение бандажей, ортезов, фиксирующих повязок с использованием эластичного бинта.
Этиотропное лечение включает антибактериальные средства. Наиболее эффективными препаратами считаются пенициллины (ампициллин+сульбактам, амоксициллин+клавулановая кислота), цефалоспорины 2-го и 3-го поколения, тетрациклины, фторхинолоны, ко-тримоксазол. У пациентов, страдающих пастереллезной инфекцией вследствие контаминации диализного катетера, были зафиксированы случаи рецидива при прохождении курса монотерапии аминогликозидами, поэтому их применение в качестве единственного средства лечения сомнительно.
План лечения пастереллеза также может предполагать инфузионное введение растворов для уменьшения выраженности интоксикационного синдрома (глюкозо-солевые, сукцинат-содержащие растворы, ацесоль), прием жаропонижающих и обезболивающих препаратов. Хирургическое лечение показано при возникновении ограниченных либо разлитых гнойных процессов. Обычно производится вскрытие и дренирование гнойных очагов. При тяжелых поражениях требуется ампутация конечности.
Прогноз и профилактика
Прогноз при неосложненном варианте пастереллеза и неотягощенном преморбидном фоне благоприятный. Согласно исследованиям, около 70% случаев септического течения болезни наблюдалось у лиц старше 50 лет и лишь в 21% случаев – у больных 20-50 лет. Летальность у животных достигает 80%, у людей – 1,79%. Средняя продолжительность болезни составляет 8 дней. При наличии гнойного поражения суставов и костных структур возможна длительная реабилитация (более 1-2 месяцев), в случае ампутации конечности – инвалидизация.
Специфическая профилактика существует в виде вакцин и гипериммунной сыворотки для животных; вакцинные препараты для людей не разработаны. К мерам неспецифической профилактики относят строгий ветеринарный контроль, изоляцию больных животных, запрет на продажу молока и мяса из очагов пастереллеза. Необходимо использовать средства индивидуальной защиты (маски, щитки, перчатки) при работе с животными, проводить обработку укусов, царапин с помощью антисептических средств, тщательное мытье рук с мылом после контакта с животными.
3. Pasteurella multocida line infection: a case report and review of literature / T. C. S. Martin, J. Abdelmalek, B. Yee, S. Lavergne, M. Ritter // BMC Infecious Diseases – 2018 - №18.
Читайте также:

