Дифференциальная диагностика аденовирусного кератоконъюнктивита
Обновлено: 24.04.2024
На сегодняшний день известно уже более 50 серотипов аденовирусов, вызывающих заболевания у человека. К развитию АВК чаще всего приводят серотипы 3, 4, 6, 7а, реже – 1, 5, 10, 16. АВК, или фарингоконьюнктивальная лихорадка, вызывается аденовирусами типа В, в основном серотипа 3, обычно отмечаются небольшие вспышки, чаще среди детей [34, 83]. Заболевание характеризуется острым началом с повышением температуры, фарингитом, ринитом, увеличением шейных лимфоузлов и конъюнктивитом с умеренно выраженной фолликулярной реакцией. Продолжительность заболевания – 3 - 5 дней [61].
Было показано, что конъюнктивит с точечными эпителиальными и субэпителиальными инфильтратами роговицы, наблюдаемый при вспышках или спорадических случаях аденовирусных заболеваний, может быть вызван и другими серотипами аденовируса – 1, 2, 3, 7, 9, 16, 21 и др. Они могут дать аналогичную ЭКК клиническую картину [12, 28]. В связи с этим в ряде работ встречается обобщающее понятие аденовирусного кератоконъюнктивита (АВКК) [81, 82, 94, 116, 120].
При рассмотрении патогенетических особенностей развития заболевания необходимо отметить, что взаимодействие аденовируса с клеткой-хозяином возможно следующими способами: литическая инфекция (эпителиальные клетки) – вирус размножается и вызывает гибель клетки с освобождением новых вирусов, из которых около 5% являются инфекционными; латентная инфекция (лимфоидные клетки) и онкогенная трансформация [50].
При рассмотрении клинических особенностей аденовирусного поражения глаз общими являются: инкубационный период заболевания составляет от 4-х до 24-х суток; преимущественно одностороннее поражение, а при двустороннем – с преобладанием клинических признаков на первом заболевшем глазу; медленное развитие с появлением слезотечения, болезненности, ощущения инородного тела в глазу и светобоязни по мере формирования поражения роговицы. Со стороны век отмечаются отечность, гиперемия и фолликулез тарзальной конъюнктивы. Возможно появление петехиальных субконъюнктивальных кровоизлияний. На тарзальной конъюнктиве могут развиваться тонкие фибринозные пленки, что более характерно для ЭКК. Общая длительность процесса 1-4 недели. Также у пациентов может отмечаться гриппоподобная симптоматика, в том числе повышение температуры тела, слабость, респираторные симптомы, тошнота и миалгия. Болезненность и увеличение околоушных лимфотических узлов на пораженной стороне – отличительная особенность ЭКК [2, 52, 76].
Поражение роговицы при АВКК в остром периоде характеризуется появлением через 2-4 суток от начала заболевания точечных субэпителиальных инфильтратов, не окрашивающихся флюоресцеином. Инфильтраты располагаются по всей поверхности роговицы, их количество колеблется в широких пределах – от 1-2-х до 100 и более [1, 12, 71]. Дифференциальную диагностику аденовирусного процесса следует проводить со следующими заболеваниями: аллергическим конъюнктивитом, герпетическим конъюнктивитом и хламидийным конъюнктивитом с включениями [101].
При аллергическом конъюнктивите на ранних стадиях заболевания симптоматика обычно сходна с аденовирусным поражением, но аллергический конъюнктивит чаще двусторонний, наиболее характерным симптомом для него является зуд, а ощущение инородного тела характерно именно для ЭКК.
При герпетическом конъюнктивите поражение обычно одностороннее, с преобладанием болевого синдрома, чаще отмечается присоединение бактериальной инфекции, длительность заболевания в среднем составляет 8 – 9 дней.
При хламидийном конъюнктивите с включениями отмечается больший размер фолликулов, чем при ЭКК, преимущественно на нижнем веке. У пациентов в анамнезе может быть урогенитальный хламидиоз [101].
В клинической практике нашел применение RPS Аденодетектор (коммерчески доступная тест-система, Rapid Pathogen Screening Inc., South Williamsport, PA). Данный тест основан на методе иммунохроматографии, с помощью которого выявляется консервативный регион вируса, присутствующий у большинства серотипов. При определении чувствительности и специфичности метода по сравнению с таковыми для ПЦР было показано, что чувствительность и специфичность данного метода составляют 89% и 91%, соответственно [108, 1 10].
В России также проводилось исследование с применением RPS Аденодетектора. При этом было показано, что у 36 исследованных пациентов аденовирусная инфекция была выявлена в 94,4% (n=34). Дальнейшее клиническое наблюдение подтвердило диагноз у этих пациентов и опровергло его у оставшихся 2-х. Тест выполняется быстро и просто, не требуется сложного оборудования и персонала специализированной лаборатории [16].
Возможности ПЦР диагностики при АВКК: ПЦР является наиболее быстрым, чувствительным и специфичным методом выявления аденовируса, поэтому метод чаще используется для диагностики острой стадии АВКК.
Одним из наиболее эффективных и современных методов диагностики является ПЦР в реальном времени, которая позволяет определить любой из 57 серотипов аденовируса в одной реакции. Для данной реакции были подготовлены праймеры к региону гена гексона, содержащие 185 пар нуклеотидных оснований. Данная методика показала свою высокую чувствительность и специфичность [32].
Ранее была разработана тест-система, позволяющая методом ПЦР с помощью одной пары праймеров выявлять в клинических образцах 48 серотипов аденовируса человека. С использованием 5-ти лабораторных штаммов аденовируса разных серотипов авторы показали высокую чувствительность и специфичность выявления ДНК аденовируса с помощью подобранных праймеров [4].
Также был разработан метод петлевой изотермической амплификации аденовирусов, но данный метод ценен скорее не для диагностики, а для типирования вируса [123].
Кроме непосредственной регистрации аденовируса очень важна клиническая диагностика заболевания, т. е. регистрация и изучение специфических признаков аденовирусного поражения глаз.
Применение конфокальной микроскопии в остром периоде заболевания показало наличие морфологических изменений в эпителиальных клетках, ярких внеклеточных микропреципитатов, инфильтратов с дендритными клетками, а также увеличение активности кератоцитов [95].
Соответственно, с помощью конфокальной микроскопии при ЭКК можно охарактеризовать морфологические изменения роговицы и оценить выраженность воспалительного ответа базального эпителия и стромы роговицы [27].
Для цитирования: Майчук Д.Ю., Васильева О.А., Пронкин И.А. Результаты длительного применения местных кортикостероидов для лечения инфильтративной формы аденовирусного кератоконъюнктивита. РМЖ. Клиническая офтальмология. 2014;15(1):23.
Резюме Цель: изучить влияние длительной терапии местными кортикостероидами на состояние рецидивирующих субэпителиальных инфильтратов роговицы после аденовирусного конъюнктивита.
Цель: изучить влияние длительной терапии местными кортикостероидами на состояние рецидивирующих субэпителиальных инфильтратов роговицы после аденовирусного конъюнктивита.
Методы: под нашим наблюдением находились пациенты с субэпителиальными инфильтратами роговицы, сформировавшимися в результате перенесенного аденовирусного кератоконъюнктивита. Срок наблюдения составил от 6 до 12 мес. Пациенты в качестве терапии получали кортикостероиды по убывающей схеме в течение 4 и 8 нед.
Контроль внутриглазного давления (ВГД) методом пневмотонометрии проводился каждые 2 нед. во время применения местных кортикостероидов, затем 1 р./мес., т. е. на сроках 4, 5 и 6 мес. от начала лечения. На сроках 1, 3 и 6 мес. от начала терапии у всех пациентов фиксировались данные визометрии и биомикроскопии.
Результаты: в исследование включено 25 пациентов (45 глаз). При первичном осмотре острота зрения составила 0,6±0,15.
Данные пневмотонометрии у большинства пациентов (96%) оставались в пределах нормальных значений в течение всего периода наблюдения.
Максимальный прирост остроты зрения наблюдался через 3 мес. после начала лечения – на 0,3–0,4, максимально корригированная острота зрения составила 0,95±0,05 в сравнении с 0,75±0,1 к 6 мес. исследования. Полное рассасывание инфильтратов роговицы к 3 мес. наблюдения произошло у 24 пациентов (0 баллов).
Заключение: длительное использование кортикостероидов (дексаметазона) при условии постепенного снижения их концентрации для лечения субэпителиальных инфильтратов роговицы, сформировавшихся после АВКК, является безопасным и эффективным.
Ключевые слова: аденовирусный конъюнктивит, инфильтрат роговицы, кортикостероиды.
Abstract
Results of prolonged usage of topical corticosteroid
therapy for the treatment of infiltrative form
of adenoviral conjunctivitis
D.Yu. Maychuk, O.A. Vasil’eva, I.A. Pronkin
FGBU MNTK Eye Microsurgery named after acad. Fedorov S.N., Moscow
Purpose. To study the influence of the prolonged therapy of topical corticosteroids on recurrent subepithelial corneal infiltrates after the adenoviral conjunctivitis.
Methods.
Patients with subepithelial corneal infiltrates after adenoviral conjunctivitis were under an observation during 6-12 months. They were receiving corticosteroids for 4 and 8 weeks according to the decreasing scheme of treatment. Pneumotonometry was performed each 2 weeks during the treatment, then – once a month. Visometry and biomicroscopy were carried out in 1, 3, 6 months from the start of the treatment.
Results. 25 patients (45 eyes) were examined and treated. The visual acuity at the baseline was 0,6±0,15. IOP level remained normal throughout all follow-up period. Maximum increase of the visual acuity was registered in 3 months – by 0,3-0,4 and equaled to 0,95±0,05 in comparison with 0,75±0,1 which was registered in 6 months after the treatment was started. Complete resorption of infiltrates was observed by 3 months in 24 patients.
Conclusion. Prolonged treatment with corticosteroids is safe and efficient in case of epithelial infiltrates after the adenoviral conjunctivitis provided that the decreasing scheme of administration is applied.
Key words: adenoviral conjunctivitis, corneal infiltration, corticosteroids.
Материалы и методы
Под нашим наблюдением находилось 25 пациентов (45 глаз) с субэпителиальными инфильтратами роговицы, сформировавшимися в результате перенесенного АВКК. Среди пациентов – 9 мужчин и 16 женщин в возрасте от 19 до 60 лет. Срок наблюдения – от 6 до 12 мес. В исследовании приняли участие пациенты, у которых с момента завершения острой фазы АВКК прошло 3 и более месяцев. На момент обращения никакого лечения, кроме слезозаместительной терапии (30% пациентов), не проводилось. Следует также отметить, что при биомикроскопии не определялось активного воспалительного процесса, т. е. в большинстве случаев конъюнктива была спокойной, лишь у 10% пациентов отмечалась слабая конъюнктивальная инъекция. До начала лечения всем пациентам было проведено определение аденовируса в мазке с конъюнктивы методом ПЦР. В 100% случаев был получен отрицательный результат.
Пациенты в качестве терапии получали кортикостероиды (0,1% дексаметазон) по убывающей схеме в течение 4 нед., затем продолжали применять 0,005% и 0,001% раствор дексаметазона также по убывающей схеме в течение 8 нед.
Кроме того, всем пациентам на время терапии кортикостероидами были назначены корнеопротекторы (Корнерегель, Баларпан). Таким образом, по окончании 3-месячного курса дексаметазона пациенты оставались на поддерживающей слезозаместительной терапии. Контроль ВГД методом пневмотонометрии проводился каждые 2 нед. во время применения местных кортикостероидов, затем 1 р./мес., т. е. на сроках 4, 5 и 6 мес. от начала лечения.
На сроках 1, 3 и 6 мес. от начала терапии у всех пациентов фиксировались данные визометрии и биомикроскопии. Степень поражения роговицы оценивалась с помощью разработанной балльной системы: отсутствие инфильтратов – 0 баллов, от 1 до 10 инфильтратов – 1 балл, от 11 до 20 – 2 балла, от 21 до 30 – 3 балла, от 31 – 4 балла.
Состояние комфорта пациентов оценивалось по таблице, специально разработанной нами на основании самых распространенных жалоб, предъявляемых пациентами с постаденовирусными роговичными инфильтратами (табл. 1).
Заключение
Длительное использование кортикостероидов (дексаметазона) при условии постепенного снижения их концентрации для лечения субэпителиальных инфильтратов роговицы, сформировавшихся после АВКК, является безопасным и эффективным. Уровень ВГД у 96% пациентов сохранялся в пределах нормальных значений на протяжении всего периода наблюдения. Но необходимо отметить, что в большом проценте случаев через 1–3 мес. после отмены дексаметазона происходит рецидивирование инфильтратов роговицы, хотя и в меньшем объеме, чем при первичной атаке.
Кератоконъюнктивит — это сочетанное воспаление роговицы и конъюнктивы глаза. Заболевание возникает под действием инфекционных, аллергических, травматических или экзогенных физических факторов. Основные симптомы патологии включают покраснение глаза, светобоязнь, слезотечение, болезненность и ощущение инородного тела. Диагностика предусматривает проведения биомикроскопии, пахиметрии, лабораторных методов (бактериологическое, вирусологическое, аллергологическое исследование). Лечение заболевания основано на применении местных средств (капли, мази, инстилляции), системных препаратов (антигистаминных, противовоспалительных, противомикробных).
МКБ-10
Общие сведения
Кератоконъюнктивит — распространенная глазная патология, которая составляет около 5% от всех офтальмологических заболеваний. Наибольшая частота выявления проблемы наблюдается у больных среднего и пожилого, что обусловлено повышенными зрительными нагрузками, действием профессиональных вредностей, использованием контактных линз. Болезнь имеет большую значимость в практической офтальмологии, поскольку отличается разнообразной этиологией, требует проведения всестороннего обследования и назначения дифференцированной терапии.

Причины кератоконъюнктивита
В развитии болезни играют роль многие этиологические факторы: инфекционные возбудители, аллергены, негативные физические воздействия. Заболевание может начинаться как изолированный кератит или конъюнктивит с последующим распространением воспалительного процесса. К основным причинам патологии относятся следующие:
- Воздействие аллергенов. Весенний кератоконъюнктивит связан с сенсибилизацией организма к растительным аллергенам (пыльца, пух). Также поражение может выступать компонентом системной аллергической реакции организма — отмечается у 20-40% пациентов с атопическим дерматитом.
- Инфекции. Из бактериальных агентов развитие заболевания чаще всего провоцируют синегнойная палочка, гонококки. Специфический эпидемический кератоконъюнктивит вызывают аденовирусы серотипов 8 и 19, тяжелое поражение конъюнктивы и роговицы возможно при заражении вирусом простого герпеса. К редким вариантам относят акантамебную форму патологии.
- Глазные травмы. Любые механические повреждения оболочки глаза, даже микротравмы, могут стать пусковым фактором в формировании воспаления. Болезнь бывает обусловлена химическими травмами, является осложнением интраоперационного повреждения роговицы.
- Излучение. Наружная оболочка глазного яблока поражается при интенсивном и длительном воздействии световых лучей. Наиболее часто болеют представители определенных профессий: электро- и газосварщики, альпинисты, осветители в театре.
- Снижение выработки слез. Поражение роговицы с конъюнктивой встречается при недостаточном увлажнении слезной жидкостью. Состояние развивается при синдроме Шегрена, аутоиммунных заболеваниях — системной красной волчанке, ревматоидном артрите.
Факторы риска
К факторам риска появления кератоконъюнктивита относят работу, требующую постоянного напряжения зрения, особенно за компьютером, когда конъюнктива пересыхает из-за редкого моргания. Более высокая частота заболеваемости наблюдается среди людей, которые живут в ветреной местности, постоянно пребывают в помещениях с сухим воздухом. Риск инфекционного поражения органа зрения увеличивается у пациентов, которые пользуются линзами для коррекции зрения. У женщин есть риск развития патологии при использовании некачественной или просроченной косметики.
Патогенез
В механизме развития аллергических форм болезни основную роль играет гиперчувствительность первого типа. Иммунное воспаление глазных оболочек провоцируется пептидами эотаксином 1 и 2, сопровождается повышением уровня интерлейкина-4. При патогенном влиянии инфекционных агентов возникает острая воспалительная реакция в виде отека, дилатации конъюнктивальных сосудов, лейкоцитарного или лимфоцитарного воспалительного каскада.
Патоморфологически при кератоконъюнктивите происходит отечность ткани конъюнктивы, шероховатость ее поверхности вследствие сосочковой гиперплазии, типично появление лимфоидных фолликулов — мелких серовато-желтых узелков. На наличие кератита указывает инфильтрация ткани лейкоцитами, плазматическими клетками, гистиоцитами. На этапе выздоровления происходит неоваскуляризация — прорастание новых сосудов из конъюнктивы, краевой петлистой сети.
Симптомы кератоконъюнктивита
Кератоконъюнктивит начинается внезапно, поражает оба глаза, причем зачастую процесс развивается поочередно. Особенно это характерно для бактериальных или вирусных форм болезни, при которых инфекция заносится из больного глаза к здоровому при случайных прикосновениях. Заболевание, возникающее при хроническом блефарите или синдроме сухого глаза, может иметь постепенное начало.
Пациенты жалуются на рези и боли в глазу, ощущение чужеродного тела, светобоязнь. Характерно обильное слезотечение, быстрая утомляемость зрительного аппарата, ухудшение остроты зрения и туман в глазах. При аллергическом варианте патологии нередко беспокоит сильный зуд. С учетом причины заболевания возможно повышение температуры тела, сильный отек век, головные боли, увеличение лимфатических узлов на стороне поражения.
При осмотре определяется покраснение и отечность конъюнктивы, мелкие сосуды становятся хорошо видны по всех поверхности глазного яблока и внутренней части век. Если в конъюнктивальной полости скапливается слизистое или гнойное отделяемое, это указывает на микробный характер болезни. У страдающих аллергическим кератоконъюнктивитом видны тонкие полосы слизи. На поверхности роговицы образуются пленки, помутнения.
Осложнения
Воспаление наружных оболочек нередко распространяется на более глубокие ткани с развитием склерита, увеита, хориоретинита. В тяжелых случаях возможно гнойное расплавление глазного яблока — панофтальмит, который требует энуклеации органа. При кератоконъюнктивитах существует риск появления вторичной катаракты, вторичной глаукомы, перфорации роговицы.
При первичных инфекционных кератоконъюнктивитах или вторично возникшей инфекции есть вероятность септических осложнений. Бактериальный процесс распространяется контактным путем, вызывая флегмону глазницы, может проникать в сосудистое русло и приводить к тромбозу пещеристого синуса, менингоэнцефалиту, абсцессу мозжечка или полушарий головного мозга.
Диагностика
Обследование проводится врачом-офтальмологом. При первичной диагностике специалисту необходимо собрать жалобы больного, детально выяснить анамнез, в том числе эпидемиологические контакты пациента. Затем выполняется наружный осмотр глазного яблока для выявления типичной симптоматики. Чтобы поставить диагноз, необходимы следующие методы исследования:
- Биомикроскопия глаза. Детальный осмотр тканей переднего отдела глазного яблока помогает врачу обнаружить воспалительные признаки, подтвердить или исключить осложнения кератоконъюнктивита. Исследование проводится с помощью световой лампы, не имеет противопоказаний, считается базовым диагностическим методом.
- Диагностические пробы. Для быстрого обнаружения дефектов роговичного эпителия показана флюоресцеиновая проба: после закапывания раствором флюоресцеина пораженные участки видны при осмотре в синем фильтре щелевой лампы. Также оценивается чувствительность роговицы.
- Пахиметрия. При помощи ультразвукового датчика измеряется толщина роговицы в разных отделах, что необходимо для диагностики дистрофических процессов, глаукомы. Как правило, определяется роговичный отек в центральной зоне с увеличением толщины оболочки более 500-600 нм. Для изучения кривизны роговичной поверхности показательна компьютерная кератометрия.
- Визометрия. При центральной локализации инфильтрата в роговице наблюдается снижение остроты зрения либо временная слепота на пораженный глаз, а в случае периферического расположения воспалительных изменений показатели визометрии остаются в пределах нормы.
- Микробиологические исследования. При подозрении на инфекционную этиологию заболевания делается цитологический анализ мазка-отпечатка роговицы или конъюнктивы. Чтобы уточнить диагноз, производится бактериологический посев биоматериала, серологические тесты на специфические антитела крови.
- Аллергопробы. После купирования острых проявлений аллергической реакции необходимо выяснить индивидуальные провоцирующие факторы. С этой целью назначаются аппликационные, скарификационные или внутрикожные пробы. Изредка требуется постановка конъюнктивального провоцирующего теста.
Лечение кератоконъюнктивита
Консервативная терапия
При кератоконъюнктивитах назначается дифференцированное лечение с учетом причин заболевания и тяжести симптоматики. Лечение в основном проводится амбулаторно. Терапевтическая схема представлена местными средствами (мазями, примочками, каплями) в сочетании с системными препаратами для перорального применения. Основные группы медикаментов, которыми проводится лечение:
Для удаления патологического экссудата и очищения конъюнктивальной полости назначается лечение с помощью промывания растворами с антисептиками. Больным разъясняют правила личной гигиены для предупреждения распространения инфекции: использование одноразовых салфеток для вытирания лица, закапывание каждого глаза отдельной пипеткой, регулярное мытье рук, избегание прикосновений к лицу.
Медикаментозное лечение дополняется физиотерапевтическими методиками. Высокую эффективность демонстрирует магнитотерапия, ультрафонофорез с дефиброзирующими ферментами, электрофорез противомикробных препаратов. В периоде восстановления целесообразно применять низкоинтенсивную СВЧ-терапию, дарсонвализацию.
Хирургическое лечение
Если консервативное лечение не дает ожидаемого эффекта, а у пациента прогрессирующе ухудшается зрительная функция, требуется помощь офтальмохирургов. Для восстановления формы и светопроводящей способности роговицы используются различные методики кератопластики (передняя, задняя, сквозная). В современной офтальмологии широко применяются микрохирургические методы лечения: микродиатермокоагуляция, эксимерлазерная процедура.
Прогноз и профилактика
Вероятность полного выздоровления напрямую зависит от своевременного обращения к врачу, который должен назначить комплексное местное и системное лечение. При соблюдении рекомендаций специалиста удается купировать воспаление в течение 1-3 недель, при этом запустив регенераторные реакции. Неблагоприятный исход наблюдается при распространении процесса на остальные ткани глазного яблока с риском потери зрения.
Профилактика кератоконъюнктивита включает соблюдение правил личной гигиены, тщательный подбор декоративных и уходовых косметических средств, выполнение советов по ношению контактных линз. Чтобы избежать инфекционных поражений, необходимо использовать индивидуальные полотенца для лица (лучше одноразовые бумажные), избавиться от привычки тереть глаза. В летний период необходимо носить качественные солнцезащитные очки.
3. Конъюнктивиты: дифференциальная диагностика и лечение/ М.М. Бикбов, В.Б. Мальханов, А.Э. Бабушкин. — 2015.
4. Клинические рекомендации. Офтальмология/ под ред. Л.К. Мошетовой, А.П. Нестерова, Е.А. Егорова. — 2006.

Аденовирусный кератоконъюнктивит развивается вследствие активизации аденовирусов, которые поражают конъюнктивальную оболочку.
Отличие такого заболевания от других видов кератоконъюнктивита в том, что возбудитель не попадает непосредственно на конъюнктиву, а проникает в организм человека через дыхательные пути.
Что это за заболевание?

Справка! Заболевание характеризуется развитием инфекционно-воспалительного процесса, локализующегося на поверхности конъюнктивы.
В отличие от наиболее распространенных форм патологии заболевание данного происхождения может возникать как при попадании вирусов на поверхность органов зрения, так и воздушно-капельным путем при контакте с человеком, болеющим простудой аденовирусного происхождения.
Кератоконъюнктивит такого типа хорошо поддается лечению и в целом прогнозы благоприятны, но курс терапии может затягиваться на несколько недель и месяцев.
При попадании аденовирусов на конъюнктиву заболевание развивается не сразу.
Инкубационный период составляет от одной до полутора недель.
Но в этот период носитель инфекции, сам того не зная, является и ее распространителем, поэтому аденовирусный конъюнктивит может распространяться в больших коллективах в масштабах эпидемии.

Имейте в виду! Патология классифицируется по степени тяжести, каждая из которых имеет свои особенности проявления:

- Наиболее легкой считается катаральная форма.
При таком виде заболевания воспаления проявляются слабо, а отечности и слизистые гнойные выделения из глаз не слишком обильные.
Правильное лечение позволяет избавиться от болезни за две недели. - Каждый четвертый случай аденовирусного конъюнктивита определяется как его пленчатая форма.
В таких случаях глаза не просто воспаляются: на поверхности конъюнктивы образуются белесые пленки.
При этом в запущенном состоянии возможно возникновение на таких пораженных участках рубцов, которые могут негативно влиять на качество зрения. - Фолликулярная форма заболевания характеризуется образованием на конъюнктиве фолликул в виде пузырьков.
Они могут быть отдельными высыпаниями или объединяться в большие формации, постепенно захватывая все большую площадь слизистой глаза.
Причины возникновения

К сведению! При ослаблении общего и местного иммунитета вирус, попадая в организм, быстро активизируется и начинает распространяться, поражая различные ткани и органы.
В случае с аденовирусным кератоконъюнктивитом заболевание распространяется на органы зрения.
И хотя возбудитель проникает в организм через респираторные пути, дыхательная система не поражается.
Такое протекание заболевания обусловлено несколькими причинами:

- аллергические реакции на продукты жизнедеятельности вирусов и\или лекарственных средств, используемых в ходе лечения;
- занесение инфекции на конъюнктиву вследствие несоблюдения правил личной и общей гигиены или при контакте с носителем аденовируса;
- попадание инфекции при выполнении различных офтальмологических диагностических процедур при несоблюдении требований дезинфекции используемых инструментов;
- нарушения иммунитета вследствие недостаточного потребления витаминов и полезных микроэлементов;
- физические повреждения конъюнктивы или попадание на ее поверхность инородных тел;
- реакция на лечение кортикостероидными офтальмологическими препаратами;
- использование контактных линз при несоблюдении гигиенических предписаний.

Стоит отметить! В некоторых случаях заболевание может быть осложнением таких патологий, как ревматоидный артрит, грипп, красная волчанка, краснуха.
Симптомы

Для заболевания характерно ассиметричное развитие (симптомы изначально проявляются на одном глазу.
И только спустя несколько дней становятся заметны на втором).
Основными признаками патологии являются:

- отечность конъюнктивальной оболочки и век;
- увеличение лимфоузлов в области шеи;
- повышенное слезоотделение;
- развитие насморка, сопровождающегося умеренным или обильным отделением слизи из носовых проходов;
- светобоязнь;
- головные боли;
- повышение температуры тела, сопровождающееся ознобом;
- ощущение присутствия в глазах инородных объектов;
- непроизвольные моргания, вызванные спазмом век;
- появление на поверхности конъюнктивы образований в виде пузырьков;
- покраснение, жжение и зуд в глазах;
- нарушение остроты зрения и появление зрительных помех в виде тумана или легкой пелены.
Диагностика
При подозрении на аденовирусный кератоконъюнктивит проводится визуальный осмотр органов зрения и собирается анамнез.

- общий анализ мочи и крови;
- изучение конъюнктивы после обработки флюоресцеином (для выявления внешних структурных изменений в тканях);
- мазок слизистой глаз для определения вида вируса;
- биомикроскопия;
- периметрия и визометрия (для определения границ полей зрения и его остроты).
Дополнительно может быть назначена рентгенография грудной клетки.

При аденовирусном кератоконъюнктивите нельзя исключать вероятность попадания патогенных микроорганизмов в дыхательные пути.
Поэтому такая процедура используется предотвращения распространения возбудителя в организме.
Возможные осложнения и последствия
При своевременном лечении кератоконъюнктивита вирусного происхождения нет повода ожидать серьезных последствий.

К сведению! В то же время запущенная тяжелая форма патологии может привести к развитию таких осложнений:
- развитие синдрома сухого глаза;
- помутнение роговой оболочки;
- снижение остроты зрения разной степени;
- развитие бактериальных офтальмологических заболеваний;
- образование бельма на одном или на обоих глазах;
- необратимая потеря зрения;
- образование рубцовой ткани на конъюнктиве и на внутренней стороне век;
- проблемы с выработкой слезной жидкости.

Такие нарушения проявляются далеко не всегда и часто говоря об этих осложнениях специалисты подразумевают лишь худшие варианты развития событий.
Но исключать вероятность таких последствий нельзя, поэтому лечению аденовирусного кератоконъюнктивита необходимо уделять особое внимание.
Лечение
Заболевание требует комплексного подхода, при котором средства народной медицины и самолечение без консультации со специалистами настоятельно не рекомендуются.

Важно! Основа терапии – сочетание нескольких видов медикаментозных препаратов, действующих в разных направлениях:

- противовирусные средства (ганцикловир, окомистин);
- антибиотики для исключения развития присоединенных бактериальных инфекций;
- антигистаминные капли и таблетки для устранения отечностей и воспалений;
- кортикостероидные лекарства с усиленным терапевтическим действием (актуальны при обострениях хронической формы данной патологии);
- витаминные комплексы и иммуностимулирующие препараты.
Стандартные схемы лечения предполагают использование офтальмологических препаратов в виде глазных капель.

Нужно знать! В такой форме средства более эффективны, а специалистам легче контролировать результат и при необходимости – вносить коррективы в курс лечения:
- При развивающихся осложнениях и переходе заболевания в фоликулярную или пленчатую форму, а также при хроническом протекании кератоконъюнктивита назначают кортикостероиды Офтан-дексаметазон, максидекс, дексапос.
- В качестве иммуномодулирующих препаратов используют офтальмоферон или тобрамицин (до полного устранения симптомов трижды в день).
- При остром протекании заболевания с выраженными отечностями для симптоматического лечения подойдут антигистаминные препараты лекролин, аллергофталл, аломид.
- Для исключения присоединенных бактериальных поражений дополнительно могут быть назначены антибиотики ципрофлоксацин или тобрекс.
Их закапывают 3-4 дня с четырехчасовым интервалом.
В общих случаях закапывания офтальмологических растворов выполняются до шести раз в день.

Если средство выпускается в форме глазной мази – его достаточно использовать 3-4 раза в сутки.
Но это лишь общая рекомендованная схема: конкретные дозировки и кратность применения назначенных средств назначаются только лечащим врачом после диагностики.
Профилактика

Будьте в курсе! Избежать развития аденовирусного конъюнктивита можно при соблюдении стандартных профилактических правил:

- Необходимо соблюдать правила гигиены и не допускать попадания потенциальных возбудителей офтальмологических и респираторных заболеваний в организм.
Снизить вероятность этого можно используя только собственные предметы гигиены.
Также нужно постоянно использовать дезинфицирующие средства после контактов с загрязненными поверхностями вне дома и контактов с больными людьми (особенно в периоды эпидемий). - Вероятность развития таких болезней тем выше, чем слабее иммунитет.
Для его укрепления необходимо время от время принимать витаминные комплексы.
Для точного определения длительности таких курсов следует проконсультироваться с терапевтом. - Аденовирусный конъюнктивит при обострениях респираторных заболеваний может возникать, если на конъюнктиву воздействуют дополнительные внешние и внутренние факторы, вызывающие развитие синдрома сухого глаза.
В таких случаях конъюнктива лишается естественной защитной оболочки, и аденовирусы начинают распространяться.
Избежать этого можно, используя увлажняющие и противоинфекционные препараты (как для лечения глазных инфекций, так и для их профилактики). - Избавление от вредных привычек (употребление алкоголя, курение, неправильное питание).
Полезное видео
Из данного видео вы узнаете, что делать, если не проходит конъюнктивит и кератит:
Аденовирусный кератоконъюнктивит необходимо лечить своевременно и только используя соответствующие лекарства.
Несмотря на то, что как любые другие патологии вирусного происхождения этот недуг лечится долго, при правильном подходе он не приводит к серьезным отрицательным последствиям.
Этот недуг может передаваться от человека к человеку и в основном развивается осенью и весной, когда организм человека наиболее ослаблен, а любая патогенная микрофлора быстро размножается и вызывает патологические процессы.
Что такое аденовирусный конъюнктивит?

Справка! Заболевание среди офтальмологов также известно под названием фаринго-конъюнктивальной лихорадки и представляет собой патологию, вызванную высококонтагиозной инфекцией.
Развитию болезни сопутствует поражение конъюнктивы и верхних дыхательных путей аденовирусами, вследствие чего начинают прогрессировать воспалительные процессы.
Чаще всего патология поражает детей и распространяется в детских учреждениях (детские садики, школы и поликлиники).
Код заболевания по МКБ-10 имеет значение H13.1 и расшифровывается как конъюнктивит, вызванный аденовирусом.
На фото можно увидеть симптомы аденовирусного конъюнктивита:
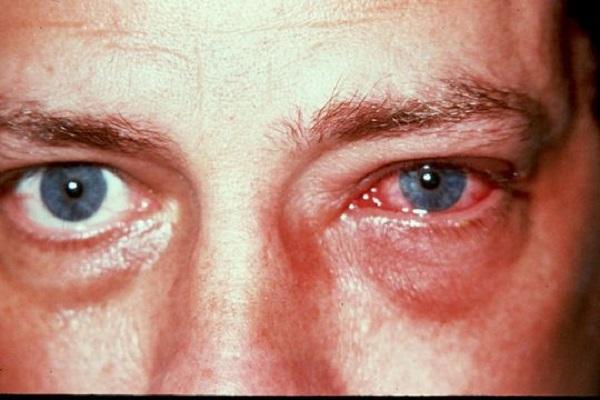
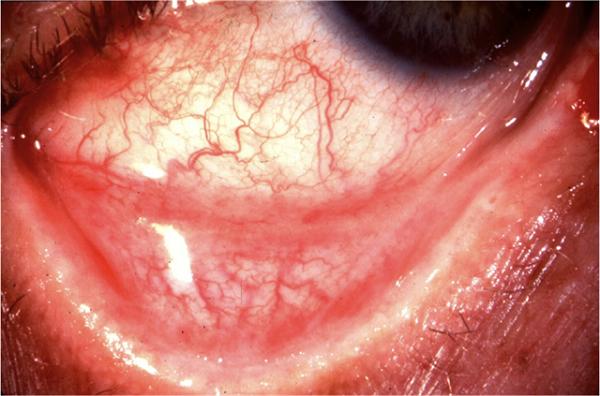
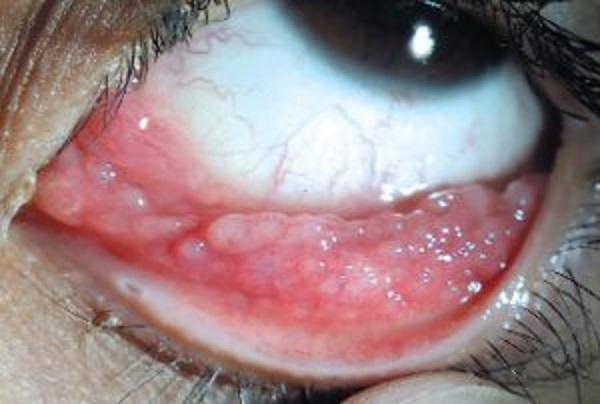
Причины появления заболевания
Развитию болезни способствуют следующие внешние и внутренние факторы:
- нарушение правил личной гигиены;
- контакт с заболевшими людьми;
- переохлаждение организма;
- травмы глаз различного происхождения.

Внимание! Возбудителями заболевания служат аденовирусы различных групп, инкубационный период такого вида конъюнктивита составляет от трех дней до полутора недель.
Виды аденовирусного конъюнктивита
Аденовирусный конъюнктивит традиционно разделяют на три вида, которые различаются по симптоматике:
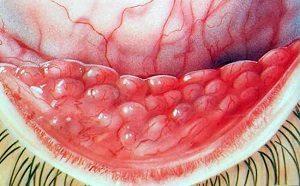
- Катаральный вид.
В таких случаях симптоматика выражена слабо, в глазах могут появляться необильные выделения, покраснения глаз и воспалительные процессы практически отсутствуют.
В такой форме заболевание протекает около недели, при этом осложнений практически никогда не бывает. - Пленчатый вид.
В таких случаях на конъюнктивальной оболочке могут возникать пленки серо-белого цвета, которые иногда достаточно плотно примыкают в конъюнктиве.
В таких ситуациях попытки устранить пленки при помощи ватных палочек или тампонов могут привести к кровотечениям.
Такая форма заболевания считается тяжелой и в качестве последствия недуга на поверхности глазного яблока могут оставаться шрамы и рубцы.
Сопутствующими симптомами являются лихорадка и повышение температуры тела. - Фолликулярный вид.
Помимо характерных вышеперечисленных симптомов при такой форме слизистая оболочка глаза начинает покрываться студнеобразными пузырьками.

Помните! Вне зависимости от типа заболевание требует немедленного лечения, так как в запущенном состоянии аденовирусный конъюнктивит может стать причиной множественных тяжелых осложнений офтальмологического характера.
Симптомы
В первую очередь при аденовирусном конъюнктивите наблюдается общее повышение температуры тела, и лишь спустя несколько дней становятся заметны признаки воспалений органов зрения (при этом симптоматика проявляется поочередно сначала на одном глазу, а затем и на втором).
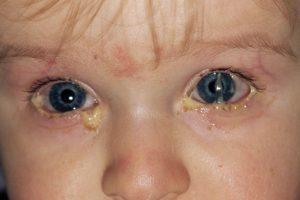
По утрам на краях век начинают образовываться пленки, состоящие из слизистых и гнойных выделений. Веки и конъюнктивальная оболочка глаза отекают, а сам пациент в течение всего периода протекания болезни может чувствовать присутствие в глазах инородного тела.
По симптоматике аденовирусный конъюнктивит близок к бактериальной форме заболевания.
К основным признакам такого недуга относятся:
- озноб и лихорадка;
- повышение температуры тела;
- увеличение объема лимфатических узлов, расположенных в области шеи;
- острые реакции на свет;
- кашель;
- ринит;
- зуд и жжение;
- слизистые выделения из глаз;
- отечности в области век.
Методы лечения
Методы лечения аденовирусного конъюнктивита у взрослых и детей различаются.
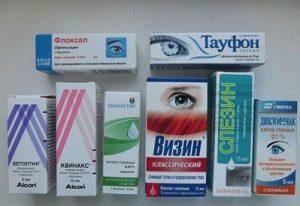
Взрослым пациентам обычно предписывается комплексное лечение, так как в настоящее время не существует лекарственных препаратов, точечно воздействующих на аденовирусы.
Основу лечения составляют препараты интерфероны в виде капель.
Их необходимо применять в течение недели, закапывая около 7 раз в день, после чего лечение продолжается еще в течение семи дней, но количество инстилляций сокращается до трех раз в сутки.

Важно! Дополнительно назначаются антибактериальные офтальмологические капли, закапывание которых необходимо для предотвращения развития заболеваний по причине активности вторичных инфекций.
Нелишним будет применение антигистаминных препаратов, которые помогают снять отечности.
Среди препаратов, распространенных при аденовирусном конъюнктивите, наибольшую популярность имеют:
- противовирусное средство теброфен (выпускается в форме мази и капель);
- альбуцид (антибиотик широкого спектра действия);
- интерферон (лекарство, активизирующее иммунную систему и оказывающее противовирусное воздействие);
- полудан (симулятор и аналог интерферона);
- тобрекс (противомикробные капли антибиотического характера, которые рекомендуется начинать применять с первых дней болезни);
- противомикробные капли флоксал;
- флореналь.

Все обозначенные препараты необходимо принимать под строгим контролем врача, а самостоятельный выбор лекарств может обернуться побочными эффектами и осложнениями.
Если не нарушать это правило и строго следовать предписаниям офтальмолога, можно говорить о благоприятном прогнозе лечения аденовирусного конъюнктивита.
Меры профилактики
Главная профилактическая мера против аденовирусного конъюнктивита – изоляция заболевших людей и ограничение контакта с ними.
Следовательно, в больших коллективах, где присутствуют больные, необходимо сократить время общения и избегать физических контактов, чтобы не заразиться.

Не забывайте! Очень важно всегда соблюдать правила личной гигиены, в частности – мыть руки после контактов с людьми и после прогулок.
Также необходимо чаще проветривать жилье и делать влажную уборку хотя бы раз в неделю.
При уходе за пациентом, заболевшим аденовирусным конъюнктивитом, необходимо каждый раз после контакта с ним мыть руки или протирать их влажными салфетками, при этом непосредственно после контакта с пациентом нельзя трогать глаза во избежание занесения инфекции.
Полезное видео
Из данного видео вы узнаете все об аденовирусном конъюнктивите:
Аденовирусный конъюнктивит обычно имеет благоприятные прогнозы и быстро излечивается, если соблюдать рекомендации офтальмолога и не усугублять положение самолечением или злоупотреблением средствами народной медицины.
Обычно признаки заболевания при адекватном лечении пропадают максимум через две недели.
Читайте также:

