Дифференциальная диагностика инфекционного мононуклеоза с ангиной
Обновлено: 24.04.2024
Лабораторная диагностика инфекционного лимфоцитоза - анализы
Периферическая кровь при инфекционном мононуклеозе представляет характерные численные и морфологические модификации еще с самого начала болезни. Число лейкоцитов нормальное или даже слегка пониженное в первые дни болезни (40% случаев), но быстро возрастает, так что к концу первой и вначале второй недели, достигает 10 000—20 000 элементов/мм3. Рост персистирует до 3-ей недели болезни, когда максимальное число достигает 30 000—80 000 элементов на мм3, после чего их количество постепенно уменьшается в течение 1—2 месяцев (2—14 недель) до нормы или в течение нескольких недель даже ниже нормы. Во время фебрильных возвратов снова появляется лейкоцитоз вследствие наслоенной инфекции.
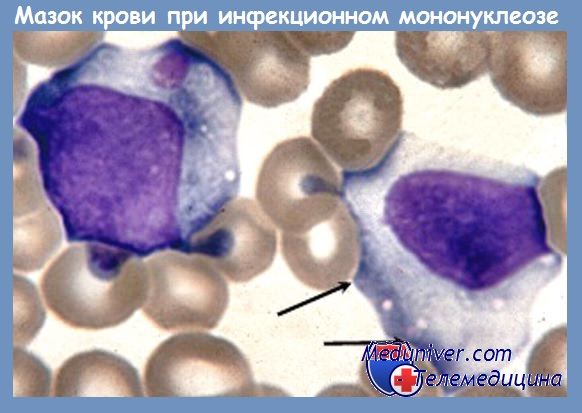
Лейкоцитарная формула при инфекционном мононуклеозе терпит патогномонические изменения, характеризующиеся мононуклеозной реакцией с наличием крупных, атипичных, гипербазофильных мононуклеарных клеток и сравнительной или реже абсолютной нейтропенией. Лимфоциты и моноциты повышены в абсолютных цифрах, составляя 60—90% общего числа лейкоцитов. Большинство имеет нормальный вид, однако 10—20% из них (3—30%, Audebert) являются крупными, атипичными мононуклеарными клетками, полиморфными по виду и величине (цветная вклейка III), так что они кажутся смесью из 3—5 клеточных населений. В настоящее время их деление на 3 типа, по Downey уже устарело. Морфологически трудно отличимые между лимфоцитом и моноцитом, они похоже скорей на трансформированный лимфобласт в культутах.
Это клетки крупного размера, 16—30 u с более или менее обильной цитоплазмой, вакуолизированной (клетка Pfeiffer) или пенистой, фенестрированной, агранулярной, и редко с маленкими азурофильными гранулами, более явно гипербазофильной на периферии. Ядро также крупного размера, помещенное эксцентрически, круглой, овальной или подковообразной формы, представляет лобуляции, инвагинации, зубчатости или сессильные тельца, которые могут отторгаться (кариовириотомия — Raileanu).
Хроматин — плотный, часто распределен неравномерно, подобно моноцитам (монобласты Glanzmann). Могут присутствовать нуклеоли или ложные виды нуклеолей. Рост их численности начинается на 4-й, 5-й день с пределами между 2 и 14 дням, достигая максимума на 7-й—10-й день. Подобные клетки находятся и на мазке из горла, а также и в спинномозговой жидкости, но могут появляться и при других болезнях, как например: посттрансфузионные мононуклеозные синдромы, инфекции вирусом цитомегалии, при состоянии сверхчувствительности к PAS, дифенилгидантоину, мефенитоину, как и у небольшого числе больных с гепатитом Боткина, вирусной пневмонией, ветрянной оспой, инфекционным паротитом, exantema infantum. Иногда существуют митозы в периферической крови, или могут появляться тени клеток.
Количество лейкоцитарных щелочных фосфатаз обычно понижено. Во время конвалесценции может возникать эозинофилия. Эритроциты, обычно в нормальном числе, могут сокращаться при формах с аутоиммунной гемолитической анемией. Прилягая к поверхности мононуклеаров, они оставляют часто отпечатки на них. Тромбоциты, обыкновенно в нормальном количестве, В 25—40% случаев существуют однако цифры ниже 140 000/мм3 и ниже 100 000 у больных с пурпурой.
Патологоанатомическое исследование костного мозга при инфекционном мононуклеозе не дает значительных сведений, так как картина нехарактерная, подобная реакционным аспектам при инфекциях. Глобальное клеточное население численно нормальное или слегка модифицировано, с умеренным ростом лимфоплазмомоноцитарных клеток, из которых меньше 10% составляют крупные атипичные мононуклеарные клетки с теми же характеристиками, что и в периферической крови.
На срезах медуллярных фрагментов можно наблюдать мелкие грануломы с эпителиоидными и гистиоцитарными клетками. Лимфатические железы представляют реактивные гиперпластические модификации, к которым добавляются искажения архитектуры благодаря гиперплазии интерфолликулярных балок и благодаря плейоморфной пролиферации лимфоидных клеток, среди которых существуют крупные, темного цвета, гипербазофильные клетки, а также и атипичные клетки Reed-Sternberg-Paltauf (Tindle и сотр., MacMahon), называемые и "Hodgkin-like cell". Ганглиозная капсула может быть инфильтрированной. Часто возможно смешение с злокачественной лимфомой. Селезенка представляет гиперплазию белой пульпы с периваскулярными инфильтрационными кольцами и с сокращением трабекул, что придает ей повышенную ломкость, с риском разрыва, которому часто предшествуют подкапсулярные геморрагии.
В печени часто наблюдаются воспалительные интерстициальные поражения, с сильно уменьшенными портальными пространствами благодаря лимфатической пролиферации. Клетки Kupffer гипертрофированы, причем возможно находить иногда и небольшие грануломы. Клеточный некроз обычно отсутствует, что помогает устанавливать отличие от вирусного гепатита.
Периваскулярные инфильтрационные муфты, клинически более или менее выраженные, диссеминированы в нервной системе, почках, сердце, легких, костном мозге, выражая реактивное воспаление всей ретикулоэн-дотелиальной системы. На уровне соответствующих паренхим можно увидеть легкие дегенеративные клеточные поражения. При синдроме Guillan-Ваггё происходит набухание передних корешков спинных нервов по поводу клеточной инфильтрации, что ведет к демиэлинизации.
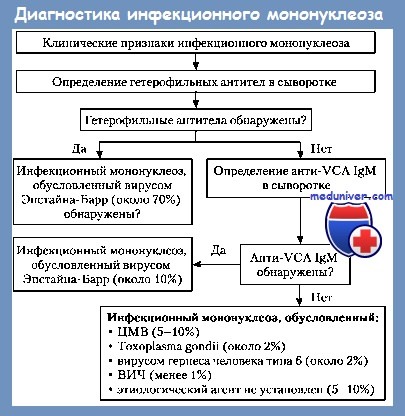
Иммуносерологический диагноз подтверждает инфекционный мононуклеоз посредством выявления специфических гетерофильных антител (отличающихся от антител Forssmann), появляющихся у свыше 90% больных и достаточных для рутинного диагноза. В течение болезни появляются и другие серологические модификации, среди которых имеют особое значение комплексы антитело-антиген EBV.
Наличие гетерофильных антител исследуется при помощи различных агглютинационных реакций. Классической является реакция в трубке, которую описали, в хронологическом порядке, Hanganutiu—Deihert—Paul—Bunell—Davidsohn (HD-PBD) и в которой овечьи эритроциты агглютинируются непосредственно сывороткой больного, как и после ее абсорбции на почке морской свинки, агглютинация явно сокращающаяся до полной ингибиции после абсорбции сыворотки на воловых эритроцитах или после папаинации овечьих эритроцитов. Тест позитивируется при диагностическом титре, превышающем 1/160 у 80% молодых больных, начиная с 3-го дня болезни и редко позже, до 4-х недель, когда свыше 90% больных являются HD-PBD-положительными. Титр начинает спадать после 6 недель конвалесценции, персистируя однако на повышенном уровне, около 1/100, весьма долгое время.
Анамнестические репозитивации могут появляться в течение острых инфекций, если последние возникают спустя несколько месяцев после И.М.Н. Ложнопозитивные, переходные результаты, редко отмечаются у больных с ревматоидным полиартритом, у больных с повышенным титром агглютининов на холоде, а также и после недавних вакцинаций препаратами лошадиной сыворотки. Реакции HD-PBD, негативные при И.М.Н., встречаются у маленьких детей, пожилых лиц, больных под кортикотерапией, а также и у некоторых лиц, имеющих кровяную группу А.
Тест агглютинации в трубке лошадиных эритроцитов в присутствии сыворотки больного является в три раза более чувствительным методом, который позитивируется быстрее и на более долгое время у больных положительных HD-PBD.
Тест гемолиза воловых эритроцитов не представляет преимуществ по сравнению с HD-P6D.
Из множества быстрых и эффективных тестов на стекле, наиболее специфическими по-видимому являются: тест инфекционного мононуклеоза (Hoff и Bauer, цитированные Tanasescu), в котором взвесь соляной 4% сыворотки лошадиных формализированных эритроцитов агглютинируют при добавлении капли сыворотки больного; или тест дифференцированной агглютинации цитированных лошадиных эритроцитов, в присутствии почки обезьяны. Оба теста обладают тем преимуществом, что они позитивируются с первых же клинических признаков, но зато дают 5—14% ложно-позитивных результатов.
Антителами реакции HD-PBD повидимому являются IgM с легкими цепями одного типа, способного распознавать общие антигены от различных видов. Неточно определенный антиген, растворяется в спирте и не растворяется в ацетоне, разрушается нейраминидазой, обладает термостабильностью, присутствует на овечных, воловых и лошадиных эритроцитах и отсутствует на почке обезьяны.
В течение инфекционного мононуклеоза возрастают сывороточные Ig, синтетизированные по-видимому в аномалийных циркулирующих лимфоцитах, в том числе IgM на 100—300% (максимум на I—II неделе); из них, 5% гетерофильные антитела; IgA на 100—200% (максимум на II неделе) и IgG на 50—170% (максимум на IV неделе) (McKinney). Их рост сопровождается появлением антител (Ас), которые реагируют с человеческими нормальными антигенами (Ag). Так, в 70% случаев появляются Ac-Ag-i, которые при титре выше 1/256 могут позитивировать тест Coombs, вероятно путем фиксации Ac-Ag-i IgG, 7S, существующих у 95% больных, на IgM 19S со специфичностью Ag-IgG, который находится в 72% случаев. Ag-i присутствующий на фетальных человеческих эритроцитах, но заменяемый Ag-I у взрослого, находится явно выраженным при И.М.Н., но и при других гемопатиях.
Отмечается также наличие человеческих Ac-Ag-гаммаглобулинов, выявляемых при помощи теста латекса или холодной преципитации. Нуклеарные Ac-Ag, временно присутствующие, или редко Ас, реагирующие с различными бактериальными антигенами, как например Salmonella, Brucella melitensis, Listeria monocitogenes Treponema pallidum детерминируют ложнопозитивные реакции, как Bordet-Wassermann или Weil—Felix. После 2-х месяцев конвалесценции, аномалии в синтезе Ig и Ас приходят обычно в норму.
Клеточный иммунитет еще мало изучен. Отмечается переходная аллергия к туберкулину в первые две недели, а также и выраженное депримирование по отношению к стрептокиназе, стрептодорназе и в особенности к Candida albicans, где оно продолжается минимум шесть недель.
Обнаруживаются также важные изменения населений лимфоцитов Т и В (Pattengale). Так, число периферических лимфоцитов В значительно возрастает в течение первой недели, после чего следует кривая медленного спада в течение 3—4 недель, до нормы, в то время как лимфоциты Т возрастают лишь к 10—14 дню и возвращаются к норме после 5—6 недель. Так, соотношение Т/В, опрокинутое на первой неделе, возрастает в дальнейшем в процентном отношении и приходит в норму лишь после шести недель.
In vitro, в культурах лимфоцитов во время острой фазы инфекционного мононуклеоза, сокращается их ответная способность на РИА, как и на другие стимулы, как аллогенные лимфоциты, Candida albicans, смешанный митоген лимфоцитов Т и В, однако синтез ДНК оказывается повышенным, даже в отсутствии какого-либо стимула.
Биохимические исследования показывают более или менее выраженное повышение СОЭ параллельно с электрофоретическими изменениями, где констатируется сокращение альбуминов наряду с ростом бета- и особенно гаммаглобулинов. Тесты на диспротеинемию, сывороточные трансаминазы, сывороточную щелочную фосфатазу, как и на лактатдегидрогеназы, слегка повышены в 70—90% случаев, с тенденцией возвращения к норме за 3—5 недель. Гипербилирубинемия, обычно около 8 мг/100 мл, наблюдается в 5% случаев, представляющих клиническую желтуху. BSP редко указывает на слегка повышенный коэффициент ретенции.
Спинномозговая жидкость показывает слегка повышенное давление и умеренный, преимущественно лимфоцитарный, плейоцитоз, превышая 100 элементов лишь в суровых формах. Протеины количественно повышены, с позитивной реакцией Pandy. В редких случаях были найдены гетерофильные антитела (Ас).
Моча может содержать умеренное количество белков как и эритроцитов, а у больных с желтухой — уробилиногена.
Диагноз инфекционного мононуклеоза ставится в зависимости от клинических, гематологических и иммуносерологических критериев. Клинически, объективная триада: лихорадка + ангина+лимфоденопатии, сопровождаемая или не сопровождаемая спленомегалией, дополняется субъективно, выраженной длительной астенией. Гематологически, диагностическое значение имеет наличие лимфомоноцитоза в размере более 60% с 10—20% крупных мононуклеарных, атипичных, гипербазофильных клеток у больных, представляющих в большинстве гиперлейкоцитоз. Присутствие гетерофильных антител при рано и значительно возрастающих титрах, подтверждает диагноз с серологической точки зрения, а одновременное выявление роста титра Ac-Ag-EBV, приносит лишний довод в пользу инфекционного мононуклеоза.
В атипичных случаях могут быть показательными для инфекционного мононуклеоза наличие небных петехий, ангины с спленомегалией, отвращения к курению, субфебрильного состояния продолжающегося более 5 дней у молодых взрослых, не отвечающего на антибиотерапию, боли от перкуции кулаком на печень.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
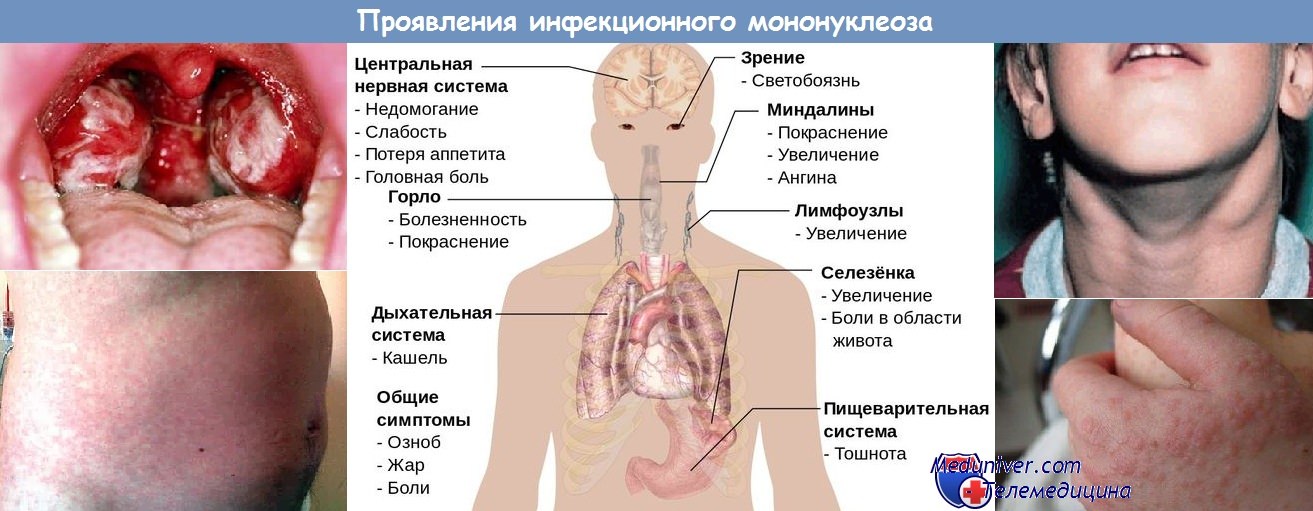
Инфекционный мононуклеоз – это острое вирусное заболевание (преимущественно вирус Эпштейна-Барр), которое характеризуется лихорадкой, поражением ротоглотки, лимфатических узлов, печени, селезенки и своеобразными изменениями состава крови (лимфомоноцитоз, атипичные мононуклеары).
Код(ы) МКБ-10:
| Коды МКБ-10 | |
| B27 | Инфекционный мононуклеоз |
| B27.0 | Мононуклеоз, вызванный гамма-герпетическим вирусом Мононуклеоз, вызванный вирусом Эпштейна-Барр |
| B27.1 | Цитомегаловирусный мононуклеоз |
| B27.8 | Другой инфекционный мононуклеоз |
| B27.9 | Инфекционный мононуклеоз неуточнённый |
| D82.3 | Иммунодефицит вследствие наследственного дефекта, вызванного вирусом Эпштейна-Барр |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| EA | – | ранний антиген ВЭБ вируса Эпштейна-Барр |
| EBNA | – | ядерный антиген вируса Эпштейна-Барр |
| IgG | – | иммуноглобулины класса G |
| IgM | – | иммуноглобулины класса М |
| VCA | – | капсульный антиген вируса Эпштейна-Барр |
| ВИЧ | – | вирус иммунодефицита человека |
| ВОП | – | врач общей практики |
| ВЭБ | – | вирус Эпштейна-Барр |
| ДНК | – | дезоксирибонуклеиновая кислота |
| ЖКТ | – | желудочно-кишечный тракт |
| ИФА | – | иммуноферментный анализ |
| МКБ | – | международная классификация болезней |
| НПВС | – | нестероидные противовоспалительные средства |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| ПЦР | – | полимеразная цепная реакция |
| СОЭ | – | скорость оседания эритроцитов |
Пользователи протокола: врачи скорой неотложной помощи, фельдшеры, врачи общей практики, педиатры, детские инфекционисты, детские хирурги.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
| По типу: • типичный; • атипичный (бессимптомный, стертый, висцеральный). | По тяжести: • легкая форма; • среднетяжелая форма; • тяжелая форма. | По течению: • острое (до 3 мес.); • затяжное (3-6 мес.); • хроническое (более 6 мес.); • рецидивирующее (возврат клинических симптомов болезни через 1 месяц и более после перенесенного заболевания). |
Осложнения:
· ранние осложнения (1-3 недели болезни): разрыв селезенки, асфиксия, (вследствие фаринготонзиллярного отека), миокардит, интерстициальная пневмония, энцефалит, паралич черепных нервов, в том числе паралич Белла, менингоэнцефалит, полиневрит, синдром Гийена-Барре;
· поздние осложнения (позже 3 недели болезни): гемолитическая анемия, тромбоцитопеническая пурпура, апластическая анемия, гепатит, синдром мальабсорбции и др., как следствие аутоиммунного процесса.
Типичная форма характеризуется лихорадкой, поражением ротоглотки, лимфатических узлов, печени, селезенки и своеобразными изменениями состава крови (лимфомоноцитоз на фоне лейкоцитоза и атипичные мононуклеары в количестве 10% и более).
Атипичные формы инфекционного мононуклеоза:
· стертая форма: протекает со слабо выраженными и быстро проходящими формами, симптомами или под маской острых респираторных заболеваний, диагностируется преимущественно в эпидемических очагах;
· бессимптомная форма: протекает с отсутствием клинических симптомов, диагностируется на основании обследования гематологическими, серологическими методами и методом эпидемиологического анализа;
· висцеральная форма: отличается тяжелым течением с полиорганным поражением, с вовлечением сердечно-сосудистой, центральной и периферической нервной систем, почек, надпочечников и других жизненно важных органов.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии [1-5,9,12,15,16]:
| Признак | Характеристика |
| Лихорадка | Высокая, длительная |
| Синдром поражения рото-и носоглотки | Синдром тонзиллита с налетами или без, аденоидит, фарингит |
| Синдром поражения лимфатических узлов | Преимущественно увеличение передне- и/или заднешейных групп лимфоузлов, внутрибрюшных лимфоузлов, наиболее часто у ворот печени и селезенки, гипертрофия небных и глоточной миндалин |
| Синдром гепатоспленомегалии | Увеличение размеров печени и селезенки |
| Синдром цитолиза печеночных клеток и нарушения пигментного (билирубинового) обмена Печени | Повышение аланинаминотрансминазы, аспартатаминотрансминазы. Нарушение пигментного обмена печени, проявляющееся желтухой и повышением билирубина |
| Синдром экзантемы | Сыпь пятнисто-папулезная, реже геморрагическая с локализацией на лице, туловище, конечностях, чаще проксимальных отделов, яркая, обильная, местами сливная. Возможен кожный зуд, отечность лица. Появляется на 5-10 день болезни. |
Критерии оценки степени тяжести инфекционного мононуклеоза по клиническим признакам [1-5,9,12,15,16]:
| Признак | Характеристика признака | |||
| Легкая степень тяжести | Средняя степень тяжести | Тяжелая степень тяжести | ||
| Выраженность и длительность интоксикации | Отсутствует или легкая выраженность, 1-5 дней | Умеренной выраженности, 6-7 дней | Ярко выражена, более 8 дней | |
| выраженность и продолжительность лихорадки | повышение температуры до 38 ° С, длительность 1-5 дней | повышение температуры от 38,1 до 39 ° С, длительность 6-8 дней | повышение температуры более 39,0 ° С, длительность более 9 дней | |
| Характер воспалительных изменений в рото- и носоглотке | Воспалительные изменения катарального характера или с островчатыми, тонкими налетами, продолжительностью 1-3 дня; затруднение носового дыхания 1-4 дня | Воспалительные изменения с лакунарными налетами, продолжительностью 4-6 дней; затруднение носового дыхания 5-8 дней | ||
| ОАК | лейкопения/умеренный лейкоцитоз (12-25х109/л); лимфомоноцитоз до 70-80%; нейтропения; увеличение СОЭ до 20-30 мм/ч; атипичные мононуклеары (отсутствие или увеличение от 10 до 50%). | |
| Серологический (ИФА с определением показателя индекса авидности) | обнаружение специфических антител IgM VCA к ВЭБ и IgG VCA, IgG EA, IgG-EBNA к ВЭБ с определением показателя индекса авидности | |
Дополнительные лабораторные исследования: | ||
| Молекулярно-генетический метод (ПЦР) | обнаружение в крови ДНК вируса Эпштейна-Барр. | |
| Биохимический анализ крови (при гепатомегалии и желтухе) | определение концентрации билирубина и АЛАТ в крови: умеренная гиперферментемия, гипербилирубинемия. | |
| Бактериологическое исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы | для идентификации бактериальной этиологии острого тонзиллита. | |
| Признак | Критерии |
| Атипичные мононуклеары | Выявление атипичных мононуклеаров в периферической крови более10% (со 2-3 недели болезни) |
| Лимфомоноцитоз | Выявление лимфомоноцитоза в периферической крови |
| IgM VCA VCA, IgG-EBNA вируса Эпштейна- Барр | В острый период: IgM VCA с момента развития клинических признаков болезни и следующие 4-6 недель присутствуют и снижаются, IgG EA с первой недели болезни нарастают до нескольких лет после нее, персистируют на невысоком уровне, IgG VCA обнаруживаются через несколько недель после появления IgM VCA, нарастают, персистируют пожизненно на высоком уровне, IgG-EBNA-1, 2- отсутствуют или имеются в небольшом количестве. В период реконвалесценции: IgM VCA отсутствуют или имеются в малом количестве, IgG EA персистируют пожизненно на невысоком уровне, IgG VCA персистируют пожизненно IgG EBNA несколько недель после появления клинических признаков и персистируют обнаруживаются через пожизненно на невысоком уровне |
| Определение показателя индекса авидности | Обнаружение IgG с низкой авидностью при наличии или отсутствии IgM свидетельствует о первичной (недавней) инфекции. Присутствие высокоавидных антител IgG указывает на период реконвалесценции |
| ДНК вируса Эпштейна-Барр в крови и слюне | Выявление ДНК вируса методом ПЦР в крови (через 1-2 недели после появления клинических симптомов), слюне. |
Инструментальные исследования: нет.
Показания для консультации специалистов:
· консультация оториноларинголога: при аденоидите, формировании паратонзиллярного абсцесса, воспалительных процессах со стороны придаточных пазух носа;
· консультация гематолога: при прогрессировании гематологических сдвигов;
· консультация хирурга: при выраженном абдоминальном болевом синдроме.

Диагностический алгоритм: (схема)
Дифференциальный диагноз инфекционного мононуклеоза
Дифференциальный диагноз инфекционного мононуклеоза следует прозиводить:
а) благодаря ангине со всеми фаринго-амигдалитами у детей и молодых взрослых, как и с дифтеритом, ангиной Vincent, амигдалической флегмоной, которые имеют однако характерный вид и сопровождаются обычно лишь региональными аденопатиями, лейкоцитозом без лимфоцитоза и отходят, как правило, в результате антибиотерапии;
б) благодаря фебрильному синдрому, который может принимать различные аспекты, инфекционный мононуклеоз следует отличать от брюшного тифа, малярии, септицемии, гриппа, бруцеллеза, лептоспироза, волнообразной лихорадки, подострого бактериального эндокардита;

в) благодаря лимфопролиферативному синдрому с возможным наличием Reed—Sternberg — подобных клеток, инфекционный мононуклеоз не следует смешивать с болезнью Hodgkin и негоджкиновыми синдромами, а в случаях аденопатий с лимфомоноцитозом, инфекционный мононуклеоз следует дифференцировать от ганглиозного туберкулеза, краснухи, инфекционного паротита;
г) при гиперлейкоцитозе с лимфомоноцитозом, но без явного мононуклеозного синдрома, возможно смешение с острым доброкачественным инфекционным лимфоцитозом, с хронической лимфатической лейкемией, с острой гистиомоноцитарной лейкемией, с коклюшом, с туляремией, с агранулоцитозом;
д) в случае явного мононуклеозного синдрома, но с отрицательным HD-PBD, дифференциальный диагноз ставится с приобретенным токсоплазмозом — паразитарная болезнь взрослого, без ангины, с едва заметным инфекционным синдромом, с маловыраженной эозинофилией и позитивными специфическими серологическими тестами; с различными вирозами, как например, болезнь цитомегалических включений, определяемая при помощи CMV у подверженных политрансфузиями дебилитированных лиц, характеризующаяся триадой: лихорадка+гепатит+мононуклеозный синдром, при наличии вируса в моче и крови, как и наличии циркулирующих антител Ac-GMV; а также и от других вирозов, сопровождаемых маловыраженным мононуклеозным синдромом и негативным HD-PBD, в том числе: корь, вирусный гепатит, рикеттсиоз с R. sennetsi.
Кроме этого, различные бактериальные инфекции, как например: вторичный сифилис, бруцеллез, листериоз могут также вызывать мононуклеозный синдром с негативным HD-PBD;
е) в атипических клинических формах с висцеральными детерминациями дифференциальный диагноз следует ставить по отношению к таким болезням, как доброкачественный лимфоцитарный менингит или с пиококками, различные энцефалиты, полиомиэлит при неврологических формах; острый аппендицит, при брюшных формах; скарлатина, корь, денга, ветрянная оспа, краснуха, сывороточная болезнь, аллергические состояния к медикаментам или другим аллергенам, тромбопенические пурпуры в случае клинических форм с кожно-слизистыми проявлениями.
Следует также иметь в виду, что инфекционный мононуклеоз в недавном прошлом, в случае возникновения другой болезни, может детерминировать наличие менее 20% мононуклеаров в периферической крови с амнестически позитивным HD-PBD, однако это не означает возврат инфекционного мононуклеоза, а появление другого заболевания, которое надо диагностицировать.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Симптомы инфекционного мононуклеоза и его лечение
Код по МКБ-10: В27 - инфекционный мононуклеоз.
Код по МКБ-10: В27.0 - инфекционный мононуклеоз вызванный вирусом Эпштейна-Барр.
Код по МКБ-10: В27.1 - цитомегаловирусный мононуклеоз.
Код по МКБ-10: В27.9 - инфекционный мононуклеоз без уточнения.
а) Синонимы инфекционного мононуклеоза: железистая лихорадка, доброкачественный лимфаденоз.
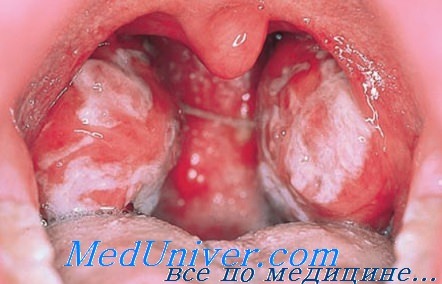
Миндалины резко отечны и покрыты фибринозным экссудатом или пленками. При физикальном исследовании выявляют ринофарингит, гепатоспленомегалию. Отмечаются боль при глотании и резко выраженная слабость, головная боль и боль в конечностях. При исследовании крови вначале выявляют лейкопению, затем появляется лейкоцитоз до 20 000-30 000 мкл -1 и более, 80-90% лейкоцитов представлены мононуклеарными клетками и атипичными лимфоцитами.
Миндалины при инфекционном мононуклеозе
Выделяют два типа заболевания:
1. Глоточный, характеризующийся интенсивной болью в горле и болезненностью при глотании. Миндалины покрыты довольно толстой фибронектиновой оболочкой, лимфатические узлы увеличены. Вирус локализуется главным образом в лимфоидной ткани, ассоциированной со слизистыми оболочками.
2. Гематогенный, характеризующийся высокой лихорадкой, выраженным недомоганием, болью в животе, циркуляцией вируса в лимфоцитах (печени, селезенки).
в) Микробиология. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр, который поражает главным образом детей и подростков. Заражение, по-видимому, происходит воздушно-капельным путем. Инкубационный период длится 7-9 дней.
г) Диагностика. Диагноз ставят на основании генерализованной лимфаденопатии и тонзиллита, характерной картины анализа крови, результата экспресс-теста на гетерофильные антитела в сыворотке крови, который считается положительным при титре антител >1:28.
На картинке представлены симптомы инфекционного мононуклеоза:
- Атипичная картина при осмотре слизистой оболочки полости рта и нёбных миндалин больного инфекционным моно-нуклеозом; миндалины отечны и гиперемированы, покрыты фибринозным налетом.
- Видимое увеличение шейных лимфатических узлов (включая заднюю группу).
- Больная с псевдоаллергической сыпью после лечения ампициллином.
д) Дифференциальный диагноз включает дифтерию (диагноз подтверждают путем посева экссудата), ангину Венсана, скарлатину, сифилис, краснуху, острый лейкоз, токсоплазмоз, листериоз и туляремию.
Примечание. Если у пациента с предполагаемым тонзиллитом после назначения пенициллина не происходит быстрого снижения температуры тела, следует заподозрить инфекционный мононуклеоз.
е) Лечение инфекционного мононуклеоза. Симптоматическое лечение включает тщательный уход за полостью рта и меры по снижению температуры тела. Антибиотики следует назначать при вторичной бактериальной инфекции и при выраженном изъязвлении слизистой оболочки. Желательно назначить цефалоспорин или клиндамицин. При лечении ампициллином может появиться аллергическая сыпь.
При резко выраженных местных клинических проявлениях, в частности симптомах обструкции дыхательных путей, дисфагии и персистирующей лихорадке, в некоторых случаях выполняют тонзиллэктомию.

ж) Осложнения. Заболевание может протекать тяжело, проявляясь параличом ЧН VII и X, серозным менингитом и энцефалитом, миокардитом (необходимо наблюдение кардиолога), гемолитической анемией, желудочно-кишечным кровотечением, а также кровоизлияниями в слизистую оболочку глотки и в кожу.
Возможны также гематурия, обструкция дыхательных путей и угроза асфиксии. В тяжелых случаях возможна склонность к кровотечениям. Трахеотомию выполняют лишь в экстренных случаях, когда возникает угроза асфиксии.
з) Течение. Выздоровление длится долго, до нескольких месяцев, в течение которых необходим контроль за показателями функции печени. В течение этого периода пациенту следует воздержаться от занятий соревновательными видами спорта, особенно если у него еще сохраняется спленомегалия.
Видео техники пальпации лимфатических узлов
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Пациентка жаловалась на боль в горле, заложенность носа, сильную потливость, слабость, тяжесть в правом подреберье, высокую температуру, сыпь на груди, увеличенные лимфоузлы на шее.
Анамнез
Пациентка заболела 4 дня назад, когда отметила днём резкий подъём температуры до 39 °C, затем присоединилась слабость, головная боль, небольшое першение в горле. Девушка расценила состояние как начало обычного ОРВИ. Стала принимать ибупрофен, температура снижалась на пару часов и повышалась снова.
На следующий день боль в горле усилилась появились налёты, температура была 38,5 °C. Пациентка вызвала врача на дом. После осмотра поставлен диагноз "лакунарная ангина", взят мазок на BL (возбудителя дифтерии). Назначено лечение:
- полоскание зева раствором фурацилина; ; ;
- ибупрофен.
На фоне данного лечения состояние не улучшалось, нарастали симптомы интоксикации, на приёме терапевт направил пациентку на общий анализ крови с пометкой "cito" (т. е. срочно) и на приём к инфекционисту.
Девушка учится на 3 курсе Рязанского государственного радиотехнического университета, вредные привычки отрицает, живёт в нормальных условиях с родителями и младшей сестрой.
Обследование
При физикальном осмотре: кожные покровы влажные, с мелкоточечной сыпью на груди. По ходу грудино-ключично-сосцевидной мышцы пальпируются два увеличенных лимфоузла диаметром 4 х 4 см, лимфоузлы мягкие, неспаянные с кожей, болезненные. При осмотре зева: миндалины отёчные, гиперемированные, рыхлые, увеличены, виден белый налёт в лакунах.
Дыхание в лёгких везикулярное (хрипов нет), частота дыхательных движений 22 в минуту. Тоны сердца ясные, ритм правильный, частота сердечных сокращений 96 ударов в минуту, артериальное давление 110/70 мм рт. ст. Живот мягкий, безболезненный. Печень + 2 см из под края рёберной дуги, край мягкий эластичный. Стул и диурез (объём мочи) в норме.
В анализе крови моноцитоз (увеличение числа моноцитов в крови) и лимфоцитоз (увеличение числа лимфоцитов в крови):
- лейкоциты — 18,9 x 10^9/л;
- СОЭ — 30 мм/ч;
- эритроциты — 3,9 х 10^12/л;
- гемоглобин — 128 г/л.
Инфекционистом пациентка была направлена на анализы: биохимический анализ крови (АЛТ, АСТ, билирубин общий, прямой, непрямой, глюкоза, холестерин, щелочная фосфатаза), ВИЧ, RW (сифилис), гепатиты В и С, антитела к вирусу Эпштейна — Барр (ВЭБ).
- гепатиты В и С, ВИЧ, RW — отрицательно;
- обнаружены антитела IgM (иммуноглобулин М) к вирусу Эпштейна — Барр.
- АЛТ — 425 ЕД/л;
- АСТ — 308 ЕД/л;
- билирубин общий — 26 мкмоль/л;
- непрямой — 6 мкмоль/л;
- прямой — 20 мкмоль/л;
- щелочная фосфатаза — 280 Ед/л;
- глюкоза — 5,4 ммоль/л;
- холестерин 4,2 — ммоль/л.
Диагноз
Лечение
- Полупостельный режим.
- Обильное питьё.
- Диета № 5 (рекомендована для людей с заболеваниями печени и желчного пузыря). — по 2 таблетке 3 раза в день в течение 10 дней. 500 мг — по 1 таблетке 2 раза в день в течение 10 дней 400 мг — по 1 таблетке 2 раза в день в течение 10 дней. — по 1 таблетке 4 раза в день рассасывать.
- Ибупрофен 400 мг — при температуре выше 38,5 °C.
- Полоскание зева раствором фурацилина.
На фоне лечения улучшилось общее самочувствие, нормализовалась температура тела, исчезли воспалительные изменения в горле, уменьшились лимфоузлы. Общий анализ крови практически нормализовался, оставались повышены моноциты, биохимический анализ крови нормализовался в течение двух месяцев.
Лечение длилось 21 день, закончилось выздоровлением. Далее пациентка в течение года находилась на диспансерном наблюдении.
Заключение
Данный клинический случай показывает типичное течение инфекционного мононуклеоза, вызванного ВЭБ. Этим заболеванием часто болеют молодые люди — студенты, которые постоянно контактируют с большим количеством людей, часто испытывают стресс и не имеют строгого режима дня и питания.
Читайте также:

