Дифференциальная диагностика рака легкого и диссеминированного туберкулеза
Обновлено: 22.04.2024
Типы рентгенологической картины туберкулеза и рака легкого. Примеры сочетания рака и туберкулеза.
Таким образом, можно выделить следующие основные типы рентгенологических проявлений сочетанного поражения легких туберкулезом и раком.
Тип I: появление в зоне стационарных или регрессирующих туберкулезных изменений новой одиночной изолированной круппоочаговой или фокусной тени, особенно неправильно округлой формы с волнистыми контурами и с относительно однородной структурой.
Иллюстрацией может служить следующее наблюдение.
Больной Ц., 77 лет, страдает двусторонним очаговым туберкулезом легких с 1960 г. После длительного курса химиотерапии очаги частично рассосались и приобрели фиброзный характер. В 1963 г. в верхушке левого легкого на фоне этих изменений без клинико-рентгенологических признаков их обострения появилась одиночная изолированная отчетливо отграниченная овальной формы тень диаметром 1—1,5 см. Несмотря на возобновление противотуберкулезной терапии, объем этого образования увеличивался. В конце 1964 г. появились кровохарканье, боли в боку, усилился кашель, а в вернхем отделе легкого возник сегментарный ателектаз. Общее состояние больного постепенно ухудшалось, и при явлениях легочно-сердечной недостаточности он умер в 1965 г. На секции был подтвержден диагноз рака верхушечного сегментарного бронха левого легкого, развившегося в зоне фиброзных изменений и казеозных очагов.
Тип II: возникновение на фоне активных туберкулезных изменений или вне их зоны новой, подобно I типу, тени, которая, несмотря на специфическую химиотерапию, увеличивается в размерах, хотя туберкулезные изменения при этом регрессируют.
Примером может служить следующее наблюдение.
Больной Б., 66 лет, страдает очаговым туберкулезом легких с 1942 г. До 1968 г. туберкулезный процесс был неактивным. В начале этого года наступило ухудшение общего состояния, усилился кашель, появились боли в правом боку. Рентгенологически выявлена инфильтрация вокруг старых очагов в верхушках легких и округлая фокусная тень в прикорневом отделе переднего сегмента правого легкого. Через 3 мес после начатой туберкулостатической терапии общее состояние больного улучшилось, инфильтративные изменения вокруг старых очагов частично рассосались, но фокус в прикорневом отделе переднего сегмента правого легкого увеличился в объеме, приобрел бугристые очертания, что дало основание заподозрить развитие периферического рака при наличии туберкулеза. В дальнейшем опухоль достигла еще больших размеров, между тем как туберкулезные изменения почти полностью рассосались.
Тип III: присоединение к заглохшему или активному туберкулезу: а) гиповентиляции, эмфиземы, пневмонита, ателектаза сегмента, доли или всего легкого; б) нарастающих перибронхиальных, интерстициальных или стелющихся по междолевой плевре уплотнений, исходящих из корня легкого; в) одностороннего увеличения и уплотнения корня легкого, особенно за счет внутрйтрудных лимфатических узлов.
Больной П., 57 лет. Ограниченный туберкулез легких и туберкулез гортани впервые были выявлены у него в 1955 г. После длительной специфической терапии наступило клиническое излечение. В 1960 г. отмечено обострение туберкулеза легких с бацилловыделением. В дальнейшем процесс протекал волнообразно, по к 1964 г. он стабилизировался и бацилловыделение прекратилось. В 1965 г. без каких-либо клинико-рентгенологических признаков обострения остаточных туберкулезных изменений в верхушках легких усилилась одышка, появились боли в левой половине грудной клетки и надсадный кашель. К концу 1965 г. эти симптомы нарастали, участилось кровохарканье, появились лейкоцитоз (11 600), палочкоядерный сдвиг нейтрофилов (до 29%), ускорилась РОЭ (40—50 мм/ч), увеличился уровень фибриногена в сыворотке крови (1030 мг%). Тогда же рентгенологически выявлены сначала гиповентиляция нижней доли левого легкого, а затем пневмонит в ней с уплотнением и увеличением корня, но без признаков обострения туберкулезного процесса. Под влиянием неспецифической терапии пневмонит ликвидировался, но сменился локальной эмфиземой нижней доли с увеличением объема и уплотнением корня легкого. Несмотря на продолжающееся лечение, общее состояние больного ухудшилось, появились резкая слабость и кахексия, развился ателектаз нижней доли левого легкого и левосторонний плеврит. В конце 1966 г. больной умер. На секции подтвердился диагноз рака левого нижнедолевого бронха при наличии двусторонних фиброзноочаговых изменений в легких.
Тип IV: появление выраженного асимметричного утолщения стенки старой туберкулезной каверны с полипообразными бугристыми разрастаниями в просвете или вокруг нее при отсутствии перифокального воспаления и бронхогенной диссеминации.
Следующее наблюдение иллюстрирует такой тип процесса.
Больной Б., 58 лет, страдает диссеминированным туберкулезом легких с 1950 г. В 1956 г. наступило обострение процесса с образованием деструкции в верхней доле левого легкого. К концу 1963 г. туберкулез стабилизировался, бацилловыделение прекратилось, но каверна в левом легком сохранялась. В 1964 г. при отсутствии явных клинико-рентгенологических признаков обострения туберкулеза состояние больного ухудшилось, появились боли в левой половине грудной клетки, слабость, периодические кровохарканья, усилился кашель, ускорилась РОЭ (30—40 мм/ч); увеличилось содержание глобулинов в сыворотке крови, преимущественно за счет фрвкцин, а рентгенологически было обнаружено выраженное асимметричное утолщение стенки каверны и уплотнение прилежащих к ней отделов легкого и корня. Одновременно в мокроте были обнаружены клетки плоскоклеточного рака. В последующем опухоль увеличилась в объеме, образовался ателектаз сначала верхушечно-заднего сегмента, а затем всей верхней доли левого легкого. В июне 1966 г. больной умер. На секции был подтвержден диагноз рака, развившегося на фоне туберкулеза и исходившего из стенки каверны (рис. 109).
С целью выяснения уровня диагностики, клинико-рентгенологических проявлений и путей распознавания сочетанных форм туберкулеза и рака мы изучили, в частности, ретроспективно материалы о 139 больных, находившихся в последние годы в нашей клинике, у которых диагноз первичного бронхогепного рака, сочетающегося с туберкулезом легких, был тем или иным способом верифицирован. Из них у 76 он был подтвержден результатами операции или секции, у 50 — гистологическим изучением биоп-сированных тканей или цитологическим исследованием мокроты, у 13 — после длительного клинико-рентгенологического наблюдения.
Из приведенных данных становится очевидным, что к моменту поступления в клинику у подавляющего большинства больных уже отмечались различные клинические симптомы и сдвиги в лабораторных показателях, которые могут встречаться как при туберкулезе, так и при раке легких. Однако при совокупной их оценке и степепи выраженности они лишь в 24,4% случаев не вызывали подозрения на сосуществование туберкулеза и рака легкого. В 18% комплекс этих показателей указывал либо на присоединение рака, либо на обострение или рецидив туберкулеза. В остальных 57,6% клиническая симптоматология и результаты лабораторного исследования не укладывались в проявления только туберкулеза и были в большей мере характерны для присоединившегося рака легкого. В этих случаях среди клинических симптомов и лабораторных показателей наибольшее диагностическое значение имели: обнаружение опухолевых клеток в мокроте, резко выраженные патологические сдвиги в биохимических показателях и повторяющиеся кровохарканья.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Дифференциальная диагностика туберкулом. Периферический рак и туберкулома.
Дифференциальная диагностика туберкулом нередко встречает затруднения в связи с их рентгенологическим сходством с различными шаровидными образованиями грудной клетки и легких, число которых, по данным Ravelli (1951), достигает 72, а по мнению С. А. Рейнберга (1962), — 84. К ним относятся доброкачественные и злокачественные новообразования, паразитарные и непаразитарные заполненные кисты, эозинофильные инфильтраты, воспалительные гранулемы, пневмомикозы, осумкованные плевриты и т. д. Здесь не представляется возможным дифференцировать все эти заболевания от туберкуломы, поэтому мы ограничиваемся рассмотрением лишь некоторых из них, наиболее часто встречающихся.
Прежде всего приходится различать туберкулому и круглый туберкулезный инфильтрат. Последний отличается от туберкуломы рядом клинико-рентгенологических признаков: часто острым началом с явлениями интоксикации, наклонностью к лейкоцитозу, левому сдвигу нейтрофилов и ускоренной РОЭ, иногда внезапным возникновением кровохарканья и бацилловыделением. При прогрессировании инфильтрат часто подвергается распаду, и тогда образуется пневмониогенная полость распада со всеми характерными для нее и отличными от туберкуломы скиалогическими особенностями. В противоположность последней инфильтрат сравнительно быстро уменьшается в размерах или даже полностью рассасывается при лечении туберкулостатическими средствами.
По мере прогрессирования болезни выявляются некоторые общие признаки: кашель, кровохарканье, одышка, лихорадка, утомляемость, похудание, одинаковые физические изменения, ускоренная РОЭ, увеличение уровня глобулинов в сыворотке крови. Но основной причиной диагностических затруднений в этих случаях является довольно сходная рентгенологическая картина туберкуломы и шаровидного периферического рака.
Ряд признаков позволяет дифференцировать эти заболевания. Рак легкого значительно чаще поражает мужчин в возрасте особенно старше 40 лет. Больные туберкулезом нередко указывают на перенесенный в прошлом экссудативный и сухой плеврит или специфический процесс в других органах и на более частый контакт с бацилловыделителями. Страдающие раком легкого чаще, чем больные туберкулезом, жалуются на общую слабость. Выделяющаяся при кашле в небольшом количестве мокрота обычно слизистая, жидкая или тягучая, иногда с примесью прожилок или комочков крови. При туберкулезе легких кровохарканье, легочные кровотечения часто сопровождаются последующим образованием аспирационной пневмонии, бронхогенных очагов, бацилловыделением. Этого пе наблюдается при раке.
Тем же механизмом объясняют иногда наблюдаемую при этом заболевании гинекомастию у мужчин (Remade, 1964, и др.). Характерно, что и тот и другой симптом исчезают после оперативного удаления раковой опухоли.
В отличие от туберкулеза при раке легкого может быть обнаружен синдром повышенной секреции адренокортикотропного гормона, что клинически проявляется не только выраженной мышечной слабостью, но и отеками, а также признаками, характерными для болезни Иценко — Кушинга. Возникновение этого состояния обусловлено увеличенной секрецией опухолью легких АКТГ или АКТГ-подобного вещества. Вместе с тем наблюдающиеся у больных раком легкого анорексия и рвота могут быть обусловлены снижением содержания натрия в крови, усиленным его выделением с мочой и сопутствующей гидремией. Этот феномен объясняется, кроме того, повышенной секрецией антидиуретического гормона, а также выделением раковой опухолью вещества, близкого паращитовидному гормону.
Такие нарушения метаболизма и возникающие на их почве своеобразные симптомы не отмечаются или встречаются крайне редко при туберкуломе.
Физические изменения в легких в начальной фазе как рака, так и туберкуломы выражены в незначительной степени или даже отсутствуют. Онрг появляются и нарастают по мере прогрессирования болезни, причем при раке притупление перкуторного звука над областью поражения носит более выраженный характер, чем при туберкуломе. При прогрессировании опухолевого процесса нередко возникают симптомы сдавления крупных сосудов, ателектаз, параканкрозная пневмония, что нехарактерно для туберкуломы.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В медицинской практике важно различить одно заболевания от другого. Для этого необходимо тщательно собрать анамнез жизни и заболевания, определить патогномоничные симптомы, провести лабораторные и инструментальные исследования. Всё это входит в понятие дифференциальной диагностики — разновидности медицинской диагностики, которая подразумевает исключение того или иного заболевания для грамотного и эффективного подбора терапии.
В конечном итоге при грамотном применении дифференциально-диагностических методик, которые предполагают сочетание клинического опыта врача-диагноста и всего спектра наиболее эффективных способов определения нозологии, останется единственный диагноз, что исключает возникновение врачебных ошибок и обеспечивает максимально эффективное поддержание уровня качества жизни больного.
Использование дифференциальной диагностики заболеваний на раннем этапе в конечном итоге даёт максимальный результат. Постановка дифференциального диагноза может проходить в 5 этапов:
- Выделение главного синдрома, который объединяет несколько похожих нозологий. Если таких синдромов больше одного, то из всей совокупности вычленяют наиболее информативный.
- Проведение детального анализа ведущего синдрома (его продолжительность, стадийность, степень проявления). Также нужно охватить полную картину заболевания и учитывать симптомы, которые возникали на всём протяжении болезни.
- Сама дифференциация нозологии. Здесь сравнивается настоящая патология со всем перечнем похожих заболеваний. Для начала рассматривается сходство возникших симптомов с характерными, классическими признаками предполагаемой патологии. Кроме того, анализируют другие симптомы, которые могут склонять выбор в сторону
других нозологий. Это — самый важный этап дифференциальной диагностики. - Анализ полученной информации. К этой фазе врачи подходят творчески и используют всё имеющееся клиническое мышление. Здесь применяются несколько принципов. Например, если у больного предполагается какой-либо синдром, а некоторые симптомы прямо противоположны патогномоничным признакам, значит этот синдром исключается.
- Постановка окончательного диагноза и определение соответствующей тактики лечения.
Способы диагностики в онкологии
Применение методик дифференциальной диагностики имеет особое значение в онкологической практике, так как различные виды рака предполагают уникальные лечебные и диагностические подходы. Для того чтобы определить или исключить наличие злокачественного новообразования, применяют следующие клинические методы:
- Ультразвуковое исследование.
- Рентгенологические методы.
- Компьютерная томография.
- Позитронно-эмиссионная томография.
- Магнитно-резонансная томография.
- Анализ крови на наличие онкомаркёров.
- Гистологическое исследование биоптата.
- Эндоскопические методы.
Эти процедуры позволяют с большой долей вероятности провести дифференциальную диагностику рака не только с другими, неонкологическими, заболеваниями, но и определить точную стадию злокачественного процесса. Особенно важна в этом плане ранняя диагностика опухолей, так как чем раньше начнётся лечение рака, тем более эффективным оно будет.

Диагностика в онкопульмонологии
Актуальной задачей остаётся проведение дифференциальной диагностики первичного рака и пульмонологических заболеваний. Однако нужно помнить, что почти в половине случаев рак лёгких сопровождается как острой, так и хронической пневмонией онкологического генеза, которая маскирует проявления возникшего опухолевого процесса. Одним из главных методов, используемых при дифференциации рака лёгких и других лёгочных заболеваний (и болезней органов грудной клетки вообще), является проведение лучевой диагностики. При данных состояниях широкое применение в медицинской практике нашли крупнокадровая флюорография, прицельная и стандартная рентгенография в двух проекциях. С успехом применяется и компьютерная томография, которая позволяет оценить объём поражения лёгких, структуру патологического очага, его точную локализацию. Методы бронхоскопии и бронхографии могут использоваться при диагностике инородных тел бронхов, папилломах гортани, помогают оценить степень обтурации и оттеснения бронхов опухолью лёгких.
Центральный и периферический рак
Рак лёгких по своему расположению делится на центральный и периферический. Дифференциальное разделение этих двух форм имеет принципиальное значение для выбора хирургического метода лечения. Оба вида рака относятся к злокачественным процессам, развивающимся из эпителия бронхов разного калибра (поэтому их ещё называют бронхогенным раком). Для возникновения центрального рака лёгких в большинстве случаев имеет значение вдыхание канцерогенных веществ, поэтому он чаще является первичным злокачественным новообразованием.
Периферический рак легкого чаще является вторичным, то есть формируется в результате метастазирования других имеющихся в организме опухолей. Для него более характерно наличие сразу нескольких очагов.
Дифференциальная диагностика периферического рака лёгкого в большинстве случаев требует применения инструментальных исследований, так как симптоматика проявляется не сразу и достаточно размыта. Из рентгенологических признаков периферического рака наиболее информативны лучистость затемнения, его бугристость, неоднородная структура (кальцинаты) и наличие плеврального выпота.

Рак лёгкого и пневмония
Не столь часто, но всё же приходится проводить в клинической практике дифференциальную диагностику периферического рака лёгких и очаговой пневмонии. Для воспалительного процесса лёгочной ткани инфекционного генеза характерны следующие признаки:
- Пневмония чаще встречается у пациентов моложе 50 лет (хотя может возникнуть в любом возрасте).
- Нет особых различий по полу пациентов (при раке — больше мужчины-курильщики).
- Начало болезни в большинстве случаев острое, с фебрильной лихорадкой.
- Одышка может отсутствовать, но при обширных поражениях лёгочной ткани появляется почти всегда (при онкологии — в далеко запущенных случаях).
- Боли могут возникать при вовлечении плевры.
- Ярко выраженные изменения в результате применения физикальных методов диагностики. Особенно изменяется дыхание, сначала оно становится жёсткое, затем появляются сухие и влажные хрипы.
- При проведении общего анализа крови можно выявить характерные признаки воспаления (рак в данном случае может характеризоваться высоким СОЭ при нормальном содержании лейкоцитов).
- На рентгенологическом снимке видны очаги воспаления гомогенной плотности, чаще — в нижних долях, с расплывчатыми границами, с усилением легочного рисунка и увеличением корней лёгкого.
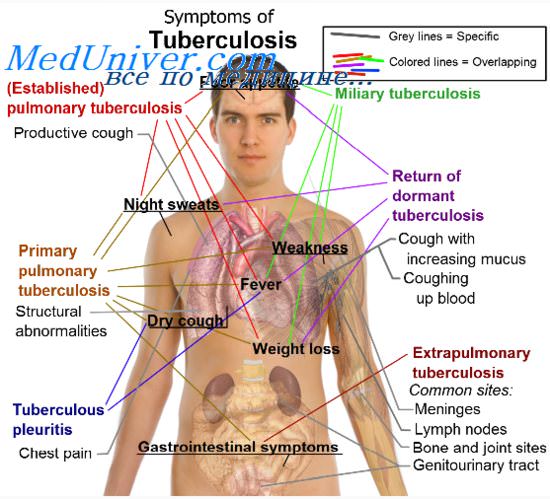
Рак лёгкого и туберкулёз
Если пневмония исключена, обычно необходимо выполнить дифференциальную диагностику между раком лёгких и туберкулёзом. Схожесть симптоматики характерна для инфильтративного туберкулёза и периферического рака.
При туберкулёзе нередко можно выявить прямой контакт пациента с подтверждённым носителем микобактерий. Температура тела бывает повышенной в вечерние и ночные часы, вплоть до субфебрильной и фебрильной (в отличие от рака, при котором чаще всего температура не поднимается выше субфебрилитета). При онкологическом процессе чаще отмечается локализованный сухой кашель.
Течение туберкулёза обычно полисимптомно, но признаки выражены слабо, а при онкологическом процессе, как правило, можно явно выявить 1-2 основных симптома. При анализе мокроты патогномоничным признаком будет обнаружение возбудителей туберкулёза, а при раке — атипичных клеток (в большинстве случаев). Также специфический результат дадут подкожные туберкулиновые пробы, которые при инфицировании микобактериями дают положительный результат, а при злокачественных опухолях лёгкого — отрицательный.
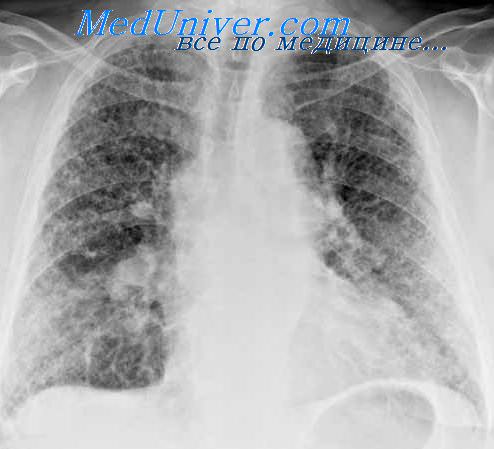
Рентгенологически при туберкулёзной инфильтрации можно увидеть полисегментарные затемнения округлой или облаковидной формы, участки бронхогенного обсеменения в удалённых областях лёгкого или в другом лёгком. При ателектазе (который часто встречается при центральной форме рака) выявляется культя бронха, на фоне затемнения не видно светлых полосок бронхиального дерева (в отличие от туберкулёза).
Если сравнивать кавернозную форму туберкулёза с полостными образованиями при раке, то поначалу рентгенологически их отличить тяжело — в обоих случаях каверна имеет толстые неровные стенки с перифокальным воспалением и инфильтрацией, с наличием внутри жидкости. После отторжения некротических масс, стенки туберкулёзной каверны становятся более тонкими и ровными, само затемнение — округлое (ближе к правильной форме), а инфильтрация вокруг образования уменьшается.
Сложности могут возникнуть при дифференциальной диагностике узловой формы периферического рака и туберкуломы. Последняя имеет более чёткие округлые контуры, а рак имеет специфическую лучистость. Для туберкуломы характерны участки обызвествления и кальцификаты.
В любом случае, для дифференциального диагноза рака лёгких и туберкулёза чаще всего решающее значение имеют результаты биопсии.
Рак лёгкого и инородное тело в бронхах
Во многих случаях аспирация инородного тела в бронх проходит для взрослых незаметно. В таких ситуациях больные могут долго и безуспешно лечиться по поводу рака бронхов или лёгких. После попадания инородного тела, в большинстве случаев возникает судорожный кашель, который может пройти. Фруктовые косточки, семечки, кусочки пластмасс при нахождении в бронхах покрываются грануляцией, которая вызывает хронический воспалительный процесс. Вялотекущее воспаление в данном случае сопровождается периодическим подъёмом температуры, кашлем, сопровождающимся выделением слизистой или слизисто-гнойной мокротой, небольшой одышкой и болью в груди без чёткой локализации.
На рентгенограмме довольно чётко определяется металлическое инородное тело. В противном случае можно лишь различить неясное затемнение поражённого бронха и участок воспаления вокруг него. Поможет дифференцировать инородное тело от рака компьютерная томография, особенно если обтурирован крупный сегмент бронха. В таком случае ставится диагноз обструктивного пневмонита и рассматриваются тактики извлечения инородного тела с минимизацией ущерба для слизистой оболочки бронха.
Можно легко спутать с центральным раком лёгкого эндогенный бронхолит, который представляет собой кальцинированную часть лимфатического узла, попавшего в просвет бронха в результате бронхожелезистой перфорации. При наличии бронхолита пациенты предъявляют примерно такие же жалобы, как и при центральном раке. Дифференцировать данные состояния поможет томография, выполненная в двух проекциях.
Диагностическую ценность имеет и проведение бронхоскопии. Если бронхолит крупный, находится в просвете бронхов или частично расположен в стенке, то можно визуализировать и удалить эндогенное инородное тело. Однако если бронхолит образовался много лет назад, и полностью скрыт грануляционой тканью, то его удаление возможно только при разрушении плотной фиброзной оболочки, покрывающей его. Это чревато сильным кровотечением, так как при хирургических манипуляциях есть вероятность повредить относительно крупные бронхиальные сосуды, проходящие прямо в соединительнотканной оболочке.
При случайном обнаружении затемнения и сомнениях в выборе диагноза между центральным раком и бронхолитом имеет смысл провести бронхоскопию с биопсией. Если онкологический диагноз не подтвердился, то при отсутствии жалоб со стороны пациента можно оставить бронхолит и по необходимости проводить противовоспалительную терапию.

Рак лёгкого и сифилис
Легочное сифилитическое поражение встречается в крайне редких случаях, причём период от манифестации заболевания и появления такого осложнения может составлять 8 лет и больше. При наличии солитарной крупной сифилитической гуммы в лёгочной ткани приходится дифференцировать её с раком лёгкого.
Симптоматика болезни часто не соответствует степени поражения лёгких при сифилисе — относительно нормальное общее самочувствие может сочетаться с резко выраженной одышкой. Течение болезни длительное, часто малосимптомное. При сифилисе лёгких будут отсутствовать малые признаки рака, которые часто бывают дополнительным критерием постановки онкологического диагноза. Также следует брать во внимание длительный сифилитический анамнез, особенно если за всё время лечение было нерегулярным и неадекватным.
Сифилитические гуммы небольшого размера (милиарные, от горошины до лесного ореха), локализуются большей частью в средней и нижней долях лёгкого. Образования могут быть негомогенной структуры, распадаться с образованием каверн. Решающее значение в дифференциальной диагностике будут иметь результаты серологических исследований на сифилис и эффект таргетированного лечения препаратами йода и висмута, а также бициллинотерапии.
Рак лёгкого и метастазы
Нередко приходится различать первичные злокачественные новообразования и метастатическое поражение. На рентгенограмме обычно кардинальных различий нет, поэтому приходится опираться на клинические проявления и результаты других видов исследований.
При метастатическом поражении результаты биопсии показывают наличие атипичных клеток внелегочного генеза (рак лёгких образуется из бронхиального эпителия). Для первичного рака лёгких характерны изменения лёгочной ткани (рубцы, дисплазия, carcinoma in situ), а метастазы возникают в первоначально неизменённой паренхиме.
Поражение близлежащих регионарных лимфоузлов может быть характерным признаком рака лёгких. Метастатические очаги обычно локализуются в паренхиме, так как заносятся они лимфогенным, гематогенным или контактным путём (в этом случае они отличаются от центральной формы рака, но схожи с периферической).
Метастазы в лёгких сопровождаются паранеопластическим синдромом, который характерен для наличия опухолей в других органах. То же самое касается и онкомаркёров — при первичном раке лёгких в крови можно обнаружить специфические СА-125, CYFRA 21-1, а метастазы проявляются наличием ПСА, тиреоглобулина, СА 15-3 и других онкомаркёров (в зависимости от локализации первичного очага). После удаления метастазов хирургическим методом, эффект обычно минимальный — процесс быстро генерализируется, а при первичной онкологии лёгких генерализация происходит реже и медленнее. Метастатическое поражение лёгких, в отличие от первично возникшего рака, редко вовлекает в болезненный процесс висцеральную плевру и бронхи крупного диаметра.
Рак лёгких и саркоидоз
Саркоидоз характеризуется появлением специфических гранулём во внутренних органах и лимфатических узлах. Очень часто саркоидоз локализуется во внутригрудных лимфатических узлах и паренхиме лёгких. Клинически заболевание сначала протекает почти бессимптомно и может быть обнаружено при случайном рентгенологическом обследовании. С прогрессированием болезни появляются похожие на рак симптомы: сухой кашель, нарастающая одышка, боль в груди, общие признаки в виде утомляемости, повышения температуры, слабости, снижения аппетита. При физикальном обследовании можно обнаружить жёсткое дыхание и сухие хрипы.
Рентгенологическую картину саркоидоза тоже можно спутать с признаками рака лёгких: очаговоподобные затемнения на лёгочной ткани, инфильтрация (часто диффузная), увеличение близлежащих лимфоузлов, усиление и искажение легочного рисунка.
Однако для саркоидоза существует несколько патогномоничных признаков, выделяемых из всех рентгенологических проявлений:
Кроме того, дифференциацию поможет провести биопсия узлов — при саркоидозе обнаруживаются гигантские клетки Пирогова-Лангханса, а при опухолевом процессе — признаки атипии.
Читайте также:

