Дисбактериоз на латинском языке
Обновлено: 16.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пиелонефрит: причины появления, симптомы, диагностика и способы лечения.
Определение
Пиелонефрит — неспецифический инфекционно-воспалительный процесс, характеризующийся одновременным или последовательным поражением чашечно-лоханочной системы и паренхимы (основной ткани) почки. Пиелонефрит бывает как односторонним (поражена одна почка) и двусторонним (поражены обе почки).
Причины появления пиелонефрита
Почки имеют два типа тканей: гломерулярную и тубуло-интерстициальную. Первая осуществляет фильтрацию крови и образование мочи, вторая – ее сбор и отток из почек в мочеточники и мочевой пузырь. Пиелонефритом называют воспаление тубуло-интерстициальной ткани, отвечающей за сбор и вывод мочи в мочеточники. Основной причиной возникновения неосложненного заболевания являются бактерии, такие как кишечные палочки, стрептококки, стафилококки, протей и другие. Осложненный пиелонефрит вызывается теми же микроорганизмами, а также синегнойной палочкой и грибами.
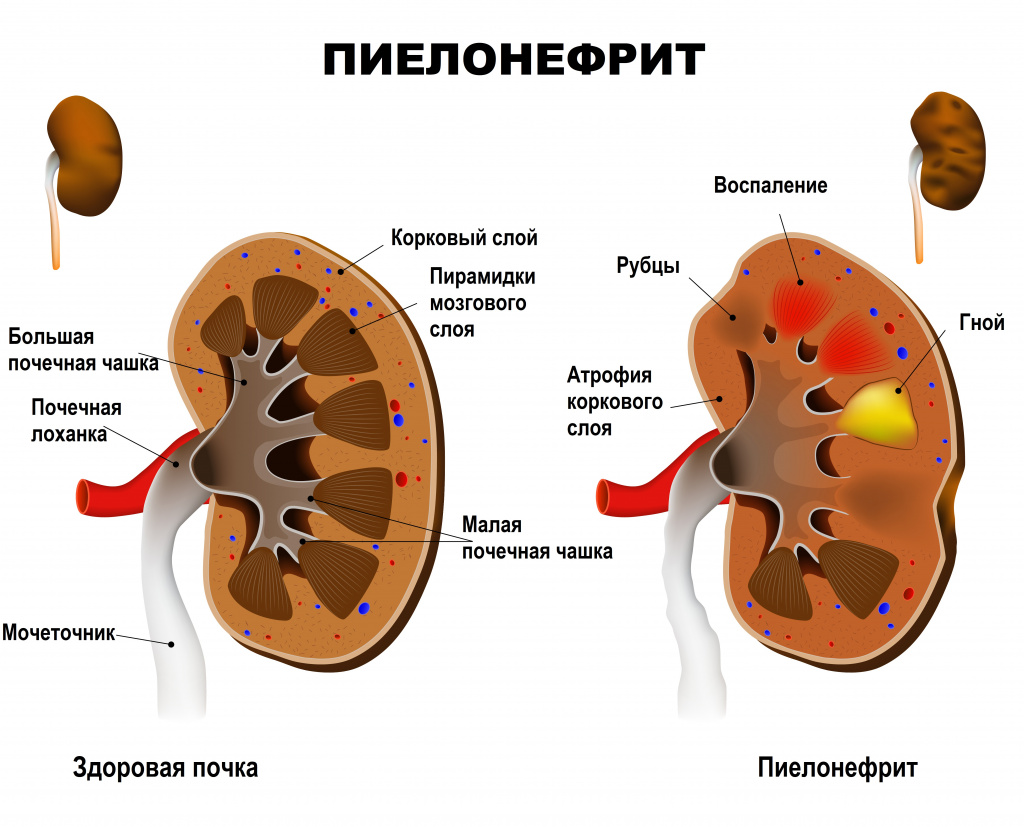
Заболевание может протекать в острой или хронической форме с периодическими обострениями.
Выделяют первичный пиелонефрит, связанный с проникновением и размножением микроорганизмов, и вторичный, вызванный нарушением оттока мочи.
Первичный острый пиелонефрит может манифестировать у практически здоровых людей после переохлаждения или стрессовых ситуаций. Острый обструктивный пиелонефрит обычно обусловлен нарушением оттока мочи, а острый необструктивный – восходящей инфекцией мочевых путей. Хронический пиелонефрит может быть исходом острого пиелонефрита, однако чаще возникает как относительно спокойно протекающий процесс.
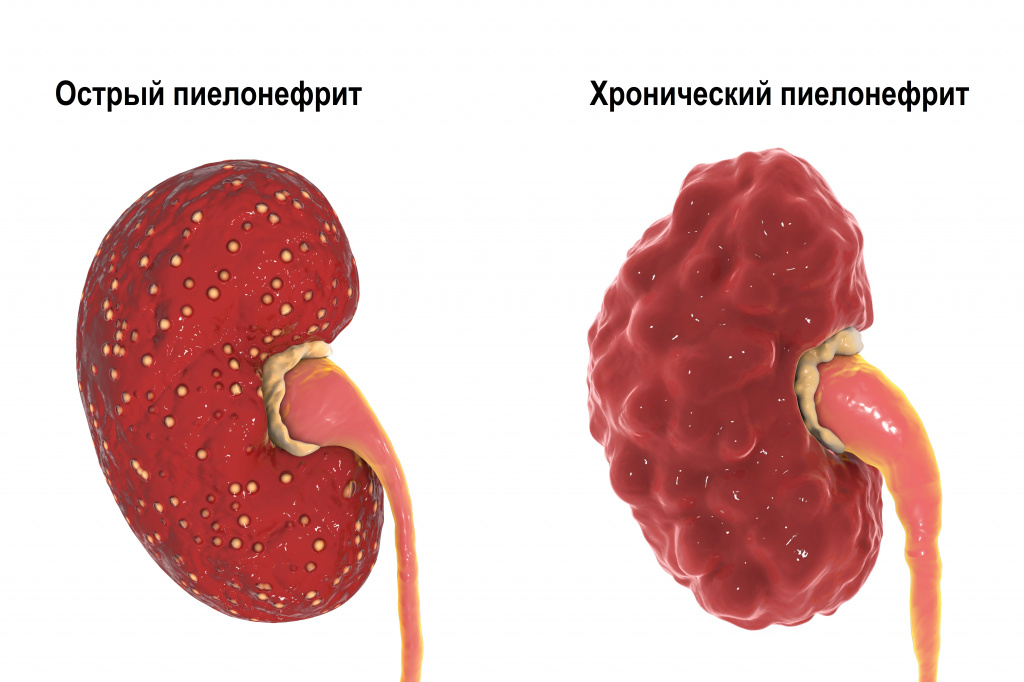
Каждое очередное обострение пиелонефрита сопровождается вовлечением в воспалительный очаговый процесс все новых участков функционирующей почечной паренхимы. В результате вторичного воспаления поверхность почки становится неровной, формируются крупные глубокие сегментарные рубцы, расширяется мочеточник. Чаще процесс локализуется в верхнем сегменте почки.
Болезнь распространена среди всех возрастных групп, встречается как у взрослых, так и у детей. Хронический пиелонефрит является самой распространенной патологией почек, заболеваемость составляет 18 случаев на 1000 человек, острый пиелонефрит — 1 случай на 1000 человек. Чаще заболевание диагностируется у женщин, что обусловлено анатомическим строением уретры – она шире и короче, чем у мужчин.
Женщины, в основном, заболевают до 40 лет, а у мужчин пиелонефрит развивается, как правило, в пожилом возрасте при нарушении уродинамики.
К развитию пиелонефрита предрасполагают следующие факторы:
- некоторые хронические соматические патологии (сахарный диабет, подагра, гиперкортицизм, атеросклероз, воспалительные заболевания органов малого таза и др.);
- бессимптомная бактериурия;
- снижение иммунного статуса организма;
- нарушения работы кишечника;
- аномалии почек и мочевыводящих путей;
- опущение почки (нефроптоз);
- мочекаменная болезнь;
- опухоли предстательной железы, сжимающие уретру;
- гормональный дисбаланс, прием глюкокортикоидов и гормональных контрацептивов;
- беременность, когда увеличенная матка давит на мочеточники, а повышение прогестерона снижает их сократительную способность.
- серозное воспаление;
- гнойное воспаление;
- апостематозный пиелонефрит;
- карбункул почки;
- абсцесс почки.
- активное воспаление;
- латентное воспаление;
- ремиссия или клиническое выздоровление.
В общем анализе мочи возрастает уровень лейкоцитов, что является первым признаком начала острого воспалительного процесса. В анализе крови регистрируются факторы воспаления.
Развернутая клиническая картина острого пиелонефрита:
- повышение температуры тела >38°C (иногда с ознобом);
- болезненность при пальпации в области почки с пораженной стороны (положительный симптом острого пиелонефрита);
- положительный симптом Пастернацкого с пораженной стороны (появление болевых ощущений при легком постукивании в поясничной области).
При хроническом пиелонефрите наблюдается сочетание следующих симптомов, выраженность которых зависит от степени тяжести заболевания:
- Болевой синдром в поясничной области выражен слабо и характерен для фазы активного воспаления. Боль может отдавать в паховую область и на переднюю поверхность бедра. Обычно при первичном пиелонефрите болевой синдром наблюдается с обеих сторон, при вторичном – с одной. Боль не зависит от положения тела. Часто аналогом боли может быть чувство зябкости в поясничной области.
- Интоксикация проявляется анемией, утомляемостью, общей слабостью, снижением работоспособности и познабливанием при сохранении нормальной температуры тела. В вечернее время может быть лихорадка.
- Возникает отечность лица в утренние часы.
- Артериальная гипертензия развивается в среднем у 50-75% больных, чаще отмечается в период обострений.
- Характерны учащенное мочеиспускание и никтурия (выделения большей части суточного объема мочи в ночное время).
- Изменения в общем анализе мочи носят непостоянный характер, выражаются в низком удельном весе мочи при отсутствии обострения, бактериурии и лейкоцитурии в период обострения заболевания.
При обследовании больного хроническим пиелонефритом обращают внимание на болезненность при пальпации в области почки, положительный симптом Пастернацкого с пораженной стороны, наличие полиурии.
Диагностика пиелонефрита
В качестве скринингового теста используют общий анализ мочи и УЗИ органов мочевыделительной системы.
Дисбактериоз – качественное и количественное изменение микрофлоры в организме на любом его участке, включая кожные покровы, кишечник, полость рта, влагалище и другие области, населяемые микроорганизмами. Патология встречается при многих заболеваниях, длительном или неконтролируемом употреблении антибиотиков и иммунодепрессантов, развивается под влиянием вредных факторов окружающей среды.
Состояние опасно сопутствующим снижением иммунитета, нарушением барьерной функции кожи и слизистых оболочек, через которые патогенная флора проникает во внутренние органы.
Роль микробиоты в организме
Микробиота – это экосистема, внутри которой уживаются более семи тысяч видов микроорганизмов, включая бактерии, вирусы, бактериофаги, простейшие, археи и грибы. Они живут на кожных покровах, слизистых оболочках, в пищеварительном тракте и играют важную роль в поддержании иммунитета.
- участвует в пищеварении, способствуя переработке пищи и лучшему усвоению питательных веществ;
- стимулирует рост клеток кишечной стенки – энтероцитов;
- поддерживает иммунитет в активном состоянии;
- не допускает роста опасных микроорганизмов, способных вызвать воспаление и инфекционный процесс;
- контролирует метаболические процессы, энергетический и жировой обмены;
- синтезирует биологически активные вещества, участвующие в гормональной и нейрорегуляции.
При снижении количества полезных микроорганизмов, таких как бифидо- и лактобактерии, кишечная палочка и других, занимаемые ими ранее участки активно заселяют патогенные бактерии – преимущественно пептококки, грибы рода Кандида, стафилококки и клостридии.
Причины дисбиоза
Дисбактериоз никогда не возникает первично, он развивается вследствие дисфункции органов и систем либо под действием медикаментов и химических веществ, отрицательно влияющих на микроорганизмы.
- острый и хронический стресс;
- чрезмерная физическая нагрузка;
- неблагоприятные экологические условия, вредные производственные факторы;
- генетическая предрасположенность;
- иммунодефицитные состояния;
- беременность и гормональный дисбаланс, например, гиперандрогения у женщин;
- нарушение биоритмов, акклиматизация;
- активный прием антибиотиков, цитостатиков, сульфаниламидов, заместительная гормональная терапия;
- травмы и воспалительные заболевания, сопровождающиеся активацией иммунитета.
Одна из причин кожного дисбактериоза – чрезмерная гигиена, применение агрессивных уходовых средств, смывающих защитный водно-жировой слой с эпителия.
- присутствие в пище разного рода химических добавок – солей натрия и сернистой кислоты, наночастиц металлов и антибиотиков;
- голодание либо резкое изменение рациона, обилие в нем животных жиров и белков, сахара, крахмала, недостаток клетчатки, витаминов и минеральных веществ;
- инфекционные процессы, глистная инвазия в кишечнике;
- снижение пищеварительной функции внутренних органов при панкреатите, гепатите, гастрите и других заболеваниях;
- нарушение моторики кишечника;
- хирургические вмешательства на органах ЖКТ.
Классификация дисбактериоза
- кожи;
- половых органов;
- мочевыделительных путей;
- ротовой полости;
- органов дыхания.
Также, в зависимости от длительности процесса и выраженности симптомов, выделяют острый и хронический дисбактериоз.
- I степень — недостаток представителей нормальной микрофлоры;
- II степень — преобладание условно-патогенных микроорганизмов;
- III степень — присоединение патогенной флоры.
Кишечный дисбактериоз протекает в три стадии:
- Латентный дисбиоз. Клинические проявления патологии отсутствуют. Нарушение микрофлоры выявляется только по результатам анализов.
- Локальная или местная форма дисбиоза. Сопровождается симптоматикой колита или энтероколита.
- Стадия развития осложнений. Появляются признаки инсулинорезистентности, нейровегетативных нарушений, хронического колита, дерматита и вагинита.
Симптомы нарушенной микрофлоры
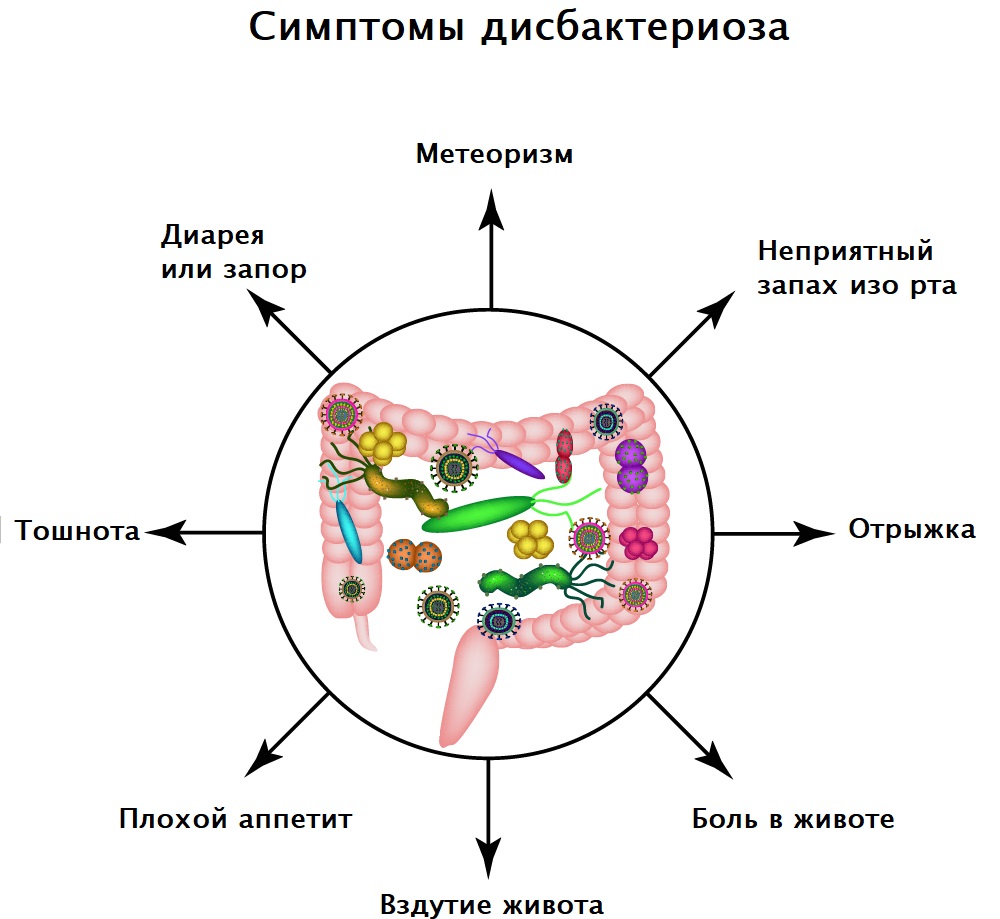
- Диспепсический синдром – расстройство стула, иногда с чередованием запора и диареи, метеоризм, вздутие живота, отрыжка и неприятный привкус во рту, урчание в кишечнике.
- Повышенная чувствительность к определенной пище, в особенности к злакам и молочным продуктам, а также аллергическая реакция на переносимые ранее продукты. Наиболее часто встречается при дисбактериозе у детей. Проявления могут быть различными: крапивница, кожный зуд, приступы удушья, ангионевротический отек, жидкий пенящийся стул, резкая боль в животе, тошнота вплоть до рвоты, понижение артериального давления.
- Синдром мальабсорбции – нарушение всасывания питательных веществ проявляется их недостаточностью в организме. Развивается симптоматика белково-энергетической недостаточности, гиповитаминозов, преимущественно витаминов группы В, анемии, нарушения ионного баланса, дефицита кальция.
- Интоксикационный синдром. Характерны слабость, снижение аппетита, повышение температуры тела, головная боль.
- Частые ОРЗ, ОРВИ, обострения герпетической инфекции, грибковые заболевания вследствие снижения иммунитета.
Проявления дисбактериоза кишечника у взрослых зависят от пола пациента. У женщин болезненные ощущения в животе усиливаются перед менструацией. Наблюдается повышенная активность сальных желез, на лице и на теле появляются высыпания. Слизистая оболочка влагалища раздражается, больную беспокоит зуд и жжение вульвы. Кожа становится сухой, дряблой и шелушится. Дисбактериоз кишечника у мужчин сопровождается ухудшением потенции, проблемами с мочеиспусканием.
По мере прогрессирования дисбактериоза присоединяются и симптомы осложнений.
При нейропсихическом расстройстве появляются слабость, апатия, тревожность, пониженное настроение, снижение концентрации внимания и стрессоустойчивости, навязчивые мысли, судороги.
Для инсулинорезистентности характерны прибавка в весе, высокая концентрация глюкозы и липидов крови, ощущение тяжести в правом подреберье. При генерализованной воспалительной или аутоиммунной реакции возможно появление боли в суставах, сыпи на коже, примеси слизи либо крови в испражнениях, повышения температуры тела, озноба, быстрой утомляемости.
Для кожного дисбиоза характерны сыпь на теле, дряблость, краснота, зуд, сухость либо избыточная жирность кожных покровов. При дисбактериозе влагалища проявляются молочница – творожистые выделения белого цвета, жжение и зуд в области наружных половых органов. При дисбалансе флоры ротовой полости прогрессируют стоматит, пародонтоз и кариес, ощущаются неприятный привкус и запах изо рта, появляется белый налет на языке.
Осложнения дисбиоза
- нейропсихические расстройства: депрессия, болезнь Альцгеймера, рассеянный склероз, шизофрения, аутизм, болезнь Паркинсона;
- инсулинорезистентность, дислипидемия, ожирение, сахарный диабет 2 типа, артериальная гипертензия, жировой гепатоз печени;
- аутоиммунные патологии: сахарный диабет I типа, ревматоидный артрит, системная красная волчанка, первичный склерозирующий холангит;
- аллергические заболевания: бронхиальная астма, атопический дерматит, аллергия на пищевые продукты;
- системные воспаления: болезнь Крона, неспецифический язвенный колит, синдром раздраженного кишечника, целиакия и колоректальный рак;
- заражение венерическими заболеваниями, в том числе ВИЧ-инфекцией;
- при генитальном дисбактериозе во время беременности – преждевременные роды;
- сердечно-сосудистые заболевания вследствие активации патогенных бактерий пародонта, способствующих атеросклеротическим процессам и развитию ИБС;
- аденокарцинома и плоскоклеточный рак пищевода при дисбактериозе полости рта.
Диагностика дисбактериоза
-
. Обращают внимание на признаки анемии, уровень лейкоцитов в крови и их распределение по видам. . Выполняется для определения степени выраженности интоксикации и нарушения обмена веществ вследствие их неправильного всасывания в кишечнике. . Оценка физических и химических свойств кала, а также разнообразных компонентов и включений различного происхождения – копрограмма. . Бактериологический посев – это биологическое исследование испражнений с целью определения состава и количества микроорганизмов, обитающих в пищеварительном тракте человека. Также проводится биохимический анализ кала на предмет маркеров дисбиоза, таких как метаболиты летучих жирных кислот, производимых микроорганизмами. . Визуальная оценка состояния органов пищеварения. . Проводится преимущественно детям перед назначением соответствующего лечения.
Лечение дисбактериоза
- острой и жареной пищи, копченых деликатесов;
- продуктов, насыщенных сахарами;
- быстроусвояемых углеводов;
- яблок, бананов, винограда;
- а также ограничение молочных продуктов.
Полезными для микрофлоры считаются продукты, обогащенные клетчаткой – цельнозерновая выпечка, крупы, за исключением белого риса, овощи, листовая зелень и сушеные фрукты. Рекомендована также кисломолочная продукция, содержащая пребиотики и стимулирующая рост полезной микрофлоры.
- Противомикробных средств синтетического происхождения – кишечных антисептиков.
- Пробиотиков. Это готовые лакто-бифидопробиотики в дозах свыше 10 9 в одной капсуле.
- Пребиотиков. Представляют собой вещества, способствующие росту и размножению полезной флоры.
- Синбиотиков. Комплексные препараты, содержащие как сами микроорганизмы, так и необходимые для их развития компоненты.
- Бактериофагов. Эффективны для борьбы с инфекцией при второй степени дисбаланса микрофлоры. Метод лечения чаще используют при дисбактериозе у грудничка, когда противопоказано применение антибиотиков.
- Иммуномодуляторов. Применяются для восстановления иммунитета.
- Антибиотиков. Назначаются при распространенной форме дисбактериоза – в случае выраженных симптомов интоксикации, продолжительной диареи, тяжелого иммунодефицита и лабораторно-подтвержденного дисбиоза третьей степени.
Также применяются средства патогенетической терапии для восстановления моторики кишечника, уменьшения воспаления и восстановления ферментной активности органов пищеварения. Для облегчения проявлений диареи, боли в животе, метеоризма назначаются препараты симптоматической терапии.
Профилактика
Профилактика дисбактериоза включает сбалансированное питание, активный образ жизни, минимизацию стрессов и факторов, способных спровоцировать кишечное расстройство и дисбаланс микрофлоры.
Для предотвращения нарушения микрофлоры у новорожденных рекомендуется отдавать предпочтение естественному родоразрешению и грудному вскармливанию.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Диcбактериоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Дисбактериоз, или дисбиоз – это качественное и количественное изменение микрофлоры в организме. Для него характерно увеличение или резкое уменьшение бактерий, снижение их разнообразия. Дисбактериоз может возникнуть на любом участке, где присутствуют бактерии, включая кожу, влагалище, ротовую полость и т.д.
Микрофлора играет важную роль в поддержании работы иммунной системы, но существует и обратная связь – при серьезном снижении иммунитета возникает дисбактериоз.
Причины появления дисбактериоза
В кишечнике человека присутствует от 70 до 80% клеток иммунной системы. Поэтому любая нестабильность кишечной микрофлоры может нарушить естественные защитные механизмы организма, настроенные против болезней и недомоганий.
Дисбактериоз кишечника связан не только с кишечными расстройствами, но и с множеством других состояний, на первый взгляд не относящихся к пищеварению, – кожными проблемами (акне, экзема), неврологическими расстройствами и т.д.
Среди причин развития дисбактериоза отмечают:
- Увеличение числа болезнетворных бактерий и дрожжевых грибов (например, кандида) и недостаток полезных микроорганизмов.
- Проникновение микроорганизмов, в норме находящихся в толстом отделе кишечника, в тонкий кишечник. Это происходит при хронических заболеваниях, характеризующихся поражением слизистой оболочки желудочно-кишечного тракта (болезнь Крона или неспецифический язвенный колит).
- К другим факторам врачи относят генетическую предрасположенность, несбалансированное питание с низким содержанием клетчатки, но с высоким содержанием сахара и обработанных продуктов, физический и психологический стресс, чрезмерное потребление алкоголя, частое применение антибактериальных препаратов и средств от изжоги, плохую гигиену полости рта.
- Дисбактериоз у практически здоровых лиц:
- возрастной дисбактериоз – изменения микрофлоры у людей пожилого возраста;
- сезонный дисбактериоз – изменения микрофлоры в холодное время года;
- нутритивный дисбактериоз – связанный с несбалансированным питанием;
- профессиональный дисбактериоз – при различных профессиональных вредностях.
- Дисбактериоз, сопровождающий различные заболевания органов пищеварения (желудка, поджелудочной железы, печени и желчевыводящих путей, кишечника, при синдроме мальабсорбции (нарушенном всасывании питательных веществ)).
- Дисбактериоз при других заболеваниях:
- инфекционных,
- иммунодефицитных,
- при гипо- и авитаминозах (уменьшенном поступлении в организм или плохой усвояемости необходимых витаминов),
- при интоксикациях и воздействии на организм человека радионуклидов (радиоактивных изотопов, которые можно встретить в местах с повышенным радиационным фоном, в ограниченном количестве и под строгим контролем они используются для диагностики и лечения некоторых заболеваний).
- Лекарственный дисбактериоз. Возникает вследствие приема антибиотиков, иммунодепрессантов, антацидов, антисекреторных, слабительных средств, химиотерапии и других лекарственных препаратов.
- Стрессорный дисбактериоз. Возникает как результат длительного эмоционального или физического стресса.
- Бессимптомная форма дисбактериоза.
- Локальная, или местная форма дисбактериоза. Наблюдается при развитии локального воспалительного процесса в кишечнике (у больного появляются симптомы колита или энтерита – воспалительных заболеваний толстого или тонкого кишечника).
- Распространенная форма дисбактериоза. Проявляется выраженными нарушениями пищеварения.
- 1-я степень тяжести;
- 2-я степень тяжести;
- 3-я степень тяжести;
- 4-я степень тяжести.
- использование антибактериальных препаратов;
- длительное применение внутриматочных контрацептивов;
- ношение синтетического нижнего белья, злоупотребление прокладками на каждый день и тампонами, которые препятствуют проникновению кислорода;
- длительный прием антибиотиков;
- хронические заболевания кишечника и другие состояния, вызывающие дисбактериоз;
- использование пероральных контрацептивов;
- перенесенные ранее воспалительные заболевания урогенитального тракта;
- нарушение гормонального статуса, сопровождающееся нарушением менструального цикла, преимущественно по типу олигоменореи или аменореи;
- атрофия слизистой оболочки влагалища;
- снижение иммунитета;
- воздействие малых доз ионизирующего излучения;
- стрессовые воздействия на организм.
- Компенсированный бактериальный вагиноз — количество лактобактерий снижено, что является фактором риска заселения влагалища патогенными микроорганизмами.
- Субкомпенсированный — низкий уровень лактобактерий и растущее число условно-патогенных микроорганизмов.
- Декомпенсированный — в мазке выявляются условно-патогенные микроорганизмы, лактобактерии отсутствуют, выражены клинические симптомы бактериального вагиноза.
Симптомы дисбактериоза зависят от формы и степени тяжести течения заболевания. Пациенты могут предъявлять жалобы на расстройство желудка, тошноту, диарею или запор, повышенное газообразование и вздутие живота, снижение аппетита, необъяснимую усталость и проблемы с концентрацией внимания, неприятный запах изо рта, высыпания на коже.
Диагностика заболевания
При постановке диагноза врач обращает внимание на жалобы, симптомы заболевания и результаты осмотра. Но для оценки степени тяжести дисбактериоза обычно требуются лабораторные и инструментальные обследования.
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бактериальный вагиноз: причины появления, симптомы, диагностика и способы лечения.
Определение
Бактериальный вагиноз — это инфекционное полимикробное заболевание, связанное с изменением микрофлоры влагалища, при котором происходит значимое уменьшение количества или полное исчезновение палочек Додерлейна (лактобактерий) и их замещение факультативными анаэробными микроорганизмами и/или возбудителем гарднереллеза. Увеличение уровня лейкоцитов в вагинальном отделяемом и признаки воспаления стенок влагалища могут отсутствовать.
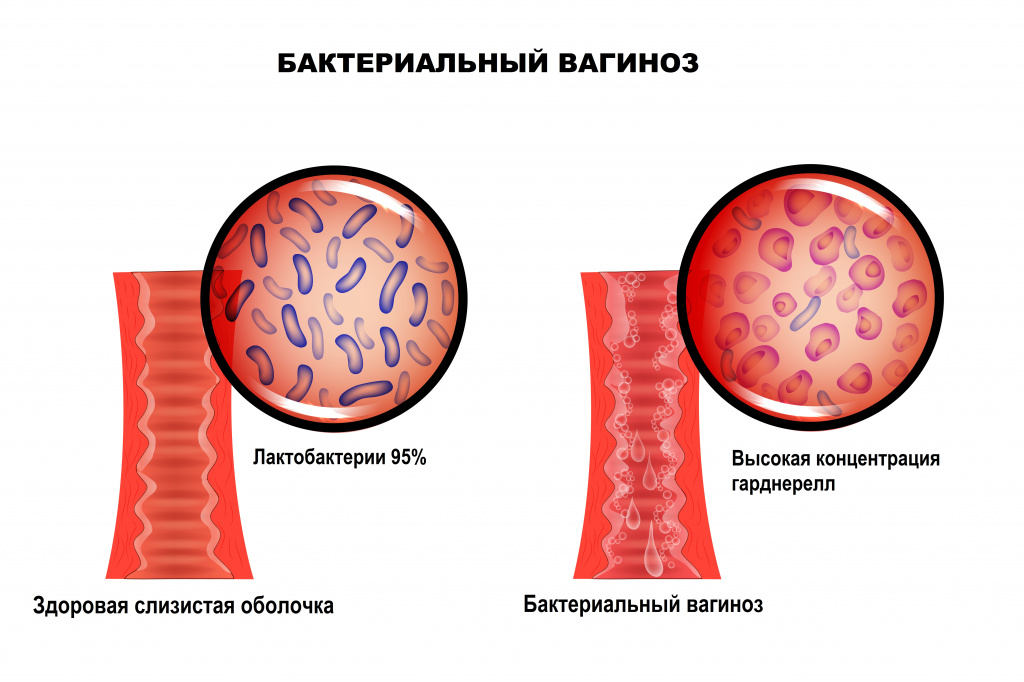
Отличительной особенностью заболевания является отсутствие какого-либо одного конкретного возбудителя. Микрофлора, приходящая на смену лактобактериям, может быть различной и чаще всего представлена условно-патогенными бактериями. Кислотность среды влагалища смещается в сторону ощелачивания. При нарушении экосистемы влагалища формируется хорошо структурированная полимикробная пленка (биопленка - форма микробных сообществ), покрывающая вагинальный эпителий и состоящая из анаэробных бактерий, что приводит к рецидивирующему течению бактериального вагиноза. В биопленках бактерии защищены от компонентов врожденного и приобретенного иммунитета.
В норме ведущее место (95%) в вагинальном микробиоценозе занимают палочки Додерлейна, продуцирующие перекись водорода и молочную кислоту.
Они поддерживают постоянство богатой кислородом кислой рН-среды и играют роль местных факторов защиты. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия с последующим размножением и повреждением тканей.
Бактериальный вагиноз является наиболее частой причиной патологических вагинальных выделений у женщин репродуктивного возраста, однако иногда он может наблюдаться и у девочек до менархе, и у женщин в период менопаузы.
Причины появления бактериального вагиноза
Предрасполагающие факторы, ведущие к развитию бактериального вагиноза:
Классификация бактериального вагиноза на основании микроскопического исследования:
У большинства женщин бактериальный вагиноз протекает бессимптомно и может быть обнаружен случайно во время рутинного осмотра и взятия мазка.
Интенсивный рост факультативной флоры, образование патологических биопленок сопровождается появлением влагалищных выделений с характерным неприятным запахом.
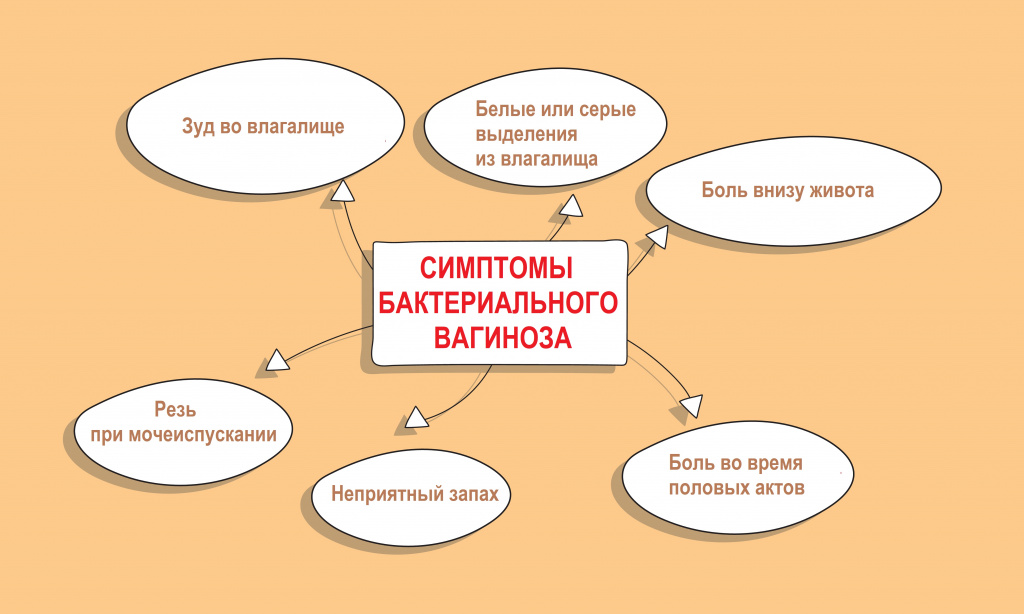
Хронический бактериальный вагиноз — это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика бактериального вагиноза
При постановке диагноза у врача есть четыре критерия, которыми он пользуется. Наличие у пациентки трех из них говорит в пользу бактериального вагиноза.
Микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму. Материалом для оценки состояния флоры влагалища служат гинекологические мазки (отделяемое наружных половых органов, уретры, влагалища, шейки матки, полости матки).

Лептотрихии — грамотрицательные анаэробные бактерии. На латинском языке они называются Leptotrichia. Ранее носили название лептотрикс. Внешний вид микроорганизмов напоминает длинные и толстые палочки, немного изогнутые посередине, величиной от 1 до 15 мкм. Концы — прямые или заостренные. Во время жизнедеятельности бактерии нередко объединяются в группы. Колонии походят на нити. Нередко сбиваются в капсулы. Для роста и размножения лептотрихий необходимы оптимальные температурные условия — от 35 до 37 град. по Цельсию. При температуре меньше 25° или выше 45° роста не наблюдается. Дополнительное условие — необходимость наличия диоксида углерода и отсутствия кислорода.
Лептотрихии и человеческая микрофлора
Leptotrichia обирают в ротовой полости здорового человека. Они участвуют в формировании зубных бляшек. Согласно проведенным микробиологическим исследованиям, они считаются врожденными. У взрослого человека в полости рта содержится от 20² до 10⁴ на г. лептотрихий. Разные виды бактерий обнаружены у 40% детей возрастом до 1 года. Некоторые другие виды Leptotrichia находятся во влагалище. Иногда обнаруживаются внутри толстой кишки здорового человека.
Leptotrichia в качестве возбудителя заболевания
Лептотрихии совместно со спирохетами становятся основными возбудителями воспалительных и гнойных процессов, протекающих в ротовой полости человека. Зафиксированы случаи некротических и язвенных процессов, что подтверждают исследования А. М. Шабалова и В. П. Новиковой. Лептотрихоз носоглотки носит название Leptotrichia buccalis. Заболевание характеризуется появлением сероватых или белесых пятен на миндалинах, языке, небе и других слизистых оболочках ротовой полости.
Лептотрихии во влагалище способны стать причиной развития так называемого вагинального лептотрихоза. Это заболевание, подобно лептотрихозу глотки, проявляется наличием сероватых пятен на поверхности слизистых оболочек половых органов. Дополнительный симптом — выделения сероватого цвета. Распространено мнение, что причиной возникновения бактериального заболевания является использование внутриматочных спиралей в качестве контрацепции. Лептотрихоз — не венерическое заболевание, т. к. не передается половым путем. Бактерии нередко находят при комбинированных инфекциях: хламидиозе, кандидозе и др.
Ротовой и вагинальный лептотрихоз возникает при различных патологиях. Бактерии начинают активно размножаться и поражать слизистые ткани. Самыми распространенными катализаторами считаются хирургические травмы, дефицит иммунитета, лучевая терапия и др.
Leptotrichia amniomii — распространенная причина прерывания беременности, послеродового заражения крови, низкого веса плода. Обычно перечисленные симптомы наблюдаются среди беременных женщин с низкими показателями иммунитета. Проведенное исследование З. А. Муртазиной установило, что бактерии этого рода часто ассоциируются с бактериальным вагинитом.
Систематика
Согласно современной научной классификации, род Leptotrichia находится в семействе Fusobacteriaceae. По причине своего родства с бактероидами, ранее род относился к семейству бактероидов, но позднее вошел в отдельное вышеупомянутое семейство.
Читайте также:

