Дисбактериоз у ребенка зеленый стул
Обновлено: 17.04.2024
Кал зеленого цвета — это приобретение испражнениями различных зеленоватых оттенков. Симптом часто сопровождается диареей, метеоризмом, болью в животе. Появление зеленого цвета каловых масс наблюдается при употреблении некоторых продуктов и лекарственных препаратов, дисбактериозе, кишечных инфекциях, хронической патологии ЖКТ. Обследование больного предполагает проведение копрограммы, ультразвукового исследования органов живота, рентгенографии и эндоскопии. Для нормализации окраски кала назначают диету, сорбенты, пробиотики, ферментные препараты.
Причины кала зеленого цвета
Пищевые привычки
Употребление большого количества зеленых листовых культур (шпинат, укроп) и овощей приводит к характерным изменениям цвета кала вследствие избыточного содержания пигмента хлорофилла. При этом каловые массы оформленные, не имеют гнилостного запаха, частота дефекации не изменяется. Темную зеленоватую окраску испражнений вызывает употребление черной лакрицы, карамели и мармелада с красителями. Цвет стула нормализуется через 2-3 дня.
Дисбактериоз
Накопление в кишечнике патогенных микроорганизмов провоцирует процессы гниения, при этом происходит образование специфических белковых соединений, которые обусловливают отхождение зеленого кала, имеющего резкий зловонный запах. Каловые массы при дисбактериозе неоформленные, мягкие, иногда жидкие. Окраска колеблется от зеленовато-желтой до темно-зеленой. Иногда на поверхности кала формируется светло-зеленый налет.
Выделение стула нетипичного зеленоватого цвета сочетается с дискомфортом и урчанием в животе, метеоризмом, болями и спазмами. Во время дефекации пациенты отмечают резкую болезненность по ходу кишечника, особенно в левых отделах. Измененная окраска испражнений сохраняется длительное время, до устранения причины дисбактериоза. Подобная клиническая картина является показанием для посещения врача.

Кишечные инфекции
Попадание в кишечник болезнетворных микроорганизмов и их размножение — основные причины появления зеленого кала у взрослых и детей. Симптом является патогномоничным для сальмонеллеза. Эта кишечная инфекция характеризуется жидкими пенистыми испражнениями темно-зеленого цвета неоднородной консистенции. Каловые массы имеют сильный гнилостный запах, частота дефекации увеличивается от 5 до 15 раз в сутки, что зависит от тяжести расстройства.
Зеленоватая окраска кала типична и для вирусных инфекций — ротавирусного энтерита, энтеровирусного гастроэнтерита. Сначала наблюдается зеленый понос, затем испражнения теряют каловую консистенцию — в случае тяжелого поражения кишечника при дефекации может выделяться зеленоватая жидкость с неприятным запахом. Симптому сопутствуют тошнота, рвота, разлитые боли в животе, отсутствие аппетита.
Хронические болезни ЖКТ
- Заболевания желудка: гиперацидный гастрит, язвенная болезнь, функциональная диспепсия.
- Воспаление кишечника: неспецифический язвенный колит, энтероколит, болезнь Крона.
Аллергия
Для людей, склонных к аллергическим реакциям, патогномонично развитие диспепсических симптомов после употребления в пищу экзотических блюд и продуктов-аллергенов. При пищевой аллергии начинается диарея, нарушается ритм выделения желчи в кишечник, что и обуславливает наличие зеленоватой окраски каловых масс. Длительность неприятных симптомов — 3-5 дней, после чего состояние улучшается, цвет кала возвращается к норме.
Поражение гепатобилиарной системы
Привычная коричневая окраска кала обусловлена присутствием желчных пигментов, которые подвергаются химическим превращениям в кишечнике. Если цвет испражнений сменился на зеленый, а в правом подреберье появилась тяжесть и тупые боли — значит, изменения окраски вызвали причины со стороны желчного пузыря и печени. Обычно кал мягкой консистенции, неоформленный, светло-зеленого или желтоватого цвета.
При обострении заболевания окраска стула сменяется на серовато-белую. Также человека беспокоит постоянная тошнота и периодическая рвота с примесями желчи. Длительность изменения цвета кала колеблется от нескольких дней при дискинезии желчевыводящих путей до нескольких недель и даже месяцев — при холециститах и холангитах. При гепатитах бывают зеленоватые испражнения, но более характерно осветление каловых масс.
Целиакия
Симптомы зачастую выявляются еще в детском возрасте. Возникает длительная диарея без видимой причины. Из-за нарушений переваривания пищи в тонком кишечнике каловые массы становятся зеленого цвета, испражнения жидкие, обильные, зловонные. Пациенты с целиакией жалуются на постоянную боль в животе, потерю веса, иногда бывает рвота. Диарея может сменяться запорами, когда кал приобретает темный, почти черный цвет. Состояние больного прогрессирующе ухудшается.
Осложнения фармакотерапии
Существует ряд лекарственных средств, способных изменять цвет каловых масс. Чаще всего симптом проявляется при лечении анемии препаратами железа. Микроэлемент выводится с испражнениями, что характеризуется темно-зеленой или черной окраской. Симптом сохраняется в течение всего периода приема железа. Кал зеленого цвета у взрослого обусловливают и другие медикаментозные причины: лечение слабительными средствами, препаратами йода, поливитаминными комплексами.
Редкие причины
- Хронические кровотечения из ЖКТ.
- Опухоли желудка и кишечника.
- Врожденные патологии: дисахаридазная недостаточность, кишечная форма муковисцидоза.
- Эндокринные заболевания: сахарный диабет, тиреотоксикоз, болезнь Иценко-Кушинга.

Диагностика
В случае появления кала зеленого цвета нужно обратиться к врачу-гастроэнтерологу. План диагностических мероприятий включает расширенные лабораторные исследования и современные методы визуализации органов пищеварительной системы. При необходимости больного направляют на консультации к смежным специалистам. Наибольшей информативностью отличаются:
- Копрограмма. При исследовании кала зеленого цвета под микроскопом в нем присутствует большое количество непереваренных частиц пищи, повышенное содержание эритроцитов и лейкоцитов, что указывает на воспалительные процессы в кишечнике. При возможном кишечном кровотечении выполняют реакцию Грегерсена скрытую кровь. Анализ на фекальную эластазу позволяет исключить панкреатит.
- Бактериологические исследования. При изменении цвета кала всегда проводится микроскопический анализ на яйца гельминтов. Обязательно делают посев испражнений на селективные питательные среды для обнаружения типичных возбудителей кишечной группы: сальмонелл, эшерихий, шигелл. При затруднениях в диагностике назначают ИФА крови для выявления антител.
- Ультразвуковое исследование. У взрослого человека появление кала зеленого цвета зачастую вызывают соматические причины, для подтверждения которых требуется УЗИ органов брюшной полости. Сонография позволяет исключить объемные образования и другие тяжелые поражения кишечника. Прицельное УЗИ печени и желчного пузыря необходимо для диагностирования холецистита, гепатита.
- Рентгенография. Ирригоскопия с двойным контрастированием помогает оценить структуру толстой кишки и выявить участки деструкции слизистой, глубокие язвы или дивертикулы. Рентгенография пассажа бария — эффективный метод, с помощью которого можно оценить состояние всех отделов желудочно-кишечного тракта, обнаружить признаки язвенной болезни.
- Дополнительные методы.ФГДС рекомендовано при признаках гастродуоденальной патологии. Больным с подозрением на воспалительные заболевания кишечника показана колоноскопия с забором биопсии. Для постановки диагноза целиакии производят цитоморфологическое исследование биоптатов тонкой кишки, определяют специфические антитела. Для выяснения причины тяжелой аллергии информативна иммунограмма.
Лечение
Помощь до постановки диагноза
Зеленоватый цвет испражнений, связанный с употреблением определенных продуктов, не требует специфической терапии. Достаточно исключить провоцирующие факторы из своего рациона, и через пару дней окраска стула нормализуется. Если симптом сопровождается тошнотой, диареей, болями в брюшной полости, следует обратиться к врачу для выяснения, почему кал приобрел зеленый цвет. Наличие в каловых массах прожилок крови — показание для экстренной госпитализации.
Консервативная терапия
Важной составляющей лечения является специальная диета. В остром периоде кишечных инфекций, других желудочно-кишечных патологий человека переводят на щадящий рацион — слизистые супы, протертые каши на воде. После нормализации стула больной постепенно возвращается к привычному питанию. Целиакию лечат при помощи пожизненной безглютеновой диеты. Медикаменты подбирают в зависимости от причины зеленого кала. С терапевтической целью используют:
- Сорбенты. Назначаются при всех случаях зеленоватого стула и диареи, поскольку эффективно выводят из организма токсические продукты метаболизма и бактериальные агенты. Потемнение кала на фоне применения препаратов активированного угля является вариантом нормы.
- Пробиотики. При дисбактериозе, в период восстановления после инфекций кишечника пробиотические средства необходимы для колонизации толстой кишки полезными лактобактериями. Препараты улучшают моторику, устраняют дискомфорт в животе, помогают нормализовать частоту и консистенцию стула.
- Антисекреторные средства. При гиперацидных состояниях эффективны медикаменты, которые снижают кислотность в желудке, предотвращают развитие язв и кровотечений из ЖКТ. Предпочтение отдается ингибиторам протеиновой помпы, отличающимся длительным действием и минимальными побочными эффектами.
- Ферменты. При гастроинтестинальной форме кишечных инфекций и хронических энтеритах хороший терапевтический эффект оказывает панкреатин, сухая желчь. Заместительная энзимотерапия стимулирует пищеварение и устраняет синдром мальабсорбции, благодаря чему исчезают все диспепсические расстройства.
- Антибиотики. Противомикробные средства показаны при тяжелых генерализованных формах бактериальных заболеваний для воздействия на инфекционные причины расстройства. Преимущественно используют медикаменты из группы фторхинолонов, тетрациклинов. Иногда терапию дополняют сульфаниламидами. При вирусных инфекциях этиотропные препараты не назначают.
4. Роль протеолитических ферментов в норме и патологии человека/ Зинкевич О.Д., Анохин В.А., Тюрин Ю.А.// Инфекции и иммунитет. Сборник статей — 2003.

Стул у здоровых детей не всегда выглядит одинаково. Состояние стула обычно зависит от возраста, вида вскармливания, периода развития ребенка. Как выглядит нормальный стул у грудничка? Опишем допустимые варианты цвета, запаха, консистенции и выясним, как меняется стул грудничка в пределах нормы или при появлении причин для беспокойства. Консультирует кандидат медицинских наук, врач-педиатр Рабият Салахиддиновна Зайниддинова.
— Рабият Салахиддиновна, в чем основные отличия стула новорожденного на грудном, искусственном и смешанном вскармливании?
— Для малышей на грудном вскармливании, при кормлении адаптированной смесью и при сочетании этих двух видов питания допускается различный вид стула. Например, малыш на грудном вскармливании (ГВ) чувствует себя комфортно при частоте стула до 5-8 раз в сутки, и это норма. На искусственном вскармливании (ИВ) малыш может опорожнять кишечник до 1 раза в день или даже раз в 2 дня, и это тоже вариант нормы. Разным является и цвет детского стула: кашицеобразный желтый стул у ребенка на грудном молоке и более темный и плотный, густой стул у грудничка на смеси. На смешанном вскармливании вариабельность выше, здесь нормой будет и кашицеобразный, и жидковатый стул, и разнообразная цветовая гамма.
— Как меняется стул ребенка от рождения до года?
— Сразу после рождения стул имеет очень темный (черный) цвет и представляет собой не совсем фекалии, а скорее смесь из слущенного эпителия, фрагментов желчи, амниотической жидкости и пренатальных волос. Он называется меконий. Такой плотный темный стул может отмечаться до 3 дней, затем появляется переходный стул — более светлый, с возможным включением зеленого цвета.
Зеленый стул у грудничка обусловлен высоким содержанием билирубина, что нормально для первых месяцев жизни. Как правило, к концу первого месяца стул приобретает устойчивый, постоянный вид — он кашицеобразный, желтоватый, с мелкими беловатыми вкраплениями.
— Каким может быть цвет детского стула?
— Нормальный цвет стула может иметь все оттенки оранжевого и коричневого: горчично-желтый, светло-коричневый, коричневый стул у грудничка — это нормально. Интенсивность присутствия зеленого цвета в стуле зависит от концентрации в нем билирубина, состояния кишечной микробиоты, наличия пищевой аллергии или глистной инвазии. Очень плотный и темный стул более характерен для малышей на искусственном вскармливании, но и он становится светлее и мягче с началом введения в рацион продуктов прикорма.
Если стул не укладывается в гамму привычных оттенков, стоит присмотреться к состоянию малыша. Не слишком ли он беспокоен — не капризен ли, не вздут ли живот, не поменялся ли цвет мочи. Налитый кровью, черный или светлый стул у ребенка — это не норма и повод как можно скорее обратиться за медицинской помощью.
Чек-лист: как пройти плановый медосмотр ребенку в 1 год
— Исключая цвет, как у малышей по стулу определить наличие патологии?
Пенистый стул у грудничка
— Может быть показателем дефицита нормальной микробиоты, когда нарушается физиологический процесс переваривания пищи с участием микрофлоры и стул меняет свою консистенцию. Состояние может быть транзиторным, не нарушающим качество жизни ребенка, а может оказаться проявлением кишечной инфекции, если сопровождается температурой, беспокойством, болевым синдромом, рвотой и диареей.
Понос у грудничка
— Диарея у детей первых месяцев жизни может быть вызвана инфекционной причиной или быть не связанной с инфекциями.
Неинфекционные диареи
Диарея может быть признаком аллергии к белкам коровьего молока, погрешностей в питании мамы, если малыш на ГВ, а также сопровождать введение новых продуктов прикорма (как проявление возможной адаптации к перевариванию нового продукта).
Инфекционный понос
Симптомы острого инфекционного заболевания (кишечной инфекции): водянистый стул у грудничка с характерной зловонностью, пенистостью, частыми позывами на дефекацию.
Запор у грудничка
— Запоры могут начать формироваться уже с первого месяца жизни. Педиатра должны насторожить такие факты, как выход у новорожденных мекония более двух суток (обычно отхождение происходит в первые сутки).
Если мама замечает затруднение отхождения стула на протяжении первого месяца жизни, нужно обязательно обратить на это внимание педиатра, чтобы не пропустить симптомы каких-либо серьезных заболеваний.
Нарушение адекватной иннервации прямой кишки
Запор и вздутие живота могут быть симптомом болезни Гиршпрунга у грудничка. Понадобится осмотр у детского хирурга, чтобы исключить этот диагноз.
Невозможность самостоятельно удерживать кал при анальных трещинах
При наличии анальных трещин или раздражении перианальной зоны стул каждый раз причиняет видимое беспокойство ребенку, что на психогенном уровне может провоцировать запоры.
Частое использование газоотводной трубки, микроклизм
Порой в желании помочь ребенку при запоре родители применяют газоотводные трубки чуть ли не ежедневно или часто ставят микроклизмы. Это может провоцировать раздражение перианальной зоны и опосредованно вести к запорам.
Скрытая кровь в кале у ребенка
— Существует медицинский анализ кала на скрытую кровь: он показывает наличие микропрожилок крови, которые нельзя диагностировать визуально. Почему важно не упустить этот момент? Если анальные трещины дают яркие, видимые глазу прожилки крови в стуле у грудничка, то скрытая кровь в его кале может быть признаком гастроинтестинальных реакций.
Гастроинтестинальная пищевая аллергия
Тест на скрытую кровь в кале при пищевой аллергии
При неблагоприятной реакции на пищу меняется характер стула. Ярких прожилок крови в стуле у грудничка не появляется, но педиатр всегда должен держать в голове возможность аллергии, и скрытая кровь в кале будет дополнительным диагностическим критерием.
Назначая маленькому пациенту обследование на скрытую кровь в кале, доктор ищет возможные повреждения целостности слизистой желудка или кишечника. У детей ввиду нежности их слизистой такое повреждение может быть спровоцировано перечисленными аллергенами. Поэтому важно исключить возможный фактор риска развития или нарастания аллергии на пищевые продукты.
Кал со слизью и запахом
— Говоря о большом количестве слизи в стуле у грудничка, нужно помнить, что такое слизь. Это тянущиеся выделения, которые являются продуктом работы слизистой оболочки кишечника: так он защищает себя от агрессивной кислотной или щелочной среды в процессе переваривания пищи. Более того, недостаток слизи может провоцировать запоры, хотя мам чаще всего волнует ситуация, когда слизи в подгузнике слишком много.
На что обратить внимание, если много прозрачной или белой слизи в кале у ребенка
Состояние здоровья
Если ребенок нездоров и, допустим, у него много соплей или мокроты при кашле, вполне возможно, что он ее отхаркивает, но, не умея выплевывать полноценно, проглатывает, и слизь обильно выделяется с калом.
В период прорезывания зубов у детей с трех месяцев и до года идет активное выделение слюны, которая проглатывается младенцем, выделяется вместе с калом и дает обилие слизи.
Кусочки непереваренной пищи в кале
— Для многих родителей кусочки непереваренной пищи в кале у ребенка — тревожный признак. Они полагают, что если ребенок что-то не переварил, значит, у него есть какие-то проблемы с желудком и он недополучит питательных веществ.
Причины появления мелких частиц еды в кале
Неперевариваемые ферментами компоненты пищи
Многие продукты в принципе не подвергаются полноценному расщеплению в организме, например, пища, богатая клетчаткой. Ворсинки клетчатки не могут перерабатываться до конца, поэтому они выходят в виде непереваренных элементов при дефекации.
Физиологическая ферментная недостаточность
В определенные возрастные периоды у ребенка не хватает пищеварительных ферментов, и это норма — он не в состоянии переваривать предлагаемый объем пищи полностью. Но это не означает, что малыш не удовлетворяет свои потребности в основных пищевых ингредиентах. Когда он подрастет, активность ферментов сформируется в полном объеме, и непереваренные кусочки будут попадаться в стуле все реже и реже.
Неприятный запах
— Неприятный запах, то есть запах, нехарактерный для обычного детского стула, может появляться по нескольким причинам.
— Рабият Салахиддиновна, какие симптомы могут появиться вместе с изменением цвета стула — о чем они говорят и когда их можно считать нормой?
— Как правило, сама по себе вариабельность оттенков стула допустима. Опасные цвета: ярко окрашенный прожилками крови, черный, серовато-белый стул у ребенка.
Когда допустимы некоторые симптомы, сочетающиеся с изменением стула.
Аллергические реакции
Пищевая аллергия у грудничков чаще сопровождается гастроинтестинальными проявлениями, чем кожными. Поэтому меняется цвет стула, усиливается обилие слизи в кале и в нем могут появиться небольшие прожилки крови. При таком состоянии не должно быть общего недомогания и температуры, но допускаются колики и метеоризм.
Прорезывание зубов
Процесс сопровождается сочетанием симптомов: недомоганием и температурой, допускаются приступы плача, плохой аппетит и обильный слизистый стул. Но нет рефлюкса и рвоты, температурные подъемы невысокие и легко купируются обычными жаропонижающими средствами.
Кишечная инфекция
Основные признаки инфекционного процесса: температура, рефлюкс и рвота, частые приступы плача и при этом кардинальная смена цвета стула, а также его консистенции на пенистый жидкий стул у ребенка со зловонным запахом. Задача родителей — немедленно обратиться к педиатру, чтобы скоординировать действия.
— Что делать, чтобы нормализовать стул у младенца?
Чек-лист: в каких случаях родителям можно не беспокоиться, а когда обращаться к врачу
- Ребенок очень настойчиво, громко и пронзительно плачет, периоды спокойствия недолгие, успокоить его не удается сразу, или он затихает ненадолго и снова начинает рыдать; либо состояние сопровождается температурой, рвотой, общим недомоганием, задержкой стула или нехарактерным обильным жидким стулом у грудничка. В этом случае нужно обратиться к детскому хирургу и пройти УЗИ брюшной полости, чтобы исключить хирургическую патологию.
- Если болезнь вызвана течением вирусной инфекции с абдоминальным болевым синдромом (болями в животе), то это проявление кишечного синдрома на фоне вирусной инфекции. Здесь допускаются температура, колики, метеоризм и общее недомогание. Несмотря на то, что детское состояние значительно нормализуется после приема жаропонижающих средств, в любом случае оно требует осмотра и контроля врача-педиатра.
- Зная об аллергических реакциях на определенные виды продуктов, детский рацион расширяют постепенно. Если у ребенка отмечаются небольшие проявления в виде изменения характера стула или признаки дискомфорта в виде однократного приступа рвоты после приема нового продукта, то, вероятно, данный продукт введен рано, его следует пока отложить. Родителям нужно понаблюдать за состоянием ребенка, необязательно сразу обращаться к врачу.
- В период прорезывания зубов грудничка беспокоят температура, колики, метеоризм, частые приступы плача. При этом обычный стул может измениться — появляется стул с обилием слизи, но без зловонного запаха и примесей пены. И это вполне допустимая по возрасту ситуация, которая может наблюдаться родителями и не требует немедленного обращения к педиатру.
Чек-лист: цвет и консистенция стула у грудничка, норма и отклонения
Норма цвета
Нехарактерные оттенки, требующие уточнения природы их происхождения
Консистенция
Каждый раз, снимая подгузник, волей-неволей мама изучает его содержимое. Безусловно, детское здоровье проявляется множеством симптомов, и детский стул тоже может служить маркером нормального пищеварения. Однако нужно помнить, что характеристики стула крайне изменчивы, они не могут быть всегда одинаковыми, и это не говорит о наличии патологии у ребенка. Но если стул малыша на протяжении нескольких дней или недель не сформирован, сохраняет непривычный нехарактерный запах или имеет выраженные отклонения от общепринятых норм, тогда рекомендуется обратиться за консультацией к педиатру..
кандидат медицинских наук, врач-педиатр, неонатолог, специалист по вакцинопрофилактике
Рабият Салахиддиновна Зайниддинова
1 1. Володин Н. Н. Неонатология. Национальное руководство. М.: ГЭОТАР, 2019.
2 2. Геппе Н. А., Подчерняева Н. С. Пропедевтика детских болезней: учебник. М.: ГЭОТАР-Медиа, 2012.
3 3. Шабалов Н. П. Неонатология: в 2 т. Учебное пособие. 7-е изд., переработанное и дополненное. М.: ГЭОТАР-Медиа, 2020.
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО ® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.
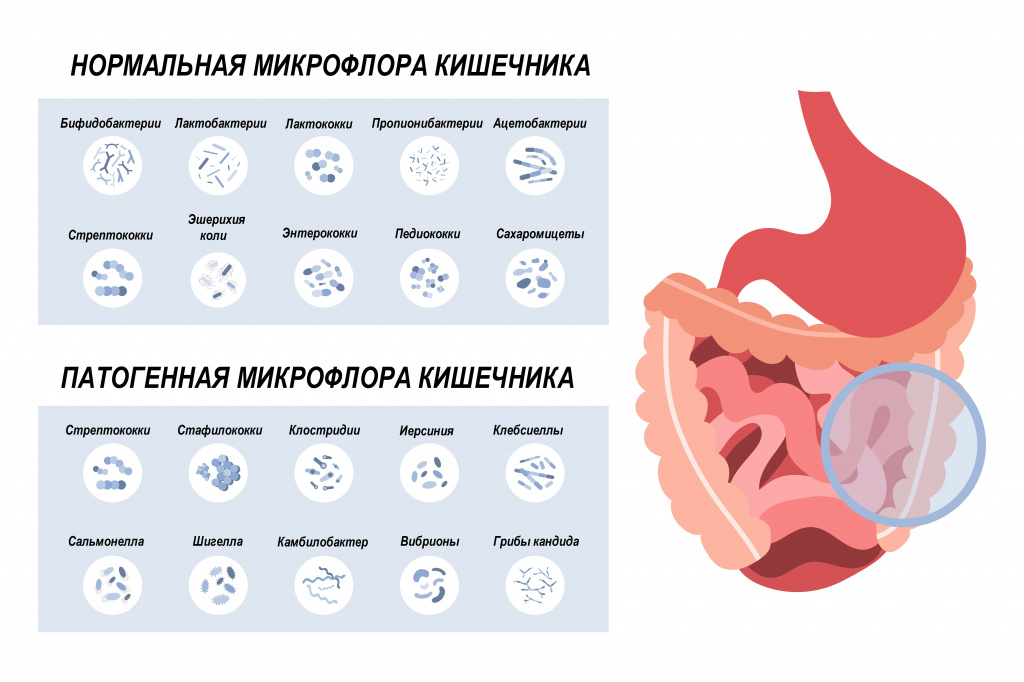
Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т.д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
Кал полностью восстанавливает свои характеристики после окончания курса приема лекарств.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.
К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.
Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.
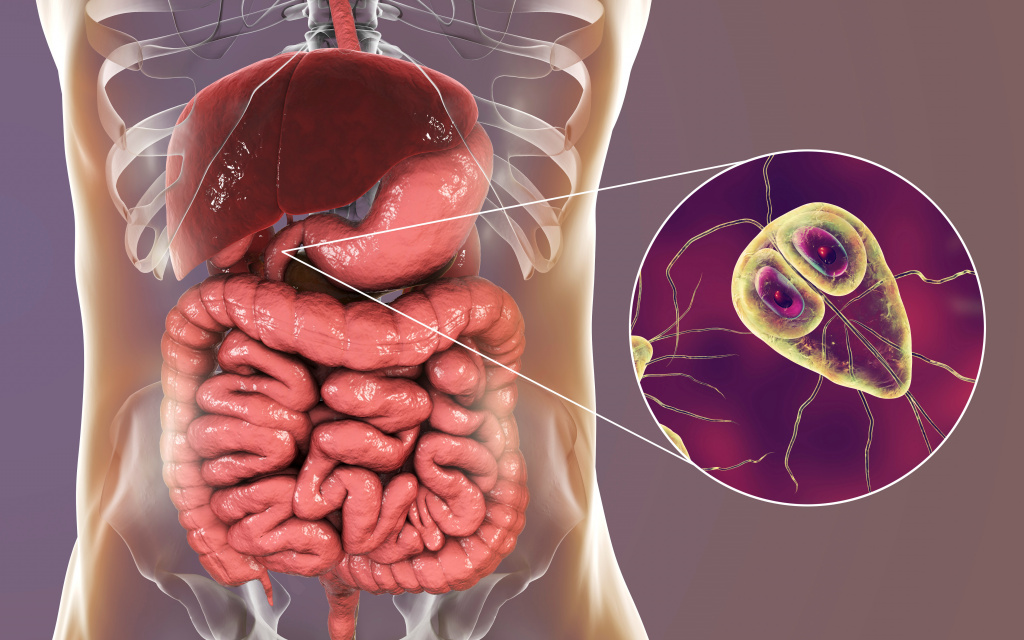
Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
Ротавирус распространяется пищевым, водным, воздушно-капельным, бытовым путем. Прекрасно сохраняется во внешней среде, устойчив к большинству дезинфицирующих средств. Для развития заболевания достаточно попадания в рот всего нескольких вирусных частиц. Начинается с симптомов острой респираторной вирусной инфекции – повышения температуры тела, покраснения и болезненности горла. Затем присоединяются частая обильная рвота и частый (5–15 раз в сутки) жидкий стул, который может быть разных оттенков, в том числе желто-зеленым. На этом фоне быстро развивается обезвоживание.
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
-
общий анализ крови с развернутой лейкоцитарной формулой;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Дисбактериоз кишечника у детей - нарушение качественного и количественного состава кишечной микрофлоры, при котором в ней начинают преобладать условно-патогенные микроорганизмы. Дисбактериоз у детей раннего возраста проявляется срыгиваниями, низкими темпами прибавки массы тела, нарушением стула; у детей старшего возраста – отрыжкой, снижением аппетита, неустойчивым стулом, кишечными коликами. Подтверждение дисбактериоза у детей проводится с помощью бактериологического исследования испражнений, анализа копрограммы. Лечение дисбактериоза у детей включает соблюдение диеты, фаготерапию или антибактериальную терапию, прием пробиотиков и пребиотиков, иммунорегуляторов, витаминов.

Общие сведения
Дисбактериоз (дисбиоз) у детей характеризуется стойким нарушением микробиоценоза кишечника, изменением соотношения облигатной и факультативной микрофлоры кишечника в пользу последней. Проблема дисбактериоза у детей – наиболее актуальная в педиатрии, поскольку по данным современных исследований, нарушение биоценоза кишечника выявляется у 25-50% здоровых детей грудного возраста. Среди детей, больных соматическими и инфекционными заболеваниями (кишечными инфекциями, энтеритами, колитами, аллергическим дерматитом и др.), дисбактериоз кишечника различной степени тяжести обнаруживается практически в 100% случаев.
Рождение ребенка сопряжено с его переходом из стерильной внутриутробной среды в окружающий мир, заселенный многообразием различных микроорганизмов. Практически сразу организм новорожденного подвергается микробной колонизации. Основную часть облигатной микрофлоры ребенок получает от матери (во время продвижения по родовым путям, при грудном вскармливании), что является определяющим для его последующего здоровья. Иммунные факторы, присутствующие в молозиве и грудном молоке (секреторный IgA, лизоцим, лактоферрин, макрофаги, бифидус-фактор и др.), блокируют колонизацию кишечника условно-патогенной флорой. Поэтому для профилактики дисбактериоза у ребенка чрезвычайно важно его раннее прикладывание к груди матери (в первые 30 минут, но не позднее 2-х часов после рождения).
В течение первых 3-5 дней жизни микробный пейзаж кишечника становится более разнообразным, и в нем, наряду с полезными бактериям, в большом количестве поселяются условно-патогенные микроорганизмы. В результате этого на первой неделе у новорожденных детей развивается транзиторный дисбактериоз кишечника, проявляющийся срыгиваниями, неустойчивым водянистым стулом с примесью слизи, спастическими болями. Транзиторный дисбактериоз у детей обычно завершается на второй неделе жизни, по мере того, как бифидо- и лактобактерии вытесняют других представителей микробиоценоза кишечника. Однако при наличии отягощающих факторов нормальная микрофлора не формируется, и транзиторный дисбактериоз у детей переходит в истинный.

Причины у детей
Всех представителей кишечной микрофлоры в гастроэнтерологии принято разделять на 4 группы: облигатную, факультативную (условно-патогенную), транзиторную и патогенную флору. Транзиторная флора, не является типичной для организма человека, и носит временный, случайный характер. Представителями патогенной кишечной флоры являются возбудители инфекционных заболеваний (дизентерии, сальмонеллеза и др.), в норме не присутствующие в кишечнике.
Облигатная флора (бифидобактерии, лактобактерии, кишечная палочка) регулирует иммунитет; участвует в процессе пищеварения, обмене веществ, синтезе витаминов и ферментов; стимулирует моторику ЖКТ. Факультативная флора (золотистый и эпидермальный стафилококк, энтеробактер, протей, клебсиелла, клостридии, дрожжевых грибы рода кандида) в норме составляет не более 0,6% от общего количества микроорганизмов и при нормальном состоянии иммунной системы не вызывает заболеваний. Однако при снижении резистентности организма, изменении видового и количественного соотношения облигатной и факультативной микрофлоры у детей развивается дисбактериоз.
Причины, приводящие к дисбактериозу у детей, многообразны и начинают действовать уже во внутриутробном периоде или вскоре после рождения ребенка. Нарушение бактериального гомеостаза кишечника может быть связано с осложненным течением беременности и родов, поздним прикладыванием к груди, недоношенностью ребенка, наличием бактериального вагиноза у матери.
Развитие дисбактериоза у детей грудного возраста может быть обусловлено плохим питанием кормящей матери, возникновением у нее мастита, ранним переводом ребенка на искусственное вскармливание, частыми ОРВИ, диатезом.
У детей раннего, дошкольного и школьного возраста факторами развития дисбактериоза выступают нерациональное питание с преобладанием в рационе ребенка избытка углеводов и животного белка, загрязнение окружающей среды, длительное лечение антибактериальными и гормональными препаратами, стрессы. Изменению микробного равновесия ЖКТ способствуют кишечные инфекции, заболевания органов пищеварения (лактазная недостаточность, гастрит, панкреатит, энтероколит, запор), паразитарные инвазии (аскаридоз, лямблиоз), наличие несанированных очагов хронической инфекции (кариеса, тонзиллита), заболевания, протекающие со снижением иммунитета (сахарный диабет, онкопатология, цирроз печени, ВИЧ и др.).
Классификация
В зависимости от преобладающей условно-патогенной флоры различают протейную, стафилококковую, кандидозную, ассоциированную формы дисбактериоза кишечника у детей; по клиническому течению – латентный, локальный и генерализованный варианты.
Степень тяжести дисбактериоза у детей определяется видовым и количественным составом микрофлоры:
- I степень - преобладает анаэробная микрофлора; количество бифидобактерий не менее 107—108 ; условно-патогенные микроорганизмы не более двух видов, 102—104 КОЕ на 1 г фекалий.
- II степень - равное количество анаэробной и аэробной флоры; условно-патогенные микроорганизмы 106—107 КОЕ на 1 г фекалий; обычная кишечная палочка вытеснена гемолизирующей и лактозонегативной.
- III степень – преобладает аэробная флора, вплоть до полного подавления бифидо- и лактобактерий; количество условно-патогенных микроорганизмов значительно увеличено.
- IV степень – ассоциированный дисбактериоз у детей; абсолютное преобладание условно-патогенной микрофлоры, резистентной к антибиотикам.
Согласно клинико-бактериологическим критериям выделяют компенсированный, субкомпенсированный и декомпенсированный дисбактериоз у детей.
Компенсированный дисбактериоз у детей протекает в латентном варианте и соответствует I-II степени тяжести. Клинически ребенок остается здоровым, нормально развивается и прибавляет в массе; аппетит и стул в норме.
Субкомпенсированный дисбактериоз у детей соответствует локальному варианту, II-III степени тяжести. Отмечаются умеренно-выраженные клинические симптомы: вялость, плохой аппетит, плохая прибавка в массе, диспепсические расстройства.
Декомпенсированный дисбактериоз у детей может иметь локальное или генерализованное течение, III-IV степень тяжести. Значительно ухудшается общее состояние ребенка за счет рвоты, частого жидкого стула, интоксикации. На этом фоне легко возникают острые кишечные инфекции, энтероколиты, бактериемия и сепсис.
В клинической картине дисбактериоза у детей могут доминировать один или несколько характерных синдромов: диарейный, дискинетический, нарушения пищеварения и всасывания (мальдигестии и мальабсорбции), интоксикации, астеноневротический, дермоинтестинальный.
Симптомы дисбактериоза у детей
У новорожденных и грудных детей дисбактериоз сопровождается срыгиваниями, рвотой, метеоризмом, урчанием и спазмами по ходу кишечника. Ребенок недостаточно набирает массу тела, беспокойно ведет себя, плохо спит. Стул у ребенка с дисбактериозом обычно жидкий или кашицеобразный, обильный, пенистый с примесью комочков или слизи, необычного цвета (белого, зеленоватого), с гнилостным или кислым запахом.
При синдроме мальабсорбции развивается диарея, стеаторея, гипотрофия, полигиповитаминоз. Эндогенная интоксикация при дисбактериозе у детей сопровождается полидефицитной анемией, задержкой физического развития, снижением аппетита. Процессы брожения и гниения в кишечнике вызывают аутоаллергизацию и развитие дермоинтестинального синдрома (крапивницы, атопического дерматита). Проявлениями астеноневротического синдрома служат раздражительность, слабость, нарушение сна.
В более старшем возрасте дисбактериоз у детей может протекать с запорами, поносами или их чередованием; кишечными коликами, отрыжкой, неприятным запахом изо рта, чувством распирания желудка после еды. Вторичными внекишечными проявлениями дисбактериоза у детей, связанными с гиповитаминозом, нарушением обмена веществ, снижением иммунитета могут стать заеды в уголках рта, стоматит, фурункулез, угревая сыпь, ломкость волос и ногтей и др.
Генерализованный дисбактериоз обычно развивается у детей с иммунодефицитным состоянием и протекает по типу кандидамикоза с явлениями молочницы, глоссита, хейлита, поражением гладкой кожи, вульвита или баланопостита, висцерального кандидоза.
Диагностика
Установлению диагноза дисбактериоза предшествует обследование ребенка педиатром и детским гастроэнтерологом, проведение лабораторных анализов и дополнительных инструментальных исследований. С помощью физикального обследования детей оценивается состояние кожи и слизистых; пальпация живота выявляет болезненность по ходу кишечника.
Лабораторная диагностика обычно включает бактериологическое или биохимическое исследование кала на дисбактериоз. Микробиологическими критериями дисбактериоза у детей служат уменьшение количества бифидо- и лактобактерий, снижение или увеличение числа нормальных кишечных палочек, а также появление их измененных штаммов, обнаружение грамотрицательных палочек, увеличение количества кокков, грибов, клостридий. Биохимический анализ основан на определении уровня метаболитов летучих жирных кислот (пропионовой, уксусной, масляной), продуцируемых микроорганизмами, живущими в ЖКТ.
Для выяснения причины дисбактериоза у детей могут назначаться УЗИ органов брюшной полости, гастроскопия, биохимические пробы печени, анализ кала на лямблии и яйца гельминтов. Исследование копрограммы позволяет выявить степень нарушения расщепления и всасывания пищи.
При подозрении на дисбактериоз у детей важно исключить неспецифический язвенный колит, ОКИ, синдром мальабсорбции.
Лечение дисбактериоза у детей
Терапия дисбактериоза у детей начинается с подбора индивидуальной диетотерапии. В рацион детей, находящихся на смешанном вскармливании, вводятся кисломолочные продукты. В питании детей старшего возраста ограничиваются сахара, углеводы, животные белки; для восстановления нормальной кишечной микрофлоры рекомендуются молочнокислые продукты, обогащенные биокультурами, пищевые волокна.
При дисбактериозе кишечника у детей назначаются пробиотики – препараты, содержащие монокультуры или комбинации полезных бактерий; пребиотики, способствующие росту и размножению микробов нормальной флоры кишечника; симбиотики - комбинированные препараты.
С целью селективной деконтаминации кишечника при дисбактериозе у детей применяются бактериофаги, лизирующие патогенные бактерии, а при неэффективности – антибиотики (макролиды, цефалоспорины). Лечение кандидозного дисбактериоза у детей проводится противогрибковыми препаратами (нистатин, флуконазол).
В случае выраженных нарушений пищеварения назначаются ферменты, при интоксикации показан прием сорбентов. Часто болеющим детям рекомендуется иммуномодулирующая терапия адаптогенами, витаминотерапия.
Профилактика
Залогом формирования нормальной микрофлоры кишечника у ребенка является забота о своем здоровье будущей мамы: планирование беременности, сбалансированное питание во время беременности, лечение бактериального вагиноза, соблюдение режима дня и отдыха, исключение нервных потрясений.
Самыми первыми мерами по профилактике дисбактериоза должно быть раннее прикладывание ребенка к груди в родзале и сохранение грудного вскармливания детей на протяжении не менее полугода, постепенное введение прикормов. Необходимо лечение хронических заболеваний органов пищеварения, предупреждение кишечных инфекций. Для недопущения развития дисбактериоза антибиотикотерапия у детей должна проводиться под прикрытием пробиотиков или пребиотиков.
Читайте также:

