Дисфагия при столбняке ответы врачей
Обновлено: 18.04.2024
Столбняк (tetanus) — острая инфекционная болезнь из группы сапрозоонозов, вызываемая Clostridium tetani, с контактным механизмом передачи возбудителя, клинически характеризующаяся поражением нервной системы в виде мышечного гипертонуса и приступами генерализованных (тетанических) судорог.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| А33 | Столбняк новорождённого |
| А 34 | Акушерский столбняк |
| А35 | Другие формы столбняка |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
АКДС - адсорбированная коклюшно-дифтерийно-столбнячная вакцина
АДС-М - адсорбированный дифтерийно-столбнячный анатоксин
АС-М - адсорбированный столбнячный анатоксин
МЕ - - международная единица
ОАК - общий анализ крови
ОАМ - общий анализ мочи
УЗИ - ультразвуковое исследование
ЭКГ - электрокардиограмма
Пользователи протокола: врачи скорой неотложной помощи, врачи общей практики, терапевты, инфекционисты, невропатологи, анестезиологи-реаниматологи, хирурги, травматологи, организаторы здравоохранения.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Классификация
По месту внедрения возбудителя:
· раневой;
· послеожоговый;
· послеоперационный;
· после отморожений;
· после электротравм.
По распространенности:
Общий (распространенный или генерализованный):
· первично-общая форма;
· нисходящая форма;
· восходящая форма (от первичного места внедрения до отдаленных областей с развитием тризма мышц).
Местный (ограниченный):
· локализованный;
· лицевой паралитический столбняк Розе;
· головной столбняк Бруннера (цефалический, бульбарный).
По длительности течения:
· молниеносный (длительность течения до 1 сут);
· острый с бурным течением tetanus vehemens;
· подострый;
· хронический tetanus lentus.
По степени тяжести (для общего столбняка):
· лёгкая (I);
· среднетяжёлая (II);
· тяжёлая (III);
· очень тяжелая (IV).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 4
Диагностические критерии генерализованного столбняка 3
Жалобы:
· затруднение при открывании рта;
· невозможность размыкания зубов;
· затруднение глотания (дисфагия);
· тянущие боли и мышечные подергивания в области раны;
· выраженные мышечные боли;
· повышение температуры тела до 38 - 40°С;
· упорная бессонница.
Физикальное обследование:
· тризм (тоническое напряжение жевательных мышц);
· затруднение при открывании рта;
· сардоническая улыбка (своеобразное выражение лица одновременно плача и иронической улыбки);
· дисфагия;
· ларингоспазм;
· постоянное (без расслабления) тоническое напряжение мышц шеи, спины, конечностей, преимущественно нижних (кроме мышц стоп и кистей), ригидность затылочных мышц;
· опистотонус (голова запрокинута назад, позвоночник изогнут в поясничном отделе вперед, ноги вытянуты);
· напряжение мышц живота (живот как доска);
· эмпростотонус (из-за сильного напряжения мышц живота тело наклоняется вперед);
· плевростотонус (тело изгибается в одну сторону);
· скованность туловища и конечностей, кроме кистей и стоп, невозможность движений;
· на фоне мышечного гипертонуса развиваются крайне болезненные тетанические судороги различной интенсивности и продолжительности;
· при длительных судорогах дыхательных мышц и мышц гортани возможна асфиксия;
· повышение температуры тела (37,5-38С, реже 39-40С);
· гиперсаливация, повышенное потоотделение;
· тахикардия, повышение артериального давления;
· затруднение дефекации и мочеиспускания из-за спазма мышц промежности;
· признаки обезвоживания;
· сознание при столбняке сохранено.
Критерии тяжести столбняка [1, 3]:
· длительность инкубационного, начального периодов;
· выраженность и длительность симптомов заболевания.
I степень (легкая): инкубационный период 3 недели, средние сроки обращения за медицинской помощью — 5–7-й день заболевания, симптомы выражены слабо и самостоятельно исчезают через 2–3 недели, приступы судорог отсутствуют или редкие, субфебрильная температура тела;
II степень (средней степени): инкубационный период 2 недели, начальный — более 4 суток, госпитализация на 4–5-й день заболевания, характерные признаки заболевания с тахикардией и повышением температуры тела до высоких цифр, частота судорог не превышает 1-2 раза в час, а их длительность не более 15-30 секунд, продолжительность острого периода болезни – до 3 недель.
III степень (тяжелая): инкубационный период 9–15 суток, начальный — 3–4 суток, госпитализация на 2–3-й день заболевания; симптомы резко выражены, лихорадка постоянная и высокая, приступы судорог частые (через каждые 5-30 мин) и продолжительные (до 1-3 мин) с выраженной гипоксией, поражением сосудодвигательного центра (тахиаритмии, неустойчивое артериальное давление), присоединением пневмонии. Период тяжелого состояния продолжается не менее 3 недель.
IV степень (очень тяжелая): инкубационный период — 5–8 суток, начальный — 1–1,5 суток, госпитализация в 1-й день заболевания с выраженной клинической картиной. Приступы судорог сопровождаются признаками асфиксии, температура тела повышается до 40–42 °С.
Головной (бульбарный) столбняк Бруннера:
· признаки поражения верхних отделов спинного мозга и продолговатого мозга (мышц лица, шеи и глотки, со спазмами глотательной мускулатуры, мышц голосовой щели, диафрагмы и межреберных мышц). Смерть наступает в результате паралича сердца или дыхания.
Местный (локализованный) столбняк:
· боль и тоническое напряжение мышц на месте входных ворот;
· локальные судороги;
· позже вовлекаются другие мышцы, и наступает генерализация процесса.
Местный паралитический столбняк Розе (развивается при ранениях, травмах головы и лица):
· тризм, сардоническая улыбка, ригидность мышц затылка;
· односторонний парез лицевого, реже отводящего и глазодвигательного нервов.
Лабораторные исследования: не проводятся на амбулаторном уровне.
Лабораторные исследования на стационарном уровне[1,2,3,5]:
· Общий анализ крови: нейтрофильный лейкоцитоз (может быть обусловлен сгущением крови), сдвиг формулы влево, анэозинофилия бывают обычно при сочетании столбняка с другой бактериальной инфекцией.
· Общий анализ мочи: в разгар болезни - повышение удельного веса мочи, появление белка.
· Биохимические методы исследования: при исследовании крови выявляют метаболический ацидоз, снижение резервной щелочности. Степень изменения этих показателей коррелирует с тяжестью течения. На фоне судорожного синдрома и дегидратации обычно возникают выраженная азотемия, креатенинемия. При сильной потливости развивается нарушение водно-электролитного баланса.
На фоне лихорадки, судорог часто выявляется гипопротеинемия.
Усиление процессов сгорания жиров сопровождается липемией, а повышенный расход гликогена, снижение его количества в исчерченных мышцах — гипогликемией.
Инструментальные исследования
· ЭКГ – синусовая тахикардия, при прогрессировании заболевания возможно нарушение сердечного ритма, появление отрицательного зубца Т.
· Рентгенография органов грудной клетки – признаки пневмонии.
Показания для консультации специалистов:
· консультация хирурга и травматолога – при переломах, разрывах сухожилий, массивных кровотечениях;
· консультация невропатолога – при диффернциальной диагностики с поражениями ЦНС.
Диагностический алгоритм2: (схема)

Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Анатоксин противостолбнячный (Tetanus toxoid) |
| Бензилпенициллин (Benzylpenicillin) |
| Декстроза (Dextrose) |
| Диазепам (Diazepam) |
| Диклофенак (Diclofenac) |
| Дифенгидрамин (Diphenhydramine) |
| Доксициклин (Doxycycline) |
| Клиндамицин (Clindamycin) |
| Левофлоксацин (Levofloxacin) |
| Магния сульфат (Magnesium sulfate) |
| Метронидазол (Metronidazole) |
| Натрия хлорид (Sodium chloride) |
| Парацетамол (Paracetamol) |
| Пипекурония бромид (Pipekuroniyu bromide) |
| Рокурония бромид (Rocuronium) |
| Сыворотка противостолбнячная (Serum tetanus) |
| Тримеперидин (Trimeperidine) |
| Фенобарбитал (Phenobarbital) |
| Хлорпромазин (Chlorpromazine) |
| Цефотаксим (Cefotaxime) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1,2-5]: при подозрении на столбняк больные подлежат экстренной госпитализации в отделение реанимации в связи с возможным нарушением жизненно важных функций, необходимостью интенсивной терапии и ухода.
Немедикаментозное лечение: нет.
Медикаментозное лечение: нет.
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения: лечение на амбулаторном уровне не проводится.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ 5: лечение столбняка осуществляется в отделении реанимации и интенсивной терапии (ОРИТ).
Немедикаментозное лечение:
· Лечебно-охранительный режим: отдельная палата, исключаются любые звуковые, световые и прочие раздражители. При применении миорелаксантов - использование противопролежневых матрацев и проведение регулярного массажа грудной клетки для уменьшения вероятности развития пневмоний.
· Диета: полноценное энтеральное (зондовое) и/или парентеральное питание специальными питательными смесями, концентрированными растворами глюкозы (10–70%), смесями аминокислот и жировыми эмульсиями. Питание осуществляется из расчёта (учитывая большие энерготраты при судорогах и высокой температуре) 2500–3000 ккал/сут.
Медикаментозное лечение:
Специфическая (основная терапия):
· сыворотка противостолбнячная лошадиная очищенная концентрированная жидкая, однократно с предварительной десенсибилизацией по Безредке - в дозе 100 000 - 200 000 ME внутривенно (в соответствии с инструкцией);
· столбнячный анатоксин (в соответствии с инструкцией).
Противосудорожная терапия для устранения судорог, угрожающих расстройствам дыхания:
· диазепам – по 5-10 мг в/м, в/в (нагрузочная доза), затем по 0,03-0,1 мг/кг каждые 5-6 ч (поддерживающая доза) (УД-А [6,7]);
или хлорпромазина гидрохлорид, в/м, 50-150мг/сут каждые 4-8 часов (УД-А[6,7]).
При отсутствии эффекта от противосудорожных препаратов (как правило, при IV степени тяжести), когда заболевание быстро прогрессирует несмотря на введение нейроплегических средств, проводят миорелаксацию с применением миорелаксантов антидеполяризирующего действия и искусственную вентиляцию легких, которую через 4–6 суток проводят через специально наложенную трахеостому. При очень тяжелых формах столбняка искусственная вентиляция легких с применением миорелаксантов продолжается длительное время (до 2-3 недель и более).
Миорелаксанты антидеполяризирующего действия:
· пипекурония бромид в/в в дозах 20-85 мкг/кг, при необходимости увеличения продолжительности действия вводят 1/4 от начальной дозы (10-15 мкг/кг);
· или рокуроний бромид, нагрузочная доза 0.6 мг/кг, поддерживающая доза составляет 5-10 мкг/кг/мин. Их применяют как изолированно, так и в сочетании с наркотическими анальгетиками (нейролептаналгезия), антигистаминными препаратами (дифенгидрамин 30–60 мг/сут), барбитуратами (фенобарбитал или хлорпромазин). Указанные суточные дозы препаратов вводят внутримышечно или внутривенно в 3–4 приёма. Комбинированное введение препаратов потенцирует их эффект.
Антибактериальная терапия:
Этиотропная терапия (УД-А [6,8,9]):
· метронидазол - внутривенно капельно 0,5 г каждые 6 часов в течение 7-10 дней;
· клиндамицин 300 мг х 2-4 раза в сутки в/м, в/в, 7-10 дней,;
· или доксициклин 100-200 мг/сут 7-10 дней.
Для профилактики и лечения осложнения в виде пневмонии и сепсиса:
Цефалоспорины II и III поколений:
· цефтриаксон по 1,0 - 2,0 г х 1-2 раза в сутки, в/м, в/в, 7-10 дней;
· или цефуроксим по 0,75-1,5 г х 2-3 раза в сутки в/м, в/в, 7-10 дней;
· или цефотаксим по 1-2 г х 1-2 раза в сутки, в/в, в/м, 7-10 дней.
Или фторхинолоны:
· ципрофлоксацин по 200 мг х 1-2 раза/сутки в/в капельно, 7-10 дней;
· или левофлоксацин по 500 мг в/в 1-2 раза в сутки в течение 7-14 дней
· или другие антибиотики широкого спектра действия с учетом антибиотикочувствительности возбудителя.
При гипертермии, ацидозе и обезвоживании:
показаны внутривенные вливания полиионных растворов (0,9% раствор хлорида натрия), альбумина, плазмы, 5% раствора декстрозы и коллоидных растворов, а также растворов, уменьшающих метаболический ацидоз (раствор натрия гидрокарбоната в расчётных дозах).
1. При гипертоническом кризе: 25% раствор магния сульфат - по 5-20 мл в/м или в/в струйно, медленно.
2. При лихорадке:
один из нижеперечисленных препаратов:
· диклофенак натрия 75 мг/2 мл, в/м [УД – В].
· или парацетамол (1г/6,7мл)1,5г-3 г в сутки в/в (УД – В).
Перечень основных лекарственных средств:
· сыворотка противостолбнячная лошадиная очищенная концентрированная жидкая, раствор для в/м введения в ампулах по 50000 МЕ;
· столбнячный анатоксин, в ампулах по 0,5 мл (одна прививочная доза) или 1 мл (2прививочные дозы);
· диазепам – раствор для инъекций 0,5% по 2,0 мл;
· хлорпромазин, раствор для инъекций 2,5%, 2,0 мл;
· тримепиридин 1% - 2,0 мл;
· дифенгидрамин 2% - 2,0 мл;
· пипекурония бромид, субстанция-порошок стерильный, банка (баночка) темного стекла 20 г, 50 г, 100 г, 200 г.
Перечень дополнительных лекарственных средств (УД – В):
· Метронидазол - раствор для инфузий по 100 мл во флаконах;
· Доксициклин, капсулы 100 мг;
· Цефтриаксон, порошок для приготовления раствора для инъекций для внутримышечного и внутривенного введения, во флаконе 1 г;
· Ципрофлоксацин, раствор для инфузий 0,2%, 200 мг/100 мл; 1% раствор в ампулах по 10 мл (концентрат, подлежащий разведению);
· Клиндамицин, раствор для внутримышечного и внутривенного введения 150 мг/мл, в ампулах 2 мл;
· Цефуроксим, порошок для приготовления раствора для в/в и в/м введения, во флаконе 750мг, 1,5г;
· Цефотаксим, порошок для приготовления раствора для в/в и в/м введения, во флаконе 1,0 г;
· Левофлоксацин, раствор для инфузий 5 мг/мл; флакон 100 мл;
· Раствор натрия хлорида 0,9% - 100, 200, 400 мл;
· Раствор декстрозы 5% - 400 мл;
· Диклофенак натрия таблетки, 25 мг,100мг;
· Ацетаминофен, таблетки 500 мг, концентрат для приготовления раствора для инфузий 1г/6,7 мл;
· Диклофенак натрия, раствор для в/м инъекций в ампулах по 75 мг/2 мл.
Таблица сравнения препаратов:
Хирургическое вмешательство: хирургическая обработка раны с предварительным обкалыванием ее противостолбнячной сывороткой в дозе 1000–3000 МЕ и выполнением некрэктомии, многократным промыванием раны и ведение раны открытым способом.
Индикаторы эффективности лечения:
· клиническое выздоровление;
· нормализация лабораторных показателей.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1,3]
Показаний для плановой госпитализации: нет.
Показания для экстренной госпитализации (в отделения реанимации и интенсивной терапии общего или инфекционного профиля): подозрение на столбняк в связи с возможным нарушением жизненно важных функций, необходимостью интенсивной терапии и ухода.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Указания на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Столбняк: причины появления, симптомы, диагностика и способы лечения.
Определение
Столбняк представляет собой опасное инфекционное заболевание, вызванное столбнячной палочкой Clostridium tetani. Эта бактерия отличается крайней устойчивостью в окружающей среде: ее споры сохраняют жизнеспособность годами, а при температуре 90°С – около двух часов. Вегетативные формы клостридий погибают через несколько минут в кипящей воде и в течение 3-6 часов после обработки антисептическими и дезинфицирующими средствами. Попадая в рану, бактерии начинают вырабатывать токсин, который оказывает влияние нервную систему, приводя к тяжелым мышечным спазмам и судорогам.
По мере развития болезни спазм мышц вызывает серьезные проблемы с дыханием и в конечном итоге может привести к летальному исходу.
Столбняком можно заразиться в любом уголке земного шара, однако больше всего случаев заражения отмечается в жарких странах с плохой санитарно-гигиенической обстановкой. В странах с умеренным климатом пик заболеваемости приходится на летне-осенний период.
Причины появления столбняка
Огромную роль в распространении инфекции играет отсутствие профилактической вакцинации населения.
Столбнячные палочки живут в почве. Путь заражения – контактный. Бактерии попадают в организм через раны, ссадины, при ожогах, обморожениях и т.д.
После попадания в рану бактерии начинают вырабатывать токсин, который проникает в отростки нервных клеток, вызывая спастические сокращения мышц и судороги.
В связи со способностью продолжительно существовать в виде спор в почве, водоемах, на предметах возбудитель столбняка может попасть с пылью и грязью в любые помещения и инфицировать любые поверхности, включая медицинские.
- раневой,
- послеоперационный,
- послеродовой,
- послеожоговый,
- после обморожения,
- постинъекционный,
- столбняк новорожденных.
- локальный (поражаются только близлежащие к ране мышцы),
- генерализованный (поражаются все мышцы организма).
По степени тяжести: легкая форма (от момента заражения до первых симптомов проходит около 3 недель), средняя форма (симптомы появляются спустя 2 недели с момента заражения), тяжелая (симптомы возникают через 9–15 дней с момента заражения), крайне тяжелая (инкубационный период длится всего 3-5 дней).
Симптомы столбняка
Первые симптомы появляются в среднем через 7–10 дней от момента заражения, в редких случаях заболевание может развиться и раньше.
Различают три классических симптома столбняка:
- боль в области раны и иногда подергивание близлежащих мышц;
- скованность мышц живота;
- болезненные спазмы тела, продолжающиеся в течение нескольких минут, как правило, вызванные незначительными явлениями - сквозняком, громким шумом, прикосновением, светом;
- головная боль;
- боль в спине и затылке;
- повышенная потливость.
При прогрессировании заболевания судороги распространяются на мышцы всего тела (опистотонус), больной для облегчения состояния принимает различные вынужденные позы - выгибается дугой, сгибается в сторону или застывает как столб (отсюда и произошло название болезни).
В тяжелых случаях судороги настолько сильны, что могут приводить к разрывам мышц и перелому костей.
Тяжелое течение заболевания сопровождается повышением температуры тела, снижением артериального давления, увеличением частоты сердечных сокращений.
Диагностика столбняка
Как правило, поставить точный диагноз удается на фоне клинической картины при наличии раны, указывающей на возможное заражение.
Лабораторная диагностика не проводится, поскольку присутствие антител в крови может указывать на вакцинацию в детстве. При столбняке нарастания титров антител не происходит, так как даже летальные дозы экзотоксина не вызывают иммунного ответа. Ликвор (спинномозговая жидкость) также остается неизмененным, несмотря на поражение нервной системы.
В отдельных случаях применяют бактериологические методы (микроскопию мазков-отпечатков, гистологическое исследование тканей, иссекаемых при хирургической обработке ран, посевы раневого отделяемого на питательные среды в анаэробных условиях), позволяющие обнаружить возбудитель в месте расположения раны. Однако выделить культуру возбудителя из раны удается лишь у 30% больных.
К каким врачам обращаться
При травме с нарушением целостности кожных покровов, обморожении или ожоге следует обратиться к врачу-травматологу или врачу-хирургу, который после осмотра, сбора анамнеза и жалоб направит больного к узким специалистам: врачу-инфекционисту, врачу-неврологу.
Лечение столбняка
Лечение больных столбняком проводится только в стационаре. При тяжелом течении заболевания больного госпитализируют в реанимационное отделение.
Для купирования судорог применяют миорелаксанты, нейролептики. В связи с нарушением глотания введение препаратов зачастую осуществляется внутримышечно или внутривенно.
При поражении дыхательных мышц может потребоваться искусственная вентиляция легких.
Обязательным является введение антистолбнячной сыворотки. Причем чем скорее она будет введена, тем больше вероятность нейтрализации токсина.
Хирургическое лечение заключается в обработке раны, удалении инородных тел, назначении антибактериальной терапии при подозрении на присоединение бактериальной инфекции и в целях предупреждения развития гнойного процесса. Зашивать рану нельзя, чтобы не допустить размножения противостолбнячной палочки, поскольку закрытая рана без доступа кислорода является благотворной средой для данной бактерии.
Особое внимание уделяется восполнению жидкости, обеспечению питания с достаточным количеством калорий, насыщенного витаминами и микроэлементами. При выраженном нарушении глотания питание осуществляется жидкими питательными смесями с помощью зонда - специальной тонкой трубки, которую вводят через нос в полость желудка.
Осложнения
Осложнения делятся на ранние, возникающие в самый разгар болезни, и поздние, которые могут оставаться после выздоровления.
К ранним осложнениям относятся:
- Инфекции органов дыхания (бронхит, пневмония) - возникают в результате нарушения вентиляции легких, связанного с мышечным спазмом и длительным постельным режимом.
- Инфаркт миокарда – отмечается при тяжелом и крайне тяжелом течении столбняка, поскольку сердечная мышца, как и остальные мышцы организма, может подвергаться воздействию столбнячного токсина. Токсин особенно опасен для пожилых людей и пациентов с заболеваниями сердечно-сосудистой системы.
- Сепсис представляет собой системную воспалительную реакцию в ответ на попадание микроорганизмов в кровоток. Опасность сепсиса состоит в том, что воспалительный процесс затрагивает все органы и системы организма, нарушая их правильную работу, и в ряде случаев может привести к летальному исходу. Лечение сепсиса требует одновременного назначения нескольких внутривенных антибиотиков, постоянного контроля лабораторных показателей крови, пульса, артериального давления, температуры тела, мочеиспускания.
- Переломы костей, вывихи, разрывы мышц характерны для крайне тяжелого течения столбняка.
- Деформация позвоночника.
- Контрактуры мышц и суставов - состояние, при котором мышца или сустав сохраняют ограничение, скованность в движении даже после излечения от основного заболевания.
- Нарушение ритма сердца.
- Временный паралич черепных нервов, самым частым проявлением которого является нарушение функции глотания, двоение в глазах, птоз (опущение) века.
Плановая профилактики включает вакцинацию, которая проводится с рождения ребенка.
В России курс вакцинации против столбняка состоит из 3 прививок АКДС (в возрасте 3, 4,5 и 6 месяцев) и однократной ревакцинации в возрасте 18 месяцев. Далее ревакцинация проводится в 6–7 лет и в 14 лет вакциной АДС-М анатоксином. Последующие ревакцинации проводятся через каждые 10 лет.
Все прививки должны быть внесены в прививочные сертификаты. Полный курс прививок обеспечивает защиту у 95–100% привитого населения.
Экстренную профилактику необходимо проводить у непривитых или неправильно привитых людей при получении любых механических повреждений кожных покровов. Для этого как можно раньше (допустимо до 20 дня с момента травмы) вводят противостолбнячную сыворотку. Перед ее введением проводят пробу с разведенной сывороткой: если диаметр покраснения менее 1 см — проба отрицательная, если 1 см и более — положительная. При отрицательной пробе вводят сыворотку подкожно в наружную поверхность плеча или подлопаточную область. При положительной пробе введение сыворотки противопоказано. В этом случае вводят иммуноглобулин человека.
- Инфекционные болезни: национальное руководство / Под ред. Н.Д. Ющука, Ю.Я. Венгерова. - М.: ГЭОТАР-Медиа, 2009. С. 521–529.
- Рюмин А.М., Соболевская О.Л., Корочкина О.В., Волский Н.Е., Михайлова Е.А., Отмахова И.А., Собчак Д.М., Хряева О.Л. Случай столбняка легкого течения: тактические особенности ведения // Нижегородская государственная медицинская академия. 2017. С. 98–100.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Столбняк: причины появления, симптомы, диагностика и способы лечения.
Определение
Столбняк представляет собой опасное инфекционное заболевание, вызванное столбнячной палочкой Clostridium tetani. Эта бактерия отличается крайней устойчивостью в окружающей среде: ее споры сохраняют жизнеспособность годами, а при температуре 90°С – около двух часов. Вегетативные формы клостридий погибают через несколько минут в кипящей воде и в течение 3-6 часов после обработки антисептическими и дезинфицирующими средствами. Попадая в рану, бактерии начинают вырабатывать токсин, который оказывает влияние нервную систему, приводя к тяжелым мышечным спазмам и судорогам.
По мере развития болезни спазм мышц вызывает серьезные проблемы с дыханием и в конечном итоге может привести к летальному исходу.
Столбняком можно заразиться в любом уголке земного шара, однако больше всего случаев заражения отмечается в жарких странах с плохой санитарно-гигиенической обстановкой. В странах с умеренным климатом пик заболеваемости приходится на летне-осенний период.
Причины появления столбняка
Огромную роль в распространении инфекции играет отсутствие профилактической вакцинации населения.
Столбнячные палочки живут в почве. Путь заражения – контактный. Бактерии попадают в организм через раны, ссадины, при ожогах, обморожениях и т.д.
После попадания в рану бактерии начинают вырабатывать токсин, который проникает в отростки нервных клеток, вызывая спастические сокращения мышц и судороги.
В связи со способностью продолжительно существовать в виде спор в почве, водоемах, на предметах возбудитель столбняка может попасть с пылью и грязью в любые помещения и инфицировать любые поверхности, включая медицинские.
- раневой,
- послеоперационный,
- послеродовой,
- послеожоговый,
- после обморожения,
- постинъекционный,
- столбняк новорожденных.
- локальный (поражаются только близлежащие к ране мышцы),
- генерализованный (поражаются все мышцы организма).
По степени тяжести: легкая форма (от момента заражения до первых симптомов проходит около 3 недель), средняя форма (симптомы появляются спустя 2 недели с момента заражения), тяжелая (симптомы возникают через 9–15 дней с момента заражения), крайне тяжелая (инкубационный период длится всего 3-5 дней).
Симптомы столбняка
Первые симптомы появляются в среднем через 7–10 дней от момента заражения, в редких случаях заболевание может развиться и раньше.
Различают три классических симптома столбняка:
- боль в области раны и иногда подергивание близлежащих мышц;
- скованность мышц живота;
- болезненные спазмы тела, продолжающиеся в течение нескольких минут, как правило, вызванные незначительными явлениями - сквозняком, громким шумом, прикосновением, светом;
- головная боль;
- боль в спине и затылке;
- повышенная потливость.
При прогрессировании заболевания судороги распространяются на мышцы всего тела (опистотонус), больной для облегчения состояния принимает различные вынужденные позы - выгибается дугой, сгибается в сторону или застывает как столб (отсюда и произошло название болезни).
В тяжелых случаях судороги настолько сильны, что могут приводить к разрывам мышц и перелому костей.
Тяжелое течение заболевания сопровождается повышением температуры тела, снижением артериального давления, увеличением частоты сердечных сокращений.
Диагностика столбняка
Как правило, поставить точный диагноз удается на фоне клинической картины при наличии раны, указывающей на возможное заражение.
Лабораторная диагностика не проводится, поскольку присутствие антител в крови может указывать на вакцинацию в детстве. При столбняке нарастания титров антител не происходит, так как даже летальные дозы экзотоксина не вызывают иммунного ответа. Ликвор (спинномозговая жидкость) также остается неизмененным, несмотря на поражение нервной системы.
В отдельных случаях применяют бактериологические методы (микроскопию мазков-отпечатков, гистологическое исследование тканей, иссекаемых при хирургической обработке ран, посевы раневого отделяемого на питательные среды в анаэробных условиях), позволяющие обнаружить возбудитель в месте расположения раны. Однако выделить культуру возбудителя из раны удается лишь у 30% больных.
К каким врачам обращаться
При травме с нарушением целостности кожных покровов, обморожении или ожоге следует обратиться к врачу-травматологу или врачу-хирургу, который после осмотра, сбора анамнеза и жалоб направит больного к узким специалистам: врачу-инфекционисту, врачу-неврологу.
Лечение столбняка
Лечение больных столбняком проводится только в стационаре. При тяжелом течении заболевания больного госпитализируют в реанимационное отделение.
Для купирования судорог применяют миорелаксанты, нейролептики. В связи с нарушением глотания введение препаратов зачастую осуществляется внутримышечно или внутривенно.
При поражении дыхательных мышц может потребоваться искусственная вентиляция легких.
Обязательным является введение антистолбнячной сыворотки. Причем чем скорее она будет введена, тем больше вероятность нейтрализации токсина.
Хирургическое лечение заключается в обработке раны, удалении инородных тел, назначении антибактериальной терапии при подозрении на присоединение бактериальной инфекции и в целях предупреждения развития гнойного процесса. Зашивать рану нельзя, чтобы не допустить размножения противостолбнячной палочки, поскольку закрытая рана без доступа кислорода является благотворной средой для данной бактерии.
Особое внимание уделяется восполнению жидкости, обеспечению питания с достаточным количеством калорий, насыщенного витаминами и микроэлементами. При выраженном нарушении глотания питание осуществляется жидкими питательными смесями с помощью зонда - специальной тонкой трубки, которую вводят через нос в полость желудка.
Осложнения
Осложнения делятся на ранние, возникающие в самый разгар болезни, и поздние, которые могут оставаться после выздоровления.
К ранним осложнениям относятся:
- Инфекции органов дыхания (бронхит, пневмония) - возникают в результате нарушения вентиляции легких, связанного с мышечным спазмом и длительным постельным режимом.
- Инфаркт миокарда – отмечается при тяжелом и крайне тяжелом течении столбняка, поскольку сердечная мышца, как и остальные мышцы организма, может подвергаться воздействию столбнячного токсина. Токсин особенно опасен для пожилых людей и пациентов с заболеваниями сердечно-сосудистой системы.
- Сепсис представляет собой системную воспалительную реакцию в ответ на попадание микроорганизмов в кровоток. Опасность сепсиса состоит в том, что воспалительный процесс затрагивает все органы и системы организма, нарушая их правильную работу, и в ряде случаев может привести к летальному исходу. Лечение сепсиса требует одновременного назначения нескольких внутривенных антибиотиков, постоянного контроля лабораторных показателей крови, пульса, артериального давления, температуры тела, мочеиспускания.
- Переломы костей, вывихи, разрывы мышц характерны для крайне тяжелого течения столбняка.
- Деформация позвоночника.
- Контрактуры мышц и суставов - состояние, при котором мышца или сустав сохраняют ограничение, скованность в движении даже после излечения от основного заболевания.
- Нарушение ритма сердца.
- Временный паралич черепных нервов, самым частым проявлением которого является нарушение функции глотания, двоение в глазах, птоз (опущение) века.
Плановая профилактики включает вакцинацию, которая проводится с рождения ребенка.
В России курс вакцинации против столбняка состоит из 3 прививок АКДС (в возрасте 3, 4,5 и 6 месяцев) и однократной ревакцинации в возрасте 18 месяцев. Далее ревакцинация проводится в 6–7 лет и в 14 лет вакциной АДС-М анатоксином. Последующие ревакцинации проводятся через каждые 10 лет.
Все прививки должны быть внесены в прививочные сертификаты. Полный курс прививок обеспечивает защиту у 95–100% привитого населения.
Экстренную профилактику необходимо проводить у непривитых или неправильно привитых людей при получении любых механических повреждений кожных покровов. Для этого как можно раньше (допустимо до 20 дня с момента травмы) вводят противостолбнячную сыворотку. Перед ее введением проводят пробу с разведенной сывороткой: если диаметр покраснения менее 1 см — проба отрицательная, если 1 см и более — положительная. При отрицательной пробе вводят сыворотку подкожно в наружную поверхность плеча или подлопаточную область. При положительной пробе введение сыворотки противопоказано. В этом случае вводят иммуноглобулин человека.
- Инфекционные болезни: национальное руководство / Под ред. Н.Д. Ющука, Ю.Я. Венгерова. - М.: ГЭОТАР-Медиа, 2009. С. 521–529.
- Рюмин А.М., Соболевская О.Л., Корочкина О.В., Волский Н.Е., Михайлова Е.А., Отмахова И.А., Собчак Д.М., Хряева О.Л. Случай столбняка легкого течения: тактические особенности ведения // Нижегородская государственная медицинская академия. 2017. С. 98–100.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение глотания - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Нарушение акта глотания, или дисфагия, обусловлено невозможностью проведения пищевого комка, сформированного в полости рта, через ротоглоточную или глоточно-пищеводную часть в желудок.
Следует различать истинную дисфагию и псевдодисфагию, которая проявляется ощущением комка в горле, но не сопровождается нарушением глотательного акта.
Процесс глотания регулируется нервным центром, который расположен в продолговатом мозге, поэтому поражение мозговых структур ведет к нарушению глотательного рефлекса. В акте глотания участвуют мышцы ротоглотки и пищевода, патология которых также приводит к дисфагии.
Нарушение глотания является, как правило, симптомом желудочно-кишечных, онкологических или неврологических заболеваний.
Акт глотания состоит из трех фаз: ротовой (осуществляется произвольно), глоточной (осуществляется рефлекторно) и пищеводной (осуществляется также рефлекторно). В зависимости от того, на каком этапе возникает трудность проглатывания, можно говорить о причине этого явления. В некоторых случаях затруднение глотания вызвано нарушением акта глотания в сочетании с болезненностью (одинофагия). Иногда бывает ощущение, что при проглатывании в горле застревает комок, в остальное время такой жалобы не возникает. При некоторых заболеваниях развивается страх глотания (фагофобия), человек боится поперхнуться, чувствует, что не может проглотить пищу. Такое состояние может возникнуть при тревожно-мнительных расстройствах, истерии, предшествующих негативных случаях. Некоторые люди могут ощущать процесс прохождения пищи по пищеводу. Однако такая чувствительность не связана с задержкой пищи в пищеводе или с его закупоркой. Иногда пациенты жалуются на трудности глотания, хотя на самом деле у них переполнен желудок после приема пищи, особенно когда торопливой еде сопутствует заглатывание воздуха.
В зависимости от причины, которая не позволяет пище попасть в желудок, различают функциональную и органическую дисфагию. Функциональное нарушение акта глотания обусловлено расстройством сокращения и расслабления мышц верхнего пищеводного сфинктера либо ротоглотки и пищевода вследствие нарушения нервной регуляции. Возможна также органическая причина расстройства акта глотания из-за механического препятствия или сужения в области ротоглотки или пищевода.
Клинически проявления нарушения глотания в данном случае включают поперхивание или кашель при приеме пищи; слюнотечение; накапливание пищи за щекой или ее выпадение изо рта, затруднение при приеме таблетированных лекарственных средств.
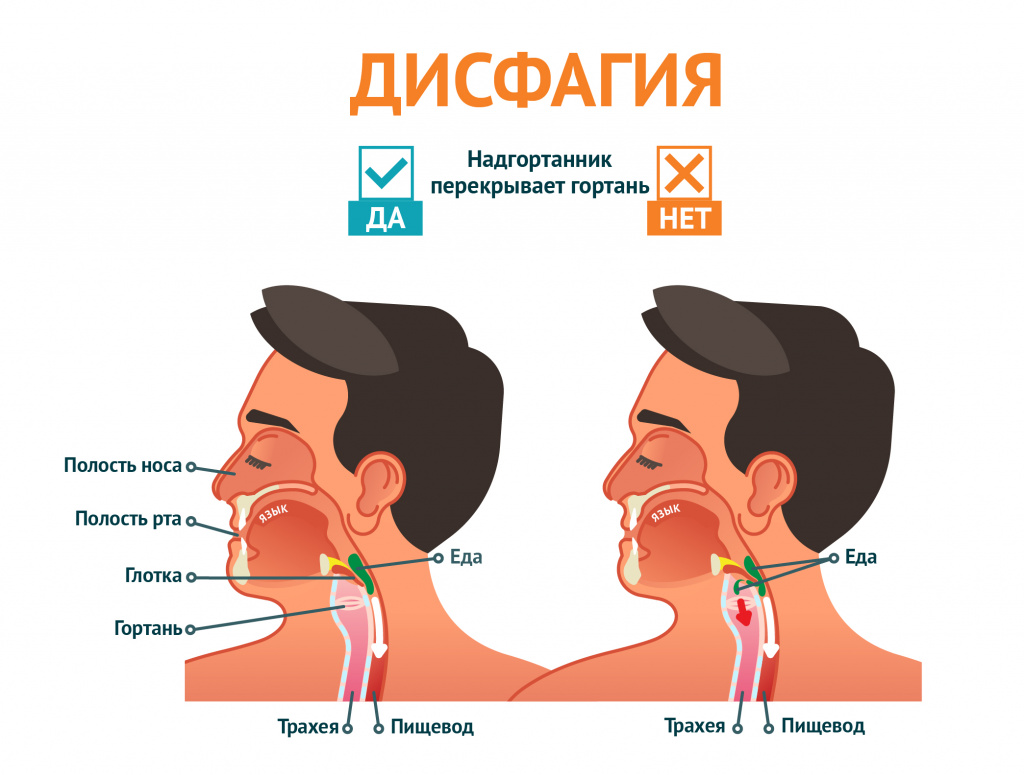
Дегенеративные процессы в центральной нервной системе в конечном итоге приводят к поражению мышц ротоглотки, что сопровождается нарушением глотания и речи. Симптом чаще проявляется на поздних стадиях развития болезни.
К нарушению акта глотания приводит дискинезия пищевода, которая может сопровождаться атонией и параличом либо спазмом пищевода (эзофагоспазм).
К атонии пищевода могут приводить поражения головного мозга при травмах головы, кровоизлияниях или опухолях мозга и нарушение работы вегетативной нервной системы при системных заболеваниях (системной склеродермии, миастении и др.).
Как правило, при этом ведущими клиническими признаками выступают симптомы основного заболевания. При системной склеродермии поражаются соединительные ткани с вовлечением в патологический процесс кожи, опорно-двигательного аппарата и внутренних органов. Пищевод при этой патологии поражается чаще, чем другие органы, что проявляется затруднением глотания. Дисфагия при миастении (мышечная слабость) часто бывает единственным симптомом заболевания и проявляется затруднением глотания сухой и плохо пережеванной пищи, особенно в положении лежа.
Другой причиной дискинезии пищевода является дисфагия спастического характера (эзофагоспазм), которая возникает вследствие психоэмоционального стресса у пациентов с эзофагитом, язвенной болезнью желудка и т. д. Кроме того, эзофагоспазм развивается при заболеваниях, которые сопровождаются общим судорожным синдромом (эпилепсия).
К числу довольно редких причин нарушения глотания относится ахалазия кардии. При этом заболевании поражаются межмышечные нервные сплетения, что приводит к невозможности расслабления нижнего пищеводного сфинктера и перистальтике пищевода. Нарушение тонуса пищевода при этом сопровождается дисфагией, рвотой и болью в момент проглатывания пищи.
Сократительная функция пищевода нарушается при дисфункции верхнего пищеводного сфинктера, окулофарингеальной мышечной дистрофии (наследственное заболевание, при котором поражаются мышцы лица и головы). В этих случаях дисфагия вызвана поражением нервно-мышечной ткани пищевода, которое сопровождается слабостью мышц.
Органические причины нарушения глотания включают, прежде всего, новообразования головы, шеи, пищевода и средостения. Поскольку анатомическое пространство средостения ограничено, опухоли, разрастаясь, могут сдавливать венозные стволы, что сопровождается развитием синдрома верхней полой вены (нарушением оттока венозной крови от верхней части тела). Сдавление трахеи и пищевода переполненным венозным стволом может сопровождаться симптомами удушья и дисфагии.
Одной из частых причин нарушения акта глотания служит появление дивертикулов пищевода – мешковидных выпячиваний стенок пищевода в сторону средостения. При этом возникают першение, повышенное слюноотделение и ощущение комка в горле.
Нарушение проходимости пищевода, которое вызывает дисфагию, может развиваться при инфекционных процессах в пищеводе или ротоглотке (например, при ангинах, абсцессах и флегмонах), а также при туберкулезе вследствие рубцового сужения пищевода.
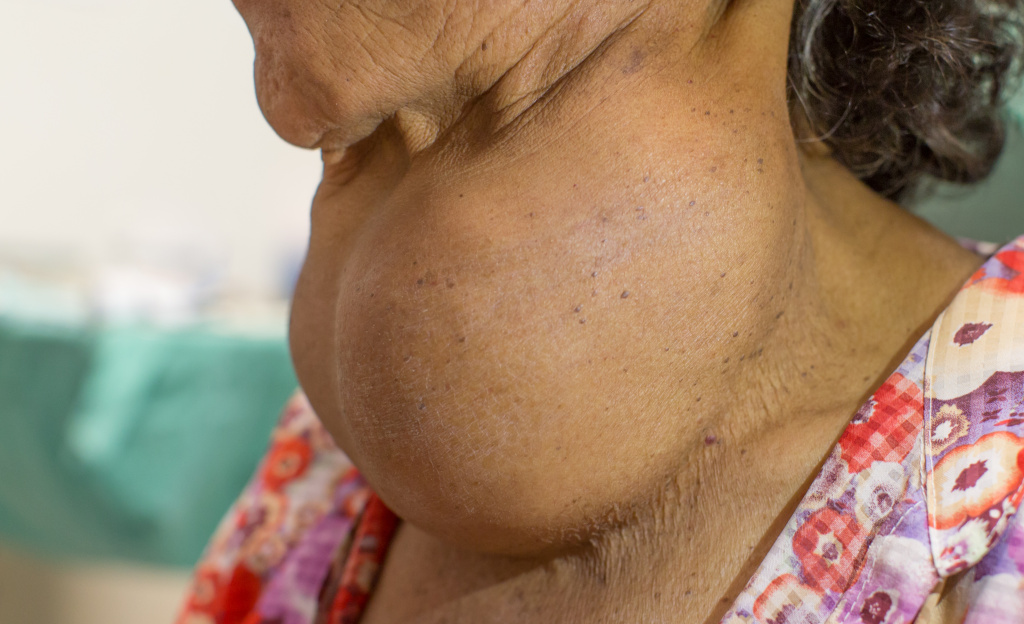
Тиреомегалия (увеличение щитовидной железы) также может приводить к нарушению акта глотания вследствие сдавления пищевода, однако этот процесс наблюдается лишь на поздней стадии развития заболевания.
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода могут возникать у детей первого года жизни.
Появление первых симптомов расстройства пищеварения – срыгивания, внезапной рвоты неизмененной пищей сразу после еды, боли при глотании – требует немедленного обращения к педиатру .
Если такие симптомы в течение длительного времени (более месяца) выявляются у взрослого, необходимо в обязательном порядке посетить терапевта . По результатам осмотра терапевт может дать направление к гастроэнтерологу или онкологу для обследования желудочно-кишечного тракта. При неврологических нарушениях, сопутствующих дисфагии, необходимо обратиться к неврологу или психотерапевту.
Поставить предварительный диагноз можно уже после тщательного опроса пациента. При этом обращают внимание на длительность дисфагии и характер ее течения. Например, эзофагит сопровождается, как правило, кратковременной дисфагией. Быстрая и неуклонно прогрессирующая симптоматика затруднения глотания характерна для рака пищевода. При доброкачественных сужениях пищевода (стриктурах, опухолях) дисфагия характеризуется периодичностью и возникает чаще при глотании твердой пищи. При функциональной дисфагии вследствие таких заболеваний, как ахалазия кардии или эзофагоспазм, затруднено проглатывание как твердой, так и жидкой пищи.
У пациентов с системной склеродермией характерным признаком является поражение коже. О неврологической природе дисфагии свидетельствуют такие симптомы, как ухудшение речи, охриплость голоса, атрофия языка, а также признаки нервно-мышечных поражений. Для выявления заболеваний, которые способны нарушить поступление пищи в пищевод, исследуют полость рта и глотки.
Для выявления дисфункции мышц рта и глотки, а также органических изменений выполняют рентгеноскопию с сульфатом бария и пищеводную манометрию; компьютерную томографию гортани.
Безопасное и безболезненное исследование для определения патологии гортани.
Экстренная профилактика столбняка
Экстренная профилактика столбняка начинается с первичной хирургической обработки раны и одновременной специфической иммунопрофилактики. Экстренную иммунопрофилактику столбняка нужно провести как можно раньше и аж до 20 дня с момента получения травмы, учитывая длительность инкубационного периода при заболевании столбняком.
Экстренную профилактику столбняка проводят при:
-
и ожогах (химических, термических, радиационных) 2-й, третьей и четвертой степени;
- травмах, при которых было нарушение целостности кожных покровов и слизистых оболочек; , сделанных вне больничных учреждений;
- проникающих повреждениях ЖКТ;
- гангрене или некрозе тканей любого типа, длительно текущих карбункулах, абсцессах;
- родах вне медицинских учреждений (например, в домашних условиях);
- укусах животными.
Примечание
Вместо 0,5 мл адсорбированного столбнячного анатоксина можно применять АДС-М, если необходима вакцинация против дифтерии этим средством. Если локализация раны позволяет, АС предпочтительно вводить в область ее расположения путем подкожного обкалывания.
Применять один из указанных препаратов: ПСЧИ или ПСС (предпочтительнее вводить ПСЧИ).
При "инфицированных" ранах вводят 0,5 мл АС, если после последней ревакцинации прошло 5 и более лет.
Полный курс иммунизации АС для взрослых состоит из двух прививок по 0,5 мл каждая с интервалом 30-40 дней и ревакцинации через 6-12 мес. той же дозой. По сокращенной схеме полный курс иммунизации включает однократную вакцинацию АС в удвоенной дозе (1 мл) и ревакцинацию через 1-2 года дозой 0,5 мл АС.
Две прививки по обычной схеме иммунизации (для взрослых и детей) или одна прививка по сокращенной схеме иммунизации для взрослых.
При "инфицированных" ранах вводят ПСЧИ или ПСС.
Все люди, которым сделали активно-пассивную профилактику, для завершения курса иммунизации через 6 мес. - 2 года должны быть еще раз вакцинированы АС в объеме 0,5 мл.
После нормализации посттравматического состояния детей нужно привить АКДС-вакциной.
Препараты для экстренной иммунопрофилактики столбняка
- Адсорбированный дифтерийно-столбнячный анатоксин с уменьшенным содержанием антигенов (АДС-М); (АС);
- Сыворотка противостолбнячная лошади.
Иммунологический контроль при экстренной профилактике столбняка
При отсутствии достоверных сведений о прививках состояние противостолбнячного иммунитета оценивается непосредственно в момент обращения больного по поводу травмы. Схема выбора экстренной профилактики основывается на результатах определения уровня специфического антитоксина в сыворотке крови пациента с травмой либо – на косвенных критериях факта проведения прививки против столбняка (возраст, пол, отсутствие противопоказаний, служба в армии и пр.)
Достаточный для исследования объем крови 0,2 мл – может быть получен из раны или одновременно со взятием крови из пальца для проведения любого клинического анализа. Забор крови осуществляется в капилляр или пробирку, которую оставляют при комнатной температуре или в бытовом холодильнике на 15-20 минут, после чего надосадочную над эритроцитами жидкость (сыворотку) используют для проведения серологических исследований.
При взятии крови из вены используют стандартный способ отделения сыворотки крови. Определение столбнячного антитоксина в сыворотке крови больного осуществляется в РПГА в соответствии с инструкциями по применению диагностикумов. Минимальный титр столбнячного антитоксина, свидетельствующий о проведенной иммунизации, равен 1:20.
Назначение препаратов
Назначение препаратов для экстренной иммунопрофилактики столбняка проводится дифференцированно в зависимости от наличия документального подтверждения о проведении профилактической прививки или данных иммунологического контроля напряженности противостолбнячного иммунитета, а также с учетом характера травмы.
Введение препаратов не проводится
- детям и подросткам, которые имеют документальное подтверждение о проведении плановых профилактических прививок, которые положены им по возрасту, независимо от времени, которое прошло после очередной прививки;
- взрослым людям, имеющим документальное подтверждение о проведенном полном курсе иммунизации не более пяти лет назад;
- людям, имеющим титр столбнячного антитоксина в сыворотке крови выше 1:160 по данным РПГА (согласно данным экстренного иммунологического контроля), что соответствует титру выше 0,1 МЕ/мл по данным биологической peaкции нейтрализации – РН (защитный титр).
Вводят только 0,5 мл АС-анатоксина
- взрослым людям, имеющим документальное подтверждение о проведенном полном курсе иммунизации более 5 лет назад;
- детям и подросткам, имеющим документальное подтверждение о проведении курca плановых профилактических прививок без последней возрастной ревакцинации, независимо от срока последней прививки;
- лицам, имеющим, по данным экстренного иммунологического контроля, титр столбнячного анатоксина в пределах 1:20-1:80 по данным РПГА или в пределах 0,01-0,1 МЕ/мл по данным РН;
- лицам всех возрастов, получившим две прививки не более 5 лет назад, либо одну прививку не более 2 лет назад; детям с 5-месячного возраста, подросткам, военнослужащим срочной службы и отслужившим в армии установленный срок, прививочный анамнез которых не известен, а противопоказаний к проведению прививок не было.
Вместо 0,5 мл АС можно вводить 0,5 мл АДС-М, если необходима иммунизация этим препаратом.
Экстренную профилактику столбняка осуществляют с соблюдением следующих правил:
- перед введением ампулу с препаратом тщательно просматривают. Препарат не подлежит применению в следующих случаях:
- – при отсутствии на этикетке полных сведений о препарате;
– при отсутствии на ампуле этикетки;
– при наличии неразбивающихся хлопьев, осадка или посторонних включений (волокна, пригар и др.);
– при наличии трещин на ампуле;
– в случае неправильного хранения препарата;
– в случае истекшего срока годности лекарственного средства;
- непосредственно перед введением АС ампулу встряхивают до получения гомогенной взвеси;
- при вскрытии ампулу до и после надреза напильником протирают стерильной ватой, смоченной спиртом. Вскрытую ампулу с АС или ПСС можно хранить, накрыв стерильной салфеткой, в течение не более 30 минут;
- препараты набирают в шприц из ампулы длинной иглой с широким просветом. Для инъекции используют обязательно другую иглу;
- кожу на месте укола дезинфицируют 70%-ным спиртом;
- после введения препарата место укола смазывают йодом или спиртом.
Экстренная профилактика путем ревакцинации
АС вводят в количестве 0,5 мл в соответствии с инструкцией к препарату. Если позволяет локализация раны, предпочтительно вводить АС-анатоксин в регион ее расположения путем подкожного обкалывания.
Активно-пассивная профилактика столбняка
АС нужно ввести в объеме 1 мл, перед этим ознакомившись с инструкцией к препарату. Вместе с этим в другой участок тела нужно ввести ПСЧИ 250 ME в/м, при отсутствии ПСЧИ вводят 3000 ME ПСС. Перед введением ПСС обязательно ставят внутрикожную пробу с лошадиной сывороткой, разведенной в пропорции 1:100, для определения чувствительности к белкам сыворотки лошади (ампула маркирована красным цветом). Внутрикожную пробу нельзя ставить, если пострадавшему на протяжении 1-3 суток перед введением ПСС проба была проведена с разведенным 1:100 антирабическим гаммаглобулином из сыворотки лошади в связи с необходимостью введения антирабического гаммаглобулина.
Для постановки пробы нужно применить индивидуальную ампулу, а также стерильные шприцы с делениями на 0,1 мл и тонкую иглу. Разведенную 1:100 сыворотку вводят под кожу в сгибательную поверхность предплечья в колиестве 0,1 мл. Реакцию контролируют спусатя 20 минут. Пробу считают отрицательной, если диаметр отека или покраснения на месте введения менее 1,0 сантиметра.
Проба считается положительной, если отек или покраснение в диаметре равняются 1,0 см и более. При отрицательной кожной пробе ПСС (из ампулы, маркированной синим цветом) вводят подкожно в объеме 0,1 мл. При отсутствии реакции спустя пол часа, нужно ввести стерильным шприцем остальную дозу сыворотки. На протяжении этого срока вскрытая ампула с ПСС должна быть закрыта стерильной салфеткой.
Примечание. Людям с аллергическими болезнями и реакциями на различные аллергены, а также получавшим ранее препараты, содержащие лошадиную сыворотку (ПСС и другие) или гетерологичные гаммаглобулины (антирабический, противоэнцефалитный и др.), перед введением основной дозы ПСС лучше всего прибегнуть к введению антигистаминных лекарственных средств.
Лицам с положительной реакцией на внутрикожное введение 0,1 мл разведенной 1:100 лошадиной сыворотки или имевшим реакцию на подкожное введение 0,1 мл ПСС, дальнейшее введение ПСС проводить нельзя.
Учитывая, что после введения ПСС и препаратов, в составе которых есть столбнячный анатоксин, у особо чувствительных лиц может развиться шок, за каждым привитым необходимо организовать медицинское наблюдение на протяжении 60 минут после прививания. А учреждение, в котором людям делают прививки, должно быть обеспечено средствами противошоковой терапии на случай необходимости.
Противопоказания к применению специфическиз средств экстренной профилактики столбняка
Основными противопоказаниями к применению средств специфической профилактики столбняка являются:
-
(в первой половине противопоказано введение АС (АДС-М) и ПСС, во второй половине – ПСС);
- повышенная чувствительность к соответствующему средству профилактики;
- у лиц, имевших противопоказания к введению АС (АДС-М) и ПСС, возможность проведения экстренной профилактики с помощью ПСЧИ определяется лечащим врачом.
Состояние алкогольного опьянения не является противопоказанием к экстренной профилактике.
Читайте также:
- Мазь стелланин от лишая
- С этого дня называем писю членом и начинаем лечить сифилис
- Аденовирусный бронхит у ребенка
- Анализ хеликобактер на желудок отрицательный
- Можно ли отравиться помадой

