Дисгидротическая форма микоза что это такое
Обновлено: 22.04.2024
Для цитирования: Устинов М.В., Устинова Е.В., Чаплыгин А.В. и др. Рациональная местная терапия приобретенных дисгидротических ладонно-подошвенных дерматозов // Эффективная фармакотерапия. 2021. Т. 17. № 1. С. 8–12.
- Аннотация
- Статья
- Ссылки
- Английский вариант
Рассмотрены патогенетические механизмы дисгидротических поражений кожи акральных локализаций, сопровождающихся гипергидрозом. Оценены возможности фиксированных комбинаций на основе высокоактивных топических глюкокортикостероидов в комплексном лечении приобретенных дисгидротических дерматозов ладонно-подошвенной локализации со схожими клиническими проявлениями. Представлены результаты использования фиксированной комбинации бетаметазона, клотримазола и гентамицина отечественного производства в качестве средства как эмпирической, так и базовой терапии у пациентов с поражением кожи ладоней и подошв с проявлениями дисгидроза.
- КЛЮЧЕВЫЕ СЛОВА: экзема, микоз стоп, Id-реакции, помфоликс, феномен Рейно, акроцианоз, Акридерм ГК
Рассмотрены патогенетические механизмы дисгидротических поражений кожи акральных локализаций, сопровождающихся гипергидрозом. Оценены возможности фиксированных комбинаций на основе высокоактивных топических глюкокортикостероидов в комплексном лечении приобретенных дисгидротических дерматозов ладонно-подошвенной локализации со схожими клиническими проявлениями. Представлены результаты использования фиксированной комбинации бетаметазона, клотримазола и гентамицина отечественного производства в качестве средства как эмпирической, так и базовой терапии у пациентов с поражением кожи ладоней и подошв с проявлениями дисгидроза.
Рис. 1. Пациент Н., 42 года, с микробной экземой до (А) и через десять дней после терапии кремом Акридерм ГК (Б)
Рис. 2. Пациент Б., 38 лет, с дисгидротической экземой до (А) и через семь дней после терапии кремом Акридерм ГК (Б)
Эккриновые потовые железы являются одним из основных видов потовых желез человека. Главным образом они участвуют в теплоотдаче при повышении температуры тела. Эккриновые потовые железы в отличие от апокриновых и апоэккриновых локализуются по всей коже и значительно преобладают по количеству. Эволюционно сложилось, что у человека, как и у большинства млекопитающих, покрытых шерстью, количество эккриновых потовых желез на ладонях и подошвах максимально и многократно превышает плотность на других участках кожи. Например, у взрослых число эккриновых желез на подошве составляет 620 на см 2 , на спине – 64 на см 2 [1]. Этим обусловлена высокая вероятность развития первичного локального (эссенциального) гипергидроза, а также вовлечения потовых желез в патогенез различных дерматозов ладонно-подошвенной локализации.
В клинической практике дисгидрозы ладонно-подошвенной локализации, сопровождающиеся гипергидрозом, встречаются чаще ангидротических состояний, что объясняет повышенный интерес к возможностям их терапевтической коррекции.
Нормализация повышенного потоотделения кожи ладоней и подошв важна:
- при первичном локальном гипергидрозе;
- наследственных ладонно-подошвенных кератодермиях, сопровождающихся гипергидрозом;
- помфоликсе, то есть дисгидрозе в традиционном понимании;
- дисгидротической форме истинной экземы, в иностранной литературе известной как хронический везикуло-буллезный дерматит/экзема кистей, реже стоп;
- Id-реакциях (от англ. identity – идентичность или идентификатор) на грибковые (дисгидротические формы микозов стоп, реже кистей) или другие антигены;
- других дерматозах с образованием везикул на кистях/стопах, часто сопровождающихся зудом (аллергические и ирритантные контактные дерматиты, атопический дерматит, псориаз и др.).
Первичный локальный гипергидроз. Встречается более чем у 6 млн лиц молодого возраста [2]. Отличительной чертой данного состояния является отсутствие высыпаний. Однако повышенное потоотделение, особенно в области ладоней, влияет на психоэмоциональное состояние и качество жизни больных, нередко становясь причиной ограничения общения. Это провоцирует развитие синдрома вегетативной дистонии. В свою очередь нарушение терморегуляции в виде гипергидроза является одним из симптомов синдрома вегетативной дистонии [3]. Так образуется порочный круг. При синдроме вегетативной дистонии в формировании патологических изменений акральных локализаций помимо гипергидроза значимая роль отводится сосудистым реакциям (феномен Рейно, акроцианоз и др.) и микробиому.
Данное состояние также может быть предрасполагающим фактором или фоном для развития некоторых дисгидротических заболеваний ладонно-подошвенной локализации.
Ладонно-подошвенные кератодермии относятся к группе заболеваний с усиленным ороговением, увеличением продукции кератиноцитов при уменьшении их десквамации. В зависимости от клинических проявлений ладонно-подошвенные кератодермии подразделяют на диффузные (кератодермия Унны – Тоста, Меледа, Папийона – Лефевра, эпидермолитическая и др.) и очаговые (кератодермия Сименса, линейная Фукса, Бушке – Фишера – Брауэра, краевая ладоней Рамос-и-Сильвы, акрокератоэластоидоз Косты и др.) [4]. Некоторые из этих заболеваний сопровождаются гипергидрозом, который также требует коррекции при назначении патогенетической терапии.
Дисгидротическая форма истинной экземы. Встречается гораздо чаще, чем помфоликс [5]. Главные отличия дисгидротической экземы от помфоликса – хроническое рецидивирующее течение, наличие клинически значимого зуда, появление наряду с везикулами гиперкератоза и трещин.
Другие дерматозы с образованием везикул на кистях или стопах. Механизм образования везикул может быть различным – от ретенционной закупорки эккриновых потовых желез до измененной реактивности и аутоиммунных процессов. Влияние измененного потоотделения на течение этой группы заболеваний не столь очевидно, но исключить его из группы ладонно-подошвенных везикулезных и/или пустулезных дерматозов полностью нельзя.
В связи со сказанным важно понимать, как осуществляется регуляция потоотделения, и возможности лекарственных средств при дисгидрозах.
Терморегуляция имеет три уровня с центром в гипоталамусе. Основным стимулом для включения потоотделения является повышение температуры тела. Однако потоотделение может быть вызвано и эмоциональными переживаниями (эмоциональное потение) [8]. Оно редко отмечается на всей поверхности кожного покрова. Чаще локализуется в акральных и аксиллярных зонах, реже – в области лба. В отличие от теплового потоотделения эмоциональное прекращается в период сна. Его эффекторные механизмы также реализуются через холинергический путь, поскольку оба вида потоотделения подавляются атропином [9].
Обычно вегетативная холинергическая иннервация характерна для парасимпатической нервной системы, а катехоламины – трансмиттеры симпатических волокон. Однако потовые железы являются исключением. Они иннервируются симпатическими волокнами с ацетилхолином в качестве медиатора, и симпатическая стимуляция холинергического пути повышает потовыделение и вызывает сокращение миоэпителиальных клеток эккриновых потовых желез. При этом сохраняется адренергическое влияние на секреторные (светлые) клетки эккриновых потовых желез при поступлении к ним катехоламинов. Миоэпителиальные клетки эккриновых потовых желез не отвечают на адренергическую стимуляцию. Они выполняют преимущественно каркасную функцию, а не дренажную, поэтому их влияние на величину гипергидроза незначительно. Функция темных (мукоидных) клеток в потовыделении на сегодняшний день не установлена.
Таким образом, для нормализации секреции пота при гипергидрозах целесообразно применение системного препарата, сочетающего холинолитический, адренолитический и седативный эффекты. С учетом многообразия процессов, регулируемых симпатической и парасимпатической нервной системой, сила этих эффектов и их продолжительность должны быть минимальными, чтобы избежать вегетативных расстройств и выраженной седации. Кроме того, такой препарат должен позволять варьировать суточную дозу по мере необходимости и в зависимости от реактивности пациентов.
К сожалению, после 2010 г. подобные лекарственные средства перестали включать в официальные клинические рекомендации, хотя использование медицинских антиперспирантов при обострении и наличии воспалительных эрозий зачастую невозможно из-за выраженного раздражающего действия.
В силу частоты обращаемости за медицинской помощью, преимущественно по поводу кератодермии с выраженной воспалительной составляющей патогенеза, а не по поводу эссенциального гипергидроза, в настоящее время акцент делается на применении в качестве наружной терапии противовоспалительных средств, в основном высокоактивных топических глюкокортикостероидов пятого и шестого поколений.
Еще одна проблема – влияние микрофлоры на течение заболеваний, сопровождающихся дисгидрозом в области ладоней и подошв. Кожа кистей характеризуется большим видовым разнообразием микробиома. Особенностью экосистемы кожи стоп является более значительное влияние грибковой микрофлоры, чем в других частях тела [10].
По нашим данным, среди приобретенных дерматозов ладонно-подошвенной локализации, сопровождающихся формированием пузырей и эрозий, Id-реакции, в том числе собственно дисгидротические формы микозов и микробные экземы, наряду с истинной дисгидротической экземой составляют более 80% поражений кожи.
Сходство клинической картины и субъективных жалоб на начальном этапе трех указанных выше состояний затрудняет их дифференциальную диагностику. В то же время выраженность симптомов, зуд и болезненные ощущения связаны с необходимостью быстрого принятия терапевтического решения, еще до получения результатов анализов. Ориентация на симптомокомплексы – синдромы – определяет синдромный подход в начале лечения как вариант эмпирической терапии. Необходимо отметить, что эмпирическая терапия в широком смысле может быть не только антибактериальной. Обычно она предшествует этиотропной (если такая возможна), состоит из этиологических агентов перекрывающего спектра действия и часто содержит компоненты, являющиеся патогенетическими и/или симптоматическими. Нередко терапия, начатая как эмпирическая, приводит к выздоровлению и даже затрудняет постановку окончательного диагноза. Именно синдромный подход предусматривает лечение одного симптомокомплекса разных заболеваний препаратом с максимальной терапевтической широтой действия для данной группы болезней [11].
Наличие выраженной воспалительной реакции, прямое участие или возможность присоединения бактериальной и/или грибковой инфекций при синдромном подходе к лечению микробной (микотической) экземы, дисгидротической экземы, дисгидротической формы микоза в условиях неустановленного окончательного диагноза обусловливают выбор наружного препарата в виде фиксированной комбинации топического глюкокортикостероида, антибиотика и антимикотика. Кроме того, каждое из рассматриваемых заболеваний можно отнести к дерматозам сочетанной этиологии, что также требует назначения комбинированного наружного средства [11, 12].
Цель исследования
Предполагалось оценить эффективность и безопасность фиксированной комбинации бетаметазона дипропионата, гентамицина, клотримазола (Акридерм ГК) в качестве основного средства эмпирической терапии приобретенных дисгидротических ладонно-подошвенных дерматозов: дисгидротической экземы, дисгидротической формы микоза стоп, микробной (микотической) экземы.
Материал и методы
Исследование проводилось в двух медицинских центрах Москвы и Санкт-Петербурга. В него вошли 42 пациента в возрасте от 18 до 67 лет. Длительность ладонно-подошвенного гипергидроза – от четырех недель до трех лет с периодом обострения не менее недели. При этом больные не должны были получать терапию по поводу данного обострения и в ближайшие два месяца на момент обращения к врачу. Участники исследования также не должны были ранее применять комбинированные топические препараты.
В клинической картине – сгруппированные/многокамерные субэпидермальные везикулы на ладонях и подошвах, боковых поверхностях пальцев, эрозии, мацерация, мокнутие и гиперемия (в очагах не исключено, но не должно превалировать в клинической картине).
Верификация предварительного диагноза осуществлялась анамнестически и по клинической картине. Лабораторное исследование (забор материала до начала терапии) проводилось в день обращения.
В исследование не включали лиц до 18 лет, беременных, пациентов, ранее применявших препараты, влияющие на течение заболевания, а также имеющих общие противопоказания для назначения исследуемого препарата.
Как было отмечено ранее, в качестве такового был выбран Акридерм ГК. Во-первых, в отношении фиксированной комбинации бетаметазона дипропионата, клотримазола и гентамицина накоплен большой клинический опыт, подтверждающий ее высокую эффективность. Во-вторых, данный препарат доступен для широкого применения, в том числе в ведомственных казенных и бюджетных учреждениях, которые отдают предпочтение отечественным средствам в рамках государственных закупок.
Распределение больных по нозологическим формам проведено на второй – пятый день терапии с учетом результатов лабораторных анализов. Так, с дисгидротической экземой было 16 (38%) пациентов, с дисгидротической формой микоза стоп – 13 (31%), с микробной (микотической) экземой – 13 (31%) больных.
Лечение проводилось амбулаторно. Выбор формы препарата Акридерм ГК зависел от остроты клинических проявлений. Так, при наличии тонкостенных пузырей, яркой воспалительной реакции, мацерации, эрозий назначался крем, при относительно глубоких везикулах с прочными покрышками – мазь. Таких пациентов было семь (17%). Средства наносили тонким слоем два раза в день. Незначительное мокнутие у четырех (9,5%) больных определило необходимость использования на начальном этапе лечения примочек с антисептиками.
Кроме того, больным были рекомендованы рациональный режим труда и отдыха, а также гигиенический уход за кожей.
В качестве сопутствующей терапии разрешалось применять антигистаминные препараты первого поколения для купирования зуда, а также другие препараты для лечения сопутствующих заболеваний. В частности, антигистаминные средства принимали 27 (64%) пациентов.
Лечение проводили до полного разрешения симптомов заболевания.
Сравнивали срок разрешения объективных клинических симптомов, субъективной симптоматики (зуда, дискомфорта), переносимость и приверженность выбранной терапии.
Оценка параметров в группах основывалась на данных осмотра и опросах больных.
Ввиду несравнительного характера наблюдательного исследования и малой выборки от статистической обработки результатов было решено отказаться.
По нашим наблюдениям, субъективные симптомы разрешались быстрее при более выраженном воспалении в очагах. Так, зуд и ощущение дискомфорта купировались через два – пять дней от начала терапии. К этому времени уже был сформирован окончательный диагноз и можно было переводить больных на узкоспециализированные препараты в зависимости от нозологии. Однако часто пациенты сами не хотели менять терапию по причине быстрого эффекта, а также по причине неиспользованного препарата в остатке.
Свежие очаги микробной экземы полностью разрешались на седьмой – десятый день, рецидивирующие – на 9–14-й, дисгидротическая форма микоза стоп – на 12–16-е сутки. Наибольший разброс в сроках купирования клинических проявлений наблюдался у пациентов с дисгидротической истинной экземой. У них прослеживалась четкая зависимость процесса от длительности заболевания, ранее получаемого лечения и даже от частоты проведения рекомендованных профилактических мероприятий по мытью рук в связи с COVID-19. Самый длительный (23 дня) курс терапии зафиксирован у пациента в возрасте 56 лет и стажем заболевания три года. Для завершения процесса лечения данному больному потребовалось назначение физиологических санитайзеров и средств ухода за руками из линий медицинской косметики.
В ходе исследования не отмечено эпизодов непереносимости препаратов Акридерм ГК, а также местных нежелательных явлений.
Случаев неответа на терапию также не зафиксировано.
Ниже приведены два клинических случая.
Клинический случай 1. Пациент Н., 42 года. Диагноз – микробная экзема.
В анамнезе патология сердечно-сосудистой системы и прием препаратов по смежной проблеме.
Больному назначена наружная терапия кремом Акридерм ГК два раза в день.
Через десять дней терапии наблюдалось значительное улучшение (рис. 1). До полного разрешения патологического процесса рекомендовано продолжить лечение кремом Акридерм ГК еще пять – семь дней.
Клинический случай 2. Пациент Б., 38 лет. Диагноз – дисгидротическая экзема.
Пациенту назначена наружная терапия кремом Акридерм ГК два раза в день.
Через семь дней лечения зафиксировано полное разрешение патологического процесса (рис. 2).
С учетом знаний о патофизиологии формирования гипергидроза комплексная терапия приобретенных ладонно-подошвенных дисгидротических поражений должна носить этиопатогенетическую направленность. Проблему с дифференциальной диагностикой однотипно протекающих заболеваний может решить синдромный эмпирический подход к лечению. В таких случаях фиксированные комбинации высокоактивных топических глюкокортикостероидов с антибиотиками и антимикотиками будут препаратами выбора как для стартовой наружной терапии, так и для лечения в целом, в том числе после лабораторной верификации диагноза. Отечественный препарат Акридерм ГК в двух формах выпуска, представляющий собой фиксированную комбинацию микронизированного бетаметазона, клотримазола и гентамицина, демонстрирует высокую эффективность и безопасность, поэтому может быть рекомендован для широкого применения.
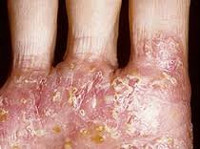
Дисгидротическая эпидермофития – грибковое поражение дермы, локализующееся преимущественно в области ладоней и подошв, предшествующее микотической экземе. Клинически проявляется внезапным высыпанием мелкопузырчатой прозрачной сыпи, меняющейся из-за присоединения вторичной инфекции на пустулы с гнойным содержимым. Процесс может сопровождаться ухудшением самочувствия пациента: разбитостью, субфебрилитетом, головной болью. Часть первичных элементов ссыхается в корки, часть вскрывается, образуя эрозии: начинается мокнутие с исходом в пигментацию. Диагностируют эпидермофитию клинически, используя микроскопию. Лечение патогенетическое, противогрибковыми средствами.
Общие сведения

Причины
Симптомы дисгидротической эпидермофитии
Спустя месяц воспаление разрешается, эрозии заживают, образуя многослойную чешуйчато-сквамозную зону. Через пару месяцев остаётся небольшая пигментация. Если возникает рецидив, поражаются новые участки кожи. Появляются вторичные аллергические, полиморфные, симметричные высыпания – эпидермофитиды, состоящие из эритем, везикул, папул. Иногда грибковый процесс затрагивает ногти: они тускнеют, мутнеют, утолщаются, становятся ломкими, крошатся, на поверхности пластинок появляются полосы, пятна желтого цвета.
Диагностика
Дисгидротическую эпидермофитию легко распознать по клинике, данным микроскопии соскоба с кожи (выявляются остатки гриба в соскобе с очага поражения). При гистологическом исследовании отмечается спонгиоз, утолщение эпидермиса, в пузырьках находят лейкоциты. Очаги поражения изучают в лучах лампы Вуда. Дифференциальный диагноз проводят с разновидностями классической эпидермофитии, микотической экземой, пиодермией, контактным дерматитом.
Лечение дисгидротической эпидермофитии
Основной принцип терапии - постепенный переход от противовоспалительного лечения в остром периоде к противогрибковому при разрешении процесса. В качестве фоновой терапии применяют витамины (группы В, РР), антигистаминные средства (клемастин), для уменьшения экссудации - хлористый кальций. Тщательная обработка очага поражения и зоны вокруг него - залог успеха наружной терапии; с этой целью на предварительно вскрытые пузыри наносят резорцин, азотнокислое серебро, анилиновые краски. Используют противогрибковые препараты (ундециленовая кислота, миконазол), гормональные мази при разрешении процесса. Показано УФО, магнитотерапия. В запущенных случаях, при поражении ногтей после консультации дерматолога проводят полную отслойку кожи ладоней, стоп по Ариевичу с профилактическим приёмом гризеофульвина.
Регулярный уход за кожей, соблюдение правил личной гигиены – основа профилактики дисгидротической эпидермофитии. Пациенты подлежат диспансерному наблюдению дерматолога или миколога в течение года. Прогноз благоприятный.
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.

В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
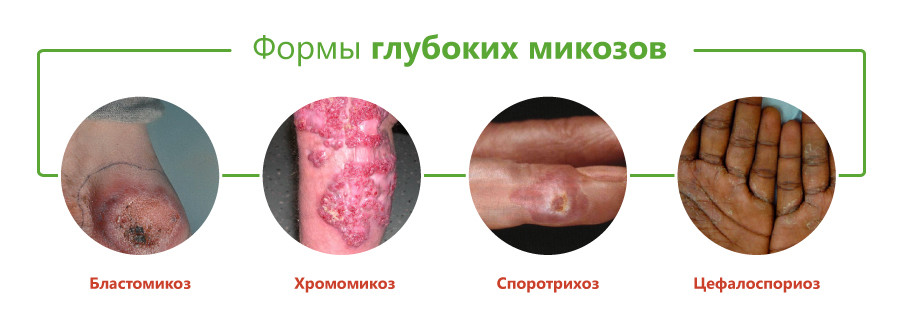
Виды глубоких микозов
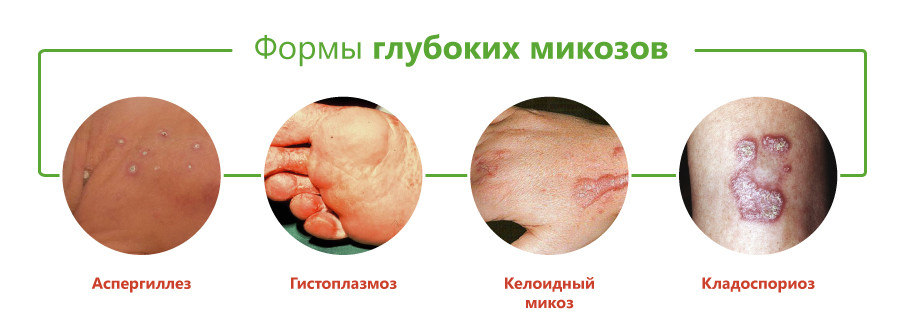
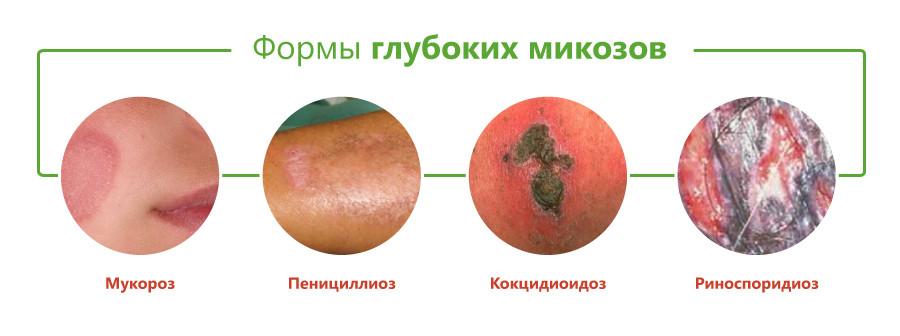
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
- бластомикоз и криптококкоз;
- гистоплазмоз;
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.
Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.

В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.
Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.
Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов
Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Читайте также:

