Дискоидная и диссеминированная красная волчанка презентация
Обновлено: 18.04.2024
• Заболевание из группы коллагенозов с
неустановленной этиологией, сложным
патологическим аутоиммунным
синдромом, системным поражением
соединительной ткани, кожи,
внутренних органов и выраженной
фоточувствительностью.
3. Этиология
1. Теория бактериального генеза
2. Вирусная теория
3. Генетическая предрасположенность
4. Теория нейрогуморальной регуляции.
5. Фотосенсибилизация
4. Активация системы комплемента по классическому пути
Образование мембраноатакующего
комплекса
Отложение иммунных комплексов во
всех тканях организма
Воспаление и повреждение
соединительной ткани и сосудов
5. Провоцирующие факторы
• нейроэндокринные нарушения;
• генетическая
предрасположенность;
• выраженная
фоточувствительность;
• патология внутренних органов;
• хронические инфекции;
• стресс
6. триггеры
• Инсоляция;
• Охлаждение;
• Острые инфекции (особенно
стрептостафилококковые);
• Психические и физические травмы;
• Роды;
• Лекарственная непереносимость
(антибиотики, сульфаниламиды, вакцины,
сыворотки)
ПРОВОЦИРУЮЩИЕ
ФАКТОРЫ
СИСТЕМНОЕ ПОРАЖЕНИЕ
СОЕДИНИТЕЛЬНОЙ ТКАНИ
И СОСУДОВ
ОБРАЗОВАНИЕ ИММУННЫХ
КОМПЛЕКСОВ И АУТОАНТИТЕЛ С
ОТЛОЖЕНИЕМ ИХ ПОД БАЗАЛЬНОЙ
МЕМБРАНОЙ ЭПИДЕРМИСА И В
СТЕНКАХ СОСУДОВ
ТРИГГЕРЫ
ГЕНЕТИЧЕСКИЕ НАРУШЕНИЯ
ГУМОРАЛЬНОГО И КЛЕТОЧНОГО
ИММУНИТЕТА
УГНЕТЕНИЕ Т-КЛЕТОЧНОГО
ИММУНИТЕТА И АКТИВАЦИЯ
В-КЛЕТОЧНОГО ИМ-ТА
8. Антинуклеарный фактор (LE-фактор)
9. Классификация
1. Кожная красная волчанка = хроническая
( интегументная):
• Дискоидная;
• Диссеминированная;
• Глубокая Ирганга-Капоши;
• Поверхностная (центробежная
эритема Биетта)
.
10. 2. Системная красная волчанка = острая
11. Классификация (Американская ревматологическая ассоциация)
I. Системная красная волчанка
II. Кожная красная волчанка
Подострая КВ
Хроническая
КВ
Дискоидная
КВ
Глубокая КВ
Патоморфологические
изменения
Для дискоидной КВ характерен
гиперкератоз в эпидермисе,
фоликулярный гиперкератоз и
гиперкератоз потовых желез,
атрофия, вакуольная
дегенерация базального слоя,
утолщение базальной
мембраны;
в дерме отмечаются отек и
расширение сосудов сосочкового
слоя, образование
преимущественно
лимфоцитарных инфильтратов
вокруг сосудов и придатков
кожи, базофильная дегенерация
коллагена, отложения муцина.
При глубокой КВ эпидермис и дерма могут не вовлекаться в
воспалительный процесс. Основные изменения
наблюдаются в гиподерме, где процесс начинается с
лобулярного панникулита с последующим вовлечением
септальных перегородок.
Гистологические изменения при опухолевидной КВ
характеризуются формированием плотных дермальных
периваскулярных и периаднексальных лимфоцитарных
инфильтратов, а также значительными отложениями муцина
между коллагеновыми волокнами дермы, при этом
эпидермис остается интактным.
10. Лабораторные анализы
• Клинический анализ крови и мочи;
• БАК: алт, аст, ГГТП, ще. фосфатаза, мочевина, креатинин, СРБ;
• иммунологические тесты: на антинуклеарные антитела — ANA
(при положительном результате исследуются антитела к
экстрагируемому ядерному антигену — ENA и к
двухцепочечной ДНК — анти-dsDNA), антитела к
нуклеопротеинам — анти-Ro/SS-A и анти-La/SS-B,
антифосфолипидные антитела (методом иммуноферментного
анализа), реакцию преципитации с кардиолипиновым
антигеном — VDRL.
• Обнаружение LE-клеток - характеризуются наличием в
цитоплазме нейтрофильных лейкоцитов округлого
бесструктурного образования, напоминающего лизированное
ядро светло-фиолетового цвета, занимающего центральную
часть клетки с оттесненным к периферии ядром.
Патогномоничны для СКВ, но встречаются у 3–7% больных ДКВ.
11. Дифференциальная диагностика
Дифференциальный диагноз кожных форм красной
волчанки проводится с фотодерматозами, себорейным
дерматитом, розацеа, псориазом, красным плоским лишаем.
Глубокую красную волчанку дифференцируют с узловатой и
индуративной эритемами, а также с панникулитами другой
этиологии.
• При СКВ, в отличие от ДКВ, фолликулярный кератоз отсутствует,
а атрофия выражена незначительно.
• Для СКВ характерны артралгия, полисерозиты, эндокардит с
поражением митрального клапана, поражения ЦНС (хорея и
эпилепсия), почек (волчаночный нефрит), тяжелые васкулиты.
ЛЕ-клетки при СКВ в острой фазе заболевания обнаруживаются
у 90–100%, при ДКВ – в 3–7%, что расценивается как
неблагоприятный фактор и угроза трансформации в СКВ.
• АНА при СКВ встречаются более чем у 95% больных, при ДКВ – у
30-40% больных.
• В прямой РИФ волчаночная полоса в зоне дермоэпидермального соединения у больных ДКВ обнаруживается в
70% случаев только в очагах поражения в стадии инфильтрации
и гиперкератоза. При СКВ эти отложения присутствуют как в
пораженной коже (у 90% больных), так и в здоровой на вид
коже; на открытых участках – у 70–80% больных, на закрытых от
солнца участках кожи – у 50% пациентов.
• Аутоиммунная гемолитическая анемия, лейкопения и
лимфопения с ускоренной СОЭ в крови, белок и цилиндры в
моче – косвенные признаки возможности системного
заболевания.
При полиморфном фотодерматозе зимой
наступает улучшение, не бывает высыпаний на
волосистой части головы и красной кайме губ,
слизистой рта; нет фолликулярного кератоза и
атрофии кожи, нередко отмечается зуд.
Ограниченный псориаз, особенно при локализации
на волосистой части головы и открытых участках тела,
может напоминать ДКВ. Отсутствие снежно-белого
свечения в лучах лампы Вуда, атрофии и
фолликулярного кератоза, наличие характерной для
псориаза триады симптомов (стеаринового пятна,
терминальной пленки и точечного кровотечения)
помогают в проведении дифференциального
диагноза.
При розовых угрях диагностические затруднения
могут представлять имеющиеся на лице больных
красные папулы и эритематозные очаги, состояние
которых может ухудшаться после пребывания под
солнечными лучами. Однако отсутствие
фолликулярного кератоза, атрофии, высыпаний на
красной кайме губ свидетельствуют против КВ.
Дерматомиозит проявляется эритемой,
папулезными высыпаниями на открытых участках
кожного покрова, а также телеангиэктазиями, что
увеличивает его клиническое сходство с КВ.
Нарастающая мышечная слабость, отсутствие
фолликулярного кератоза свидетельствуют в пользу
дерматомиозита. Кроме того, при дерматомиозите
плоские папулы лилового цвета располагаются над
межфаланговыми суставами (папулы Готтрона), в то
время как при СКВ красно-лиловые бляшки
локализуются над фалангами, а над суставами кожа
не изменена.
В том случае, если гиперкератоз слабо выражен, а на
первый план выходит инфильтрация очагов ДКВ,
кожные поражения приобретают значительную
плотность, заметно выступают над окружающей
кожей, приобретают буроватый цвет необходимо
дифференцировать заболевание с туберкулезной
волчанкой. Отсутствие светлых буроватых узелков,
выявляемых при диаскопии, а также наличие
расширенных кровеносных сосудов по периферии
очагов подтверждает наличие ДКВ.
• Ангиолюпоид Брока-Потрие
(телеангиэктатический вариант саркоида
Бека), проявляющийся на коже лица в виде
одиночных очагов мягкой консистенции,
красновато-буроватого цвета, с
выраженными телеангиэктазиями на
поверхности, имеет сходство с ДКВ.
Обнаруживаемая при диаскопии диффузная
желтовато-буроватая окраска позволяет
отличить ангиолюпоид от ДКВ.
• Эозинофильная гранулема лица,
лимфоцитарная инфильтрация
Джесснера-Каноф, доброкачественная
лимфоцитома кожи обычно представлены
узелками, величиной с горошину, или
инфильтративными бляшками буро-красного
цвета мягкой или плотноэластической
консистенции. Иногда наблюдаемое легкое
шелушение увеличивает сходство со свежими
очагами ДКВ и требует гистологического
исследования биоптатов кожи.
16. Лечение
В основе терапии больных ДКВ лежит использование системных
антималярийных препаратов и глюкокортикостероидных препаратов для
наружного применения.
В случае ограниченного поражения кожи при ДКВ назначаются топические
глюкокортикостероидные препараты: для очагов поражения на коже тела — в
форме кремов и мазей, для очагов поражения на волосистой части головы —
в форме лосьона.
Противомалярийные средства эффективны в лечении КВ как в виде
комбинированной терапии, так и монотерапии. Гидроксихлорохин сульфат
является предпочтительным ввиду лучшей переносимости.
Из-за возможного развития ретинопатии при приеме антималярийных
препаратов перед началом приема препарата и не реже 1 раза в 6 месяцев
проводится офтальмо логическое обследование, включая осмотр глазного
дна. Проводится регулярный контроль лабораторных показателей.
При наличии резистентности к антималярийным препаратам используются
резервные препараты: дапсон, ретиноиды или метотрексат.
Системные ретиноиды при КВ показаны при наличии выраженного
гиперкератоза (дискоидная, веррукозная КВ).
Лечение буллезной КВ проводят препаратом дапсон, угнетающим миграцию
нейтрофильных лейкоцитов, и системными глюкокортикостероидами.
Наружная терапия
Глюкокортикостероидные препараты
• При локализации поражения кожи на лице рекомендуется использовать
топические глюкокортикостероидные препараты слабой или средней
активности:
флуоцинолона ацетонид, крем, гель, мазь, линимент 2 раза в сутки наружно на
очаги поражения в течение 12 недель (В).
• При поражении туловища и конечностей рекомендуется использовать
топические глюкокортикостероидные препараты средней активности:
триамцинолон, мазь 2 раза в сутки наружно под окклюзию на очаги поражения в
течение 1 недели (D) или бетаметазон, крем, мазь 2 раза в сутки наружно на
очаги поражения в течение 8 недель (D).
• При расположении высыпаний на волосистой части головы, ладонях и
подошвах рекомендуется использовать топические глюкокортикостероидные
препараты высокой активности:
клобетазол, крем, мазь 2 раза в сутки наружно на очаги поражения в течение 4
недель (С).
• Внутриочаговое введение глюкокортикостероидных препаратов может быть
использовано на локализованных очагах, не поддающихся иной терапии.
Применение данного метода ограничивается возможностью развития
стойкой атрофии:
триамцинолон 5—10 мг на мл внутриочагово (D) или бетаметазон 0,2 мл на см2
внутриочагово, недельная доза не должна превышать 1 мл (D).
• Если необходимость внутриочагового введения препаратов сохраняется,
рекомендуется соблюдать интервал между инъекциями не менее 4 недель.
Системная терапия
1. Противомалярийные средства:
• гидроксихлорохин 5—6 мг на кг массы тела в сутки перорально
(или 2 таблетки по 200 мг для взрослого среднего веса). После
достижения клинического ответа дозировка гидроксихлорохина
может быть постепенно уменьшена до 200 мг в сутки с
продолжением терапии в течение не менее 2—3 месяцев.
Прием препарата может продолжаться до 2—3 лет. Прекращение
приема поддерживающих доз в 2,5 раза увеличивает риск
рецидива ДКВ (B) [8]
• хлорохин 250—500 мг перорально ежедневно в течение не
менее 2—3 месяцев. Прием препарата может продолжаться до
2—3 лет (D).
• Лечение КВ у беременных женщин проводят только
топическими кортикостероидами I или II класса. Применение
антималярийных препаратов противопоказано из-за
возможности нарушения нормального внутриутробного
развития плода.
2. Учитывая важную роль в патогенезе КВ индуцированного
ультрафиолетовым облучением свободнорадикального
повреждения мембран и нарушения микроциркуляции у больных
КВ, показано включение в лечебный комплекс антиоксидантов:
• витамин Е 50—100 мг в сутки перорально интермиттирующими
курсами: 1 неделю прием препарата, 1 неделю — перерыв, в
течение 4—8 недель(D).
3. Также рекомендован прием ангиопротекторов и корректоров
микроциркуляции:
• пентоксифиллин 200 мг перорально 3 раза в сутки в течение 1
месяца (D);
• никотиновая кислота 0,05—0,1 г перорально 2—3 раза в сутки в
течение 21—30 дней или 2—3 мл внутримышечно через день,
на курс 8—10 инъекций (D).
21. Тактика при отсутствии эффекта от лечения
Препаратами второй линии, назначаемыми при отсутствии
эффективности топических глюкокортикостероидных
препаратов, являются топические ингибиторы
кальциневрина:
• такролимус, мазь 0,1% 2 раза в сутки на очаги поражения в
течение 4—8 недель (В)
• пимекролимус, крем 1% 2 раза в сутки на очаги
поражения в течение 4—8 недель (С).
Препаратами второй линии для системной терапии являются ретиноиды.
Лечение следует начинать с более низких доз (10—20 мг в сутки) и
постепен но их увеличивать, ориентируясь на переносимость и
отсутствие побочных эффектов:
• ацитретин 50 мг в сутки перорально в течение 8 недель (В),
• ацитретин 0,2—1,0 мг на кг массы тела в сутки перорально в течение 8
недель (D),
• изотретиноин 0,2—1,0 мг на кг массы тела в сутки перорально в
течение 8 недель (D).
ПРОФИЛАКТИКА
• Всем больным КВ рекомендуются меры по защите кожи от солнечных
лучей: ношение головных уборов, одежды с длинными рукавами, с
закрытым декольте, брюк и длинных юбок, регулярные аппликации
фотозащитных кремов с высоким индексом SPF (> 50).
Системная красная волчанка (СКВ) — мультиорганное аутоиммунное
заболевание, в основе которого лежит гиперпродукция широкого
спектра органоспецифических аутоантител и иммунных комплексов в
сочетании с интерфероном типа 1. Аутоантитела и иммунные
комплексы активируют Т- и В-клетки и повреждают соединительную
ткань.
4. Эпидемиология
7. Классификация
КЛАССИФИКАЦИЯ
В дерматологии принята классификация локализованных форм красной
волчанки (дискоидная, диссеминированная, центробежная и др.) и СКВ,
трансформирующейся из названных форм, с поражением внутренних
органов, систем и суставов.
Подострая красная волчанка Подострая красная волчанка может развиться
из центробежной и трансформироваться в системную.
Острая красная волчанка. Системное поражение внутренних органов и
кожи. Острое течение заболевания характеризуется быстрым развитием
мультиорганных проявлений, включая поражение почек и ЦНС, и высокой
иммунологической активностью.
Хроническая красная волчанка. В эту группу включают дискоидную и
диссеминированную, а также центробежную, глубокую, веррукозную,
дисхромическую и другие варианты
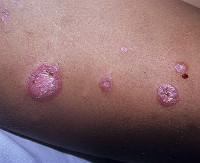
8. Дискоидная красная волчанка
ДИСКОИДНАЯ КРАСНАЯ
ВОЛЧАНКА
Дискоидная красная волчанка (ДКВ) характеризуется наличием округлых или
овальных очагов розовато-красного цвета от 0,3 до 6 см в диаметре с
инфильтрацией, фолликулярным гиперкератозом и рубцовой атрофией,
выраженной в разной степени.
Поскабливание очагов причиняет боль (симптом Бенье-Мещерского), так как на
нижней стороне чешуйки имеется роговой шипик (симптом дамского
каблучка), которым она укреплена в расширенном устье волосяного
фолликула. В дальнейшем в центральной части очага развивается рубцовая
атрофия.
В длительно существующем очаге отчётливо различают три зоны:
центральную - атрофическую,
далее - гиперкератотическую,
окаймляющую её - эритематозную.
Выделяют ряд клинических вариантов дискоидной красной волчанки.
Среди них встречаются формы: с выраженной гипер- или
гипопигментацией очагов поражения — так называемая
дисхромическая красная волчанка; с формированием гиперкератоза в
очаге — гиперкератотическая; при разрастании бородавчатых
образований — веррукозная; с уплотнением кожи в пределах дермы
— глубокая; при образовании отечных очагов в области носа или
ушных раковин — опухолевидная, себорейная, пемфигоидная,
мутилирующая и др
Дискоидная красная волчанка. На шее и щеке —
красно-розовые, слегка уплотненные бляшки с
четкими границами. Одновременно имеют место
ороговение (чешуйки), атрофия (западение центра
бляшки и утрата волосяных фолликулов), рубцевание
и послевоспалительная гиперпигментация
Дискоидная красная
волчанка. На обеих шеках
— четко отграниченные
красноватые ороговевающие
бляшки. Кожа в пределах
бляшек атрофирована и
покрыта чешуйками. На
нижней поверхности чешуек
имеются роговые шипики,
заходящие в устья
волосяных фолликулов.
Благодаря этим шипикам
чешуйки плотно сидят на
коже
16. Диссеминированная красная волчанка
ДИССЕМИНИРОВАННАЯ
КРАСНАЯ ВОЛЧАНКА
Диссеминированная красная волчанка проявляется наличием двух и
более очагов, клинически отличается от дискоидной количеством
элементов и возможным изменением лабораторных показателей.
Диссеминированная форма по проявлениям отличается от дискоидной
количеством эритематозных очагов, их расположением на любых
участках кожи и возможными признаками системности как в
клиническом, так и лабораторном плане. Так, общее состояние
пациента и лабораторные показатели при дис- семинированной
красной волчанке изменяются чаще и более значимо, чем при
дискоидной. Наблюдаются повышение скорости оседания
эритроцитов (СОЭ), увеличение α- и γ-глобулинов, криоглобулинемия,
тенденция к лейкопении, диспротеинемии, снижение
функциональной активности печени, коры надпочеч- ников,
щитовидной и половых желез, нарушения иммунного статуса.
Центробежная эритема Биетта (lupus erythematosus centrifugum
superficialis) является поверхностным вариантом кожной формы красной
волчанки и отличается отсутствием или малой выраженностью
фолликулярного гиперкератоза и рубцовой атрофии. Характерны
небольшое шелушение, точечные геморрагии, четкие границы,
симметричность, рецидивирующий характер. Очаги обычно локализуются
в средней зоне лица и напоминают бабочку. Эта форма встречается
примерно у 3% больных ДКВ и 75% больных системной красной волчанкой.
Клинически близка к центробежной эритеме розацеаподобной красной
волчанки, при которой на фоне эритемы возникают множественные
мелкие папулы, но без пустул.
Глубокая красная волчанка (lupus erythematosus profundus, Капоши–
Ирганг) встречается редко. Проявляется одним или несколькими
узловатостями в подкожной клетчатке. Кожа нормальной окраски или
синюшно-красного цвета. Как правило, одновременно обнаруживаются
типичные очаги ДКВ. Очаги глубоко расположены, безболезненны, резко
отграничены, от 2 до 10 см в диаметре. Обычная локализация — лоб,
щеки, плечи, бедра и ягодицы. Описана больная, у которой очаг развился
на лице через 9 лет после появления ДКВ. Глубокая форма красной
волчанки в 30% сочетается с дискоидной. Антинуклеарные антитела
выявляются у 60–70% больных, иммунофлуоресценция
иммуноглобулинов в коже — у 50% пациентов. После регрессирования
очагов остаются глубокие атрофические изменения. Возможна
кальцификация. Глубокая красная волчанка часто провоцируется
травмой кожи. При разрешении узлов возможно появление участков
атрофии кожи. Заболевание чаще всего появляется у женщин в возрасте
от 20 до 45 лет. Гистологическая картина достаточно специфична, но
требует дифференциальной диагностики с подкожной
панникулитоподобной лимфомой (целесообразно использовать
иммуногистохимию)
Выделяют следующие формы СКВ:
кожно-суставную,
почечную,
легочную,
неврологическую,
сердечно-сосудистую,
желудочно-кишечную,
печеночную с острым, подострым и хроническим течением.
Для острой формы типичны внезапное повышение температуры тела до
39–40 °С, появление слабости, головной боли, расстройства сна и
аппетита, боли в области коленных суставов, голеней и мышцах,
адинамия. Характерны полиморфизм сыпей, наличие васкулитов и
акроцианоз на кистях, на тенаре и гипотенаре. Нередко возникают
диффузная алопеция, ломкость и поперечная исчерченность ногтей.
Слизистая оболочка рта, реже половых органов гиперемирована,
появляются пузырьковые элементы, которые быстро эрозируются,
покрываются гнойно-кровянистым налетом.
При подострой красной волчанке (центробежная эритема) общая
симптоматика выражена слабее, температура обычно не превышает
субфебрильных значений, экссудативный компонент в кожных
высыпаниях почти не проявляется.
Для хронического течения СКВ характерны чередование периодов
клинической ремиссии с обострениями, протекающими без острых
воспалительных явлений.
Заболевания, с которыми наиболее часто
дифференцируют СКВ
Ревматические заболевания Инфекционные
заболевания Другие заболевания
Ранний РА
Ювенильный хронический артрит
Системные васкулиты
Фибромиалгия
Системная склеродермия
Идиопатические воспалительные миопатии
Первичный АФС
Лекарственная волчанка
Лайм-боррелиоз
Туберкулез
Инфекционный мононуклеоз
ВИЧ-инфекция
Сифилис
Гепатиты
Вирусные артриты
Воспалительные заболевания кишечника
Идиопатическая тромбоцитопеническая пурпура
Лимфопролиферативные опухоли
Саркоидоз
Паранеопластический синдром
Дискоидная красная волчанка – это хроническое воспалительное аутоиммунное заболевание кожи, развивающееся на фоне фотосенсибилизации (повышенной чувствительности к свету). Клинические проявления включают эритему, рубцовую атрофию кожи, фолликулярный гиперкератоз, выпадение волос, поражение ногтей. Диагноз ставится на основании симптоматики, анамнестических данных, наличия волчаночных клеток в крови, иммунологических тестов и гистологического исследования биоптата кожи. В качестве лечения применяются синтетические противомалярийные препараты, топические глюкокортикоиды, системные ретиноиды, солнцезащитные средства.
МКБ-10
Общие сведения
Дискоидная красная волчанка (ДКВ), или рубцующийся эритематоз – заболевание, относящееся к диффузным болезням соединительной ткани (коллагенозам). Данная патология является наиболее частой формой кожной красной волчанки. Средняя распространенность рубцующегося эритематоза составляет 1:100 000 человек. Чаще страдают представители европеоидной расы. Начало болезни приходится на молодой возраст (от 20 до 40 лет). Заболеваемости дискоидной волчанкой больше подвержены лица женского пола (соотношение с мужчинами 3:1). В редких случаях (1-5%) ДКВ может перейти в системную красную волчанку (СКВ).

Причины ДКВ
Эритематоз протекает по типу аутоиммунной реакции, точная причина возникновения которой неизвестна. Важное значение в развитии заболевания имеет наследственная предрасположенность, о чем свидетельствует большая встречаемость дискоидной волчанки среди близких родственников. В ходе исследований была установлена ассоциация ДКВ с антигенами тканевой совместимости HLA A1, A3, A10, A11, A18, B7, B8. Наиболее серьезным провоцирующим действием обладает ультрафиолетовое излучение.
К факторам, способствующим возникновению дискоидной волчанки, относятся постоянная травматизация кожи, хронические инфекции в организме, наличие аллергических болезней, прием лекарственных препаратов, повышающих чувствительность кожи к ультрафиолету (сульфаниламидов, тетрациклина, фторхинолонов, гризеофульвина, нейролептиков). В группе повышенного риска находятся люди, чей род деятельности связан с длительным пребыванием на открытом воздухе (работники сельскохозяйственной промышленности, строители, рыбаки). Также в группу риска входят лица с 1 фототипом кожи (кельтским) – это люди с нежной, тонкой, иногда веснушчатой кожей, имеющие светлый или рыжий цвет волос.
Патогенез
При дискоидной красной волчанке наблюдается патогенетическое сходство с СКВ, однако патологические реакции ограничиваются кожными покровами. В основе заболевания лежит аутоиммунное воспаление. Под действием ультрафиолетовых лучей в совокупности с другими провоцирующими факторами в клетках кожи нарушаются процессы метилирования ДНК (механизма регуляции транскрипции генов). Это приводит к повышению экспрессии белков, индуцирующих апоптоз (запрограммированную клеточную гибель) - p53, Fas и Fas-лиганда и гамма-интерферона.
Т- и В-лимфоциты стимулируют синтез цитокинов и антител к компонентам клеточных ядер (нуклеиновым кислотам, нуклеосомам). Образующиеся иммунные комплексы оседают на эндотелии сосудов, вызывая их повреждение. Выработку аутоантител у генетически предрасположенных лиц также способны вызывать антигены некоторых вирусов (Эпштейна-Барр, цитомегаловирус, парвовирус 19), имеющие сходную молекулярную структуру с белками клеточных мембран. Дополнительным повреждающим агентом выступает индукция свободнорадикального окисления липидов. Результатом этих процессов является массивное воспаление и разрушение клеток кожи.
Классификация
Традиционно дискоидную красную волчанку подразделяют на очаговую и диссеминированную (распространенную) – эти формы различаются количеством очагов поражения кожи и их локализацией. Также при диссеминированной форме отмечается наличие общей симптоматики (слабости, повышения температуры тела, болей в суставах) и высокого риска трансформации в СКВ. Помимо перечисленных форм, в ревматологии выделяют следующие виды ДКВ:
Симптомы ДКВ
Дискоидная красная волчанка характеризуется хроническим течением, рецидивы возникают в основном летом или весной, когда длина солнечного дня максимальна. Чаще всего поражаются участки тела, подвергающиеся длительному солнечному излучению. Тремя наиболее типичными симптомами считаются эритема, фолликулярный гиперкератоз и рубцовая атрофия кожи.
При локализации очагов на волосистой части головы практически всегда возникает алопеция, которая оставляет после себя рубцы. При диссеминированной дискоидной волчанке очаги располагаются на груди, спине, локтях, ладонях, подошвах, обычно не имеют признаков шелушения и атрофии. Иногда поражаются ногтевые пластины. Ногти приобретают желтый цвет, становятся ломкими, деформируются. Очень редко в патологический процесс вовлекается слизистая оболочка полости рта. Очаги склонны к эрозированию, что вызывает жжение и боли во время приема пищи.
Осложнения
Серьезные осложнения дискоидной красной волчанки возникают редко. Иногда развивается вторичный гландулярный хейлит (воспаление мелких слюнных желез красной каймы губ). Диссеминированная форма ДКВ в некоторых случаях переходит в СКВ – тяжелое системное заболевание соединительной ткани, поражающее суставы и практически все внутренние органы (сердце, почки, легкие и центральную нервную систему). СКВ характеризуется упорным течением, трудно поддается терапии и имеет высокий риск летального исхода. Также может произойти трансформации стойких очагов дискоидной волчанки в плоскоклеточный рак кожи (сквамозно-клеточную карциному).
Диагностика
Пациентов с данной патологией курируют врачи ревматологи и дерматологи. При постановке диагноза дискоидной волчанки учитывается фототип кожи. На первичной консультации уточняется профессия пациента, прием фотосенсибилизирующих лекарственных средств, наличие инфекционных или аллергических заболеваний, близких родственников с ДКВ. Для диагностики проводят следующие методы исследования:
- Общие лабораторные тесты. В клиническом анализе крови отмечается увеличение скорости оседания эритроцитов, снижение уровня лейкоцитов, тромбоцитов, при инфекционных и аллергических патологиях - высокий уровень нейтрофилов и эозинофилов. При диссеминированной ДКВ возможен ложноположительный результат анализа на сифилис.
- Специальные ревматологические тесты. Примерно у 40% пациентов ДКВ обнаруживаются антинуклеарные антитела (ANA) и антитела к нуклеопротеинам (анти-Ro/SS-A, анти-La/SS-B). Волчаночные (LE) клетки встречаются у 5-7% пациентов. При реакции иммунной флюоресценции выявляются отложения иммуноглобулинов (IgG/IgM) и комплемента (положительный тест волчаночной полоски). Последний тест может быть положительным и при других заболеваниях, поэтому не является специфичным.
- Гистологическое исследование биоптата кожи. Биопсия кожи - наиболее достоверный метод для постановки диагноза. Характерны следующие признаки – атрофия эпидермиса, утолщение рогового слоя эпидермиса в устьях волосяных фолликулов, разрушение волокон коллагена, отек дермы, отложения в ней гиалина, периваскулярный лимфоцитарный инфильтрат.
Важно отличать диссеминированную форму ДКВ от системной красной волчанки, требующей более агрессивной терапии. Помощь в диагностике СКВ оказывает определение антител к двуспиральной ДНК и экстрагируемым ядерным ангигенам в крови пациента. Также дискоидную красную волчанку дифференцируют с другими формами кожной волчанки (острая, подострая), ревматологическими (дерматомиозит), дерматологическими заболеваниями (красный плоский лишай, псориаз, себорейный дерматит, экзема, фотодерматозы, эозинофильная гранулема лица, ангиолюпоид Брока-Потрие).
Лечение ДКВ
В большинстве случаев пациенты проходят лечение амбулаторно, но при тяжелом течении может потребоваться госпитализация в отделение ревматологии или дерматологии. Важным моментом является исключение приема фотосенсибилизирующих медикаментов и лечение сопутствующих аллергических или инфекционных заболеваний. Рекомендуется носить закрытую одежду, применять солнцезащитные крема или мази, содержащие вещества, которые задерживают ультрафиолетовые лучи (мексорил, двуокись титана, оксид цинка).
Основное патогенетическое лечение включает антималярийные аминохинолиновые препараты (Гидроксихлорохин), топические глюкокортикостероиды (тГКС), производные витамина А - ретиноиды (Изотретиноин, Ацитретин). Ввиду частого развития ретинопатий на фоне приема гидроксихлорохина обязателен регулярный осмотр офтальмолога. В зависимости от локализации дискоидных очагов применяются тГКС разной активности. При расположении очагов только на коже лица используют тГКС слабой и средней степени активности (Гидрокортизона ацетат, Метилпреднизолон), при поражении кожи конечностей и туловища рекомендуются тГКС сильной активности (Бетаметазон, Триамцинолон). Если дискоидные очаги имеются на ладонях и подошвах, назначаются тГКС сверхвысокой активности (Клобетазон).
Для подавления свободнорадикального повреждения клеток кожи эффективны антиоксиданты (альфа-токоферол). При неэффективности стандартного лечения прибегают к средствам, обладающим выраженным иммуносупрессивным действием – Такролимус, Метотрексат, Азатиоприн.
Прогноз и профилактика
В подавляющем большинстве случаев дискоидная волчанка имеет благоприятное течение. При грамотном подборе терапии и соблюдении всех рекомендаций наступает стойкая ремиссия. Основную проблему представляет трансформация ДКВ в более тяжелые заболевания, имеющие достаточно высокий процент летальности – СКВ и плоскоклеточную карциному. Профилактика рецидивов дискоидной волчанки заключается в ограничении времени пребывания на солнце, ношении закрытой одежды, применении солнцезащитных препаратов, исключении приема лекарств, повышающих чувствительность кожных покровов к ультрафиолетовому излучению.
1. Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. 2016.
3. Федеральные клинические рекомендации по ведению больных с поражениями кожи при красной волчанке/ Самцов А.В., Чикин В.В. - 2015.
Рабочие листы и материалы для учителей и воспитателей
Более 300 дидактических материалов для школьного и домашнего обучения
- Онлайн
формат - Диплом
гособразца - Помощь в трудоустройстве

Описание презентации по отдельным слайдам:

СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА
Выполнила: Гарипова А.К. гр. Л-604А

Системная красная волчанка (СКВ) – заболевание, развивающееся на основе генетически обусловленного несовершенства иммунорегуляторных процессов, приводящего к образованию антител к собственным клеткам и их компонентам, и возникновению иммунокомплексного воспаления, следствием которого является поражение многих органов и систем.
1872 Kaposi описывает Lupus erythematodes
1924 Libman,Sacks болезнь Либмана-Сакса
1941-1972 Klemperer, Hargraves, Harvey, В.А.Насонова, Е.М.Тареев, О.М.Виноградова – самостоятельное аутоиммунное заболевание соединительной ткани, относящееся к XIII группе классификации ВОЗ

В настоящее время обсуждаются следующие возможные причины развития СКВ:
Инфекционные агенты и токсические вещества
Факторы окружающей среды
Определенная роль в развитии болезни отводится наследственно-генетическим факторам. Исследования показывают увеличение частоты встречаемости у больных СКВ антигенов HLA-DR2 и HLA-DR3. Частота развития СКВ увеличивается при наличии гаплотипов HLA-A1, В8, DR3.
ЭТИОЛОГИЯ

Подтверждением этой гипотезы служит и тот факт, что если один из близнецов заболевает СКВ, то риск возникновения заболевания у второго увеличивается в 2 раза. Хотя в целом только 10% больных СКВ имеют в семьях родственников (родителей или сиблингов), страдающих данным заболеванием и лишь у 5% детей, родившихся в семьях, где один из родителей болен СКВ, развивается эта болезнь.
Преобладание заболеваемости среди женщин детородного возраста, доходящее до 90% от общего числа больных СКВ, может объясняться определенным влиянием половых гормонов. Однако среди детей СКВ встречается в 3 раза чаще у девочек, чем у мальчиков. Подобное соотношение между лицами женского и мужского пола наблюдается в возрасте старше 50 лет.

Подтверждением данного положения служит и тот факт, что во время беременности, непосредственно после родов и абортов наблюдается обострение заболевания. У мужчин, страдающих СКВ, выявляется снижение уровня тестостерона и повышение секреции эстрадиола.
О возможности вирусной этиологии СКВ свидетельствует высокий уровень заболеваемости у лиц, подверженных частым вирусным заболеваниям. Известно, что вирусы могут не только повреждать клетки органов и систем, вызывая формирование многочисленных аутоантигенов, но и оказывать влияние на геном иммунокомпетентных клеток, что ведет к нарушению механизмов иммунологической толерантности и синтезированию антител. Однако прямые доказательства того, что возникновение СКВ у человека обусловлено инфекционными возбудителями, отсутствуют.

СКВ – органоспецифическое аутоиммунное заболевание, для которой характерно возникновение антинуклеарных антител (АНА). На ранней стадии заболевания преобладает поликлональная (В-клеточная) активация иммунитета. В условиях дефицита Т-супрессорной функции лимфоцитов отмечается продукция большого количества аутоантител.
Антиядерные АТ способны образовывать ЦИК, откладывающиеся в различных тканях и вызывающие их повреждение, связанное с активацией комплемента и других медиаторов воспаления. Обнаружены противосердечные, противокардиолипидные, противопочечные и другие антитела, а также аутоантитела к форменным элементам крови, к клеточным компонентам (т.е. выявляются аутоантитела к потенциальным аутоантигенам).

ПАТОГЕНЕЗ
В дальнейшем преобладает АГ-специфическая (Т-клеточная) активация иммунитета. Фундаментальным иммунным нарушением, лежащим в основе СКВ, являются врожденные или приобретенные дефекты программируемой гибели клеток (апоптоз).
Происходит отложение ИК в клубочках почек, сосудах, базальной мембране кожи и других тканях. Все это сопровождается повышением проницаемости лизосом, выделением медиаторов воспаления, активацией кининовой системы и лейкоцитов, повышением ФНО.
Патоморфология заключается в системной дезорганизации соединительной ткани и генерализованном поражении сосудистого русла по типу фибриноидного изменения интимы.
Особенностью СКВ является формирование LE-клеток – это зрелые нейтрофиы, цитоплазма которых заполнена фагоцитированным ядром погибшего лейкоцита, а собственное ядро этих клеток оттеснено к периферии.


КЛАССИФИКАЦИЯ
I По течению:
Острое течение. Характерно острое начало заболевания (в ближайшие 3-6 месяцев) с выраженной полисиндромностью , тяжелыми полисерозитами, поражением почек, НС и высокой иммунологической активностью. Продолжительность заболевания без лечения 1-2 года.
2) Подострое течение. Болезнь начинается постепенно, с общих симптомов, артралгий, разнообразных поражений кожи. Заболевание протекает волнообразно, с периодам возникновения обострений и развитием полиорганной симптоматики в течение 2-3 лет с момента появления симптомов.
3) Первично-хроническое течение проявляется моно- или малосиндромностью на протяжении многих лет. На ранних этапах наблюдаются изменения кожи, суставов, феномена Рейно, судорожного синдрома. Прогрессирование медленное, лишь через 5-10 лет появляются
множественные органные поражения.

III По степени активности процесса
Минимальная – t тела нормальная, дискоидные очаги на коже, артралгии, адгезивный перикардити плеврит, миокардиосклероз, дистрофия миокарда, недостаточность митральная, пневмофиброз, хронический нефрит, СОЭ 16-20 мм/ч, LE клетки ед или отсут., АНФ 1:32, титр АТ к ДНК низкий, содержание фибриногена 5г/л
Умеренная - t тела менее 38С, умеренное похудание, экссудативная эритема, подострый полиартрит, сухой перикардит и плеврит, очаговый миокардит, СОЭ 30-40 мм/ч, LE клетки 1-2 на 1000 лейкоцитов, АНФ 1:64, содержание фибриногена 5-6 г/л

Общие симптомы СКВ
Болезненность и припухание суставов, мышечная боль
Синдром хронической усталости
Высыпания на коже лица красного цвета или смена окраски кожных покровов
- Боли в грудной клетке при глубоком дыхании
Усиленное выпадение волос
Цианоз пальцев кистей или стоп на холоде или при стрессе (синдром Рейно)
Припухание (отеки) ног и/или вокруг глаз
- Увеличение лимфатических узлов

Поражение кожи - весьма разнообразно, у 20- 25% кожный синдром - начальный признак болезни, у 60-70% - появляется на разных этапах заболевания. Выделяют 28 вариантов кожных изменений при СКВ от эритематозного пятна до тяжелых буллезных высыпаний.
Поражение суставов и периартикулярных тканей - артралгии у 100% больных, тендиниты, тендовагиниты, асептические некрозы костей - у 25% больных. Миалгии - у 35 - 45% больных.
КЛИНИЧЕСКАЯ КАРТИНА




2) дискоидная сыпь (чешуйчатые, дисковидной формы изъязвления чаще на коже лица, волосистой части головы или грудной клетке)
3) фоточувствительность (чувствительность к солнечным лучам за короткий промежуток времени (не более 30 минут)
4) язвы ротовой полости (боли в горле, на слизистых ротовой полости или носа)
артриты (болезненность, припухание, скованность в суставах)
5) серозиты (воспаление серозной оболочки вокруг легких, сердца, брюшины, вызывая боль при перемене положения тела и часто сопровождающееся затруднением дыхания)

6) вовлечение почек
7) проблемы, связанные с поражением центральной нервной системы (психозы и судороги, не связанные с приемом лекарств)
8) гематологические проблемы (уменьшение количества клеток крови)
9) иммунологические нарушения (которые увеличивают риск присоединения вторичных инфекций)
10) антиядерные антитела (аутоантитела которые действуют против ядер собственных клеток организма, когда эти части клеток ошибочно воспринимаются как чужеродные (антиген)
Диагностические критерии СКВ, ACR (1982), обновленные ACR (1997)

- Общий клинический анализ крови с подсчетом всех клеток крови: лейкоцитов, эритроцитов, тромбоцитов
- Общий анализ мочи
- Биохимический анализ крови
- Исследование общего комплемента и некоторых компонентов комплемента, которые часто выявляются в низком при высокой активности СКВ
- Исследование антинуклеарных антител – позитивные титры у большинства больных, но позитивность может быть связана и с другими причинами
- Исследование других аутоантител (антител к двуспиральной ДНК, к рибунуклеопротеиду (РНП), анти – Ro, анти- La) – один или более из этих тестов позитивны при СКВ
- Исследование реакции Вассермана – исследование крови на сифилис, которое участи больных СКВ является ложнопозитивным, а не показателем болезни сифилисом
- Биопсия кожи и/или почек





Медикаментозное лечение
ЛЕЧЕНИЕ
Наиболее важные препараты при лечении СКВ:
Цитостатические препараты (азатиоприн, циклофосфамид)

ГКС короткого действия (преднизолон и метилпреднизолон) – наиболее эффективные лекарственные средства для лечения СКВ. Доза ГКС зависит от активности процесса (при низкой активности - < 10 мг/сут; при умеренной активности – 20-40 мг/сут в течение недель с постепенным снижением до поддерживающей дозы; при высокой активности – 1 мг/кг/сут и более в течение -12 недель с постепенным снижением на ½ таблетки каждые 1-2 недели до поддерживающей дозы (5-10мг/сут), которую необходимо принимать в течение многих лет.
Пульс-терапия ГКС применяется при высокой активности СКВ с целью достижения быстрого эффекта, а также снижения дозы пероральных ГКС. После пульс-терапии переходят на прием преднизолона внутрь в дозе не менее 30-40 мг/сут

2. Цитостатические и иммуносупрессивные препараты
Цитостатические препараты (циклофосфамид,метотрексат) и иммуносупресоры (азатиоприн, микофенолата мофетил, циклоспорин) назначают при быстром прогрессировании СКВ (активный волчаночный нефрит, тяжелое поражение ЦНС, резистентность к ГКС или быстрое развитие побочных реакций на ГКС на ранних этапах лечения).
Циклофосфамид применяют в дозе 0,5-1 г/м2поверхности тела в/в кап. Ежемесячно, в течение 6 месяцев, а затем каждые 3 месяца в течение 2 лет в сочетании с пульс-терапией метилпреднизолоном последовательно в течение 3 дней и пероральным приемом преднизолона в дозе 40-60 мг/сут.
Циклоспорин – препарат второго ряда при нефротическом синдроме, связанном с волчаночным нефритом.

3. Аминохинолиновые препараты
Их используют с иммуносупрессивной и противовоспалительной целью при поражениях кожи и суставов. Их применение предотвращает обострения при умеренно выраженной активности СКВ.
Гидроксихлорохин (Плаквенил) – по 400 мг в сутки после еды 3-4месяца, затем по 200 мг/сут до 12 месяцев.

4. Нестероидные противовоспалительные средства
НПВС при СКВ применяют для купирования общих воспалительных и суставно-мышечных прявлений, лихорадки и умеренно выраженного серозита. У больных с вторичным АФС применять с осторожностью из-за риска тромботических осложнений

В этом отношении большие возможности представляет применение антиидиотипических моноклональных AT, в/в иммуноглобулина.
Имеются немногочисленные данные об эффективности у экспериментальных моделей люпуса рекомбинантной ДНК-азы, ДНК-расщепляющего фермента.
Самым агрессивным методом лечения СКВ в настоящее время следует признать аутологичную трансплантацию стволовых клеток (АТСК).
Предварительные позитивные результата, безусловно, нуждаются в дальнейшем подтверждении.
Необходимо длительное наблюдение за больными, имея в виду возможность индукции на фоне лечения развития злокачественных опухолей.
Несмотря на создавшееся впечатление об эффективности данного вида терапии в случаях рефрактерного и тяжелого течения СКВ, АТСК можно рекомендовать только в наиболее тяжелых, безнадежных случаях вследствие сопровождающей его высокой летальности.

В последние годы внедрен новый метод — высокодозная иммуносупрессивная терапия с трансплантацией периферических стволовых кроветворных клеток.
Важным направлением фармакотерапии СКВ является предотвращение развития или лечение сопутствующей (часто лекарственно индуцированной) патологии, в первую очередь раннего атеросклероза, остеопороза, инфекционных осложнений, которые оказывают не менее негативное влияние на жизненный прогноз, чем само заболевание.
Это определяет необходимость более широкого внедрения современных гипотензивных, гиполипидемических, антиостеопоретических и антимикробных препаратов. Поскольку некоторые из них, например статины, антибиотики и, возможно, бифосфонаты, обладают противовоспалительной и иммуномодулирующей активностью, их применение потенциально может повысить эффективность лечения воспалительных ревматических болезней.
Читайте также:

