Дисковидный кератит что это такое
Обновлено: 22.04.2024
Более 50% случаев воспалений роговицы составляют герпесвирусные заболевания. Роговица — самая выпуклая часть глазной оболочки, которая преломляет свет, выполняя функцию линзы. Герпетическое поражение глаз или офтальмогерпес — одно из проявление герпесной инфекции. Вирус может поражать роговицу, вызывая герпетический кератит.
Носителями вируса герпеса считается почти 90% населения. По статистике, офтальмогерпесом в России в год заболевает 200 тысяч людей. Болезнь поражает как взрослых, так и детей. Разберемся, что это такое — герпес глаз, чем и как лечить инфекцию и ее последствия.
Причины

Возбудителями инфекции являются вирусы герпеса 1 и 2 типа, вирус ветрянки или опоясывающего лишая. Все они относятся к семейству герпесвируса. Заразиться вирусом герпеса 1 типа можно воздушно-капельным путем, при контакте с больным, при поцелуе. Заражение наблюдается еще в детском возрасте. Второй тип проникает в организм через половые пути или передается время родов от матери к ребенку.
После внедрения в организм или после первого эпизода герпетической инфекции, вирус сохраняется либо на роговице, либо в тройничном нерве в неактивном состоянии.
Повторная активация вируса происходит, если есть следующие факторы риска:
- Острые респираторные вирусные инфекции.
- Переохлаждение или перегревание.
- Воздействие ультрафиолетовых лучей.
- Снижение сопротивляемости организма.
- Лазерное воздействие на глаза.
- Использование некоторых глазных капель для лечения глаукомы.
- Прием антибиотиков, кортикостероидов и противовирусных средств.
- Микротравмы роговицы, особенно при ношении линз.
- Нервное напряжение или хронический стресс.
- Гормональный дисбаланс или беременность.
- Злоупотребление алкоголем.
После первого случая воспаления, герпесный кератит развивается повторно в течение года в 25% случаев. Если человек болел офтальмогерпесом уже два раза, вероятность повтора в течение года увеличивается до 50%, если более двух — до 75%.
Специфика заболевания
Вирус простого герпеса 1 типа поражает кожу, особенно по ходу нервов, и слизистые оболочки. Выраженность офтальмогерпеса зависит от свойств вируса и иммунного ответа. Герпес поражает глазные оболочки после того как преодолеет их защитный барьер, состоящий из веществ в составе слезной жидкости: естественного противовирусного вещества интерферона и защитных иммунных частиц — секреторных иммуноглобулинов слизи (IgA).
Герпесвирус попадает в ткани глаза из внешней среды, по нервным волокнам или с током крови. На роговице он активно размножается, вызывает повреждение клеток и запускает воспалительную реакцию. Роговичные клетки подвергаются дистрофии, разрушаются и слущиваются. Если поражен только поверхностный слой клеток, дефект тканей восстанавливается, а вирус переходит в спящий режим.
Если в процесс вовлекается соединительная ткань роговицы, что наблюдается при глубоком кератите, происходит прямое повреждение клеток самим вирусом и дополнительное повреждение иммунными клетками. Вирус способен имитировать структуру клеток роговицы, поэтому иммунная система атакует не только вирусные частицы, но и клетки роговицы.
Воспаление, вызванное вирусом простого герпеса 2 типа, развивается у 1 из 500 младенцев в возрасте до 6 месяцев, поскольку мать передает ребенку во время беременности антитела к вирусу.
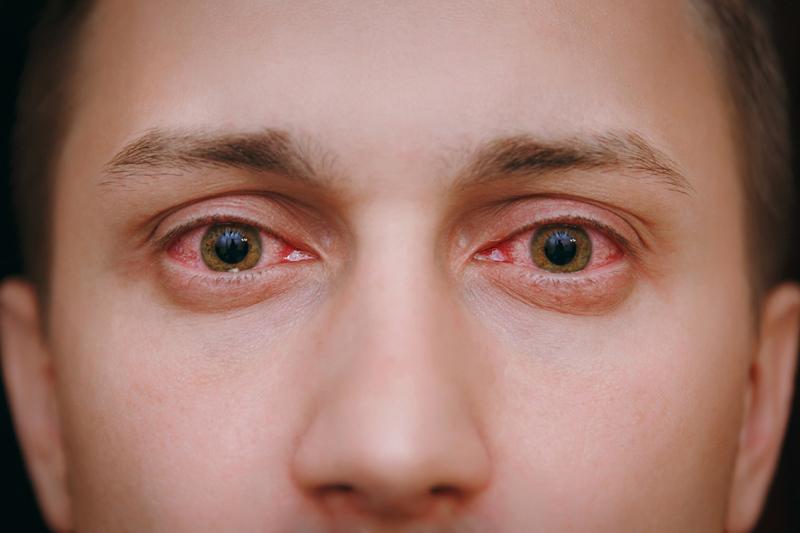
Симптомы заболевания
Для кератита типичен так называемый роговичный синдром, то есть признаки раздражения роговичной оболочки. Симптомы герпетического кератита в начале болезни трудно отличить от признаков бактериального воспаления. У больного возникает:
- Слезотечение.
- Светобоязнь.
- Спазм века.
- Покраснение глазных оболочек.
- Ощущение инородного тела в глазу.
- Дискомфорт, резь или боль.
На этом этапе может наступить излечение без изменения структуры тканей. Если болезнь прогрессирует или часто повторяется, вирус проникает в глубокие слои. Кожа вокруг глаз и веки покрываются пузырьковыми высыпаниями. Поражается, как правило, один глаз. Пузырьки быстро вскрываются, а на их месте образуются изъязвления.
Часто герпесный кератит сочетается с острым конъюнктивитом — воспалением наружной оболочки глаза. При таком течении могут увеличиваться околоушные лимфатические узлы.
Формы герпетического кератита
Воспаление роговицы, вызванное вирусом герпеса, бывает первичным и повторным или послепервичным. Первичный офтальмогерпес возникает, когда в организме еще нет противовирусных антител. Как правило, впервые инфекция развивается у детей до 5 лет, реже первичная форма возникает в возрасте от 16 до 25 лет.
Особенность первичного офтальмогерпеса — тяжелое течение, склонность к общей интоксикации организма и сопутствующее поражение кожи или полости рта. Послепервичные герпетические кератиты протекают вяло.
Различают поверхностную и глубокую формы повторного воспаления роговицы, вызванного герпесом. Поверхностная включает везикулярный и древовидный кератиты. Глубокий или стромальный — метагерпетический и дисковидный.
Везикулярная форма
При везикулярном кератите образуются сероватые пузырьки. Из-за появления язв на месте вскрывшихся пузырьков отслаивается эпителий. При этом резко ухудшается питание тканей, процесс регенерации протекает медленно, в результате чего чувствительность роговицы уменьшается, она становится мутной. Поражение обычно одностороннее, но инфекция часто повторяется.
Древовидный кератит
Воспаление провоцирует отслоение поверхностного слоя, образуя изъязвление. Дреоводиное воспаление протекает длительно и в вялой форме, осложняясь воспалением других глазных оболочек, ухудшая зрение и вызывая значительное помутнение роговицы.
Метагерпетический кератит
Обычно развивается после древовидного поражения, особенно если болезнь не лечат вовремя или назначают неверные дозы гормональных препаратов. При этом глубоком варианте офтальмогерпеса участок, изъязвленный при древовидном воспалении, отторгается, а зона воспаления постепенно увеличивается и углубляется.
Роговица опухает, уплотняется, становится мутно-серой, а затем покрывается многочисленными эрозиями или язвами. Постепенно на месте эрозий образуются белые рубцы.
Дисковидный тип
Этот вариант протекает медленно, симптомы выражены умеренно. Но в роговице накапливается жидкость, которая инфицируется. Из-за этого центральная часть оболочки повреждается, что вызывает боль в глазном яблоке.
Постепенно отек уплотняется, а на его месте образуется серо-белые очаги с четкими контурами, состоящие из рубцовой ткани, язвочек не бывает. Чем плотнее становится роговица, тем меньше ее чувствительность и сильнее боль. Уплотненная ткань хуже преломляет свет, что приводит к нарушению зрения.
Кератоиридоциклит
Этот вариант характеризуется одновременным воспалением роговицы и радужной оболочки, от которой зависит цвет глаз. У больного появляются покалывания и внезапные приступы глазной боли. Боль связана с раздражением тройничного нерва, поэтому она может распространяться на лоб или виски.
Поражается мелкая сеть сосудов, а при прогрессировании из глаза может вытекать гнойная жидкость. Если процесс продолжается, повышается внутриглазное давление. Зрачок расширен, а при рассмотрении вокруг него виден ореол.
Диагностика
Диагностика герпетического кератита начинается с осмотра. Наличие характерных пузырьков предполагает поражение, вызванное герпесом. Поскольку болезнь может протекать вяло, без характерных проявлений, диагноз уточняют при помощи лабораторных и инструментальных исследований. Чтобы обнаружить возбудителя, берут соскоб с пораженных тканей или слезную жидкость.
Лабораторная диагностика офтальмогерпеса включает:
- Исследование соскоба с конъюнктивы методом флюоресцирующих антител.
- Иммуноферментный анализ.
- Анализ крови или слезной жидкости на противогерпетические антитела.
- Полимеразная цепная реакция (ПЦР) биологических жидкостей, выявляющая вирус.
Инструментальное исследование помогает оценить степень и глубину анатомических изменений. В инструментальную диагностику входит передняя оптическая когерентная томография, биомикроскопия и флюоресцеиновая проба.
Тест с флюоресцеином проводят, чтобы выявить язвы или пленки на роговице, оценить площадь и степень поражения. После нанесения раствора на глаз офтальмолог осматривает ткани с помощью щелевой лампы с синим фильтром.
Методы лечения
Способ терапии зависит от тяжести болезни, формы и времени обращения к врачу. На начальных стадиях эффективно можно устранить симптомы, предупредить повторы с помощью консервативного или неоперативного лечения.
В тяжелых случаях проводят хирургическую коррекцию последствий офтальмогерпеса. Главная цель терапии — остановить распространение дефекта роговицы и стимулировать заживление язв.
Консервативное лечение
Консервативная терапия включает медикаменты и физиотерапию. Подходит для ликвидации поверхностных форм болезни. При легких формах можно лечиться дома, при среднетяжелых и тяжелых формах лечение проводят в отделении офтальмологии.
При герпетическом кератите глаза лечат с помощью следующих медикаментов:
- Противовирусные препараты.
- Ранозаживляющие средства.
- Антиоксиданты.
- Антибиотики.
Антибиотики используют, если есть риск присоединения бактерий, на что указывают гнойные выделения из глаз. Поскольку герпес вызывает аутоиммунную реакцию, проводят противоаллергическую и противовоспалительную терапию, особенно при частых обострениях. Основа иммунологической коррекции — кортикостероиды или аналоги гормонов коры надпочечников.
К средствам против сухости глаз относят увлажняющий раствор Гилан Ультра комфорт. Он идентичен натуральной слезной жидкости, не оказывает токсического действия на ткани. Его можно закапывать до 6 раз в сутки.
Чтобы вернуть прозрачность роговицы, препараты вводят с помощью физиотерапии. При герпетических кератитах используют электрофорез с лекарственными растворами.
Хирургическое лечение
Операцию проводят, если медикаменты и физиотерапия не помогают, а роговичная язва не заживает, поражает глубокие слои или есть риск ее разрыва. При невыраженных изменениях врач удаляет поврежденные слои методом соскабливания. Но при тяжелых структурных изменениях проводят кератопластику.
Под местным или общим наркозом полностью или частично заменяют поврежденную роговицу на донорскую. После пришивания новой роговицы требуется правильных уход. Реабилитация длится около месяца, но процесс восстановления тканей можно ускорить с помощью местных средств. Чтобы инфекция не проникла в прооперированный глаз, необходимо поддерживать его влагу.
Осложнения
При герпетическом кератите инфекция осложняется врастанием сосудов в роговицу или ее помутнением. В тяжелых случаях пораженная ткань отслаивается. Глубокая язва может разорвать ткани, а помутнение — резко снизить остроту зрения.
При тяжелом течении за 1−2 дня глазные ткани могут сильно деформироваться, а человек лишиться зрения. Но в большинстве случаев процесс протекает подостро, постепенно разрушая ткани. Воспаление может привести к поражению переднего отдела сосудистой оболочки и отеку макулы — центральной части сетчатки.
После хирургического лечения новая роговица может не прижиться. Есть риск развития катаракты после операции. Но почти в 90% случаев кератопластика не вызывает осложнений.
Профилактические меры
Профилактика герпетического поражения глаз включает укрепление иммунитета и введение вакцин. Чтобы избежать повторных эпизодов воспаления, рекомендуют избегать переохлаждения, эмоционального или физического перенапряжения, в сезон острых вирусных инфекций принимать иммуностимуляторы и витамины.
При ношении контактных линз, важно правильно ухаживать за ними: снимать на ночь, очищать растворами и не ставить на глаза после истечения срока годности.
Самым эффективным методом профилактики, все же, остается вакцинация.
Заключение
Вирус герпеса присутствует в волокнах тройничного нерва у 90% населения. При ослаблении иммунных сил организма или дефиците защитных факторов слезной жидкости, вирус вызывает герпетический кератит. Болезнь склонна к хроническому течению, частым обострениям и иногда приводит к серьезным осложнениям, вплоть до потери зрения.
Лечение герпетического кератита включает противовирусные препараты, средства, стимулирующие заживление язв, и иммунокоррекцию. При неэффективности проводят операцию — заменяют изъязвленные ткани новой роговицей, взятой у донора.
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Вирусный кератит – воспалительное поражение роговицы глаза, вызванное вирусной инфекцией. Вирусный кератит проявляется пузырьковыми высыпаниями, отеком и покраснением глаза, роговичным синдромом, изъязвлением и помутнением роговицы, снижением зрения, невралгическими болями. С целью диагностики вирусного кератита проводят биомикроскопию, конфокальную и эндотелиальную микроскопию, пахиметрию и кератометрию, проверку остроты зрения, определение чувствительности роговицы, культуральное, ПЦР, ИФА исследования. Для лечения вирусного кератита назначают противовирусные, иммуномодулирующие, антибактериальные средства, анальгетики, НПВС, антиоксиданты, витамины, физиотерапию; при необходимости выполняют соскабливание пораженного эпителия или кератопластику.
Общие сведения
Вирусный кератит является одним из проявлений общей вирусной инфекции; чаще поражает детей и людей молодого возраста. Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.

Классификация вирусных кератитов
Воспаление роговой оболочки глаза чаще развивается и тяжелее протекает при ее поражении вирусами простого (ВПГ) и опоясывающего герпеса, относящимися к фильтрующим нейродермотропным вирусам.
Выделяют несколько видов вирусного кератита герпетической природы: первичный (первичное инфицирование) и постпервичный (активация латентного вируса). Герпетическая инфекция длительный период может находиться в неактивном состоянии, ее резервуаром является эпителий конъюнктивы и ганглий тройничного нерва.
По вариантам клинического течения в офтальмологии различают вирусный кератит точечный, везикулезный, древовидный, метагерпетический, дисковидный и диффузный кератоувеит.
Причины вирусного кератита
Причиной вирусного кератита является заражение аденовирусной, герпетической инфекцией, вирусами ветряной оспы, кори, эпидемического паротита. Развитию вирусного кератита может способствовать отсутствие своевременной терапии аденовирусного конъюнктивита.
Предрасполагающими факторами возникновения вирусного кератита являются повышение проницаемости или нарушение целостности роговицы глаза, ослабление общего и местного иммунитета, частые эмоциональные стрессы, переохлаждение организма.
Герпетический кератит может быть спровоцирован другими ОРВИ и гриппом, способствующими снижению иммунной защиты и активации возбудителя латентной инфекции.
Симптомы вирусного кератита
Для вирусного кератита характерно длительное течение заболевания с частыми рецидивами; наличие пузырьковых высыпаний, инфильтратов неправильной или древовидной формы; снижение чувствительности роговицы; сопутствующая невралгия тройничного нерва.
Первичный герпесвирусный кератит проявляется остро; протекает с высыпаниями на губах, слизистых, крыльях носа, веках. При этом отмечаются светобоязнь, слезотечение, покраснение глаз, болевые ощущения, отек и помутнение роговицы, развитие вторичной инфекции, лимфаденопатия. При вскрытии пузырьков развиваются эрозии и язвочки.
Послепервичный герпесвирусный кератит наблюдается у детей, ранее переболевших ветряной оспой, и у взрослых на фоне ослабления иммунитета. Течение заболевания – подострое, продолжительность – 2-3 недели. Выделения из глаза - незначительные, серозно-слизистые, роговичный синдром слабо выраженный. С каждым последующим обострением вирусного кератита продолжительность заболевания увеличивается, развивается более глубокое поражение роговицы и более резкое снижение зрения.
Точечный вирусный кератит протекает без выраженной клиники, характеризуется точечными помутнениями роговицы. При везикулезном вирусном кератите на роговице наблюдаются мелкие, полупрозрачные пузырьки, которые довольно быстро лопаются с образованием язвочек.
При древовидном вирусном кератите наблюдаются мелкие инфильтраты в эпителии и передних слоях стромы; на месте изъязвленных и слившихся вместе герпетических пузырьков отмечаются характерные серые линии в виде ветвей дерева, идущие по ходу поверхностных роговичных нервов. Древовидный кератит протекает вяло, но упорно, обычно сопровождается развитием поверхностной язвы размером 1-1,5 мм и невралгическими болями.
Метагерпетический кератит характеризуется длительным течением с тяжелым поражением стромы роговицы, выраженным роговичным синдромом, образованием глубоких воспалительных инфильтратов и массивных эрозий. Роговица разбухает и приобретает серо-мутный оттенок; после затухания остроты процесса на ней остается грубое помутнение, значительно нарушающее зрение, возможна перфорация. Метагерпетический вирусный кератит сочетается с передним увеитом (иридоциклитом), отеком сетчатки.
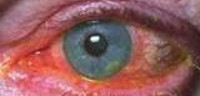
Для дисковидного вирусного кератита типично образование в центральной зоне роговицы серовато-белого очага в виде диска, сопровождающееся выраженным отеком и воспалением роговицы, конъюнктивы и век, повышением внутриглазного давления, значительным снижением чувствительности роговицы. Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Нейрогенный кератит возникает при поражении первой ветви тройничного нерва и обычно сопровождается герпетическими высыпаниями и сильными невралгическими болями по ходу его разветвления, иногда - склеритом, невритом зрительного нерва или параличом глазных мышц, развитием вторичной глаукомы.
Диагностика вирусного кератита
Диагностика вирусного кератита основывается на изучении симптомов и особенностей течения заболевания, его связи с перенесенной вирусной инфекцией; данных наружного осмотра, визометрии, лабораторных и инструментальных исследований.
Оценить состояние роговицы помогает проведение биомикроскопии глаза, конфокальной и эндотелиальной микроскопии роговицы, пахиметрии и кератометрии, определение чувствительности роговицы. Для обнаружения эрозий и язв роговицы выполняется флюоресцеиновая инстилляционная проба.
Выявление и идентификация возбудителя вирусного кератита проводится при помощи культурального исследования, ПЦР мазка с конъюнктивы и роговицы. Титр вирусоспецифических антител в сыворотке крови определяют методом ИФА. Вирусный кератит дифференцируют с другими видами кератита: грибковым и бактериальным кератитом.
Лечение вирусного кератита
Лечение вирусного кератита проводится комплексно; терапия направлена на подавление вирусной инфекции, стимуляцию местного и общего иммунитета, регенеративного потенциала роговицы.
В рамках этиотропной терапии вирусного кератита назначают инсталляции противовирусных препаратов (интерферона, ацикловира, дезоксирибонуклеазы) и индукторов интерферона, закладывание теброфеновой, бонафторовой и оксалиновой мазей. При тяжелом вирусном кератите также показан пероральный прием больших доз противовирусных средств (ацикловира). Для коррекции иммунного статуса применяются левамизол, экстракты вилочковой железы, внутримышечные инъекции неспецифического гамма-глобулина.
С целью профилактики вторичной инфекции при вирусном кератите местно могут быть назначены растворы антисептиков (сульфацетамид), антибактериальные мази (тетрациклиновая или эритромициновая).
В курсе лечения вирусного кератита используют обезболивающие (новокаин, анальгин), антигистаминные препараты (хлоропирамин, дифенгидрамин), НПВС (фенилбутазон, индометацин), ингибиторы ферментов протеолиза (апротинин), мидриатики (атропин, циклопентолат), антиоксиданты (витамин E, метилэтилпиридинол), витамины (A, С, PP, группы B).
При герпетических язвах проводят криоаппликацию, лазерную коагуляцию; для улучшения кровоснабжения и трофики роговицы - диатермию, диадинамические токи, лекарственный электрофорез, стимуляцию регенерации гелий-неоновым лазером. Кортикостероиды при вирусном кератите могут применяться только в очень малых дозах в виде капель при полной эпителизации роговицы в регрессивном периоде заболевания.
В случае отсутствия результатов медикаментозного лечения вирусного кератита и прогрессирования изъязвления роговицы показано хирургическое вмешательство: при поверхностных формах – соскабливание пораженного эпителия, при глубоких формах - послойная или сквозная кератопластика с последующей реабилитационной и противорецидивной терапией.
При частых обострениях вирусного кератита (офтальмогерпеса) необходима вакцинация противогерпетической вакциной.
Прогноз и профилактика вирусного кератита
Глубокие вирусные кератиты, протекающие с изъязвлением роговицы, приводят к стойкому интенсивному помутнению роговой оболочки глаза, резко снижающему остроту зрения.

02.08.2018 1123
Содержание:
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов. Лечение взрослых обычно затруднено тем, что у них развитие недуга связано с наличием других болезней.
Чтобы избежать осложнений, необходимо знать симптомы и причины патологии, а также представлять себе, как проходит лечение!
Виды болезни
Герпетический кератит глаза – недуг, у которого офтальмологи выделяют несколько разновидностей. В первую очередь разделение происходит на первичную и послепервичную патологию.
Первичное заболевание характерно для детей. Оно провоцируется незрелостью иммунитета, а поражает не только глаза, но и все тело в целом.

Помимо деления на первичную и послепервичную форму офтальмологи используют еще одну классификацию. В соответствии с ней выделяют:
- древовидную форму, поражающую поверхностные слои, характеризующуюся образованием мелких пузырьков, которые после разрывов оставляют структуру, напоминающую дерево;
- дисковидный вариант, для которого характерно поражение глубоких слоев роговицы, сопровождающееся резким снижением зрения;
- метагерпетическая форма также сопровождается глубокими повреждениями стромы глаза, язвочки структурой похожи на реку;
- диффузный вариант напоминает дисковидный, но очаг поражения не обладает четко очерченными границами;
- кератоиридоциклит – разновидность, провоцирующая появление сильных болей из-за вовлечения в патологический процесс тройничного нерва.
Причины возникновения болезни
Основной фактор развития болезни – это наличие в организме вируса простого герпеса первого типа (ВПГ-1). Примерно в 70% случаях патоген поражает поверхностные слои глаза, 20% поражения приходится на компоненты стромы. Еще около 10% - это смешанная форма.
У взрослых отклонение также диагностируется, но реже. Большую опасность для пациентов старшего возраста представляет вирус простого герпеса второго типа (ВПГ-2). Течение болезни в этом случае более продолжительное, строма поражается чаще с необратимыми изменениями.
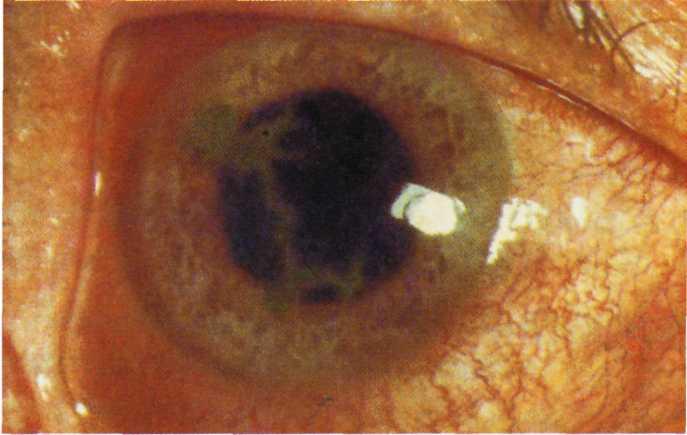
ВПГ присутствует в организме у значительного числа людей. Однако кератиты развиваются далеко не у всех. Способствуют активизации вируса в крови следующие факторы, снижающие иммунную защиту организма:
- частые стрессовые воздействия;
- переохлаждение или, напротив, перегрев организма;
- активное облучение ультрафиолетовым светом;
- заболевания эндокринной системы;
- инфекции иного происхождения, оттягивающие на себя силы иммунитета.
Установление причины активизации вируса – важный шаг в борьбе с герпетическим кератитом. Если понять, какой из факторов привел к снижению иммунитета, и устранить его, излечение произойдет быстрее.
Симптомы и развитие болезни
Кератит герпетического происхождения развивается постепенно. Сначала у пациента определяется бактериальная инфекция в легкой форме. Человек не обращается к врачу, так как может не обращать внимания на такие симптомы, как покраснение глаз без причины и слезотечение. По мере прогрессирования признаков появляются светочувствительность, отечность роговицы. Зрение снижается.
Первым признаком герпетического кератита является появление небольших пузырьков на роговицы. Со временем они лопаются, на их месте образуются язвочки. Зрение ухудшается. Если поражен один глаз, то только на нем. Если вовлечены оба органа, то с обеих сторон.
Люди нередко пытаются лечиться собственными силами, используя антибактериальные капли. Однако такое лечение не имеет эффекта, так как вирус не поддается воздействию антибактериальных средств. Симптомы быстро прогрессируют.
Первые эпизоды заболевания могут переноситься сравнительно легко. Связано это с тем, что болезнь не поражает глубокие слои роговой оболочки сразу. Однако при каждом следующем рецидиве состояние больного прогрессивно ухудшается.
Особенности диагностики
Герпетический кератит – заболевание, которое требует внимательной диагностики. Доктор может заподозрить недуг, ориентируясь на клиническую картину, однако перед началом лечения необходимо получить лабораторное подтверждение диагноза. Для этого:
- при подозрении на первичное заражение делают внутрикожную пробу с вакциной от ВПГ;
- выполняют соскоб и оценку клеток эпителия с роговой оболочки;
- делают анализ слезной жидкости;
- выполняют в кабинете офтальмолога измерение внутриглазного давления, используя для этого специальный прибор;
- при первичной форме проводят серологические тесты, показывающие титр антител к вирусным частицам;
- выполняют ПЦР – исследование, с помощью которого появляется возможность определить в биоматериале ДНК герпесного вируса, понять, какой штамм возбудителя спровоцировал заболевание.
Важным этапом диагностики считается определение того, насколько поражена роговица. Для этого пациенту в глаза закапывают специальное вещество, способное к безвредному временному окрашиванию элемента. В зависимости от степени прокрашивания разных участков делают выводы о том, насколько активна болезнь.
Консервативная терапия
Если развился герпетический кератит, лечение рекомендуется начинать как можно раньше. Терапия довольно сложная и долгая, так как вирус обладает способностью легко адаптироваться к противовирусным средствам. Задача осложняется еще и тем, что медикаменты часто имеют весомые противопоказания и ограничения для применения, что затрудняет их использование.
Лечение рекомендуется проводить в условиях стационара. Первый шаг – попытка использовать консервативные подходы, направленные на подавление инфекции.
Медикаменты

Лекарства, направленные на борьбу с вирусом герпеса, адаптированы под использование для обработки глаз. Правда, эти препараты не могут полностью уничтожить инфекцию в организме, а лишь значительно снижают ее выраженность, вводят вирус в спящее состояние.
Применяют медикаменты в виде капель или масел. Это могут быть, например, Валацикловир или Ацикловир. На этом патогенетическая терапия заканчивается. Остальное лечение имеет чисто симптоматический характер.
Для уменьшения боли рекомендуют проводить обработку глаз с помощью Лидокаина. Препарат блокирует передачу импульсов, облегчая выраженность неприятных симптомов.
В качестве дополнительного лечения может быть рекомендована иммуностимулирующая терапия. Используются препараты на основе интерферона, способствующие выработке антител, уничтожению вирусных частиц.
Может назначаться Изопринозин – препарат, обладающий двойным воздействием. Он не только стимулирует иммунную систему, но и оказывает противовирусное действие в отношении герпеса. Изопринозин, в отличие от прочих лекарственных средств, выпускается только в таблетированной форме, а потому при использовании системно воздействует на организм пациента.
Электрофорез
Применение электрофореза носит в терапии герпетического кератита вспомогательный характер. Суть процедуры проста. На пораженную роговицу накладывается специальный тампон, пропитанный интерфероном. Время наложения в среднем составляет 5 минут. Под воздействием электрофореза препарат активнее усваивается клетками тела, лучше воздействует на организм.
Процедуру рекомендуется повторять до тех пор, пока на очагах поражения не сформируется свежий эпителиальный слой. После курса процедур удается избавиться от чувства раздражения роговицы, которое доставляет множество неудобств.
После курса процедур на месте очага воспаления разовьется небольшое помутнение. Как показывает практика, оно никак не влияет на зрение пациента.
Врачи заостряют внимание пациентов на том, что лечить кератит, вызванный вирусом герпеса, используя народные средства, категорически запрещено.
Неправильное лечение приведет к прогрессированию болезни, а та, в свою очередь, может стать причиной значительного снижения или утраты зрения. Народные средства не оказывают влияния на патогенный микроорганизм, помогая справляться только с симптомами. Для того, чтобы победить недуг, этого катастрофически недостаточно!
Оперативные вмешательства
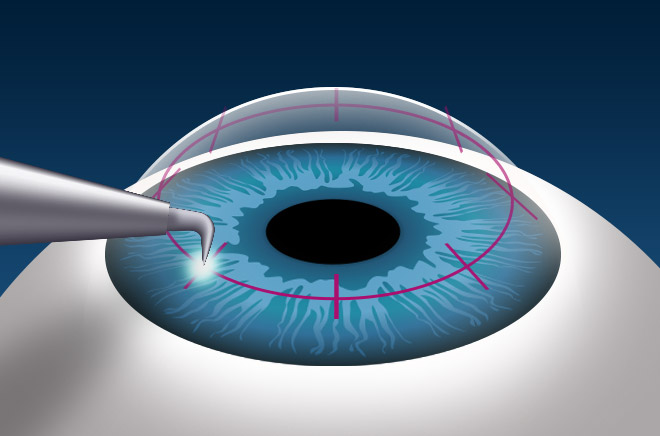
Консервативная терапия – основа лечения герпесного кератита, но эффективна она не всегда. В ряде случаев заболевание, несмотря на используемые лекарства, продолжает прогрессировать, зрение стремительно ухудшается. Тогда рекомендовано выполнение операции. Используют две методики.
Соскабливание
Методика самая простая и распространенная. С помощью специального приспособления доктор аккуратно счищает эпителий, пораженный болезнью. Очищенные зоны обрабатываются с помощью раствора антисептика. Затем наблюдают за их заживлением.
Кератопластика
Сложная операция, которая является крайней мерой. Выполняется, если консервативная терапия с соскабливанием не возымели должного эффекта. В ходе операции удаляется пораженный участок роговицы, а на его место аккуратно подшивается донорская часть органа.
Перед кератопластикой больному необходимо пройти обследования, как перед полноценной хирургической операцией. Манипуляция выполняется только после того, как прошло обострение герпесного кератита. В период обострения вмешательство не делается, так как возможно поражение донорских тканей, их отторжение.
Оперативное решение проблемы – крайний вариант.
Применяется оно в том случае, если пациент запустил свое заболевание, и надежды скорректировать ситуацию с помощью консервативных методик нет.
Методы профилактики
Прогноз недуга во многом зависит от того, как быстро он был диагностирован, и как тщательно больной соблюдает рекомендации по лечению, полученные от офтальмолога. Ранние стадии кератита излечиваются с хорошим эффектом, вероятность их рецидива минимальна. Тяжелые формы требуют постоянного врачебного контроля, оперативной коррекции для сохранения способности видеть.
Гораздо проще, как отмечают офтальмологи, не лечить уже сформировавшуюся патологию, а избежать ее. Для этого рекомендуется соблюдать простые профилактические меры, не позволяющие инфекции активизироваться или попасть в организм. Среди них:
- избегание ситуаций, в которых есть вероятность получить травму глаза;
- использование специальных защитных очков, если работа человека связана с ремонтом, строительством, сваркой;
- тщательное соблюдение правил гигиены при использовании контактных линз, отказ от ношения чужих линз, которые могут быть инфицированы вирусом герпеса;
- соблюдение мер предосторожности при работе с веществами, способными оставить на роговице ожог;
- закалка организма, способствующая повышению иммунитета, не допускающая активизации патогена в организме;
- защита себя от перегреваний, переохлаждений, инфекций и других неприятных патологий, которые могут спровоцировать обострение герпеса.
Существует также вакцина, помогающая бороться с возбудителем инфекции. Вводить ее рекомендуется в период ранней осени, перед началом сильных холодов. Именно период холодов часто вызывает обострения. Перед вакцинацией пациенту рекомендуется пропить курс противовирусных средств.
Герпетический кератит – недуг, развивающийся медленно, но неуклонно. Если игнорировать его в течение длительного времени, можно столкнуться с весомыми неудобствами, а иногда даже потерять зрение частично или полностью. Своевременное обращение к доктору при появлении первых подозрительных симптомов поможет защититься от осложнений. Главное – выполнять рекомендации офтальмолога по лечению после того, как инфекция будет точно диагностирована!
Стоимость приема врача-офтальмолога
С 1985 года блефароспазм относят к физическим нарушениям. Пациенты становятся функционально слепыми и неспособными вести нормальную социальную жизнь с множеством эмоциональных и поведенческих последствий.
Специалисты заметили, что постоянная работа на улице, под палящим солнцем, в условиях запыленного производства вызывает чрезмерную сухость слизистой, развитие воспалительных процессов и образование крыловидный плевы.
Акантамёбный кератит – угрожающая зрению инфекция роговицы, вызванная свободноживущей патогенной амебой. Инфекционный процесс обычно спровоцирован нарушением правил ухода за линзами

11.11.2021 1123
Содержание статьи:

Кератит – общее название воспалительных процессов в роговице. Исход этого заболевания зависит от причины, адекватности лечения, локализации, глубины поражения и длительности процесса.
Причины кератита
В конъюнктивальной полости в норме постоянно присутствует микрофлора, не оказывающая патологического воздействия. Но, при малейшем повреждении поверхностного эпителия роговицы она, проникая в ранку, может вызывать воспалительный процесс, нарушающий прозрачность оптических сред.
Причины кератита:
вирусы. Вирусная этиология определяется в наибольшем числе случаев заболевания. Около 60-70% это – вирусы простого герпеса и герпеса Зостер (опоясывающего лишая). На втором месте – аденовирус, далее – коревой кератит, ветряная оспа и пр.;
бактерии. Эти возбудители образуют гнойные инфильтраты или язвы. По своей природе могут быть неспецифическими (стрепто-, стафило-, пневмококки, палочки – синегнойная, кишечная и т.п) и специфическими (на фоне туберкулеза, сифилиса, хламидиоза и пр.). Особняком стоит акантабемный кератит – тяжелая форма болезни глаз, вызванная патогенным простейшим. Чаще встречается при нарушении правил ношения контактных линз – плавании в мягких линзах, доливании нового раствора в старый, споласкивании мягких линз водой и т.п.;
грибки – аспергиллы, кандиды, фузариум;
аллергия на лекарственные препараты (в виде капель);
нарушение иннервации – нейротрофические кератиты;
общие заболевания – ревматоидный артрит, болезнь Шегрена и т.п.
Утяжеляют течение и осложняют лечение кератита общие болезни и состояния, снижающие защитные функции организма – сахарный диабет, гиповитаминоз, астения.
Классификация кератитов
Классифицируют заболевание по нескольким факторам: причине, остроте течения, глубины и локализации расположения патологических очагов.
Кератиты различают:
Поверхностные и глубокие. Поверхностными называют патологические очаги, расположенные под эпителием или захватывающими 1/3 стромы. Глубокими – распространяющиеся на всю толщу роговицы;
Центральные, парацентральные и периферические. Неблагоприятный прогноз по зрению при кератитах, расположенных центрально, в зоне зрачка;
Экзогенные и эндогенные. Экзогенная природа кератита предполагает поступление патологического фактора извне – бактерии, вирусы, грибки, травмы и т.п. Эндогенные – туберкулезные, сифилитические, нейротрофические и т.п.
Симптомы и диагностика кератита
При кератитах возникает так называема перикорнеальная инъекция – покраснение глаза, больше выраженное вокруг роговицы. Если патологическим процессом захвачена и конъюнктива, покраснение тотальное, глаз ярко-красный.
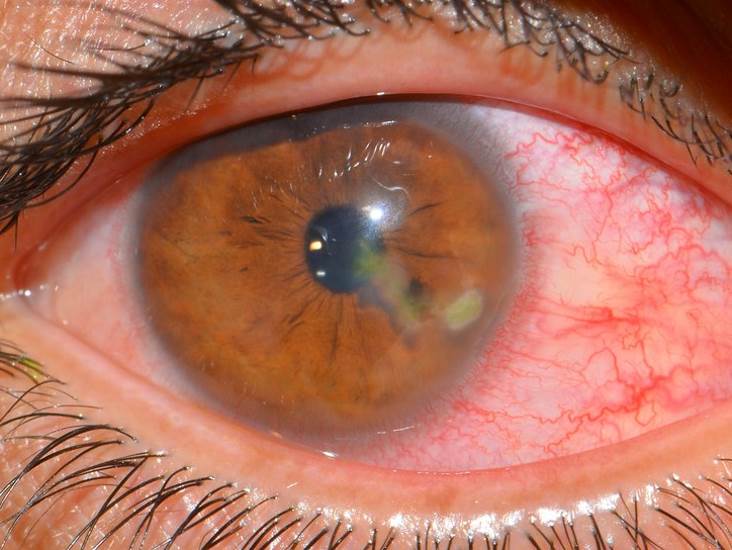
Это сопровождается корнеальным (или роговичным) синдромом, включающим в себя следующие симптомы:
рефлекторное сжимание век – блефароспазм;
чувство инородного тела;
боли, рези в глазу;
при локализации патологического процесса в центральных или парацентральных отделах – снижение остроты зрения.

Диагностика кератита на первом этапе включает в себя сбор анамнеза (уточнение связи с предшествующими общими заболеваниями, травмами), проверку остроты зрения, осмотр на щелевой лампе (биомикроскопию) - определяют степень снижения зрительных функций, глубина залегания, распространенность и локализация воспалительных очагов, предположительная причина заболевания. Проводят флюоресцеиновую пробу для уточнения целостности эпителия – поверхность роговицы окрашивается и осматривается в свете щелевой лампы с синим светофильтром. В ряде случаев (нейротрофический, герпетический кератиты) определяют поверхностную корнеальную чувствительность.
Дальнейшая диагностика кератита лабораторная, она заключается в бактериологическом и цитологическом исследовании мазка с поверхности роговицы и конъюнктивы. При необходимости проводят иммунологическое исследование, аллергопробы и пр. – в зависимости от предполагаемой причины.
Лечение кератита
В большинстве случаев лечение кератита проводят амбулаторно, при тяжелом течении – изъязвлении, глубоких массивных инфильтратах, кератоувеитах – в специализированнном отделении стационара. Длительность терапии зависит от многих факторов, от 7 дней до нескольких недель.

При первом обращении к врачу, до лабораторной диагностики кератита, назначают эмпирически – антибактериальные препараты широкого спектра действия, чаще на мазевой основе, и противовирусное средство (например, мазь Флоксал и инсилляция Офтальмоферона). До начала терапии берут мазки для лабораторного исследования. Если оба лекарственных препарата назначают в капельной форме, как правило, в схему дополнительно включают глазной гель для скорейшей регенерации – Корнерегель, Актовегин, Солкосерил и т.п. Если лечение кератита тяжелой формы проводят в стационаре, антибиотики могут назначаться также в виде инъекций – субконъюнктивальных, парабульбарных, внутримышечных и внутривенных. После лабораторной диагностики кератита, уточнении возбудителя и его чувствительности к антибиотикам лекарственный препарат могут сменить.
В ряде случаев по характерной клинической картине врач сразу определяет кератит как герпетический или аденовирусный. В этих случаях упор делают на противовирусные препараты в виде капель и мазей (например, мазь ацикловир и капли Офтальмоферон, Полудан). Даже при полной уверенности в вирусной этиологии кератита назначают антибактериальные капли как профилактику вторичной инфекции. Достаточно часто курс лечения кератитов включает таблетированные формы (ацикловир, валацикловир).
При специфических кератитах – туберкулезном, сифилитическом и т.п. – к лечению подключают профильного специалиста (фтизиатра, дерматовенеролога, инфекциониста).
При тяжелом течении процесса, изъязвлении роговицы применяют микрохирургические методики: края и дно язвы прижигают лазером, или проводят термокоагуляцию, или криоаппликацию жидким азотом.
Исходы воспаления роговицы
При легком течении кератита и поверхностном залегании очагов воспаления выздоровление полное, роговица восстанавливает прозрачность.
При тяжелом варианте развития событий образуются глубокие инфильтраты или изъязвления, которые в дальнейшем, рубцуясь, оставляют стойкие помутнения. При центральном расположении дефекта наступает стойкое снижение остроты зрения, что влечет за собой необходимость кератопластики.
Формирование язвы роговицы может закончиться ее рубцеванием или, в особо тяжелых случаях – прорывом в переднюю камеру – прободением. Проникновение воспалительной массы в полость глаза через дефект роговицы вызывает активное внутриглазное воспаление, которое может закончиться эндофтальмитом и необходимостью энуклеации - удаления глазного яблока.
Пингвекула глаза – доброкачественное образование, возникающее на конъюнктивальной оболочке глаза. Представляет собой безболезненный нарост.
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов.
Акантамёбный кератит – угрожающая зрению инфекция роговицы, вызванная свободноживущей патогенной амебой. Инфекционный процесс обычно спровоцирован нарушением правил ухода за линзами
Читайте также:

