Дистрофический кератит что это такое
Обновлено: 15.04.2024
Кератиты – это группа воспалительных заболеваний роговичной оболочки глаза, обусловленных различными причинами и имеющих отличительные особенности в развитии, течении и прогнозе. Независимо от этих различий, отсутствие своевременного адекватного лечения при воспалении роговицы может привести к самым серьезным проблемам для зрительной системы в целом.
Общие сведения
Роговичная оболочка представляет собой относительно плотный прозрачный слой, защищающий переднюю, открытую поверхность глазного яблока. Ключевое значение имеют как форма роговицы (она должна быть максимально ровной, гладкой, сферичной), так и ее прозрачность, поскольку любые оптические помехи, – мутность, неоднородные включения, рубцы и т.д., – искажающие нормальное преломление света и/или снижающие его интенсивность на пути к сетчатке, неизбежно сказываются на качестве конечного зрительного образа. В отличие от некоторых других воспалительных процессов глаза (блефариты, конъюнктивиты), которые могут и не повлиять существенно на остроту зрения, при кератитах практически всегда отмечается снижение зрительных функций. Именно поэтому крайне важно начать лечение по возможности скорее, до образования необратимых рубцовых изменений на главной оптической оси глаза.

Типы и виды кератитов
В публикациях часто можно встретить разделение кератитов на экзогенные (вызванные внешним воздействием) и эндогенные (обусловленные внутренними, присутствующими в организме факторами). Однако, такая классификация представляется слишком общей и не вполне удачной; неясно, например, к какому классу отнести аллергический кератит, связанный с ношением контактных линз: с одной стороны, аллергическая реакция обусловлена внутренними иммунными нарушениями, с другой – внешним, искусственным объектом.
По динамике развития и типу течения различают острые и хронические кератиты; как вариант второго типа, иногда отдельно рассматривается рецидивирующий кератит.
Существенное значение имеет глубина распространения воспалительного процесса: поверхностный кератит гораздо менее опасен глубокого, при котором рубцуются внутренние роговичные слои.
По степени тяжести принято делить кератиты на легкие, умеренные и тяжелые; по локализации воспаления – на центральные и периферические.
Однако наиболее удобной и интуитивно понятной является этиологическая классификация, где кератиты группируются по непосредственным причинам воспалительного процесса.
Причины заболевания
К основным факторам воспаления роговицы относятся:
- травмы глаза, вкл. химические, физические, механические повреждения (инородное тело, ультрафиолетовый ожог слепящим светом электросварочной дуги, интенсивным солнечным излучением и др.);
- инфекции (вирусные, бактериальные, грибковые);
- аллергические реакции, вкл. тяжелые сезонные, лекарственные, онхоцеркозные аллергии.
Собственно, онхоцеркозный кератит, хотя его чаще относят к аллергическим, по сути является паразитарным, поскольку аллергенный токсин вырабатывается гельминтами из семейства филярия. Аналогично, весьма распространенный инфекционно-аллергический кератит при ношении контактных линз чаще всего обусловлен не линзами как таковыми, а несоблюдением правил гигиены и ухода за ними, вследствие чего инфицируется роговица.
Более редкими формами являются нейрогенные кератиты, кератиты на фоне гипо- или авитаминоза, а также идиопатические кератиты (например, т.н. нитчатый), причины которых пока достоверно не установлены.
Симптомы и признаки
Практически всем видам и типам кератита присущ т.н. роговичный синдром, включающий усиленное слезотечение, обостренную чувствительность к свету и неконтролируемое смыкание век (блефароспазм). Как правило, выражено покраснение, становится заметна сосудистая сетка, в тяжелых случаях имеет место неоваскуляризация (сосудистые новообразования). Достаточно интенсивными могут быть болевые ощущения. Роговичный слой отекает, поверхность утрачивает гладкость и зачастую изъязвляется (иногда с тенденцией к отшелушиванию), появляются инфильтраты. Помутнение роговицы становится одним из главных симптомов и жалоб при кератите, поскольку непрозрачность или полупрозрачность роговичной оболочки крайне негативно отражается на остроте и ясности зрения.
Нередко кератиты сопровождаются сопутствующей симптоматикой, выраженность которой варьирует от легкого и умеренного дискомфорта (сухость слизистых носа и полости рта, головная боль, затрудненный акт глотания) до тяжелых осложнений со стороны пародонта, ЖКТ и пр.
Различные варианты кератита характеризуются собственными специфическими особенностями.

Вирусные кератиты
Кератиту, вызванному вирусами, часто сопутствуют пузырьковая сыпь. Патогенным возбудителем может оказаться практически любой агрессивный вирус (корь, ветрянка, аденовирусы), однако чаще всего это вирус герпеса. Как известно, герпетической инфекцией заражено свыше 95% населения, причем в большинстве случаев герпес протекает латентно, в бессимптомной форме, и активизируется лишь при ослаблении иммунных ресурсов, общем истощении организма и других неблагоприятных условиях. В этом случае воспалению роговицы, как правило, предшествует типичная герпетическая симптоматика – высыпания на губах или других слизистых оболочках. При герпетическом кератите, как правило, преобладает отечность и появление нечетких, расплывчатых инфильтратов.
Бактериальные кератиты
Кератиты могут вызываться множеством патогенных микроорганизмов, прежде всего кокками (золотистый стафилококк, стрептококк, гонококк) и синегнойной палочкой. Редкой и очень опасной, – вплоть до слепоты в исходе, – является акантамебная инфекция (по названию возбудителя Acanthamoeba), способная существовать, в частности, в зазоре между контактной линзой и поверхностью роговицы. При развитии т.н. ползучей роговичной язвы, вызванной гонококковой, туберкулезной, сифилитической и другими бактериальными инфекциями, риск быстрой и необратимой утраты зрения также весьма высок.
Грибковые кератиты
Данной группе кератитов присуще относительно медленное развитие и более вялая симптоматика. Вместе с тем, микозные кератиты резистентны к лечению (отсутствие реакции на антибиотики служит одним из дифференциальных признаков); при затяжном течении могут результировать сухими язвами и перфорацией роговицы.
Аллергические кератиты
Эта группа обычно характеризуется выраженным роговичным синдромом, зудом, жжением, болью. Типичным является начало в соседних структурах с последующим вовлечением роговицы (кератоконъюнктивит) или, наоборот, распространение воспалительного процесса на соседние ткани при отсутствии лечения.

Лечение заболевания
Так, вирусные инфекции требуют стимуляции иммунного отклика препаратами интерферона (или медикаментами, способствующими его выработке в организме) или противовирусными средствами. К ним относятся: Офтальмоферон, Полудан, Ацикловир и т.д.
При бактериальных инфекциях необходимо лечение антибиотиками, причем их выбор, дозировка, длительность лечения должны максимально точно соответствовать виду и чувствительности возбудителя. Обычно офтальмологи назначают лекарственные средства в виде глазных капель Витабакт, Левомицетин, Ципромед или мазей (Тетрациклиновая, Флоксал, Тобрекс, Эритромициновая глазная мазь).
Грибковые поражения роговицы обычно требуют гораздо более продолжительного лечения, по сравнению с другими формами, и включают специфические антимикозные препараты на основе флуконазола, натамицина, амфотерицина и пр.
Основным методом купирования аллергических реакций являются препараты, подавляющие секрецию гистамина и снижающие реактивность H1-рецепторов. Наиболее известным и широко применяемым противоаллергическим средством с середины 90-х годов остается лоратадин (и многочисленные медикаменты-дженерики на его основе). Основные противоаллергические капли: Опатанол, Лекролин, Аллергодил.
В качестве дополнительной терапии, направленной на купирование общевоспалительной симптоматики, могут назначаться сосудосуживающие, увлажняющие, гормональные и нестероидные противовоспалительные средства.
Активно применяются физиотерапевтические методы (лазерное облучение роговицы, электрофорез лекарственных средств).
Однако главными факторами терапевтического успеха при лечении кератитов, позволяющими сохранить зрение и не допустить хронификации процесса, развития тяжелых осложнений, вовлечения глубоких слоев роговицы – являются:
- своевременное обращение за помощью, отказ от попыток самолечения;
- достоверная дифференциальная диагностика с целью установления причин воспаления, вида возбудителя, выраженности и локализации процесса;
- адекватная этиопатогенетическая терапия, направленная на устранение патогенного фактора.
Обращаясь в наш офтальмологический центр Вы гарантированно получаете качественную диагностику и эффективное лечение заболеваний признанными специалистами на высокотехнологичном оборудовании! Помните: кератит – серьезное заболевание, которое может привести к самым тяжелым последствиям, вплоть до безвозвратной потери зрения.
Осложнения кератитов
Основным осложнением воспаления роговицы является её помутнение (бельмо), которое может существенно снижать зрение и в ряде случаев требовать серьезного хирургического вмешательства – сквозной кератопластики (пересадки роговицы).
В ряде случаев кератит переходит в язву роговицы, которая грозит расплавлением роговой оболочки с образованием десцеметоцеле и её перфорацией.
Что такое эрозия роговицы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кривомазовой Наталии Сергеевны, офтальмолога со стажем в 3 года.
Над статьей доктора Кривомазовой Наталии Сергеевны работали литературный редактор Елизавета Цыганок , научный редактор Евгения Смотрич и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Эрозия роговицы (Corneal erosion) — это повреждение верхнего слоя (эпителия) роговицы, из-за которого он отделяется от нижележащего слоя, в результате чего образуется ссадина. Травма сопровождается резкой болью, слезотечением и желанием зажмурить глаза.

Причины эрозии роговицы
Чаще всего причиной эрозии становятся бытовые ситуации, например, когда в глаз попадает волос, ветка или инородное тело, которое при моргании оставляет царапину.
Основными факторами риска появления ссадины на роговице считаются:
- работа с металлом, деревом, машинами, опасными химическими веществами без использования средств индивидуальной защиты глаз (очков, щитков);
- занятия контактными видами спорта (хоккеем, фехтованием и др.) без использования защитных очков, предусмотренных по технике безопасности;
- несоблюдение правил использования мягких контактных линз — плохая очистка, контакт линз с грязными руками или проточной водой, превышение срока использования самих линз или контейнера для их хранения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эрозии роговицы
Если эрозия произошла при попадании в глаз ветки, волоса, ногтя или другого предмета, человек чувствует резкую внезапную боль, после чего появляются следующие симптомы:
- ощущение инородного тела (соринки) в глазу;
- слезотечение;
- покраснение глаз;
- светобоязнь;
- боль при открывании глаз — блефароспазм, при котором глаз сам непроизвольно закрывается;
- ощущение тумана или пелены перед поражённым глазом из-за отёка и воспаления [12] .
Симптомы мелкой неосложнённой эрозии выражены слабо и проходят в течение 24–48 часов после травмы [14] .
Патогенез эрозии роговицы
Строение роговицы
Неповреждённая роговица состоит из пять слоёв:

Строение переднего эпителия
При развитии эрозии роговицы наибольшее значение имеет передний эпителий. Он неразрывно связан с покрывающей его слёзной пленкой, которая равномерно распределяет слезу при моргании век.
Эпителий состоит из 5–6 слоёв клеток, которые обновляются в течение 7–10 дней:
- слой из двух рядов очень плоских поверхностных клеток;
- слой крыловидных (шиповидных) клеток;
- внутренний слой — базальный, или зародышевый, содержащий стволовые клетки [2] .
Под базальным слоем эпителия находится плотное сплетение из тонких извилистых нервных волокон. Нервные окончания пронизывают передний эпителий, поэтому при повреждении роговицы возникает резкая боль. Нервные окончания роговицы образованы первой (глазной) ветвью тройничного нерва [5] .

Механизм заживления роговицы
Рана заживает в несколько этапов:
Классификация и стадии развития эрозии роговицы
Эрозия оказывает разное влияние на зрение в зависимости от её расположения:
- в оптической зоне (напротив зрачка) — может вызвать затуманивание;
- в параоптической зоне (не попадает в зону зрачка) — не влияет на зрение.
По классификации, предложенной А. И. Волоконенко (1956 г.), эрозия роговицы относится к воспалению роговицы глаза (кератиту), вызванному внешними факторами. Помимо травматической эрозии, эта группа включает:
- травматические кератиты — физическая или химическая травма;
- инфекционные кератиты — воспаление бактериального происхождения;
- кератиты, вызванные болезнью век, мейбомиевых желёз и конъюнктивы;
- грибковые кератиты — кератомикозы [10] .
Отдельно врачи рассматривают рецидивирующую эрозию роговицы. В МКБ-10 она относится к другим уточнённым болезням роговицы и кодируется как H18.8.
Рецидивирующая эрозия роговицы
Синдром рецидивирующей эрозии — это состояние, при котором эпителий роговицы неплотно прилегает к своей основе и отслаивается. Такая эрозия может возникнуть после травмы, но в первую очередь она связана с аномальным строением эпителия роговицы.
Эрозия, не связанная с травой инородным телом, составляет около 44 % от всех случаев травм глаз. Она может возникнуть в любом возрасте, но чаще встречается в 20–29 лет [13] .
К факторам риска развития рецидивирующей эрозии относятся:
-
[20] ;
- синдром сухого глаза;
- ночной лагофтальм — неполное смыкание век во время сна;
- офтальморозацеа — покраснение и шелушение кожи век, корочки в углу глаз;
- патология роговицы — дистрофия базальной мембраны и стромы, последствия операции или воспаления [25] .
![офтальморозацеа [21]](https://probolezny.ru/media/bolezny/eroziya-rogovicy/oftalmorozacea-21_s_1ZYGFBk.jpg)
Отличительным симптомом рецидивирующей эрозии является резкая боль, которая появляется утром после сна, когда человек открывает глаза. Если причиной такой эрозии стала травма, то боль может возникнуть через несколько дней после повреждения [15] .
Боль появляется именно по утрам, потому что при открывании плотно прилегающих век эпителий отрывается от базальной мембраны. Этому способствует истончение слёзной плёнки.
Осложнения эрозии роговицы
Если причиной рецидивирующей эрозии стала незаживающая роговица после травмы у человека, который не болеет сахарным диабетом, синдромом сухого глаза и другими болезнями, то её считают осложнением. Она может возникнуть в течение нескольких дней или недель после получения первичной травмы. Это происходит из-за неплотного прикрепления эпителия роговицы к базальной мембране. При моргании эпителий может оторваться от неё и эрозия образуется вновь.
Рецидивирующая эрозия может появиться через несколько лет после травмы, если пациент перенёс операцию, болеет дистрофией эпителиальной базальной мембраны или дистрофией роговицы, например решётчатой дегенерацией (истончением сетчатки) [15] .
Помимо рецидивирующей эрозии, выделяют следующие осложнения:
- Бактериальный кератит — когда к эрозии присоединяется инфекция, например если в глаз попадают грязные предметы или больной нарушил правила использования мягких контактных линз [11] . В отличие от положительной динамики при неосложнённой эрозии, для бактериального кератита характерна нарастающая боль, а также выраженное покраснение поражённого глаза и помутнения на прозрачной прежде роговице. После выздоровления на глазу может остаться бельмо. — при отсутствии терапии бактериального кератита воспаление углубляется в нижележащие слои и развивается язва. Это серьёзное осложнение, которое требует лечения в условиях стационара. Последствиями язвы роговицы могут быть рубцы и помутнения. Большое помутнение, закрывающее зрачок, также ухудшает зрение.

Диагностика эрозии роговицы
В первую очередь офтальмолог собирает анамнез: он выясняет у пациента, как и когда появилась боль (например, после удара в глаз веткой шиповника), пользуется ли больной контактными линзами и уточняет режим их использования.
Маленькие дети не всегда могут объяснить, что произошло, и описать свои ощущения, поэтому иногда внезапное нежелание открывать глаза остаётся единственным симптомом травмы.
При внешнем осмотре пациента врач обращает внимание:
- на способность пациента безболезненно открывать глаза, наличие у него блефароспазма (желания зажмурится);
- слезотечение;
- светобоязнь (человеку неприятно смотреть на яркий свет).
Инструментальная диагностика
Увидеть эрозию невооружённым глазом довольно трудно. Чтобы точно определить размер эрозии и глубину травмы, врач-офтальмолог использует щелевую лампу. Сначала доктор осматривает глаз в белом свете, без использования красителя.
Чтобы исключить наличие инородных тел, которые могут царапать роговицу при моргании, врач также осматривает внутренние поверхности верхнего и нижнего века. Если там есть инородное тело, его обязательно удаляют. Очень важно на этом этапе исключить проникающее ранение глаза, которое лечат только в условиях стационара.

Роговица — это прозрачная структура. Её дефект заметен при помутнении, но свежая эрозия такая же прозрачная, как и роговица, поэтому, чтобы выявить точные границы и размеры повреждения, роговицу обследуют с использованием 1%-го красителя — флуоресцеина. Его используют или в виде капель, или на бумажных тест-полосках, предварительно смоченных физиологическим раствором. Осмотр проводят в синем свете. Краситель не задерживается на неповреждённых клетках, а участок дефекта светится зелёным светом.
![Обследование с помощью красителя [22]](https://probolezny.ru/media/bolezny/eroziya-rogovicy/obsledovanie-s-pomoshyu-krasitelya-22_s.jpg)
Дифференциальная диагностика
Эрозию роговицы дифференцируют:
- от острого приступа закрытоугольной глаукомы; ;
- язвы роговицы;
- синдрома сухого глаза;
- инфекционного кератита (бактериального, грибкового, герпетического);
- рецидивирующей эрозии роговицы; .
Лечение эрозии роговицы
Эрозию роговицы лечат консервативными способами с помощью:
- Увлажняющих капель и кератопротекторов — капли и гели, содержащие гиалуронат натрия, тригалозу и дексапантенол, создают на поверхности эрозии защитный слой, что предотвращает травму. Чтобы не допустить развитие рецидивирующей эрозии, увлажняющие капли применяют примерно ещё 4 недели после полного заживления. При сопутствующем синдроме сухого глаза их используют постоянно.
- Мягких контактных линз (бандажных) — снижают боль и предотвращают повторную травму собственными веками при моргании. Рекомендуют применять силикон-гидрогелевые контактные линзы, так как, в отличие от гидрогелевых, они позволяют кислороду проникать к роговице. Однако силикон-гидрогелевые линзы склонны к образованию отложений, поэтому важно соблюдать гигиену или использовать однодневные линзы [19] .
- Нестероидных противовоспалительных средств (НПВС) — при сильной боли иногда используют препараты с болеутоляющим эффектом, например Ибупрофен.
- Местных НПВС — капли, например Диклофенак 0,1% не влияют на скорость заживления, но снижают боль и избавляют от необходимости принимать таблетки [16][17] . Однако их нельзя использовать более двух дней из-за риска развития токсического действия.
- Антибактериальных препаратов (в виде капель или мазей) — принимают в нескольких случаях: при признаках инфицирования эрозии, чтобы предотвратить развитие бактериальной инфекции, и для профилактики в индивидуальных случаях, например, когда причиной эрозии стали контактные линзы или травмирование грязным предметом. В таком случае проводят полный курс антибактериальной терапии в течение 5–7 дней.
- Противовирусных препаратов — используют, если причиной повреждения стала герпесвирусная инфекция. При травматической эрозии их не применяют.
- Циклоплегиков — капли, которые расширяют зрачок и временно расфокусируют зрение, например Циклопентолат 1% или Атропин 1%. Назначают при травматическом воспалении радужной оболочки глаза, чтобы снять боль. При неосложнённой эрозии не применяют.

В некоторых медицинских источниках советуют использовать повязку на глаза, чтобы снизить риск травмы из-за частых морганий. Сейчас нет достоверных данных об эффективности данного метода лечения. При этом повязка затрудняет диагностику и лечение инфекционных осложнений, поэтому пациентам с риском инфицирования эрозии она противопоказана [13] .
Также нельзя использовать местные анестетики, поскольку они оказывают токсический эффект и замедляют процесс заживления.
Прогноз. Профилактика
Прогноз у эрозии роговицы благоприятный. Мелкие неосложнённые эрозии могут зажить самостоятельно в течение 24–48 часов [14] . Однако невылеченные эрозии могут спровоцировать развитие язв роговицы, после которых формируются рубцы.
Если такой рубец (помутнение) появляется в области зрачка, он снижает зрение. Также рубцы роговицы меняют её форму, в результате чего развивается неправильный (несимметричный) астигматизм, который сложно поддаётся очковой коррекции.
Физиотерапия является методом консервативного лечения, который используют в офтальмологической практике. К этим методам относят светолечение, электролечение, механолечение, физикофармаколечение, баротерапию.
Электролечение
При этой методике на организм влияют различные виды электрического тока. Обычно используют постоянный (при гальванизации) или импульсный (электростимуляция, диадинамотерапия) ток низкого напряжения, электрическое поле высокого напряжение при УВЧ. Также применяют электрорефлексотерапию и низкочастотную магнитотерапию. Наибольшее распространение в офтальмологии получил лекарственный электрофорез.
Лекарственный электрофорез
В этом методе лечения сочетаются физико-химические методы местного воздействия постоянного тока и лекарственной терапии. При этом лекарства вводятся в ткани после растворения при помощи электротоков.
При гальванизации происходит усиление лимфотока и кровообращения, повышается резорбционная способность клеток, а также стилмулируются обменные процессы и повышается проницаемость гематоофтальмичесого барьера. В результате можно исопльзовать меньшие дозы препаратов, а эффект их действия продлевается.
Показаниями к проведению лекарственного электрофореза являются воспалительные и дистрофические процессы в острой или хронической стадии:
- Хориоретинит;
- Халязион;
- Флегмона и ячмень;
- Рубцовое поражение век;
- Иридоциклит;
- Эписклерит;
- Спайки в переднем отрезке глазного яблока;
- Макулоистрофия;
- Хориореинальная дегенерация;
- Неврит или атрофия зрительного нерва;
- Посттромботическая ретинопатия.
Общими противопоказаниями для всех физиотерапевтических методик являются:
- Наличие новообразований злокачественной или доброкачественной природы;
- Заболевания крови;
- Эпилепсия;
- Инфекционные процессы в острой стадии;
- Лихорадка неясного генеза;
- Обострение хронических инфекций, включая туберкулез и бруцеллез;
- Декомпенсированные заболевания сердца и сосудов, легких, печени, почек;
- Гипертония 3 стадии.
К местным противопоказаниям относят наличие внутри глаза металлического инородного тела.
Для проведения электрофореза можно использовать несколько способов:
- Электрофорез по Бургиньону. При этом электрод с лекарством устанавливают на закрытое веко, а второй – на заднюю поверхность шеи. Так лекарство пронкиает в ткань век и передний отрезок глаза.
- Ванночковый электрофорез применяются для лечения внутриглазных структур. Лекарство помещают специальную глазную ванночку с электродом, которую прикладывают к открытому глазу. Второй электрод также расположен на задней поверхности шеи.
- Эндоназальный электрофорез проводят с использованием прокладок, помещенных в носовые ходы. Второй электрод располагается на задней поверхности шеи. Этот способ помогает доставить лекарство к заднему отрезу глаза, включая сетчатку и сосудистую оболочку.
- Локальный электрофорез основан на использовании точечного электрода. Его также можно применять в диагностических целях.
Продолжительность процедуры в среднем занимает 10-20 минут, а курс лечения состоит из 10-15 сеансов. Для терапии используют нейропротекторы, ферменты, сосудорасширяющие средства, мидриатики,ангиопротекторы, миотики и некотоыре дугие препараты.
Альтернативные методы
Альтернативными методиками являются магнитофорез, диадинамофорез и фонофорез.
Диадинамофорез помогает ввести лекарство при помощи постоянного тока с полусинусоидальными импульсами. При этом блокируются нервные окончания и повышается порог болевой чувствительности. Также рассасываются периневральные отеки, помутнения и кровоизлияния в вещество стекловидного тела и происходит стимуляция тканевого обмена.
Эту процедуру проводят при кератитах с болевым синдромом, нейротрофических изменениях роговицы, эписклеритах, иридоциклитах в острой стадии, парезах глазодвигательных мышц.
Диадинамофорез противопоказан при острых травмах, свежих кровоизлияниях, гнойных процессах.
При проведении диадинамотерапии используют небольшие локальнее (двухполюсные) или пластинчатые электроды. Активный электрод располагают в области выхода надглазничного или подглазничного нерва. Второй электрод помещают на висок. Продолжительность лечения достигает 6-8 минут. Пластинчатый электрод помещают на кожу закрытого века, при этом время воздействия уменьшается до 3-6 минут. Перед началом терапии в конъюнктивальный мешок помещают 1-2 капли нужно препарата. Курс терапии включает 6-8 процедур.

Электростимуляция
Электростимуляция представляет собой методику воздействия слабым импульсным электрическим током. При этом задействуется нервно-мышечный аппарат глаза.
Это позволяет вызвать индукцию избыточного анаболизма, что приводит к активации репарации в зрительных структурах. Особенно эффективна эта методика при повреждении нейрорецепции и рефлекторной дуги, так как позволяет восстановить работоспособность некоторых структур сетчатки и зрительного нерва.
Электростимуляцию можно проводить разными способами: чрескожная, имплантационная, трансконъюнктивальная. Чаще всего используют первый способ.
Показаниями к процедуре являются:
- Амблиопия в детском возрасте (обскурационная, рефракционная);
- Атрофия волокон зрительного нерва;
- Дистрофия сетчатки;
- Миопия;
- Нейрогенный кератит;
- Открытоугольная компенсированная глаукома.
Противопоказано проведение электростимуляции при тромбозе, гнойном процесса, эмболии центральных сосудов сетчатки, некомпенсированном течении глаукомы.
Обычно электрод помещают на верхнее веко (темпорльно или назально), второй электрд крепят на предплечье. На каждый глаз попадает 4-6 серий импульсов (продолжительность 15-45 секунд). Между сериями соблюдают минутный интервал. Курс терапии состоит из 5-10 ежедневных сеансов.
УВЧ-терапия
При УВЧ-терапии происходит воздействие на тело импульсного или непрерывного электрического поля с ультравысокой частотой. При этом происходит колебание ионов с той же частотой, что сопровождается выделением внутриклеточного тепла. Этот тип энергии может проникать даже в те структуры, которые остаются недоступными для других методик. Больше всего этого излучения поглощается в подкожной клетчатке.
УВЧ-терапию назначают при флегмоне слезного мешка, дакриоцистите, ячмене, увеите и кератите.
Противопоказано проведение сеанса УВЧ при свежем кровоизлиянии в вещество стекловидного тела, слезотечении, плотной структуре халязиона, некомпенсированной глаукоме, новообразовании орбиты или глаза.
При лечении электроды следует располагать тангенциально (один в сантиметре от глаза, второй в 5 см от уха). Длительность сеанса составляет 6-8 минут, а продолжительность лечения достигает 3-10 процедур. После УВЧ-терапии не желательно покидать помещение в течение 15-20 минут.
Сходным действием обладает лекарственный электрофорез и диадинамотерапия.
Магнитотерапия
Магнитотерапия включает воздействие переменных или прерывистых постоянных низкочастотных магнитных полей. Этот тип воздействия обладает анальгезирующим, противовспалительным, противоотечным действием. Под влиянием магнитного поля ускоряются процессы регенерации, улучшается трофика тканей, микроциркуляция. Для лечения используют переменный, постоянный или импульсный ток.
Назначают магнитотерапию для устранения отека и воспаления, рассасывания кровоизлияний, экссудата, инфильтрата, для ускорения метаболизма и улучшения микроциркуляции. Важным преимуществом методики является то, что нет необходимости соприкасаться с глазным яблоком, так как магнитное поле легко проникает вглубь.
Показаниями для проведения магнитотерапии являются заболевания век (ячмень, блефарит), кератит любой этиологии, дистрофия сетчатки (включая тапеторетинальную), послеоперационные осложнения, атрофия зрительного нерва, кровоизлияние внутрь глаза, ишемическое повреждение сетчатки, отечный экзофтальм, миопия и проблемы с аккомодацией.
Противопоказана магнитотерапия при повторных кровоизлияниях в вещество стекловидного тела, внутриглазных инородных телах, геморрагических васкулитах.
Продолжительность сеанса магнитотерапии составляет 7-10 минут. Курс состоит из 10-15 процедур.

Магнитофорез
Магнитофорез является физиотерапевтическим методом лечения, при котором лекарство вводится при помощи низкочастотного магнитного поля.
При этом магнитное поле воздействует на ткани, что приводит к улучшению микроциркуляции, противовоспалительному эффекту. Также лечение обладает гипокоагулирующим, местно обезболивающим и трофическим действием. Чтобы ввести лекарственное вещество нет необходимости соблюдать принцип полярности, при этом препараты используют в стандартных терапевтических дозах.
Путь введения может быть сквозь закрытые веки, но можно использовать и ванночковый способ.
Магнитофорез назначают при дистрофических и воспалительных заболеваниях переднего и заднего отрезков в острой и хронической стадии:
- Эндокринная офтальмопатия;
- Конъюнктивит;
- Кератит;
- Эписклерит;
- Синдром сухого глаза;
- Эпителиально-эндотелиальная дистрофия роговицы;
- Иридоциклит;
- Отечная форма патологии сетчатки или сосудистой оболочки.
Противопоказаниями к проведению магнитофореза являются те же состояния, что и при магнитотерапии.
Электрорефлексотерапия
Эта методика направлена на точечное воздействие на точки акупунктуры различного рода физическими факторами.
Пунктурная физиотерапия произошла от иглорефлексотерапии, которая известна с древних времен. Акупунктурные точки являются зонами максимальной концентрации нервных волокон. При этом через периферические элементы можно осуществлять воздействие на все органы и системы, используя различные раздражители (фоно-, электро- магнитопунктура и другие).
Назначают электрорефлексотерапию при прогрессирующем течении миопии, амблиопии, спазме аккомодации, катаракте, глаукоме, дистрофии зрительного нерва и сетчатки.
Аппараты для акупунктуры позволяют воздействовать на точки импульсным и постоянным током, автоматически переключая полярность тока. При этом осуществляется воздействие одновременно на 5-6 точек.
Стимуляция биологически активных точек производится электрическим током с напряжением не более 9 В. В зависимости от расположения биологически активных точек меняется сила тока (от 20 до 500 мкА). При проведении маипуляции пациент испытывает легкое тепло или покалывание в сете приложения.
Светолечение
Светолечение включает различные физиотерапевтические методики, которые используют энергию светового и близких к нему диапазонов волн, включая инфракрасное, ультрафиолетовое, видимое. Чаще всего в офтальмологической практике используют лазерную терапию.
Лазерная терапия
Лазерная терапия включает облучение различных участков когерентным монохроматическим излучением, которое получают при помощи квантовых генераторов (лазерных устройств).
При лазерном излучении можно получить высокую плотность при небольшой выходной мощности. В результате лазерного облучения возникает фотодинамический эффект, который проявляется в активации ядра клетки, рибосом, цитохромоксидазы, ферментных систем и каталазы.
Основные эффекты лазеротерапии включают обезболивающий, противовоспалительный, спазмолитический, ваготонический, гипохолестеринемический, бактерицидный, иммунокорригирующий, бактериостатический, десенсибилизирующий, регенераторный. Эту методику используют при лечении многих глазных заболеваний: ячмень, блефарит, синдром сухого глаза, воспаление век, отечная дистрофия роговицы, халязион, кератит, амблиопия, дистрофия зрительного нерва и сетчатки. Существует большое количество лазерных установок с различными параметрами.
Квантовая терапия
При квантовой терапии происходит биоритмическое воздействие на орган зрения путем цветоимпульсного воздействия разыми частотами. При этом регулируется подкорково-кортикальная биоэлектрическая активность, работа эндокринных желез, улучшается нейро- и гемодинамика. Эффективна эта методика при прогрессирующей миопии, астенопии, нарушении аккомодации.
Механолечение
Этот тип терапии включает массаж, вибролечение, ультразвуковое воздействие.
При фонофорезе происходит сочетанное воздействие акустического колебания и лекарства. Лечение обладает спазмолитическим, обезболивающим, противовоспалительным, дефибринолизирующим, метаболическим действием.
Назначают фонофорез при халязионе, рубцовых изменениях, дистрофии тканей, гемофтальме, фиброзных изменениях сосудистой оболочки и сетчатки.
Противопоказаниями являются острые кровоизлияния, увеит и иридоциклит.
В качестве лекарственных средств используют гиалуронидазу, препараты алоэ, коллализин.
Сочетанными методиками являются фоноэлектрофорез и суперэлектрофорез, а альтернативными способами лечения – лекарственный электрофорез и магнитофорез.
Общим для всех подобных процессов является органическая дегенерация: в состоянии длительной дистрофии основная рабочая ткань органа, специализированная выполнять возложенные на него функции – т.н. паренхима или, в данном случае, роговичная строма, – постепенно перерождается, уменьшается в объеме или замещается бесполезной соединительной тканью, необратимо утрачивая присущие ей в норме свойства и характеристики. Как показано выше, для роговичной оболочки такими фундаментальными качествами являются форма, прочность и прозрачность: лишаясь хотя бы одного из этих качеств, роговица перестает быть защитно-преломляющей линзой глаза.
О серьезности проблемы говорит, в частности, тот факт, что в 2005 году офтальмологами создан Международный комитет, занимающийся исследованиями роговичной дистрофии. Согласно современным представлениям, существует свыше 20 (!) различных вариантов дегенеративной кератопатии, поражающих этот элемент глазной конструкции – объем которого, заметим, менее кубического сантиметра.
Классификации
Существует несколько подходов к классификации кератопатий. Так, по времени возникновения их делят на врожденные и приобретенные; акцентируя клинические особенности, выделяют лентовидную форму, отечную и др. Однако по типу течения кератопатии, в отличие от многих других заболеваний, нельзя разделить на два основных класса, – острый и хронический, – поскольку дистрофия роговицы не может вспыхнуть внезапно и затем, скажем, самокупироваться; она практически всегда с той или иной скоростью прогрессирует, т.е. этот процесс хронический по определению.
Чаще всего кератопатии классифицируют по преимущественной локализации дегенеративного процесса. Так, среди передних (эпителиальных) роговичных дистрофий, поражающих Боуменовой оболочку и внешний эпителий, выделяют микрокистозную дистрофию Когана, дистрофии Тиель-Бенке и т.д. (практически каждая кератопатия имеет собственное имя в честь открывшего или подробно исследовавшего ее офтальмолога).
К стромальным дистрофиям, протекающим в основном веществе роговицы, относятся кристаллическая Шнайдера, гранулярно-решетчатая Авеллино, центральная облаковидная Франсуа, и др. К эндотелиальным, или задним, относят дистрофию Фукса, заднюю полиморфную дистрофию.

Причины
Однако на сегодняшний день можно считать доказанным, что главную роль играет генетический фактор – наследственная предрасположенность, в силу которой при одинаковых условиях у одного человека дистрофия развивается, а у другого нет. Поэтому среди диагностических процедур при подозрении на кератопатию (а такой диагноз требует тщательного и многостороннего обследования) ключевое значение имеет сбор и изучение семейно-наследственного анамнеза.
Точное установление поврежденного гена в каждом случае является слишком сложной процедурой и имеет больше теоретическое, исследовательское значение, поскольку ни симптоматика, ни терапевтическая стратегия от этого особо не зависят; несмотря на многообразие возможных триггеров и клинических вариантов, основные проявления роговичной дистрофии различаются слабо.
Симптоматика
В большинстве случаев дистрофия роговичной оболочки начинается в детском (с 10 лет) и юношеском, реже в зрелом возрасте – и к 40 годам приводит к выраженному ее помутнению, истончению, деформации и, соответственно, к глубокому снижению зрительных функций. Наиболее распространенными жалобами являются покраснение, болезненность, иногда снижение подвижности глаза, светобоязнь, усиленное слезотечение, ощущение инородного тела – т.е., фактически, та же симптоматика, которая присуща большинству офтальмологических заболеваний; вообще, у глаза слишком мало дифференцированных нервных окончаний, чтобы о разных видах патологии сигнализировать различными наборами ощущений. Поэтому дифференциальная и уточняющая диагностика проводится инструментальными методами (прежде всего, биомикроскопически).
В нашем офтальмологическом центре доступны все имеющиеся на сегодняшний день способы лечения дистрофий роговицы: медикаментозное, физиотерапевтическое и хирургическое (сквозная или послойная кератопластика). Обращаясь в нашу клинику Вы можете быть уверены в профессионализме врачей и высоких результатах лечения!
Лечение
К сожалению, любое консервативное лечение роговичной дистрофии является паллиативным; в лучшем случае, оно способно несколько замедлить процесс, облегчить субъективный дискомфорт или, – при применении процедур эксимер-лазерной шлифовки, если это показано и позволяет локализация процесса, – временно и частично восстановить зрение.
В качестве симптоматической терапии могут назначаться увлажняющие, противовоспалительные, противоотечные препараты, физиотерапевтические процедуры (напр., электрофорез или лазеростимуляция), витаминно-антиоксидантные комплексы в мазях, каплях и таблетках, стимуляторы тканевого питания.
Однако единственным радикальным решением является операция по пересадке донорской роговицы. Такая техника, – кератопластика, – давно и подробно разработана, отточена и усовершенствована за многие десятилетия офтальмохирургической практики. Существуют различные модификации, различаются масштабы вмешательства (сквозная, послойная кератопластика), что позволяет в каждом случае учесть множество ключевых индивидуальных нюансов. Цель кератопластики считается достигнутой, если восстановлены механические и оптические свойства роговицы (и зрительные функции, соответственно) и при этом в кератобиоимплантате не возобновляется дистрофический процесс. В различных источниках оценки вероятности успешного исхода несколько варьируют, однако в любом случае они весьма высоки и достигают 80%, постоянно повышаясь по мере развития офтальмохирургии и трансплантологии. Подробнее о креатопластике >>>
Доброго времени суток. У меня врождённая, наследственная атрофия роговицы. Это диагноз мне поставили в младенчестве во всесоюзном офтальмологическом центре в городе уфа. Да, атрофия роговицы, считалось неизлечимым. Но По истечению времени, медицина сделала огромный шаг вперед. Скажите пожалуйста? Можно ли с помощью кирата пластики, приобрести зрения с моим тотальным бельмом? С уважением Сафия из Бишкека.
Уважаемая Сафия,
нужно понимать, что для решения вашего вопроса необходим очный осмотр для оценки:
1) Возможности проведения того или иного вида кератопластики (наличие сосудов, характер помутнения и т.п.).
2) Прогнозы по восстановлению (есть ли проблемы с сетчаткой, насколько развилась амблиопия за это время и т.п.).
Поэтому, рекомендуем получить очную консультацию у хирурга в нашей клинике для понимания ситуации.
Нейрогенный кератит – воспалительно-дистрофические изменения роговицы, развивающиеся на фоне инфекционного или травматического поражения тройничного нерва. Нейрогенный кератит проявляется снижением или отсутствием чувствительности роговицы, невралгическими болями, помутнением и язвой роговицы. В диагностике нейрогенного кератита используется биомикроскопия глаза, флуоресцеиновая проба, определение чувствительности роговицы, исследование мазков с конъюнктивы культуральным и ПЦР-методом, ИФА. Лечение нейрогенного кератита преимущественно местное; назначаются инсталляции противовирусных препаратов, закладывание антибактериальных мазей, субконъюнктивальные инъекции, новокаиновые блокады, витамины; диатермия на шейные симпатические ганглии.
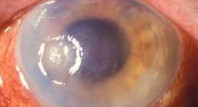
Общие сведения
К группе нейрогенных кератитов в офтальмологии относят нейропаралитический и нейротрофический кератиты. Патогенез нейрогенного кератита связан с поражением тройничного нерва, что приводит к резкому снижению или потере чувствительности роговицы, замедлению регенеративных процессов и рецидивирующим воспалениям роговой оболочки. В исходе нейрогенного кератита отмечается уменьшение прозрачности роговицы различной степени выраженности и снижение ее оптических свойств.

Причины нейрогенного кератита
В основе патогенеза нейрогенного кератита лежит поражение первой ветви тройничного нерва - глазного нерва, иннервирующего глазное яблоко. Поражение чаще происходит в области гассерова узла (ганглия тройничного нерва), реже - чувствительных ядер ствола головного мозга.
Непосредственными причинами нейрогенного кератита могут выступать инфекционные или травматические факторы. В частности, блокирование проводимости глазного нерва нередко вызывается аденовирусами, герпесвирусами (простого герпеса, опоясывающего герпеса) и др. Травматическое повреждение первой ветви тройничного нерва может быть обусловлено пересечением глазного нерва в ходе операции, инъекцией в область ганглия, экстирпацией гассерова узла, наличием сдавливающих нерв опухолей и инородных тел.
При таких поражениях первой ветви тройничного нерва отмечается урежение защитных движений век (моргания), снижение чувствительности, нарушение трофики и увлажненности роговицы. В утратившей чувствительность роговице со временем развиваются дистрофические процессы и вялотекущее воспаление – нейрогенный кератит.
Симптомы нейрогенного кератита
В отличие от кератитов другой этиологии, клиника нейрогенного кератита имеет свои характерные особенности. Течение нейрогенного кератита длительное время может быть бессимптомным. По причине резкого снижения или отсутствия чувствительности роговицы патогномоничный роговичный синдром не развивается: нет слезотечения, светобоязни, блефароспазма, субъективных ощущений инородного тела в глазу, перикорнеальной инъекции сосудов. Из неврологических симптомов при нейрогенном кератите может отмечаться типичный для невралгии тройничного нерва болевой синдром. При герпесвирусной этиологии поражения на коже века, лба и носа и по ходу I ветви тройничного нерва могут появляться герпетические пузырьки.
При нейрогенном кератите со временем поверхность роговицы приобретает шероховатость и помутнение. Нейротрофические изменения вначале развиваются в центральной зоне роговицы: появляется отечность и вздутие поверхностного эпителия, его слущивание с образованием эрозий и обширного сливного дефекта блюдцеобразной формы. Края и дно образующейся язвы длительное время могут оставаться чистыми. При своевременном лечении нейрогенного кератита язва заживает, оставляя после себя незначительное локальное помутнение роговицы.
В случае присоединения кокковой флоры появляется мутный налет серовато-белого или желтоватого цвета с последующим формированием гнойной язвы роговицы. При неблагоприятном течении нейрогенного кератита изъязвление роговицы может привести к ее перфорации и полному разрушению.
Нейротрофические изменения в роговице могут развиваться в различные сроки после поражения первой ветви тройничного нерва – от нескольких суток до многих месяцев. Обычно течение нейрогенного кератита длительное и вялое; заболевание длится годами: при этом язва может то заживать, то появляться вновь.
Диагностика нейрогенного кератита
При диагностике нейрогенного кератита офтальмологом учитывается связь заболевания с перенесенными аденовирусными или герпесвирусными инфекциями, механическим повреждением глаза и другими возможными факторами. План обследования пациента включает проведение офтальмологических исследований, лабораторных тестов, консультации невролога и отоларинголога.
Морфологические изменения роговицы при нейрогенном кератите оцениваются с помощью биомикроскопии глаза, эндотелиальной и конфокальной микроскопии роговицы. Для определения эрозий и язвы роговичной поверхности выполняется флюоресцеиновая инстилляционная проба. Корнеальный рефлекс при нейрогенном кератите оценивается путем проведения эстезиометрии или теста на чувствительность роговицы.
Для выявления инфекционных факторов нейрогенного кератита прибегают к цитологическому и бактериологическому исследованию мазка с конъюнктивы, проведению ИФА крови, ПЦР-исследованию эпителия соскоба.
При необходимости, для исключения опухолевой компрессии тройничного нерва, может назначаться рентгенография орбиты, рентгенография черепа, рентгенография околоносовых пазух.
Лечение нейрогенного кератита
При выявлении нейрогенного кератита проводится терапия, направленная на улучшение трофики роговицы, стимуляцию обменных процессов и скорейшую эпителизацию дефектов. С этой целью местно назначаются инстилляции глазных капель (растворов метилэтилпиридинола, таурина, витамина А), закладывание в конъюнктивальную полость глазных мазей и гелей на основе гемодиализата крови телят или декспантенола, субконъюнктивальные инъекции метилэтилпиридинола или пентагидроксиэтилнафтохинона. В терапию нейрогенных кератитов вирусной этиологии дополнительно включаются противовирусные препараты (ацикловир, интерфероны, калия полирибоаденилат). Для стимуляции репаративных процессов показаны лазерстимуляция и магнитотерапия с кератопластическими лекарственными средствами, электрофорез с йодистым калием.
Системное лечение нейрогенного кератита проводится с помощью перорального и внутримышечного введения НПВС (индометацина, диклофенака и др.), витаминов группы В, аскорбиновой кислоты. Из физиотерапевтических процедур показана диатермия на область шейных симпатических ганглиев. Для купирования невралгических болей проводятся новокаиновые блокады до ходу поверхностной височной артерии.
Профилактика вторичного инфицирования роговицы при нейрогенном кератите требует назначения антибактериальных капель, субконъюнктивального или парабульбарного введения противомикробных растворов.
Для обеспечения защиты роговицы от высыхания и инфицирования рекомендуется ношение полугерметических очков или защитной повязки. При угрозе перфорации роговицы прибегают к блефарорафии (сшиванию век), оставляя щель у внутреннего угла глаза для инстилляций лекарственных препаратов.
Прогноз и профилактика нейрогенного кератита
Течение нейрогенного кератита чаще хроническое, рецидивирующее. Исходом нейрогенного кератита служит помутнение роговицы различного размера и интенсивности (от легкого облачка до бельма), в той или иной степени снижающее остроту зрения.
Профилактика нейрогенного кератита диктует необходимость повышения общей реактивности организма, предупреждение развития инфекционных заболеваний, исключения травм глаза.
Читайте также:

