Дизентерийная амеба промежуточный хозяин и основной хозяин
Обновлено: 24.04.2024
Странное дело: о мире простейших практически невозможно рассказать в двух словах – писать приходится много. Вопреки своему названию, эти микроорганизмы весьма сложны, разнообразны, неисчерпаемо интересны, а порой уникальны.
Некоторые смертельно опасны.
Но дело даже не в миграционных потоках. Сам мир изменился, став совсем маленьким, тесным и круглым. Расстояний больше нет. Приходится узнавать о болезнях, которые раньше не всякому-то специалисту были известны, и читать о возбудителях этих инфекций, уповая на всемогущество антибиотиков да на собственный иммунитет.
Иммунитет у Homo Sapiens хоть и силен, да не абсолютен; к тому же подрываем мы его сами, подрываем на каждом шагу, прекрасно зная, – чем. Жизнь у нас такая, и такая уж у нас цивилизация…
В подцарство простейших (protozoa) выделены одноклеточные эукариоты, т.е. микроорганизмы, имеющие в строении одно или несколько клеточных ядер. Этим они отличаются от бактерий (прокариотов, доядерных и безъядерных одноклеточных) и от вирусов, которые являются неклеточной формой органики (если считать органикой упакованные сгустки рибонуклеиновых молекул).
Большинство простейших отличается также:
- сложным многофазным жизненным циклом;
- способностью размножаться как бесполым делением с рекомбинацией ДНК (подобно бактериям), так и более совершенным, с генетической точки зрения, гаметогенезом (с образованием предзародышевых половых клеток-гамет);
- наличием органоидов (ложноножки-псевдоподии, жгутики, цитостомы, реснички, мембраны и т.д.);
- гетеротрофным питанием (могут паразитировать в макроорганизме, поглощая его клетки; или питаются детритными, разлагающимися органическими массами, т.е. ведут сапротрофный образ жизни; либо же охотятся и пожирают другие микроорганизмы);
- способностью как к одиночному, так и колониальному существованию;
- размерами (эта характеристика широко варьирует у всех мельчайших, но в среднем протозоа в тысячи раз больше вирусов и на порядок больше бактерий; некоторые простейшие видны невооруженным глазом, достигая нескольких миллиметров в размерах, а отдельные гигантские многоядерные виды вырастают до 10-15 см, оставаясь при этом одноклеточными и соответствуя всем критериям протозойного подцарства).
Впадать в тоскливо-обреченный ужас, конечно, не стоит. Все-таки Homo Sapiens неизмеримо сложнее (в этом его слабость), изобретательнее и умнее – в этом сила. Знать, понимать, соблюдать разумную осторожность и принимать адекватные меры – необходимо. Ниже перечислены и очень кратко описаны лишь самые распространенные протозойные паразитозы. Большинству из них на сайте Лахта Клиники посвящены также отдельные статьи; остальные заболевания этой категории, если понадобится, подробно рассмотрим в будущем.
Малярия, она же болотная лихорадка. Исторически первое заболевание, в отношении которого была установлена протозойная этиология. По уровню летальности занимает пятое место среди всех инфекционных болезней и первое место среди паразитарных (от малярии погибает примерно три миллиона человек в год). Вызывается плазмодиями класса Sporozoa; на сегодняшний день патогенность обнаружена у пяти видов из более чем двухсот.
Распространяется промежуточными хозяевами, – комарами-анофелесами; передается также через зараженный шприц, при переливании крови и трансплацентарно (плоду от инфицированной матери). Помимо собственно лихорадки, приводит к тяжелым, жизнеугрожающим полиорганным осложнениям. Иммунитет вырабатывается лишь частично. Вакцины и средства профилактики в настоящее время находятся на стадии разработки, лабораторных экспериментов и клинических испытаний.
Амебиаз. Вызывается несколькими видами внутритканных паразитов рода амеб. Встречается в тяжелых церебральных, легочных, печеночных, кожных и других клинических формах, однако наиболее распространенным является кишечный амебиаз (амебная дизентерия, амебный колит), вызываемый Entamoeba histolytica. Второе по летальности протозойное заболевание. Распространяется фекально-оральным путем, через зараженную воду и немытые руки. Иммунитет к амебным инвазиям не формируется. Инфицировано не менее полумиллиарда человек, у каждого десятого из заражаемых развивается клинически значимая симптоматика.
Токсоплазмоз. Вызывается единственным известным на сегодняшний день представителем рода токсоплазмы – Toxoplasma Gondii, мелким внутриклеточным паразитом. Окончательный хозяин, в организме которого токсоплазма размножается гаметогенезом и образует способные к активизации цисты, – семейство кошачьих. Человечество как один из промежуточных носителей инфицировано на 40-70%. Подавляющее большинство случаев острого токсоплазмоза протекает бессимптомно, с формированием стойкого пожизненного иммунитета. Вместе с тем, для лиц с выраженным иммунодефицитом токсоплазма смертельно опасна. Кроме того, при первичном заражении беременной женщины инфицируется и плод: в этом случае со стопроцентной вероятностью нарушается внутриутробное развитие, что приводит к тяжелейшим поражениям центральной нервной и других систем организма, – либо врожденным, либо проявляющимся в детском возрасте. Даже в случае своевременной диагностики на этапе гестации – лечение малоэффективно.
Трихомониаз. Вызывается видом Trichomonas vaginalis, урогенитальным паразитом из рода трихомонад класса жгутиковых. Реальная распространенность неизвестна, оценивается на уровне трехсот миллионов человек, однако с учетом пассивного носительства мужчинами доля инфицированных, по-видимому, гораздо больше. Передается половым путем или от беременной матери к плоду. Является наиболее частым ЗППП в мире, при этом наиболее контагиозным и наиболее вирулентным. Чаще всего обнаруживается в составе комбинированных инфекций, потенцирует патогенность папилломавируса и других вирусных инвазий. При хронизации и длительном течении вызывает ряд тяжелых осложнений со стороны репродуктивной системы. Повышает риск рака шейки матки, преждевременных родов и, даже если роды происходят в срок, дефицита массы тела у новорожденного.
Условным патогеном является также кишечная трихомонада, способная при определенных условиях вызывать соответствующую симптоматику.
Лямблиоз (гиардоз, жиардоз). Вызывается кишечным паразитом Giardia intestinalis из класса жгутиковых. Распространяется преимущественно фекально-оральным путем, а также бытовым и через воду, в том числе водопроводную (поскольку возбудитель устойчив к хлору). Инфицирована, как минимум, треть человечества, в большинстве бессимптомно или малосимптомно. Иммунитет не вырабатывается. Лямблии (жиардии) колонизируют тонкий кишечник, вызывая клинику гастроэнтерита, астенический синдром, снижение массы тела. Способы паразитирования изучены не полностью, равно как не до конца прояснены этиопатогенетические механизмы: способность вызывать осложнения в желчевыводящих путях опровергнута, риск осложнений со стороны кожи, иммунной системы и т.д. в настоящее время изучается и обсуждается.
Бабезиоз (бабезиеллёз). Вызывается внутриклеточным паразитом Babesia из отряда пироплазмид (в той или иной степени патогенны более 100 видов). Клинически проявляется лихорадочным симптомокомплексом, нарушениями состава крови, поражением печени. Инфицируется, в основном, крупный рогатый скот, однако во второй половине ХХ века стали регистрироваться случаи заболевания у человека. Точная распространенность неизвестна, этиопатогенез изучен недостаточно. Распространяется через укусы клещей.
Лейшманиоз. Эндемичное (регионально-зависимое) протозойное заболевание, распространенное в тропиках и субтропиках. Вызывается более чем 20 видами внутриклеточного паразита Leishmania, передается, в основном, через укусы москитов. Инфицировано не менее 12 млн человек. Встречается в кожной, кожно-слизистой и висцеральной (поражение внутренних органов) формах; при осложненном хроническом или тяжелом остром течении заболевание результирует фатально.
Простейшие — Protozoa (от греч. proto — начало, zoa — животное), микроскопические одноклеточные животные.
Многие из них — возбудители тяжелых заболеваний человека и животных. Размеры простейших сильно варьируют: величина малярийного плазмодия 2—5 мкм, а балантидия 60—80 мкм. Структура клетки простейшего сходна со структурой клетки всех животных. Простейшие покрыты мягкой, гибкой и хрупкой внешней оболочкой — плазмолеммой, по структуре сходной с цитоплазматической мембраной бактерий. В цитоплазме имеется развитая эндоплазматическая сеть, которая делит ее на отсеки. Мембраны этой сети участвуют в образовании различных структур и органелл клетки, таких, как ядро, лизосомы, митохондрии, диктиосомы или тельца Гольджи, различные вакуоли (пищеварительные, сократительные).
Ядро простейших, чаще одиночное, содержит основное количество ДНК. Оно окружено оболочкой, состоящей из двух элементарных мембран, причем наружная переходит непосредственно в эндоплазматическую сеть. В ядерной оболочке имеются поры размером до 10 нм.
Лизосомы — сферические структуры диаметром около 0,5 мкм, окруженные мембраной. Они содержат ряд гидролитических ферментов и участвуют в процессах переваривания различных веществ.
Митохондрии являются фабриками клеточного дыхания. Эти органеллы окружены двойной мембраной: внутренняя образует выпячивания — кристы. В митохондриях имеются ферменты, которые участвуют в процессах биологического окисления, обеспечивая клетку энергией. В митохондриях обнаружена ДНК. Диктиосомы синтезируют материал клеточной стенки. Рибосомы, участвующие в синтезе белка, располагаются по периферии эндоплазматической сети.
Тип простейших — Protozoa — делится на 4 класса: Sarcodina, Flagellata, Sporozoa, Ciliata. Среди них имеются возбудители заболеваний — патогенные простейшие.
Класс Sarcodina (саркодовые). Представители этого класса — амебы — передвигаются с помощью псевдоподий, или ложноножек, и представляют собой кусочек цитоплазмы, покрытый очень тонкой и податливой оболочкой (рис. 17,1—3,6). Цитоплазма амебы состоит из более плотного наружного слоя — прозрачной эктоплазмы и внутренней мелкогранулированной эндоплазмы. В цитоплазме расположены ядро с ядрышком внутри, пищеварительные и выделительные вакуоли, гранулы запасных питательных веществ. В неблагоприятных условиях амебы образуют цисты, очень устойчивые к вредным воздействиям (рис. 17,3—5, 7, 8). Амебы размножаются делением. Дизентерийная амеба (Entamoeba histolytica) вызывает у человека амебную дизентерию, или амебиаз.
Класс Flagellata (жгутиковые). Объединяет огромное число видов, которые передвигаются при помощи одного или нескольких жгутиков. Размеры их составляют 150— 300 нм в диаметре и 20—2000 мкм в длину. С помощью электронного микроскопа выявлено, что жгутики и реснички простейших имеют наружную элементарную мембрану, которая переходит непосредственно в цитоплазматическую мембрану клетки. Внутри жгутика находится кольцо из 9 фибрилл диаметром 20—40 нм, непосредственно связанных с базальной гранулой. Две фибриллы, расположенные в центре кольца, заканчиваются на поверхности клетки. В организме человека паразитируют различные виды жгутиковых.
Трихомонады. В организме человека обитают кишечные и влагалищные трихомонады (рис. 17,9—11). Патогенность ротовой трихомонады не установлена. Большое количество трихомонад в ротовой полости свидетельствует о плохом гигиеническом состоянии ее. Влагалищная трихомонада вызывает заболевания женских половых органов. Роль кишечной трихомонады в развитии кишечных заболеваний не установлена.
Лямблии находятся у человека в двенадцатиперстной кишке и при большом количестве могут нарушать процесс всасывания питательных веществ слизистой оболочкой кишечника (рис. 17, 12—13).
Лейшмании вызывают тяжелые заболевания человека: висцеральный и кожный лейшманиоз. В организме человека они образуют мелкие овальные лейшманиальные формы, в цитоплазме которых содержатся ядро, кинетопласт и остатки жгутика. В организме переносчика — москита-флеботомуса и при выращивании на искусственных питательных средах лейшмании образуют лептомонадные формы: подвижные, с вытянутым телом и жгутиком на переднем конце.
Трипаносоми вызывают тяжелые заболевания человека: сонную болезнь в Африке и болезнь Чагаса в Южной Америке. Имеют крупное веретенообразное тело и кинетопласт в заднем конце его. Вдоль всей поверхности тела проходит волнообразная, или ундулирующая, мембрана, заканчивающаяся жгутиком на переднем конце.
ПАТОГЕННЫЕ ПРОСТЕЙШИЕ
Простейшие микроорганизмы широко распространены в природе, среди них имеются сапрофиты и патогенные виды, вызывающие заболевания у человека и животных. К ним относятся дизентерийная амеба, лямблии, трихомонады, лейшмании, плазмодии малярии, ток-соплазмы и другие.
Дизентерийная амеба
Дизентерийная амеба (Entamoeba histolytica) открыта русским врачом Ф.А. Лешем в 1875 г. у больного хроническим колитом.
В цикле развития дизентерийной амебы различают две стадии: 1) вегетативную стадию, к которой относятся большая вегетативная, просветная и предцистная формы; 2) стадия покоя -циста.
Амебная дизентерия -антропоноз. Источником инвазии является человек, больной хронической формой болезни, или носитель. Основной механизм передачи инвазии - фекально-оральный. Основная роль в заражениии человека принадлежит цистам, которые длительно сохраняются во внешней среде.
При попадании в тонкую кишку оболочка цисты разрушается, из нее выходят амебы, которые
размножаются в толстой кишке, внедряются в ее стенку. В кишке образуются язвы. Амебы могут с током крови заноситься в печень, лёгкие, головной мозг.
Лабораторная диагностика проводится путем микроскопического исследования препаратов из испражнений (рис. 50).
Для лечения применяют метронидазол и фурамид.
Возбудитель лямблиоза Lamblia intestinalis был открыт русским ученым Д.Ф. Лямблем в 1859 г. Относится к жгутиковым простейшим. Обитает в верхних отделах кишечника, в нижних отделах образует цисты. Источником инвазии являются больные люди и носители. Заражение происходит фекально-оральным путем. Заражение лямблиями не всегда приводит к заболеванию. При большом скоплении лямблии они могут явиться причиной хронического холецистита.
Лабораторная диагностика проводится путем микроскопического исследования нативных и окрашенных раствором Люголя препаратов, приготовленных из дуоденального содержимого (рис. 51). Лямблии культивируются на питательных средах с экстрактом дрожжеподобных грибов.
Для лечения применяют акрихин и аминохолин.
Трихомонады
Возбудитель трихомоноза мочеполовой системы - Trichomonas vaginalis. Относится к жгутиковым простейшим. Цист не образует. В окружающей среде быстро погибает. Трихомонады хорошо растут на питательных средах в присутствии бактерий, которые служат для их питания.
Заболевание передается половым путем, изредка через предметы. У женщин трихомонады вызывают воспалительный процесс во влагалище, шейке матки, уретре и других органах, у мужчин - уретрит и простатит. Возможно бессимптомное носительство паразита.
Лабораторная диагностика проводится путем микроскопии мазков из влагалища, шейки матки и уретры. В свежих нативных препаратах обнаруживаются подвижные паразиты, фиксированные мазки окрашиваются по Романовскому-Гимза (рис. 52).
Для лечения применяют осарсол, аминарсон, фуразолидон и др.
Возбудители лейшманиозов Leishraania tropica, L. donovani, L. braziliensis относятся к жгутиковым простейшим.
Лейшмании проходят две стадии развития. Безжгутиковая стадия развития происходит в организме человека и животных, паразиты находятся внутри макрофагов. Жгутиковая стадия - в организме переносчиков - москитов.
В лабораторных условиях лейшмании культивируются на специальных питательных средах.
Основным резервуаром и источником кожного лейшманиоза являются суслики, песчанки и другие грызуны, висцерального лейшманиоза - собаки. Инфекция передается при укусе москитов.
Кожный лейшманиоз вызывают два вида лейшмании.
L. tropica minor - возбудитель кожного лейшманиоза городского типа, при котором источником инфекции являются больные люди и собаки. Инкубационный период длительный - 3-6 месяцев. На месте укуса москита появляется бугорок, который медленно увеличивается и изъязвляется. Заболевание длится 1-2 года.
L. tropica major - возбудитель кожного лейшманиоза сельского типа, при котором источником инфекции являются суслики, песчанки и другие грызуны. Инкубационный период короткий, 2-4 недели, формирование бугорка на месте внедрения, изъязвление и рубцевание происходят быстрее.
Висцеральный лейшманиозвызывается L. donovani, встречается в странах с тропическим климатом.
L. braziliensis вызывает лейшманиоз с поражением кожи носа и слизистых оболочек полости рта и гортани.
После перенесения лейшманиоза остается стойкий иммунитет.
Для лечения висцерального лейшманиоза применяют солюсурмин, неостибозан. При кожном лейшманиозе применяют акрихин, амфотерицин В.
Для профилактики практикуются прививки живой культурой L. tropica major.
Плазмодии малярии
Возбудители относятся к классу споровиков. Малярию у человека вызывают 4 вида малярийных плазмодиев: Plasmodium vivax - возбудитель трехдневной малярии, Plasmodium malariae - возбудитель четырехдневной малярии, Plasmodium falciparum - возбудитель тропической малярии, Plasmodium ovale вызывает трехдневную малярию (цветная вклейка рис. 53).
В организме человека (промежуточного хозяина малярийных плазмодиев) происходит бесполая фаза жизненного цикла (шизогония) паразитов. Половая фаза их жизненного цикла (спорогония) проходит в организме окончательного хозяина - кровососущего комара рода Anopheles. В результате в теле комара образуются длинные тонкие клетки - спорозоиты. Они скапливаются в большом количестве в слюнных железах комара. При укусе комара спорозоиты вместе со слюной комара попадают в кровь человека, затем проникают в печень.
Развитие плазмодиев в организме человека проходит в два цикла: тканевая или внеэритроцитарная шизогония происходит в клетках печени; эритроцитарная шизогония - в эритроцитах.
Тканевый цикл шизогониипроисходит в клетках печени и заканчивается образованием тканевых мерозоитов, которые разрушают клетки печени, поступают в кровь и поражают эритроциты.
Эритроцитарный цикл шизогонии.Тканевый мерозоит, проникнув в эритроцит, принимает форму кольца, так как в центре его имеется вакуоль. Цитоплазма его окрашена по Романовскому-Гимза в голубой цвет, ядро - в красный. Мерозоит растет, превращается в шизонт. Шизонт делится, в результате образуются мерозоиты. Эритроциты разрушаются, мерозоиты попадают в кровь и поражают другие эритроциты. Некоторые мерозоиты, проникая в эритроцит, превращаются в половые формы, которые с кровью попадают в желудок самки комара при укусе ею больного человека.
Продолжительность эритроцитарного цикла развития у P. vivax, P. falciparum и P. ovale - 48 часов, P. malariae - 72 часа. Соответственно этому повторяются лихорадочные приступы: при трехдневной и тропической малярии - через сутки, при четырехдневной - через двое суток.
Лабораторная диагностика проводится путем микроскопического исследования толстой капли и мазка крови, окрашенных по Романовскому-Гимза. Применяется серологическая диагностика.
Для лечения применяют препараты, которые действуют на бесполые формы плазмодиев (хлорохин, амодахин) и на половые формы (пириметамин, прогуанил, хиноцид, примахин).
Для специфической профилактики малярии разрабатывается вакцина, содержащая антигены, полученные методом генетической инженерии.
Токсоплазма.
Возбудитель токсоплазмоза, Toxoplasma gondii, относится к классу споровиков. Впервые обнаружен Николем и Мансо в 1908 г. у грызунов гонди в Северной Африке.
Основным хозяином токсоплазмы является кошка, в организме которой паразит совершает половой цикл развития, во внешнюю среду выделяется с фекалиями
Промежуточными хозяевами являются, кроме человека, многие виды животных и птиц. В организме промежуточных хозяев токсоплазмы проходят бесполый цикл развития.
Toxoplasma gondii имеет форму полумесяца, дольки апельсина или дуги (греч. toxon - арка, дуга) (цветная вклейка рис. 54). При окраске по Романовскому-Гимза цитоплазма голубая, ядро красное. Токсоплазмы - внутриклеточные паразиты, их культивируют в куриных эмбрионах и в культурах клеток, а также путем внутрибрюшинного заражения белых мышей.
Источником инвазии являются различные виды животных и птиц, домашних и диких. Заражение происходит при употреблении в пищу сырых или термически недостаточно обработанных продуктов, полученных от животных, зараженных токсоплазмами. Возможно заражение при непосредственном контакте с зараженным животным, а также через воздух. При заражении плода во внутриутробном периоде паразит проникает через плаценту.
Клинические проявления токсоплазмоза разнообразны. Приобретенный токсоплазмоз выражается в поражении лимфатическх узлов, глаз, сердца, легких, кишечника, нервной системы. Часто токсоплазмоз протекает в бессимптомной форме, при которой, однако, образуются антитела. В клетках ретику-ло-макрофагальной и центральной нервной системы образуются цисты, сохраняющиеся в течение длительного времени без клинических проявлений. Человек, инфицированный токсоплазмами, не выделяет их во внешнюю среду.
Врожденный токсоплазмоз - заболевание тяжелое. У ребенка наблюдаются поражения центральной нервной системы, глаз, дефекты развития.
Инфицирование плода в ранние сроки беременности приводит к его гибели.
Лабораторная диагностика проводится путем микроскопии мазка из патологического материала, окрашенного по Романовскому-Гимза. Возможно получение культуры токсоплазм путем внутрибрюшинного заражения мышей, с последующим исследованием перитонеального экссудата. В лабораторной практике обычно применяют серологические методы: РСК, РИФ, РИГА, а также реакцию Себина-Фельдмана, принцип которой состоит в том, что живые токсоплазмы в присутствии антител сыворотки крови больного теряют способность окрашиваться метиленовым синим. Ставится аллергическая проба с токсоплазмином.
Для лечения применяются хлоридин (цараприм), сульфаниламидные препараты

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Дизентерийная амеба представляет собой простейший паразит, который, попадая во внутрь человека, вызывают тяжёлые патологии: амебную дизентерию и амебный колит. Как и другие амебы, они приспособились к паразитирующему существованию внутри человека в толстой кишке, но при определённых условиях могут вызвать тяжёлое заболевание — амебиазу. Описаны впервые в 1875 году учёным Лёшем, широко распространены по всему земному шару, но больше всего подвержены заболеванию обитатели тропических и субтропических стран. В других климатических поясах люди чаще являются носителями дизентерийной амебы, а вспышки амебиазы встречаются довольно редко.

[1], [2], [3], [4]
Структура дизентерийной амебы
Структура дизентерийной амебы следующая: это особь, постоянно меняющая свои контуры, величиной 20-30мкм, имеет сферическое ядро внутри эндоплазмы — внутреннего содержимого, обтянута эктоплазмой — внешним слоем клеточной цитоплазмы, нет скелета, очень подвижная, передвигается при помощи своеобразных отростков, носящих название псевдоподии или ложноножки. Движение её напоминает перетекание из одного очертания в другое. Существуют просветная, тканевая, большая вегетативная форма амебы и в виде цист. Размер просветной около 20мкм, находится она в просвете верхнего отдела толстого кишечника, питается его бактериями и не приносит никакого вреда носителю.

[5], [6], [7], [8], [9]
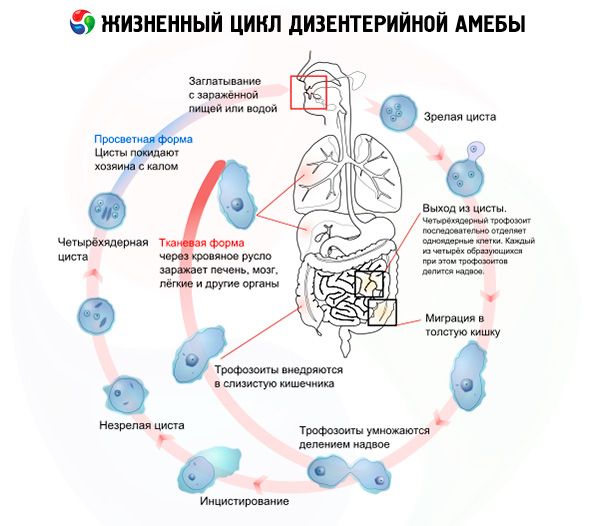
Жизненный цикл дизентерийной амебы
Жизненный цикл дизентерийной амебы начинается при попадании в желудочно-кишечный тракт. Пути заражения дизентерийной амебой фекально-оральные, бытовые. Вместе с фекалиями цисты попадают в окружающую среду, за сутки их выделяется более 300млн. Они проявляют большую устойчивость к температурным перепадам и другим неблагоприятным воздействиям. Так, цисты способны в течение месяца сохраняться при температуре 20ºС, неделю во влажной и затемнённой среде, до недели в охлаждённой пище, несколько месяцев при минусовых показателях. Попадают внутрь человека с грязными руками, немытыми продуктами, заражённой водой, путём тактильного контакта с руками больного человека. Их переносчиками бывают мухи и тараканы. Факторами, сопутствующими развитию патологии, являются беременность, дефицит белка, дисбактериоз, глисты — всё то, что снижает иммунитет.

[10], [11], [12], [13]
Циста дизентерийной амебы
Цисты дизентерийной амебы появляются из вегетативной после затихания острой фазы болезни. Часть их превращается в просветную, другие, оказываясь в среде сгущённых фекалий, становятся меньше, покрываются оболочкой и инцистируются. Они имеет 4 ядра и устроены так же, как и ядра вегетативной формы. Незрелые цисты могут иметь от одного до трёх ядер. Это самая жизнестойкая форма дизентерийной амебы, способная выжить в неблагоприятной внешней среде и, попав внутрь человека, возобновить жизненный цикл.

[14], [15], [16]
Инвазионная стадия дизентерийной амебы
Инвазионная стадия дизентерийной амебы характеризуется инкубационным периодом, который длится до двух недель. В это время происходит движение цист по отделам кишечника. По пути своего продвижения они внедряются в его слизистую. При этом более всего подвержены поражению поперечно-ободочный и нисходящий отделы толстого кишечника. На этом этапе двигаясь, цисты превращаются в вегетативную форму, содержащую в себе разрушительные для стенок кишечника ферменты - пепсин и трипсин. Это помогает паразиту внедряться в его слои, вплоть до мышечных, что становится ощутимым для человека.
Тканевая форма дизентерийных амеб
Тканевая форма дизентерийной амебы образуется при внедрении просветной в стенки кишечника. До сих пор учёные не выяснили причину, почему это происходит. Но на этой стадии амеба наносит повреждения слизистой оболочке толстой кишки. Именно эту форму её существования обнаруживают у больных на амебиаз. Размножаясь, она провоцирует образование язв на стенках кишечника, которые приводят к скоплению гноя, крови, слизи. Создаются условия для превращения просветных и тканевых форм в большую вегетативную. Они увеличиваются до 30мкм и способны поглощать эритроциты. Выходя наружу, вегетативная форма погибает.
Симптомы
С момента повреждения стенок проявляются клинические симптомы дизентерийной амебы. Признаки острого амебиаза нарастают постепенно с очевидной динамикой. Вначале учащается стул до 4-6 раз в сутки, каловые массы жидкой консистенции со слизью, имеющие резкий и неприятный запах. Постепенно походы в туалет всё увеличиваются и могут достичь 20 раз, появляются ложные позывы на дефекацию, в стекловидной слизи обнаруживаются кровяные сгустки. Повышается температура тела до 38ºС, которая держится несколько дней, живот вздут и болезненный. Лечение заболевания может длиться до полутора месяца, если же его не проводить, то наступает ремиссия и патология переходит в хроническую форму. Её симптомы выражаются в белом налёте на языке, неприятном запахе изо рта, плохом аппетите, похудении, признаках витаминодефицита (выпадении волос, ломкости ногтей, бледности кожи), болезненности живота. Со временем могут проявляться нарушения со стороны сердца и печени.

[17], [18], [19], [20], [21]
Диагностика
Диагностика проводится по методу от простого к более сложному и первоначально основывается на рассказе пациента о симптоматике: частоте и характере стула, болевых ощущениях, динамике развития болезни, а также измеряется температура. Далее берётся материал для лабораторных исследований. Если для этого нет возможности получить испражнения, с помощью эндоскопии берут биоптаты, а также исследуют стенки кишечника на предмет их повреждения, наличия язв. В качестве дополнительных методов прибегают к УЗИ почек, органов брюшной полости для оценки их состояния.
Лабораторная диагностика
Лабораторная диагностика заключается в исследовании под микроскопом кала, биоптатов, взятых из повреждённых очагов. В случае осложнений берут соскобы из носоглотки. Наличие в исследуемом материале цист и вегетативной формы амебы (трофозоитов) подтверждает диагноз. Для их лучшего их выявления мазки окрашиваются. В биоптатах при амебиазе обнаруживают трофозоиты с эритроцитами внутри. Используют также экспресс-диагностику с помощью метода Кунса для определения антител. Заключается он в том, что мазок окрашивают люминесцирующей сывороткой, бактерии на этом фоне имеют по периметру зелёный ободок. Другой подобный метод - иммуноферментный, основывающийся на реакции антиген-антитело, также используется в лабораторной диагностике.
При выявлении случая заболевания дизентерией необходимо определить источник-носитель, чтобы воспрепятствовать распространению массового заражения. Для этого про дизентерийную амебу сообщают в санитарную службу, которая проводит дезинфекцию точек общественного питания, если заражение произошло там, или других мест. Также исследуют лица, пребывающие в контакте с больным или работающих в общепите на носительство цист.

[22], [23], [24], [25], [26]
Дифференциальная диагностика
Задача дифференциальной диагностики состоит в том, чтобы отличить дизентерийную амебу от кишечной. Их отличие в структуре: оболочка дизентерийной двуконтурная, преломляющая свет, у неё 4 ядра (у кишечной — 8), расположенные эксцентрично, в неё включены кровяные тельца, чего нет в кишечной. Дизентерийная амеба более энергична в передвижениях.
Во многом симптомы схожи с малярией. Её возбудитель - малярийный плазмодий. Переносчиками плазмодия являются комары, а человек — промежуточный хозяин. С укусом насекомого, в отличие от дизентерийной амебы, плазмодий попадает в кровь, а потом в печень, где и происходит бесполое размножение, так называемая тканевая шизогония. В результате многократного деления, которое происходит в инкубационный период, появляется множество дочерних особей, поглощающих гемоглобин и разрушающих клетки печени. Малярия сопровождается тяжёлыми приступами лихорадки, озноба и признаками интоксикации организма.

[27], [28], [29], [30], [31]
Лечение
Профилактика дизентерийной амебы
Специальных профилактических мероприятий не существует. Лучшей профилактикой является соблюдение санитарно-гигиенических правил: частое мытьё рук, овощей и фруктов, кипячение питьевой воды, предотвращение попадания на грядки фекалий из туалетов, борьба с тараканами. При выявлении вспышек заболеваний важно выявить носителей дизентерийной амебы.

[32], [33]
Прогноз
Прогноз амебиаза при своевременно начатом лечении благоприятный. В случае, если состояние пациента осложнено прорывом абсцессов, кишечным кровотечением, сужением участков кишечника или же проникновением дизентерийных амеб в другие органы: печень, мозг, лёгкие, то возможен летальный исход.

[34], [35], [36], [37]
Интересные факты
Известно, что 50млн. людей на Земле заражены дизентерийной амебой. И если учесть, что во многих странах Африки не ведётся никакой учёт заболеваемости, а среда для распространения амебиаза самая подходящая, то не трудно представить масштабы распространения. Статистика утверждает, что ежегодно от этого заболевания умирает около 100тыс. человек. Интересен тот факт, что учёные до сих пор не могут понять, почему в одних организмах особи мирно уживаются с хозяином, в других — агрессивно внедряются в ткани его внутренностей, поедая живые клетки и принося существенный вред организму.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Кишечная амёба – неболезнетворный микроорганизм, который обитает в просвете нижнего отдела тонкого и верхнем толстого кишечника. Она является постоянным паразитирующем организмом, но может существовать и вне его.
Во внешней среде кишечная амёба хорошо сохраняется, в отдельных случаях может размножаться, но всё же благоприятным местом для неё является кишечник человека или другого живого организма. В качестве питания используются неживые органические субстраты (бактерии, остатки различной пищи), при этом амёба не выделяет фермент, расщепляющий белки на аминокислоты. Благодаря этому в большинстве случаев не происходит проникновения в стенку кишечника, а значит не наносится вред хозяину. Такое явление называется носительством. При ослаблении иммунитета и стечении других обстоятельств амёба проникает под слизистую кишечника и усиленно начинает размножаться.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Структура кишечной амёбы
Кишечная амёба относится к типу простейших. Структура кишечной амёбы состоит из тела и ядра. В теле находится протоплазма (жидкая субстанция со специализированными живыми структурами) и одним, двумя, редко несколькими ядрами. Протоплазма имеет два слоя: внутренний (эндоплазма) и наружный (эктоплазма). Ядро напоминает пузырёк.
Есть две фазы существования кишечной амёбы: вегетативной особи (трофозоитов) и цисты. У трофозоитов есть хорошо различимое ядро диаметром 20-40мкм. Амёба постоянно меняет свою форму из-за появления ложноножек, с помощью которых происходит передвижение и захват пищи. Благодаря форме псевдоподий, ядер, их количеству, идентифицируется тот или другой вид амёб. Движения её медленные, напоминают топтание на месте. Размножение происходит путём деления вначале ядер, потом протоплазмы.

[11], [12], [13], [14], [15], [16], [17], [18]
Жизненный цикл кишечной амёбы
Жизненный цикл кишечная амёба проходит, начиная с заражения организма-хозяина фекально-оральным путём. С немытыми руками, овощами, фруктами, благодаря различным переносчикам (мухам, тараканам) цисты амёбы попадают во внутрь человека. Благодаря своей оболочке, они неповреждёнными проходят агрессивную для них среду желудка, двенадцатиперстной кишки, попадая в кишечник. Его ферменты растворяют оболочку, давая выход кишечной амёбе.
Вегетативная стадия развития имеет следующие формы: тканевую, просветную и предцистную. Из них тканевая фаза самая подвижная, именно в это время амёба наиболее инвазивна. Две другие – малоподвижны. Из просветной формы часть амёб переходит в предцистную, другая внедряется под слизистую кишки, образуя патогенную тканевую форму. В результате своей жизнедеятельности последняя выделяет цитолизины, расплавляющие ткани и создающие условия для размножения. Циста же неподвижна, во время дефекации она покидает кишечник. При сильном заражении до 300млн особей в день покидает организм.

[19], [20], [21]
Цисты кишечной амёбы
После нескольких циклов размножений, при наступлении неблагоприятных условий для вегетативной особи она покрывается оболочкой, образуя цисту. Цисты кишечной амёбы имеют круглую или овальную форму, размером 10-30мкм. Иногда в них содержится запас питательных веществ. На разной стадии развития цисты имеют разное количество ядер: от двух до восьми. Выходят наружу с калом, при сильном заражении в больших количествах и имеют способность долго сохраняться. Попадая опять внутрь живого организма они лопаются, превращаясь в амёбу.

[22], [23], [24], [25], [26], [27], [28], [29]
Симптомы
Большое скопление кишечной амёбы, что бывает в случае снижения иммунитета человека после перенесенных стрессов, вирусных инфекций, респираторных заболеваний, вызывает болезнь, которая носит название амебиаз. Чаще она бывает кишечной и внекишечной. Кишечная приводит к язвенным поражениям толстого кишечника и, как следствие, затяжному протеканию. В этом случае амёба вместе с кровью проникает в другие внутренние органы, чаще в печень, и повреждает их, вызывая внекишечные абсцессы.
Симптомами амёбиаза, в первую очередь, является жидкий стул, который может быть малинового цвета. Болевые ощущения возникают в правой верхней части живота, т.к. локализация этих организмов происходит в верхнем отделе толстого кишечника. Может подняться температура, бить озноб, появиться желтуха.
Кишечная амёба у детей
Механизм заражения кишечной амёбы у детей такой же, как и у взрослых, а источник - немытые руки, мухи, грязные игрушки и бытовые предметы. Амебиаз может протекать бессимптомно, манифестно, в острой или хронической форме. Бессимптомная незаметна для ребёнка. О манифестной форме свидетельствует ухудшение самочувствия, слабость, снижение аппетита. Температура может быть нормальной или немного повышаться. Появляется понос, дефекация происходит несколько раз в день, учащаясь до 10-20 раз. В зловонном жидком кале появляется слизь с кровью. Малиновым цвет кала бывает не всегда. Отмечаются приступообразные боли в правой стороне живота, усиливающиеся перед опорожнением. Без лечения острая стадия длится месяц-полтора, постепенно затихая. После стадии ремиссии вспыхивает с новой силой.

[30], [31], [32], [33], [34], [35], [36], [37]
Диагностика
Диагностика кишечной амёбы происходит, начиная с выяснения анамнеза заболевшего: какие симптомы, как давно появились, пребывал ли пациент в странах с жарким влажным климатом и низкой санитарной культурой. Именно там амёба широко распространёна и именно оттуда может быть завезена.
Проводится анализ крови, кала и мочи. Возбудители обнаруживаются в кале, при этом важно выявить вегетативную форму амёбы. Анализ необходимо сделать не позже 15 минут после испражнения. Также амёбы могут выявляться в тканях при ректороманоскопии – визуальном осмотре слизистой прямой кишки с помощью специального прибора. Ректороманоскоп даёт возможность увидеть язвы или свежие рубцы на её внутренней поверхности. Не выявление следов поражений слизистой ещё не говорит об отсутствии амебиаза, т.к. они могут находиться в более высоких отделах кишечника. Существует анализ крови на выявление антител к амёбам, он подтвердит или опровергнет диагноз.
С помощью УЗИ, рентгеноскопии, томографии определяют локализацию абсцессов при внекишечном амебиазе. Кишечный амебиаз дифференцируют с язвенным колитом, а амёбные абсцессы - с абсцессами другой природы.
Отличие кишечной амёбы от дизентерийной
Отличие кишечной амёбы от дизентерийной в её структуре: оболочка дизентерийной двуконтурная, преломляющая свет, у неё 4 ядра (у кишечной – 8), расположенные эксцентрично, в неё включены кровяные тельца, чего нет в кишечной. Дизентерийная амёба более энергична в передвижениях.

[38], [39], [40], [41], [42], [43], [44], [45], [46], [47]
Лечение
Лечение кишечной амёбы проводится в зависимости от тяжести и формы болезни. Применяемые препараты для устранения недуга делятся на амебоциды универсального действия (метронидазол, тинидазол) и прямого, направленного на конкретную локализацию возбудителя: в просвете кишечника (хиниофон (ятрен), мексаформ и др.); в стенке кишечника, печени и других органах (эметина гидрохлорид, дегидроэметин и др.). Антибиотики тетрациклинового ряда – это косвенные амебоциды, поражающие амёб в просвете кишечника и в его стенках.
Бессимптомный кишечный амебиаз лечат ятреном. Во время острой вспышки назначается метронидазол или тинидазол. При тяжёлой форме совмещают метронидазол с ятреном или антибиотиками тетрациклинового ряда, возможно добавление дегидроэметина. В случае внекишечных абсцессов лечат метронидазолом с ятреном или хингамином с дегидроэметина. Диспансерное наблюдение проводится в течение года.
Профилактика кишечной амёбы
Лучшей профилактикой кишечной амёбы является соблюдение личной гигиены – частое мытьё рук, сырых овощей и фруктов под проточной водой, не употребление воды из-под крана или открытых источников. Особенно строго этих правил следует придерживаться во время поездок в страны с жарким и влажным климатом.
Изоляция заболевших до полного выздоровления – ещё одна необходимая мера профилактики. Если возбудитель выявлен у работника общепита, дезинфицируется всё помещение.

[48], [49], [50]
Прогноз
Своевременное выявление кишечной амёбы даёт благоприятный прогноз лечения. Длительное заражение без применения лечения осложняется образованием спаек в кишечнике, прободением амёбных язв, перитонитом, что очень опасно.
После излечения недуга повторного заражения может не быть или болезнь проходит легко, т.к. вырабатывается иммунитет. В случае возникновения внекишечных абсцессов и поздней их диагностики возможен летальный исход.

[51], [52], [53], [54], [55], [56], [57], [58]
Суммируя сказанное, еще раз вкратце проследим, какое место в биосфере Земли занимает тот микроорганизм, речь о котором пойдет ниже.
Амебиаз
Источниками, которые ориентируются на данные ВОЗ, доля носителей гистолитической амебы оценивается на уровне 10% населения Земли. Независимые авторы публикуют более сдержанные оценки: примерно 6%, что, впрочем, тоже составляет огромное число людей – около полумиллиарда человек. Активная клиническая форма заболевания развивается у каждого десятого, при этом у каждого десятого из заболевших – по фульминантному (молниеносному) типу. Прогноз считается благоприятным, однако в статистике смертности от паразитарных заболеваний амебная дизентерия занимает второе место, уступая лишь малярии. Летальность составляет один-два случая на тысячу заболевших.
Жизненный цикл
Просветная форма получила свое название в силу того, что обитает она в межстеночном пространстве толстой кишки, обычно в проксимальных (центральных, средних) отделах, питаясь перевариваемым детритом и представителями симбиотического кишечного микробиома. Для организма-хозяина это означает бессимптомное носительство. Большая вегетативная форма, или forma magna, является эритрофагом: она кормится захватом и поглощением красных кровяных телец – эритроцитов. Forma magna способна выделять ферменты, поражать поверхностную слизистую оболочку и, кроме того, внедряться более глубоко, в незащищенные подслизистые уровни кишечной стенки, где метаморфирует в сугубо патогенную тканевую форму. Если это произошло, то по мере дальнейшего размножения амебы (уже как внутритканного паразита) развивается специфическая клиника. Тканевая форма амебы остается эритрофагом, однако также продуцирует ферменты-цитолизины, которые растворяют и разлагают клетки кишечной стенки, вследствие чего образуются абсцессы, а после их вскрытия в просвет кишки – глубокие язвы, заполненные творожистым гнойно-некротическим содержимым; таким образом, амебиаз фактически приобретает характер язвенного колита. Утяжеляющим фактором является инокуляция: в образовавшиеся язвенные дефекты может дополнительно проникнуть иная патогенная микрофлора, попавшая в кишечник. При длительном или хроническом течении формируются гранулемы (амебиомы) – плотные опухолевидные образования из клеток соединительной ткани.
Заражение
Таким образом, основные пути заражения – алиментарный (с зараженными продуктами питания или водой) и контактно-бытовой. Инфицирование гистолитической и другими патогенными амебами может также произойти при купании в загрязненных стоячих водоемах. Прослеживается определенная сезонность (весна-лето) и эндемичность: амебиаз особенно распространен в теплых и жарких странах третьего мира, которые характеризуются низким уровнем социально-экономического развития, санитарно-гигиенической культуры и системы здравоохранения. В более развитых северных государствах вспышки заболеваемости ранее отмечались спорадически; как правило, очагом становились учреждения закрытого типа, где большие группы людей находятся в постоянном тесном контакте, а основной причиной оказывалась зараженная цистами вода. Однако в последнее время, – с интенсификацией трудовых и вынужденных миграционных процессов, делового и культурного туризма, – во многих регионах, ранее амебиазу практически не подверженных, отмечается достоверная тенденция к учащению отдельных клинических случаев и эпидемических вспышек.
Главными факторами риска выступает несоблюдение элементарной гигиены, потребление необработанной пищи и ослабленный иммунитет.
Симптоматика
В отсутствие лечения амебиаз из острой фазы за 1-1,5 мес приобретает хроническое (иногда непрерывное) течение, которое характеризуется чередованием ремиссий и рецидивов; в такой форме амебная дизентерия может протекать до десяти и более лет, если раньше не разовьется одно из присущих этому заболеванию тяжелых осложнений, – например, язвенное прободение кишечной стенки с последующим перитонитом, кишечное кровотечение, нагноение гранулематозных инфильтратов, фиброзная облитерация просвета (вплоть до непроходимости кишечника), гангрена толстой кишки и т.д.
Внекишечные формы проявляются симптоматикой, специфической для поражаемых органов, т.е. клиникой гепатита, плевропневмонии, абсцесса легкого и т.д. Кожная форма обычно присоединяется к кишечной (у длительно болеющих и потому тотально астенизированных пациентов), локализуется, в основном, в перианальной области и характеризуется глубокими зловонными язвами, кишащими вегетативной формой возбудителя. В редких случаях гистолитическая амеба попадает в головной мозг или околосердечную сумку, и практически всегда такая экспансия стремительно приводит к летальному исходу.
Диагностика
При остром начале или обострении заболевания убедительным свидетельством его амебной этиологии является обнаружение тканевой формы возбудителя в каловых массах (присутствие только цист и/или просветных форм не может считаться достаточным для постановки диагноза, поскольку доказывает лишь носительство). Однако микроскопия, учитывая нестойкость тканевой и большой вегетативной форм гистолитической энтамебы, должна производиться непосредственно после дефекации (в первые 10-15 минут). Кроме того, диагностику может усложнить присутствие в толстом кишечнике других, морфологически близких, но условно-патогенных или непатогенных амебных популяций.
В ходе ректороманоскопии или колоноскопии (сигмоидоскопии) на слизистой кишечника с 4-5 дня от манифестации обнаруживаются первые небольшие, до 0,5 см, гнойные изъязвления, которые к концу второй недели увеличиваются в количестве и размерах, достигая 2 см в диаметре и образуя, таким образом, характерную для заболевания картину. Однако очаг поражения может находиться выше предела досягаемости эндоскопических зондов, т.е. отсутствие наблюдаемых язв не исключает присутствия гистолитической амебы выше по кишечнику. Кроме того, даже при обнаружении изъязвленных участков необходима дифференциальная диагностика с другими видами язвенных колитов. Поэтому микроскопическое исследование препаратов кала, мокроты, гнойного отделяемого и т.д. повторяют многократно, пока возбудитель не будет установлен однозначно. По показаниям, – например, для выявления абсцессов в других зонах, – применяют ультразвуковое исследование, томографические методы, биопсию с последующим гистологическим анализом. Большое диагностическое значение имеют серологические методы, в основе которых лежит поиск специфических по отношению к гистолитической амебе антител (анализы РНИФ, ИФА и т.п.), однако эффективность этих методов существенно выше при внекишечной форме амебиаза (вероятность обнаружения патогена составляет 95% против 75% при кишечном амебиазе). Иногда для генетической идентификации возбудителя применяют полимеразную цепную реакцию (ПЦР).
Однако первоочередным шагом при подозрении на паразитарный характер состояния становится сбор и изучение подробных анамнестических сведений: где и как долго пребывал пациент в последнее время, купался ли в водоемах, употреблял ли во время зарубежных поездок местную экзотическую пищу и т.д.
Лечение
С 1960 года стандартом в лечении амебиазов, а также многих других протозойных и некоторых бактериальных инвазий, становится специально разработанная группа 5‑нитроимидазолов: метронидазол, более поздний тинидазол и другие производные (сегодня выпускается множество дженериков с теми же действующими веществами, но под собственными названиями, приводить которые здесь нет смысла). Кроме того, позже были созданы антипротозойные препараты прицельного действия, особо эффективные в отношении тканевых либо просветных форм (соответственно, тканевые и просветные амебоциды). После успешной эрадикации тканевой формы системным амебоцидом рекомендуется во избежание рецидивов применить просветный амебоцид. В некоторых случаях как основной или дополнительный препарат применяют антибиотики тетрациклинового ряда.
Больной госпитализируется; лечение в изолированном инфекционном боксе продолжается до тех пор, пока вероятность присутствия возбудителя в кишечнике не достигнет приемлемого минимума.
В запущенных и/или осложненных случаях зачастую не обойтись без жизнесохраняющего хирургического вмешательства.
Следует заметить, что собственная иммунная система пациента оказывает активное сопротивление гистолитической амебе, вырабатывая антитела и пытаясь ее уничтожить. Однако даже после успешного и полного излечения стойкий иммунитет не формируется, т.е. повторное инфицирование с развитием той же (или более тяжелой) клинической картины является вполне возможным.
Читайте также:

