Для чесотки после бензила какие мази применяют
Обновлено: 19.04.2024
Форма выпуска, упаковка и состав препарата Бензилбензоат
| Мазь для наружного применения 10% | 1 г |
| бензил бензоат медицинский | 100 мг |
25 г - банки.
25 г - банки (1) - пачки картонные.
25 г - тубы алюминиевые.
25 г - тубы алюминиевые (1) - пачки картонные.
| Мазь для наружного применения 20% | 1 г |
| бензил бензоат медицинский | 200 мг |
25 г - банки.
25 г - банки (1) - пачки картонные.
25 г - тубы алюминиевые.
25 г - тубы алюминиевые (1) - пачки картонные.
Фармакологическое действие
Противопаразитарный препарат для наружного применения. Активен в отношении чесоточных клещей, а также вшей.
Показания препарата Бензилбензоат
Режим дозирования
Курс лечения продолжается 4 дня.
Взрослым назначают 20% мазь, а детям - 10%.
В первый день обработку проводят вечером перед сном после тщательного мытья под душем теплой водой с мылом. Мазь втирают в кожу рук, затем туловища и ног, включая подошвы и пальцы. После обработки кожи следует использовать только чистое белье и одежду.
На 2-й и 3-й дни делают перерыв в лечении, при этом остатки мази не смывают с кожи. На 4-й день вечером больной моется с мылом и проводит втирание мази, как в первый день, используя оставшуюся мазь и еще раз меняют все белье.
Руки после обработки не следует мыть в течение 3 ч; в последующем руки обрабатывают мазью после каждого мытья.
В случае смывания эмульсии с других участков кожи их нужно также повторно обработать. Мазь полностью смывают с кожи на пятый день лечения.
Лечение осложненной чесотки (дерматит, экзема, пиодермия, постскабиозная лимфоплазия) должно проводиться одновременно с лечением чесотки и продолжаться после его завершения.
Побочное действие
Противопоказания к применению
- не рекомендуется использование детям до 3 лет;
- беременность;
- период кормления грудью.
Применение при беременности и кормлении грудью
Применение у детей
Особые указания
Лечение больных, выявленных в одном очаге, а также контактных лиц, должно проводиться одновременно во избежание повторного заражения.
Сохранение зуда после лечения не является показанием для назначения дополнительного курса специфической терапии. Зуд является реакцией организма на убитого клеща и продукты его жизнедеятельности и исчезает при назначении антигистаминных препаратов и кортикостероидных мазей.
После лечения необходим врачебный контроль в течение 2 недель, а при наличии осложнений и более длительное время.
Следует избегать попадания препарата на слизистые оболочки, т.к. возникает сильное жжение. Маленьким детям после обработки надевают распашонку с зашитыми рукавами.
Все белье и прочее, что соприкасалось с зараженной кожей, должно быть подвергнуто тщательной обработке. Постельные принадлежности, полотенца, постельное белье кипятят в растворе стирального порошка в течение 5-10 мин.
Верхнюю одежду проглаживают с обеих сторон горячим утюгом.
Вещи, не подлежащие термической обработке, вывешиваются на открытый воздух на 3 дня.
Обувь, игрушки и прочие предметы исключают из пользования на 5 дней и помещают в целлофановый пакет.
Матрацы, подушки, одеяла также исключаются из пользования на 5 дней или подвергаются камерной дезинфекции.
Мягкую мебель можно обработать препаратами для дезинсекции.
В квартире необходимо провести уборку, мытье полов с моющими средствами или добавлением дезинфицирующих средств.
Необходимо избегать попадания препарата в глаза, нос, рот.
При попадании препарата в рот: прополоскать обильно водой или 2% раствором теплой питьевой соды и обеспечить покой.
При попадании препарата в желудок: желудок промывают 1-2% раствором питьевой соды, водной смесью жженой магнезии и активированного угля или водной смесью толченого мела ( 2 столовые ложки на 1 литр воды), после чего дают выпить смесь 1-2 столовых ложек активированного угля и жженой магнезии в стакане воды, затем принимают солевое слабительное ( нельзя давать касторовое масло!).
При попадании препарата в глаза: тщательно промыть водой или питьевой содой; при раздражении слизистой оболочки глаз закапывают за веко 30% раствор сульфаниламида (альбуцида), при болях - 2% раствор прокаина (новокаина).
Если появляются признаки раздражения кожи, использование препарата прекращается.
Условия хранения препарата Бензилбензоат
Хранить в защищенном от света месте, при температуре не выше + 20°С. Список Б. Следует хранить в местах, недоступных для детей.

- Применяется у взрослых и детей в качестве наружного средства для лечения чесотки (детям препарат разводят водой 1:1)
- Эмульсия свободно проникает в чесоточные ходы и вызывает гибель личинок и взрослых особей чесоточных клещей
- Препарат действует в верхних слоях эпидермиса, обладает высокой эффективностью
- Жидкая лекарственная форма удобна в применении, легко наносится на тело
- Упаковка в 200 г рассчитана на полный курс лечения
эффективность
доказана клинически
разрешён к
применению у детей
доступен
по цене
Включён в
список ЖНВЛП
Бензилбензоат
Препарат оказывает токсическое действие на чесоточных клещей, применяется для лечения чесотки. Средство представляет собой эмульсию белого цвета со слабым специфическим запахом.
Лечение проводят по схеме в течение 4 дней. В первый день после мытья под душем тёплой водой с мылом пациент взбалтывает эмульсию и втирает её в кожу рук, туловища и ног, включая подошвы и пальцы (эмульсию не наносят на лицо и волосистую часть головы). После 10-минутного перерыва нанесение эмульсии повторяют. После обработки кожи больной надевает чистое бельё, меняет постельное бельё и пользуется тщательно проутюженной верхней одеждой. На 2-й и 3-й дни делают перерыв в лечении, при этом остатки бензилбензоата не смывают. На 4-й день вечером больной моется с мылом и проводит втирание, как в первый день. На 5-й день эмульсию можно смыть. После обработки кожи необходимо ещё раз сменить всё бельё. Руки после обработки не следует мыть в течение 3 часов; в последующем руки обрабатывают эмульсией после каждого мытья.
Детям до 5 лет препарат разводят кипяченой водой в отношении 1:1. Непосредственно после нанесения возможно возникновение кратковременного жжения (особенно у детей). При попадании в глаза эмульсия вызывает сильное жжение, поэтому маленьким детям после обработки надевают распашонку с зашитыми рукавами.
Успех лечения во многом зависит от того, насколько тщательно обработана не только кожа, но и одежда, постельное бельё. Поскольку чесоточный клещ сохраняет жизнеспособность на тканях, возможно повторное заражение. Постельное и нательное бельё стирают с предварительным замачиванием в растворе стирального порошка и тщательно проглаживают утюгом. Подушки, матрац, одеяла, верхнюю одежду (кроме меховых изделий) сдают на дезинфекцию. Если нет такой возможности, их вывешивают в хорошо проветриваемом помещении на 4–5 дней. В квартире необходимо провести генеральную уборку, мытьё полов, дверных ручек, игрушек с мылом или добавлением дезинфицирующих средств. Мягкую мебель обрабатывают аэрозольными препаратами, предназначенными для уничтожения ползающих насекомых.
Спрашивайте препарат в аптеках Вашего города!
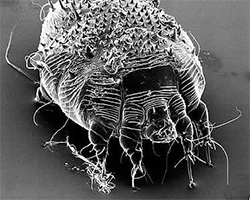
Клещи Demodex у человека
В статье рассматриваются основные аспекты имеющихся сведений о клещах Demodex у человека. Представлены данные о классификации, распространённости, строении, видах, жизненном цикле, методах их обнаружения и заболеваниях, ассоциированных с ними.
Бензилбензоат и пластик несовместимы
Почему важно взбалтывать эмульсию Бензилбензоата перед употреблением?
В процессе хранения эмульсии идет оседание капель бензилбензоата на дно флакона, легко устраняемое при встряхивании. Поэтому аптечным работникам необходимо обращать внимание больных на важность тщательного взбалтывания эмульсии перед употреблением во избежание недостаточной эффективности лечения и возникновения контактного дерматита.
Чесотка - почему болезнь так трудно вылечить?
Все применяемые для лечения чесотки препараты воздействуют только на метаморфическую стадию развития клещей и не действуют на эмбриональную, продолжающуюся не более 4 суток. Повторная обработка кожи на четвертый день обеспечивает санацию, так как уничтожает вылупившиеся из яиц личинки. Таким образом, ни один из используемых в настоящее время в России препаратов не должен применяться однократно.
О чесотке
Чесотка – заразное кожное заболевание, вызываемое клещами. Заразиться можно только от другого человека или через вещи, которыми он пользовался. От домашних животных получить чесотку нельзя. Заражение чаще происходит при телесном контакте (в постели, при уходе за больными членами семьи), в бане, через подушки и матрацы, постельное белье в поезде, гостиницах, больницах.

С докладами выступили академик РАЕН, профессор, д.м.н. Владимир Иванович Ноздрин и к.м.н. Карпова Анна Вячеславовна. Доклады были посвящены возникновению чесотки и клиническим аспектам применения препарата Бензилбензоат в ее лечении.
Регистрационный номер Р N001773/01.
Торговое название: Бензилбензоат
Международное непатентованное или химическое название: Бензилбензоат
Лекарственная форма: Эмульсия для наружного применения.
- Действующее вещество: бензилбензоат – 200,0 мг.
- Вспомогательные вещества: мыло хозяйственное твердое – 10,0 мг, воск эмульсионный - 10,0 мг, вода очищенная до 1,0 г.
Описание: Однородная эмульсия белого или почти белого цвета со слабым специфическим запахом. Допускается оседание частиц эмульсии, исчезающее после взбалтывания.
Фармакотерапевтическая группа: Противочесоточное средство.
Код АТХ: (P03AX01).
Фармакологическое действие
Противопаразитарный препарат для наружного применения. Токсически действует на различные виды клещей, в том числе на чесоточных, и проявляет антипедикулезную активность. Проходит сквозь хитиновый покров и накапливается в организме клеща в токсических концентрациях (гибель клещей наступает через 7-32 мин). Вызывает гибель личинок и взрослых особей чесоточных клещей.
Фармакокинетика
Проникает в верхние слои эпидермиса, не всасывается в системный кровоток.
Показания к применению
Бензилбензоат применяется для лечения чесотки.
Противопоказания
Гиперчувствительность. Не рекомендуется использование у детей до 3-х лет.
Беременность и лактация
Не рекомендуется применять беременным и в период кормления грудью.
Способ применения и дозы
Курс лечения продолжается 5 дней. Взрослым назначают 20 % эмульсию, а детям до 5 лет – 10 % (препарат разводят кипяченой водой в соотношении 1:1).
Наружно. Эмульсию тщательно втирают руками после мытья на ночь на весь кожный покров, исключая лицо и волосистую часть головы. Руки не моют до утра. На одну обработку расходуется 50 – 100 г эмульсии. На 2-й и 3-й дни делают перерыв в лечении, при этом остатки эмульсии не смывают с кожи, постельное белье не меняют. На 4-й день обработку повторяют. Эмульсию полностью смывают с кожи на пятый день теплой водой с мылом без растирания кожи. Нательное и постельное белье меняют после каждой обработки.
Побочное действие
Аллергические реакции. Местные реакции: возможно (особенно у детей) ощущение жжения, раздражения кожи. При появлении признаков раздражения кожи использование препарата прекращают.
Передозировка
Не выявлена.
Взаимодействие с другими лекарственными средствами
Фармакологического взаимодействия с другими препаратами не выявлено, однако, как и все противопаразитарные средства бензилбензоат не рекомендуется применять одновременно с другими наружными лекарственными средствами.
Особые указания
Лечение осложнений чесотки (дерматит, экзема, пиодермия, постскабиозная лимфоплазия) должно проводиться одновременно с лечением чесотки и продолжаться после его завершения.
Лечение больных, выявленных в одном очаге, а также контактных лиц должно проводиться одновременно во избежание повторного заражения.
Сохранение зуда после лечения не является показанием для назначения дополнительного курса специфической терапии. Зуд является реакцией организма на убитого клеща и продукты его жизнедеятельности и исчезает при назначении антигистаминных препаратов и мазей с глюкокортикостероидами.
Все предметы, которые соприкасались с зараженной кожей, должны быть подвергнуты обработке. Обеззараживание постельных принадлежностей, нательного белья и полотенец можно осуществлять кипячением в 1-2% растворе соды или любого стирального порошка в течение 5-7 минут с момента закипания или замачиванием на час в хлорсодержащих растворах. Верхнюю одежду (платья, брюки, костюмы, джемпера и т.п.) обеззараживают проглаживанием с обеих сторон горячим утюгом. Часть вещей, особенно не подлежащих термической обработке, может быть вывешена на открытый воздух на 3 дня. Для дезинфекции некоторых вещей (детские игрушки, обувь, одежда) можно применять способ временного исключения из пользования, для чего их помещают на 3 дня в герметически завязанные полиэтиленовые пакеты. Матрацы, подушки, одеяла исключаются из использования на 5 дней или подвергаются камерной дезинфекции. Мягкую мебель можно обработать препаратами для дезинсекции. В квартире необходимо провести уборку, мытье полов с моющими средствами или добавлением дезинфицирующих средств.
Необходимо избегать попадания препарата на слизистые оболочки глаз, носа, рта, половых органов. При попадании тщательно промыть слизистые теплой водой или 1 % - 2 % раствором гидрокарбоната натрия (сода пищевой). При попадании препарата в желудок необходимо промыть его 1 % - 2 % раствором гидрокарбоната натрия и выпить стакан воды с активированным углем (в ½ стакана воды размешать 6 размельченных таблеток активированного угля).
Препарат не влияет на способность управлять автомобилем и выполнять работы, требующие повышенной концентрации внимания.
Форма выпуска
Эмульсия для наружного применения 20 %.
По 50, 100 и 200 г во флаконы темного стекла с винтовой горловиной, укупоренные пластмассовыми пробками и навинчиваемыми крышками или навинчиваемыми пластмассовыми крышками в комплекте с уплотняющей прокладкой и с контролем первого вскрытия или без него.
Каждый флакон вместе с инструкцией по применению помещают в пачку из картона.
Условия хранения
При температуре от 15 до 25 °С. Хранить в недоступном для детей месте.
Срок годности
3 года. Не использовать по истечении срока годности.
Условия отпуска из аптек
Отпускают без рецепта.
Елена | 01.05.2021 00:32
Впервые купила эту водичку под названием эмульсия. Ужасно наносится облила весь пол все стены сильно разбавленная как вода. Очень неудобная форма для нанесения. Не первый раз в своей жизни пользовалась бензилбензоатом, но то, что купила вообще не напоминало привычную эмульсию. Да неужели же не понятно, что консистенция должна быть кремообразной, да пусть не густой но все же она не должна вытекать сквозь пальцы. Ув. производители делайте более густую эмульсию. Конечно больше не куплю вообще ваш препарат.Благодаря этой консистенции эмульсия лучше проникает в чесоточные ходы и следовательно клещ гибнет быстрее.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день ! Вы проводили дез обработку постельного и нательного белья, обработку ванны , душевой , всех поверхностей в доме , дверные ручки ?
Марина, обработку не проводили, просто стирали белье и постельное, в стиральной машинке, и полы мыли с хлоркой, а чем можно обработать ?

Можно любым дез раствором, той же хлоркой , развести и все тщательно протереть . на бёдрах и На руках у вас это уже не укусы , может быть реакция на бензилбензоат , а на машонке новые высыпания .
Марина, подскажите а чем мазать эти пятна на руках от реакции бензобезанта? Но все же на машонке, но во именно на яйцах стало меньше пятен

На руках и ногах можете мазать кремом элаком 2 раза в день , а там где есть новые укусы продолжить ещё пару дней бензилбензоатом . Только тщательно выстирайте , прокипятите если это возможно , белье .


Это скорее всего аллергическая реакция на бензилбензоат , можете тонким слоем помазать кремом элаком 2 раза в день и все пройдёт.
Марина, подскажите еда пожалуйста если я мою тело ближе к горячей вроде, и становится очень приятно от такой воды коже, получаю кайф, с чем это может быть связано?




Здравствуйте!
В норме зуд может ещё оставаться около недели. Новые высыпания появляются? Провели обработку одежды и постельного?
Алина, новых высыпаний вроде нет , но на руках сухость сильная стала и красные пятна больше стали фото вложил, белье и постельное только стирали

Это, скорее, раздражение. Если беспокоит зуд можно использовать Неотанин спрей. Белье и постельное( и полотенца) Прогладить.



Похоже на аллергическую реакцию. Рекомендую внутрь антигистаминный препарат (Цетрин, Супрастин) 1 табл на ночь 7 дней


Доьрый день некоторое время еще может чесаться это не критично ,обработайте все дома дезинфицировать цирующим раствором ,можно хлоркой ,обязательно кипятите белье


Извините если честно на фото не очень хорошо видно, но возможно это реакция на проблемы с жкт ,нужно исключить дисбактериоз кишечника и проблемы с желудком, это раз ,а два ,нужно сдать соскоб на стрептококк и стафилококк это уже в квд

В идеале да ,если это представляется возможным или использовать большое количество порошка и перед доской вещи хорошо проглаживать утюгом
Алена, Михаил, подскажите еще пожалуйста если я мою тело ближе к горячей вроде, и становится очень приятно от такой воды коже, получаю кайф, с чем это может быть связано?


Сдайте Кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам Кал на антигены к лямблиям описторхам токсокарам астрицам аскаридам

Добрый день, зуд может оставаться до 1 месяца, так как клещ оставил в роговом слое ходы и продукты жизнедеятельности, а обновление эпидермиса минимум 28 дней.
Наружно Комфодерм К 1 раз в день 5-7 дней
Можно за 15 мин до комфодерма Lipicar Baume La Roshe Posay, тоже 1 месяц
Обработать белье
Все белье и прочее, что соприкасалось с зараженной кожей, должно быть подвергнуто тщательной термической обработке - кипячению, глажению, а там, где этого сделать нельзя - заменено новым. Одежда, частично соприкасавшаяся с кожей (воротники, рукава курток, свитеров, пальто, плащей и др.), обувь может быть обеззаражена вывешиванием на воздух на 3 дня или помещением в закрытый полиэтиленовый мешок до 3 дней (не менее, чем на 72 часа). В квартире необходимо провести уборку, мытье полов с мылом или добавлением дезинфицирующих средств.
Подушки, матрас, одеяла, верхнюю одежду (кроме меховых изделий) поместить в хорошо проветриваемое помещение на 5-7 дней или использовать препарат А-ПАР.

Здравствуйте Александр.
На фото рук проявления аллергического дерматита.
На фото половых органов - постскабиозные лимфоплазии.
На фото лица небольшой аллергический дерматит.
Вы слишком долго пользовались бензил-бензоатом, что могло вызвать дерматит.
Сейчас бензил-бензоат отменить.
Внутрь продолжайте прием Лоратадина по 1 таблетке 1 раз в день на 10 дней.
Наружно мазь Акридерм 2 раза в день на 10-14 дней.
Через 10 дней необходим повторный осмотр.
Лимфоплазии могут плохо проходить на фоне лечения. При необходимости можно будет провести внутриочаговое введение Дексаметазона.
Михаил, здравствуйте спасибо вам за ответ ! Подскажите может ли у меня быть дисбактериоз кишечника ? Надо ли сдать анализ кала на паразитов, так как высыпания на лице и красные пятна очень давно уже

Дисбактериоз и паразиты у Вас могут быть, а могут не быть.
К высыпаниям на коже дисбактериоз и паразиты отношения не имеют.
Рассмотрена проблема возникновения демодекоза, обсуждена роль клеща Demodex в формировании папул и пустул на коже лица, приведены методы диагностики и подходы к лечению пациентов, меры профилактики.
The problem of demodecosis occurrence was considered, the role of Demodex tick in formation of papula and pustula on the skin of the face was discussed, methods of the diagnostics and approaches to the treatment of the patients were given, as well as the preventive measures.
Демодекоз (Demodecosis) — распространенное хроническое заболевание, преимущественно кожи лица. По разным данным, заболеваемость демодекозом составляет от 2% до 5% и стоит на седьмом месте по частоте среди кожных болезней [3, 4]. В структуре акнеформных дерматозов демодекоз составляет 10,5% [5]. Частота осложнений демодекозом у больных розацеа встречается в 88,7%, а периоральным дерматитом в 58,8% случаев [6].
Клещи рода Demodex одинаково распространены среди всех рас и всех возрастных групп [7]. Описаны редкие случаи обнаружения клеща у новорожденных [8], и в целом у детей регистрируется невысокий уровень обсемененности. По всей вероятности, это связано с более низкой выработкой кожного сала у детей по сравнению с взрослыми людьми [9]. Так, у пациентов моложе 20 лет распространенность клещей Demodex составляет 13–20%, а к 70 годам увеличивается до 95–100% [6]. У больных после 45 лет активность клещей поддерживается возрастными изменениями кожи и желез, климактерическими гормональными перестройками, а также различной соматической патологией. Наибольшее количество случаев поражения демодекозом отмечается у людей в возрастной группе 20–40 лет [10]. В лабораторных исследованиях Demodex folliculorum longus выявляется чаще, чем Demodex folliculorum brevis [1], в соотношении у мужчин — 4:1, у женщин — 10:1 [11].
Этиология и патогенез демодекоза
Как демонстрируют многие исследования, даже при наличии на кожном покрове клещей, клиническая картина заболевания развивается не всегда. Исходя из этого, можно утверждать, что клещи рода Demodex являются условно-патогенными паразитами [7]. До настоящего времени не установлены точные причины, приводящие к патогенности клещей рода Demodex, существующие теории разнообразны и противоречивы [12].
Самое распространенное мнение, что одним из пусковых факторов развития заболевания является нарушение микрофлоры кожного покрова. Следуя данной теории, развитию патогенности клеща благоприятствуют изменения функций сальных желез с последующим изменением состава кожного сала и микробиоценоза, что приводит к дисбактериозу кожи. Пусковым фактором для развития заболевания является нарушение симбиоза коринобактерий и условно-патогенной микрофлоры [5], а также усиление микробной колонизации вследствие изменения количества поверхностных липидов [13].
Согласно мнению многих авторов, успех терапии метронидазолом, не обладающим прямым антипаразитарным действием, связан с тем, что Demodex проявляет свои патогенные свойства в качестве переносчика микробов и вирусов в более глубокие отделы волосяных фолликулов и сальных желез [14]. Дополнительным фактором для развития воспалительного гнойно-некротического процесса является возможность занесения патогенных пиококков и Pityrosporum spp. в глубокие слои фолликул и сальных желез при перемещении клещей [14, 15].
Заслуживают внимания и другие теории развития воспаления в коже при демодекозе. Бацилла (Bacilluss oleronius), найденная на поверхности клеща, в результате своей жизнедеятельности способна повышать активность самих клещей, а также стимулировать другие микроорганизмы (стрептококки, стафилококки, Propionibacterium acnes, грибы рода Malassezia) [16], вырабатывать провоспалительные белки 62-Da и 83-Da, запуская каскад иммунных реакций [17].
Благоприятным фактором для возникновения демодекоза является наличие очагов хронической инфекции, нарушения функций желудочно-кишечного тракта, печени, нервной системы, эндокринных желез, длительного применения топических кортикостероидов [18–20]. Многими авторами отмечена связь подъема заболеваемости в весенне-летний период с повышенной инсоляцией, изменением температуры внешней среды [18]. Скорее всего, это можно объяснить тем, что выработка витамина D под действием ультрафиолетового излучения вызывает повышенный синтез кателицидинов (LL-37), поддерживающих активность воспалительного процесса [21, 22].
Большую роль в развитии инвазии клещами рода Demodex играет реактивность иммунной системы. Ряд авторов показали, что Demodex folliculorum встречается чаще у пациентов декретированных групп, например, при гемодиализе и Т-клеточных лимфомах [23], первичном или вторичном иммунодефиците [24], вирусе иммунодефицита человека, острой лимфобластной лейкемии и других злокачественных новообразованиях [25], после кортикостероидной [26] или цитостатической терапии [27].
Фактором для развития клещевой инвазии, поддержания активности патологического процесса, а также неэффективности проводимой терапии, по мнению большинства авторов, является дисбаланс в цитокиновом каскаде [3, 13, 28–30]. Обнаружено наличие инфильтратов вокруг клещей Demodex из эозинофилов и типичных гранулем, состоящих из CD4+ Т-хелперов [31], повышение готовности лимфоцитов к апоптозу и увеличенное количество NK клеток с Fc-рецепторами [32], снижение абсолютного числа лимфоцитов и увеличение уровня IgM [33].
Клиническая картина заболевания
Источником заражения демодекозом является человек (больной или носитель) и домашние животные. Клещи паразитируют у собак, лошадей, крупного рогатого скота. Демодекоз может быть первичным и протекать как самостоятельное заболевание и вторичным, как следствие уже имеющихся болезней кожи (розацеа, периоральный дерматит, себорейный дерматит и др.) [34].
Основная локализация клещей — сальные железы кожи лица, ушных раковин, спины, груди, мейбомиевые железы, фолликулы кожи в области сосков, редко — в области спины [2]. Атипичные локализации, где может быть найден Demodex, — половой член, ягодицы, эктопические сальные железы, слизистая оболочка рта. N. Stcherbatchoff (1903), обнаружив клещей в ресничных фолликулах век человека, доказала роль клеща в развитии блефаритов и блефароконъюнктивитов. Этиопатогенетическое влияние клещей при заболеваниях глаз достаточно велико и в настоящее время описывается многими авторами [35].
Заболевание возникает внезапно. Субъективно у больных появляются ощущения зуда, жжения, ползания, распирания и жара. Патологический кожный процесс локализуется преимущественно в области Т-зоны лица. Классические клинические проявления демодекозной инфекции — Pityriasis folliculorum, сопровождаются ощущениями зуда и жара, кожа становится истонченной, приобретая вид папирусной бумаги [1]. Акнеформный тип характеризуется преобладанием папул на коже лица, а наличие папулопустулезных элементов и диффузной эритемы говорят о розацеоподобном типе [1]. Клиническая картина demodicosis gravis имеет схожесть с гранулематозной формой розацеа, также характеризующейся наличием гранулем в дерме [1].
Интересно, что разные виды клеща вызывают различную клиническую картину, что связано, предположительно, с размерами самих клещей. При обнаружении Demodex folliculorum чаще наблюдается эритема и десквамация эпителия, при выявлении Demodex brevis — симметричные папулопустулезные элементы [36].
В научной литературе существует предположение о роли Demodex в формировании андрогенной алопеции [40]. Возможно, механизм развития облысения связан с формированием инфильтрата в волосяном фолликуле, вызванным присутствием клещей Demodex. Активированные воспалением Т-лимфоциты индуцируют синтез коллагена, что, в конечном счете, приводит к фиброзному перерождению волосяного фолликула [35].
Длительное хроническое течение демодекоза характеризуется утолщением кожи, чувством стягивания, уменьшением эластичности и мягкости, наличием серозных или кровянисто-гнойных корочек. Присоединение вторичной пиококковой инфекции сопровождается возникновением крупных пустул, нодулярных элементов, макроабсцессов, что может приводить к обезображиванию лица [34].
Диагностика демодекоза
Диагностика демодекоза может проводиться несколькими методами. Лабораторная диагностика является наиболее простым методом. В ходе нее составляется акарограмма, которая основывается на подсчете личинок, нимф, яиц и имаго. Клеща возможно обнаружить на поврежденном участке кожи, при экстракции содержимого фолликула или извлечении ресниц или бровей без повреждения волосяных фолликулов [41]. Исследуемый материал помещают на предметное стекло с 10% раствором щелочи (с целью определения активности клещей применяют глицерин), накрывают предметным стеклом и просматривают под малым увеличением микроскопа. Для более точного микроскопического подсчета обнаруженных клещей рекомендуется добавлять в исследуемый материал раствор красителя флюоресцеина [42]. Микроскопический метод является единственным для определения наличия клещей в волосяных фолликулах. Критерием клещевой активности служит количество более 5 взрослых особей, личинок или яиц на 1 см2 [34]. При диагностике демодекоза ресниц нормой считается обнаружение одного клеща на 2–4 ресницах [43].
Преимущество методики заключается в возможности анализа сразу нескольких участков поражения, а также извлечении клещей не только с поверхности кожного покрова, но и непосредственно из сальных желез. Здесь возникает другая проблема — не всегда удается добраться до клещей в глубине сальных желез. В связи с этим соскоб не является высокоинформативным методом и не доказывает отсутствие клещей [44]. К недостаткам метода также относятся травматизация эпителия, обследование небольших по величине участков поражения, относительная болезненность процедуры и дискомфорт пациентов после эпиляции [45].
Для оценки проводимой терапии делают повторные акарограммы, с целью подсчета количества и определения активности клещей [45]. Если в соскобе обнаружены исключительно продукты жизнедеятельности и пустые яйцевые оболочки, проводят повторное исследование, т. к. в процессе лечения Demodex перемещается в зоны, необработанные акарицидными средствами. В таких случаях чаще всего клещи локализуются у кромки волосистой части головы [5].
М. В. Камакина (2002) выявила достоверную статистическую вероятность отрицательного результата лабораторного анализа на наличие клещей на коже при выраженной клинической картине заболевания, которая составила 1,5% [47]. Следовательно, лабораторные методы не являются абсолютно достоверными.
Более информативным методом диагностики демодекоза является проведение кожной биопсии с последующей гистологией полученных препаратов. С этой целью пункционным (панч) или эксцизионным (скальпель) методом берут небольшой участок кожи, фиксируют его в течение суток 10% нейтральным раствором формалина, уплотняют парафином и окрашивают гематоксилин-эозином. Гистологическое исследование дает массу преимуществ. В частности, можно полностью посмотреть сальную железу и окружающие ее участки. При ретроспективном патоморфологическом исследовании биоптатов кожи головы в 15% случаев наблюдалось сочетание демодекоза с грибковыми, воспалительными поражениями, невусами, фиброзом [48]. Главным недостатком метода является травматизация кожи с образованием рубца, а также невозможность обследования большой поверхности кожного покрова [45].
В качестве диагностического инструмента для выявления Demodex R. Segal и соавт. (2010) предложили использовать дерматоскоп. Метод дерматоскопии позволяет визуализировать клещей на поверхности кожного покрова, а также расширенные сосуды кожи [49]. Другим неинвазивным методом оценки наличия клещей Demodex является применение оптической когерентной томографии, позволяющей в режиме реального времени оценить состояние кожи больных в двух проекциях [50].
С появлением конфокального лазерного микроскопа стал доступен новый метод обследования больных на наличие клещей Demodex. Конфокальная лазерная сканирующая микроскопия позволяет визуализировать поверхностные слои кожного покрова in vivo, а также получить объемное четырехмерное изображение [51]. Преимуществами метода является высокая информативность, неинвазивность и, как следствие, отсутствие дискомфорта у пациентов.
Лечение демодекоза
При выборе терапии демодекоза необходимо учитывать клиническую картину заболевания, тяжесть процесса, а также сопутствующую патологию пациента [52, 67–69].
До сих пор на протяжении многих лет самым эффективным препаратом в терапии демодекоза остается метронидазол, являющийся производным нитроимидазольной группы [53]. Метронидазол обладает выраженным противовоспалительным [22], противоотечным [54], иммуномодулирующим действием [55]. Стандартная схема лечения метронидазолом — 250 мг 3 раза в день в течение 2–4 недель [52].
Другим препаратом выбора является орнидазол, назначаемый по схеме 500 мг два раза в день курсами по 10 дней [52]. Препарат имеет как противопаразитарное, так и бактериостатическое действие, повышает активность нейтрофилов, стимулирует адренергические структуры, усиливает репаративные процессы [52, 56].
Наружная терапия также должна включать антипаразитарные средства. Наиболее часто используется метронидазол (Клион, Метрогил) в виде мази или геля 2%, применяемый в течение 14 дней. В качестве альтернативной терапии возможно применение мази бензилбензоат [1, 10, 43, 57].
С целью достижения элиминации клещей назначают акарицидные препараты. Из фармакологической группы пиретроидов, обладающих антипаразитарными свойствами, доказал свою эффективность перметрин [4, 58]. Небольшое количество мази тонким слоем наносят на пораженные участки кожи. Мазь смывают водой через 24 часа. В большинстве случаев достаточно однократного применения, но при недостаточной эффективности (появление новых элементов сыпи, сохранение зуда) процедуру рекомендуется повторить через 14 дней.
Хорошо переносится и не вызывает серьезных нежелательных лекарственных реакций препарат Спрегаль, содержащий раствор эсдепалетрина и пиперонила бутоксида [18, 59].
При наличии папулопустулезных высыпаний показано назначение классических редуцирующих мазей и паст (цинк-ихтиоловая [60], 1–2% дегтярная и 1–2% ихтиоловая мази, 1% ихтиол-резорциновая паста) [61].
Некоторые авторы высоко оценивают терапевтическую эффективность геля Демотен (сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон) [62].
Однако, несмотря на успешную терапию с применением классических средств, в практике дерматовенеролога все чаще встречаются резистентные к терапии и рецидивирующие формы демодекоза. В связи с этим разрабатываются новые методы и методики лечения. Например, Л. Р. Беридзе (2009) рекомендует использовать сочетанную методику криотерапии с кремом Розамет (метронидазол 1%) [57].
В случае акнеформного типа демодекоза или резистентности к антипаразитарным препаратам целесообразно использовать системные ретиноиды (изотретиноин) в дозировке 0,1–0,5 мг/кг массы тела в сутки в течение 2–4 месяцев [63].
При лечении демодекоза глаз используются антихолинэстеразные средства (холиномиметики): физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен [38]. Хорошие результаты лечения наблюдаются при применении Блефарогеля 1 и 2, Блефаролосьона [64].
Из физиотерапевтических методик рекомендуется использовать свойства узкополосного синего света (405–420 нм). Длины волн голубого света несколько больше длин волн ультрафиолетового излучения, поэтому узкополосный синий свет достигает сетчатого слоя дермы, проникая на глубину до 2,5 мм, соответствующей расположению сальных желез. Единичные наблюдения свидетельствуют о высокой эффективности данного метода при лечении акне, осложненных демодекозом [65].
Меры профилактики сводятся к соблюдению общегигиенических правил, адекватного и рационального ухода за кожей лица, полноценного питания и отдыха. Важно применение защитных средств против ультрафиолетового излучения, а также ограничение пребывания на солнце [66].
Таким образом, несмотря на то, что демодекоз часто встречающееся заболевание, до сих пор не раскрыты этиологические факторы, приводящие к патогенности клеща, и не установлен точный механизм развития воспаления кожи, не оценена роль Demodex в возникновении воспалительных дерматозов на коже лица. Противоречивость мнений различных авторов вызывает много споров и вопросов, требующих дальнейшего исследования. Лечение антипаразитарными средствами не всегда эффективно и часто провоцирует развитие хронически резистентных к терапии форм.
Литература
А. А. Кубанов, доктор медицинских наук, профессор
Ю. А. Галлямова, доктор медицинских наук, профессор
А. С. Гревцева 1
Государственный институт усовершенствования врачей МО РФ, Москва
Государственный институт усовершенствования врачей МО РФ, Москва
Московский государственный университет им. М.В. Ломоносова
Европейский медицинский центр, Москва, Россия
Противочесоточные препараты: критерии выбора
Журнал: Клиническая дерматология и венерология. 2011;9(2): 53‑59
Малярчук А.П., Соколова Т.В., Лопатина Ю.В., Киселева А.В. Противочесоточные препараты: критерии выбора. Клиническая дерматология и венерология. 2011;9(2):53‑59.
Maliarchuk AP, Sokolova TV, Lopatina IuV, Kiseleva AV. Antiscabietic agents: Selection criteria. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(2):53‑59. (In Russ.).
Государственный институт усовершенствования врачей МО РФ, Москва
Государственный институт усовершенствования врачей МО РФ, Москва
Государственный институт усовершенствования врачей МО РФ, Москва
Московский государственный университет им. М.В. Ломоносова
Европейский медицинский центр, Москва, Россия
В большинстве случаев эффективность лечения чесотки оценивается по динамике клинической картины заболевания без учета его воздействия на все стадии развития возбудителя [8—12]. Экспериментальные исследования действия скабицидов на чесоточного клеща in vivo выполнены только для эмульсии бензилбензоата [13] и медифокса [1, 14]. Для изучения жизнеспособности самок чесоточного клеща после проведенной терапии авторы применяли метод их извлечения с помощью иглы из ходов или путем соскоба последних. При этом невозможно было учесть гибель возбудителя в процессе естественного отмирания, и этих самок считали погибшими после терапии. Использование метода дерматоскопии расширило возможности изучения жизнеспособности возбудителя чесотки непосредственно в чесоточном ходе [15].
Сравнительное исследование эффективности противочесоточных препаратов с учетом воздействия на возбудителя позволяет объективно оценить их действие.
Цель исследования — в оценке эффективности всех противочесоточных препаратов, разрешенных для применения в России, по динамике клинических проявлений заболевания и воздействию на возбудителя на однородном контингенте больных в условиях стационара.
Материал и методы
Работа выполнена на базе кафедры дерматовенерологии ГИУВ МО РФ и Центрального военного клинического госпиталя РВСН №25 (Одинцово). Изучена эффективность лечения чесотки скабицидами, разрешенными для применения в Российской Федерации (20 и 33% серная мазь, 20% мазь бензилбензоата, медифокс, Cпрегаль). Под наблюдением находились 104 военнослужащих больных чесоткой в возрасте 18—25 лет (средний возраст 20±1,8 года). Лечение проводилось в стационаре под постоянным наблюдением медицинского персонала. Это исключало нарушение схем лечения и использование просроченных препаратов. Лабораторное подтверждение диагноза путем обнаружения чесоточного клеща исключало ошибки диагностики. Изоляция больного из очага предотвращала реинвазию. Исследование охватывало период с 2005 по 2009 г.
Для визуализации чесоточных ходов использовали лупу с четырехкратным увеличением, бинокулярный микроскоп МБС-10, цифровой микроскоп Webbers Digital Microscope F-2cn, цифровые фотокамеры. Подсчитывали индексы встречаемости и обилия чесоточных ходов на больном. Индекс встречаемости (в %) — частота обнаружения ходов на определенном участке кожного покрова. Индекс обилия (в абсолютных единицах) — среднее число ходов, приходящееся на тот или иной участок кожного покрова.
Эффективность лечения чесотки оценивали по динамике проявлений заболевания и гибели самок чесоточных клещей в ходах in vivo. После завершения курса терапии при сохранении клинических проявлений чесотки отыскивали неизмененные чесоточные ходы. Для предотвращения травмирования самок чесоточного клеща при извлечении их из ходов использовали бинокулярный микроскоп. В случае обнаружения живых самок изучали морфологию их генитального клапана, а также строение и содержимое чесоточного хода. Длительность контрольного наблюдения за переболевшими военнослужащими во всех группах составляла 2 нед. При наличии у больных скабиозной лимфоплазии и осложнений чесотки сроки наблюдения увеличивались до полного излечения. Осмотры проводили через 10 дней.
Результаты

Оценка эффективности лечения чесотки по воздействию на возбудителя позволила установить истинную частоту постскабиозного зуда, медикаментозных осложнений и сохранение клинических проявлений после полноценной терапии (таблица).
Оценка эффективности противочесоточных препаратов по воздействию на возбудителя обычно осуществляется путем их извлечения из чесоточных ходов с последующей оценкой активности. Жизнеспособными считаются особи, не утратившие подвижности. Ранее при изучении морфологии чесоточных ходов нами отмечено наличие сухих ходов и ходов, заполненных жидкостью [17]. При этом обнаружено, что в сухих ходах определенный промежуток времени сохраняются погибшие в процессе естественного старения самки, не отторгнувшиеся с роговыми чешуйками в процессе физиологической регенерации эпидермиса. Доля таких особей в ходах составила 19,7% или 1 /5. В соответствии с этим предложена формула для расчета истинного числа самок, погибших в чесоточном ходе в процессе лечения тем или иным скабицидом:
где L♀ — число самок, погибших от воздействия скабицида, N — число самок, извлеченных неподвижными из чесоточных ходов после лечения, 0,2 — коэффициент поправки с учетом естественного отмирания самок чесоточного клеща в процессе старения.
При сохранении постскабиозного зуда на фоне лечения антигистаминными препаратами и топическими стероидами в течение 1 нед (время, необходимое для отшелушивания рогового слоя эпидермиса с погибшими клещами), необходима повторная обработка скабицидом после тщательного мытья пациента с мылом. При наличии медикаментозного дерматита, нередко расцениваемого как неэффективность терапии, продолжение специфического лечения резко ухудшает состояние больного. Обнаружение живых плодущих самок после полноценной терапии указывает на возможность развития резистентности к данному препарату и целесообразность использования скабицида с другим механизмом действия на клещей.
Полученные в результате исследования данные по действию противочесоточных препаратов и анализ причин их неэффективности используются в системе последипломного обучения дерматовенерологов и врачей различных специальностей.
Работа выполнена в Государственном институте усовершенствования врачей МО РФ.
Читайте также:

