Для склерозирующего кератита характерно
Обновлено: 18.04.2024
Кератит – воспаление роговой оболочки глазного яблока в результате воздействия экзогенных (предшествующая травматизация, местное инфицирование) либо эндогенных факторов (общие инфекционные, системные заболевания). Сопровождается роговичным синдромом [1, 2].
Название протокола: Кератит
Код(ы) МКБ-10 и 9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| Н 16.0 | Кератит | 11.7101 | Фототерапевтическая кератэктомия (ФТК) |
| Н 16.1 | Другие поверхностные кератиты без конъюнктивита | 11.4901 | Кросслинкинг роговичного коллагена |
| Н 16.3 | Интерстициальный (стромальный) и глубокий кератит | ||
| Н 16.8 | Другие формы кератита | ||
| Н 16.9 | Кератит неуточненный | ||
Дата разработки/пересмотра протокола: 2014 год (пересмотр 2018 г.)
Сокращения, используемые в протоколе:
| ИФА | – | иммуно-ферментный анализ |
| ВПГ | – | – вирус простого герпеса |
| ЦМВ | – | цитомегаловирус |
| ОРВИ | – | острая респираторно-вирусная инфекция |
| КЛ | – | контактная линза |
| МКЛ | – | мягкая контактная линза |
| с/х | – | сельско-хозяйственный |
| УЗИ | – | ультразвуковое исследование |
| ЭФИ | – | электрофизиологические исследования |
| ФТК | – | фототерапевтическая кератэктомия |
Пользователи протокола: офтальмологи, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Клиническая классификация кератитов [1, 2]:
I. По этиологии:
А. Экзогенные кератиты
1. Эрозии роговицы.
2. Травматические кератиты, обусловленные механической, физической или химической травмой.
3. Инфекционные кератиты бактериального происхождения.
4. Кератиты, вызванные заболеванием конъюнктивы, век, мейбомиевых желёз.
5. Грибковые кератиты или кератомикозы.
В. Эндогенные кератиты
1. Инфекционные кератиты:
– туберкулёзные;
– сифилитические;
– герпетические;
– гематогенные (глубокий диффузный кератит, глубокий ограниченный кератит, склерозирующий кератит);
– аллергические (фликтенулезный кератит, пучочковый или странствующий кератит, паннозный фликтенулезный кератит).
2. Нейропаралитические кератиты.
3. Авитаминозные кератиты.
4. Акантамебные поражения
С. Кератиты невыясненной этиологии.
II. По течению:
- острый
- подострый
- хронический
- рецидивирующий
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
- слезотечение;
- светобоязнь;
- чувство инородного тела;
- снижение зрения;
- болевой синдром.
- указания на предшествующую травматизацию;
- попадание/удаление инородного тела;
- пользование контактными линзами;
- перенесенные ОРВИ, инфекционные и другие заболевания;
- несоблюдение гигиены.
Лабораторные обследования*: бактериологический посев из конъюнктивальной полости с выявлением возбудителя и определением чувствительности к антибиотикам при бактериальных кератитах, на среде Сабуро – при офтальмомикозах.
*При вирусных, нейротрофических, акантамебных кератитах диагноз ставится по типичной клинической картине, анамнезу. Бактериологический посев при отсутствии отделяемого, признаков вторичной бактериальной инфекции (микст-инфекции) – не требуется.
Инструментальные исследования:
- низкая острота зрения / отсутствие зрения, с неэффективностью оптической коррекции – при центральной локализации инфильтрата;
- острота зрения может не меняться при периферической локализации инфильтрата
• наличие или отсутствие отделяемого в конъюнктивальной полости;
• наличие, размер деэпителизации;
• наличие, интенсивность отека роговицы;
• наличие, локализация, глубина, характер края, цвет инфильтрата;
• наличие/отсутствие изъязвления;
• отсутствие/наличие новообразованных сосудов – глубина, локализация;
• передняя камера – наличие, размер, влага передней камеры;
• состояние зрачка, размер, фотореакция;
• состояние хрусталика, стекловидного тела*;
• рефлекс с глазного дна, глазное дно*;
* при периферической локализации процесса с возможностью визуализации зрачковой зоны и глублежащих сред.
- внутриглазное давление в пределах нормы / повышено при сопутствующей глаукоме. Измеряется бесконтактно (транспальпебрально, пальпаторно)
- наличие отека роговицы локального / диффузного – увеличение толщины роговицы свыше 500-600 мкм в центральной зоне;
- наличие истончения – уменьшение толщины роговицы менее 450 мкм
- бактериологический посев из конъюнктивальной полости с определением чувствительности к антибиотикам;
- бактериологический посев из конъюнктивальной полости на среде Сабуро для диагностики офтальмомикоза с определением чувствительности;
- микроскопическое исследование отделяемого конъюнктивы для диагностики офтальмомикоза.
- Определение Ig G к вирусам простого герпеса, цитомегаловируса методом ИФА
Дифференциальный диагноз
| Анамнез | Экзогенные кератиты | Эндогенные кератиты | Нейротрофические кератиты | |||
| Бактериальные | Герпетические | Грибковые | Акантамебные | |||
| инфицирование при несоблюдении гигиены, травматизация, попадание / удаление инородного тела | предшествующая ОРВИ, переохлаждение, стресс, перемена климата, общее снижение иммунитета | Любая с/х травма; попадание в глаз дерева, растений, земли; пребывание пациента в бане. Гормональные нарушения у женщин. | ношение контактных линз; нарушение режима пользования КЛ: включая ночное время, контакт с водопроводной водой, бассейн, баня, водоем. | перенесенные или имеющиеся инфекционные заболевания, общесоматические заболевания | неврологическая патология: перенесенные ОНМК, невриты, поражения лицевого, тройничного нерва, нейрохирургический анамнез | |
| Выраженность роговичного синдрома | резко выражен | может отсутствовать | умеренно выражен | резко выражен | умеренно выражен | может отсутствовать |
| Характеристики инфильтрата | ||||||
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Атропин (Atropine) |
| Ацетазоламид (Acetazolamide) |
| Ацикловир (Acyclovir) |
| Бетаметазон (Betamethasone) |
| Бримонидин (Brimonidine) |
| Гиалуронат натрия (Sodium hyaluronate) |
| Дексаметазон (Dexamethasone) |
| Декспантенол (Dexpanthenol) |
| Левофлоксацин (Levofloxacin) |
| Офлоксацин (Ofloxacin) |
| Повидон - йод (Povidone - iodine) |
| Проксиметакаин (Proxymetacaine) |
| Рибофлавин (Riboflavin) |
| Сульфацетамид (Sulfacetamide) |
| Тимолол (Timolol) |
| Тобрамицин (Tobramycin) |
| Тропикамид (Tropikamid) |
| Фенилэфрин (Phenylephrine) |
| Флуконазол (Fluconazole) |
| Хлоргексидин (Chlorhexidine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Медикаментозная терапия: купирование воспалительного процесса, отека роговицы, резорбция инфильтрата, достижение полной эпителизации, повышение зрения, устранение угрозы перфорации роговицы.
МКЛ с целью эпителизации роговицы при рецидивирующей, длительно сохраняющейся эрозии, деэпителизации.
- Режим: III;
- Диета: Стол №15.
- длительно существующие эрозии, резистентные к медикаментозной терапии.
Медикаментозное лечение: кератопротекторная терапия.

Алгоритм лечения эрозии роговицы:
*При наличии МКЛ инстилляции сульфацил натрия нецелесообразны.
**МКЛ – силикон-гидрогелевая, длительного ношения, со сменой каждые 2-3 недели. При наличии признаков вторичной инфекции, инфильтрата – замена МКЛ каждые 7-10 дней + инстилляции антибиотика 6 раз в день – 7-10 дней.
NB! При наличии/подозрении на вторичное инфицирование, противопоказаны местные инстилляции: раствор глюкозы, витаминные, ферментные, пептидные препараты.
- фототерапевтическая кератэктомия, кросслинкинг.
- неэффективность медикаментозной терапии вследствие устойчивой резистентной микрофлоры (акантамебный, грибковый кератит)
- минимальная толщина роговицы в любой зоне менее 450 мкн;
- некомпенсированная глаукома.
- неэффективность медикаментозной терапии вследствие устойчивой резистентной микрофлоры (акантамебный, грибковый кератит)
- минимальная толщина роговицы в любой зоне менее 450 мкн;
- некомпенсированная глаукома.
- купирование роговичного / болевого синдрома;
- состоятельность эпителия роговицы;
- резорбция инфильтрата полная, частичная
- восстановление прозрачности роговицы полное, частичное / формирование помутнения.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Купирование воспаления, резорбция инфильтрата полная либо с формированием помутнения. Профилактика развития угрозы перфорации / перфорации роговицы.
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):

Схема – Маршрутизация пациента с кератитом
Немедикаментозное лечение
• Режим: III;
• Диета: стол №15.
Медикаментозное лечение: этиотропная терапия в случае установленной микрофлоры и чувствительности либо по клинической картине: антибактериальные, противовирусные, противогрибковые, керато-протекторные, слезозаместительные препараты, мидриатики.
Перечень основных лекарственных средств (имеющих 100% вероятность применения)
Декспантенол 5% гель
| Лекарственная группа | международное непатентованное название | Способ применения | Уровень доказательности |
| Противомикробное бактериостатическое средство, сульфаниламид | Сульфацетамид капли глазные 20%, 30% 15 мл | Инстиляции в конъюнктивальную полость | УД – C |
| Противомикробный препарат группы фторхинолонов | Ципрофлоксацин 0,3% 5 мл | Инстиляции в конъюнктивальную полость | (УД - В) |
| Противомикробный препарат группы группы аминогликозидов | Тобрамицин 5 мл | Инстиляции в конъюнктивальную полость | (УД - В) |
| антибиотик фторхинолон | Офлоксацин мазь глазная | Инстиляции в конъюнктивальную полость | (УД - В) |
| противовирусный препарат | ацикловир таблетки | per os | (УД - В) |
| противовирусный препарат | ацикловир мазь | Инстиляции в конъюнктивальную полость | (УД - С) |
| антисептик |
- фототерапевтическая кератэктомия, кросслинкинг.
- неэффективность медикаментозной терапии вследствие устойчивой резистентной микрофлоры (акантамебный, грибковый кератит)
- минимальная толщина роговицы в любой зоне менее 450 мкн;
- некомпенсированная глаукома.
- неэффективность медикаментозной терапии вследствие устойчивой резистентной микрофлоры (акантамебный, грибковый кератит)
- минимальная толщина роговицы в любой зоне менее 450 мкн;
- некомпенсированная глаукома.
- выраженность и купирование роговичного синдрома
- эпителизация роговицы
- выраженность и купирование отека роговицы
- резорбция инфильтрата: глубина, протяженность, характер края
- повышение остроты зрения
- предотвращение перфорации
- выраженность и купирование роговичного синдрома
- эпителизация роговицы
- выраженность и купирование отека роговицы
- резорбция инфильтрата: глубина, протяженность, характер края
- формирование помутнения
- повышение (не всегда) / сохранение остроты зрения
- предотвращение перфорации
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
- Неэффективность амбулаторного лечения с развитием осложнений
- Отрицательная динамика лечения
Показания для экстренной госпитализации:
- Неэффективность амбулаторного лечения с развитием осложнений
- Отрицательная динамика лечения
- Угроза перфорации роговицы / десцеметоцеле
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Конфликт интересов: нет.
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Кератиты – группа воспалительных поражений роговицы - передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
МКБ-10

Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% - требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.

Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией - бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы - прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле - грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы - закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
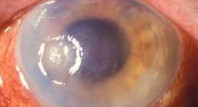
Нейрогенный кератит – воспалительно-дистрофические изменения роговицы, развивающиеся на фоне инфекционного или травматического поражения тройничного нерва. Нейрогенный кератит проявляется снижением или отсутствием чувствительности роговицы, невралгическими болями, помутнением и язвой роговицы. В диагностике нейрогенного кератита используется биомикроскопия глаза, флуоресцеиновая проба, определение чувствительности роговицы, исследование мазков с конъюнктивы культуральным и ПЦР-методом, ИФА. Лечение нейрогенного кератита преимущественно местное; назначаются инсталляции противовирусных препаратов, закладывание антибактериальных мазей, субконъюнктивальные инъекции, новокаиновые блокады, витамины; диатермия на шейные симпатические ганглии.
Общие сведения
К группе нейрогенных кератитов в офтальмологии относят нейропаралитический и нейротрофический кератиты. Патогенез нейрогенного кератита связан с поражением тройничного нерва, что приводит к резкому снижению или потере чувствительности роговицы, замедлению регенеративных процессов и рецидивирующим воспалениям роговой оболочки. В исходе нейрогенного кератита отмечается уменьшение прозрачности роговицы различной степени выраженности и снижение ее оптических свойств.

Причины нейрогенного кератита
В основе патогенеза нейрогенного кератита лежит поражение первой ветви тройничного нерва - глазного нерва, иннервирующего глазное яблоко. Поражение чаще происходит в области гассерова узла (ганглия тройничного нерва), реже - чувствительных ядер ствола головного мозга.
Непосредственными причинами нейрогенного кератита могут выступать инфекционные или травматические факторы. В частности, блокирование проводимости глазного нерва нередко вызывается аденовирусами, герпесвирусами (простого герпеса, опоясывающего герпеса) и др. Травматическое повреждение первой ветви тройничного нерва может быть обусловлено пересечением глазного нерва в ходе операции, инъекцией в область ганглия, экстирпацией гассерова узла, наличием сдавливающих нерв опухолей и инородных тел.
При таких поражениях первой ветви тройничного нерва отмечается урежение защитных движений век (моргания), снижение чувствительности, нарушение трофики и увлажненности роговицы. В утратившей чувствительность роговице со временем развиваются дистрофические процессы и вялотекущее воспаление – нейрогенный кератит.
Симптомы нейрогенного кератита
В отличие от кератитов другой этиологии, клиника нейрогенного кератита имеет свои характерные особенности. Течение нейрогенного кератита длительное время может быть бессимптомным. По причине резкого снижения или отсутствия чувствительности роговицы патогномоничный роговичный синдром не развивается: нет слезотечения, светобоязни, блефароспазма, субъективных ощущений инородного тела в глазу, перикорнеальной инъекции сосудов. Из неврологических симптомов при нейрогенном кератите может отмечаться типичный для невралгии тройничного нерва болевой синдром. При герпесвирусной этиологии поражения на коже века, лба и носа и по ходу I ветви тройничного нерва могут появляться герпетические пузырьки.
При нейрогенном кератите со временем поверхность роговицы приобретает шероховатость и помутнение. Нейротрофические изменения вначале развиваются в центральной зоне роговицы: появляется отечность и вздутие поверхностного эпителия, его слущивание с образованием эрозий и обширного сливного дефекта блюдцеобразной формы. Края и дно образующейся язвы длительное время могут оставаться чистыми. При своевременном лечении нейрогенного кератита язва заживает, оставляя после себя незначительное локальное помутнение роговицы.
В случае присоединения кокковой флоры появляется мутный налет серовато-белого или желтоватого цвета с последующим формированием гнойной язвы роговицы. При неблагоприятном течении нейрогенного кератита изъязвление роговицы может привести к ее перфорации и полному разрушению.
Нейротрофические изменения в роговице могут развиваться в различные сроки после поражения первой ветви тройничного нерва – от нескольких суток до многих месяцев. Обычно течение нейрогенного кератита длительное и вялое; заболевание длится годами: при этом язва может то заживать, то появляться вновь.
Диагностика нейрогенного кератита
При диагностике нейрогенного кератита офтальмологом учитывается связь заболевания с перенесенными аденовирусными или герпесвирусными инфекциями, механическим повреждением глаза и другими возможными факторами. План обследования пациента включает проведение офтальмологических исследований, лабораторных тестов, консультации невролога и отоларинголога.
Морфологические изменения роговицы при нейрогенном кератите оцениваются с помощью биомикроскопии глаза, эндотелиальной и конфокальной микроскопии роговицы. Для определения эрозий и язвы роговичной поверхности выполняется флюоресцеиновая инстилляционная проба. Корнеальный рефлекс при нейрогенном кератите оценивается путем проведения эстезиометрии или теста на чувствительность роговицы.
Для выявления инфекционных факторов нейрогенного кератита прибегают к цитологическому и бактериологическому исследованию мазка с конъюнктивы, проведению ИФА крови, ПЦР-исследованию эпителия соскоба.
При необходимости, для исключения опухолевой компрессии тройничного нерва, может назначаться рентгенография орбиты, рентгенография черепа, рентгенография околоносовых пазух.
Лечение нейрогенного кератита
При выявлении нейрогенного кератита проводится терапия, направленная на улучшение трофики роговицы, стимуляцию обменных процессов и скорейшую эпителизацию дефектов. С этой целью местно назначаются инстилляции глазных капель (растворов метилэтилпиридинола, таурина, витамина А), закладывание в конъюнктивальную полость глазных мазей и гелей на основе гемодиализата крови телят или декспантенола, субконъюнктивальные инъекции метилэтилпиридинола или пентагидроксиэтилнафтохинона. В терапию нейрогенных кератитов вирусной этиологии дополнительно включаются противовирусные препараты (ацикловир, интерфероны, калия полирибоаденилат). Для стимуляции репаративных процессов показаны лазерстимуляция и магнитотерапия с кератопластическими лекарственными средствами, электрофорез с йодистым калием.
Системное лечение нейрогенного кератита проводится с помощью перорального и внутримышечного введения НПВС (индометацина, диклофенака и др.), витаминов группы В, аскорбиновой кислоты. Из физиотерапевтических процедур показана диатермия на область шейных симпатических ганглиев. Для купирования невралгических болей проводятся новокаиновые блокады до ходу поверхностной височной артерии.
Профилактика вторичного инфицирования роговицы при нейрогенном кератите требует назначения антибактериальных капель, субконъюнктивального или парабульбарного введения противомикробных растворов.
Для обеспечения защиты роговицы от высыхания и инфицирования рекомендуется ношение полугерметических очков или защитной повязки. При угрозе перфорации роговицы прибегают к блефарорафии (сшиванию век), оставляя щель у внутреннего угла глаза для инстилляций лекарственных препаратов.
Прогноз и профилактика нейрогенного кератита
Течение нейрогенного кератита чаще хроническое, рецидивирующее. Исходом нейрогенного кератита служит помутнение роговицы различного размера и интенсивности (от легкого облачка до бельма), в той или иной степени снижающее остроту зрения.
Профилактика нейрогенного кератита диктует необходимость повышения общей реактивности организма, предупреждение развития инфекционных заболеваний, исключения травм глаза.
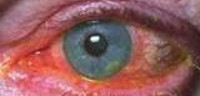
Вирусный кератит – воспалительное поражение роговицы глаза, вызванное вирусной инфекцией. Вирусный кератит проявляется пузырьковыми высыпаниями, отеком и покраснением глаза, роговичным синдромом, изъязвлением и помутнением роговицы, снижением зрения, невралгическими болями. С целью диагностики вирусного кератита проводят биомикроскопию, конфокальную и эндотелиальную микроскопию, пахиметрию и кератометрию, проверку остроты зрения, определение чувствительности роговицы, культуральное, ПЦР, ИФА исследования. Для лечения вирусного кератита назначают противовирусные, иммуномодулирующие, антибактериальные средства, анальгетики, НПВС, антиоксиданты, витамины, физиотерапию; при необходимости выполняют соскабливание пораженного эпителия или кератопластику.
Общие сведения
Вирусный кератит является одним из проявлений общей вирусной инфекции; чаще поражает детей и людей молодого возраста. Воспалительный процесс при вирусном кератите может быть поверхностным (затрагивать только эпителий и верхние слои стромы) или глубоким (захватывать всю строму). Вирусный кератит сопровождается уменьшением прозрачности роговицы и понижением остроты зрения, может осложняться развитием некроза роговицы, абсцессов и изъязвлений.

Классификация вирусных кератитов
Воспаление роговой оболочки глаза чаще развивается и тяжелее протекает при ее поражении вирусами простого (ВПГ) и опоясывающего герпеса, относящимися к фильтрующим нейродермотропным вирусам.
Выделяют несколько видов вирусного кератита герпетической природы: первичный (первичное инфицирование) и постпервичный (активация латентного вируса). Герпетическая инфекция длительный период может находиться в неактивном состоянии, ее резервуаром является эпителий конъюнктивы и ганглий тройничного нерва.
По вариантам клинического течения в офтальмологии различают вирусный кератит точечный, везикулезный, древовидный, метагерпетический, дисковидный и диффузный кератоувеит.
Причины вирусного кератита
Причиной вирусного кератита является заражение аденовирусной, герпетической инфекцией, вирусами ветряной оспы, кори, эпидемического паротита. Развитию вирусного кератита может способствовать отсутствие своевременной терапии аденовирусного конъюнктивита.
Предрасполагающими факторами возникновения вирусного кератита являются повышение проницаемости или нарушение целостности роговицы глаза, ослабление общего и местного иммунитета, частые эмоциональные стрессы, переохлаждение организма.
Герпетический кератит может быть спровоцирован другими ОРВИ и гриппом, способствующими снижению иммунной защиты и активации возбудителя латентной инфекции.
Симптомы вирусного кератита
Для вирусного кератита характерно длительное течение заболевания с частыми рецидивами; наличие пузырьковых высыпаний, инфильтратов неправильной или древовидной формы; снижение чувствительности роговицы; сопутствующая невралгия тройничного нерва.
Первичный герпесвирусный кератит проявляется остро; протекает с высыпаниями на губах, слизистых, крыльях носа, веках. При этом отмечаются светобоязнь, слезотечение, покраснение глаз, болевые ощущения, отек и помутнение роговицы, развитие вторичной инфекции, лимфаденопатия. При вскрытии пузырьков развиваются эрозии и язвочки.
Послепервичный герпесвирусный кератит наблюдается у детей, ранее переболевших ветряной оспой, и у взрослых на фоне ослабления иммунитета. Течение заболевания – подострое, продолжительность – 2-3 недели. Выделения из глаза - незначительные, серозно-слизистые, роговичный синдром слабо выраженный. С каждым последующим обострением вирусного кератита продолжительность заболевания увеличивается, развивается более глубокое поражение роговицы и более резкое снижение зрения.
Точечный вирусный кератит протекает без выраженной клиники, характеризуется точечными помутнениями роговицы. При везикулезном вирусном кератите на роговице наблюдаются мелкие, полупрозрачные пузырьки, которые довольно быстро лопаются с образованием язвочек.
При древовидном вирусном кератите наблюдаются мелкие инфильтраты в эпителии и передних слоях стромы; на месте изъязвленных и слившихся вместе герпетических пузырьков отмечаются характерные серые линии в виде ветвей дерева, идущие по ходу поверхностных роговичных нервов. Древовидный кератит протекает вяло, но упорно, обычно сопровождается развитием поверхностной язвы размером 1-1,5 мм и невралгическими болями.
Метагерпетический кератит характеризуется длительным течением с тяжелым поражением стромы роговицы, выраженным роговичным синдромом, образованием глубоких воспалительных инфильтратов и массивных эрозий. Роговица разбухает и приобретает серо-мутный оттенок; после затухания остроты процесса на ней остается грубое помутнение, значительно нарушающее зрение, возможна перфорация. Метагерпетический вирусный кератит сочетается с передним увеитом (иридоциклитом), отеком сетчатки.
Для дисковидного вирусного кератита типично образование в центральной зоне роговицы серовато-белого очага в виде диска, сопровождающееся выраженным отеком и воспалением роговицы, конъюнктивы и век, повышением внутриглазного давления, значительным снижением чувствительности роговицы. Дисковидный кератит может продолжаться от нескольких месяцев до года, его исход – глубокое помутнение роговицы и резкое понижение остроты зрения.
Нейрогенный кератит возникает при поражении первой ветви тройничного нерва и обычно сопровождается герпетическими высыпаниями и сильными невралгическими болями по ходу его разветвления, иногда - склеритом, невритом зрительного нерва или параличом глазных мышц, развитием вторичной глаукомы.
Диагностика вирусного кератита
Диагностика вирусного кератита основывается на изучении симптомов и особенностей течения заболевания, его связи с перенесенной вирусной инфекцией; данных наружного осмотра, визометрии, лабораторных и инструментальных исследований.
Оценить состояние роговицы помогает проведение биомикроскопии глаза, конфокальной и эндотелиальной микроскопии роговицы, пахиметрии и кератометрии, определение чувствительности роговицы. Для обнаружения эрозий и язв роговицы выполняется флюоресцеиновая инстилляционная проба.
Выявление и идентификация возбудителя вирусного кератита проводится при помощи культурального исследования, ПЦР мазка с конъюнктивы и роговицы. Титр вирусоспецифических антител в сыворотке крови определяют методом ИФА. Вирусный кератит дифференцируют с другими видами кератита: грибковым и бактериальным кератитом.
Лечение вирусного кератита
Лечение вирусного кератита проводится комплексно; терапия направлена на подавление вирусной инфекции, стимуляцию местного и общего иммунитета, регенеративного потенциала роговицы.
В рамках этиотропной терапии вирусного кератита назначают инсталляции противовирусных препаратов (интерферона, ацикловира, дезоксирибонуклеазы) и индукторов интерферона, закладывание теброфеновой, бонафторовой и оксалиновой мазей. При тяжелом вирусном кератите также показан пероральный прием больших доз противовирусных средств (ацикловира). Для коррекции иммунного статуса применяются левамизол, экстракты вилочковой железы, внутримышечные инъекции неспецифического гамма-глобулина.
С целью профилактики вторичной инфекции при вирусном кератите местно могут быть назначены растворы антисептиков (сульфацетамид), антибактериальные мази (тетрациклиновая или эритромициновая).
В курсе лечения вирусного кератита используют обезболивающие (новокаин, анальгин), антигистаминные препараты (хлоропирамин, дифенгидрамин), НПВС (фенилбутазон, индометацин), ингибиторы ферментов протеолиза (апротинин), мидриатики (атропин, циклопентолат), антиоксиданты (витамин E, метилэтилпиридинол), витамины (A, С, PP, группы B).
При герпетических язвах проводят криоаппликацию, лазерную коагуляцию; для улучшения кровоснабжения и трофики роговицы - диатермию, диадинамические токи, лекарственный электрофорез, стимуляцию регенерации гелий-неоновым лазером. Кортикостероиды при вирусном кератите могут применяться только в очень малых дозах в виде капель при полной эпителизации роговицы в регрессивном периоде заболевания.
В случае отсутствия результатов медикаментозного лечения вирусного кератита и прогрессирования изъязвления роговицы показано хирургическое вмешательство: при поверхностных формах – соскабливание пораженного эпителия, при глубоких формах - послойная или сквозная кератопластика с последующей реабилитационной и противорецидивной терапией.
При частых обострениях вирусного кератита (офтальмогерпеса) необходима вакцинация противогерпетической вакциной.
Прогноз и профилактика вирусного кератита
Глубокие вирусные кератиты, протекающие с изъязвлением роговицы, приводят к стойкому интенсивному помутнению роговой оболочки глаза, резко снижающему остроту зрения.
Что такое атеросклероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 25 лет.
Над статьей доктора Зафираки Виталия Константиновича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Атеросклероз — системное заболевание, первоначально поражающее сосуды, но не все, а только артерии, в стенках которых накапливается холестерин и его эфиры, образующие характерные для этого заболевания бляшки. [1]
Чем опасен атеросклероз
В дальнейшем, по мере того, как снижается способность пораженных атеросклерозом кровеносных сосудов доставлять необходимое для работы внутренних органов количество крови, поражаются и сами эти органы. Это происходит либо медленно и постепенно — в силу роста атеросклеротических бляшек, либо остро — при развитии тромбоза сосуда. Тромбоз сосудов может приводить к инфаркту миокарда, инсульту, гангрене нижней конечности.
В медицине сложилась странная ситуация, когда для поражения атеросклерозом ряда органов имеются названия соответствующих "болезней", хотя фактически болезнь одна и та же: атеросклероз, и только преимущественная локализация процесса может быть разной. В частности, при наличии симптомов поражения артерий сердца (коронарных) говорят об ишемической болезни сердца (ИБС), при симптомном поражении артерий, кровоснабжающих нижние конечности — об атеросклерозе артерий нижних конечностей ("перемежающаяся хромота"), а, например, при разрыве атеросклеротической бляшки и тромбозе одного из сосудов, кровоснабжающих головной мозг — об ишемическом атеротромботическом инсульте.
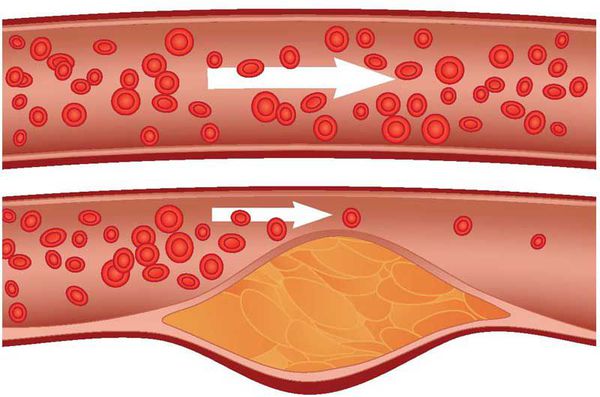
Факторы риска атеросклероза
Возникновение и развитие атеросклероза нельзя свести к какому-то одному причинному фактору — обычно это переплетение причин. Однако среди всех причин можно выделить те, которые связаны с генетическими особенностями человека, [2] и те, которые обусловлены образом жизни. [3]
В случаях, связанных с "генетическими поломками", никаких других причин для развития атеросклероза может и не потребоваться, а болезнь может иметь весьма злокачественный характер, когда, к примеру, инфаркт миокарда или инсульт случаются на третьем-четвертом десятилетии жизни, а сама жизнь значительно укорачивается. [2]
Холестерин и атеросклероз
"Генетическими поломками" вызвана так называемая семейная гиперхолестеринемия, при которой перемещающиеся в крови комплексы липидов, содержащие холестерин, плохо захватываются тканями (прежде всего, печенью). В результате концентрация в крови этих частиц и, соответственно, холестерина, возрастает, и избыточный холестерин, а также его эфиры оказываются в конечном счете в стенке артерий. Конечно, процесс этот гораздо сложнее и в действительности является многоэтапным, но конечный результат его — образование атеросклеротических бляшек в стенках сосудов.
Повышение концентрации содержащих холестерин частиц в крови может гораздо чаще происходит не в силу генетических поломок, а вследствие нездорового образа жизни.
Количество холестерина, поступающего с пищей, для развития атеросклероза не играет сколь-нибудь существенной роли, вопреки существовавшим в течение многих десятилетий представлениям [4] . Поэтому нет никаких научных обоснований для ограничения холестерина в пище, и вся рекламная шумиха вокруг борьбы с пищевым холестерином лишена смысла. Дело в том, что почти весь холестерин образуется внутри нас — во многом под влиянием того, что мы едим, и определённые виды пищи (фаст-фуд, многие полуфабрикаты, жирное мясо и жирные молочные продукты, маргарины, продукты с пальмовым маслом и др.) способствуют ускоренному синтезу нашего собственного холестерина.
Сам по себе холестерин — жизненно необходимое вещество, и каждая наша клетка способна его синтезировать по мере надобности. А вот когда способности организма использовать и утилизировать свой холестерин снижаются, вот тогда его концентрация в крови возрастает, со всеми дальнейшими последствиями. Снижают способность утилизировать свой собственный холестерин такие факторы, которые изменяют химический состав липидных частиц, в состав которых входит и холестерин. Это, например, курение, сахарный диабет, хроническое воспаление. Эти же факторы повреждают стенки сосудов, облегчая тем самым проникновение в них содержащих холестерин липидных частиц крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы атеросклероза
Атеросклероз долгое время (годы и десятилетия) протекает без симптомов. Причем исподволь поражаются обычно многие сосуды, поскольку атеросклероз — системное заболевание. Если в каком-то участке сосудистого русла обнаружена атеросклеротическая бляшка — скорее всего, бляшки имеются и в других сосудистых бассейнах. Появление симптомов связано прежде всего с проявлениями снижения кровотока в пораженном сосуде. Если такое поражение связано с хроническим ограничением кровотока, возникают симптомы хронической ишемии (последствий снижения кровотока) соответствующего органа.
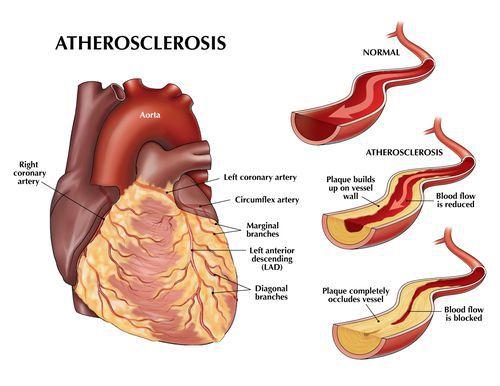
Атеросклероз коронарных артерий
Если атеросклеротические бляшки значительного размера ограничивают кровоток в сосудах сердца, развивается так называемая "стенокардия напряжения" — боль в грудной клетке или дискомфорт (тяжесть, жжение, сдавливание в груди) при физической нагрузке — ходьбе, беге, подъеме тяжестей.
Атеросклероз артерий нижних конечностей
Если то же самое происходит в артериях нижних конечностей, развивается симптоматика, которая получила название "перемежающаяся хромота", при которой во время ходьбы появляется боль, жжение или резкая усталость в мышцах ног. Эти симптомы довольно быстро проходят, если остановиться, но возникают через некоторое время опять при продолжении ходьбы.
Атеросклероз сосудов головного мозга
Наиболее серьёзными проявлениями атеросклероза сосудов головного мозга является ишемический инсульт и транзиторная ишемическая атака.
Симптомы инсульта и транзиторной ишемической атаки могут быть сходными, но при транзиторной ишемической атаке они проходят в течение 24 часов, а при инсульте — более стойкие. Симптомы в основном проявляются нарушениями со стороны двигательной и/или чувствительной сферы:
- онемением или слабостью мышц лица, руки или ноги, чаще на одной стороне тела;
- внезапным появлением проблем с речью или пониманием речи;
- внезапным появлением проблем со зрением;
- головокружением, нарушением координации движений;
- появлением сильной головной боли по неизвестной причине.
Наличие и сочетание симптомов зависит от локализации очага поражения в мозге и может не исчерпываться перечисленными [12] .
Атеросклероз почечной артерии
Атеросклероз почечных артерий может приводить к артериальной гипертензии, в том числе устойчивой к лечению.
Патогенез атеросклероза
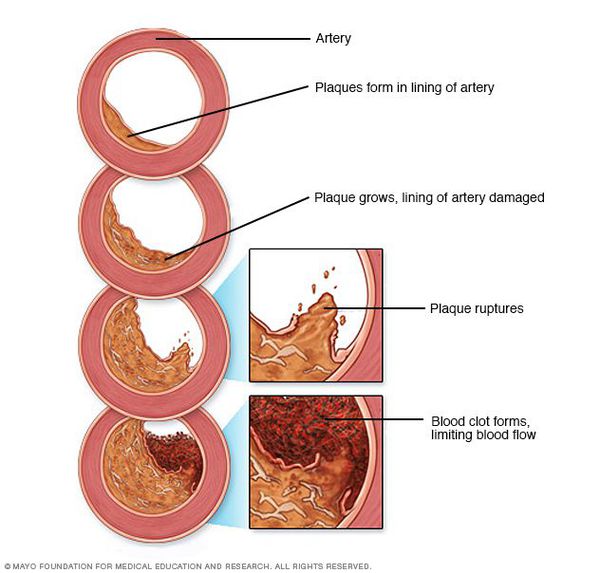
Рост атеросклеротических бляшек — процесс, растянутый на долгие годы и десятилетия. Если бляшка в стенке сосуда достигает значительных размеров (около 70% просвета сосуда или более того), она может создавать существенные препятствия для кровотока и для кровоснабжения соответствующего органа — например, сердца или мозга. Бляшки, небольшие по размерам, тоже небезопасны — при разрыве таких бляшек (это возможно в случаях, когда истончается по разным причинам их "покрышка") в месте разрыва возникает образование тромба, который может полностью перекрыть просвет сосуда. [5] В этом случае из-за резкого ограничения кровотока возникает гибель значительного количества клеток органа, кровоснабжаемого данным сосудом — инфаркт (например, инфаркт миокарда или инфаркт мозга — инсульт, возникающий при атеросклерозе сосудов головного мозга).
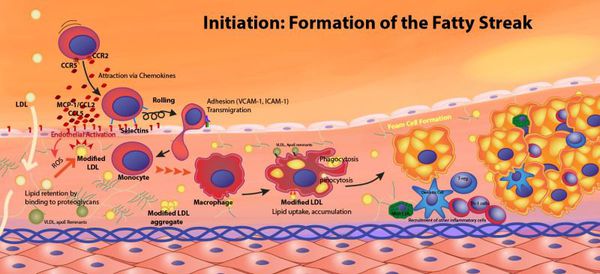
Классификация и стадии развития атеросклероза
Выделяют две стадии развития атеросклероза: субклиническую и симптомную.
Длительное время атеросклероз протекает бессимптомно, эта стадия называется "субклиническим атеросклерозом". На этом этапе с помощью инструментальных методов диагностики можно обнаружить атеросклеротические бляшки, часто в той или иной степени суживающие просвет сосуда.
Появление симптомов (например, стенокардия напряжения, перемежающаяся хромота, ишемический инсульт и др.) соответствует понятию "симптомный атеросклероз" или "атеросклеротическое сердечно-сосудистое заболевание" и симптомной стадии атеросклероза.
Осложнения атеросклероза
В тех случаях, когда объем кровотока по пораженной артерии снижается быстро — а это происходит в случае разрыва атеросклеротической бляшки и формирования в этом участке тромба — столь же быстро развиваются симптомы, связанные с поражением соответствующего органа: инфаркт миокарда, инсульт, гангрена нижней конечности и др.
Диагностика атеросклероза
В той или иной степени атеросклеротические бляшки в стенках артерий имеются у большинства взрослых людей, ведущих современный "западный" образ жизни, однако далеко не у всех этот процесс достигает того этапа, когда появляются клинические симптомы. [6] Если клинических симптомов, которые можно связать со снижением кровотока по тем или иным артериям, нет, врач тем не менее оценивает риск атеросклероза и смерти от заболеваний, связанных с ним, с помощью выявления так называемых факторов риска атеросклероза. [3] К наиболее важным из них относятся мужской пол, возраст (с каждым прожитым десятилетием риск заболеваний, связанных с атеросклерозом, увеличивается), повышенное артериальное давление, повышенный уровень холестерина (особенно холестерина липопротеинов низкой плотности), курение, сахарный диабет, ожирение, ряд генетических поломок и др. Риск смерти от заболеваний, связанных с атеросклерозом, на ближайшие 10 лет можно индивидуально для себя рассчитать с помощью электронного калькулятора. [3] Высоким риск считается, если он превышает 5%. 5% — вроде бы немного. Однако надо учитывать, что это риск именно смерти. Риск нефатальных заболеваний, грозящих развиться в течение этого срока, в 3-5 раз выше. Причем фактический риск обычно выше расчетного, поскольку калькулятор учитывает всего лишь 5 основных факторов риска, а их гораздо больше. Например, наличие сахарного диабета увеличивает расчетный риск у мужчин в 3 раза, а у женщин — в 5 раз!
Поскольку важнейшим фактором риска атеросклероза любой локализации является повышенный уровень холестерина в крови (особенно холестерина липопротеинов низкой плотности), обычно выполняют исследование крови, называемое "липидограмма" (входит в понятие "биохимический анализ крови"). Это подразумевает не только измерение концентрации общего холестерина, но и его распределение по двум (а теперь доступно и по трем) фракциям липопротеинов: холестерин липопротеинов низкой плотности и холестерин липопротеинов высокой плотности. Кроме того, липидограмма подразумевает измерение концентрации триглицеридов (жиров) в крови. В результате точнее можно оценить риск заболеваний, связанных с атеросклерозом, и наметить мишени для лечебных воздействий. Нарушения, выявленные в липидограмме, не являются сами по себе синонимом заболевания "атеросклероз", но увеличивают риск этого заболевания тем в большей степени, чем тяжелее выявленные биохимические нарушения.
Сами атеросклеротические поражения артерий для своего выявления требуют проведения различных инструментальных исследований в зависимости от того, атеросклероз какой локализации предполагает врач. Наиболее доступная локализация для выявления атеросклероза — сонные артерии. Для этого выполняют их ультразвуковое исследование (триплексное сканирование брахиоцефальных артерий). Это исследование позволяет оценить состояние сосудистой стенки, экстраполируя эти данные более или менее успешно на всё артериальное сосудистое русло. Подразумевается, что если атеросклеротические бляшки есть в сонных артериях, с высокой вероятностью они имеются и в других сосудах, поэтому такому пациенту скорее всего потребуется медикаментозное снижение уровня холестерина и воздействие на другие факторы риска атеросклероза (например, артериальное давление, масса тела, курение). [7]
Довольно просто оценить наличие атеросклеротических бляшек и в сосудах ног. Это делается с помощью того же ультразвукового метода. Бляшки, находящиеся в сосудах сердца, увидеть сложнее. Однако для принятия решения о лечении имеют значение только те бляшки в коронарных сосудах, которые значительно перекрывают кровоток, вызывая симптомы — в случае хронического поражения этих сосудов речь идет о "стенокардии напряжения", которую выявляют путем анализа имеющихся клинических проявлений (в типичном случае это боль или дискомфорт в грудной клетке, возникающие при ходьбе, беге или поднятии тяжести и проходящие за несколько минут в покое) и выполнением исследования с физической нагрузкой в ходе которого регистрируют электрокардиограмму, эхокардиограмму или сцинтиграфическое изображение сердца с целью выявить объективные признаки ишемии, т. е. временного несоответствия между доставкой крови к миокарду и потребностей в ней при нагрузке. В случаях, когда врач решает, что имеются показания для проведения операции на сосудах сердца, выполняют коронароангиографию — рентгенологическое исследование сосудов сердца с введением контрастного вещества, в ходе чего можно непосредственно увидеть просвет сосудов сердца и имеющиеся в этих сосудах сужения, с целью наметить план операции и выбрать ее вариант. [8]
Лечение атеросклероза
Следует отделять, с одной стороны, те мероприятия, которые направлены на профилактику атеросклероза и затормаживание темпов его развития/прогрессирования, и, с другой стороны — мероприятия по лечению заболеваний, в основе которых лежит атеросклеротическое поражение артерий.
Какой врач лечит атеросклероз сосудов
В зависимости от того, со стороны какого органа имеются симптомы, следует обратиться:
- к неврологу (головная боль, потеря чувствительности, слабость мышц);
- к кардиологу (боли в грудной клетки, одышка, изменение пульса или артериального давления);
- к сосудистому хирургу ( хроническая тазовая боль , онемение в конечностях).
Обратим ли атеросклероз сосудов
Медикаментозное лечение атеросклероза
Из числа лекарственных препаратов с доказанной эффективностью, способных затормозить развитие и прогрессирование атеросклероза, а также в определенной мере вызвать обратное его развитие, наибольшую доказательную базу имеют статины [4] (аторвастатин, розувастатин, питавастатин, симвастатин). Статины не только снижают уровень общего холестерина и холестерина, содержащегося в липопротеинах низкой плотности, но и, благодаря этому, при длительном применении статины способны остановить или замедлить рост атеросклеротических бляшек, снизить риск инфаркта миокарда и инсульта, а также увеличить продолжительность жизни при заболеваниях, связанных с атеросклерозом. Для того, чтобы рассчитывать на такие эффекты, статины надо принимать в течение ряда лет и в правильных дозах, которые были установлены в тех клинических исследованиях, которые обнаружили положительные эффекты статинов.
Оперативное лечение. Как подготовиться к операции
Главное перед операцией — это по возможности достигнуть компенсации тех серьёзных хронических заболеваний, которые имеются (сахарный диабет, хроническая обструктивная болезнь лёгких, хроническая сердечная недостаточность и др.). Это задача лечащего врача. Хотя в неотложных ситуациях операция проводится в срочном порядке по жизненным показаниям. За несколько дней до плановой операции лечащим врачом могут быть отменены некоторые лекарства, снижающие свёртываемость крови.
Диета
В основном, рекомендуется свести к минимуму продукты, которые содержат в больших количествах насыщенные жиры и трансжиры. Опознавательным признаком этих жиров является твёрдая консистенция при комнатной температуре.
Народные методы лечения атеросклероза
Ни красное вино, ни свиное сало, ни настойка чеснока, ни лазерное облучение крови, ни мониторная очистка кишечника, равно как и огромное количество других "лечебных" мер, не способны лечить атеросклеротическое поражение сосудов.
Прогноз. Профилактика
Для лечения и профилактики атеросклероза имеет значение воздействие на все основные причинные факторы (факторы риска) его развития:
- снижение артериального давления;
- оздоровление питания;
- прекращение курения;
- устранение ожирения и малоподвижности. [3]
В тех случаях, когда развитие атеросклероза достигает того этапа, при котором появляются клинические симптомы того или иного заболевания, связанного с атеросклерозом, начинают лечить само это заболевание, или точнее будет сказать, атеросклеротическое поражение того или иного органа: сердца, мозга, почек, нижних конечностей. Причем нередко это лечение может быть хирургическим. [11] Обычно такое лечение состоит в хирургических воздействиях, локально восстанавливающих проходимость пораженных атеросклерозом артерий. Например, при поражении сосудов сердца это может быть малотравматичная операция по установке в месте сужения специального внутрисосудистого каркаса — стента, которая проводится через прокол в сосуде, а может быть и "большая" операция коронарного шунтирования со вскрытием грудной клетки и наложением путей обходного кровотока в сердце — шунтов. При этом атеросклероз как системное заболевание остается, и хирургическое лечение никоим образом не отменяет необходимость лечить его — прежде всего, корректируя факторы риска, среди которых крайне важным является нарушенное соотношение фракций липопротеинов, содержащих холестерин.
Читайте также:

