Для типичного малярийного приступа характерно тест ответы
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
657. Какой из перечисленных тестов является наиболее информативным для диагностики острого вирусного гепатита?
- 1. активность АлАТ в крови
- 2. уровень билирубина в сыворотке крови
- 3. белково-осадочные пробы
- 4. протеинограмма
- 5. уробилин в моче
- 1. вакциной против гепатита В
- 2. иммуноглобулином против гепатита В
- 3. нормальным иммуноглобулином человека
- 4. интерфероном
659. В преджелтушном периоде вирусного гепатита А чаще наблюдаются 1) лихорадка 2) недомогание 3) отсутствие аппетита, кашель, насморк 4) боли в суставах
- 1. верно 1,2,3
- 2. верно 2,3,4
- 3. верно 3,4,5
- 4. верно 1,2,5
- 5. верно 1,3,5
- 1. с вирусным гепатитом А
- 2. с вирусным гепатитом В
- 3. с вирусным гепатитом В с присоединившейся d - инфекцией
- 1. вируса простого герпеса
- 2. вируса ветряной оспы
- 3. вируса натуральной оспы
- 4. вируса опоясывающего лишая
- 5. вируса инфекционного мононуклеоза
- 1. постоянная локализация участков поражения
- 2. значительно выраженные общетоксические признаки
- 3. наиболее частая локализация сыпи на лице и гениталиях
- 4. выраженные рубцовые изменения в месте поражения кожи и слизистых оболочек
- 1. бисептол
- 2. ацикловир (виролекс)
- 3. донорский иммуноглобулин
- 1. гектическая лихорадка, ознобы
- 2. сильный кашель с вязкой слизисто-гнойной мокротой
- 3. большое количество зловонной мокроты
- 4. сливные инфильтраты преимущественно в нижних отделах легких на рентгенограммах
- 5. склонность очагов поражения к распаду
- 1. болезнь возникает в результате реинфекции
- 2. заболевание является следствием рецидива латентной инфекции
- 3. заболевание отличается от сыпного тифа более тяжелым течением и неблагоприятным прогнозом
- 1. розеолезно-петехиальная сыпь
- 2. папулезная сыпь
- 3. уртикарная сыпь
- 4. энантема на мягком небе
- 5. возникновение свежих элементов сыпи в течение всего лихорадочного периода болезни
- 1. больные гемофилией
- 2. пациенты центров гемодиализа
- 3. новорожденные от ВИЧ - позитивных матерей
- 4. наркоманы, использующие внутривенное введение наркотиков
- 5. половые партнеры ВИЧ - инфицированных пациентов
- 6. мужчины-гомосексуалисты и бисексуалы
- 7. реципиенты крови и тканей
- 1. ) витилиго
- 2. рецидивирующий опоясывающий лишай
- 3. кандидомикоз кожи и слизистых оболочек
- 4. папилломатоз
- 5. саркома Капоши
- 1. длительной лихорадки, потери массы тела
- 2. лимфаденопатии
- 3. жидкого стула
- 4. процессов, вызванных присоединением оппортунистических инфекций
- 5. пигментного гепатоза
670. К основным оппортунистическим инфекциям по отношению к ВИЧ-инфекции принадлежат все перечисленные, кроме
- 1. глубоких микозов
- 2. криптоспоридиоза
- 3. цитомегаловирусной инфекции
- 4. токсоплазмоза
- 5. малярии
- 1. больные люди
- 2. грызуны
- 3. сельскохозяйственные животные
- 4. кровососущие насекомые
- 1. эритромицин
- 2. пенициллин
- 3. гентамицин
- 4. нормальный иммуноглобулин человека
- 5. специфический иммуноглобулин
- 1. инфекционно-токсический шок
- 2. пневмония
- 3. менингит
- 4. острая почечная недостаточность
- 5. острая печеночная недостаточность
- 1. аэрогенный механизм заражения
- 2. фекально-оральный механизм заражения
- 3. контактно-бытовой путь передачи возбудителя
- 4. зимне-весенняя сезонность заболеваемости
- 5. летне-осенняя сезонность заболеваемости
675. Укажите наиболее информативный метод лабораторной диагностики брюшного тифа на первой неделе заболевания
- 1. посев крови на желчный бульон
- 2. посев испражнений
- 3. посев мочи
- 4. посев желчи
- 5. РНГА с сальмонеллезным антигеном S.typhi
- 1. кишечное кровотечение
- 2. абсцесс печени
- 3. перфоративный перитонит
- 4. экссудативный перитонит
- 5. эндокардит
678. Укажите симптомы позволяющие предположить развитие кишечного кровотечения у больного брюшным тифом
- 1. тахикардия
- 2. повышение температуры тела
- 3. бледность слизистых оболочек
- 4. артериальная гипертония
- 5. дегтеобразный стул
- 1. наблюдение за контактными лицами в течение 25 дней
- 2. бактериологические исследования испражнений контактных лиц
- 3. бактериологические исследования крови контактных лиц
- 4. дезинфекция помещения хлорсодержащими средствами
- 5. назначение контактным лицам антибиотиков с целью профилактики заболевания
- 1. острое начало
- 2. инкубационный период от 1 до 2 недель
- 3. интоксикационный синдром
- 4. инкубационный период от 2-6 часов до 2-3 дней
- 5. диарея толстокишечного типа
- 1. инфекционно-токсический шок
- 2. гиповолемический шок
- 3. острая почечная недостаточность
- 4. менингит
- 5. пневмония
- 1. увеличение печени и слезенки
- 2. многократная большеобьемная диарея
- 3. тонические судороги
- 4. формирование вторичных септикопиемических очагов
- 5. геморрагическая сыпь
683. Что из перечисленного целесообразно использовать для лечения гастроинтестинальной формы сальмонеллеза средней тяжести?
- 1. промывание желудка солевым раствором
- 2. питье большого количества воды
- 3. питье глюкозо-солевого раствора
- 4. инфузионная терапия солевым раствором
- 5. прием левомицетина
- 6. прием энтеросорбентов
684. С каким заболеванием чаще всего приходится дифференцировать генерализованную форму сальмонеллеза?
- 1. с кишечным иерсиниозом
- 2. с бруцеллезом
- 3. с токсоплазмозом
- 4. с брюшным тифом
- 1. вода
- 2. молочные продукты
- 3. кондитерские изделия с кремом
- 4. мясные блюда
- 5. куриные яйца
686. У 50-летнего больного через 2 часа после употребления в пищу мясных консервов домашнего изготовления возникли озноб, головокружение, режущие боли в эпигастральной области, повторная обильная рвота, а спустя 2 часа появился частый жидкий зловонный стул. Сходная, более лёгкая картина болезни наблюдалась у жены больного, которая ела те же консервы.

82. КАКОЙ ИЗ ФАКТОРОВ МОЖЕТ БЫТЬ ОСНОВНОЙ ПРИЧИНОЙ НЕЭФФЕКТИВНОСТИ НАЗНАЧЕННОЙ ХИМИОТЕРАПИИ ПРИ ТУБЕРКУЛЕЗЕ?
- 1. лекарственная устойчивость к препаратам
- 2. сопутствующие тяжелые заболевания
- 3. туберкулез бронхов и нарушение проходимости бронхов
- 4. плевральные осложнения
83. ПАЦИЕНТАМ С МНОЖЕСТВЕННОЙ ЛЕКАРСТВЕННОЙ УСТОЙЧИВОСТЬЮ МИКОБАКТЕРИЙ НАЗНАЧАЮТ ______ РЕЖИМ ХИМИОТЕРАПИИ
- 1. этамбутол
- 2. изониазид
- 3. рифампицин
- 4. пиразинамид
- 1. левофлоксацин
- 2. изониазид
- 3. рифампицин
- 4. пиразинамид
- 1. канамицин, амикацин
- 2. изониазид, рифампицин
- 3. изониазид, этамбутол
- 4. этамбутол, рифампицин
- 1. бактериологическое исследование патологического материала с тестами лекарственной чувствительности
- 2. общий анализ крови
- 3. рентгенографию органов грудной полости
- 4. микроскопию мазка мокроты
- 1. устойчивость М. tuberculosis по крайней мере к изониазиду и рифампицину одновременно вне зависимости устойчивости к другим препаратам
- 2. устойчивость микобактерий туберкулеза, развившаяся во время лечения у больных, получавших их более 1 мес.
- 3. устойчивость к изониазиду, рифампицину, одному из аминогликозидов или полипептиду (K, Am или Сap) и фторхинолону вне зависимости от устойчивости к другим препаратам
- 4. первичная лекарственная устойчивость микобактерий туберкулеза
- 1. СВЧ-терапию
- 2. электрофорез лекарственных препаратов
- 3. ингаляции
- 4. гальванизацию тканей
- 1. преходящее повышение трансаминаз
- 2. головная боль
- 3. тромбоцитопения
- 4. крапивница
91. КАКИМ ДЕЙСТВИЕМ НА МИКОБАКТЕРИИ ТУБЕРКУЛЕЗА ОБЛАДАЮТ ПРЕПАРАТЫ, ОТНОСЯЩИЕСЯ К ГРУППЕ АМИНОГЛИКОЗИДОВ?
- 1. бактерицидным, ингибиторы ДНК-гиразы
- 2. бактериостатическим, подавляют липидный обмен и метаболизм клеточных стенок
- 3. бактерицидным, ингибируют синтез миколовых кислот
- 4. бактерицидным, подавляют белковый синтез путем блокады транскрипции и синтеза мРНК
- 1. папула 5-16 мм
- 2. папула 17 мм и более
- 3. гиперемия 5-16 мм
- 4. папула 2-4 мм
93. НАИБОЛЕЕ ЧАСТЫМИ РЕНТГЕНОЛОГИЧЕСКИМИ СИНДРОМАМИ ПРИ СОЧЕТАННОЙ ПАТОЛОГИИ ВИЧ-ИНФЕКЦИЯ И ТУБЕРКУЛЕЗ ЯВЛЯЮТСЯ
- 1. синдром внутригрудной лимфаденопатии, синдром диссеминации, синдром плеврального выпота
- 2. синдром очаговой тени, синдром фокусной тени
- 3. синдром ограниченного и/или обширного затенения
- 4. синдром кольцевидной тени
- 1. реакции гиперчувствительности замедленного типа к антигену двух белков (ESAT6/CFP10), синтез которых кодируется в геноме M. tuberculosis humanus и некоторых условно-патогенных микобактерий
- 2. количественном определении интерферона INF-γ, высвобождаемого сенсибилизированными Т-клетками, стимулированными in vitro специфическими антигенами (ESAT-6, CFP-10) M.tuberculosis humanus
- 3. стимуляции Т-клеток пептидами моделирования ESAT-6 и CFP-10 антигенов, которые отсутствуют во всех штаммах БЦЖ
- 4. реакции гиперчувствительности замедленного типа к нескольким антигенам M. tuberculosis humanus и M. tuberculosis bovis, содержащихся в препарате
- 1. Р.Кохом в 1890 г.
- 2. Р.Вирховым в 1882 г.
- 3. И.И.Мечниковым в 1911 г.
- 4. Ф. Зайбертом в 1934 г.
- 1. ботулизма
- 2. псевдотуберкулеза
- 3. клещевого энцефалита
- 4. столбняка
97. СОЧЕТАНИЕ ЛИХОРАДКИ, ГОЛОВНОЙ БОЛИ, БОЛЕЗНЕННОСТИ В ИЛЕОЦЕКАЛЬНОЙ ОБЛАСТИ, СКУДНОЙ РОЗЕОЛЕЗНОЙ СЫПИ И ГЕПАТОМЕГАЛИИ УКАЗЫВАЕТ НА
- 1. брюшной тиф
- 2. сыпной тиф
- 3. дизентерию
- 4. корь
- 1. дифтерии
- 2. ангине Симановского-Венсана
- 3. туляремии
- 4. листериозе
- 1. озноб, лихорадка, потоотделение
- 2. головная боль, лихорадка, рвота
- 3. миалгия, озноб, лихорадка
- 4. рвота, лихорадка, потоотделение
- 1. лептоспироза
- 2. псевдотуберкулеза
- 3. бруцеллеза
- 4. бешенства
- 1. полиомиелита
- 2. бешенства
- 3. чумы
- 4. столбняка
- 1. туляремии
- 2. холеры
- 3. амебиаза
- 4. малярии
- 1. головная боль, высокая температура, нарушение сознания
- 2. кольцевидная эритема, головная боль, рвота
- 3. постепенное начало, парастезии, головная боль, рвота
- 4. острое начало, высокая температура, головная боль
- 1. гиперемия кожи с воспалительным валиком по периферии и бледно-цианотичным центром
- 2. зудящая, безболезненная, красно-фиолетового цвета, резко отграниченная от окружающей кожи
- 3. резко болезненная, с флюктуацией в центре, нечеткими границами
- 4. яркая гиперемия кожи с четкими границами, возвышается над уровнем здоровой кожи, горячая на ощупь
- 1. гепатоспленомегалия, полилимфоаденопатия, тонзиллит
- 2. гепатоспленомегалия, конъюнктивит, ринофарингит,
- 3. лихорадка, спленомегалия, анемия
- 4. лихорадка, тонзиллит, регионарный лимфаденит
- 1. туберкулез
- 2. лептоспироз
- 3. хронический вирусный гепатит С
- 4. менингококковую инфекцию
- 1. микроскопию крови
- 2. биохимический анализ крови
- 3. посев крови
- 4. посев спинномозговой жидкости
- 1. иммуноферментный анализ (ИФА)
- 2. радиоиммунный анализ (РИА)
- 3. иммуноблоттинг
- 4. молекулярная гибридизация (ДНК-зонды)
- 1. появлению белка р24 в крови
- 2. коэффициенту CD4|CD8
- 3. лимфоцитозу в клиническом анализе крови
- 4. обнаружению атипичных мононуклеаров в крови
110. ПРИ ВИРУСНОМ ГЕПАТИТЕ ОТРАЖЕНИЕМ ЦИТОЛИТИЧЕСКОГО СИНДРОМА В БИОХИМИЧЕСКОМ АНАЛИЗЕ КРОВИ ЯВЛЯЕТСЯ
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
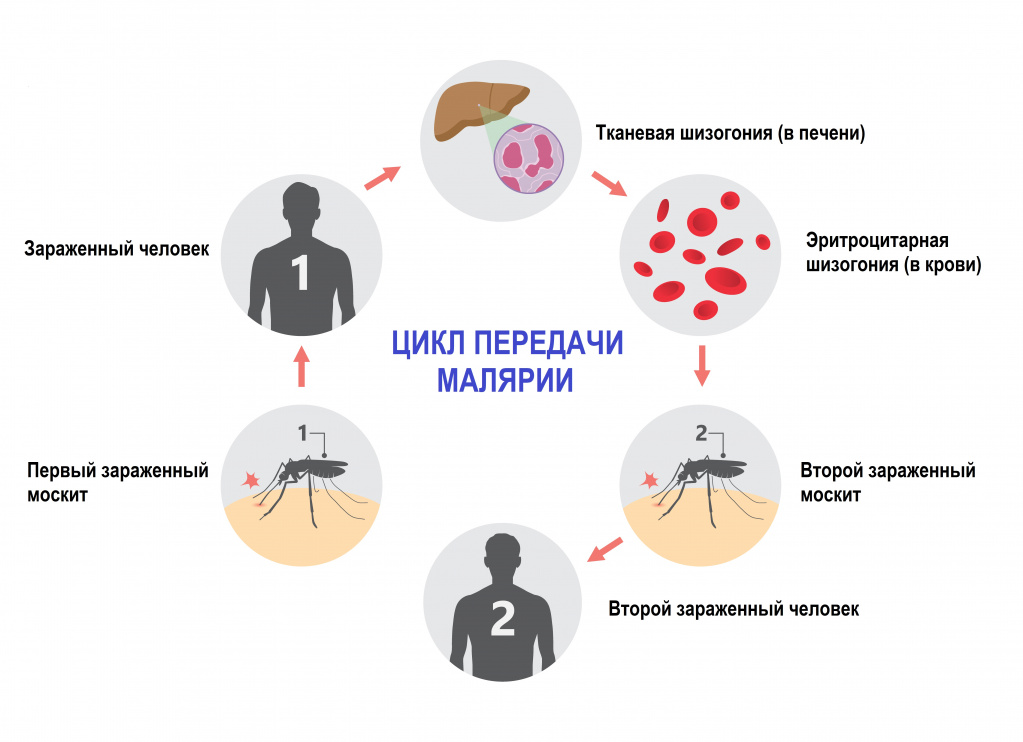
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.
![Симптомы коронавируса.jpg]()
Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.
![Коронавирус_ОРВИ.jpg]()
В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Читайте также:

