Доклад что такое бешенство
Обновлено: 17.04.2024
Бешенство - является неизлечимым инфекционным заболеванием. Своевременная вакцинация является единственным способом профилактики после укуса инфицированного животного. Следует помнить, что oт момента инфициования до появления симптомов заболевания проходит некоторое время, и на момент контакта укусившее животное может выглядеть абсолютно здоровым. Не опасаться заражения можно только в том случае, когда Вы точно уверены, что животное было своевременно привито (например, если речь идет о Вашей собаке или собаке соседей по даче).
Вакцина против бешенства вводится пострадавшему во всех случаях, когда непривитое домашнее или дикое животное укусило, нанесло царапины, или его слюна попала на уже повреждённую кожу. В любом из перечисленных случаев следует немелденно обратиться в ближайший травматологический пункт, где будет произведена первичная обработка раны и вакцинация. В ряде случаев пострадавшему также показано введение антирабического иммуноглобулина.
Местная обработка ран (укусов, царапин, ссадин) и мест ослюнений заключается в обильном промывании раны в течение нескольких минут (до 15 минут) водой с мылом или другим моющим средством. После этого края раны следует обработать 70% спиртом или 5% водно-спиртовым раствором йода.
Если укусившее животное известно (домашнее), то следует проследить его дальнейшую судьбу в течение 10 дней. За это время человек успевает получить 3 профилактических вакцины. Прививки против бешенства прекращают, если после 10 дней животное осталось здоровым либо оно погибло (например, застрелили), а при исследовании головного мозга животного не обнаружена соответствующая морфологическая картина бешенства. Полный курс вакцинации проводится, когда проконтролировать состояние животного невозможнo.
Вакцина против бешенства предупреждает возникновение заболевания в 96-98% случаев. Но вакцинация эффективна лишь при начале курса не позднее 14-го дня от момента укуса. Антитела появляются через 2 недели после начала прививок, достигая максимума через 30-40 дней.
Для постконтактной вакцинации отсутствуют противопоказания, поскольку заболевание смертельное. Поэтому, невзирая на наличие беременности или острой патологии, пострадавших надо вакцинировать.
Вакцины против бешенства переносится достаточно хорошо. Местные pеакци, в виде уплотнения, покраснения, иногда зуда встречаются у 15-20% привитых (необходимо учитывать, что курс прививок состоит из 5-6 уколов). Общие реакции (слабость, потеря аппетита, повышение температуры тела) и осложнения встречются редко.
Следует помнить, что во время всего курса вакцинации строго противопоказаны: приём алкогольных напитков, физическое переутомление, перегревание на солнце. Эти факторы ослабляют действие вакцины. В случае проведения вакцинации на фоне приёма кортикостероидов и иммунодепрессантов определение уровня антител является обязательным. При отсутствии антител проводится дополнительный курс лечения.
С профилактической целью иммунизируют лиц, имеющих высокий риск заражения бешенством (сотрудники лабораторий, работающие с уличным вирусом бешенства, ветеринарные работники, егеря, охотники, лесники, лица, выполняющие работы по отлову и содержанию животных и другие профессиональные группы). Вакцина вводится внутримышечно в дельтовидную мышцу плеча по в 0, 7 и 30 день. Ревакцинацию проводят однократно через год и далее каждые три года.
При этом, если человек получивший ранее полный курс вакцинации против бешенства, с окончания которого прошло не более 1 года, был укушен животным назначают три инъекции по 1 мл на 0-й, 3-й и 7-й день. Если прошёл 1 год и более или был проведён неполный курс вакцинации, то теперь назначают полный курс.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Бешенство – вакциноконтролируемое зоонозное вирусное заболевание. На этапе появления клинических симптомов его летальность составляет 100%. Передача вируса бешенства людям почти в 99% случаев происходит от домашних собак. При этом бешенством могут болеть не только домашние, но и дикие животные. Инфекция передается людям и животным через укусы или царапины, обычно посредством слюны.
Бешенство присутствует на всех континентах за исключением Антарктиды, причем 95% случаев смерти людей происходят в регионах Азии и Африки. Бешенство относится к забытым тропическим болезням (ЗТБ), которые преимущественно поражают неимущие и уязвимые группы населения, проживающие в отдаленных сельских районах. Приблизительно 80% случаев заболевания людей происходит в сельской местности. Хотя для предупреждения бешенства у человека могут эффективно применяться вакцины и иммуноглобулины, они не всегда имеются в наличии и не всегда доступны нуждающимся. Во всем мире случаи смерти от бешенства редко отражаются в официальной отчетности; жертвами заболевания часто оказываются дети в возрасте от 5 до 14 лет. Учитывая, что средняя стоимость курса постэкспозиционной профилактики (ПЭП) бешенства составляет 40 долл. США в Африке и 49 долл. США в Азии, такое лечение зачастую ложится катастрофическим финансовым бременем на пострадавшие семьи, ежедневный доход которых в среднем составляет 1–2 долл. США на человека [1].
Ежегодно во всем мире прививки от бешенства после укусов животных получают более 29 миллионов человек. Согласно оценкам, это каждый год позволяет предотвращать сотни тысяч случаев смерти от бешенства. Глобальное экономическое бремя бешенства, передаваемого собаками, оценивается на уровне 8,6 млрд долл. США в год.
Профилактика
Элиминация бешенства среди собак
Бешенство – заболевание, предупреждаемое с помощью вакцин. Наиболее рентабельной стратегией профилактики бешенства у людей является вакцинация собак. Вакцинация собак снижает смертность от передаваемого ими бешенства и уменьшает потребность в ПЭП при оказании медицинской помощи пациентам, пострадавшим от укусов собак.
Информирование о бешенстве и профилактика укусов собак
Важным этапом после осуществления программы вакцинации против бешенства является информирование населения о поведении собак и профилактике укусов среди детей и взрослых, поскольку это помогает снижать как заболеваемость бешенством среди людей, так и финансовое бремя, связанное с лечением при укусах собак. Для повышения осведомленности населения о методах профилактики бешенства и борьбы с ним необходимо проводить разъяснительную работу и распространять информацию об обязанностях хозяев животных, способах предупреждения укусов собак и оказании первой помощи после укуса. Формирование у граждан активной позиции и чувства ответственности за реализацию таких программ позволяет более широко и эффективно распространять актуальную информацию.
Иммунизация людей
Для иммунизации людей на этапах после экспозиции к вирусу бешенства (см. ПЭП) и до нее (применяется реже) используется одна та же вакцина. Предэкспозиционная иммунизация рекомендована лицам, подвергающимся высокому риску на рабочем месте, в частности лаборантам, осуществляющим манипуляции с живым вирусом бешенства и родственными ему вирусами (лиссавирусами); а также лицам, которые в процессе профессиональной или частной деятельности могут вступать в непосредственный контакт с летучими мышами, хищниками или другими потенциально инфицированными млекопитающими (ветеринарам, егерям).
Предэкспозиционная иммунизация может быть также показана любителям экологического туризма и лицам, переселяющимся в отдаленные районы с высоким рискам экспозиции к возбудителю бешенства и ограниченной доступностью антирабических биопрепаратов. Наконец, необходимо рассматривать возможность иммунизации детей, постоянно или временно проживающих в удаленных районах. Играя с животными, дети подвергаются повышенной опасности серьезных укусов и иногда не сообщают об укусах взрослым.
Симптомы
Инкубационный период бешенства обычно длится 2–3 месяца, но может варьироваться от 1 недели до 1 года в зависимости от таких факторов, как место проникновения вируса бешенства и вирусная нагрузка. Первоначальные симптомы бешенства включают в себя повышение температуры и боль, а также необычные или необъяснимые ощущения покалывания, пощипывания или жжения (парестезия) в месте раны. По мере проникновения вируса в центральную нервную систему развивается прогрессивное смертельное воспаление головного и спинного мозга.
Существуют две формы болезни:
- Буйное бешенство проявляется в виде гиперактивности, возбужденного поведения, гидрофобии (водобоязни) и иногда аэрофобии (боязни сквозняков или свежего воздуха). Смерть наступает через несколько дней в результате остановки сердечно-легочной деятельности.
- На паралитическое бешенство приходится около 20% всех случаев заболевания у людей. Эта форма бешенства протекает менее выраженно и обычно дольше, чем буйная форма. Для нее характерно постепенное развитие паралича мышц начиная с места укуса или царапины. Медленно развивается кома, и в конечном итоге наступает смерть. При паралитической форме бешенства часто ставится неверный диагноз, что способствует занижению данных о болезни.
Диагностика
Имеющиеся на данный момент средства диагностики не подходят для выявления инфицирования бешенством на этапе до появления клинических симптомов болезни, и постановка диагноза может быть затруднена вплоть до появления таких особых признаков бешенства, как гидрофобия или аэрофобия. Прижизненное и посмертное подтверждение бешенства у людей может осуществляться с помощью различных диагностических методик, направленных на выявление целого вируса, вирусных антигенов или нуклеиновых кислот в инфицированных тканях (мозге, коже или слюне) [2].
Передача инфекции
Инфицирование людей обычно происходит в результате глубокого укуса или царапины, нанесенных зараженным животным, при этом до 99% случаев передачи инфекции людям происходит от бешеных собак.
На американском континенте большинство случаев смерти людей от бешенства в настоящее время вызваны заражением от летучих мышей, поскольку передачу инфекции от собак в этом регионе в основном удалось прервать. Кроме того, бешенство летучих мышей представляет все большую угрозу для здоровья людей в Австралии и Западной Европе. Случаи смерти людей в результате контактов с лисицами, енотами, скунсами, шакалами, мангустами и другими видами диких хищных животных, являющихся носителями бешенства, происходят очень редко, а сведения, подтверждающие передачу бешенства через укусы грызунов, отсутствуют.
Передача инфекции может произойти и в случае непосредственного контакта слюны инфицированного животного со слизистыми оболочками или свежими ранами на коже человека. Также описаны крайне редкие случаи заражения бешенством при вдыхании аэрозолей, содержащих вирус, или при трансплантации инфицированных органов. Передача инфекции от человека человеку при укусе или со слюной теоретически возможна, но ни разу не подтверждалась. То же самое относится и к инфицированию людей при употреблении сырого мяса или молока зараженных животных.
Постэкспозиционная профилактика (ПЭП)
Постэкспозиционная профилактика (ПЭП) заключается в оказании пострадавшему от укуса первой помощи после экспозиции к вирусу бешенства Она позволяет предотвратить попадание вируса в центральную нервную систему, которое неминуемо приводит к смерти. ПЭП заключается в следующем:
- обильное промывание и местная обработка раны от укуса или царапины как можно скорее после вероятного контакта;
- курс иммунизации мощной и эффективной вакциной против бешенства, соответствующей стандартам ВОЗ; и
- при наличии показаний – введение антирабического иммуноглобулина (АИГ).
Незамедлительное оказание медицинской помощи после экспозиции к вирусу бешенства является действенным способом предотвратить появление симптомов и смертельный исход.
Обильное промывание раны
Данный вид первой помощи предполагает немедленное и тщательное орошение и промывание раны водой с мылом, моющим средством, повидон-йодом или другими веществами, удаляющими и убивающими вирус бешенства, в течение не менее 15 минут.
Риск экспозиции и показания для ПЭП
В зависимости от степени контакта с животным, которое предположительно может быть заражено бешенством, может быть рекомендовано проведение полного комплекса ПЭП по следующей схеме:
| Категории контакта с предположительно бешеным животным | Меры постэкспозиционной профилактики (ПЭП) |
|---|---|
| Категория I – прикосновение к животным или их кормление, облизывание животными неповрежденной кожи (экспозиция отсутствует) | Мытье открытых участков кожи, ПЭП не требуется |
| Категория II – сдавливание открытых мест кожи, небольшие царапины или ссадины без кровотечений (экспозиция) | Промывание раны и срочная вакцинация |
| Категория III – единственный или множественные трансдермальные укусы или царапины, облизывание поврежденной кожи; загрязнение слизистых оболочек слюной при облизывании, экспозиция в результате непосредственного контакта с летучими мышами (интенсивная экспозиция). | Промывание раны, срочная вакцинация и введение антирабического иммуноглобулина |
ПЭП требуется при всех контактах категорий II и III, оцениваемых как контакты, представляющие риск развития бешенства. Риск возрастает в следующих случаях:
- известно, что укусившее человека млекопитающее относится к виду, являющемуся носителем или переносчиком бешенства;
- контакт произошел в географическом районе, в котором все еще присутствует бешенство;
- животное выглядит больным или проявляет аномальное поведение;
- рана или слизистая оболочка загрязнена слюной животного;
- укус не был спровоцирован;
- животное не вакцинировано.
Если прививочный статус животного установлен не окончательно, он не может расцениваться в качестве определяющего фактора при принятии решения о том, следует ли начинать ПЭП. Подобные ситуации возможные при неудовлетворительной организации или контроля за исполнением программ вакцинации собак по причине нехватки ресурсов или низкой приоритетности таких программ.
ВОЗ продолжает активно выступать за профилактику бешенства среди людей посредством элиминации бешенства среди собак, осуществления стратегий по предотвращению укусов собак, а также путем широкого внедрения внутрикожной ПЭП, которая позволяет уменьшить объем и, таким образом, на 60-80% снизить стоимость выращенной в клеточной культуре вакцины.
Комплексное ведение случаев укусов
Деятельность ВОЗ
Бешенство включено в новую дорожную карту ВОЗ на 2021–2030 гг. Борьба с бешенством, с учетом зоонозного характера этой болезни, должна вестись в рамках тесного межведомственного взаимодействия на национальном, региональном и глобальном уровнях.
Основным документом, который будет направлять усилия по противодействию ЗТБ в ближайшее десятилетие, является Дорожная карта по борьбе с ЗТБ на период до 2030 г., в которой указаны поэтапные целевые показатели регионов по элиминации бешенства [7].
Ключевую роль в поддержании программ по борьбе с бешенством и их распространении на близлежащие территории играют следующие принципы: начинать с малого, внедрять местные антирабические программы за счет комплексных мер стимулирования, демонстрировать успехи и рентабельность программ и привлекать к участию государственные органы и затронутые проблемой категории населения.
Для элиминации бешенства требуются достаточный объем долгосрочных капиталовложений. Эффективными и проверенными методами привлечения внимания и мобилизации политической воли в этой области являются демонстрация успехов на местах и широкое информирование о проблеме бешенства.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бешенство у человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Бешенство – тяжелое вакциноконтролируемое вирусное заболевание нервной системы. Резервуаром для вируса бешенства служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также домашний скот.
Наибольшее число случаев заражения регистрируется в весенне-летний период. Стоит отметить, что у детей заболевание развивается быстрее, чем у взрослых.
Причины появления бешенства
Вирус Neuroiyctes rabid передается через биологические жидкости (как правило, через слюну) и попадает в организм преимущественно в результате укуса зараженного животного. Передача инфекции может произойти и в случае непосредственного контакта слюны инфицированного животного со слизистыми оболочками или свежими ранами на коже человека. Причем животное считается заразным уже за 3-7 дней до появления клинических симптомов.
Передача инфекции от человека человеку при укусе или со слюной теоретически возможна, но ни разу не подтверждалась.
Бешенство развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи, лица и кистей рук доходит до 95%.
Проникая в организм человека, вирус распространяется по нервным волокнам, но может разноситься с током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования - тельца Бабеша-Негри. Спустя некоторое время вирус достигает спинного и головного мозга, где вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
Во внешней среде вирус очень быстро погибает под прямыми солнечными лучами и в течение десяти минут при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции – практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
В большинстве случаев причиной болезни становится отсутствие у людей необходимых знаний, а также небрежное отношение к собственному здоровью. Человек часто не придает должного значения тому, что был укушен, относясь к ране как к обыкновенной царапине.
За медицинской помощью нужно обращаться не только после укуса, но даже после попадания слюны на кожу, целостность которой нарушена.
Классификация заболевания
В Международной классификации болезней 10-го пересмотра бешенство имеет код А82:
A82.0 - Лесное бешенство.
A82.1 - Городское бешенство.
A82.9 - Бешенство неуточненное.
Клинические формы бешенства:
- бульбарная;
- менингоэнцефалитическая;
- мозжечковая;
- паралитическая.
1-я стадия (от 24 часов до 3 дней) характеризуется болезненностью раны, гиперреактивностью и зудом кожи в месте укуса, отечностью тканей. У больного наблюдается субфебрильная температура (до 37,3оС), головная боль, слабость, может быть тошнота и рвота. Если рана на лице, то у человека развиваются обонятельные и зрительные галлюцинации. Психические отклонения проявляются депрессией, апатией, необъяснимой тревожностью, раздражительностью.
2-я стадия длится 2-4 дня, характеризуясь гипервозбуждением и гидрофобией (человек не может пить из-за спазма глотательной мускулатуры, а по мере прогрессирования болезни этот спазм возникает даже от звука льющейся воды). Урежается частота дыхания, появляются лицевые судороги в ответ на яркий свет, резкие звуки, ветер или сквозняк. Зрачки расширяются, взгляд фиксируется в одной точке. У больного учащается пульс, происходит обильное слюно- и потоотделение.
Развиваются психические нарушения: человек становится буйным, агрессивным и представляет угрозу себе и окружающим. Во время таких приступов больной страдает от преследующих его страшных галлюцинаций, а в промежутках между ними к нему может возвращаться сознание.
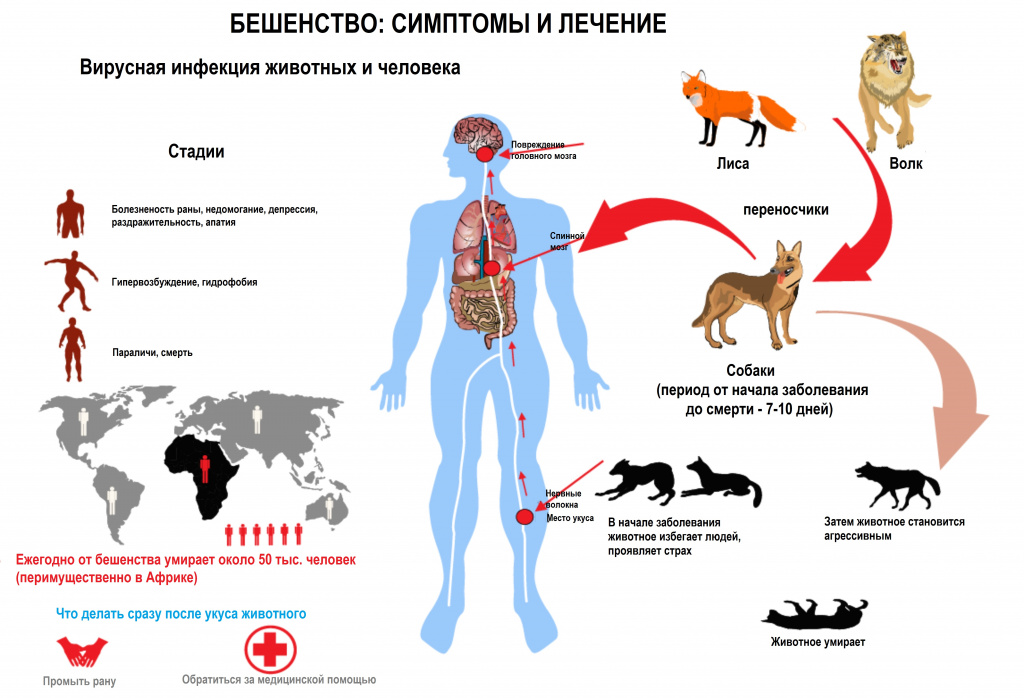
Диагностика бешенства
При обращении пациента к врачу после укуса агрессивного животного значение имеет осмотр раневой поверхности для определения предположительной длительности инкубационного периода. Затем врач отмечает наличие визуальных признаков заболевания – изменения поведения, размер зрачков и т.д.
Изменения в клиническом анализе крови у всех заболевших бешенством схожи - повышается уровень лимфоцитов, эозинофилы отсутствуют.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Мазок-отпечаток, взятый с поверхности роговицы, указывает на наличие антител, вырабатываемых к попавшей в организм инфекции.
Кроме того, к основным диагностическим мероприятиям относится определение вирусных антигенов в биоптате кожи затылочной части по методу флуоресцирующих антител, а также ПЦР-тест спинномозговой жидкости.
Дополнительно может потребоваться биохимическое исследование крови:
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
ЭЭГ — безопасный и безболезненный метод исследования функционального состояния головного мозга.
К каким врачам обращаться
Следует помнить о смертельной опасности вируса бешенства, поэтому к врачу нужно обращаться сразу после контакта с животным, представляющим даже потенциальную опасность. Оказание первой помощи пострадавшему входит в обязанности врача-хирурга или травматолога, работающего в центре антирабической помощи или в травматологическом пункте. Больной получает инъекцию в день обращения.
Затем может потребоваться помощь врача-терапевта для определения необходимого объема диагностических и лечебных мероприятий, консультация невролога, психоневролога - при поражениях ЦНС.
Лечение бешенства
Единственный способ предотвратить бешенство и смерть зараженного им человека – своевременная (во время инкубационного периода) вакцинация с использованием сухой антирабической вакцины и антирабического иммуноглобулина. Место укуса обкалывают раствором антирабического иммуноглобулина (RIG) в дозе 20 МЕ/кг массы тела.
Схема антирабической вакцинации после контакта с животным – 0-й день (день обращения) – 3-й день – 7-й день – 14-й день – 30-й день – 90-й день. Если животное известно и не погибло от бешенства через 10 дней после нанесения укусов, курс вакцинации можно прекратить.
Она состоит в тщательном промывании раны проточной водой и мыльным раствором, обработке краев раны йодом или спиртом. Повязку, как правило, не накладывают.
При прохождении курса вакцинации от бешенства пациентам запрещено употреблять спиртные напитки, не рекомендуются чрезмерные физические нагрузки, нахождение в бане и сауне, переохлаждение.
Если больной получает параллельно лечение иммунодепрессантами или кортикостероидами, необходимо регулярно осуществлять контроль уровня антител к вирусу. Если они продуцируются в недостаточном количестве, то необходима дополнительная терапия.
При выполнении всех перечисленных мер вероятность развития заболевания удается свести практически к нулю.
После появления клинических симптомов заболевания эффективное лечение становится невозможным, усилия медиков направлены лишь на уменьшение страданий пациента. Ему назначают противосудорожные и снотворные препараты, помещают в затемненную палату с хорошей шумоизоляцией, вводят обезболивающие средства (опиоидные анальгетики) и транквилизаторы. Продлить жизнь помогает искусственная вентиляция легких. Однако на текущем уровне развития медицины после появления клинической симптоматики летальный исход наступает во всех случаях.
Показания для экстренной госпитализации:
- множественные рваные раны, укусы лица, шеи, кистей и пальцев рук;
- инфицирование полученных ран;
- отягощенный терапевтический, аллергологический, неврологический или психоневрологический анамнез;
- беременность.
От появления симптомов заболевания до момента смерти больного проходит от 3 дней до 7 дней. Иногда бешенство отличается быстрым прогрессированием и стертой клинической картиной. При этом пострадавший может скончаться в первые сутки после манифестации первых симптомов.
Профилактика бешенства
Бешенство – заболевание, предупреждаемое с помощью вакцин. Профилактическая вакцинация рекомендована лицам, имеющим профессиональные риски, например, дрессировщикам, охотникам, ветеринарам. Противопоказания для введения вакцины от бешенства отсутствуют. Инъекции вводят и женщинам, вынашивающим ребенка, и больным с острыми патологиями. Первые антитела к вирусу начинают вырабатываться через 14 дней после вакцинации, их максимальная концентрация достигается через месяц. Иммунитет от бешенства сохраняется на период до 1 года.
В случаях, когда существует риск краткого инкубационного периода, больному вводят антирабический иммуноглобулин.
Побочные эффекты после вакцинации несущественные по сравнению с возможным заболеванием. В некоторых случаях проявляются аллергические реакции, место инъекции может отекать, уплотняться или болеть.
Вакцину не вводят в следующих случаях:
- если ранение было нанесено птицей (не хищником!);
- если в результате укуса не была повреждена кожа (через плотную ткань);
- если был контакт с человеком, зараженным бешенством;
- если был укус животного, но животное не погибло спустя 10 дней после контакта (инкубационный период у теплокровных животных составляет до 10 дней, после чего животное погибает в случае заражения бешенством).
- Полный медицинский справочник / Пер. с англ. Е. Махияновой и И. Древаль. - М.: АСТ, Астрель, 2006. - 1104 с.
- Клинические рекомендации. Бешенство (гидрофобия) у взрослых. Минздрав РФ, 2019, с. 44.
- Литвиненко Ю.В. Бешенство. Актуальные вопросы / Ю.В. Литвиненко. — Текст: непосредственный // Молодой ученый. — 2016. — № 22 (126). — С. 104-111 .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши), и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). Большинство случаев смерти людей происходит в результате укуса инфицированной собакой.
У людей заражение вирусом бешенства неизбежно приводит к смертельному исходу в случае развития симптомов. Однако срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие заболевания. Случаи выздоровления после появления симптомов бешенства единичны и, как правило, связаны с ложной диагностикой.
Причины заболевания
Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени.
Симптомы бешенства
Инкубационный период составляет в среднем 1-2 месяца (от 7 суток до 1 года и более). Его продолжительность зависит от локализации повреждения (удаленность от мозга) и количеством вирусных частиц, попавших в рану. Из места повреждения вирус бешенства по нервным волокнам должен попасть в мозг, где он вызывает энцефалит. Скорость движения вируса по нервам – 3 мм/час.
Выделяют три стадии заболевания.
1) Продромальный период длится 1-4 суток и проявляется повышением температуры, головной болью, утомляемостью, потерей аппетита. Отмечаются невралгии по ходу нервов, ближайших к месту укуса, повышенная чувствительность кожи в месте укуса, небольшие подергивания мышц.
2) Стадия возбуждения - длится от 4 до 7 дней и проявляется периодическими приступами психомоторного возбуждения. Выражаются в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум. Больные становятся агрессивными, буйными, появляются галлюцинации, бред, чувство страха, появляются судороги, парезы и параличи мышц. Стадия возбуждения, как правило, сопровождается лихорадкой до 400 С. По мере развития болезни приступы наступают все чаще, а межприступные промежутки укорачиваются.
3) Стадия параличей, во время которой присоединяются признаки поражения черепных нервов: диплопия, парез лицевого нерва, парезы лицевых мышц. Наступает паралич глазных мышц, нарушается глотательная функция. Слюнотечение в сочетании с нарушением глотания приводит в появлению пены во рту, столь характерной для больных бешенством. В половине случаев отмечается водобоязнь: при попытке пить возникают резкие непроизвольные сокращения диафрагмы и других дыхательных мышц.
Общая продолжительность болезни 5–8, изредка 10–12 дней. Смерть обычно наступает от остановки дыхания вследствие повреждения дыхательного аппарата.
Диагностика
Если у вас или ваших близких после укуса животного отмечаются вышеописанные симптомы, следует незамедлительно обратиться к врачу.
Диагностика основывается на истории заболевания (наличие укуса или попадание слюны бешеных животных на поврежденную кожу), наличии специфических симптомов и лабораторных методах диагностики. Подтверждение диагноза при обнаружении антигена вируса бешенства в отпечатках с роговицы глаза или биоптатах кожи, а также выявлении антител к вирусу в сыворотке крови.
Лечение бешенства
Лечение бешенства проводят как правило в отделениях реанимации. Лечение симптоматическое. Рекомендуется активная поддерживающая терапия (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и т.д.).
Что можете сделать Вы
Если вас покусала собака, следует немедленно промыть рану мыльной водой, затем обработать перекисью водорода и немедленно обратиться в травмпункт. Не следует затягивать с обращением к врачу. Вакцинация будет эффективна только в том случае, если она была проведена не позднее 14 дней от момента укуса или ослюнения бешеным животным. Если есть возможность, то надо понаблюдать за собакой в течение 10 дней. Вакцинацию можно прекратить только в том случае, если в течение 10 дней срока собака не погибла, и у нее не проявились основные признаки бешенства.
Чем поможет врач
В зависимости от локализации, глубины раны и других параметров врач принимает решение о способе профилактики. В наиболее простых случаях профилактика включает пассивную иммунизацию антирабическим иммуноглобулином или антирабической сывороткой с последующей вакцинацией.
Иммуноглобулин и сыворотку вводят однократно. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни.
Беременность не является противопоказанием для вакцинации.
Следует помнить, что для того, чтобы обеспечить надлежащий иммунитет и предупредить поствакцинальные осложнения, прививаемым противопоказано применение любых спиртных напитков в течение курса вакцинации и 6 месяцев после их окончания. Необходимо, чтобы в период вакцинации больной не переутомлялся, избегал переохлаждения и перегревания. Смысл этих ограничений в том, чтобы избежать тех факторов, которые могли бы снизить эффективность выработки иммунитета.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Хотя в 100% случаев бешенство можно предотвратить при соблюдении календаря прививок и с помощью повышения осведомленности населения, эта проблема все еще не решена в более чем 150 странах. 1 Являясь производителем самого широкого в мире спектра вакцин против бешенства, мы также считаем своим долгом активно повышать осведомленность об этом зоонозном заболевании и его профилактике.
1. Что такое бешенство?
Бешенство – это зоонозное вирусное заболевание, которое встречается как у домашних, так и у диких животных. Данная инфекция поражает центральную нервную систему млекопитающих, в том числе человека. После появления симптомов болезни бешенство почти всегда заканчивается смертельным исходом, как для животных, так и для людей.
2. Какова степень ущерба от бешенства?
Несмотря на эти цифры, бешенство предотвратимо на 100% при условии реализации надлежащих программ вакцинации и повышения осведомленности.
3. Как передается бешенство?
Вирус бешенства передается от животных другим животным, а также людям при тесном контакте со слюной инфицированных животных, обычно через укусы, царапины и облизывания поврежденной кожи и слизистых оболочек. Чаще всего вирус передается от собак, контакт с которыми является причиной более 95 процентов всех случаев смерти от бешенства среди людей. 3 Дикие животные также часто являются переносчиками данной инфекции: в Восточной Европе – это в основном енотовидные собаки и лисы, в Северной Америке – скунсы и летучие мыши, в Африке и Азии – шакалы и мангусты, в Латинской Америке – летучие мыши, в Пуэрто-Рико и на других Карибских островах – мангусты, в Южной Корее и, возможно, в других странах данного региона – енотовидные собаки.
Домашние животные могут заразиться при непосредственном контакте с больными животными, а люди – после контакта с инфицированными дикими или домашними животными.
Независимо от источника заражения – от домашних или диких животных – вакцинация животных является лучшей защитой от этого смертельного заболевания.
4. Каковы симптомы бешенства?
После появления симптомов, бешенство почти всегда приводит к смерти животных и людей. Диагностика бешенства только по клиническим признакам сложна и часто ненадежна.
У животных наиболее ярким признаком бешенства является резкое изменение поведения и необъяснимый прогрессирующий паралич. Животные могут демонстрировать признаки возбужденного, агрессивного поведения и/или вялости и паралича.
У людей первыми признаками бешенства могут быть головная боль, повышение температуры, чувство тревоги, покалывание или изменение ощущений вблизи места укуса животного. В большинстве случаев для человека также характерно расширение зрачков, необычная чувствительность к звукам, свету и изменениям температуры, а также судороги, галлюцинации и гидрофобия, то есть спазмы при контакте с водой или даже при виде воды.
Как у людей, так и у животных при бешенстве наблюдается переход от паралича к коме, а затем, в конечном итоге, наступает смерть.
5. Как диагностируется бешенство?
Бешенство можно диагностировать следующим образом:
- Человек или животное были укушены или контактировали с животным, у которого подозревается бешенство.
- Появление самых ранних симптомов бешенства.
Однако, как и в случае с животными, подтверждающий диагноз может быть поставлен только после смерти.
6. Что нужно делать при подозрении на то, что вы или ваш питомец подверглись воздействию вируса бешенства?
Если есть подозрение на то, что у домашнего животного или человека был контакт с зараженным животным, раннее вмешательство может предотвратить развитие заболевания. Первый шаг – немедленная местная обработка раны: следует быстро ополоснуть рану большим количеством воды и затем продолжать промывать ее водой с мылом или моющим средством в течение примерно 15 минут. После чего необходимо нанести противовирусное средство, например, обработать рану 70-процентным спиртом/этанолом, настойкой или раствором йода. Следует как можно дольше не давать ране затянуться.
Нужно немедленно связаться с врачом, который определит, требуется ли постконтактная профилактика или профилактическая медицинская помощь.
Осмотр бешеного животного выполняет ветеринар.
7. Можно ли предотвратить развитие бешенства?
Бешенство можно предотвратить в 100% случаев при соблюдении календаря прививок и повышении осведомленности о заболевании. Способы предотвращения бешенства:
- Уменьшение или устранение источника инфекции путем массовой вакцинации соответствующих популяций (собак и диких животных).
- Вакцинация домашних животных, контактирующих с людьми, и сельскохозяйственных животных в случае высокого риска заражения.
- Профилактика и лечение людей путем вакцинации и введения антирабического иммуноглобулина.
Важно отметить, что владельцы домашних животных и ветеринарные врачи могут сыграть ключевую роль в глобальной борьбе с бешенством, обеспечивая вакцинирование домашних питомцев.
8. Насколько серьезна угроза бешенства сегодня?
По оценкам Всемирной организации здравоохранения, ежегодно от бешенства умирает около 59 000 человек (или 160 человек в день), и примерно 15 миллионов человек получают лечение после контакта с животными, у которых подозревается бешенство. 4
Наибольшая угроза бешенства отмечается в самых бедных регионах мира, Африке и Азии, где вакцинация домашних собак не получила широкого распространения и доступ к лечению после контакта с зараженным животным ограничен. 4 В странах, больше всего затронутых данной проблемой, проблема бешенства продолжает игнорироваться и освещается в недостаточном объеме. В основном это происходит из-за того, что на здравоохранение в этих регионах, как правило, выделяется крайне малое количество ресурсов, и большинство жертв умирает дома. 4
В более развитых странах, даже в тех, где, как считается, нет данного заболевания, перемещение животных из других регионов означает, что заражение бешенством остается постоянной угрозой.
По оценкам Глобального альянса по борьбе против бешенства, экономическое бремя по данному заболеванию во всем мире достигает 8,6 млрд. долларов США в год. 2 Подавляющая часть данного бремени приходится на Африку (36,4%) и Азию (59,6%). В основе этих показателей следующие факторы: 2
- Преждевременная смерть, приводящая к снижению производительности (55%).
- Лечение после воздействия инфекции (20%).
9. Какова наша роль в борьбе с бешенством?
10. Профилактика бешенства требует участия всего мирового сообщества
И поэтому для борьбы с бешенством мы объединяем усилия с ветеринарами, владельцами домашних животных и крупными профессиональными и медицинскими организациями во всем мире.
Источники:
2 Hampson K, et al. (2015). PLoS Neglected Tropical Diseases;9(4):e0003709.
Читайте также:



.JPG)