Доктор и в гостева о лечении онихомикоза
Обновлено: 25.04.2024
Этиотропное лечение онихомикозов бывает местным, когда противогрибковый препарат наносят на пораженный ноготь, или системным, когда препарат принимают внутрь. Каждый из подходов имеет свои преимущества и недостатки и свой перечень показаний и ограничений. Прежде чем приступить к описанию существующих средств местной и системной терапии и методик их применения, мы приведем главные характеристики этих средств и основания для их назначения [7].
Системная терапия
Системная терапия обеспечивает проникновение препаратов в ногти через кровь. Хотя она не позволяет сразу создавать в ногте такие высокие концентрации, как при местном нанесении, поступление препарата в ногтевое ложе и в матрикс при системной терапии гарантировано. Кроме того, многие системные препараты накапливаются в матриксе ногтя в концентрациях, намного превосходящих минимальные подавляющие концентрации (МПК), и способны сохраняться там после окончания лечения.
Ограничением к применению системной терапии является риск побочных, иногда токсических, явлений, связанный с длительным, многомесячным приемом препаратов. Поэтому беременным и кормящим матерям, лицам с заболеваниями печени или лекарственной аллергией системная терапия не показана. С появлением современных противогрибковых препаратов (например, Орунгал - итраконазол) и прогрессивных методик их применения риск развития побочных и токсических эффектов значительно сократился [8].
Местная терапия
Местная терапия позволяет создавать на поверхности ногтя очень высокие концентрации противогрибкового препарата. Такие концентрации, фунгицидные для большинства возбудителей онихомикоза, невозможно создать при системном назначении, поскольку это было бы сопряжено с токсическим действием на организм больного. При местном же нанесении препарат не всасывается в системный кровоток, поэтому такое лечение безопасно. Главное преимущество местной терапии - отсутствие побочных и токсических эффектов, наблюдаемых при применении системных препаратов. Второе преимущество - заведомо широкий спектр применения практически любого местного антимикотика вследствие того, что его концентрация превосходит концентрацию системных средств на 3-4 порядка.
Недостатком местной терапии является то, что при нанесении препарата на поверхность ногтя он не всегда достигает возбудителя - гриба, расположенного в ногтевом ложе, и, тем более, в матриксе. Чтобы провести препарат к зараженному ногтевому ложу при явлениях гиперкератоза прибегают к вспомогательным средствам - кератолитикам, удалению ногтевой пластинки, чисткам ложа. Если затронут матрикс, лечение местными средствами заведомо неэффективно. Кроме того, местная терапия более трудоемка. При поражении многих или всех ногтей целесообразно назначение системных препаратов.
Комбинированная терапия
О комбинированной терапии мы говорим, когда местное лечение сочетают с системным. Цели применения комбинированной терапии могут быть различными. Чаще всего местное лечение сочетают с системным, чтобы сократить дозировки и сроки назначения системного препарата, тем самым сокращая и риск побочных эффектов. Кроме того, местные препараты можно использовать для противорецидивной профилактики после лечения системным препаратом. Наконец, назначение местного препарата может расширять этиологические показания к применению системного препарата более узкого спектра действия.
1.2. Клиническая оценка онихомикозов и принципы терапии
Как показано данными мировой литературы и нашими исследованиями, при выборе и определении длительности лечения онихомикоза необходимо учитывать клиническую форму заболевания, выраженность подногтевого гиперкератоза при его дистальной форме, а также степень вовлечения ногтя, т.е. длину пораженной дистальной части ногтя от свободного края (1/3, 2/3 ногтевой пластинки и тотальное поражение). Выраженный гиперкератоз препятствует как доступу местных средств к ногтевому ложу, так и поступлению системных средств через ложе в ногтевую пластинку. Важность гиперкератоза как фактора, в значительной степени определяющего тактику лечения, неоднократно рассматривалась нами ранее. В частности, для подтверждения наличия проводника и устойчивого резервуара инфекции, т.е. полостей в кератотических массах и ногтевом ложе при выраженном гиперкератозе, нами было проведено исследование у больных онихомикозом с выраженными явлениями гиперкератоза при помощи системы видеодер-матоскопии "VideoScan". Данным методом нами были получены фотографии при достаточно большом увеличении фронтальной стороны пораженного ногтя с видимым просветом крупных полостей (рис. 1).
Рис. 1.
Видеодерматоскопическая картина гиперкератотических изменений при онихомикозе.
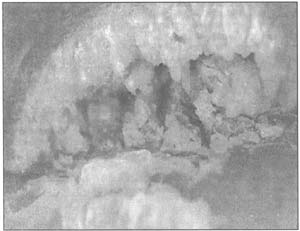
Таким образом, нам удалось получить наглядное свидетельство существования полостей под ногтевой пластинкой на клиническом материале без необходимости выполнять биопсию ногтя. Подобные полости под ногтевой пластинкой зачастую недоступны для действия противогрибковых средств. Это делает кератолитическую терапию - устранение подногтевого гиперкератоза - непременным условием излечения многих случаев онихомикоза.
Длина поражения указывает на его давность и возможность вовлечения в него матрикса. Эти параметры - клиническая форма, длина пораженной части и степень гиперкератоза - были использованы при разработке индекса для клинической оценки онихомикозов - КИОТОС.
Индекс представляет собой универсальную систему принятия терапевтических решений при онихомикозе. Каждой клинической форме онихомикоза, длине пораженной части ногтя и степени подногтевого гиперкератоза соответствует балл единой трехбалльной шкалы градации. Эти факторы оцениваются совместно с факторами, определяющими скорость роста ногтя: локализацией поражения и возрастом пациента. Совокупность указанных параметров составляет особую математическую формулу индекса КИОТОС, дающую диапазон значений. Терапевтический подход вырабатывается соответственно полученным значениям КИОТОС.
Для выбора метода терапии и расчета продолжительности системной терапии наиболее удобно определять индекс КИОТОС не с помощью расчетной формулы или таблицы значений, а по специально разработанной линейке (рис. 2).
Рис. 2.
Внешний вид линейки для расчета индекса КИОТОС.
Вращая круги линейки, врач сопоставляет имеющиеся клиническую форму поражения, длину вовлечения и степень гиперкератоза с локализацией поражения и возрастом больного и в прорези линейки получает значение КИО-ТОС. Схема и продолжительность лечения подбирается в зависимости от полученного значения (табл. 1).
Таблица 1.
Схемы системной противогрибковой терапии, определяемые по индексу КИОТОС [9]
В статье приводятся данные об онихомикозе, распространенном заболевании ногтевой пластинки, пораженной патогенными или условно-патогенными грибами. Приводятся патогенетические и триггерные факторы, способствующие возникновению и ухудшению клинической симп
The article provides data on the onychomycosis, a wide-spread lesion of the nail plate affected by pathogenic or opportunistic fungi. Pathogenic and trigger factors that contribute to the emergence and worsening of the clinical symptoms of the disease are given. The article describes the data on diagnostic criteria, clinical picture and treatment options for these patients.
В настоящее время насчитывается около 50 видов грибов, которые могут инфицировать ногтевую пластинку, однако ведущую роль в этиологии онихомикозов играют дерматомицеты рода Trichophyton, являясь возбудителями 76,9–91,3% онихомикозов стоп и 36,4% онихомикозов кистей [5]. Вызывают изменение ногтевых пластинок как антропофильные дерматомицеты: Trichophyton rubrum, Trichophyton mentagrophytes, Trichophyton violaceum, Trichophyton tonsurans, Epidermophyton floccosum, так и зоофильные, как Trichophyton verrucosum. Вместе с тем значительна роль в микотической патологии ногтевых пластинок дрожжевых грибов и плесени, увеличение встречаемости обусловленного им онихомикоза в последние 10 лет отмечают исследователи из разных стран [7]. Так, при онихомикозе кистей/стоп выявляются Candida albicans в 44,5%/0,7–8,3%, плесени (Scopulariopsis spp., Scytalidium spp., Acremonium spp., Fusarium spp.) в 16,5%/8–14% случаев соответственно [5, 6]. При этом отмечается высокий уровень их патогенности, не уступающей грибам-дерматофитам, особенно ярко проявляющийся у таких возбудителей онихомикоза, как Candida spp., Penicillinum brevicaulis [10]. Нередки и микст-поражения ногтевых пластинок сразу несколькими видами грибов, что необходимо учитывать при выборе этиотропной терапии. Согласно ряду исследований наиболее часто регистрируются сочетания двух видов дерматомицетов, дерматомицет и дрожжи, дерматомицет и плесень, дрожжи и плесень в 38,1%, 13,5%, 12,3%, 11,2% случаев соответственно. В 8–10% случаев отмечаются сочетания трех и более видов грибов [5, 6].
Развитие онихомикоза начинается с проникновения возбудителя (чаще всего Trichophyton rubrum) в ноготь, ногтевое ложе и матрикс из очага инфекции на коже из-под дистального, бокового валика. В редких случаях Trichophyton rubrum, который может диссеминировать в организме лимфогематогенно, проникает в ноготь с проксимальной его части. Значительно чаще начало онихомикоза с проксимальной части обусловлено T. mentagrophytes var. interdigitale (поверхностный белый онихомикоз) или кандидоинфекцией. Дерматомицеты, как активные патогены, имеют разнообразные факторы агрессии в виде рецепторов прилипания и особые ферменты кератиназы, коллагеназы, липазы, с помощью которых они разлагают вещества рогового слоя до тех субстанций, которые они могут усвоить. Под действием инфекции с течением времени происходит постепенное разрушение ногтевой пластинки, в которой возникают небольшие щели, образуются полости, а иногда и каналы, проходящие через весь ноготь. В щелях и полостях внутри и под ногтевой пластинкой создаются благоприятные условия для жизни грибковой колонии, которые представляют собой ниши для дальнейшего развития инфекции. Постепенно возникает расслоение ногтевой пластинки и отсоединение ее от ногтевого ложа. В ответ на микотическую инвазию развивается подногтевой гиперкератоз, происходит утолщение ногтя или разрушение ногтевой пластинки, усиливаются явления онихолизиса и происходит проксимальное распространение микотического процесса, вплоть до матрикса. Чем медленнее растет ноготь, тем быстрее распространяется инфекция. У пожилых в связи со снижением скорости отрастания ногтя происходит значительное ускорение процесса поражения ногтей и усиление всех клинических симптомов онихомикозов [19, 20].
Поражение ногтевой пластинки при грибковом заболевании характеризуется следующими основными клиническими признаками: изменением цвета, утолщением, крошением или разрушением. Изменение цвета обусловлено расположенными между ногтевой пластинкой и ногтевым ложем возбудителями-дерматомицетами, другими микробами, а также слущенными клетками кожи и другими веществами. Утолщение ногтя, как правило, вызвано гипертрофией не столько самой ногтевой пластинки, сколько ногтевого ложа. Подногтевой гиперкератоз — усиленное ороговение ногтевого ложа — является реакцией на внедрение грибка. Прогрессирование инфекции приводит к расслоению ногтевой пластинки и онихолизису. Мицелии гриба проникают в разные отделы ногтя и вызывают его дистрофические изменения. Крошение ногтя, то есть разрушение ногтевой пластинки от свободного края, может происходить и в начале инфицирования грибковой инфекцией. Как правило, разрушение ногтя наблюдается одновременно с утолщением [20, 21].
Общепризнанной классификации онихомикоза не существует. В соответствии с клиническими изменениями выделяются три типа поражений ногтевой пластинки: нормотрофический, гипертрофический и онихолитический (разработана А. М. Ариевичем, 1967). При первом варианте сохранены конфигурация и толщина ногтя, но в нем появляются белые или желтые пятна и полосы, которые нередко сливаются между собой и занимают значительную часть ногтя. При гипертрофическом типе превалируют явления подногтевого гиперкератоза с утолщением, расслоением, разрушением со свободного края ногтевой пластинки, которая при этом становится грязно-желтого цвета. Онихолитический тип характеризуется истончением ногтевой пластинки, онихолизисом со свободного края и изменением цвета в грязно-серый [9]. В настоящее время все шире применяется отечественными дерматологами классификация, предложенная N. Zaias в 1972 г. В ее основе лежат различные варианты проникновения и распространения гриба-патогена в ногтевой пластинке. В ней выделены четыре формы: дистально-латеральная подногтевая; поверхностная белая; проксимальная подногтевая; тотальная дистрофическая. Дистально-латеральная форма встречается наиболее часто и характеризуется началом изменения ногтя со свободного края. Пластинка теряет свою прозрачность, становится белесовато-серо-желтой, крошится, утолщается. Процесс медленно прогрессирует, продвигаясь к проксимальной части ногтя, постепенно захватывая всю поверхность ногтя. Длительное течение микоза сопровождается вовлечением в процесс матрикса, приводящим к развитию дистрофии ногтя. При поверхностной белой форме поражается только дорсальная поверхность ногтевой пластинки. Патогномоничным симптомом этой формы является образование небольших белых пятен и полосок, которые со временем увеличиваются в размерах, сливаются и становятся охряно-желтыми. Как правило, поражение охватывает только ногтевые пластинки I (реже V) пальца стопы. Проксимальная подногтевая форма чаще вызывается Candida albicans. Процесс начинается с паронихии, а ноготь вовлекается постепенно. Эта форма, как правило, наблюдается у женщин и поражает ногтевые пластинки кистей (обычно правой). Поражение ногтя характеризуется онихолизисом, изменением цвета, деформацией, начинающейся в области полулуния, при вовлечении матрикса наблюдаются дистрофические изменения ногтя. При выраженном повреждении матрикса ногтевая пластинка может полностью отторгнуться. Проксимальная форма онихомикоза, вызываемая Trichophyton rubrum, начинается с появления в области полулуния ногтя белого пятна, со временем продвигающегося к свободному краю ногтя. Ногтевая пластинка приобретает грязно-желтый оттенок, утолщается, в запущенных случаях происходит онихолизис. Тотальная дистрофическая форма обычно является финалом развития длительного и нелеченого онихомикоза стоп и развивается из предшествующих трех. Она характеризуется поражением нескольких или большинства ногтевых пластинок стоп, реже кистей. Ногти выглядят резко утолщенными или частично разрушенными, грязно-желтого цвета, с неровной поверхностью и выраженным подногтевым гиперкератозом. Доминируют дистрофические изменения ногтевой пластинки (истончение, разрушение или развитие онихогрифоза, койлонихии) [20, 24].
Клинический диагноз микоза ногтей, как любое инфекционное заболевание, должен быть подтвержден обнаружением в патологическом участке возбудителя, что осуществляется чаще с помощью классических методов исследования: микроскопического (КОН-микроскопия) и культурального (посев с выделением и изучением культуры выросшего гриба). При этом для подтверждения клинического диагноза онихомикоза в повседневной практике врачей считается достаточным положительный результат, полученный с помощью хотя бы одного из этих регламентированных методов, при использовании обоих из них [14]. Однако эффективность использования данных методов, по данным многочисленных исследований зарубежных и отечественных авторов, редко достигает 70%, в среднем составляя около 50% [12, 13]. Недостаточная эффективность применяемых методов классической лабораторной диагностики в установлении диагноза онихомикоза определяется и спецификой возбудителя заболевания, и погрешностями, допускаемыми как на уровне сбора материала для исследования, так и нарушениями условий культивирования флоры. С целью повышения результативности диагностики (что крайне важно для подтверждения диагноза онихомикоза, проведения дифференциального диагноза с другими заболеваниями ногтевой пластинки и назначения обоснованной терапии больных данного профиля) в последние годы в нашей стране и за рубежом стал с большим успехом применяться для диагностики онихомикоза молекулярно-генетический метод — полимеразная цепная реакция. Он позволяет в течение суток выделить ДНК и установить вид возбудителя — микромицета. Высокая чувствительность (около 94% [16]), приемлемые организационные и экономические технологии дают возможность надеяться на активное внедрение данного метода в клиническую практику, который в настоящее время не имеет столь широкого практического применения.
Общепризнано, что залог эффективной терапии определяется тремя составляющими: точным диагнозом, рационально подобранной терапией и комплаентностью [11]. Терапия больных онихомикозом должна быть комплексной, направленной как на эрадикацию возбудителя, так и коррекцию фоновых состояний. Этиотропное лечение проводится в виде монотерапии с использованием только наружных антимикотиков (при условии поражения единичных ногтевых пластин с дистального или боковых краев на 1/3–1/2 пластины) или применения антифунгальных препаратов системного действия (если в процесс вовлечен матрикс ногтя, при тотальном поражении ногтевых пластинок, при поражении ногтей на кистях и стопах, а также при наличии поражения более 2–3 ногтей). Более высокая эффективность, особенно при тотальном поражении ногтей, отмечается при комбинированной терапии с последовательным или одновременным применением противогрибковых препаратов системного и местного действия.
К системным препаратам, используемым в настоящее время для лечения онихомикозов у взрослых, относятся: итраконазол (200 мг перорально 2 раза в сутки после еды в течение 7 дней, повторный курс — через 3 недели, в течение 3 месяцев при микозе ногтей кистей и в течение 4 месяцев при микозе ногтей стоп), тербинафин (250 мг перорально 1 раз в сутки после еды в течение 3 месяцев при онихомикозе кистей и в течение 4 месяцев при онихомикозе стоп), кетоконазол (400 мг перорально 1 раз в сутки в первый день терапии, далее — 200 мг 1 раз в сутки после еды до полного отрастания здоровых ногтей (не более 4 месяцев)) и флуконазол (150 мг перорально 1 раз в неделю после еды до полного отрастания здоровых ногтей (не более 4 месяцев)). Флуконазол эффективен при онихомикозе кистей и стоп без поражения матрикса. У детей — тербинафин (детям с массой тела более 40 кг — 250 мг 1 раз в сутки перорально после еды; с массой тела от 20 до 40 кг — 125 мг в сутки перорально после еды, с массой тела менее 20 кг — 62,5 мг в сутки в течение 2–3 месяцев при онихомикозе кистей и в течение 3–4 месяцев при онихомикозе стоп) [22–26].
Таким образом, представленная линейка дает возможность проводить этиологическое и патогенетически обоснованное воздействие на разных этапах микотического процесса.
В заключение необходимо отметить, что успех терапии больных онихомикозом зависит от многих факторов, включающих в себя как можно более раннюю диагностику, рациональное назначение средств местного и/или системного действия и, конечно, тесного взаимодействия врача и пациента, с соблюдением всех требований лечения и мер по профилактике повторного заражения.
Литература
Е. И. Юнусова, кандидат медицинских наук
Л. А. Юсупова 1 , доктор медицинских наук, профессор
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
Особенности современного течения и терапии онихомикоза/ Е. И. Юнусова, Л. А. Юсупова, З. Ш. Гараева, Г. И. Мавлютова.
Для цитирования: Лечащий врач №11/2017; Номера страниц в выпуске: 7-10
Теги: микоз, ногти, патогенные грибы, инфекция
Этиотропное лечение онихомикозов бывает местным, когда противогрибковый препарат наносят на пораженный ноготь, или системным, когда препарат принимают внутрь. Каждый из подходов имеет свои преимущества и недостатки и свой перечень показаний и ограничений. Прежде чем приступить к описанию существующих средств местной и системной терапии и методик их применения, мы приведем главные характеристики этих средств и основания для их назначения [7].
Системная терапия
Системная терапия обеспечивает проникновение препаратов в ногти через кровь. Хотя она не позволяет сразу создавать в ногте такие высокие концентрации, как при местном нанесении, поступление препарата в ногтевое ложе и в матрикс при системной терапии гарантировано. Кроме того, многие системные препараты накапливаются в матриксе ногтя в концентрациях, намного превосходящих минимальные подавляющие концентрации (МПК), и способны сохраняться там после окончания лечения.
Ограничением к применению системной терапии является риск побочных, иногда токсических, явлений, связанный с длительным, многомесячным приемом препаратов. Поэтому беременным и кормящим матерям, лицам с заболеваниями печени или лекарственной аллергией системная терапия не показана. С появлением современных противогрибковых препаратов (например, Орунгал - итраконазол) и прогрессивных методик их применения риск развития побочных и токсических эффектов значительно сократился [8].
Местная терапия
Местная терапия позволяет создавать на поверхности ногтя очень высокие концентрации противогрибкового препарата. Такие концентрации, фунгицидные для большинства возбудителей онихомикоза, невозможно создать при системном назначении, поскольку это было бы сопряжено с токсическим действием на организм больного. При местном же нанесении препарат не всасывается в системный кровоток, поэтому такое лечение безопасно. Главное преимущество местной терапии - отсутствие побочных и токсических эффектов, наблюдаемых при применении системных препаратов. Второе преимущество - заведомо широкий спектр применения практически любого местного антимикотика вследствие того, что его концентрация превосходит концентрацию системных средств на 3-4 порядка.
Недостатком местной терапии является то, что при нанесении препарата на поверхность ногтя он не всегда достигает возбудителя - гриба, расположенного в ногтевом ложе, и, тем более, в матриксе. Чтобы провести препарат к зараженному ногтевому ложу при явлениях гиперкератоза прибегают к вспомогательным средствам - кератолитикам, удалению ногтевой пластинки, чисткам ложа. Если затронут матрикс, лечение местными средствами заведомо неэффективно. Кроме того, местная терапия более трудоемка. При поражении многих или всех ногтей целесообразно назначение системных препаратов.
Комбинированная терапия
О комбинированной терапии мы говорим, когда местное лечение сочетают с системным. Цели применения комбинированной терапии могут быть различными. Чаще всего местное лечение сочетают с системным, чтобы сократить дозировки и сроки назначения системного препарата, тем самым сокращая и риск побочных эффектов. Кроме того, местные препараты можно использовать для противорецидивной профилактики после лечения системным препаратом. Наконец, назначение местного препарата может расширять этиологические показания к применению системного препарата более узкого спектра действия.
1.2. Клиническая оценка онихомикозов и принципы терапии
Как показано данными мировой литературы и нашими исследованиями, при выборе и определении длительности лечения онихомикоза необходимо учитывать клиническую форму заболевания, выраженность подногтевого гиперкератоза при его дистальной форме, а также степень вовлечения ногтя, т.е. длину пораженной дистальной части ногтя от свободного края (1/3, 2/3 ногтевой пластинки и тотальное поражение). Выраженный гиперкератоз препятствует как доступу местных средств к ногтевому ложу, так и поступлению системных средств через ложе в ногтевую пластинку. Важность гиперкератоза как фактора, в значительной степени определяющего тактику лечения, неоднократно рассматривалась нами ранее. В частности, для подтверждения наличия проводника и устойчивого резервуара инфекции, т.е. полостей в кератотических массах и ногтевом ложе при выраженном гиперкератозе, нами было проведено исследование у больных онихомикозом с выраженными явлениями гиперкератоза при помощи системы видеодер-матоскопии "VideoScan". Данным методом нами были получены фотографии при достаточно большом увеличении фронтальной стороны пораженного ногтя с видимым просветом крупных полостей (рис. 1).
Рис. 1.
Видеодерматоскопическая картина гиперкератотических изменений при онихомикозе.

Таким образом, нам удалось получить наглядное свидетельство существования полостей под ногтевой пластинкой на клиническом материале без необходимости выполнять биопсию ногтя. Подобные полости под ногтевой пластинкой зачастую недоступны для действия противогрибковых средств. Это делает кератолитическую терапию - устранение подногтевого гиперкератоза - непременным условием излечения многих случаев онихомикоза.
Длина поражения указывает на его давность и возможность вовлечения в него матрикса. Эти параметры - клиническая форма, длина пораженной части и степень гиперкератоза - были использованы при разработке индекса для клинической оценки онихомикозов - КИОТОС.
Индекс представляет собой универсальную систему принятия терапевтических решений при онихомикозе. Каждой клинической форме онихомикоза, длине пораженной части ногтя и степени подногтевого гиперкератоза соответствует балл единой трехбалльной шкалы градации. Эти факторы оцениваются совместно с факторами, определяющими скорость роста ногтя: локализацией поражения и возрастом пациента. Совокупность указанных параметров составляет особую математическую формулу индекса КИОТОС, дающую диапазон значений. Терапевтический подход вырабатывается соответственно полученным значениям КИОТОС.
Для выбора метода терапии и расчета продолжительности системной терапии наиболее удобно определять индекс КИОТОС не с помощью расчетной формулы или таблицы значений, а по специально разработанной линейке (рис. 2).
Рис. 2.
Внешний вид линейки для расчета индекса КИОТОС.
Вращая круги линейки, врач сопоставляет имеющиеся клиническую форму поражения, длину вовлечения и степень гиперкератоза с локализацией поражения и возрастом больного и в прорези линейки получает значение КИО-ТОС. Схема и продолжительность лечения подбирается в зависимости от полученного значения (табл. 1).
Таблица 1.
Схемы системной противогрибковой терапии, определяемые по индексу КИОТОС [9]
Онихомикоз стоп и кистей - одно из самых распространенных заболеваний. В Великобритании 2,7% населения страдают онихомикозом: этот показатель охватывает 15–40% всех заболеваний ногтей и 10–30% всех дерматофитозов. У 13% мужчин и 4,3% женщин Финляндии диагностирован онихомикоз [1, 2]. В России у 30–70% людей с кожи ног выделяются возбудители онихомикоза.
Источником возбудителей онихомикоза всегда является больной или переболевший этим заболеванием человек. А заражение может происходить двумя путями: при непосредственном контакте с больным (реже) или при пользовании предметами, зараженными патогенными грибками (чаще). Клетки грибов устойчивы во внешней среде: они могут длительное время сохраняться в носках и обуви, коврах, трещинах на полу жилых помещений и общественных учреждений (гостиницы, бани, душевые, бассейны, спортивные залы), где не соблюдается санитарно-гигиенический режим. Возбудители онихомикоза могут сохраняться даже на особенно популярных, интенсивно посещаемых пляжах. Высокая заболеваемость онихомикозом объясняется не только повсеместным распространением его возбудителей и контагиозностью болезни, но и малой эффективностью ее лечения. До введения в медицинскую практику современных противогрибковых препаратов системного действия возможность получения стойкого лечебного эффекта при онихомикозе не превышала 40–50%.
Среди возбудителей микозов стоп наибольшее значение имеют дерматофиты: Trichophyton rubrum (до 80%) и Trichophyton mentаgrophites. Онихомикоз, вызываемый дерматофитами, - заразное заболевание. Его возбудители развиваются на роговеющем эпителии. В условиях иммунодефицита человека они приобретают паразитарные свойства и начинают питаться не только отжившими элементами кожи, но и живыми тканями, вызывая воспалительную реакцию.
Угроза развития грибкового поражения стоп возрастает при травмах, нарушении кровообращения в нижних конечностях, повышенной потливости кожи стоп и кистей. Также имеют значение состояние нервной и эндокринной систем, тип обмена веществ, масса тела. Женщины болеют онихомикозом чаще мужчин. Искривления пальцев, деформация суставов, потертости, омозолелости приводят к изменению формы всей стопы и большей или меньшей утрате ее функций. Возникновение дисбаланса между структурой и функцией стопы сопровождается нарушением кровообращения в ней и сокращением обеспечения тканей стопы питательными веществами. Это приводит к ослаблению защитных функций кожи стопы.
Вероятность заболевания ногтей увеличивается при сочетании нескольких факторов риска, например: повышение функции коры надпочечников, связанное с этим повышение массы тела и выделения пота, снижение иммунитета и контакт с источником возбудителя. Из общих заболеваний, наиболее часто составляющих фон грибковых болезней ногтей, нужно указать следующие: болезнь или синдром Иценко–Кушинга, сахарный диабет, варикоз вен нижних конечностей, тромбофлебит, отеки на ногах различного происхождения, авитаминозы. В последние годы одной из общих причин развития онихомикоза стал СПИД, для которого вообще характерны грибковые осложнения.
Применение местных средств лечения онихомикоза, даже самых современных, дает возможность получить желаемый результат лишь при ограниченных поражениях ногтевой пластины. Излечение тотального поражения ногтей возможно только путем хирургического удаления ногтевых пластин или благодаря применению современных средств системного действия. Выбор таких средств у дерматолога и врача общей практики невелик. Список их включает только три наименования: итраконазол, флюконазол и тербинафин. Применявшиеся в прошлые годы гризеофульвин и кетоконазол в настоящее время для лечения онихомикоза не используются из-за их малой эффективности и опасности развития побочных действий и осложнений при длительном применении. Только с разработкой производных триазолов, а затем аллиламинов наметился подлинный прорыв в лекарственном лечении онихомикоза. Первый подобный препарат - итраконазол был синтезирован в 1980 г. [3].
В России итраконазол в виде орунгала успешно применяется с 1996 г. А первым из трех перечисленных лекарственных средств системного действия в России стал тербинафин, выпускающийся под названием ламизил [4].
Фармакокинетика тербинафина не зависит от возраста, пола и других характеристик человека. После приема внутрь 40% препарата метаболизируется в печени, затем на 90% связывается с белками и концентрируется в тканях, богатых белками и кератином. Препарат легко всасывается в тонкой кишке, в ближайшие часы покидает плазму крови и кумулируется в кератиновых тканях, где сохраняется неделями. Его фунгистатическая и фунгицидная активность реализуется путем ингибирования сквален-эпоксидазы - ферментной системы, участвующей в синтезе эргостерола, ответственного за проницаемость оболочки грибковой клетки. Нарушение синтеза эргостерола приводит к потере цитоплазмы клетки. Клетка теряет способность к воспроизводству и развитию.
С целью изучения эффективности лечения и переносимости экзифина мы провели открытое нерандомизированное клиническое исследование результатов его применения у 54 больных онихомикозом стоп и кистей, вызванным Tr. rubrum [8].
Условием включения в группу исследования было отсутствие терапии больных системными антимикотическими, гормональными, цитостатическими или антибактериальными препаратами в период не менее 4 нед до начала лечения экзифином. Наши дальнейшие исследования были посвящены особенностям применения и действия экзифина у больных с фоновой соматической патологией. Всего получили лечение экзифином 27 таких больных в возрасте от 18 до 68 лет, из них женщин - 15, мужчин - 12.
При обследовании были выявлены следующие фоновые заболевания: артериальная гипертензия - 5, сахарный диабет 1 типа - 6, сахарный диабет 2 типа - 8, бронхиальная астма - 1, атеросклероз аорты, коронарных, мозговых сосудов и магистральных сосудов конечностей - 5, травматический спондиллит с корешковым синдромом и нарушением двигательной функции конечностей - 1, синдром Иценко–Кушинга - 1. Особенный интерес представляли больные сахарным диабетом, у которых нарушения углеводного обмена сопровождаются ангиопатией периферических сосудистых областей и полинейропатией с нарушением трофики тканей. Среди больных сахарным диабетом каждый третий страдает онихомикозом стоп [9].
Давность заболевания онихомикозом в группе составляла от 10 мес до 30 лет, средняя продолжительность - около 5 лет. У всех больных диагноз онихомикоза был верифицирован микроскопическим исследованием соскоба с ногтевых пластинок в 10% растворе КОН и посевом на среду Сабуро. При посеве у всех больных выявлен рост гриба Tr. rubrum. Больные с другими возбудителями заболевания не включались в группу исследования.
Контроль эффективности лечения проводился 1 раз в месяц. Переносимость препарата контролировалась в течение первых 10 дней лечения. Оценку результата лечения проводили через 3–4 мес, а затем через 8–9 мес от начала лечения.
Экзифин назначали в таблетках по 250 мг 1 раз в сутки. Лечение онихомикоза стоп проводили в течение 80–112 дней, в зависимости от тяжести течения заболевания. Приведенные цифры кратны 16 - числу таблеток препарата в одной упаковке. При необходимости дополнительно назначали крем экзифин на кожу. Больному рекомендовали подрезать ногти по мере их отрастания и подчищать пораженную часть ногтя.
Выздоровление (хороший результат) подтверждалось восстановлением ногтевых пластин и отсутствием возбудителя при микроскопическом исследовании материала и роста на питательной среде. Неполное восстановление ногтевых пластин, обнаружение возбудителя при микроскопии соскоба при отсутствии его роста на питательной среде позволяло оценивать результат как удовлетворительный и являлось основанием для пролонгирования лечения. Через 3–4 мес после начала лечения экзифином клинический анализ его результатов выявил положительный эффект у большинства больных, но только через 8–9 мес можно было оценить окончательный результат: за это время происходило естественное отрастание (восстановление) ногтевых пластин у больных с положительным эффектом лечения (25 больных из 27). При микологическом исследовании в группе выздоравливающих ни микроскопически, ни культуральным методом возбудитель не был обнаружен.
Переносимость препарата у всех больных была хорошей. Оценка биохимических показателей крови в течение курса терапии не выявила отрицательной динамики. Таким образом, настоящее исследование, проводимое на ограниченном контингенте больных, подтвердило высокую эффективность экзифина у больных с онихомикозом стоп, обусловленным Tr. rubrum, на фоне соматических заболеваний с нарушением кровообращения в конечностях.
В ходе исследований выявлены следующие условия успешного применения экзифина у больных сахарным диабетом и другими фоновыми заболеваниями:
исследование состояния печени и почек (аминотрансферазы, билирубин, креатинин) перед лечением и в ходе его;
На основании вышеизложенного можно сделать следующие выводы.
Экзифин в таблетках по эффективности, безвредности для больного, удобству применения отвечает требованиям, предъявляемым к современным препаратам для лечения онихомикоза стоп и кистей.
Экзифин может быть рекомендован дерматологам и врачам общей практики для системной терапии онихомикоза, вызванного Tr. rubrum, у больных с фоновой патологией, сопровождающейся обменными нарушениями и циркуляторными расстройствами тканей.
У больных с сахарным диабетом и другими фоновыми заболеваниями, по сравнению с пациентами без таковых, может потребоваться увеличение продолжительности лечения онихомикоза экзифином.
Для оптимизации результатов лечения онихомикоза экзифином необходимо применение витаминов и средств, улучшающих реологические свойства крови.
В статье приводятся данные об онихомикозе, распространенном заболевании ногтевой пластинки, пораженной патогенными или условно-патогенными грибами. Приводятся патогенетические и триггерные факторы, способствующие возникновению и ухудшению клинической симп
The article provides data on the onychomycosis, a wide-spread lesion of the nail plate affected by pathogenic or opportunistic fungi. Pathogenic and trigger factors that contribute to the emergence and worsening of the clinical symptoms of the disease are given. The article describes the data on diagnostic criteria, clinical picture and treatment options for these patients.
В настоящее время насчитывается около 50 видов грибов, которые могут инфицировать ногтевую пластинку, однако ведущую роль в этиологии онихомикозов играют дерматомицеты рода Trichophyton, являясь возбудителями 76,9–91,3% онихомикозов стоп и 36,4% онихомикозов кистей [5]. Вызывают изменение ногтевых пластинок как антропофильные дерматомицеты: Trichophyton rubrum, Trichophyton mentagrophytes, Trichophyton violaceum, Trichophyton tonsurans, Epidermophyton floccosum, так и зоофильные, как Trichophyton verrucosum. Вместе с тем значительна роль в микотической патологии ногтевых пластинок дрожжевых грибов и плесени, увеличение встречаемости обусловленного им онихомикоза в последние 10 лет отмечают исследователи из разных стран [7]. Так, при онихомикозе кистей/стоп выявляются Candida albicans в 44,5%/0,7–8,3%, плесени (Scopulariopsis spp., Scytalidium spp., Acremonium spp., Fusarium spp.) в 16,5%/8–14% случаев соответственно [5, 6]. При этом отмечается высокий уровень их патогенности, не уступающей грибам-дерматофитам, особенно ярко проявляющийся у таких возбудителей онихомикоза, как Candida spp., Penicillinum brevicaulis [10]. Нередки и микст-поражения ногтевых пластинок сразу несколькими видами грибов, что необходимо учитывать при выборе этиотропной терапии. Согласно ряду исследований наиболее часто регистрируются сочетания двух видов дерматомицетов, дерматомицет и дрожжи, дерматомицет и плесень, дрожжи и плесень в 38,1%, 13,5%, 12,3%, 11,2% случаев соответственно. В 8–10% случаев отмечаются сочетания трех и более видов грибов [5, 6].
Развитие онихомикоза начинается с проникновения возбудителя (чаще всего Trichophyton rubrum) в ноготь, ногтевое ложе и матрикс из очага инфекции на коже из-под дистального, бокового валика. В редких случаях Trichophyton rubrum, который может диссеминировать в организме лимфогематогенно, проникает в ноготь с проксимальной его части. Значительно чаще начало онихомикоза с проксимальной части обусловлено T. mentagrophytes var. interdigitale (поверхностный белый онихомикоз) или кандидоинфекцией. Дерматомицеты, как активные патогены, имеют разнообразные факторы агрессии в виде рецепторов прилипания и особые ферменты кератиназы, коллагеназы, липазы, с помощью которых они разлагают вещества рогового слоя до тех субстанций, которые они могут усвоить. Под действием инфекции с течением времени происходит постепенное разрушение ногтевой пластинки, в которой возникают небольшие щели, образуются полости, а иногда и каналы, проходящие через весь ноготь. В щелях и полостях внутри и под ногтевой пластинкой создаются благоприятные условия для жизни грибковой колонии, которые представляют собой ниши для дальнейшего развития инфекции. Постепенно возникает расслоение ногтевой пластинки и отсоединение ее от ногтевого ложа. В ответ на микотическую инвазию развивается подногтевой гиперкератоз, происходит утолщение ногтя или разрушение ногтевой пластинки, усиливаются явления онихолизиса и происходит проксимальное распространение микотического процесса, вплоть до матрикса. Чем медленнее растет ноготь, тем быстрее распространяется инфекция. У пожилых в связи со снижением скорости отрастания ногтя происходит значительное ускорение процесса поражения ногтей и усиление всех клинических симптомов онихомикозов [19, 20].
Поражение ногтевой пластинки при грибковом заболевании характеризуется следующими основными клиническими признаками: изменением цвета, утолщением, крошением или разрушением. Изменение цвета обусловлено расположенными между ногтевой пластинкой и ногтевым ложем возбудителями-дерматомицетами, другими микробами, а также слущенными клетками кожи и другими веществами. Утолщение ногтя, как правило, вызвано гипертрофией не столько самой ногтевой пластинки, сколько ногтевого ложа. Подногтевой гиперкератоз — усиленное ороговение ногтевого ложа — является реакцией на внедрение грибка. Прогрессирование инфекции приводит к расслоению ногтевой пластинки и онихолизису. Мицелии гриба проникают в разные отделы ногтя и вызывают его дистрофические изменения. Крошение ногтя, то есть разрушение ногтевой пластинки от свободного края, может происходить и в начале инфицирования грибковой инфекцией. Как правило, разрушение ногтя наблюдается одновременно с утолщением [20, 21].
Общепризнанной классификации онихомикоза не существует. В соответствии с клиническими изменениями выделяются три типа поражений ногтевой пластинки: нормотрофический, гипертрофический и онихолитический (разработана А. М. Ариевичем, 1967). При первом варианте сохранены конфигурация и толщина ногтя, но в нем появляются белые или желтые пятна и полосы, которые нередко сливаются между собой и занимают значительную часть ногтя. При гипертрофическом типе превалируют явления подногтевого гиперкератоза с утолщением, расслоением, разрушением со свободного края ногтевой пластинки, которая при этом становится грязно-желтого цвета. Онихолитический тип характеризуется истончением ногтевой пластинки, онихолизисом со свободного края и изменением цвета в грязно-серый [9]. В настоящее время все шире применяется отечественными дерматологами классификация, предложенная N. Zaias в 1972 г. В ее основе лежат различные варианты проникновения и распространения гриба-патогена в ногтевой пластинке. В ней выделены четыре формы: дистально-латеральная подногтевая; поверхностная белая; проксимальная подногтевая; тотальная дистрофическая. Дистально-латеральная форма встречается наиболее часто и характеризуется началом изменения ногтя со свободного края. Пластинка теряет свою прозрачность, становится белесовато-серо-желтой, крошится, утолщается. Процесс медленно прогрессирует, продвигаясь к проксимальной части ногтя, постепенно захватывая всю поверхность ногтя. Длительное течение микоза сопровождается вовлечением в процесс матрикса, приводящим к развитию дистрофии ногтя. При поверхностной белой форме поражается только дорсальная поверхность ногтевой пластинки. Патогномоничным симптомом этой формы является образование небольших белых пятен и полосок, которые со временем увеличиваются в размерах, сливаются и становятся охряно-желтыми. Как правило, поражение охватывает только ногтевые пластинки I (реже V) пальца стопы. Проксимальная подногтевая форма чаще вызывается Candida albicans. Процесс начинается с паронихии, а ноготь вовлекается постепенно. Эта форма, как правило, наблюдается у женщин и поражает ногтевые пластинки кистей (обычно правой). Поражение ногтя характеризуется онихолизисом, изменением цвета, деформацией, начинающейся в области полулуния, при вовлечении матрикса наблюдаются дистрофические изменения ногтя. При выраженном повреждении матрикса ногтевая пластинка может полностью отторгнуться. Проксимальная форма онихомикоза, вызываемая Trichophyton rubrum, начинается с появления в области полулуния ногтя белого пятна, со временем продвигающегося к свободному краю ногтя. Ногтевая пластинка приобретает грязно-желтый оттенок, утолщается, в запущенных случаях происходит онихолизис. Тотальная дистрофическая форма обычно является финалом развития длительного и нелеченого онихомикоза стоп и развивается из предшествующих трех. Она характеризуется поражением нескольких или большинства ногтевых пластинок стоп, реже кистей. Ногти выглядят резко утолщенными или частично разрушенными, грязно-желтого цвета, с неровной поверхностью и выраженным подногтевым гиперкератозом. Доминируют дистрофические изменения ногтевой пластинки (истончение, разрушение или развитие онихогрифоза, койлонихии) [20, 24].
Клинический диагноз микоза ногтей, как любое инфекционное заболевание, должен быть подтвержден обнаружением в патологическом участке возбудителя, что осуществляется чаще с помощью классических методов исследования: микроскопического (КОН-микроскопия) и культурального (посев с выделением и изучением культуры выросшего гриба). При этом для подтверждения клинического диагноза онихомикоза в повседневной практике врачей считается достаточным положительный результат, полученный с помощью хотя бы одного из этих регламентированных методов, при использовании обоих из них [14]. Однако эффективность использования данных методов, по данным многочисленных исследований зарубежных и отечественных авторов, редко достигает 70%, в среднем составляя около 50% [12, 13]. Недостаточная эффективность применяемых методов классической лабораторной диагностики в установлении диагноза онихомикоза определяется и спецификой возбудителя заболевания, и погрешностями, допускаемыми как на уровне сбора материала для исследования, так и нарушениями условий культивирования флоры. С целью повышения результативности диагностики (что крайне важно для подтверждения диагноза онихомикоза, проведения дифференциального диагноза с другими заболеваниями ногтевой пластинки и назначения обоснованной терапии больных данного профиля) в последние годы в нашей стране и за рубежом стал с большим успехом применяться для диагностики онихомикоза молекулярно-генетический метод — полимеразная цепная реакция. Он позволяет в течение суток выделить ДНК и установить вид возбудителя — микромицета. Высокая чувствительность (около 94% [16]), приемлемые организационные и экономические технологии дают возможность надеяться на активное внедрение данного метода в клиническую практику, который в настоящее время не имеет столь широкого практического применения.
Общепризнано, что залог эффективной терапии определяется тремя составляющими: точным диагнозом, рационально подобранной терапией и комплаентностью [11]. Терапия больных онихомикозом должна быть комплексной, направленной как на эрадикацию возбудителя, так и коррекцию фоновых состояний. Этиотропное лечение проводится в виде монотерапии с использованием только наружных антимикотиков (при условии поражения единичных ногтевых пластин с дистального или боковых краев на 1/3–1/2 пластины) или применения антифунгальных препаратов системного действия (если в процесс вовлечен матрикс ногтя, при тотальном поражении ногтевых пластинок, при поражении ногтей на кистях и стопах, а также при наличии поражения более 2–3 ногтей). Более высокая эффективность, особенно при тотальном поражении ногтей, отмечается при комбинированной терапии с последовательным или одновременным применением противогрибковых препаратов системного и местного действия.
К системным препаратам, используемым в настоящее время для лечения онихомикозов у взрослых, относятся: итраконазол (200 мг перорально 2 раза в сутки после еды в течение 7 дней, повторный курс — через 3 недели, в течение 3 месяцев при микозе ногтей кистей и в течение 4 месяцев при микозе ногтей стоп), тербинафин (250 мг перорально 1 раз в сутки после еды в течение 3 месяцев при онихомикозе кистей и в течение 4 месяцев при онихомикозе стоп), кетоконазол (400 мг перорально 1 раз в сутки в первый день терапии, далее — 200 мг 1 раз в сутки после еды до полного отрастания здоровых ногтей (не более 4 месяцев)) и флуконазол (150 мг перорально 1 раз в неделю после еды до полного отрастания здоровых ногтей (не более 4 месяцев)). Флуконазол эффективен при онихомикозе кистей и стоп без поражения матрикса. У детей — тербинафин (детям с массой тела более 40 кг — 250 мг 1 раз в сутки перорально после еды; с массой тела от 20 до 40 кг — 125 мг в сутки перорально после еды, с массой тела менее 20 кг — 62,5 мг в сутки в течение 2–3 месяцев при онихомикозе кистей и в течение 3–4 месяцев при онихомикозе стоп) [22–26].
Таким образом, представленная линейка дает возможность проводить этиологическое и патогенетически обоснованное воздействие на разных этапах микотического процесса.
В заключение необходимо отметить, что успех терапии больных онихомикозом зависит от многих факторов, включающих в себя как можно более раннюю диагностику, рациональное назначение средств местного и/или системного действия и, конечно, тесного взаимодействия врача и пациента, с соблюдением всех требований лечения и мер по профилактике повторного заражения.
Литература
Е. И. Юнусова, кандидат медицинских наук
Л. А. Юсупова 1 , доктор медицинских наук, профессор
З. Ш. Гараева, кандидат медицинских наук
Г. И. Мавлютова, кандидат медицинских наук
ГБОУ ДПО КГМА МЗ РФ, Казань
Особенности современного течения и терапии онихомикоза/ Е. И. Юнусова, Л. А. Юсупова, З. Ш. Гараева, Г. И. Мавлютова.
Для цитирования: Лечащий врач №11/2017; Номера страниц в выпуске: 7-10
Теги: микоз, ногти, патогенные грибы, инфекция
Читайте также:

