Дракункулез в средней азии
Обновлено: 18.04.2024
ИСАЕВ Леонид Михайлович (1886—1964) — советский паразитолог-эпидемиолог, профессор (1934), доктор медицинских наук (1945), заслуженный деятель науки Узбекской ССР (1944), лауреат Государственной премии СССР (1956). (Смотрите также Как боролись с риштой в Средней Азии. ЕС)
В 1912 г. окончил ВМА и служил в армии. В 1921 —1924 гг. ассистент Московского тропического ин-та, в 1922— 1923 гг. руководитель экспедиции по изучению паразитарных болезней в Бухарской Народной Республике.
В 1924 г. по его инициативе был организован Бухарский тропический ин-т (ныне Узбекский научно-исследовательский ин-т медицинской паразитологии им. Л. М. Исаева в Самарканде) и до 1964 г. был директором этого ин-та.
Одновременно с 1936 по 1949 г. заведовал кафедрой тропических болезней Самаркандского мед. ин-та.
В 1956 г. руководил научной экспедицией по борьбе с малярией в КНР.
Л. М. Исаев опубликовал 84 научные работы, посвященные краевой паразитологии и эпидемиологии ряда паразитарных болезней (ришты и других гельминтозов, малярии, клещевого спирохетоза, висцерального лейшманиоза), и предложил систему мероприятий по ликвидации ришты и эндемических очагов малярии в Средней Азии.
В результате проведенных под его руководством мероприятий в 1931 г. был ликвидирован последний в СССР эндемический очаг ришты в р-не Бухары.
Сочинения: Проблема изучения ришты, Труды 2-го науч. съезда врачей Средней Азии (Туркестана), с. 6, Ташкент, 1926; Профилактика тропических болезней человека в Узбекистане, Труды и матер. 1-й конф, по изуч. производит, сил Узбекистана, т. 1, с. 164, Л., 1933; Ришта и ее ликвидация в Узбекистане, Труды Узбекистанск. ин-та малярии и мед. паразитол., т. 2, с. 3, Самарканд, 1956; Проблема резкого снижения заболеваемости клещевым спи-рохетозом в Узбекистане, Мед. паразитол., т. 25, № 1, с. 7, 1956; Малярия в Узбекской ССР и борьба с ней, Труды науч. сессии АМН СССР совм, с Министерством здравоохр. Узбекск. ССР, с. 120, М., 1957; Эпидемиологические обоснования мероприятий по ликвидации малярии в Китайской народной республике, Труды Узбекистанск. ин-та малярии и мед. паразитол., т. 4, с. 45, Самарканд, 1959.
Библиография: Быховская А. М. и Ибадов А. У. Леонид Михайлович Исаев, Ташкент, 1964; Памяти Леонида Михайловича Исаева, Мед. паразитол., т. 33, № 3, с. 259, 1964; Рустамов Б. Памяти Леонида Михайловича Исаева, Труды Узбекск. науч. исслед. ин-та Эксперим. мед. паразитол, и гельминтол., т. 5, с. 3, Ташкент, 1968.
Об авторе: Ольга Александровна Гороховская – сотрудник Института истории естествознания и техники им. С.И. Вавилова.
Летом 1922 года сотрудники восточного отдела Наркоминдела РСФСР с нетерпением ждали вестей с Туркестанского фронта. Возможно, придет отчет о налетах басмачей, а возможно, попросят оружия и боеприпасов.
Дайте хинина!
Малярия прокатилась по России, и хинин был драгоценностью. Незадолго до этого председатель Совета наркомов Бухарской республики Ходжаев сообщал, что малярия скосила почти весь состав правительства, работников ЦК партии, руководителей армии и хозяйства.
Прежде чем мы двинемся дальше в своем рассказе, необходимо кратко привести биографические сведения о главном герое нашего очерка.
Леонид Михайлович Исаев родился в Санкт-Петербурге. Из мещан-старообрядцев Вышнего Волочка. Отец – приказчик. Мать – крестьянка Московской губернии. В семье восемь детей. Окончил Санкт-Петербургскую военно-медицинскую академию. С 1906 по 1917 год – военный врач. Участник Первой мировой войны, кавалер четырех орденов Российской империи. Хобби: пять лет играл в мимических ансамблях Мариинского и Александринского театров. В феврале–мае 1917 года – начальник санитарной части всей Кавказской армии. В 1919–1921 годах работал в Наркомате здравоохранения РСФСР, заведующий отделом санитарного просвещения. С 1922 года – ассистент Московского тропического института…
Бухарский поход
Историки считают, что именно малярия ускорила падение Римской империи, ведь она атаковала галлов, когда те шли на Рим. Малярия существовала на земле еще до появления человека, ею болели животные, в египетских мумиях обнаружены присущие этой болезни изменения в теле человека. Существует предположение, что именно от этой болезни умер Александр Македонский.
В середине прошлого столетия считалось, что малярия ежегодно убивает до 3 млн человек. Малярия в тропиках – это предвестница голода, потому что во многих районах атака болезни совпадает со временем сбора риса. Случается, что болеют семьями, деревнями. Люди, живущие в малярийных районах, смирились со своей участью.
В истории Туркестана предпринималась однажды попытка избавить город от малярии. Существует легенда, что Тимур, захватив Мерв, получил донесение о том, что город полон больных малярией и риштой. Желая оградить свое войско, Тимур приказал уничтожить местных жителей. Тысячи обитателей древнего города были вырезаны.
В конце августа 1922 года на улицах Бухары появился иностранец, привлекший к себе внимание. Это был Леонид Михайлович Исаев. Именно его рекомендовал профессор Марциновский для борьбы с малярией. Молодой ученый был настроен весьма решительно, он приехал сюда, оставив жену в Москве.
Прежде чем начать работу, Леонид Михайлович решил осмотреться. Посещение госпиталя и санчасти привело в ужас: здесь лежало более половины личного состава красногвардейцев, направленных в Туркестан. Военно-санитарное ведомство из-за недостатка хинина рекомендовало лечить малярийных больных метиленовой синькой, йодом, мышьяком, рвотным камнем, однако такое лечение не шло больным на пользу.
Исаев взялся осматривать жителей города, сумев привлечь к своей работе группу местных врачей. Ближе к осени группа Исаева смогла установить, что малярией в Бухарской валайете (округ) заражено от 88 до 100% населения, из которых умирает от 3 до 19%. Около 40% – носители заразного начала и гарантируют повторение эпидемии в следующем году.
Марциновский, с которым Исаев был согласен, был прав: одним хинином делу не поможешь. И Леонид Михайлович принялся искать разгадку малярии.
Культивирование воды
Вокруг Бухары было не менее четырех квадратных верст стоячей воды, буквально кишащей малярийными личинками. Осматривая болота, Исаев искал возможность, как разорвать цепь, связывающую здорового человека с комаром, несущим заразу. Для этого нужно либо уничтожить комаров, либо губить их личинки в стоячей воде.
Врач обивает пороги многих ведомств, пишет отчеты, беседует с властями и горожанами. Исаев предлагал оздоровить город руками самих горожан.
В апреле 1923 года Исаев был назначен начальником Бухарской научной экспедиции по изучению местных паразитарных заболеваний. Изначально экспедиция состояла из начальника и ветеринарного врача, а вскоре два научных сотрудника, получив от правительства республики 100 тыс. золотых, были отправлены в Германию закупать все необходимое для работы (оборудование, красители, медикаменты и т.д.).
И наконец, первая победа! На осушке болот ежедневно работает до 600 человек, и уже осенью того же года Исаев с удовлетворением сообщает руководителю Тропического института в Москве, что в Бухаре малярия сошла на нет.
29 июля 1923 года Всебухарский ЦИК постановил: признать работу доктора Исаева и его научной экспедиции плодотворной. Выразить ему от имени народного правительства благодарность, наградив орденом Красной Звезды 2-й степени. Злейший враг народа – малярия – был побежден, бой выигран, и именно поэтому Исаева наградили боевым орденом.
Однако врач-энтузиаст на этом не остановился. Осенью он вел курсы для малярийных разведчиков (sic!) Красной армии и военных врачей Туркестанского фронта.
В 1924 году на территории республики существовало 10 противомалярийных пунктов и станций, а уже через 13 лет их количество увеличивается в разы – 62 станции и 319 пунктов.
Исаев не собирался надолго задерживаться в Бухаре. Планов много: Кавказ, Поволжье, Москва – везде требуется его присутствие. Поставить на ноги новорожденный институт в Бухаре, обучить сотрудников, подобрать преемника – и в путь! Но время шло, находились какие-то срочные, неотложные дела.
В 1924 году, сообщая в Москву, что с малярией в Бухаре полное благополучие, тут же задумал программу эпидемиологического обследования долины Зеравшан. В 1925 году он пишет о том, что очень хочет в Москву, и тут же загорается идеей новой битвы с врагом жителей Туркестана – паразитом ришты. И снова возвращение в Москву откладывается…
Исаев, скрупулезно изучая все, что известно науке о риштозе, в первую очередь обратился к трудам А.П. Федченко.
Алексей Павлович Федченко (1844–1873) – в науке личность исключительная. Первый натуралист, вступивший на недавно присоединенные к России среднеазиатские территории, Федченко изучал физиологию ришты, характер ее поведения в природе и в теле человека. Взрослая самка ришты высовывает из-под кожи головку для того, чтобы выбросить наружу около 10 млн зародышей – микрофиллярий, которые затем, сделав круг, возвращаются в тело человека, чтобы превратиться в метрового червя.
Но каким образом попадает ришта в организм человека, оставалось загадкой. Единственная существовавшая гипотеза о том, что микрофиллярии попадают через кожу, Федченко была опровергнута. В ходе долгих опытов ученому удалось установить, что микрофиллярии в воде внедряются в тело рачка-циклопа, который водится в большом количестве в любом среднеазиатском пруду, а уже оттуда зараженные рачки попадают в организм человека.
Исаев задумал невероятное: уничтожить возбудителя риштоза как биологический вид. Для этого надо было уничтожить циклопов. Сотрудники Тропина составили подробный план города, все дома были пронумерованы. Врачи и студенты-практиканты разделились на отряды и обходили дом за домом, выясняя, из какого хауза (пруда) люди пьют воду, составляли списки больных, осматривали всех жителей города. Леонид Михайлович требовал отчет по каждой махалле (кварталу), по всем 10 районам города.
Итог осмотра подведен: каждый пятый житель Бухары заражен ниточным червем.
Чтобы понимать до конца всю сложность сделанной сотрудниками Тропина работы, следует сказать вот о чем. Согласно многовековым традициям, дома узбеки строят почти как крепость, разделяя их на две половины: внутреннюю – ичкари (женскую) и внешнюю – ташкари (мужскую). Женщина вела жизнь затворницы, посторонний мужчина не имел права взглянуть на ее неприкрытое лицо; если же в доме находился гость, она прятались в своей половине и не имела права показываться на глаза.
В то время, когда в Европе просветительские фильмы были еще в новинку, Исаев отснял короткометражный фильм, показывавший населению Бухары, что такое дракункулеза и как с ней бороться. Такая санитарная пропаганда доходила до местных жителей быстрее, чем сотни брошюр.
Но сложнее всего Леониду Михайловичу давалась война с машкобами (водоносами). Их заработок зависел от того, сколько воды они принесут в дома. Есть ришта, нет ришты, закинет машкоб свой турсук (кожаный мешок) за спину и идет к тому хаузу, за которым закреплен.
Приходилось много и упорно работать. Леонид Михайлович оперировал, руководил институтом, искал компромиссы с жителями города, с властями. А еще обследовал хаузы, собирая коллекцию рачков по всему Узбекистану.
В 1924 году Исаев, проводя многочисленные опыты, обнаружил ошибку Федченко. Личинка ришты не активна, она попадает в организм рачка помимо своей воли: циклоп проглатывает ее. Из хаузов зараженные циклопы попадают в организм человека, разрушаются в желудке, и личинки ришты, получившие свободу, начинают свое развитие.
В ходе опытов Исаеву удалось определить, что ни дафнии, ни рачки- диаптомусы не являются временным пристанищем ришты. Итак, враг определен – рачок-циклоп. Осталось разузнать все о его пристанище, чтобы найти методы борьбы с ним. Количество ступеней в водоемах, качество камня, освещенность воды – все имеет отношение к судьбе ришты. Методы борьбы с личинкой были самыми разнообразными: хлорировали воду в колодцах, в хаузе растворяли марганцевый калий и медный купорос – вода оказывалась непригодной для питья, а циклопам все нипочем.
И тогда Исаев решился на самый радикальный метод. Рачки не терпят высоких температур. Если осушить водоемы на треть, вода прогреется, и умершие рачки вместе с убитой личинкой ришты опустятся на дно. Но каково было людям? В стране, где летом столбик термометра поднимается до 35–45 градусов, остаться с минимальным запасом воды – смерти подобно. И все-таки Исаев сделал это!
С лопатами и кетменями приходили жители Бухары к хаузам, руками вычерпывали воду, очищали метровый слой донных отложений, отскабливали каменные ступени от водорослей, цементировали щели. Воду в хаузы запускали только тогда, когда Исаев лично все проверит и даст разрешение.
Его прозвали Хозяином Воды – строгим и требовательным. Но именно эти качества помогли ему в борьбе с болезнями. В 1925 году в Бухаре было осушено 50 хаузов, очищено – 32, в 1926 году – осушено 40, очищено 20. Несколько цифр, за которыми кроется неимоверный, тяжелый коллективный труд.
Хозяин тропиков
Леонид Михайлович Исаев был личностью интересной. Сильный, волевой человек. Он не гонялся за славой и известностью, ведь даже свою работу – победу над риштой он не описал ни в монографии, ни даже в статье. Он вообще не любил писать статьи, книги. В большой науке Исаев почти до 60 лет оставался без ученой степени. То ли времени на диссертацию не было, то ли желания. В конце концов профессора Военно-медицинской академии присудили Исаеву ученую степень без защиты диссертации, по совокупности трудов.
В 1931 году Бухарский институт переехал в Самарканд, став республиканским. Отныне Исаеву полагалось заботиться о здоровье всего населения республики. А это уже далеко не масштабы одного города.
В 1952 году группе советских маляриологов, в числе которых был Леонид Михайлович, была присуждена Сталинская премия.
Заслуженный деятель науки, орденоносец, лауреат Сталинской премии, 40 лет Исаев руководил Тропином. Он боролся с чумой, лейшманиозом, аскаридами, малярией. Он, наконец, победил риштоз.
Исаев отдавал себя, свою жизнь ради жизни других. И тем не менее его имя стоит в одном ряду с именами других незаслуженно забытых ученых.

Иммунитет рядового европейца, оказавшегося в экзотической стране, чаще всего не может отразить атаки местной инфекции, так как к ней не привык.
Вот и выходит: вместо развлечений и отдыха — больничная койка. Обидно. Ну да ничего не поделаешь, сам виноват, раньше нужно было думать: не пить сырую воду, не купаться в подозрительном водоеме, не лежать на сырой земле и не есть немытые фрукты-овощи.
Итак, каких болезней нужно опасаться, собираясь на отдых или в командировку в далекие тропические края?
Холера
Эпидемии этой жуткой болезни до сих пор случаются в некоторых отсталых странах Азии, Африки и Латинской Америки. Холеру вызывает микроорганизм, похожий на изогнутую палочку со жгутиком — холерный вибрион. Оказавшись в тонкой кишке человека, он начинает быстро размножаться и вырабатывать яды. В среднем через 2-3 дня после заражения у больного начинается рвота и жесточайший понос. Организм начинает очень быстро терять жидкость, примерно 1 л в час. У человека возникают судороги, в тяжелых случаях падает давление и температура, пульс неровный и частый, нарушается мозговое кровообращение, больной может потерять сознание или впасть в кому. Важно: температура тела при холере нормальная или пониженная, никаких болей в животе нет. Холеру лечат антибиотиками тетрациклиновой группы и левомицетином. Без лечения холера может привести к смерти больного.
Как избежать?
Уклоняться от тесных контактов с больным человеком; мыть руки перед едой и приготовлением пищи, а также после посещения туалета. Пить только кипяченую воду, овощи и фрукты после мытья проточной водой обязательно обдавать кипятком; исключить покупки продуктов у случайных лиц; купаться только в разрешенных местах.
Эта болезнь сейчас встречается крайне редко, однако ее природные очаги существуют везде, кроме Австралии и Антарктиды. Возбудителя чумы (чумную палочку) переносят блохи, паразитирующие на верблюдах, зайцах, сурках, сусликах, мышах и крысах. Когда блоха кусает, она срыгивает содержимое глотки, в котором находятся чумные палочки. Так микробы проникают в кожу человека. Болезнь начинается с резкого повышения температуры до 39-40°С, одновременно увеличиваются лимфатические узлы. При воздушно-капельном заражении повреждаются легкие. При своевременно начатом лечении (в первые 3-5 часов) прогноз благоприятный.
Как избежать?
Жить в приличных гостиницах, не контактировать с грызунами, верблюдами и больными чумой, а если этого не избежать, заранее сделать прививку.
Малярия
Встречается практически во всех тропических странах. Вызывают болезнь внутриклеточные паразиты — малярийные плазмодии (4 вида), из них самый опасный тот, который приводит к тропической малярии. Заражение происходит в результате укуса комара, в слюне которого содержится возбудитель. С момента инфицирования до первых признаков болезни может пройти от недели до месяца (тропическая малярия) или несколько лет (любая другая малярия). Болезнь начинается с повышения температуры, озноба, головной боли и слабости. При тропической малярии без проведения своевременного лечения возможен смертельный исход.
Как избежать?
Оберегать себя от укусов комаров: окна и двери завешивать сетками, применять репелленты и фумигаторы. Принимать специальные противомалярийные препараты: начать за неделю до выезда в малярийные тропики, пить весь период пребывания там и еще месяц после возвращения. Выбор лекарства зависит от страны пребывания, доза определяется врачом.
Желтая лихорадка
Место дислокации — Африка и джунгли Южной Америки. Это тяжелое заболевание вызывает вирус рода Flavivirus, его переносят особые тропические комары. Комар кусает человека, вирус проникает под кожу и оседает в лимфатических узлах. Через 3-6 дней вирусы выбрасываются в кровь, и человек заболевает. У него поднимается температура, болит голова, а на теле появляется красноватая сыпь. В половине случаев спасти его невозможно.
Как избежать?
За 10 дней до выезда в тропики необходимо сделать прививку от желтой лихорадки, после нее иммунитет к болезни держится 10 лет.
Анкилостомоз и некатороз
Чаще всего встречаются в районах с жарким и влажным климатом, между 45° северной широты и 30° южной широты. Причина заболевания — мелкие круглые черви, которые поселяются в тонком кишечнике. В организм человека личинки проникают либо из влажной почвы, прогрызая кожу, либо вместе с едой или питьем. После заражения появляется аллергическая реакция в виде кожных высыпаний, иногда нарушается дыхание. В дальнейшем болезни поражают органы пищеварения.
Как избежать?
Старайтесь не лежать на земле без одежды, ходите только в обуви. Тщательно мойте фрукты и овощи.
Бругиоз и вухерериоз
Возбудители — тропические черви-паразиты, поражающие лимфатическую систему человека. Разносчиками этой заразы являются кровососущие насекомые: комары и мошки. Когда они кусают человека, личинки червей попадают под кожу. Симптомы болезни обычно появляются через несколько месяцев после заражения: повышается температура, на коже появляется красная сыпь, воспаляются лимфатические узлы. На последней стадии болезни (спустя годы) черви сплетаются в клубки в лимфатических сосудах, разрывают их или закупоривают просвет. В результате нарушается отток лимфы от конечностей или половых органов, они становятся огромными и бесформенными. Развивается лимфатический отек (слоновость).
Как избежать?
Оберегать себя от укусов насекомых.
Дракункулез
Как избежать?
Пить только кипяченую воду, не купаться в пресных водоемах.
Клонорхоз
Болезнь широко распространена в Китае, Корее, Японии, а также в российском Приамурье и Приморье. Вызывает ее плоский червь — двуустка китайская, чьи промежуточные хозяева — рыбы и моллюски. Поев зараженной рыбы, человек получает порцию возбудителей, и через 2-4 недели заболевание дает о себе знать кожной сыпью, общим недомоганием и неприятными ощущениями в области печени.
Как избежать?
Ешьте только рыбу, хорошо проваренную, пропеченную или прожаренную. Не рискуйте здоровьем, пробуя блюда, приготовленные из сырой рыбы, особенно в сомнительных японских забегаловках. Старайтесь посещать только рестораны, рекомендованные турфирмой.
Лоаоз
Вокруг затененных тропических водоемов летают слепни, которые переносят возбудителя лоаоза червя Loa loa. Личинки возбудителя этой болезни паразитируют в крови человека, взрослые особи — в подкожной клетчатке и внутри глаза. Основные проявления недуга — аллергические реакции (крапивница, отеки), лихорадка, поражения глаз.
Как избежать?
Применяйте средства, отпугивающие насекомых (репеленты).
Лейшманиоз
Инфекционная болезнь, которую вызывают лейшмании, микроорганизмы из царства Простейших. Эти паразиты грызунов и псовых передаются человеку через укусы москитов. В зависимости от географического региона и типа возбудителя болезнь протекает по-разному: появляются язвочки и другие виды поражения кожи и слизистых оболочек. Инкубационный период этого заболевания может длиться от нескольких недель до нескольких лет.
Как избежать?
Применяйте средства, отпугивающие насекомых (репеленты).
Парагонимоз
Встречается в Китае, Корее, Японии. Возбудитель заболевания — плоский червь легочная двуустка (легочный сосальщик). Его личинки сначала попадают в моллюсков, которых проглатывают раки или крабы. Отведав эти деликатесы в сыром или плохо обработанном виде, заражается и человек. Признаки острого парагонимоза: боль в груди, лихорадка, одышка, слабость и головная боль.
Как избежать?
Не есть сырые или плохо проваренные морепродукты.
Стронгилоидоз
Чаще всего им болеют шахтеры, землекопы, работники кирпичных заводов и гомосексуалисты. Возбудитель инфекции — нитевидный червь под названием кишечная угрица. Он паразитирует в 12-перстной и тонкой кишках человека. Заражение стронголоидозом происходит так: личинки угрицы вместе с испражнениями больного попадают в окружающую среду, а при первой же возможности находят нового хозяина, проникая через кожные покровы или через рот. О болезни обычно свидетельствуют боли в животе, кожные высыпания и кожный зуд.
Как избежать?
Как следует мыть все продукты, не лежать голым на земле, не ходить босиком, не заниматься анальным сексом с аборигенами тропиков.
Шистосомоз
Шистосомозами на земном шаре поражено более 270 миллионов человек. Эта болезнь — результат жизнедеятельности группы тропических червей-паразитов, которые поражают мочеполовую систему и органы пищеварения. В организм человека личинки червя проникают из пресной воды, через кожу или слизистые оболочки. Признаки шистосомоза: через полтора месяца после заражения у больных появляется кашель с мокротой, боль в мышцах и суставах, увеличиваются лимфатические узлы.
Как избежать?
Пейте только кипяченую воду. Не ходите босиком по берегам рек и водоемов, воздержитесь от купания и стирки белья.
Африканский трипаносомоз (сонная болезнь)
Сонная болезнь встречается в 28 странах Африки, особенно часто в Анголе, Уганде и Конго. Возбудитель болезни — жгутиковое простейшее Трипаносома. В человека оно вселяется во время укусов мухи цеце, поэтому, там где нет мух, нет и трипаносомоза. Ученые заметили: чем старше муха цеце, тем она заразнее. Оказавшись в кровеносной системе, трипаносома вызывает симптомы, похожие на грипп, а после этого проникает в мозг, и тогда у человека начинаются серьезные психические нарушения. У человека возникают проблемы со сном, после чего они впадают в коматозное состояние и умирают. Болезнь развивается от полугода до нескольких лет.
Как избежать?
Использовать репелленты и противомоскитные сетки; при укусе мухи цеце пройти профилактическое лечение.
Ускоренная подготовка к ЕГЭ с репетиторами Учи.Дома. Записывайтесь на бесплатное занятие!

-->

Задание 25 № 20400
В Средней Азии достаточно широко распространен круглый червь — ришта. Это паразит человека, вызывающий сильные подкожные нарывы. Промежуточным хозяином ришты является рачок-циклоп. Предложите наиболее эффективные способы борьбы с риштой.
Заражение риштой происходит при купании в арыках или при питье сырой воды из зараженных водоемов. Вода с циклопами попадает в организм человека.
1) Поэтому важным способом борьбы можно считать запрет на купание. Однако запретить купаться, особенно детям, сложно.
2) Поэтому необходимо уничтожать циклопов. Можно заселить в арыки их естественных врагов.
3) Кроме того, необходимо уничтожать больных животных, заразившихся этой болезнью.
Основными мерами могут оказаться чистка водоемов, прокладка водопроводов, кипячение и фильтрация воды.
Примечание к пункту 3.
Основной хозяин – человек и некоторые другие млекопитающие (собаки, крупный рогатый скот, лошади).
Жизненный цикл
Во внешней среде личинка может прожить до трех недель, в течение которых она должна быть съедена веслоногим рачком из рода Циклопов (промежуточный хозяин). Внутри него в течение 14 дней она проходит две линьки и созревает до инвазионной (заразной) стадии.
Путь заражения человека и других млекопитающих – пресная вода, в которой присутствуют инфицированные рачки. При ее поглощении окончательным хозяином личинки гельминта оказываются в его организме и, прогрызая стенку кишечника, перемещаются из тонкой кишки в брюшную полость и забрюшинное пространство. Достигнув зрелости там зрелости и найдя себе там пару, гельминты спариваются. Самцы погибают, а оплодотворенные самки, достигающие уже до метра длины, мигрируют в подкожные ткани. В конечном итоге обычно они оказываются в нижних конечностях.
В подкожной жировой клетчатке самка скручивается в комок, образуя зудящий плотный волдырь, который появляется примерно через год после заражения. Когда происходит контакт пораженного участка с водной средой, паразитические черви выбрасывают личинки, высунув переднюю часть тела наружу. Там они снова поглощаются рачками, и жизненный цикл замыкается.
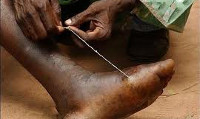
Дракункулез – гельминтная инвазия, вызываемая круглым червем - риштой, паразитирующим в межмышечной ткани и подкожной клетчатке. Клинические симптомы дракункулеза включают аллергические реакции (крапивницу, удушье), лихорадку, опухание суставов, жгучую боль, образование эритемы, пузырей и язв в месте выхода паразита из-под кожи. Диагноз дракункулеза подтверждается обнаружением головной части гельминта на дне язвы и серологическими исследованиями (РНИФ). Лечение дракункулеза предполагает осторожное извлечение гельминта из подкожной клетчатки путем поэтапного наматывания на марлевый валик, прием противогельминтных и антигистаминных препаратов.
МКБ-10
Общие сведения

Причины дракункулеза
Ришта, или Dracunculus medinensis является круглым гельминтом (нематодой) нитевидной формы. Самки червя достигают длины 30-120 см, самцы - 12-30 мм. Взрослые особи паразитируют в организме человека, реже - животных (хищников, обезьян, собак, кошек). Самки ришты отрождают личинок, которые заглатываются пресноводными рачками-циклопами, выступающими промежуточными хозяевами гельминта. В организме циклопов личинки претерпевают линьку и через 4-14 суток достигают инвазивной стадии.
Заражение человека дракункулезом происходит при заглатывании воды, содержащей инвазированных циклопов. В ЖКТ окончательного хозяина зрелые личинки (микрофилярии) проникают через кишечную стенку и мигрируют по мягким тканям в межмышечное пространство. Здесь через 3-4 месяцев паразиты достигают половой зрелости. После оплодотворения самцы возбудителя дракункулеза погибают (обызвествляются в мягких тканях или рассасываются), а самка продолжает расти и мигрирует в подкожную клетчатку. Достигнув своим головным концом кожного покрова, самка выделяет специальный секрет, под действием которого на коже человека образуется псевдофурункул, а затем происходит разрыв кожи. Через дефект кожных покровов выпячивается матка гельминта; при соприкосновении с водой она разрывается, и наружу выходит тканевой экссудат, содержащий мелкие личинки паразита. Одна самка выделяет в водную среду до 3 млн. личинок, после чего погибает.
Длительность паразитирования ришты в теле человека может достигать 18 месяцев. Попав в воду, личинки заглатываются циклопами – так начинается новый цикл развития гельминта. Дракункулезом чаще болеют мужчины различных возрастных групп; женщины и дети младшего возраста заражаются реже. Обычно у человека развивается инвазия одним гельминтом, однако описаны случаи множественного дракункулеза с одновременным паразитированием 17 и даже 50 гельминтов. Заболеваемости дракункулезом способствует антисанитария, отсутствие водопровода и канализации, употребление сырой воды из открытых водоисточников. Загрязнение водоемов личинками гельминта может происходить при заборе воды, купании, ритуальных омовениях. Патогенные эффекты при дракункулезе обусловлены сенсибилизацией организма продуктами жизнедеятельности паразита, механическим травмированием тканей и наслоением вторичной инфекции.
Симптомы дракункулеза
Стадия клинических проявлений наступает спустя 9-14 месяцев после заражения. Обычно дракункулез заявляет о себе развитием аллергических реакций (крапивницы, кожного зуда, приступов удушья, одутловатости лица), головокружения, тошноты, рвоты, лихорадки. Отмечаются локальные отеки мягких тканей в месте расположения гельминта, припухание суставов, регионарный лимфаденит.
Излюбленная локализация ришт – подкожная клетчатка нижних конечностей (голеней, лодыжек), реже - верхних конечностей, живота, спины, ягодиц, мошонки, молочных желез и других участков тела. При неосложненной форме дракункулеза язвенный дефект кожи быстро заживает. Если в организме паразитирует единственный гельминт, то через 4-6 недель клинические проявления дракункулеза стихают, и заболевание заканчивается выздоровлением.
Осложнения
Характер осложнений дракункулеза зависит от локализации ришты и присоединения вторичной инфекции. Течение дракункулеза может осложняться артритами, синовитами, контрактурами и анкилозами суставов, а в случае наслоения бактериальной инфекции - абсцессом, флегмоной мягких тканей, гангреной конечности, сепсисом. Описаны случаи перикардита, плеврита, эпидидимита, орхита, столбняка, обусловленного предшествующей инвазией риштой.
Диагностика и лечение дракункулеза
В эндемичных районах заподозрить дракункулез у больных позволяют характерные кожные проявления, пальпация под кожей шнуровидного образования, обнаружение на месте разрыва волдыря переднего конца ришты. При помещении гельминта в воду происходит выделение личинок, которых можно рассмотреть при микроскопии. Также обнаружить личинки ришты можно в отделяемом из вскрывшихся пузырей. Обызвествленные паразиты могут выявляться при рентгенологическом исследовании тканей. С целью подтверждения диагноза дракункулеза возможно проведение внутрикожной аллергической пробы, серологических исследований (РНИФ). Клинические проявления дракункулеза необходимо отличать от фурункула, абсцесса, флегмоны.
После появления гельминта из-под кожи извлечь его можно путем наматывания на марлевый валик или палочку. Во избежание обрыва гельминта делать это следует осторожно и постепенно, прекращая извлечение при появлении ощущения сопротивления. Обычно за один прием удается извлечь 5-10 см нитевидного паразита - в этом случае процедуру повторяют на следующий день. При обрыве гельминта производится его хирургическое удаление. Предварительное проведение курса противогельминтной терапии при дракункулезе препаратами метронидазол, ниридазол, тиабендазол облегчает извлечение погибшего паразита. Также показано назначение антигистаминных, кортикостероидных, а при бактериальных осложнениях - противомикробных препаратов. Заболевшим дракункулезом вводится противостолбнячный анатоксин.
Прогноз и профилактика
Дракункулез имеет длительное течение, приводящее к утрате трудоспособности на продолжительное время. При неосложненной форме гельминтоза исход благоприятный; в случае развития вторичных осложнений прогноз может быть вариабельным. Борьба с дракункулезом проводится в двух направлениях путем воздействия на основного и промежуточного хозяина. Первое направление включает лечение больных, повышение санитарной культуры населения эндемичных очагов, совершенствование системы водоснабжения и улучшение условий жизни. В рамках воздействия на промежуточного хозяина ришты необходимо проведение обработки водоисточников пестицидами, уничтожающими циклопов.
Читайте также:

