Другие уточненные поверхностные микозы
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онихомикоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Онихомикоз – это грибковое поражение ногтя, при котором наблюдается изменение его цвета, толщины и отделение от ногтевого ложа. Онихомикоз - часто встречающееся заболевание ногтевого аппарата (не менее 50% всех заболеваний ногтей), которым болеет около 5,5% людей во всем мире. Взрослые болеют чаще, чем дети, поскольку распространенность онихомикозов увеличивается с возрастом (поражение ногтевых пластинок грибком встречается почти у 50% лиц старше 70 лет).
Причины возникновения онихомикоза
Онихомикоз могут вызывать грибы-дерматофиты, дрожжевые грибы и плесневые грибы-недерматофиты.
Дерматофиты становятся причиной заболевания в 60-70% случаев, при этом до 50% приходится на Тrichophyton rubrum. Плесневые грибы-недерматофиты вызывают около 20% всех онихомикозов, а дрожжевые грибы, в том числе Candida spp., - 10-20%.
Достаточно часто обнаруживается ассоциированное поражение грибами и бактериями, а также одновременное инфицирование ногтевой пластинки двумя и более грибами.
Развитию онихомикоза способствуют травмы опорно-двигательного аппарата, нарушение кровоснабжения конечностей (например, вследствие сердечной недостаточности, облитерирующего эндартериита или варикозного расширения вен), сахарный диабет, ожирение, плоскостопие, деформация стоп, курение, псориаз, иммунодефициты. К другим предрасполагающим факторам относят ношение тесной обуви, повышенную потливость, травмы ногтей. Высокий риск приобрести грибок есть у тех, кто участвует в спортивных мероприятиях, посещает общественные бани и бассейны, проживает с родственниками, у которых диагностирован грибок, или у тех, кто уже болел онихомикозом ранее.
Ногти на ногах поражаются чаще, чем на руках, что, вероятно, связано с их более медленным ростом, худшим кровоснабжением и с тем, что ношение тесной обуви создает среду, благоприятную для размножения грибка.
Заражение патогенными грибками может происходить при непосредственном контакте с больным онихомикозом, а также через обувь, одежду, предметы обихода (коврики в ванной, мочалки, маникюрные принадлежности и др.). В условиях повышенной влажности (в бассейнах, банях, душевых) грибы длительное время сохраняются и размножаются, особенно на неокрашенных деревянных поверхностях.
При заражении возбудитель проникает в ногтевую пластинку, ложе, матрикс и проксимальный валик ногтя. Ноготь не обладает эффективным клеточным иммунитетом, поэтому очень восприимчив к инфекции. Грибы производят ферменты, разрушающие ногтевую пластину, что облегчает их проникновение вглубь.
Частые очаги онихомикоза - подошвы и межпальцевые промежутки. Обычно грибы поражают ногтевую пластинку, начиная со свободного края, таким образом основные патологические процессы протекают не в самой пластинке, а под ней - в ложе ногтя.
Классификация онихомикоза
Различают нормотрофический, гипертрофический и онихолитический (атрофический) онихомикоз.
При нормотрофической форме пораженный ноготь сохраняет свою толщину и блеск, но меняет цвет.
При гипертрофической форме помимо изменения цвета наблюдается нарастающий подногтевой гиперкератоз. Ноготь теряет блеск, становится тусклым, утолщается и деформируется вплоть до образования онихогрифоза (утолщения и искривления ногтя наподобие когтя мифической птицы грифона), частично разрушается, особенно с боков, нередко пациенты испытывают боль при ходьбе.
Для онихолитической формы характерна тусклая буровато-серая окраска пораженной части ногтя, ее атрофия и отторжение от ложа - обнаженный участок покрыт рыхлыми гиперкератотическими наслоениями; в то же время проксимальная часть ногтя долго остается без существенных изменений.
Кроме того, применяют классификацию, основанную на локализации поражения ногтя: выделяют дистальный онихомикоз (с поражением ногтя у свободного края), латеральный (с поражением боковых сторон), проксимальный (с поражением заднего валика) и тотальный (с поражением всего ногтя).
Симптомы онихомикоза
Основное проявление онихомикоза – изменение цвета ногтевой пластинки: она белеет или становится желто-коричневой, может приобретать фиолетовый, зеленоватый или черный цвет. К другим клиническим проявлениям относят утолщение и зуд кожи в области ногтевых валиков (подногтевой гиперкератоз), отслоение ногтя от ногтевого ложа (онихолизис) и утолщение ногтевой пластинки (онихауксис). Для грибкового поражения ногтя характерен такой признак как дерматофитома - продольная полоса желтовато-белого или коричневатого цвета, локализующаяся в глубине ногтевой пластинки.
Ногти пальцев ног поражаются в 7-10 раз чаще, чем рук, причем чаще всего поражаются большие пальцы. Как правило, грибок одновременно присутствует на нескольких ногтях, нередко у больных онихомикозом выявляется также микоз стоп.
Диагностика онихомикоза
Диагностика онихомикоза основывается на данных клинической картины и результатах лабораторных исследований.
-
Проведение микроскопического исследования пораженных ногтевых пластинок.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
Отдельную проблему может составлять возможный риск завоза тропических дерматомикозов в страны с умеренным климатом. Примером могут служить некоторые варианты поверхностной трихофитии волосистой части головы, которая относится к одной из наиболее контагиозных форм трихомикозов
Выделяемые в таких случаях возбудители чаще всего классифицируются как Trichophyton soudanense, и завозятся они чаще из стран Африканского континента. Клиническая картина таких трихомикозов идентична проявлениям обычного стригущего лишая. Грибы рода Candida - весьма распространенный возбудитель, для которого в условиях тропического климата формируются наиболее благоприятные условия роста и размножения. Поражения кожи и слизистых, вызванные Candida spp., приобретают в этих условиях нередко хронический распространенный характер. Примером служит хронический кандидоз кожи и слизистых оболочек с их одновременным поражением.
Кожа становится эритематозноинфильтрированной, покрытой корочками и вегетациями. Близлежащие участки слизистых оболочек ярко гиперемированы, покрыты белым налетом, нередко с явлениями гранулематоза.
Для обычных дерматомикозов, при которых частым возбудителем признают Tr. rubrum, в условиях тропиков характерно быстроразвивающееся распространение очагов поражения на обширные участки кожного покрова с вовлечением в процесс кожи лица.
В целом лечение тропических микозов кожи при наличии современных мощных антимикотических средств системного и наружного действия в большинстве случаев вполне успешно. Выбор конкретного антимикотика зависит как от клинической картины грибкового поражения кожи и индивидуальных особенностей больного.
Плесневые онихомикозы
В последние годы в европейских странах регистрируют заметный рост числа завозной грибковой инфекции с обычной клинической картиной, но нетипичными для умеренного климата возбудителями. В частности, поверхностный дерматомикоз, вызываемый Scytalidium dimidiatum, диагностируют иногда в Европе у лиц, приезжающих из стран Юго-Восточной Азии и Океании. Клинические симптомы этой грибковой инфекции весьма схожи с таковыми гиперкератотического микоза стоп, но многие детали, включая механизм передачи, еще не изучены.
Эпидемиология
В странах с тропическим и субтропическим климатом (в Африке, Центральной Америке, Юго-Восточной Азии и в Индии) чаще встречаются инфекции кожи и ногтей, вызванные распространенными там плесневыми грибами Scytalidium spp.
Многие плесневые грибы, выделяемый из пораженных ногтей, обитают в почве, их споры можно встретить на окружающих нас предметах. Источник возбудителя при плесневых недерматофитных онихомикозах находится во внешней среде.
Плесневые грибы-недерматофиты представлены разными видами. Большинство из них не относят к патогенным, или способным самостоятельно вызывать онихо- микозы. Несколько видов плесневых грибов признаны самостоятельными возбу- дителями: Scytalidium dimidiatum (Nattrassia magniferae) и Scytalidium hyalinum, кото- рые не уступают по патогенности дерматофитам, а также Onychocola canadensis, не встречающийся как контаминант или сапрофит и выделяемый только из поражен- ных ногтей. Инфекции, вызванные этими грибами, встречаются чаще в странах с субтропическим и тропическим климатом.
Онихомикозы могут быть вызваны также Scopulariopsis brevicaulis, который встречается в любой стране мира. По данным европейских исследований, до 3% всех случаев онихомикоза может быть вызвано этим возбудителем.
Следующими по частоте встречаемости при онихомикозе плесневыми грибами считают разные виды Aspergillus spp., а также Fusarium и Acremonium. Грибы из формального семейства Dematiaceae, которые могут вызывать темную пигментацию ногтей, представлены видами Alternaria, Cladosporium, Curvularia, реже другими. Онихомикозы, вызванные темноокрашенными грибами, встреча- ются редко и еще реже диагностируются.
До сих пор не ясно, могут ли перечисленные грибы (за исключением Scytalidium spp.) вызывать онихомикозы сами или они инфицируют ногти вторич- но, после внедрения дерматофитов либо на фоне заболевания ногтей неинфекционной природы. Сложные взаимоотношения дерматофитов с другими плесневыми и дрожжевыми грибами при смешанных инфекциях также до конца не изучены.
В России в структуре недерматофитных онихомикозов стоп отмечается низкий удельный вес дрожжевых грибов; более 20% всех случаев вызвано плесневыми грибами. Среди отдельных видов и родов плесневых грибов Aspergillus spp. встреча- ются чаще, а Scopulariopsis brevicaulis - реже. Редкие облигатно патогенные возбу- дители плесневого онихомикоза, такие как Scytalidium spp. и Onychocola canadensis, в нашей стране выделены не были. Было установлено также, что такие редкие виды Aspergillus, как A. ustus и A. clavatus, выступают в качестве самостоятельных возбудителей онихомикоза.
Клиническая картина
Любая клиническая форма онихомикоза может быть вызвана недерматофитны- ми плесневыми грибами. Тем не менее чаще всего наблюдают дистальную форму онихомикоза стоп, которая развивается на фоне существующего поражения ногтей грибковой или иной этиологии, как правило, у пожилых пациентов - так назы- ваемый вторичный онихомикоз. Кроме того, в последнее время участились случаи поражения ногтей на руках у людей, часто травмирующих кожу и ногти кистей на рабочем месте, загрязненном плесенями (маляры, строительные рабочие и т.п.). Клинические проявления плесневой инфекции, как правило, не имеют каких- либо четких отличительных особенностей, позволяющих дифференцировать ее от дерматофитии или кандидоза. Кроме того, плесневые онихомикозы часто развива- ются как вторичная или смешанная инфекция в уже измененных ногтях.
При плесневых инфекциях ногтевая пластинка может окрашиваться в черный (как правило, при инфекции, вызванной Scytalidium spp. и разными видами Dematiaceae), зеленый или серый (Aspergillus spp., Scopulariopsis brevicaulis) цвет. Описаны случаи поверхностной формы онихомикоза, вызванные Aspergillus terreus, Acremonium spp., Fusarium oxysporum и некоторыми другими плесневыми грибами. При Scytalidium-инфекции пластинка может становиться не белой, а черной - так называемая поверхностная черная форма. Проксимальную форму онихомикоза с паронихией или без нее иногда вызывают Scopulariopsis brevicaulis, Aspergillus, Fusarium spp. и некоторые другие плесневые грибы.
Дифференциальная диагностика
Плесневой онихомикоз дифференцируют от микоза ногтей другой этиологии и ониходистрофии.
При онихомикозе, вызванном плесневыми грибами, следует назначать лекарственные препараты соответствующего спектра действия согласно проведенным исследованиям чувствительности или известному опыту лечения конкретной этиологии. Предпочтение отдают системным антимикотикам широкого спектра действия (итраконазол). Продолжительность лечения определяют так же, как и при дерматофитном онихомикозе.
Профилактика
Профилактика плесневого онихомикоза состоит в предупреждении травмы ногтей и лечении ониходистрофии
В статье представлены данные рандомизированных клинических исследований, подтверждающие эффективность и безопасность 1% крема циклопирокс (Батрафен®), используемого для наружной терапии поверхностных микозов кожи дерматофитной и недерматофитной этиологии. Циклопирокс относится к химическому классу гидроксипиридонов с уникальным многоуровневым противогрибковым механизмом действия, отличающим его от других наружных антифунгальных препаратов. Циклопирокс и его соль циклопироксоламин обладают умеренным противовоспалительным действием, доказанным в клинических исследованиях, а также in vitro. В обзоре приведены данные исследований, посвященных детальному изучению фармакодинамики и микологической активности препарата в различных слоях кожи. При меньшей эффективности по сравнению с системными антимикотиками циклопирокс обладает выгодным соотношением пользы и риска благодаря хорошей переносимости и полному отсутствию серьезных неблагоприятных эффектов.
В профилактике рецидивов после проведенного наружного полноценного лечения поверхностных микозов кожи важная роль отводится ундециленовой кислоте – неспецифическому компоненту врожденной иммунной системы кожи. Являясь физиологичным продуктом, ундециленовая кислота с успехом применяется в дерматологической практике в лекарственной форме мазь (противогрибковый препарат Микосептин®) для лечения и профилактики рецидивов поверхностных микозов у взрослых и детей старше 2-х лет. Ундециленовая кислота и ее соли оказывают выраженное фунгистатическое действие в отношении дерматофитов.
Ключевые слова: дерматофитии, наружная терапия, циклопирокс, ундециленовая кислота, клинические исследования, профилактика рецидивов.
Для цитирования: Касихина Е.И. Возможности лечения и профилактики рецидивов поверхностных микозов кожи. РМЖ. Медицинское обозрение. 2017;25(11):854-858.
The possibilities of treatment and prevention of relapses of superficial skin mycoses
Kasikhina E.I.
Central State Medical Academy of the Facilities and Property Management Office under the RF President, Moscow
Central State Medical Academy of the Facilities and Property Management Office under the RF President, Moscow
The article presents data of randomized clinical trials confirming the efficacy and safety of 1% cream of cyclopyrox (Batrafen) used for external therapy of superficial mycoses of skin of dermatophyte and non-dermatophytic etiology. Cyclopyrox belongs to the chemical class of hydroxypyridones with a unique multilevel antifungal mechanism of action, different from other external antifungal agents. Cyclopyrox and its salt, cyclopyroxolamine, has a moderate anti-inflammatory effect, proven in clinical studies as well as in vitro. The review presents the data of studies of pharmacodynamics and mycological activity of the drug in various layers of the skin. Despite the lower efficacy of cyclopyrox compared to systemic antimycotics, it has a good benefit / risk ratio due to its excellent tolerability and complete absence of serious adverse effects.
A part of the article is devoted to the prevention of relapses after a complete external treatment of superficial skin mycoses, it describes an important role played by undecylenic acid, a nonspecific component of the innate immune system of the skin. As a physiological product, undecylenic acid is successfully used in dermatological practice in the form of ointment (antifungal drug Mikoseptin) for the treatment and prevention of relapses of superficial mycoses in adults and children over 2 years of age. Undecylenic acid and its salts have a pronounced fungistatic effect against dermatophytes.
Key words: dermatophytosis, external therapy, cyclopyrox, undecylenic acid, clinical studies, prevention of relapses.
For citation: Kasikhina E.I. The possibilities of treatment and prevention of relapses of superficial skin mycoses // RMJ. 2017. № 11. P. 854 –858.
Рассмотрены возможности лечения и профилактики рецидивов поверхностных микозов кожи
Введение
Поверхностные микозы кожи по праву могут считаться междисциплинарной проблемой во всем мире: у 20% населения Земли регистрируются те или иные грибковые поражения кожи, волос и ногтей. Для многих стран мира микозы кожи, вызываемые дерматофитами, – важная проблема общественного здравоохранения. Доля поверхностных микозов в структуре дерматологических заболеваний составляет 37–40% [1, 2].
В структуре дерматофитий лидируют микозы стоп, их доля в общем числе обращений – 80%. Риск заболеть микозами стоп многократно возрастает у лиц с сопутствующими заболеваниями и удваивается каждые 10 лет жизни. Так, доля микозов стоп среди 7–10-летних составляет 1,8%, среди 14–17-летних – 13,4% и среди юношей и девушек 15–18 лет – 17,1% [3]. Это объясняется популяризацией спорта, посещением бассейнов, саун, бань, а также ростом числа эндокринно-метаболических заболеваний и хронических воспалительных болезней кожи. Инфекционные заболевания, вызываемые микроорганизмами рода Trichophyton, включают не только микоз стопы (так называемая стопа атлета) и онихомикоз, но также инфекционные заболевания паховой области (дерматомикоз паховый), которые широко распространены среди лиц мужского пола. Кроме того, существует проблема развития патологического процесса на коже верхней части тела (микоз гладкой кожи туловища), особенно среди молодых людей, занимающихся спортивной борьбой, частота встречаемости данной патологии у этого контингента варьирует в диапазоне от 24 до 77% [4].
Лечение
Противорецидивное лечение
Заключение
Несмотря на значительный прогресс, достигнутый в системной терапии микозов, лечение дерматофитий редко обходится без наружной терапии. Поздняя обращаемость больных к микологу и дерматологу, самолечение или неудачно пролеченный процесс (например, онихомикоз) зачастую приводят к хроническому воспалительному процессу с преобладанием застойных сквамозно-гиперкератотических явлений. Наиболее перспективно применение антимикотических препаратов с уникальным сочетанием антибактериального и противовоспалительного действия: 8% лак, 1% крем циклопирокс (Батрафен®). Учитывая, что в большинстве случаев противогрибковая терапия назначается на продолжительное время, врачу важно убедиться в отсутствии лекарственной устойчивости дерматофитов к препарату. Рядом микробиологических исследований доказано отсутствие формирования резистентности к циклопироксу [2]. С позиций доказательной медицины в терапии дерматомикозов и онихомикозов циклопирокс является одним из наиболее эффективных современных наружных противогрибковых препаратов, используемых для лечения поверхностных микозов.
Учитывая, что большинство поверхностных микозов лечатся амбулаторно, рациональный подход к профилактике рецидива не менее важен, чем базовый курс лечения. С этой целью после исчезновения клинических проявлений заболевания, для предотвращения рецидива рекомендуется наносить мазь Микосептин® 1 р./сут в течение недели, далее – через день или 2 р./нед. в течение 1 мес. Антимикотик Микосептин® благодаря своему уникальному химическому составу – сочетанию ундециленовой кислоты и ундецилената цинка – способствует не только устранению инфекта, но и формирует условия, неблагоприятные для существования грибов.
Эти заболевания поражают только верхний слой эпидермиса. Часто они не сопровождаются никакими жалобами, и пациенты даже не знают об инфекции. Поверхностные микозы почти не заразны.
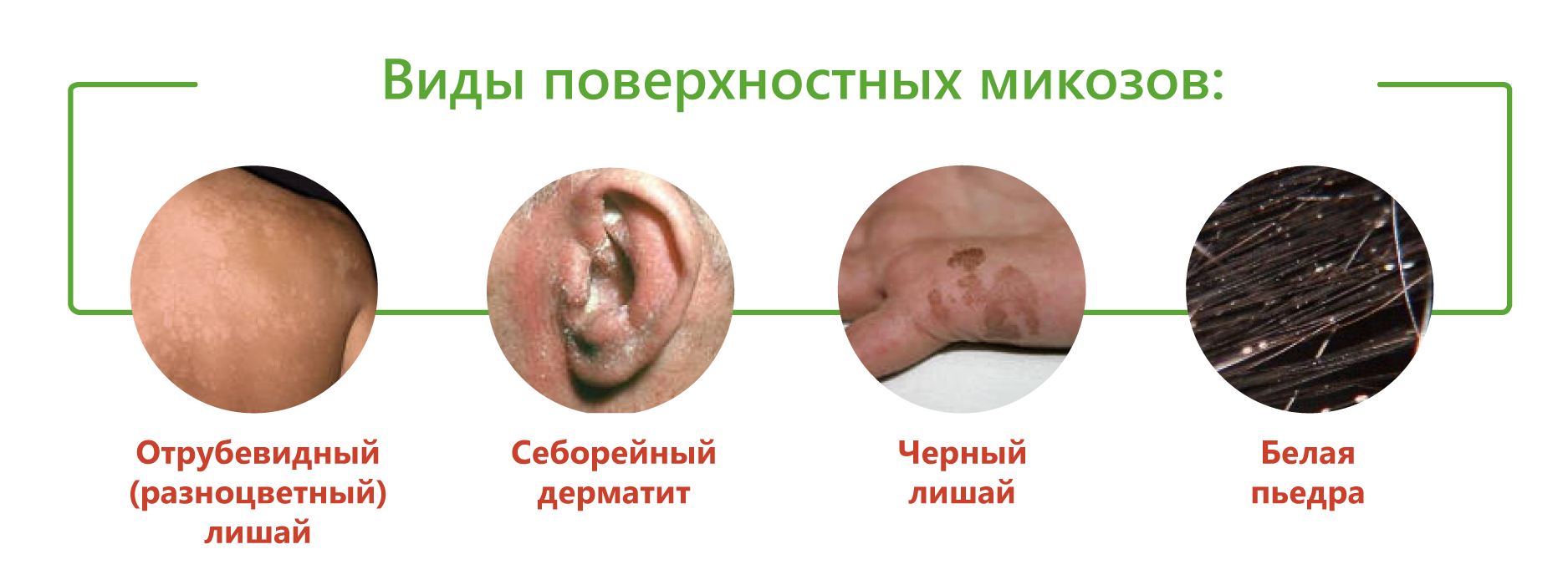
Самые частые поверхностные микозы кожи:
- отрубевидный, или разноцветный лишай;
- себорейный дерматит;
- белая пьедра.

Реже встречаются черный лишай и черная пьедра. Поражение вызывают грибы рода Malassezia, Hortaea, Trichosporon и Piedraia.
Возбудители отрубевидного лишая являются частью нормальной кожной микрофлоры. Это дрожжеподобные грибки, которые встречаются не только у человека, но и у животных (свиньи, козы, лошади и другие). Помимо разноцветного лишая, они вызывают развитие себорейного дерматита, перхоти, фолликулита. В некоторых случаях эти грибки попадают в кровь при катетеризации центральных вен, особенно у новорожденных детей.
Черный лишай распространен в тропических областях Земли. Источником заражения является влажная почва, компост, перегной, гниющая древесина.
Белая пьедра поражает волосы. Она встречается во всем мире, но наиболее распространена в субтропиках и тропиках. Ее возбудитель является второстепенным компонентом нормальной кожной микрофлоры.
Развитию этого заболевания способствует угнетение иммунитета. Так, им нередко сопровождается лейкоз, состояние после трансплантации органов, множественная миелома, апластическая анемия, лимфомы, злокачественные опухоли, наркомания и СПИД. Кроме вовлечения волос, грибок может вызвать у таких пациентов эндофтальмит, перитонит, эндокардит и другие хронические воспалительные процессы.
Черная пьедра поражает волосы на голове, лице, лобковой области. Она распространена в Юго-Восточной Азии и Латинской Америке.
Возбудители поверхностных микозов не опасны для здорового человека. Однако при угнетении защитных сил организма они способны проникнуть в глубокие ткани и привести к патологии внутренних органов.
Симптомы поверхностного микоза
Все поверхностные микозы поражают роговой слой эпидермиса или волосы. Живые ткани кожи в патологический процесс не вовлекаются.
Отрубевидный лишай – хроническое заболевание верхнего слоя кожи. Оно характеризуется хорошо ограниченными очагами белого, розового, палевого или бурого цвета, которые часто сливаются. Участки поражения покрыты тонкими чешуйками и слегка шелушатся. Цвет меняется в зависимости от обычной пигментации кожи, действия солнечного света и тяжести заболевания.
Поражение возникает на туловище, плечах, руках, реже на шее и лице. В ультрафиолетовом облучении видна характерная бледно-зеленая флуоресценция. Чаще болеют молодые люди, но заболевание может поражать и детей, и пожилых людей.
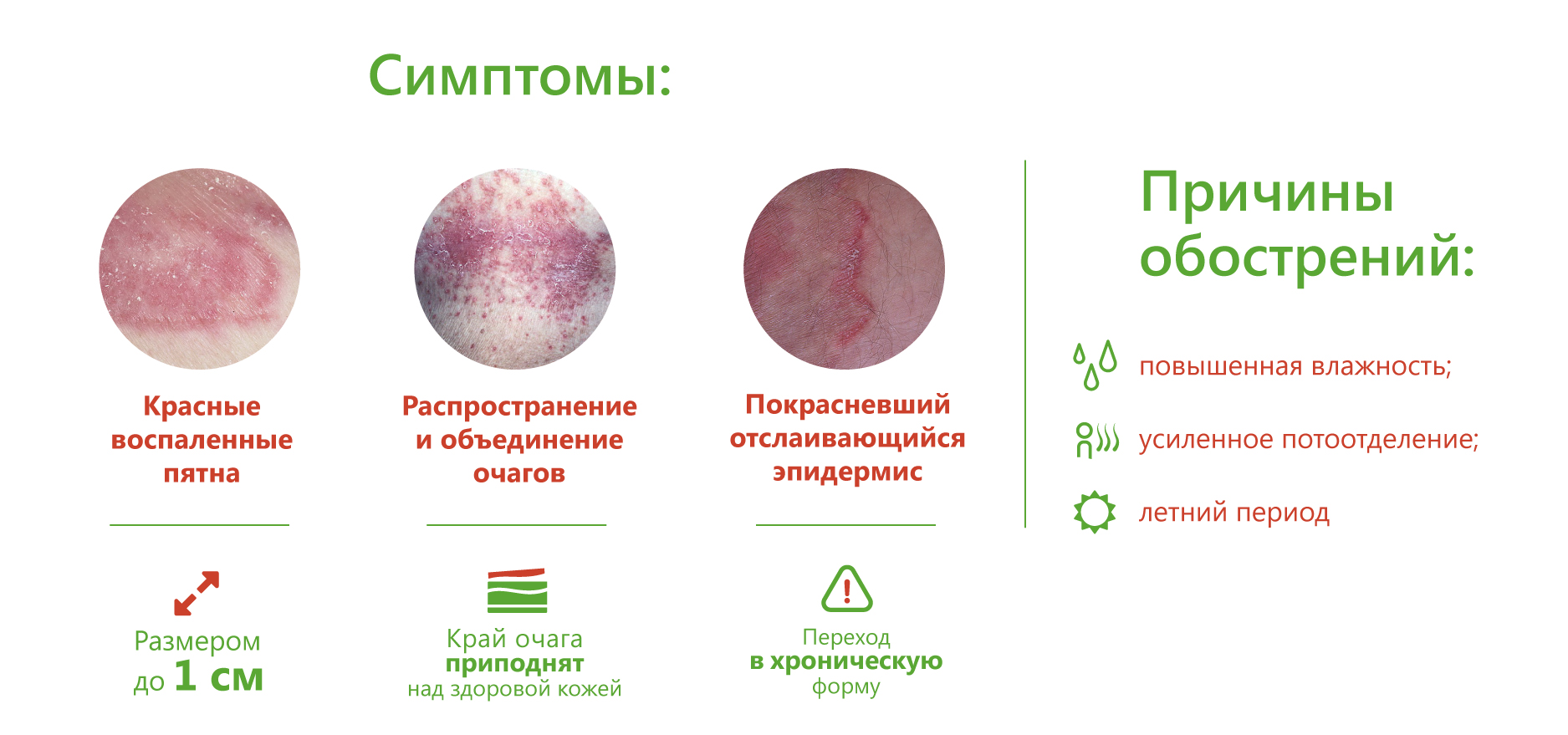
Отрубевидный фолликулит сопровождается появлением мелких уплотнений на спине, груди, плечах, реже на шее и лице. Они непостоянны и часто появляются после пребывания на солнце. В устьях инфицированных волосяных фолликулов при микроскопии определяется большое количество грибков. Заболевание хорошо поддается лечению, однако после выздоровления требуется регулярное профилактическое применение противогрибковых препаратов, например, лосьона Клотримазол для ногтей и кожи.
Такие поверхностные микозы, как себорейный дерматит и перхоть, возникают при сочетании нескольких из перечисленных факторов:
- генетическая предрасположенность;
- стрессы;
- изменение количества и состава кожного сала;
- щелочная реакция кожи при увеличении активности эккриновых потовых желез;
- болезнь Паркинсона;
- СПИД.
Клинические проявления: покраснение и шелушение в областях, хорошо снабженных сальными железами. Это волосистая часть головы, лицо, брови, уши, верхняя часть туловища. Очаги имеют красный цвет и покрыты жирными чешуйками. Часто отмечается кожный зуд, особенно на голове.
Несмотря на лечение поверхностного микоза, такого как перхоть или себорейный дерматит, часто наблюдаются рецидивы заболевания.
Белая пьедра поражает волосы, обычно в подмышечных впадинах или на голове, реже на лице или в области лобка. Заболевание чаще встречается у молодых людей. Внешне она проявляется непостоянными мягкими белыми или светло-коричневыми узелками около 1 мм в диаметре, прочно прикрепленными к волосам.
Лечение поверхностного микоза
При отрубевидном лишае лечение поверхностного микоза заключается в использовании местных противогрибковых препаратов, которые жители Москвы и других регионов могут купить на нашем сайте по выгодной цене. К ним относится, например, лосьон Клотримазол для ногтей и кожи. Это очень удобное средство, которое легко наносить на кожу. Под его действием возбудители поверхностных микозов и дерматомикозов быстро погибают. Лосьон следует использовать дважды в день на протяжении 2 недель. Он смягчает кожу, не вызывает ее раздражения и не всасывается в кровь. Поэтому побочные эффекты у этого лекарства практически отсутствуют. Стоимость терапии с помощью лосьона ниже, чем при использовании многих других фунгицидных средств.
При рецидивах заболевания или при обширном поражении назначают противогрибковые медикаменты для приема внутрь. Врачи назначают кетоконазол или итраконазол. Самолечение этими медикаментами опасно для здоровья, поскольку у них есть противопоказания и побочные эффекты.
Чтобы заболевание не повторялось, необходимо еженедельное использование антифунгальных средств, например, лосьона Клотримазол, в течение длительного времени. Пигментация кожи восстанавливается в течение нескольких месяцев.
При черном лишае противогрибковые средства наносят на ладони 2 раза в день в течение месяца. Эта патология эффективно лечится с помощью клотримазола в виде лосьона, который можно приобрести на нашем сайте.
При белой пьедре простейший метод лечения – сбривание волос. В последующем можно использовать наружные антифунгальные средства для предотвращения рецидива. Лосьон Клотримазол следует втирать в кожу головы и наносить на волосы 1 раз в неделю для профилактики повторного появления грибка.
Черная пьедра лечится путем бритья волос или приема внутрь противогрибковых антибиотиков, таких как тербинафин. Дополнительно кожу головы и волосы обрабатывают средствами с антимикотическим эффектом. В таком случае удобнее использовать не мази или кремы, а препараты в жидкой форме, например, Клотримазол лосьон для ногтей и кожи.
Профилактика заболевания
Поверхностные микозы передаются лишь при тесном контакте с больным человеком и при использовании общих предметов быта, например, расчесок. Заболевание возникает у предрасположенных людей с измененными свойствами кожного сала или угнетением иммунитета.

Поэтому первичная профилактика состоит в отказе от близкого телесного контакта с людьми, у которых есть признаки грибковой инфекции. Недопустимо пользоваться чужими предметами гигиены. В путешествиях по тропическим странам рекомендуется защищать волосы головным убором. Вероятность попадания грибка при этом резко снижается. Руки и ноги рекомендуется обрабатывать средством профилактического действия – препаратом Микоспрей.
Вторичная профилактика заключается в регулярном применении противогрибковых средств в течение длительного времени даже после излечения. Это необходимо, поскольку споры возбудителя могут долго сохраняться в роговом слое кожи или на волосах. Еженедельная обработка кожи лосьоном Клотримазол позволит защититься от рецидивов болезни.
Чтобы избежать появления разноцветного лишая, не следует загорать сразу после водных процедур. Рекомендуется использовать солнцезащитный крем или вообще отказаться от пребывания под прямыми солнечными лучами.
Для предупреждения тяжелых форм заболевания необходима поддержка иммунитета, витаминизированное питание, общеукрепляющие процедуры.
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.

В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
Виды глубоких микозов
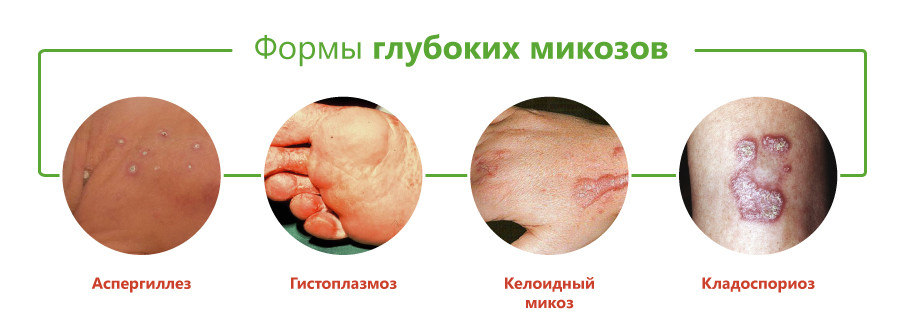
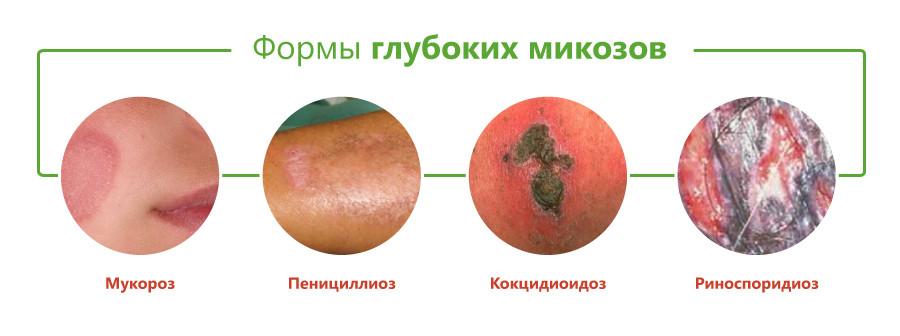
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
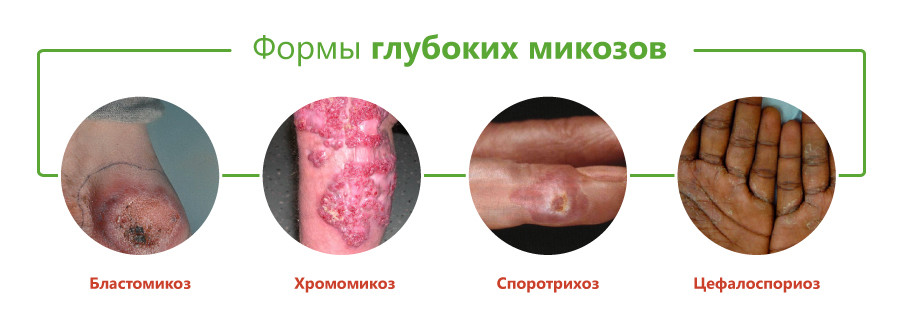
- бластомикоз и криптококкоз;
- гистоплазмоз;
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.
Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.

В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.
Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.
Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов
Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Читайте также:

