Другие уточненные врожденные инфекционные и паразитарные болезни
Обновлено: 26.04.2024
Врожденные инфекции у плода и новорожденного ребенка: виды, возбудители, клиника, диагностика
Передача врождённых и перинатальных инфекций плоду происходит через плаценту (внутриутробные инфекции), во время родов или при контакте с физиологическими жидкостями матери. Длительное разрушение плодных оболочек также способствует развитию внутриутробных заболеваний. Кроме того, заражение может произойти и после рождения (при контакте с матерью и другими людьми).
Врожденная краснуха
Первый признак врождённой краснухи — желтуха, как следствие развития гепатита. Часто возникает гемолиз и тромбоцитопеническая пурпура, а также слабовыраженные клинические проявления менингоэнцефалита. У некоторых новорождённых обнаруживают признаки метафизарной дисплазии. Инфицированные дети при рождении обычно имеют сниженную массу тела и отстают в физическом развитии.
В тяжёлых случаях болезнь обычно заканчивается летальным исходом. Наиболее грозные осложнения — незаращение артериального протока, катаракта, глухота, ретинопатия.
Тест на антитела к краснухе (IgM), которые можно обнаружить в крови детей до 3-го мес жизни, даёт положительный результат. При заболевании матери в I триместре вероятность развития патологии у ребёнка составляет 60%, поэтому некоторые женщины предпочитают прерывать беременность. В дальнейшем риск заметно снижается (2% после 20-й нед), в связи с чем выбор между рождением ребенка с вероятными нарушениями в развитии и прерыванием беременности необходимо делать крайне осторожно.
Цитомегаловирус у плода и новорожденного
Инфекция проявляется примерно в 1% случаев, при этом тяжёлая форма заболевания развивается только у 1% инфицированных. Наиболее высокий риск заражения плода отмечают на сроке гестации, соответствующем I триместру беременности. Симптомы заболевания у новорождённых — сниженная масса тела, гепатомегалия, спленомегалия, тромбоцитопения, продолжительная желтуха, повышенная возбудимость, судорожный синдром, аномальный мышечный тонус и двигательные расстройства.
Наиболее частые осложнения — микроцефалия, нейросенсорная глухота. Нередко обнаруживают кальцификацию головного мозга, гемиплегию (паралич мышц одной стороны тела), замедление психомоторных реакций, хориоретинит и миопатию. Диагностика основана на обнаружении антител к цитомегаловирусу (IgM) или определении экскреции вируса в течение первых двадцати дней жизни.
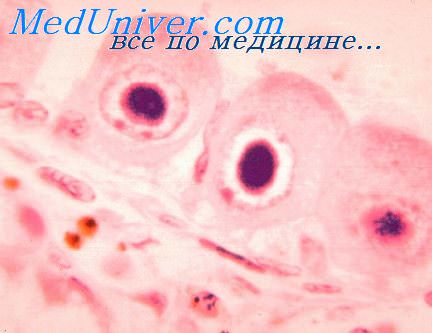
Возбудитель ЦМВ инфекции
Врожденная инфекция вируса простого герпеса
Первичная инфекция, вызванная вирусом простого герпеса, сопровождается виремией. При этом может произойти трансплацентарное заражение плода. При врождённом инфицировании дети рождаются с тяжёлыми отклонениями (пневмония, менингоэнцефалит, гепатоспленомегалия, цитопения), но лишь у некоторых из них присутствуют герпетические очаги на коже и слизистых оболочках. Лечение ацикловиром позволяет снизить смертность с 80—90% до 10—15%.
Терапию следует начинать до получения результатов лабораторного анализа. Первичная инфекция также возникает при заражении от матери, страдающей генитальным герпесом. При этом в первые дни жизни ребёнка возникают очаги на коже, конъюнктиве, слизистой оболочке рта и половых органов, а в 50% случаев наблюдают генерализованное течение инфекции. Лечение: внутривенное введение ацикловира.
Ветряная оспа плода
Инфицирование плода ветряной оспой возникает при заражении беременной в I—II триместре беременности, при этом вероятность передачи инфекции плоду составляет 3%. Заболевание характеризуется развитием рубцовой контрактуры в области лимбических структур головного мозга, микроцефалии или офтальмомикрии. Непривитые беременные в течение десяти дней после возможного заражения (контакта) должны пройти профилактический курс введения иммуноглобулина (содержащим антитела к вирусу ветряной оспы).
Ветряная оспа новорождённых возникает при заболевании матери в течение одной недели до родов. Смертность составляет 40%, поэтому в первые 48 ч жизни ребёнку необходимо ввести специфический иммуноглобулин. При ухудшении состояния следует незамедлительно начать лечение ацикловиром. Применение нормального иммуноглобулина человека не защищает новорождённого от заражения. В некоторых странах применяется вакцина.
Врожденный листериоз
Трансплацентарная передача Listeria monocytogenes происходит при заражении матери инфекцией, протекающей бессимптомно. Заболевание матери на ранних стадиях беременности обычно приводит к смерти плода, а на более поздних — к преждевременным родам. Инфекцию новорождённых обычно осложняет бактериемия, гепатоспленомегалия, менингоэнцефалит, тромбоцитопения и пневмония. При интранатальном заражении инфекция развивается в течение первых двух недель жизни ребенка и сопровождается менингитом и бактериемией.
Для выделения возбудителя на анализ отбирают кровь, спинномозговую жидкость, плацентарную ткань и послеродовую жидкость из матки. Инфицированную мать и ребёнка помещают в отдельную палату, так как они могут стать причиной вспышки заболевания в родильном отделении. Препарат выбора — ампициллин (иногда в комплексе с гентамицином); длительность лечения 2—6 нед.
Врожденный сифилис
Благодаря эффективным пренатальным исследованиям случаи врождённого сифилиса в настоящее время достаточно редки. У заражённых детей обнаруживают лихорадку, а также симптомы, свойственные вторичному сифилису, сыпь, кондиломы и трещины на слизистых оболочках. При развитии остеохондритов возникает выраженный болевой синдром. Очень часто отмечают постоянный насморк (сопение, гнусавость).
Для подтверждения диагноза применяют темнопольную микроскопию образцов поражённой кожи и слизистых оболочек. Специфические IgM или другие антитела персистируют в организме свыше 6 мес после перенесённой инфекции. Поздние симптомы (глухота, атрофия зрительного нерва, паретический нейросифилис) наблюдают в возрасте 12—20 лет. Нередко возникают бугристые образования на лобных костях, хронический большеберцовый периостит, перфорация передних зубов, деформация первых постоянных коренных зубов и высокий изгиб нёба. Препарат выбора — пенициллин.
Врожденный токсоплазмоз
Вероятность врождённого токсоплазмоза варьирует в разных регионах. Например, в Великобритании его регистрируют достаточно редко, а во Франции — часто. При заражении беременной трансплацентарную передачу инфекции плоду наблюдают в каждом третьем случае. Наиболее высок риск развития патологии плода (мертворождение, смерть после рождения, кальцификация головного мозга, церебральный паралич и эпилепсия) при заражении женщины в I и II триместре беременности.
Хориоретинит может возникать только спустя некоторое время после рождения и быть единственным симптомом болезни. Токсоплазмоз у матери подтверждают при обнаружении специфических антител (IgM) или сероконверсии. IgM также обнаруживают у инфицированных новорождённых. Применение спирамицина позволяет снизить риск трансплацентарного заражения, но не влияет на исход заболевания у новорождённых.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рассмотрены факторы риска паразитозов у детей, действие паразитов на организм ребенка, подходы к диагностике паразитарной инвазии и принципы комплексного лечения паразитозов с тем чтобы предотвратить дальнейшее развитие функциональных нарушений с формиров
Risk factors of parasitosis in children was considered, as well as the influence of parasites on a child's body, approaches to the diagnostics of parasitic invasions and principles of integrated treatment of parasitic diseases in order to prevent the further development of functional disorders of the formation of organic pathology.
.jpg)
Паразитарное заболевание — развитие болезненных симптомов в результате жизнедеятельности гельминта или простейших в организме человека [1]. Основной фактор выживания и распространения паразитов — их необычайно высокая репродуктивная способность, а также постоянно совершенствующиеся механизмы приспособления к обитанию в теле человека. К сожалению, настороженность медицинских работников в отношении паразитарных заболеваний у населения в настоящее время чрезвычайно низка, а профилактика гельминтозов сведена к лечению выявленных инвазированных пациентов [12, 13]. Вместе с тем многие исследователи отмечают связь широкой распространенности паразитозов у детского населения с развитием функциональной патологии органов пищеварения на фоне нарушений регуляции и высокий риск формирования хронических заболеваний даже при условии естественной санации ребенка с течением времени.
Самые распространенные и изученные заболевания — аскаридоз, энтеробиоз (рис. 1) и лямблиоз — регистрируются повсеместно. В России ежегодно выявляется более 2 млн больных нематодозами. При оценке территориального распределения лямблиоза по России установлено, что самый высокий средний уровень показателей заболеваемости в течение многих лет отмечен в Санкт-Петербурге, причем пораженность детей, посещающих детские учреждения, составляет 35% [2].
Каждый человек в течение жизни неоднократно переносит различные паразитарные заболевания [9]. В детском возрасте паразитозы встречаются чаще. У детей раннего возраста (до 5 лет) этому способствует широкая распространенность репродуктивного материала паразитов (цисты, яйца, личинки (рис. 2)) в окружающей среде и недостаточное развитие гигиенических навыков.
.jpg)
Значимость определенных факторов риска меняется в соответствии с возрастом ребенка. Доказано, что для детей младшего возраста более значимы санитарно-гигиенические условия проживания, а для подростков при сборе анамнеза необходимо уделить внимание социально-экономическим и географическим факторам (пребывание в лагере, туристическая поездка, наличие младшего брата или сестры) (рис. 3).
.jpg)
Транзиторное снижение противоинфекционного иммунитета как фактор риска возникновения паразитоза у детей регистрируется также в период реконвалесценции после вирусных заболеваний, вызываемых вирусами герпетической группы (цитомегаловирус, вирус простого герпеса I и II, вирус Эпштейна–Барр), может возникать в результате ятрогении (применение иммуносупрессивной терапии при аллергических и аутоиммунных заболеваниях). В настоящее время значимая доля детей находится в состоянии дезадаптации, которое также сопровождается снижением иммунной защиты.
Иммунную защиту желудочно-кишечного тракта (ЖКТ) ребенка можно условно разделить на специфическую и неспецифическую. К неспецифической защите относят комплекс условий нормального пищеварения: зрелость ферментативных систем, обеспечение кислотно-щелочного градиента в различных отделах ЖКТ, деятельность нормальной микрофлоры, адекватную моторику.
Отдельно необходимо отметить, что для такого заболевания, как лямблиоз, предрасполагающим фактором инвазии является нерегулярное и недостаточное отделение желчи в кишечник при аномалиях развития желчного пузыря (перетяжки, перегибы). Лямблиоз, выявленный у пациентов педиатрического отделения МОНИКИ, в 100% случаев сопровождался дисфункцией билиарного тракта.
.jpg)
У детей в восстановительном периоде после острых кишечных инфекций, после массивной антибиотикотерапии, а также у пациентов с хронической патологией органов пищеварения сопутствующие нарушения ферментного обеспечения, нормофлоры и моторики кишечника также делают ЖКТ более уязвимым для паразитов (рис. 4).
Специфическая защита слизистой оболочки органов пищеварения зависит от возраста ребенка и его зрелости. Механизм специфической иммунной защиты является одной из наиболее древних систем организма, так как гельминтозы сопровождают человечество в течение многих тысячелетий. Этот механизм представлен прежде всего эозинофилами крови и иммуноглобулином Е.
Классический развернутый антипаразитарный ответ может быть сформирован у ребенка не ранее достижения им 4 лет и тесно связан с качеством и количеством IgE, созревающего к этому возрасту. При контакте организма с паразитом в первую очередь выделяются медиаторы воспаления: интерлейкин, лейкотриен С4, D4, простагландины, тромбоксаны. Увеличивается количество лимфоцитов, продуцирующих IgM и IgG. В клиническом анализе крови отмечается рост уровня эозинофилов и базофилов, связанный с увеличением содержания этих клеток в тканях инвазированного органа. Встречаясь с личинками паразита, тканевые базофилы выделяют гепарин и гистамин, которые в сочетании с лейкотриенами и другими медиаторами воспаления вызывают общие проявления: зуд, реактивный отек, гиперемию, а также могут спровоцировать общие проявления: бронхоспазм, проявления крапивницы или диарею. Аллергическое воспаление при паразитозах развивается по классическому пути и призвано создать условия, приводящие к гибели и/или элиминации паразита [5].
Вместе с тем эозинофилы обладают выраженным цитотоксическим потенциалом, превышающим возможности других клеток крови, что объясняет первостепенное значение эозинофилов в антипаразитарных реакциях и их повреждающую роль при аллергии. Основное действие эозинофилы оказывают в барьерных тканях. В очаге инвазии они дегранулируют, оказывая гельминтотоксическое и цитотоксическое действие. Белки эозинофильных гранул (большой основной протеин, эозинофильная пероксидаза, эозинофильный катионный протеин, эозинофил-производный нейротоксин) токсичны не только для паразита, но и для клеток организма ребенка. Еще одной из важных причин системных и органных поражений, сопутствующих паразитозам, является образование иммунных комплексов [9, 10].
Действие паразитов на организм ребенка осуществляется с вовлечением многих систем. Практически все их виды могут вызывать сдвиг соотношения Th1/Th2 клеток в направлении, благоприятном для их выживания. Описаны случаи, когда продукты выделения паразита оказывали гормоноподобное действие на организм хозяина [5].
Местное влияние паразиты осуществляют, вызывая контактное воспаление слизистой оболочки и стимулируя вегетативные реакции. При этом нарушаются процессы кишечного всасывания, адекватная моторика ЖКТ и его микробиоценоз.
Системное влияние оказывается за счет использования паразитом энергетического и пластического потенциала пищи в ущерб организму ребенка, индукции аллергии и аутоиммунных процессов, целенаправленной иммуносупрессии и эндогенной интоксикации. Проведенными исследованиями показано, что аллергический синдром сопутствует аскаридозу и энтеробиозу в 71,3% случаев. Среди детей с атопическим дерматитом паразитозы выявляются у 69,1%, при этом лямблиоз из числа всех инвазий составляет 78,5% [4].
Особенно узнаваемую клиническую картину формирует токсокароз (рис. 5). Клиническими маркерами этой инвазии являются лейкемоидная реакция эозинофилов (от 20% и выше эозинофилов в формуле крови), сопровождающая ярко и упорно протекающий аллергический синдром в виде атопического дерматита с выраженным зудом и резистентностью к традиционной терапии или тяжелую бронхиальную астму с частыми приступами.
В 75,3% случаев паразитозы сопровождаются разнообразными функциональными нарушениями со стороны ЖКТ. Рядом работ доказано, что паразитарная инвазия способна вызывать нарушения углеводного обмена, а также дисахаридазную недостаточность за счет снижения уровня лактазы [7, 9].
У большинства детей нарушения адаптации являются одним из важных звеньев патогенетического процесса при паразитозе. Следует отметить, что состояние дезадаптации затрагивает в первую очередь лимфоцитарное звено иммуногенеза, что не может не сказываться на созревании и дифференцировке специфического иммунитета.
Диагностика паразитозов
До настоящего времени ведется поиск простого, доступного и надежного метода диагностики паразитозов. Разработанные методики прямого визуального обнаружения требуют минимальной экспозиции диагностического материала, многократных повторных исследований. Известные способы диагностики глистных инвазий и протозоозов, такие как метод толстого мазка фекалий по Като, метод формалин-эфирного осаждения, перианальный соскоб, микроскопия пузырной и печеночной желчи, имеют ряд недостатков, связанных как с особенностями развития паразита, так и с состоянием макроорганизма и его реактивностью.
Непрямые методы исследования (определение специфических антител) обладают недостаточной специфичностью и достоверностью. Известно, например, что, проходя сложный цикл развития от яйца до взрослого состояния, гельминты меняют свой антигенный состав. Антитела в организме хозяина вырабатываются в основном в ответ на поступление экскретов и секретов гельминта, тогда как в иммунодиагностических реакциях используются соматические антитела. Возникающая неспецифическая сенсибилизация организма, общность некоторых антигенов трематод, простейших и человека создают высокий удельный вес ложноположительных серологических реакций в титрах ниже достоверно диагностических. Таким образом, исследование методом иммуноферментного анализа (ИФА) на гельминты является высокочувствительным, но низкоспецифичным методом. Определение паразитов методом полимеразной цепной реакции (ПЦР) является высокоспецифичным и высокочувствительным методом, но из-за дороговизны и сложности не может быть скрининговым, когда, например, нужно обследовать группу детей из детского учреждения.
Не теряет своей актуальности клинический осмотр ребенка и внимательный учет косвенных признаков паразитоза. Важно отметить возможность течения паразитоза при аллергическом и астеническом синдроме, полилимфаденопатии неясного генеза, при нарушениях кишечного всасывания, углеводного обмена, при затяжном и хроническом течении болезней пищеварительного тракта, гепатоспленомегалии неясного генеза. Течение паразитарной инвазии имеет клинические особенности: обычно признаки поражения минимизированы, заболевание носит стертый характер, обострения полиморфны и неярки. Особенностью обострений заболеваний данной группы является их цикличность с периодом в 11–15 дней.
Косвенными лабораторными признаками паразитоза могут быть анемия, базофилия, эозинофилия, увеличение уровня аспартатаминотранферазы (АСТ).
Кроме того, признаки возможной паразитарной инвазии следует учитывать при оценке результатов инструментального исследования. При ультразвуковом исследовании органов брюшной полости у ребенка старше 3 лет косвенными признаками паразитоза являются гепатоспленомегалия, неравномерность паренхимы печени и селезенки за счет мелких гиперэхогенных сигналов, увеличенные лимфатические узлы в воротах селезенки.
Лечение гельминтозов
Лечение гельминтозов должно начинаться с применения специфических антигельминтных препаратов. Современный арсенал лекарственных средств, используемых для лечения кишечных паразитозов, включает значительное количество препаратов различных химических классов [11]. Они применяются как в клинической практике для лечения выявленных больных, так и с целью массовой профилактики.
Определяя препарат для специфической противопаразитарной терапии, следует понимать, что спектр действия этих препаратов не особенно широк. Практически все препараты этой группы применяются многие десятки лет и целесообразно предположить, что паразиты выработали системы приспособления и заболевание может быть резистентным к проводимой терапии. По данным Г. В. Кадочниковой (2004), эффективность такого традиционного препарата, как Декарис, в современных условиях не достигает 57%. Кроме того, эта группа противопаразитарных средств, к сожалению, имеет ряд побочных эффектов: тошноту, рвоту, абдоминальный синдром.
Таким образом, в современных условиях следует отдавать предпочтение более современным препаратам, которые, во-первых, являются универсальными для лечения как нематодозов, так и смешанных глистных инвазий и активны в отношении такого распространенного паразита, как лямблия. Во-вторых, использование одного противопаразитарного препарата, а не их комбинации, ощутимо снижает риск неприятных побочных эффектов. На сегодняшний день единственный представитель этой группы в нашей стране — альбендазол (Немозол).
Для лечения аскаридоза у детей старшего возраста или при рецидивировании заболевания в настоящее время под наблюдением врача может быть применен комбинированный прием антигельминтных средств (например, альбендазол в течение трех дней, затем — Вермокс в течение трех дней). Непременным условием успешной дегельминтизации больных энтеробиозом являются одновременное лечение всех членов семьи (коллектива) и строгое соблюдение гигиенического режима для исключения реинвазии. Следует отметить, что важное значение имеет ежедневная влажная уборка, так как были описаны казуистические случаи распространения репродуктивного материала остриц на частичках пыли на высоту до 1,5 метра.
В педиатрической клинике МОНИКИ разработаны принципы терапии паразитозов, учитывающие особенности патогенеза инвазии и позволяющие качественно и надежно вылечить данную группу заболеваний. Благодаря применению разработанной схемы терапии удается эффективно предотвратить реинвазию и развитие функциональных нарушений органов пищеварения у детей.
Принципы терапии больных паразитозами
1. Прием антипаразитарных препаратов проводится с учетом вида возбудителя инвазии.
Препараты, применяемые в лечениии аскаридоза:
- Вермокс (мебендазол) (для детей с 2 лет) — по 100 мг 2 раза в сутки в течение 3 дней;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении энтеробиоза:
- Вермокс (мебендазол) (для детей с 2 лет) — 100 мг однократно;
- Пирантел — 10 мг/кг однократно;
- Немозол (альбендазол) (для детей с 2 лет) — 400 мг однократно.
Препараты, применяемые в лечении лямблиоза:
- орнидазол 25–30 мг/кг (если масса тела больше 35 кг — 1000 мг) в два приема в течение 5 дней, 1 день — 1/2 дозы, повторный курс через 7 дней;
- Макмирор (нифурател) — по 15 мг/кг 2 раза в сутки в течение 7 дней;
- Немозол (альбендазол) — по 15 мг/кг однократно в течение 5–7 дней.
2. Лечение паразитоза предусматривает измененные в результате жизнедеятельности паразитов свойства пищеварительного тракта ребенка (функциональные нарушения органов пищеварения, ферментопатия, изменение микробиоценоза) и их коррекцию курсами ферментных препаратов и синбиотиков (табл. 1).
3. Обязательное применение энтеросорбентов и комплекса поливитаминов с микроэлементами (табл. 2 и 3).
Таким образом, разработанные в клинике педиатрии МОНИКИ принципы комплексной терапии паразитозов у детей предусматривают поэтапное восстановление функционального состояния ЖКТ, нарушенного в результате местного и системного влияния паразитов. Применение комплексной терапии позволяет предотвратить дальнейшее развитие функциональных нарушений с формированием органической патологии, а также избежать реинвазии.
Литература
Л. И. Васечкина 1 , кандидат медицинских наук
Т. К. Тюрина, кандидат медицинских наук
Л. П. Пелепец, кандидат биологических наук
А. В. Акинфиев, кандидат медицинских наук
При необходимости идентифицировать лекарственное средство, вызвавшее нейтропению, используют дополнительный код внешних причин (класс XX).
Исключена: преходящая неонатальная нейтропения (P61.5)
D71 Функциональные нарушения полиморфно-ядерных нейтрофилов
- Дефект рецепторного комплекса клеточной мембраны
- Хронический (детский) гранулематоз
- Врожденный дисфагоцитоз
- Прогрессирующий септический гранулематоз
D72 Другие нарушения белых кровяных клеток
- аномальная лейкоцитарная дифференциация (R72)
- базофилия (D75.8)
- иммунные нарушения (D80-D89)
- нейтропения (D70)
- предлейкоз (синдром) (D46.9)
D72.0 Генетические аномалии лейкоцитов
Аномалия (грануляции) (гранулоцита) или синдром: Альдера, Мая-Хегглина, Пельгера-Хюэта
- Наследственная:
- лейкоцитарная
- гиперсегментация
- гипосегментация
- лейкомеланопатия
Исключен: Синдром Чедиака-Хигаси (-Стейнбринка) (E70.3)
D72.8Другие уточненные нарушения белых кровяных клеток
- лимфоцитарная
- моноцитарная
- миелоцитарная
- Лейкоцитоз
- Лимфоцитоз (симптоматический)
- Лимфопения
- Моноцитоз (симптоматический)
- Плазмацитоз
D72.9 Нарушение белых кровяных клеток неуточненное
D73 Болезни селезенки
Аспления послеоперационная Атрофия селезенки Исключена: аспления (врожденная) (Q89.0)
Исключены: спленомегалия: . БДУ (R16.1) . врожденная (Q89.0)
D73.2 Хроническая застойная спленомегалия
D73.3 Абсцесс селезенки
D73.4 Киста селезенки
Разрыв селезенки нетравматический
Исключен: травматический разрыв селезенки (S36.0)
D73.8Другие болезни селезенки
Фиброз селезенки БДУ
D73.9 Болезнь селезенки неуточненная
D74 Метгемоглобинемия
D74.0 Врожденная метгемоглобинемия
Врожденная недостаточность NADH-метгемоглобинредуктазы
Гемоглобиноз M [болезнь Hb-M]
D74.8 Другие метгемоглобинемии
Приобретенная метгемоглобинемия (с сульфгемоглобинемией)
При необходимости идентифицировать причину используют дополнительный код внешних причин (класс XX).
D74.9 Метгемоглобинемия неуточненная
D75 Другие болезни крови и кроветворных органов
- увеличение лимфатических узлов (R59.-)
- гипергаммаглобулинемия БДУ (D89.2)
- лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- брыжеечный (острый) (хронический) (I88.0)
D75.0 Семейный эритроцитоз
Исключен: наследственный овалоцитоз (D58.1)
D75.1 Вторичная полицитемия
- БДУ
- приобретенная
- связанная с:
- эритропоэтинами
- снижением объема плазмы
- высотой
- стрессом
- эмоциональная
- гипоксемическая
- нефрогенная
- относительная
D75.8 Другие уточненные болезни крови и кроветворных органов
D75.9Болезнь крови и кроветворных органов неуточненная
D76 Другие уточненные заболевания с вовлечением лимфоретикулярной ткани и ретикулогистиоцитарной системы
- болезнь Леттерера-Сиве (C96.0)
- эозинофильная гранулема (C96.6)
- Болезнь Hand-Schüller-Christian (C96.5)
- гистиоцитарная саркома (C96.8)
- гистиоцитоз X, мультифокальный (C96.5)
- гистиоцитоз X, унифокальный (C96.6)
- гистиоцитоз клеток Лангерганса (Langerhans), мультифокальный (C96.5)
- гистиоцитоз клеток Лангерганса (Langerhans), унифокальный (C96.6)
- злокачественный гистиоцитоз (C96.8)
- ретикулоэндотелиоз:
- лейкемический (C91.4)
- нелипидный (C96.0)
- ретикулез:
- гистиоцитарный медуллярный (C96.8)
- липомеланотический (I89.8)
- злокачественный БДУ (C86.0)
D76.1 Гемофагоцитарный лимфогистиоцитоз
Семейный гемофагоцитарный ретикулез
Гистиоцитозы из мононуклеарных фагоцитов
D76.2 Гемофагоцитарный синдром, связанный с инфекцией
При необходимости идентифицировать инфекционный возбудитель или болезнь используют дополнительный код.
D76.3 Другие гистиоцитозные синдромы
Синусный гистиоцитоз с массивной лимфаденопатией
D77 Другие нарушения крови и кроветворных органов при болезнях, классифицированных в других рубриках
Фиброз селезенки при шистосомозе [бильгарциозе] (B65.-)
Помощь военнослужащим в решении задач по госпитализации, военно-врачебной комиссии, досрочному увольнению из армии (комиссации), переводу в другую войсковую часть, неуставным отношениям и другим вопросам, связанных с прохождением военной службы. Указанная помощь оказывается на всей территории России, возможен выезд на место (военную часть, госпиталь).
Наши специалисты (бывшие сотрудники военных следственных отделов и военных прокуратур, работники военных судов) проводят бесплатные консультации по всем вопросам, связанных с прохождением военной службы, помогают принять оптимальное решение в различных ситуациях, разъясняют нормы законодательства Российской Федерации, при этом Ваша осведомленность и оперативное вмешательство помогают в скорейшем выходе из сложившейся ситуации
Наши специалисты и юристы проводят бесплатные консультации по всем вопросам, связанных с прохождением военной службы, помогают принять оптимальное решение в различных ситуациях, разъясняют нормы законодательства Российской Федерации, при этом Ваша осведомленность и оперативное вмешательство помогают в скорейшем выходе из сложившейся ситуации
Инфекционные болезни, специфичные для перинатального периода
Включены: инфекции, приобретенные внутриутробно или во время родов
- бессимптомная инфекция, вызванная вирусом иммунодефицита человека [ВИЧ] (Z21)
- врожденная(ый):
- гонококковая инфекция (A54.-)
- пневмония (P23.-)
- сифилис (A50.-)
- болезнь, вызванная вирусом иммунодефицита человека [ВИЧ] (B20-B24)
- инфекционные болезни, приобретенные после рождения (A00-B99, J09-J11)
- кишечные инфекционные болезни (A00-A09)
- лабораторное подтверждение носительства вируса иммунодефицита человека [ВИЧ] (R75)
- инфекционные болезни матери как причина смерти или болезни плода или новорожденного, но без проявлений этих болезней у плода или новорожденного (P00.2)
- столбняк новорожденного (A33)
- коклюш (A37.-)
P35 Врожденные вирусные инфекции
P35.0 Синдром врожденной краснухи
- Врожденный пневмонит, вызванный вирусом краснухи
P35.1 Врожденная цитомегаловирусная инфекция
P35.2 Врожденная инфекция, вызванная вирусом простого герпеса [herpes simplex]
P35.3 Врожденный вирусный гепатит
P35.4 Врожденная болезнь, вызванная вирусом Зика
- Микроцефалия вследствие врожденной болезни, вызванной вирусом Зика (Zika virus, ZIKV)
P35.8 Другие врожденные вирусные инфекции
P35.9 Врожденная вирусная болезнь неуточненная
P36 Бактериальный сепсис новорожденного
Включена: врожденная септицемия
P36.0 Сепсис новорожденного, обусловленный стрептококком группы B
P36.1 Сепсис новорожденного, обусловленный другими и неуточненными стрептококками
P36.2 Сепсис новорожденного, обусловленный золотистым стафилококком [Staphylococcus aureus]
P36.3 Сепсис новорожденного, обусловленный другими и неуточненными стафилококками
P36.4 Сепсис новорожденного, обусловленный кишечной палочкой [Escherichia coli]
P36.5 Сепсис новорожденного, обусловленный анаэробными микро организмами
P36.8 Сепсис новорожденного, обусловленный другими бактери альными агентами
P36.9 Бактериальный сепсис новорожденного неуточненный
P37 Другие врожденные инфекционные и паразитарные болезни
- врожденный сифилис (A50.-)
- некротический энтероколит у плода и новорожденного (P77)
- диарея новорожденного:
- БДУ (A09.9)
- инфекционная (A09.0)
- неинфекционная (P78.3)
- офтальмия новорожденного, вызванная гонококком (A54.3)
- столбняк новорожденного (A33)
- коклюш (A37.-)
P37.0 Врожденный туберкулез
P37.1 Врожденный токсоплазмоз
Гидроцефалия, обусловленная врожденным токсоплазмозом
P37.2 Неонатальный (диссеминированный) листериоз
P37.3 Врожденная малярия, вызванная Plasmodium falciparum
P37.4 Другая врожденная малярия
P37.5 Кандидоз новорожденного
P37.8 Другие уточненные врожденные инфекционные и паразитарные болезни
P37.9 Врожденная инфекционная или паразитарная болезнь неуточненная
P38 Омфалит новорожденного с небольшим кровотечением или без него
P39 Другие инфекционные болезни, специфичные для перинатального периода
P37.0 Врожденный туберкулез
P37.1 Врожденный токсоплазмоз
Гидроцефалия, обусловленная врожденным токсоплазмозом
P37.2 Неонатальный (диссеминированный) листериоз
P37.3 Врожденная малярия, вызванная Plasmodium falciparum
P37.4 Другая врожденная малярия
P37.5 Кандидоз новорожденного
P37.8 Другие уточненные врожденные инфекционные и паразитарные болезни
P37.9 Врожденная инфекционная или паразитарная болезнь неуточненная
Наши специалисты и юристы проводят бесплатные консультации по всем вопросам, связанных с прохождением военной службы, помогают принять оптимальное решение в различных ситуациях, разъясняют нормы законодательства Российской Федерации, при этом Ваша осведомленность и оперативное вмешательство помогают в скорейшем выходе из сложившейся ситуации
Специалисты и юристы Комитета солдатских матерей России имеют огромный опыт в области военного права и в сфере воинской службы, в прошлом являются сотрудниками военно-следственных органов, судов, а также имеющие большой опыт в работе призывных комиссий. Мы готовы помочь принять правильное решение или оказать профессиональную помощь.
Наши специалисты и юристы проводят бесплатные консультации по всем вопросам, связанных с прохождением военной службы, помогают принять оптимальное решение в различных ситуациях, разъясняют нормы законодательства Российской Федерации, при этом Ваша осведомленность и оперативное вмешательство помогают в скорейшем выходе из сложившейся ситуации
Потенциальная опасность для здоровья, связанная с инфекционными болезнями
Z20 Контакт с больным и возможность заражения инфекционными болезнями
Z20.0 Контакт с больным и возможность заражения инфекционными болезнями кишечника
Z20.1 Контакт с больным и возможность заражения туберкулезом
Z20.2 Контакт с больным и возможность заражения инфекционной болезнью, передаваемой преимущественно половым путем
Z20.3 Контакт с больным и возможность заражения бешенством
Z20.4 Контакт с больным и возможность заражения краснухой
Z20.5 Контакт с больным и возможность заражения вирусным гепатитом
Z20.6 Контакт с больным и возможность заражения вирусом иммунодефицита человека [ВИЧ]
Исключены: бессимптомная инфекция, вызванная вирусом иммунодефицита человека [ВИЧ] инфекционный статус (Z21)
Z20.7 Контакт с больным и возможность заражения педикулезом, акариазом и другими инвазиями
Z20.8 Контакт с больным и возможность заражения другими инфекционными болезнями
Z20.9 Контакт с больным и возможность заражения другими неуточненными инфекционными болезнями
Z21 Бессимптомный инфекционный статус, вызванный вирусом иммунодефицита человека [ВИЧ]
- контакт с больным и возможность заражения вирусом иммунодефицита человека [ВИЧ] (Z20.6)
- болезнь, вызванная вирусом иммунодефицита человека [ВИЧ] (B20-B24)
- болезнь, вызванная вирусом иммунодефицита человека [ВИЧ], осложняющая беременность, роды и послеродовый период (O98.7)
- лабораторное подтверждение наличия вируса иммунодефицита человека [ВИЧ] (R75)
Z22 Носительство возбудителя инфекционной болезни
Включено: подозрение на носительство возбудителя болезни
Z22.0 Носительство возбудителя брюшного тифа
Z22.1 Носительство возбудителей других желудочно-кишечных болезней
Z22.2 Носительство возбудителя дифтерии
Z22.3 Носительство возбудителей других уточненных бактериальных болезней
- менингококков
- стафилококков
- стрептококков
Z22.4 Носительство возбудителей инфекционных болезней, передаваемых преимущественно половым путем
Z22.5 Носительство возбудителя вирусного гепатита
- Носительство поверхностного антигена вируса гепатита B [HBsAg]
Z22.6 Носительство человеческого T-лимфотропного вируса типа I [HTLV-1]
Z22.8 Носительство возбудителя другой инфекционной болезни
Z22.9 осительство возбудителя инфекционной болезни неуточненной
Z23 Необходимость иммунизации против одной бактериальной болезни
- против комбинаций болезней (Z27.-)
- непроведенная (Z28.-)
Z23.0 Необходимость иммунизации только против холеры
Z23.1 Необходимость иммунизации только против брюшного тифа и паратифа
Z23.2 Необходимость иммунизации против туберкулеза [БЦЖ]
Z23.3 Необходимость иммунизации против чумы
Z23.4 Необходимость иммунизации против туляремии
Z23.5 Необходимость иммунизации только против столбняка
Z23.6 Необходимость иммунизации только против дифтерии
Z23.7 Необходимость иммунизации только против коклюша
Z23.8 Необходимость иммунизации против другой одной бактериальной болезни
Z24 Необходимость иммунизации против одной определенной вирусной болезни
- против комбинации болезней (Z27.-)
- непроведенная (Z28.-)
Z24.0 Необходимость иммунизации против полиомиелита
Z24.1 Необходимость иммунизации против вирусного энцефалита, передаваемого членистоногими
Z24.2 Необходимость иммунизации против бешенства
Z24.3 Необходимость иммунизации против желтой лихорадки
Z24.4 Необходимость иммунизации только против кори
Z24.5 Необходимость иммунизации только против краснухи
Z24.6 Необходимость иммунизации против вирусного гепатита
Z25 Необходимость иммунизации против одной из других вирусных болезней
- против комбинаций болезней (Z27.-)
- непроведенная (Z28.-)
Z25.0 Необходимость иммунизации только против эпидемического паротита
Z25.1 Необходимость иммунизации против гриппа
Z25.8 Необходимость иммунизации против другой уточненной одной вирусной болезни
Z26 Необходимость иммунизации против одной из других инфекционных болезней
- против комбинаций болезней (Z27.-)
- непроведенная (Z28.-)
Z26.0 Необходимость иммунизации против лейшманиоза
Z26.8 Необходимость иммунизации против другой уточненной одной инфекционной болезни
Z26.9 Необходимость иммунизации против неуточненной инфекционной болезни
Z27 Необходимость иммунизации против комбинаций инфекционных болезней
Исключена: непроведенная иммунизация (Z28.-)
Z27.0 Необходимость иммунизации против холеры и брюшного тифа-паратифа
Z27.1 Необходимость иммунизации против дифтерии-столбняка-коклюша [КДС]
Z27.2 Необходимость иммунизации против дифтерии-столбняка-коклюша и брюшного тифа-паратифа
Z27.3 Необходимость иммунизации против дифтерии-столбняка-коклюша и полиомиелита
Z27.4 Необходимость иммунизации против кори-эпидемического паротита-краснухи
Z27.8 Необходимость иммунизации против других комбинаций инфекционных болезней
Z27.9 Необходимость иммунизации против неуточненных комбинаций инфекционных болезней
Z28 Непроведенная иммунизация
Z28.0 Иммунизация не проведена из-за медицинских противопоказаний
Z28.1 Иммунизация не проведена из-за отказа пациента по причине его убеждений или группового давления
Z28.2 Иммунизация не проведена из-за отказа пациента по другой или неуточненной причине
Z28.8 Иммунизация не проведена по другой причине
Z28.9 Иммунизация не проведена по неуточненной причине
Z29 Необходимость других профилактических мер
- десенсибилизация к аллергенам (Z51.6)
- профилактическая хирургия (Z40.-)
- Госпитализация, имеющая целью оградить индивида от его окружения или изолировать его после контакта с инфекционными больными
Z29.1 Профилактическая иммунотерапия
Z29.2 Другой вид профилактической химиотерапии
- Химиопрофилактика
- Введение антибиотиков с профилактической целью
Z29.8 Другие уточненные профилактические меры
Z29.9 Неуточненная профилактическая мера
Наши специалисты и юристы проводят бесплатные консультации по всем вопросам, связанных с прохождением военной службы, помогают принять оптимальное решение в различных ситуациях, разъясняют нормы законодательства Российской Федерации, при этом Ваша осведомленность и оперативное вмешательство помогают в скорейшем выходе из сложившейся ситуации
Помощь военнослужащим в решении задач по госпитализации, военно-врачебной комиссии, досрочному увольнению из армии (комиссации), переводу в другую войсковую часть, неуставным отношениям и другим вопросам, связанных с прохождением военной службы. Указанная помощь оказывается на всей территории России, возможен выезд на место (военную часть, госпиталь).
Наши специалисты (бывшие сотрудники военных следственных отделов и военных прокуратур, работники военных судов) проводят бесплатные консультации по всем вопросам, связанных с прохождением военной службы, помогают принять оптимальное решение в различных ситуациях, разъясняют нормы законодательства Российской Федерации, при этом Ваша осведомленность и оперативное вмешательство помогают в скорейшем выходе из сложившейся ситуации.
Читайте также:

