Двоится в глазах при ботулизме
Обновлено: 22.04.2024
Клиника и проявления ботулизма. Диагностика ботулизма
Инкубационный период ботулизма от нескольких часов до 2-5 дней, чаще 12-24 ч. Это подчеркивает универсальное значение токсина в развитии степени тяжести инфекционного процесса. Наши личные наблюдения полностью согласуются с этими данными (Б.П. Богомолов и соавт, 1971).
Ботулизм начинается, как правило, остро, внезапно с тошноты, реже рвоты, боли в животе; больные жалуются на головную боль, головокружение, чувство сдавления в груди, задержку стула (как правило наблюдаются запоры), поносы редко - в случаях сочетания ботулотоксина с другими бактериями. Больные отмечают сухость во рту, метеоризм (пученье), что принимается иногда ошибочно за непроходимость кишок вследствие механических причин.
Одновременно с диспепсическими расстройствами или несколько позже наблюдается слабость скелетных мышц, гортани, пищевода и др. Больные жалуются на слабость мышц шеи, невозможность удерживать голову в привычном положении, отмечают пошатывание при ходьбе. Протекает ботулизм обычно с нормальной температурой, но при тяжелых формах она может быть повышенной. Среди мионеврологических нарушений при ботулизме выделяют следующие синдромы: офтальмоплегический и назоглоссофарингеальный; синдромы дыхательных расстройств, гемодинамических нарушений и общей мионевроплегии.

При синдроме дыхательных расстройств больные испытывают чувство сдавления в груди, которое переходит в мучительную одышку с нарушением ритма дыхания и затруднением вдоха и выхода вследствие поражения дыхательных мышц и диафрагмы. Больные ищут удобное положение для дыхания. Обычно смерть наступает в этих случаях от остановки дыхания при продолжающейся сердечной деятельности.
В начальном периоде болезни наблюдаются гемодинамические расстройства, проявляющиеся бледностью лица, брадикардией, сменяющейся тахикардией, нарастает понижение звучности сердечных тонов, а бледность кожи сменяется цианозом.
В периферической крови количество лейкоцитов остается нормальным или слегка повышено с небольшим сдвигом влево и лимфопенией; количество эритроцитов и гемоглобина снижается; РОЭ не претерпевает больших изменений. В моче кроме легкой альбуминурии изменений обычно нет.
Реконвалесценция при ботулизме длительная. При легких формах больные выздоравливают через 3-4 недели, при тяжелых - через 2-3 мес и более. Астения постепенно уменьшается, исчезают неврологические симптомы, в первую очередь диплопия. Наиболее частым осложнением ботулизма является аспирационная пневмония.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Поражение глаз при ботулизме и бруцеллезе
Ботулизм — острая инфекционная болезнь, вызываемая ботулотоксином, характеризующаяся парезами и параличами поперечно-полосатой и гладкой мускулатуры.
Ботулотоксин продуцируется микроорганизмами Clostridium botulinum — облигатно-анаэробными, спорообразующими, грамположительными, подвижными, палочковидными бактериями. Споры овальной формы, располагаются субтерминально и придают палочкам вид ракетки. Они очень устойчивы, их убивает только автоклавирование при 120 С в течение 20 мин. В анаэробных условиях споры прорастают и клостридии размножаются с образованием нейротоксина, который по антигенным свойствам подразделяется на 7 серологических типов — от А до G. Токсин разрушается при 100° С через 10 мин.
Резервуаром и источником возбудителя является почва, ил рек и озер. При раневом ботулизме токсин образуется в зараженных клостридиями ранах.
После всасывания из тонкой кишки или раны токсин связывается с пресинаптической мембраной мотонейронов и разрушает факторы, необходимые для секреции ацетилхолина, что прекращает поступление нервных импульсов от мотонейронов к мышечным волокнам, приводит к расслаблению последних и развитию вялых параличей.
Заболевание начинается с появления сухости во рту и нарушения зрения, что обусловливается поражением глазодвигательных, блоковых и отводящих нервов. Развивается выраженное расширение зрачков со снижением или отсутствием реакции на свет и паралич аккомодации. Больной не может читать мелкий, а в тяжелых случаях и крупный шрифт. Нарушается движение глазных яблок, развивается птоз, появляется двоение предметов перед глазами, особенно при взгляде в сторону. Одновременно или несколько позже вследствие поражения лицевого нерва лицо больного становится амимичным, маскообразным. Он не может оскалить зубы, нахмурить брови. По мере прогрессирова-ния болезни нарушается глотание и артикуляция.
Диагноз подтверждается обнаружением ботулотоксина в сыворотке крови, промывных водах желудка, кале больного и пищевых продуктах биопробой на белых мышах с реакцией нейтрализации антитоксическими сыворотками.
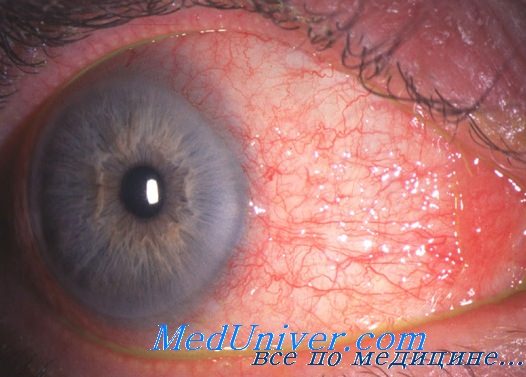
Поражение глаз при бруцеллезе
Бруцеллез — зоонозная бактериальная инфекционная болезнь, передающаяся людям от домашних животных, характеризующаяся поражением опорно-двигательного аппарата, других органов и систем организма, склонная к хроническому течению.
Возбудителями болезни у человека являются 4 вида бруцелл: В. melitensis, В. abortus, В. suis и В. canis. Это мелкие аэробные неподвижные грамотрицательные палочки, не образующие капсулу и споры, факультативные внутриклеточные паразиты. В молоке при температуре холодильника сохраняются 10—16 дней, в брынзе — 2 мес, в почве — более 2 мес. На питательных средах растут медленно, чувствительны к тетрациклинам, стрептомицину, рифампицину, эритромицину.
Резервуаром и источником инфекции является мелкий и крупный рогатый скот. Заражение человека происходит пищевым путем при употреблении сырого молока и овечьей брынзы, контактным путем при попадании на поврежденную кожу или слизистые оболочки околоплодной жидкости животных и воздушно-пылевым путем от контаминированных возбудителем навоза, подстилки, земли. В большинстве случаев это профессиональное заболевание.
Воротами инфекции являются слизистые оболочки и микротравмы кожи, откуда возбудитель по лимфатическим путям достигает лимфатических узлов и затем попадает в кровь и разносится по всему организму. Локализация возбудителя сопровождается образованием в различных органах специфических гранулем и развитием гиперчувствительности замедленного типа. В связи со способностью к внутриклеточному паразитированию бруцеллы длительно персистируют в макрофагах, приводя к развитию хронического рецидивирующего заболевания.
Очаговые изменения характерны для хронического бруцеллеза. При этом наиболее часто поражается опорно-двигательный аппарат. У некоторых больных выявляются изменения глаз. Наблюдаются увеиты, хориоретиниты, кератиты, атрофия зрительного нерва.
В большинстве случаев диагноз подтверждается серологическими исследованиями, из которых наиболее информативной является реакция агглютинации (реакция Райта).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Ботулизм — отравление токсинами бактерий ботулизма, протекающее с симптомами тяжелого поражения ЦНС.
Эпидемиология ботулизма
Резервуар инфекции — травоядные животные, выделяющие Cl. botulinum с испражнениями. В последующем из Cl. botulinum образуются споры, а при попадании их на пищевые продукты (обязательно в анаэробных условиях) выделяется токсин.
Источником болезни чаще являются грибы (маринованные, иногда соленые), вяленая рыба, реже — мясо, колбасы, ветчина домашнего консервирования (анаэробная среда). Больной ботулизмом не заразен.

Патогенез ботулизма
Ботулотоксин не разрушается ферментами пищеварительного тракта. Его особенностью является всасываемость через слизистую оболочку желудка и кишечника, после чего последний разносится током крови по всему организму. Токсин избирательно поражает холинергические отделы нервной системы. Характерные для ботулизма параличи различных групп мышц связывают с прекращением выделения ацетилхолина в нервных синапсах, в то время как холинэстеразная активность существенно не нарушается. Параличи мышц гортани, глотки и дыхательных мышц приводят к нарушению глотания и дыхания, что способствует возникновению аспирационных пневмоний, обусловленных вторичной микрофлорой. Обычно больные погибают от паралича дыхания или от вторичной инфекции дыхательной системы.
Клиника ботулизма
Инкубационный период ботулизма колеблется в пределах 6—24 часов, но может удлиняться до 6—10 дней. Чем он короче, тем тяжелее протекает заболевание и хуже прогноз.
Начало болезни острое, характерны умеренные динамические расстройства, тошнота, рвота, боли в животе, нечастый понос, испражнения без патологических примесей. По характеру течения выделяют тяжелую, среднетяжелую и легкую формы.
Среднетяжелая форма ботулизма. Инкубационный период 36—48 часов. Отличается незначительной выраженностью перечисленных выше признаков: глазная симптоматика умеренная, слабость меньше, однако имеются затруднения при глотании, осиплость голоса, жажда, метеоризм, запоры. Температура тела нормальная или несколько повышенная. Типично более медленное нарастание патологических симптомов и более быстрое обратное их развитие.
Легкая форма ботулизма. Инкубационный период 5—6 суток. Данная форма далеко не всегда может быть учтена, вследствие позднего обращения больного за помощью, слабой симптоматики и длительного инкубационного периода.
Диагноз ботулизма ставится на основании анамнеза, клинического обследования и лабораторных данных. Наиболее важна офтальмологическая симптоматика, не встречающаяся при других ПТИ. В лабораторной диагностике важнейшим является обнаружение боту-линического токсина.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
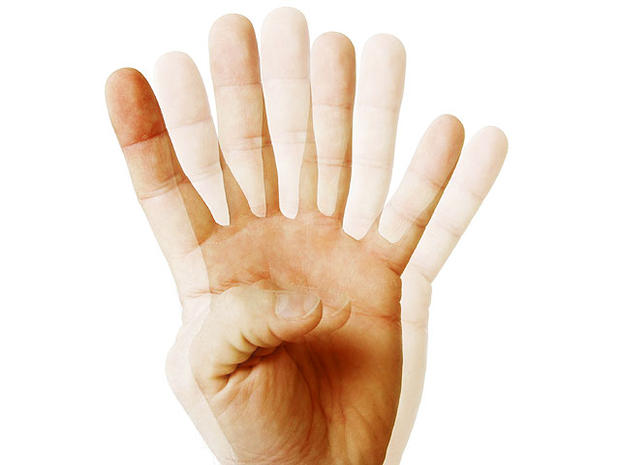
Двоение в глазах – очень неприятный симптом. В норме у человека – бинокулярное зрение. Мы смотрим двумя глазами, с каждого глаза в мозг поступает свой собственный сигнал, они накладываются друг на друга, и мы видим стереоскопическую единую картинку. Единая картинка необходима, чтобы мы уверенно чувствовали себя в пространстве. Если мы видим два изображения сразу, это чрезвычайно утомительно. Мозг устает, пытаясь согласовать сигналы, и не в силах это сделать. При сильном двоении типичны головная боль, головокружения, возможны приступы тошноты. Человек испытывает трудности при оценке расстояний до предметов, ему может быть сложно ориентироваться в пространстве.
Виды двоения в глазах
Двоение в глазах может быть одной из жалоб при таких патологиях рефракции, как астигматизм и миопия. Как правило, это говорит о недостаточной коррекции зрения с помощью линз или очков. В некоторых случаях подобная полная коррекция вообще невозможна (например, при большой разнице зрения на обоих глазах). Однако в данных случаях речь идёт скорее о нечеткости, размытости контуров, возникновении тени. Двух изображений, которые накладываются друг на друга, не возникает.
Подлинное двоение в глазах называется диплопией. Различают бинокулярную и монокулярную диплопию. Двоение, которое существует только, если смотреть обоими глазами сразу и исчезающее, если закрыть один глаз, называется бинокулярной диплопией. При монокулярной диплопии двоение сохраняется, даже если смотреть одним глазом.
Наиболее распространена бинокулярная диплопия. Подобное двоение – результат отклонения зрительной оси одного из глаз. Монокулярная диплопия встречается реже и связана, как правило, с повреждением хрусталика или роговицы, в результате чего изображение дважды проецируется на сетчатку.
Одна из наиболее распространённых причин бинокулярной диплопии – ослабление (парез) или паралич мышц, отвечающих за движения глазного яблока. Двоение зависит от того, какие именно мышцы пострадали. Если поражены косые мышцы, наблюдается вертикальное двоение – изображение предметов оказывается одно над другим. При поражении прямых мышц удвоение происходит по горизонтальной оси.
Двоение в глазах может быть постоянным, а может наблюдаться лишь при зрительном напряжении (например, к вечеру, когда глаза устают).
Почему может двоиться в глазах (причины бинокулярной диплопии)
Двоение в глазах может быть вызвано следующими причинами:
- патологиями центральной нервной системы, в том числе такими заболеваниями как инсульт, рассеянный склероз, менингит, опухоли;
- поражением глазодвигательных мышц или глазодвигательных нервов;
- травмой глаза или окружающих его тканей; новообразованиями глазницы. В этом случае двоение возникает за счет смещения глазного яблока;
- интоксикацией (например, при ботулизме, отравлении нитратами, алкоголем). Также при лихорадочных состояниях, вызванных вирусной инфекций, тоже может наблюдаться двоение в глазах, что объясняется также интоксикацией организма; (катаракта может также быть причиной монокулярной диплопии).
Глазные операции также могут быть причиной двоения. Природный глаз имеет идеальные формы, а операция неизбежно их нарушает в той или иной степени, что может приводить к появлению диплопии.
Лечение диплопии
Лечение диплопии начинается с установления причины, вызвавшей двоение. Чтобы устранить двоение, необходимо провести терапию базового заболевания. Лечение диплопии, таким образом, находится не только в ведении офтальмолога. Во многих случаях требуется обследование неврологом.
В значительном числе случаев лечение осуществляется хирургическими методами. В частности, хирургическое лечение используется при повреждении глазодвигательных мышц.
Для снижения дискомфорта на время лечения может быть использована призматическая оптическая коррекция – с помощью специально подобранных призматических линз.
При частичной диплопии может быть полезна гимнастика глаз: упражнения
на расширение поля зрения, на восстановление бинокулярного зрения и т.п.,
некоторые из которых следует выполнять на специальных приборах.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

Виды диплопии
Это состояние может развиваться как на одном, так и в обоих глазах:
Диплопия может быть горизонтальной (копии объектов расположены в горизонтальном отношении друг от друга) и вертикальные (один объект словно сползает вниз или уползает вверх от второго).
Симптомы диплопии
Причины, по которым может развиться диплопия
Все причины диплопии можно условно разделить на несколько категорий:
- нарушение мышечного тонуса глазных мышц и функции глазодвигательных нервов(миастения, парезы и параличи)
- проблемы в работе зрительного анализатора (затылочная доля головного мозга)
- патологические процессы в глазнице
- болезни глаза
- как симптом различных неврологических, инфекционных заболеваний, интоксикации организма, опухолей
- патологические процессы в глазнице (остеопериостит, опухоли, воспаление мягких тканей глазницы)
- травмы глазницы (переломы, гематомы)
- глазные заболевания (катаракта, косоглазие, астигматизм, вывих хрусталика, болезни роговицы)
- послеоперационные изменения при оперативном вмешательстве на глазу
- травма головного мозга (ушибы, сотрясения)
- воспаление ГМ (менингит, энцефалит)
- нарушение мозгового кровообращения (как острое, так и хроническое)
- опухоли головного мозга
- интоксикация любого генеза (алкогольная, наркотическая, медикаментозными препаратами, химикатами и тяжёлыми металлами)
- ботулизм
- тиреотоксикоз
- диабет
- аневризма сонной артерии
- сердечно-сосудистые заболевания
- миастения
- элементарная усталость глазных мышц при длительном напряжении
- нарушение психического здоровья (неврозы, психозы, истерия)
Некоторые из этих состояний, как алкогольное опьянение или усталость – явления преходящие, а потому после восстановления организма диплопия исчезает. Если же двоение наблюдается часто либо возникает без видимых причин, необходимо обратиться к врачу.
Диагностика диплопии
С жалобами на диплопию пациентам стоит обратиться за консультацией к окулисту либо неврологу. Специалист назначит диагностику зрения (визометрию), самого глаза (офтальмосокпию, УЗИ глаза, исследование полей зрения). Нередко требуется проведение МРТ головного мозга, а также специфические исследования, когда диплопия объективно является симптомом инфекционного заболевания или отравления.
Диагностика диплопии у детей
Особое внимание стоит уделить диагностике диплопии у детей, которые часто не могут понять и объяснить своё состояние. Родителям стоит сводить ребёнка к офтальмологу, если он:
- щурится, рассматривая предметы
- скашивает глаза при концентрации на объекте
- поворачивает или наклоняет голову, что помогает ему сфокусироваться
- закрывает один глаз рукой
В детском возрасте нелеченная диплопия может спровоцировать амблиопию – полную потерю зрения глаза, не выполняющего полноценно свою функцию.
Лечение диплопии
После диагностики специалист, к которому больной обратился за первичной помощью определит причину заболевания и перенаправит его к нужному специалисту. Чаще всего это будет невролог либо офтальмолог (а в идеале – нейроофтальмолог), однако может потребоваться консультация эндокринолога, ревматолога, онколога, психиатра.
Так как диплопия сама является симптомом, то в первую очередь производится лечение основного диагностированного заболевания. Таким образом лечение диплопии варьируется от витаминотерапии и физиотерапевтических процедур (при хронической усталости, неврозах и шейном остеохондрозе), через медикаментозное лечение (например, при менингите) и вплоть до хирургического вмешательства (при катаракте или опухолях ГМ).
Профилактики диплопии по сути не существует, однако офтальмологи рекомендуют регулярно делать зарядку для глаз, потреблять достаточное количество витаминов и минералов, а также насыщать головной мозг кислородом. Эти действия позволят как можно дольше сохранить глазодвигательные нервы и мышцы в тонусе, т.е. они смогут дольше удерживать правильные зрительные оси.
Читайте также:

