Двухсторонняя септическая полисегментарная пневмония
Обновлено: 24.04.2024
Среди всех видов пневмонии интерстициальная — одна из самых загадочных. Зачастую врачи не могут определить, откуда она берется, в чем ее истинные причины. Но протекает болезнь агрессивно, сильно повреждая сами легкие
Интерстициальная пневмония – это специфический вид воспаления, при котором очень высока вероятность, что патология станет хронической. Хотя встречается болезнь нечасто, но она крайне опасна.
Что такое интерстициальная пневмония
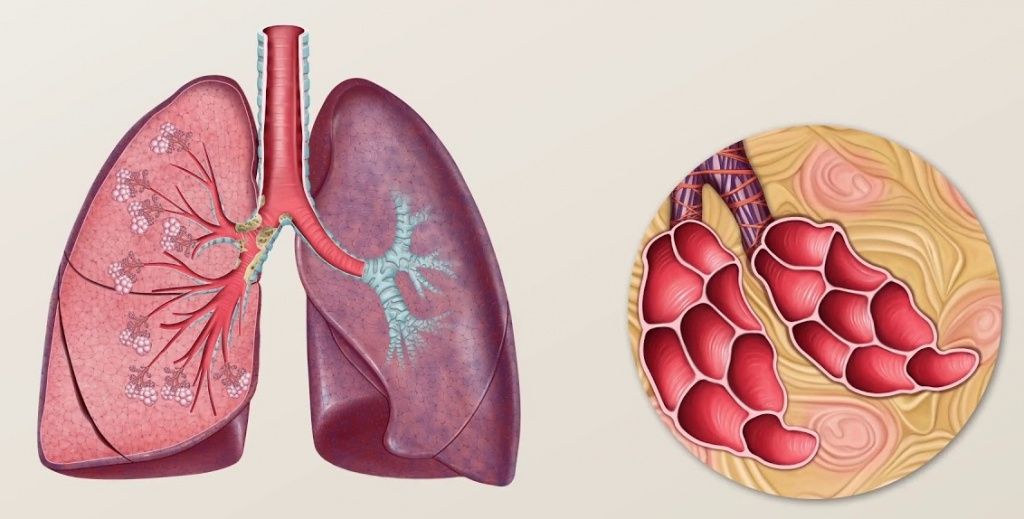
При классической пневмонии воспаление возникает в области воздушных мешочков – альвеол. Из-за этого легкие хуже обмениваются газами с кровью и внешней средой. Ключевое отличие интерстициальной пневмонии – это воспалительный процесс ткани, которая окружает мешочки и формирует каркас органа (межуточная или соединительная ткань).
Причины интерстициальной пневмонии у взрослых
Истинную причину, почему возникает эта пневмония, ученые до сих пор точно не знают. Есть версии, что причиной могут быть нарушения в работе иммунной системы. Но для того, чтобы иммунитет взбунтовался против хозяина, нужны какие-то внешние провокаторы. Среди них:
- некоторые виды инфекций – микоплазма, хламидия, вирус герпеса, легионелла, пневмоцисты;
- вредные привычки (особенно – курение, вейпинг, кальяны);
- ВИЧ и СПИД;
- аутоиммунные процессы в организме (синдром Шегрена);
- иммунные нарушения (изменение уровня иммуноглобулинов в крови).
Иногда провокаторами могут выступить лекарства – препараты золота, лития, амиодарон.
Признаки интерстициальной пневмонии у взрослых
Интерстициальная пневмония – это не одно заболевание, а целая группа пневмоний, у которых есть один общий признак – воспаляются ткани вокруг альвеол, каркас, который формирует структуру легких. Поэтому врачи выделяют несколько групп таких пневмоний:
- обычная (простая) интерстициальная пневмония, которую еще называют фиброзирующим альвеолитом или легочным фиброзом идиопатического происхождения;
- неспецифическая пневмония;
- синдром Хаммана-Рича или острое интерстициальное воспаление;
- десквамативная форма (с клетками макрофагами);
- лимфоцитарная (преобладают лимфоциты);
- организующаяся криптогенная пневмония.

Опасность этого типа воспаления в том, что оно может затронуть небольшой очаг легкого или распространиться на долю или целое легкое, и предсказать это не в состоянии никто. Симптомы могут быть очень слабыми в начале, но постепенно развиваются. Наиболее характерны:
- сухой кашель с небольшим количеством мокроты, которую очень трудно откашлять;
- затрудненное дыхание, когда невозможно вдохнуть полной грудью;
- одышка, которая сначала может быть только при нагрузке, а затем появляется даже в покое;
- боль в груди;
- приступы удушья по ночам, внезапное ощущение, что не хватает воздуха;
- потеря веса;
- расстройства сна;
- снижение активности из-за утомления и одышки.
У части людей возникает синюшность кожи, сначала на пальцах и носогубном треугольнике, постепенно синюшный оттенок принимает вся кожа. Редко бывает температура, она невысокая. Некоторые люди отмечают боль в суставах, изменения давления, отеки. Проблемы могут длиться от 2 месяцев до 2 лет, и постепенно становится все хуже.
Лечение интерстициальной пневмонии у взрослых
Этот тип пневмонии обязательно нужно лечить, активно и строго под руководством врача. Без его четких рекомендаций и при нарушении схемы лечения возможны серьезные проблемы с легкими, сердцем и вторичные микробные осложнения, которые могут привести к гибели.

Диагностика
Поставить точный диагноз сразу иногда сложно даже опытному врачу. Важны и жалобы пациента с указаниями, что болезнь развивалась постепенно, и данные осмотра. Если врач прослушивает легкие фонендоскопом, он не услышит типичных хрипов, как при классической пневмонии, поэтому важно дополнить исследования:
- анализами крови и мочи, исследованием мокроты;
- рентгеном и КТ легких;
- обязательным измерением емкости легких (спирометрия);
- биопсией легких – забором кусочка ткани и изучением его в лаборатории.
Дополнительно врач назначает ЭКГ, УЗИ сердца, так как параллельно с легкими страдает и сердце.

Современные методы лечения
Если начать лечение в ранней стадии, можно значительно улучшить состояние. При острой интерстициальной пневмонии пациентам нужен кислород или ИВЛ. Также используют гормоны (кортикостероиды – преднизон, дексаметазон), цитостатические препараты, которые подавляют воспаление и агрессию иммунной системы.
Обязательно нужен отказ от вредных привычек, полноценная диета, лечение препаратами гормонов в сочетании с цитостатиками курсами до полугода. Могут назначать препараты, препятствующие тромбозу, антиоксиданты, простагландины. В тяжелых случаях спасти пациентов может только пересадка легких.
Профилактика интерстициальной пневмонии у взрослых в домашних условиях
Учитывая тот факт, что врачи пока не знают истинной причины этой пневмонии, разработанных мер профилактики практически нет. Единственное, что очевидно – борьба с курением может серьезно снизить риски.
Остальные рекомендации стандартны для любых заболеваний – здоровое питание, прогулки на свежем воздухе, физическая активность (посильная, но ежедневная).
Популярные вопросы и ответы
Интерстициальная пневмония – это всегда серьезная ситуация. Поэтому важно следить за состоянием здоровья, а заметив первые признаки патологии, немедленно обращаться к специалистам. Чем опасна эта пневмония, нам расскажет врач-терапевт Елена Тюльпина.
Чаще всего развивается гипоксия (недостаточное насыщения крови кислородом, что может приводить к нарушениям работы всех органов и систем). Вслед за гипоксией может нарастать дыхательная недостаточность, которая впоследствии может привести к формированию нарушений работы сердечной мышцы – сердечной недостаточности. Кроме того, при несвоевременной или неправильной терапии возможно инфицирование очага – присоединение бактериальной инфекции с развитием бактериальной пневмонии.
Полное выздоровление после болезни возможно, однако это происходит в том случае, если заболевший вовремя обратится к врачу. Без осмотра и необходимого обследования постановка правильного диагноза всегда затруднительна, и как результат – не вовремя начатая терапия и упущенное время, что повышает риски последствий заболевания.
При появлении симптомов заболевания важно как можно раньше обратиться к врачу. И важно выполнять все его рекомендации.
При ухудшении состояния необходимо вызвать бригаду скорой помощи, задача которой – определить есть ли показания для госпитализации и при необходимости передать пациента в стационар для лечения.
Показаниями для госпитализации являются поражение легочной ткани более 25% в сочетании с длительно высокой температурой тела (более 38,5 °С), значительным учащением дыхания, снижением насыщения крови кислородом менее 93% (можно определить пульсоксиметром в домашних условиях). Особое внимание требуется при сочетании вышеописанных явлений у пациентов с факторами риска: пожилой возраст, хронические заболевания дыхательной и сердечно-сосудистой систем, почек, тяжелые формы сахарного диабета.
Лечение воспалительного процесса в настоящее время успешно проводится и на дому. Однако это возможно лишь при своевременном обращении к врачу, вовремя и в полном объеме проведенному обследованию, а также вовремя начатой терапии. Без консультации у врача подобрать правильную тактику лечения будет невозможно – для этого требуется помощь специалиста.
Если вовремя не начать терапию, возрастают риски осложнений, часто необратимого характера, а лечение может растянуться на долгие месяцы.
Грамотное лечение должно сочетать в себе медикаментозную терапию и правильное питание. Народные средства допустимы как дополнение к основному лечению, но их необходимо согласовывать со своим лечащим врачом – только тогда можно рассчитывать на быстрое и полное выздоровление без последствий.
А вообще важно лечить не болезнь – необходимо вылечить заболевшего человека. Слушайте свой организм и при первых симптомах заболевания обратитесь к своему врачу за помощью.
Двусторонняя пневмония (воспаление легких) является заболеванием легких, для которого характерен двусторонний воспалительный процесс паренхимы легких. Пневмонию могут вызывать бактерии, вирусы, грибки, смешанная флора.
Двустороннее воспаление легких сопровождается специфическими морфологическими изменениями. На начальной стадии пневмонии, так называемой, стадии красного опеченения, поражаются альвеолярные ацинусы, вследствие чего возникают мелкоочаговые кровоизлияния. После этого наступает стадия серого опеченения, во время которой происходит воспаление поврежденных участков, нарастает слой фибрина.
Двусторонняя пневмония относится к числу наиболее опасных заболеваний, которое, при отсутствии адекватного лечения, может привести к дыхательной недостаточности и, как следствие, к летальному исходу. Поэтому при малейших тревожных симптомах необходимо обратиться за квалифицированной медицинской помощью.
В клинике терапии Юсуповской больницы Москвы можно провести диагностику и лечение пневмонии. Наши специалисты обладают богатым практическим опытом терапии любого вида пневмонии, в том числе и двусторонней. Благодаря применению современных методик выздоровление наступает в кратчайшие сроки, при этом риск развития осложнений сведен к нулю.
Причины развития двусторонней пневмонии
Воспаление легких может развиваться вследствие травм грудной клетки, воздействия токсических веществ, ионизирующего излучения, аллергенов. В группе риска по развитию двустороннего воспаления легких находятся пациенты с хроническими бронхитами, врожденными пороками легких, иммунодефицитными состояниями, сердечной недостаточностью, хроническими болезнями печени, ослабленным и истощенным организмом, старческого возраста.
В значительной мере подвержены возникновению пневмонии люди, злоупотребляющие алкоголем и табакокурением. Кроме общего негативного влияния на организм, данные токсические вещества повреждают слизистую оболочку бронхов и создают благоприятную среду для размножения бактерий.
Итак, развитие двустороннего воспалительного процесса в легких может быть обусловлено следующими провоцирующими факторами:
- переохлаждением либо перегреванием организма;
- частыми ОРВИ и осложнениями простудных заболеваний;
- бактериальными инфекциями;
- аутоиммунными заболеваниями;
- дефицитом сурфактанта;
- ослаблением иммунитета;
- хроническим недосыпанием;
- сердечной недостаточностью;
- хроническими заболеваниями органов дыхательной системы (бронхитом, астмой, синуситом, гайморитом);
- аллергическими реакциями.
В большинстве случаев двустороннее воспаление легких вызвано сильным переохлаждением, вследствие которого снижается локальное кровоснабжение органов дыхательной системы.
При недостаточном поступлении кислорода к легким ухудшается доставка иммуноглобулинов к легочной паренхиме и выработка макрофагов. В связи с этими процессами происходит быстрое размножение бактерий в легочных тканях.
При частых простудных заболеваниях происходит разрушение бронхиального эпителия, снижение местного иммунитета, активизация воспалительных процессов.
Недостаточность сурфактанта приводит к травматизации альвеолярных ацинусов, в результате чего пораженные участки зарастают соединительной тканью.
Вследствие деформации структуры бронхиального дерева образуются бронхоэктазы – расширения, в которых скапливаются и размножаются болезнетворные микроорганизмы, в результате чего может развиться 2-сторонняя пневмония.
При аллергических состояниях наблюдается истощение иммунной системы и снижение защитных функций организма. Пациенты с бронхиальной астмой и поллинозами имеют склонность к развитию двустороннего воспаления легких.
Симптомы воспаления легких
Двустороннее воспаление легких – очень серьезное заболевание, которое нельзя игнорировать или переносить на ногах. Оно может приводить к опасным последствиям и к летальному исходу. Двусторонняя пневмония проявляется различными симптомами, которые зависят от общего состояния больного, степени тяжести заболевания и других факторов. К основным характерным признакам заболевания относят:
- слабость;
- снижение или отсутствие аппетита;
- усиленное потоотделение;
- повышение температуры тела;
- кашель (сухой, влажный);
- синюшность кожных покровов носогубного треугольника, кончиков пальцев;
- одышка;
- тяжелое дыхание.
В некоторых случаях начало заболевания может протекать бессимптомно. Одним из первых симптомов двустороннего воспаления легких является резкое повышение температуры (до 39 градусов и выше). О большом поражении легочных тканей свидетельствует одышка.
У больного отмечается появление сухого, надсадного кашля, который со временем становится влажным. В мокроте могут обнаруживаться гнойные отделения и сгустки крови. Дыхание становится учащенным, поверхностным, ощущается боль в области грудной клетки, иррадиирущей в межлопаточное пространство.
Учитывая опасность осложнений заболевания, наличие хотя бы нескольких из вышеперечисленных симптомов должно быть веским основанием для безотлагательного обращения за медицинской помощью.
Диагностика пневмонии
Для предотвращения осложнений, заболевание нуждается в срочной диагностике внебольничной двусторонней пневмонии и адекватном лечении.
При выставлении диагноза учитываются жалобы больного, данные анамнеза заболевания, перкуторная и аускультативная картина. Выявление над легкими притупленного перкуторного звука, сухих и влажных хрипов при ослабленном дыхании с большой долей вероятности может подтверждать наличие субтотальной пневмонии.
Важная роль в диагностике принадлежит результатам общего анализа крови, рентгенографии легких и бактериологического анализа мокроты.
Обзорная рентгенография позволяет выявить в легких инфильтративные двусторонние затемнения очагового, сегментарного характера или тотальное поражение легких. Данное исследование – основной подтверждающий критерий двусторонней пневмонии.
Общий анализ крови больного показывает увеличенные показатели СОЭ, лейкоцитов, сдвиг лейкоцитарной формулы вправо.
Анализ мокроты позволяет определить тип возбудителя воспалительного процесса. Это необходимо, чтобы подобрать правильный антибактериальный препарат.
Качественное выполнение диагностики производят в Юсуповской больнице. Клиника оснащена всем необходимым оборудованием для проведения полноценного исследования. Ранняя диагностика заболевания способствует своевременному началу терапии, что в значительной степени снижает риск развития осложнений.
Лечение двустороннего воспаления легких
Лечение двухсторонней пневмонии рекомендуется проводить в стационаре. Учитывая опасность данной патологии, пациент должен находиться под постоянным наблюдением врача для оказания необходимой помощи. Для лечения заболевания используют антибактериальные препараты. Помимо этого лечение в клинике терапии Юсуповской больницы основывается на целом ряде принципов. Это:
- строгое соблюдение постельного режима;
- высококалорийное питание;
- обильное употребление жидкости (для выведения токсинов из организма);
- применение препаратов иммуномодулирующего действия, витаминных и минеральных комплексов;
- кислородные ингаляции;
- физиотерапевтические процедуры;
- дыхательная гимнастика;
- регулярные контрольные исследования: анализы крови, мочи, мокроты, флюорографии ОГК.
Основными целями лечения двустороннего воспаления легких являются:
- устранение возбудителя болезни;
- коррекция иммунитета;
- предотвращение развития осложнений.
В основе лечения пневмонии лежит применение антибактериальных препаратов (этиотропная терапия). Перед его назначением выполняют бактериальный посев мокроты, а в случае необходимости – проводят тест на чувствительность микроорганизмов к антибиотикам. Чаще всего при воспалении легких назначается прием макролидов, антибиотиков тетрациклинового ряда, бензилпенициллинов, аминопенициллинов, цефалоспоринов и фторхинолонов.
Больным в остром периоде проводят дезинтоксикационную и иммунозаместительную терапию. Кроме того, проводится симптоматическое лечение с применением жаропонижающих препаратов (ацетилсалициловой кислоты, парацетамола), муколитиков (отхаркивающих средств – бромгексина, амброксола), противовоспалительных препаратов (кетотифена, тавегила) и общеукрепляющих препаратов (элеутерококка, виферона).
Пациентам, страдающим заболеваниями сердечно-сосудистой системы, назначается прием сердечных гликозидов. Восстановить нормальную вентиляцию легких и снизить воспалительные процессы помогает применение физиотерапевтических методов лечения.
Последствия и осложнения двусторонней вирусной пневмонии
Обширная двусторонняя пневмония без должного лечения может привести к серьезным последствиям. Такими опасными осложнения воспаления легких являются:
- воспаление плевры (плеврит);
- отек легких;
- абсцесс легких;
- серьезные нарушения дыхания;
- инфекционно-токсический шок.
После перенесенного воспаления легких инфекция может остаться в организме человека в пассивной форме. Таким образом человек становится носителем инфекции и может заразить окружающих с низким иммунитетом: детей или людей пожилого возраста.
При несвоевременном лечении двустороннее воспаление легких приводит к смертельному исходу. Поэтому при первых симптомах воспаления легких необходимо обратиться за медицинской помощью. При непрекращающемся кашле, высокой температуре, боли в груди, затрудненном дыхании пациенту будет предложена госпитализация для осуществления лечения под контролем врача.
Прогноз
Прогноз заболевания будет зависеть от возраста пациента, устойчивости возбудителя, наличия дополнительных заболеваний, реакции иммунной системы и правильного выбора терапии. Двустороннее воспаление легких будет иметь неблагоприятный прогноз при осложненном течении заболевания, наличии иммунодефицитных состояний, у детей первого года жизни.
При своевременном и адекватном лечении двусторонняя пневмония заканчивается выздоровлением. Полное восстановление структур тканей легких наблюдается в 70% случаев.
Лечение в Юсуповской больнице
При подтверждении диагноза пневмонии необходимо экстренное начало лечения. Самолечение в данной ситуации не просто не оправданно, но и смертельно опасно. Квалифицированные специалисты клиники терапии Юсуповской больницы подберут эффективную и безопасную для организма схему приема препаратов нового поколения и окажут всестороннюю поддержку до самого выздоровления.
В круглосуточном стационаре Юсуповской больнице вас ждет комфортное пребывание в уютных палатах, полноценное питание и качественная медицинская помощь внимательного персонала.
Не рискуйте своим здоровьем, при первых признаках пневмонии запишитесь на прием к специалисту клиники терапии Юсуповской больницы по телефону. Нюансы госпитализации можно уточнить на нашем сайте, связавшись с врачом-координатором online.
Двусторонняя полисегментарная пневмония характеризуется воспалительным процессом в легочной ткани, затрагивающим несколько функциональных сегментов обоих легких. Заболевание быстро прогрессирует и приводит к дыхательной недостаточности. В связи с тяжёлым течением заболевания и высоким риском развития осложнений пациентов с полисегментарной пневмонией круглосуточно 7 дней в неделю госпитализируют в отделение реанимации и интенсивной терапии.
Во все палаты централизованно подается кислород. Врачи-реаниматологи контролируют функциональную активность сердечно-сосудистой и дыхательной систем с помощью современных мониторов. Всем пациентам с полисегментарной пневмонией проводят кислородотерапию. При наличии показаний им выполняют искусственную вентиляцию лёгких, используя современные аппараты ИВЛ европейского и американского производства.
Двухсторонняя пневмония может быть осложнением бронхита или ОРВИ. Частому возникновению двусторонней пневмонии способствуют тяжелые иммунодефицитные состояния и онкологическая патология в результате ослабления естественных защитных свойств организма.
Причины полисегментарной интерстициальной пневмонии
Полисегментарную пневмонию вызывают разнообразные микроорганизмы (бактерии, вирусы, грибы, простейшие) и их ассоциации. Воспалительный процесс захватывает несколько сегментов легких в случае высокой агрессивности возбудителей и низкой сопротивляемости организма человека. Чаще двусторонняя полисегментарная пневмония развивается у лиц со сниженным иммунитетом.
В группу высокого риска развития двухсторонней полисегментарной пневмонии относятся следующие категории населения:
- лица старше 65 лет;
- курильщики;
- страдающие хроническими заболеваниями лёгких (бронхиальная астма, муковисцидоз, хроническая обструктивная болезнь лёгких);
- страдающие сахарным диабетом и ишемической болезнью сердца;
- имеющие ослабленную иммунную систему по причине ВИЧ инфицирования, длительного использования кортикостероидов, после пересадки органа, химиотерапии;
- алкоголики и наркоманы;
- недавно переболевшие вирусной инфекцией верхних дыхательных путей.
Двухстороннее полисегментарное воспаление лёгких развивается при недостаточном поступлении в организм питательных веществ. Полисегментарная пневмония поражает не только взрослых, но и детей любого возраста. У взрослых она обычно протекает как самостоятельное заболевание, а у детей в большинстве случаев развивается после перенесенного гриппа или острых вирусных инфекций.
Двустороннюю пневмонию могут вызывать следующие виды бактерий:
- пневмококк;
- стафилококк;
- стрептококк;
- клебсиелла;
- гемофильная палочка.
Также пневмония может развиваться в результате вирусной или грибковой инфекции. В этом случае антибактериальная терапия не будет эффективна. В зависимости от возбудителя подбирается этиотропное лечение.
В зависимости от степени поражения, выделяют следующие типы пневмонии:
- очаговая (поражение небольшого участка легочной ткани);
- сегментарная (поражение всего сегмента легкого);
- сливная (поражение нескольких сегментов легочной ткани);
- долевая (поражение всей доли легкого).
Врачи подразделяют двухстороннюю пневмонию на острую и хроническую. Причины развития двустороннего воспаления легких подробно изучены, что позволяет успешно использовать подходящие лекарственные средства и другие эффективные методы лечения заболевания.
Симптомы полисегментарной пневмонии
Заболевание начинается с подъёма температуры тела до 39°С, головных болей, озноба, мышечной слабости. На второй или третий день болезни присоединяется редкий отрывистый кашель, боль в грудной клетке и эпигастральной области. При двухсторонней сегментарной пневмонии быстро развивается дыхательная недостаточность.
Двусторонняя пневмония легких характеризуется:
- Повышением температуры тела. Часто она может достигать 39˚С. Но в некоторых случаях данный симптом может не проявляться;
- Отсутствием аппетита.
- Кашлем, который сначала проявляется в виде сухого, затем переходит во влажный.
- Одышкой, которая мучает пациента даже при незначительных физических нагрузках. Данный признак свидетельствует о значительном повреждении легочной ткани.
- Посинением кончиков пальцев и губ.
- Потливостью.
- Общей слабостью.
- Признаки двусторонней пневмонии больные зачастую путают с простудными заболеваниями. В некоторых случаях воспаление легких при отсутствии лечения может вызвать не только осложнения, но и привести к летальному исходу.
- Осложнениями полисегментарной пневмонии являются:
- хронической пневмония;
- локальный пневмосклероз;
- бронхоэктазы.
После полисегментарной пневмонии может развиться обструктивный синдром, серозный и фибринозный плеврит, абсцесс легкого, эмпиема плевры. Вследствие интоксикации часто развивается острая сердечная недостаточность, артериальная гипотензия, коллапс, кардиоваскулярный синдром, нейротоксикоз.
Диагностика
При обращении пациента с жалобами врач внимательно изучает имеющиеся симптомы, данные анамнеза, назначает больному исследования. Диагностика включает в себя рентгенографию, анализ крови и мокроты. При аускультации легких пациента, у которого развивается двусторонняя пневмония, отмечается ослабленное дыхание, слышны хрипы.
Для выявления пневмонии используют лабораторные и инструментальные методы диагностики. Рентген служит основным методом выявления данного заболевания. На рентгенограмме отчетливо визуализируется очаг воспаления в легких. Благодаря исследованию можно определить распространенность поражения.
Для лабораторного исследования производят забор мокроты, образовавшейся при откашливании. Наличие в мокроте бактерий, вирусов и других микроорганизмов покажет природу пневмонии. Для врача важно как можно быстрее выявить причину развития заболевания для назначения корректного лечения. Также для исследования используют кровь пациента. Наличие в крови повышенного содержания лейкоцитов будет говорить о воспалении, вызванном бактерией или вирусом.
Двусторонняя пневмония – опасное заболевание, которое имеет свойство быстро прогрессировать и вызывать серьезные осложнения. Диагностику и лечение этого заболевания нельзя откладывать. Своевременная диагностика поможет выбрать верную тактику лечения, что способствует скорейшему выздоровлению человека. Полный объем исследований можно выполнить в Юсуповской больнице. Использование современных методов и качественного оборудования позволяет выполнять диагностику заболевания в кратчайшие сроки.
Лечение полисегментарной пневмонии
Двусторонняя пневмония успешно лечится при ранней диагностике и соблюдении нескольких принципов:
- пациент должен придерживаться постельного режима;
- в период лечения рекомендуется высококалорийное питание;
- частое и обильное питье для ускорения выведения токсинов из организма;
- обязательный прием витаминов и специальных препаратов для стимуляции иммунитета;
- проведение кислородных ингаляций;
- назначение физиотерапевтических процедур для уменьшения воспаления;
- выполнение дыхательной гимнастики для нормализации дыхания, устранения одышки;
- проведение регулярного обследования, позволяющего отследить прогресс лечения и при необходимости скорректировать прием антибиотиков.
После установки диагноза, как правило, лечение двусторонней пневмонии у взрослого начинают с введения антибактериального препарата (в зависимости от вида возбудителя). Продолжительность лечения антибиотиками составляет 7-10 дней. Дополнительно назначают симптоматическое лечение жаропонижающими, отхаркивающими и антигистаминными средствами.

Показателями правильного выбора терапии и положительной динамики в лечении двусторонней пневмонии считаются:
- снижение температуры до 37,5 С;
- улучшение показателей дыхания;
- исчезновение признаков интоксикации.
Если подобного эффекта не наблюдается в течение нескольких суток, производят замену основного антибактериального препарата. Двухсторонняя пневмония, которая была обнаружена на ранней стадии, имеет благоприятный прогноз.
Лечение односторонней или двухсторонней полисегментарной пневмонии врачи Юсуповской больницы начинают сразу же после установки диагноза, не дожидаясь результатов микробиологического исследования. При получении данных бактериологического исследования антибактериальную терапию корригируют.
Пациентам с полисегментарной пневмонией назначают следующие антибиотики:
Продолжительность антимикробного лечения двусторонней полисегментарной пневмонии от 14 до 20 дней. Пульмонологи применяют ступенчатую терапию. Лечение начинают с внутривенного назначения антибиотика. По достижении положительного эффекта переходят на применение этих же антибактериальных средств внутрь. Предпочтение отдают препаратам, которые можно применять 1-2 раза в сутки. Если полисегментарная пневмония возникла на фоне острой вирусной инфекции, пациентам назначают противовирусные препараты.
Реабилитация после пневмонии
При затяжном течении полисегментарной пневмонии, сохраняющемся бронхоспастическом синдроме используют глюкокортикостероиды. Эти препараты врачи Юсуповской больницы назначают в небольших дозах коротким курсом (7-10 дней). Для улучшения отхождения мокроты применяют бронхолитики и муколитики. Их пациенты принимают внутрь или в виде ультразвуковых ингаляций.
После нормализации температуры тела пациентам отпускают физиотерапевтические процедуры, делают массаж. Способствует улучшению дренажной функции бронхов лечебная физкультура. Дыхательную гимнастику пациенты начинают делать в постели. Врач назначает ароматерапию, спирометрию и физиотерапевтические процедуры.
В Юсуповской больнице врачами-реабилитологами разработана специальная программа для реабилитации после перенесенной пневмонии.
Позвоните по телефону клиники и запишитесь на прием. В Юсуповской больнице пациенты индивидуально подходят к лечению каждого пациента.

Легкие человека разделены на сегменты – это участки, которые включают определенный объем легочных мешочков (альвеол) с одним общим крупным бронхом и общей кровеносной системой. Всего в каждом легком по 10 сегментов, воспаление нескольких из них – это полисегментарная пневмония, достаточно тяжелая форма, при которой поражается много легочной ткани, и в кровь попадает гораздо меньше кислорода.
Без лечения быстро развивается острая дыхательная недостаточность, может наступить смерть.
Причины полисегментарной пневмонии у взрослых
Врачи не считают полисегментарную пневмонию отдельной патологией. Поражение нескольких сегментов обычно возникает как осложнение прежних проблемы с легкими. Чаще всего воспалительный процесс имеет бактериальную природу или вызван вирусами.
Развитие полисегментарного поражения обычно возникает:
- как осложнение классической пневмонии, если она не лечится;
- если неправильно подобраны антибиотики или бактерии к ним не чувствительны;
- если это атипичная форма пневмонии (хламидийная, микоплазменная или вирусная);
- при грибковом поражении легочной ткани;
- у недоношенных детей, людей с ослабленным иммунитетом.
Полисегментарные пневмонии типичны для людей, длительно употребляющих алкоголь, из-за чего организм постоянно находится в состоянии интоксикации, его защитные силы подавлены.

Признаки полисегментарной пневмонии у взрослых
Полисегментарная пневмония может быть в нескольких вариантах:
- внебольничная – люди заражаются бактериями или вирусами в их привычной среде;
- внутрибольничная – ее вызывают особо агрессивные виды бактерий, которые обитаю в стенах лечебных учреждений.
По локализации процесса пневмония может быть:
- правосторонняя – эта форма бывает чаще, так как правый главный бронх имеет свои особенности строения, из-за чего микробам проще проникать в эту половину легких;
- левосторонняя – нередко бывает с осложнениями, поскольку рядом расположены сердце и аорта;
- двусторонняя – самая тяжелая форма, очень часто приводит к летальным исходам, если хоть немного затянуть с лечением.
Признаки всех форм пневмонии на начальном этапе очень похожи. У пациентов возникают симптомы со стороны самих легких и общая интоксикация. Чем больше симптомов у пациента проявляется одновременно, тем быстрее нужно его лечить.

Первые признаки похожи на простуду, но состояние быстро ухудшается. Возникают:
- сильный кашель, который не проходит, а только усиливается и буквально изводит человека;
- озноб, потливость;
- хрипы при попытках глубоко вдохнуть;
- боль в грудной клетке, которая зависит от того, какая сторона поражена – при сильном воспалении боль может быть почти постоянной;
- температура в 38 — 39 °С и выше, которая не спадает;
- ломота суставов, болезненность мышц;
- головокружение, тошнота, сильная головная боль.
Важно! Для пневмонии типична стабильность температуры — она обычно держится на высоких цифрах и плохо сбивается жаропонижающими. Но может быть пневмония и при температуре 37,5 °С или даже меньше.
Лечение полисегментарной пневмонии у взрослых
Полисегментарная пневмония может очень стремительно развиваться, повреждая все новые части легких. Поэтому ее важно распознать как можно раньше и активно лечить – при первых же признаках вызывайте врача на дом. И, скорее всего, он решит, что вас нужно госпитализировать в стационар – с такой формой воспаления легких оставаться дома крайне опасно, высок риск осложнений.
Диагностика
Первое, что анализирует врач, – это жалобы пациента, особенности их появления и данные осмотра. Врачу важно тщательно прослушать легкие со стороны спины и груди как на вдохе или выдохе, так и на задержке дыхания. Кроме того, он померяет давление, пульс, сатурацию кислорода. Подтвердить диагноз и определить тип пневмонии помогают тесты:
- рентгенография легких или в сложных случаях КТ;
- анализы крови (общий с лейкоцитарной формулой, биохимический и кровь на свертывание, печеночные пробы, сахар крови);
- анализы мочи;
- исследование мокроты (посев, микроскопия мазка, ПЦР-тесты).

В сложных случаях может быть назначена бронхоскопия – осмотр просвета бронхов на предмет рака, инородных тел, жидкости.
Современные методы лечения
Большинство полисегментарных пневмоний имеют бактериальную природу, поэтому основа лечения – антибиотики. Их подбирает врач на основании данных анализа мокроты. Могут назначаться защищенные пенициллины, цефалоспорины, аминогликозиды и другие группы препаратов. Однако важно не только купировать причину воспаления, но бороться с его последствиями. В этой целью применяют:
- жаропонижающие и противовоспалительные препараты (Нурофен, Парацетамол, Аспирин, Ибуклин, Найз, Кетопрофен и т.д.);
- препараты, разжижающие и выводящие мокроту (Амброксол, Бромгексин, АЦЦ, Аскорил, Амбробене, Флюдитек и другие).
- капельное вливание растворов, которые поддерживают работу органов и тканей (глюкоза, физиологический раствор, реополиглюкины);
- витамины (аскорбиновая кислота, группа В, витамин Д).
Дополнительно врач может назначить кислородную поддержку, дыхательную гимнастику, ЛФК и физиотерапию (по мере улучшения состояния).
Профилактика полисегментарной пневмонии у взрослых в домашних условиях
Как и в случае других видов пневмонии, для профилактики полисегментарного воспаления легких надо вести здоровый образ жизни, отказаться от вредных привычек, полноценно питаться продуктами, богатыми витаминами и антиоксидантами. И пить больше жидкости.
Важно сделать прививку от гриппа, а пожилым и людям с хроническими болезнями еще и от гемофильной и пневмококковой инфекции.
Также важно соблюдать простые гигиенические правила – носить маски, мыть руки, избегать контактов с больными.
Популярные вопросы и ответы
Полисегментарное поражение легких опасно серьезными осложнениями, при несвоевременном лечении могут быть летальные исходы. Поэтому, важно соблюдать рекомендации врачей и знать об опасности пневмонии. Подробнее об этом нам расскажет врач-пульмонолог Наталья Неешпапа.
Полисегментарная пневмония – это когда поражены более 2 сегментов легких. Она может быть с одной стороны или двусторонней. Соответственно, если поражение затронуло большую площадь легких, то это может вызвать дыхательную недостаточность, вплоть до полной остановки дыхания и смерти пациента.
Как и любой другой вид пневмонии, полисегментарная отлично лечится современными препаратами. В зависимости от тяжести течения болезни, реабилитация при неосложненной и нетяжелой пневмонии особо не требуется.
Мы часто недооцениваем силы нашего организма. Легочная ткань способна восстанавливаться самостоятельно. Кислородные коктейли, физиопроцедуры, ингаляции – не имеют особой эффективности и доказательной базы.
Врача нужно вызывать в следующих случаях:
● повышенная температура тела (38 — 39 °С) в течение 3 — 5 суток;
● учащенное дыхание (более 26 – 28 вдохов в минуту)
● одышка в покое и при малейшей физической нагрузке;
● низкий уровень кислорода в крови (менее 95%)
● низкое давление (менее 90 / 60 мм рт. ст).
Лечение назначается только врачом. Лечение народными средствами и самостоятельное назначение препаратов недопустимы!
Как правило, болезнь протекает тяжело. При лечении врач-пульмонолог назначает сильные антибиотики внутривенно, а также препараты для комплексной терапии в виде муколитических средств, противомикробных лекарств и витаминов. Подробнее расскажем в статье.
Общие сведения
По данным статистики, в России патология фиксируется:
- у детей дошкольного возраста – до 500 случаев на 100 тыс. человек;
- у взрослых до 800 случаев на 100 тыс. человек.
Полисегментарная пневмония – многокомпонентная болезнь, которая развивается из-за инфицирования организма вредоносными микроорганизмами (грибы, вирусы, паразиты, бактерии) на фоне резкого снижения иммунитета.
Характерные побочные процессы затрагивают лимфатические узлы, провоцируют кислородную и сердечную недостаточность. Из-за анатомических особенностей чаще всего поражаются правое легкое во II, VI, X сегментах и левое в VI, VIII, IX, X.
80% больных не требуют госпитализации, 20% проходят лечение в отделении больницы, в интенсивную терапию попадают больные с агрессивным течением болезни, смертность составляет 5%.
Причины развития заболевания
70-90% клинических случав воспалительного процесса – это инфицирование патогенными микроорганизмами. Микроорганизмы за короткое время активно разрастаются, создавая несколько внутренних слоев, что усложняет процесс лечения. Антибактериальная терапия ликвидирует наружный стафилококковый конгломерат, оставляя нетронутым внутренний.
Патогены попадают в организм через верхние дыхательные пути, фиксируются на эпителии бронхиол и размножаются.
Инфекции, провоцирующие заболевание:
- Бактериальные: пневмококки, стрептококки, стафилококк золотистый, хламидии, гемофильная палочка, легионеллы, микоплазмы, герпетические агенты 1-6 типов. Некоторые бактерии являются частью условно-патогенной флоры человеческого тела и провоцируют заболевание, только когда снижен иммунитет. Остальные проникают в организм несколькими путями: воздушно-капельным (слюна, слизь больного), бытовым (контакт через рукопожатие, поцелуй), половым (оральные и генитальные контакты), нисходящим, когда ребенок заражается от матери выходя через родовые пути, внутриутробным - через плаценту.
- Грибковые.
- Вирусные. По форме различают острую, абортивную, латентную, хроническую или персистирующую патологию.
- Паразиты.
Между тяжестью протекания пневмонии и иммунитетом существует прямая взаимосвязь: чем слабее иммунный ответ, тем сильнее поражаются нижние дыхательные пути. Это происходит по ряду причин:
- Чрезмерные физические нагрузки и постоянный стресс повышают выработку надпочечниками гормонов кортизола, норадреналина, адреналина, которые в свою очередь угнетают выработку Т-лейкоцитов и лейкоцитов.
- Курение и алкоголь провоцируют стеноз - устойчивое снижение просвета крупных и мелких сосудов. Скорость тока лимфы и крови падает, затрудняя работу лейкоцитов. Наряду с этим происходит стабильная интоксикация организма. Допустимая безвредная доза алкоголя – 30-50 мл.
- Термическое, химическое поражение легких при работе на вредном промышленном производстве.
- Переохлаждение.
- Врожденные патологии.
- Сильные аллергические реакции.
- Малоподвижный образ жизни. В группе риска – лежачие престарелые, которые не в состоянии совершать ежедневные прогулки на воздухе, тем самым запуская естественную вентиляцию легких.
Полисегментарную пневмонию можно классифицировать по нескольким видам:
- в зависимости от возбудителя - типичная/атипичная,
- по локализации воспалительного процесса - правосторонняя/левостороння или же двусторонняя,
- по форме заболевания - внегоспитальная/больничная,
- по течению - острая/затяжная.
Внебольничная форма легко и быстро поддается лечению, штаммы возбудителей не обладают ярко выраженной резистентностью по отношению к антимикробной терапии.
Больничная форма развивается, когда на фоне основного заболевания присоединяются больничные микроорганизмы (заражение от медперсонала или соседа по палате). Такая форма плохо откликается на лечение, так как микроорганизм возник непосредственно в больничных условиях, его защитные механизмы сильны.
Левосторонняя полисегментарная пневмония в отличие от правосторонней опаснее, из-за близости воспалительного инфильтрата к сердечной мышце и крупным кровеносным сосудам. По этой причине левостороннюю форму недуга лечат в стационарных условиях больницы.
Симптомы пневмонии легких
Начальная стадия пневмонии протекает в ряде случаев бессимптомно или же как обычное респираторное заболевание. Однако в случае с полисегментарной пневмонии симптомы более выражены, интенсивность идет по нарастающей, заболевание проходит в агрессивной форме.
Абсцесс легкого, бактериальный плеврит, инфаркт миокарда нередко встречаются как возможные осложнения при поражении обоих легких.
Диагностика
Для классификации типа пневмонии и назначения корректного лечения необходимо выявить возбудителя. 85% успешной диагностики – это правильное сопоставление БАК-посева и результатов рентгена.
Лечение полисегментарной пневмонии
Полисегментарная пневмония требует незамедлительной и комплексной терапии. Патология бактериального происхождения требует назначение антибиотиков, как правило, широкого спектра действия. Это - препараты пенициллиновой, амоксициллиновой, цефалоспориновой групп, а также макролиды и фторхинолоны.
Пневмония вирусного происхождения лечится противовирусными лекарствами. Если присоединяется бактериальная инфекция, назначается курс антибиотиков.
Симптоматическое лечение включает:
- жаропонижающие и противовоспалительные средства;
- бронхолитики с адреномиметической активностью, М-холиноблокаторы, спазмолитики миотропного действия;
- муколитики;
- дыхательная гимнастика и физиотерапия для обогащения крови кислородом и регенерации тканей;
- поливитамины для поддержания иммунного ответа.
Комплексная терапия проводится не менее 14 дней, в случае слабой реакции организма назначение корректируется и проводится ряд дополнительных анализов и исследований.
В качестве реабилитационных мероприятий рекомендуется электрофорез, ультрафиолетовое облучение, массаж грудной клетки – для улучшения дренажа бронхиального дерева.

Эйфа АЦ
- Препарат от кашля для взрослых и детей с 14 лет;
- Обладает прямым муколитическим эффектом;
- Обладает противовоспалительным и антиоксидантным действием.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Читайте также:

